Изобретение относится к области медицины, а именно к травматологии и ортопедии, и может быть использовано при оперативном лечении застарелых переломов и массивных костных дефектов суставного отростка лопатки, сопровождающихся развитием передней нестабильности плечевого сустава.
Под термином «нестабильность плечевого сустава» понимают рецидивирующий вывих плеча вследствие осложнения острого травматического вывиха, приводящий к нарушению нормальной функции сустава. Основной причиной нестабильности плечевого сустава является первичное повреждение костного края переднего отдела суставной впадины лопатки. Указанное повреждение в последующем приводит к лизису костного края суставного отростка лопатки, создавая предпосылки для формирования разного по размерам костного дефекта суставной поверхности лопатки [1].
Хирургические методы лечения позволяют значительно снизить частоту рецидивов вывиха, однако проблема восполнения дефекта суставной поверхности лопатки и стабилизации плечевого сустава, остается до конца не решенной. Актуальной на сегодняшний день является методика несвободной костной аутопластики по Латарже, суть которой заключается в транспозиции остеотомированного фрагмента клювовидного отростка с комплексом сухожилий в область дефекта суставного отростка лопатки [2, 3].
Достоинства способа: обеспечивается тройной стабилизирующий эффект за счет восполнения дефицита артикулирующей поверхности, создания сухожильного «гамака» и восстановления капсулы плечевого сустава.
Недостатком способа является ограниченная возможность восполнения костного дефекта ввиду размера транспонируемого остеотомированного фрагмента клювовидного отростка.
Монастырев В.В. и соавторы предложили способ костной пластики дефекта переднего края суставного отростка лопатки с помощью свободного аутотрансплантата из гребня подвздошной кости. Полученный костный блок адаптируют вогнутой стороной к суставу, таким образом создавая продолжение кривизны впадины с целью стабилизации плечевого сустава. Далее производится фиксация 2-мя винтами [4,5]. Данный метод является наиболее близким и принят за прототип.
Достоинство способа: простота хирургической техники.
Недостаток способа: отсутствие дополнительной стабилизации плечевого сустава за счет транспозиции сухожильно-мышечного комплекса.
Технический результат состоит в восполнении массивного костного дефекта суставного отростка лопатки, что позволяет стабилизировать плечевой сустав и предотвратить возникновение вывихов плечевой кости.
Результат изобретения достигается за счет того, что для восполнения массивного костного дефекта суставного отростка лопатки выполняют свободную пластику костным аутотрансплантатом, выделенного из крыла подвздошной кости в виде условной правильной треугольной призмы, оба основания и одна боковая грань которой представлены губчатой костью, а две боковые грани - кортикальной костью. Аутотрансплантат адаптируют боковой гранью, представленной губчатой костью, к подготовленному костному ложу в зоне дефекта на суставном отростке лопатки и фиксируют винтом, проведенным спереди назад через верхнюю часть расположенной спереди боковой грани костного аутотрансплантата к суставному отростку лопатки, далее готовят на упомянутой грани аутотрансплантата воспринимающее костное ложе, удаляя на протяжении его нижней части кортикальную пластинку, после чего на указанное подготовленное ложе адаптируют остеотомированный фрагмент клювовидного отростка лопатки с комплексом сухожилий и фиксируют винтом, проведенным спереди назад через ранее установленный аутотрансплантат в суставной отросток лопатки.
Таким образом, свободная пластика костным аутотрансплантатом, выделенного из крыла подвздошной кости и его расположение между двумя кровоснабжаемыми зонами: суставным отростком лопатки и остеотомированным фрагментом клювовидного отростка с комплексом сухожилий, а также достижение контакта через губчатую кость способствует улучшению их сращения. Использование костного аутотранспланта для остеопластики предпочтительно благодаря наличию не только остеокондуктивных свойств, но и способности индуцировать рост костной ткани в месте имплантации в связи с наличием в них остеогенных клеток [6].
Свободная пластика костным аутотрансплантатом, выделенным из крыла подвздошной кости и комбинация ее с транспозицией остеотомированной части клювовидного отростка с комплексом сухожилий позволяет восполнить массивный костный дефект суставного отростка лопатки и предотвратить возникновение вывихов плечевой кости. Массивным дефектом можно считать костный дефект суставного отростка лопатки величиной более 25% от общей площади суставной поверхности, измеренной на срезах МРТ методом Pico [7]. Массивным дефектом также можно считать дефект, который невозможно полностью восполнить с использованием остеотомированной части клювовидного отростка (операция Латарже) ввиду его ограниченного размера.
Важным условием является расположение остеотомированной части клювовидного отростка лопатки в нижней части костного аутотрансплантата на одном уровне, либо несколько медиальнее суставной поверхности для предотвращения импиджмента с головкой плечевой кости и тем самым снижения риска развития вторичного остеоартроза плечевого сустава [8]. На иллюстрациях изображены.
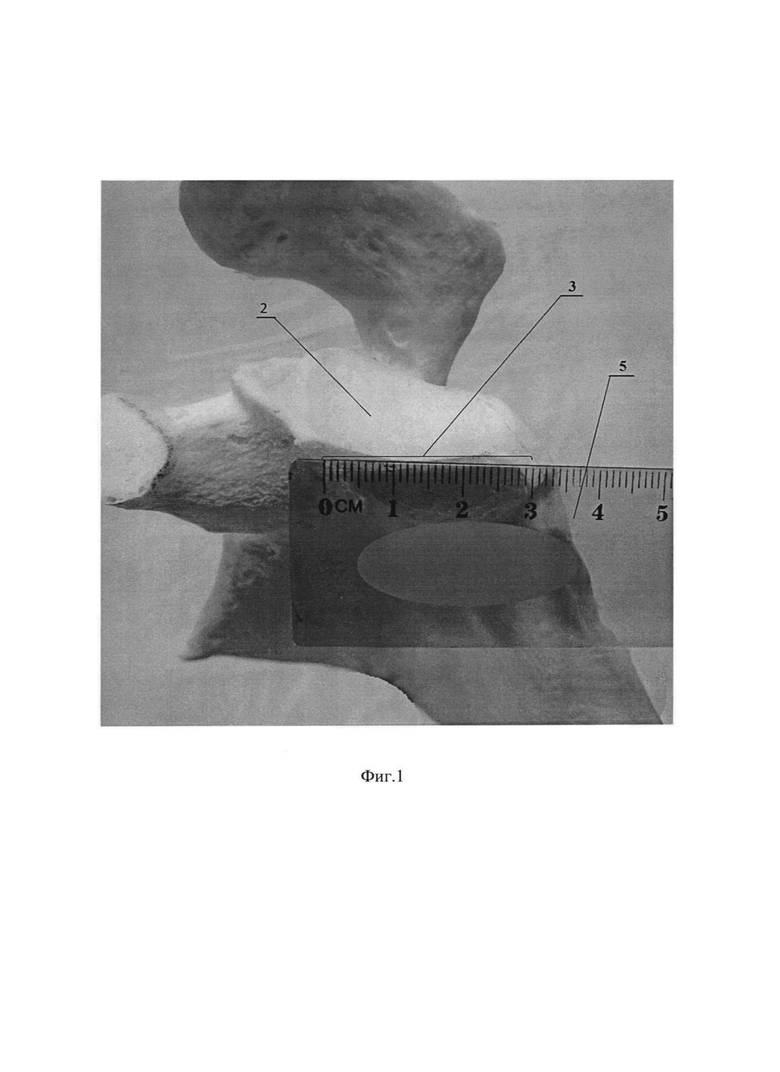
Фиг. 1. Оценка размера костного дефекта суставного отростка модели левой лопатки, где 2 - суставной отросток лопатки; 3 - размер костного дефекта; 5 - линейка.
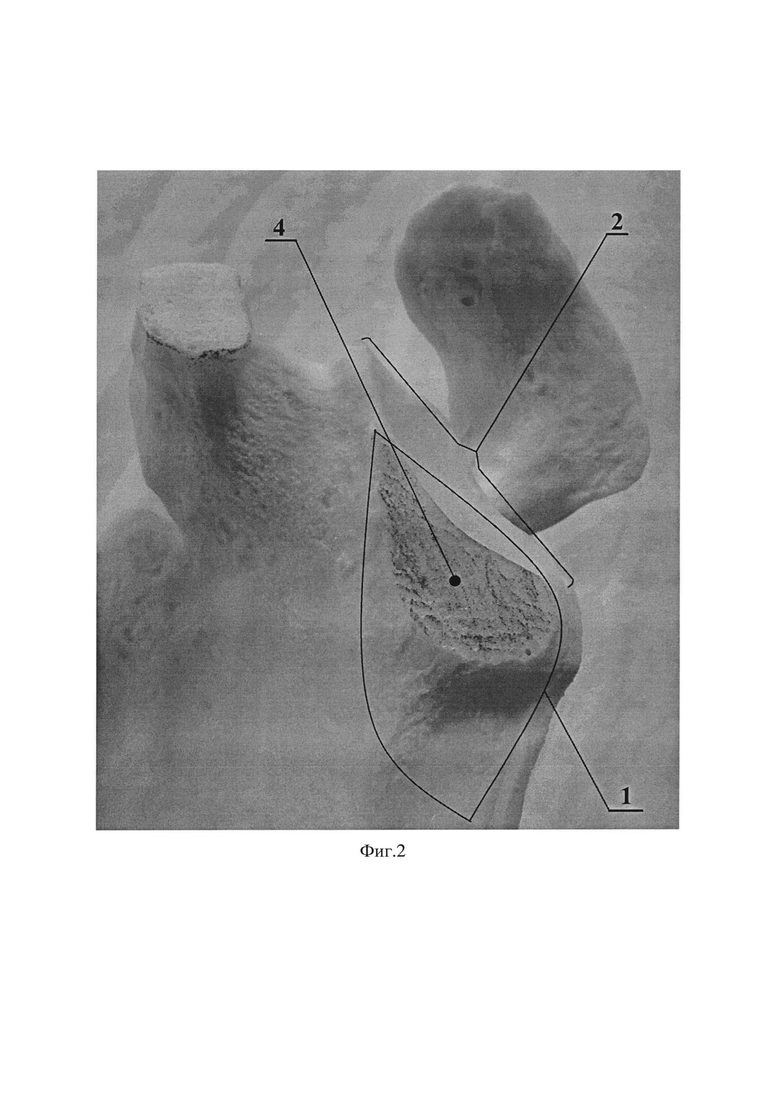
Фиг. 2. Подготовка реципиентного ложа суставного отростка левой лопатки путем декортикации, где 1 - передне-нижняя поверхность суставного отростка лопатки 2; 2 - суставной отросток лопатки; 4 -подготовленное реципиентное ложе путем декортикации.
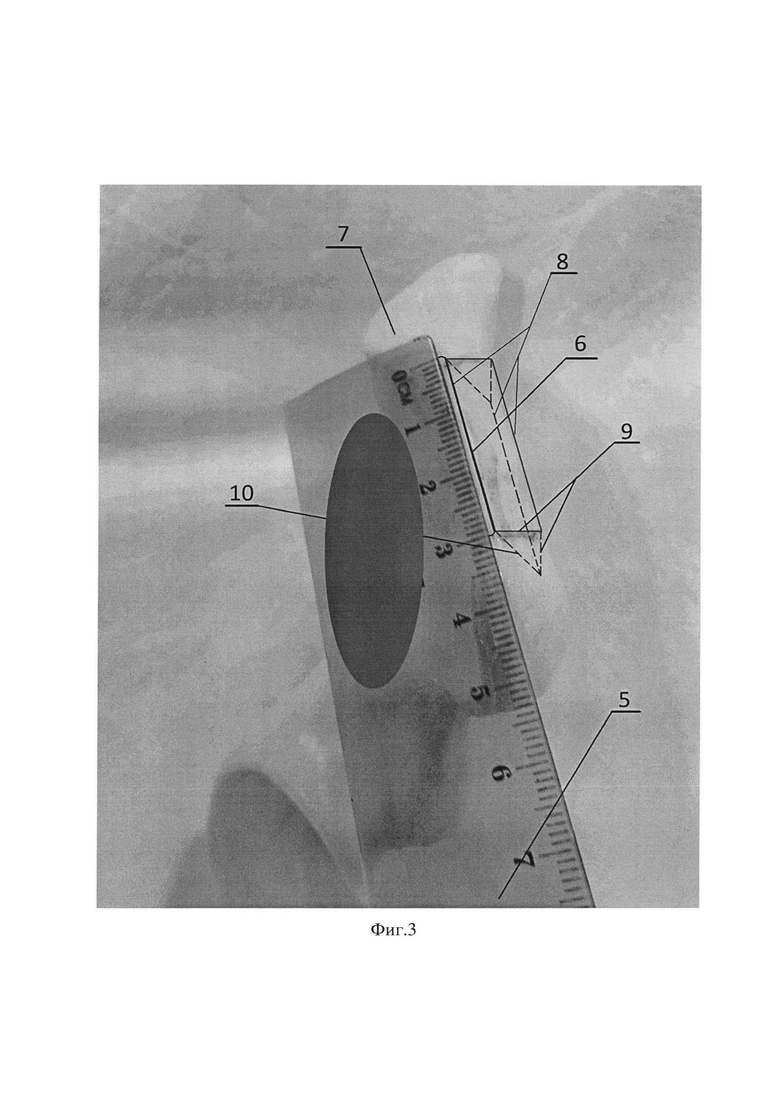
Фиг. 3. Взятие костного аутотранспланта из крыла подвздошной кости, где 5 - линейка; 6 - костный аутотрансплант; 7 - крыло подвздошной кости; 8 - условная правильная треугольной призма; 9 - боковые грани, представленные кортикальной костью; 10 - боковая грань, представленная губчатой костью.
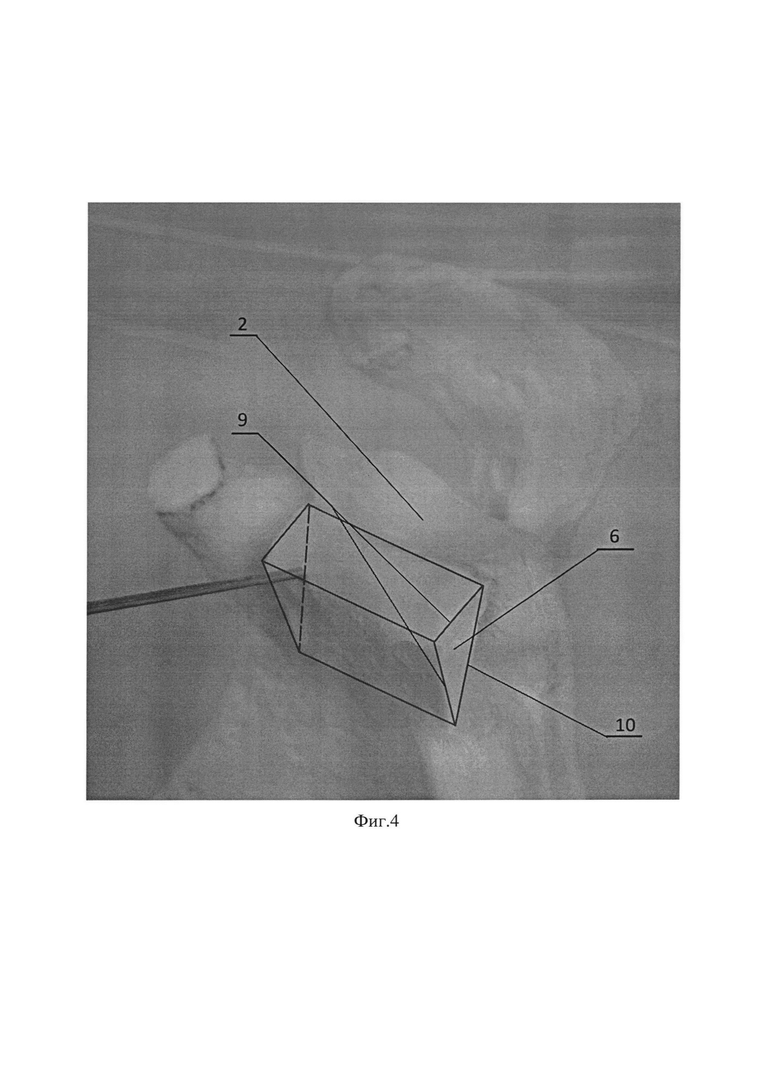
Фиг. 4. Фиксация костного аутотранспланта, где 2 - суставной отросток лопатки; 6 - костный аутотрансплантат; 9 - боковые грани, представленные кортикальной костью; 10 - боковая грань, представленная губчатой костью.
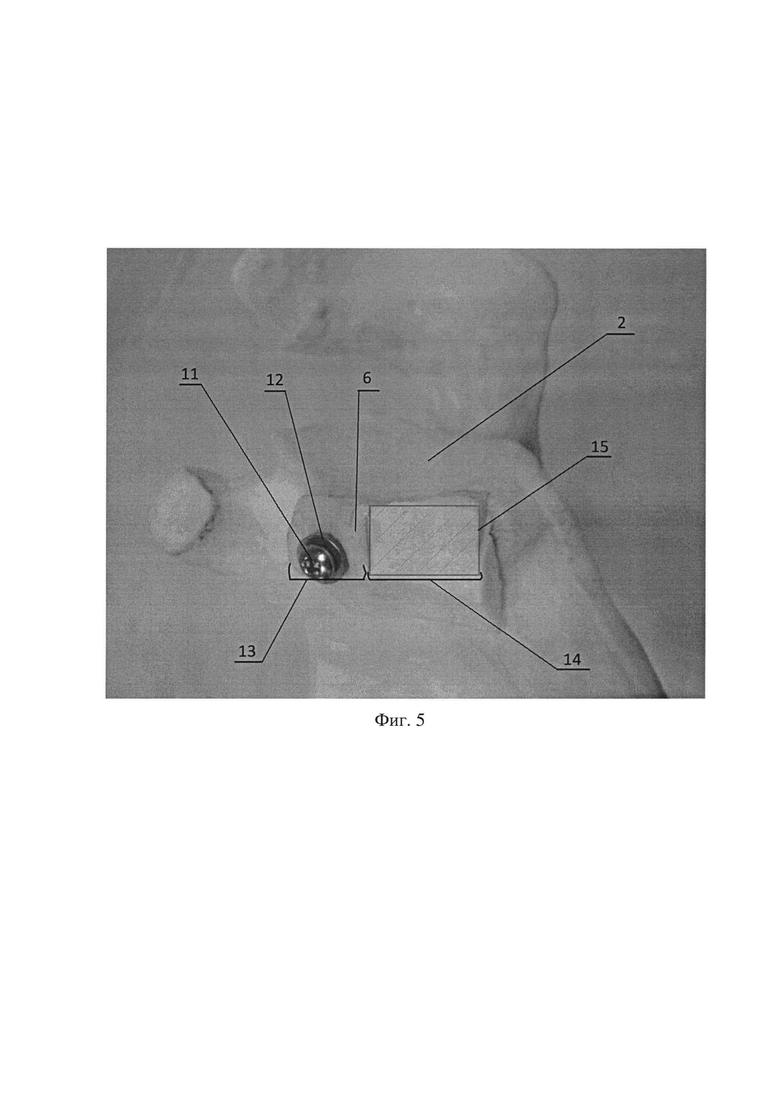
Фиг. 5. Фиксация костного аутотранспланта и подготовка реципиентного ложа в нижней его части, где 2 - суставной отросток лопатки; 6 - костный аутотрансплантат; 11 - винт; 12 - шайба; 13 - верхняя часть костного аутотрансплантата 6; 14 - нижняя часть костного аутотрансплантата 6; 15 - подготовленное реципиентное ложе в нижней части костного аутотранспланта 6 путем декортикации.
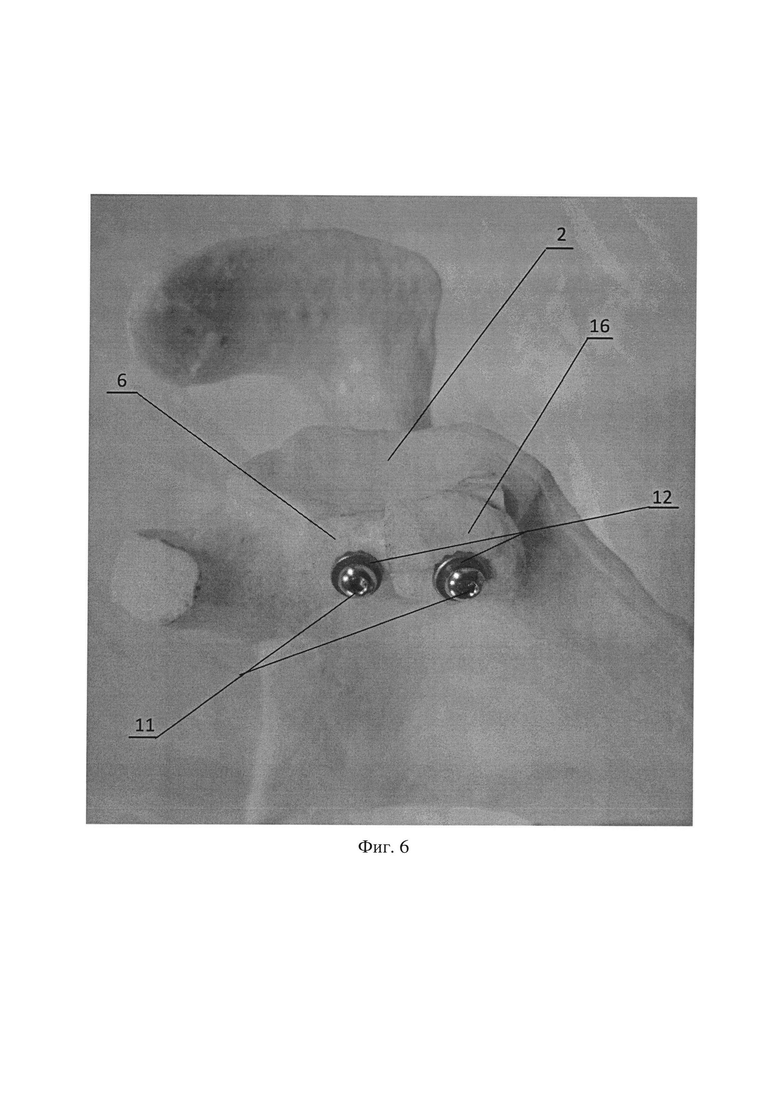
Фиг. 6. Фиксация остеотомированной части клювовидного отростка к ранее подготовленному реципиентному ложу 15, где 2 - суставной отросток лопатки; 6 - костный аутотрансплантат; 11 - винт; 12 - шайба; 16 - остеотомированная часть клювовидного отростка.
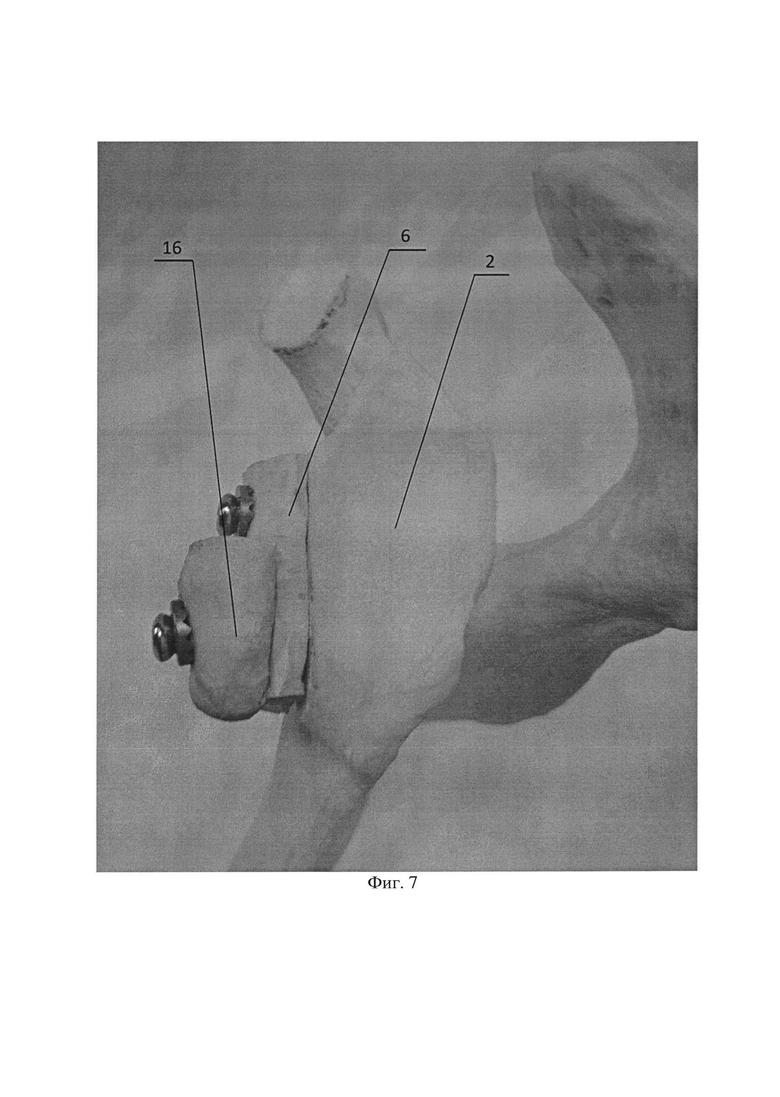
Фиг. 7. Окончательный вид предложенного способа, где 2 -суставной отросток лопатки; 6 - костный аутотрансплантат; 16 - остеотомированная часть клювовидного отростка.
Способ осуществляется следующим образом: после выполнения дельтовидно-пекторального доступа к плечевому суставу с отсечением или разведением волокон сухожилия подлопаточной мышцы выделяют передне-нижнюю поверхность 1 суставного отростка лопатки 2. Далее оценивают размер костного дефекта 3 и подготавливают реципиентное ложе 4 по передне-нижней поверхности 1 суставного отростка лопатки 2 путем декортикации. С помощью линейки 5 измеряют размер костного дефекта 3, тем самым получают размеры необходимого костного аутотранспланта 6 (Фиг. 1, Фиг. 2). Затем из отдельного доступа к крылу подвздошной кости 7 выполняют взятие костного аутотранспланта 6 в виде условной правильной треугольной призмы 8, имеющей две боковые грани, образованные кортикальной костью 9 и одну боковую грань 10 и оба основания, образованные губчатой костью (Фиг. 3). Полученный костный аутотрансплантат 6 располагают боковой гранью 10, образованной губчатой костью, к реципиентному ложу 4 суставного отростка лопатки 2 и фиксируют одним винтом 11 с шайбой 12 в верхней части 13 костного аутотрансплантата 6 (Фиг. 4). В нижней части 14 костного аутотранспланта 6 готовят воспринимающее костное ложе путем удаления кортикальной пластинки 15 (Фиг. 5). Далее выполняют адаптацию остеотомированной части клювовидного отростка 16 с комплексом сухожилий и фиксацию одним винтом 11 с шайбой 12 к ранее подготовленному воспринимающему костному ложу 15 с проведением винта 11 через ранее установленный аутотрансплантат 6 в суставной отросток лопатки 2 (Фиг. 6, Фиг. 7).
Клинический пример
Пациент П 39 лет. Поступил с жалобами на рецидивирующие вывихи правого плечевого сустава, продолжающиеся более одного года. Из анамнеза известно, что впервые вывих получил 14 месяцев назад при падении на приведенную руку. Со слов пациента, вывих вправился самостоятельно, болевой синдром сохранялся в течение полутора месяцев. Впервые за медицинской помощью обратился спустя 2 месяца после первичной травмы, когда во сне произошел самопроизвольный вывих правой плечевой кости. По результатам рентгенографии и МРТ выявлен застарелый перелом переднего отдела суставного отростка правой лопатки с субтотальным лизисом костных фрагментов и формированием массивного костно-хрящевого дефекта, суммарной площадью около 27% от суставной поверхности.
Пациенту выполнено оперативное вмешательство по предложенному способу с послеоперационной иммобилизацией правой верхней конечности в повязке Дезо сроком 6 недель. Контрольные осмотры проводили через 6 недель, далее через 3, 6 и 12 месяцев. После снятия иммобилизации пациент получал реабилитационное лечение. Для оценки функциональных результатов использовали шкалу Constant Score. Динамика восстановления функции плечевого сустава отражена в сводной таблице 1. На сроке 3-х месяцев рентгенологически подтверждена консолидация и перестройка костного трансплантата. Клинических и рентгенологических данных за нестабильность правого плечевого сустава нет. Несмотря на сохраняющийся умеренный болевой синдром, пациент удовлетворен достигнутым результатом.

Литература:
1. Long-term follow up of Bankart reconstruction. Incidence of late degenerative glenohumeral arthrosis. / Rosenberg BN, Richmond JC, Levine WN. // Am J Sports Med. 1995 Sep-Oct; 23(5):538-44
2. A guided surgical approach and novel fixation method for arthroscopic Latarjet. / Boileau P, Gendre P, Baba M, Thelu СЕ, Baring T, Gonzalez JF,Trojani С // J Shoulder Elbow Surg. 2016 Jan; 25(1):78-89. doi: 10.1016/j.jse.2015.06.001. Epub 2015 Aug 7.
3. Latarjet M. [Treatment of recurrent dislocation of the shoulder] [in French] Lyon Chirurg. 1954;49:994-997.
4. Способ оперативного лечения привычного вывиха плеча: пат. 2405482 Рос. Федерация: МПК А61В 17/56 / Васильев В.Ю., Монастырев В.В., Пусева М.Э.; заявитель и патентообладатель НЦРВХ СО РАМН. -2009110081/14; заявл. 19.03.2009; опубл. 10.12.2010.
5. Новые способы хирургического лечения пациентов с посттравматической переднемедиальной нестабильностью плечевого сустава в условиях костного дефекта / В.В. Монастырев, В.А. Сороковиков, В.Ю. Васильев, М.Э. Пусева и др. // Первая всерос. науч.-практ. конф. молодых ученых-медиков «Инновационные технологии в медицине XXI века»: матер, конф. - М., 2012. - С. 190-192.
6. Friedlaender G.E. Bone grafts. The basic science rationale for clinical applications // J Bone and Joint Surgery. 1987. - №69. - P. 786-790.
7. Magarelli N., Milano G, Sergio P., Santagada D.A., Fabbriciani C, Bonomo L. Intra-observer and interobserver reliability of the «pico» computed tomography method for quantification of glenoid bone defect in anterior shoulder instability. Skeletal Radiol. 2009;38(11):1071-1075.
8. Bradley-Edwards Т., Walch G. - The Latarjet procedure for recurrent anterior shoulder instability: rationale and technique. Operative techniques in Sports Medicine. 2002; 10(1): pp 25-32
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ артроскопической аутопластики значительного костного дефекта гленоида при хронической передней нестабильности плеча с применением технологии 3D-печати | 2023 |
|
RU2818061C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ЗАСТАРЕЛЫХ ПЕРЕДНИХ ВЫВИХОВ ПЛЕЧА | 2019 |
|
RU2730963C1 |
| СПОСОБ АРТРОСКОПИЧЕСКОЙ АУТОПЛАСТИКИ СУСТАВНОГО ОТРОСТКА ЛОПАТКИ ПРИ ПЕРЕДНЕЙ НЕСТАБИЛЬНОСТИ ПЛЕЧЕВОГО СУСТАВА | 2019 |
|
RU2725277C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЗАДНЕЙ НЕСТАБИЛЬНОСТИ ПЛЕЧЕВОГО СУСТАВА У ПАЦИЕНТОВ СО СПАСТИЧЕСКИМИ ПАРАЛИЧАМИ ВЕРХНИХ КОНЕЧНОСТЕЙ | 2020 |
|
RU2736695C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ ДЕФЕКТА ПЕРЕДНЕГО КРАЯ СУСТАВНОЙ ВПАДИНЫ ЛОПАТКИ ПРИ ХРОНИЧЕСКОЙ РЕЦИДИВИРУЮЩЕЙ ПЕРЕДНЕЙ НЕСТАБИЛЬНОСТИ ПЛЕЧЕВОГО СУСТАВА | 2014 |
|
RU2573803C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ПРИВЫЧНОГО ВЫВИХА ПЛЕЧА | 2009 |
|
RU2405482C1 |
| СПОСОБ АРТРОДЕЗА ПЛЕЧЕВОГО СУСТАВА | 2001 |
|
RU2234272C2 |
| СПОСОБ РЕКОНСТРУКЦИИ ПЯТОЧНОЙ ОБЛАСТИ ПРИ ПОЛНОЙ ИЛИ ЧАСТИЧНОЙ УТРАТЕ ПЯТОЧНОЙ КОСТИ | 2020 |
|
RU2751283C1 |
| Способ пластики костных дефектов головки плечевой кости при задних блокированных вывихах плечевой кости | 2024 |
|
RU2831905C1 |
| СПОСОБ ЭНДОПРОТЕЗИРОВАНИЯ ЛОКТЕВОГО СУСТАВА ПРИ ВЫРАЖЕННОМ КОСТНОМ ДЕФЕКТЕ ДИСТАЛЬНОГО КОНЦА ПЛЕЧЕВОЙ КОСТИ | 2011 |
|
RU2463987C1 |
Изобретение относится к медицине, а именно к травматологии и ортопедии, и может быть использовано при оперативном лечении застарелых переломов и массивных костных дефектов суставного отростка лопатки, сопровождающихся развитием передней нестабильности плечевого сустава. Выполняют свободную пластику костным аутотрансплантатом, выделенного из крыла подвздошной кости в виде условной правильной треугольной призмы, оба основания и одна боковая грань которой представлены губчатой костью, а две боковые грани - кортикальной костью. Аутотрансплантат адаптируют боковой гранью, представленной губчатой костью, к подготовленному костному ложу в зоне дефекта на суставном отростке лопатки и фиксируют винтом, проведенным спереди назад через верхнюю часть расположенной спереди боковой грани костного аутотрансплантата к суставному отростку лопатки. Далее готовят на упомянутой грани аутотрансплантата воспринимающее костное ложе, удаляя на протяжении его нижней части кортикальную пластинку. После чего на указанное подготовленное ложе адаптируют остеотомированный фрагмент клювовидного отростка лопатки с комплексом сухожилий и фиксируют винтом, проведенным спереди назад через ранее установленный аутотрансплантат в суставной отросток лопатки. Способ обеспечивает стабилизацию плечевого сустава и предотвращение возникновения вывихов плечевой кости за счет восполнениия массивного костного дефекта суставного отростка лопатки. 7 ил., 1 табл., 1 пр.
Способ восполнения массивного костного дефекта суставного отростка лопатки в ходе оперативного лечения передней нестабильности плечевого сустава, включающий свободную пластику костным аутотрансплантатом из крыла подвздошной кости, а также транспозицию остеотомированного фрагмента клювовидного отростка лопатки с последующей его фиксацией, отличающийся тем, что аутотрансплантат из крыла подвздошной кости выделяют в виде условной правильной треугольной призмы, оба основания и одна боковая грань которой представлены губчатой костью, а две боковые грани - кортикальной костью, затем аутотрансплантат адаптируют боковой гранью, представленной губчатой костью, к подготовленному костному ложу в зоне дефекта на суставном отростке лопатки и фиксируют с проведением винта спереди назад через верхнюю часть костного аутотрансплантата в суставной отросток лопатки, далее готовят на упомянутой грани аутотрансплантата воспринимающее костное ложе, удаляя на протяжении его нижней части кортикальную пластинку, после чего на указанное подготовленное ложе адаптируют остеотомированный фрагмент клювовидного отростка лопатки и фиксируют с проведением винта спереди назад через ранее установленный аутотрансплантат в суставной отросток лопатки.
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ПРИВЫЧНОГО ВЫВИХА ПЛЕЧА | 2009 |
|
RU2405482C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ ДЕФЕКТА ПЕРЕДНЕГО КРАЯ СУСТАВНОЙ ВПАДИНЫ ЛОПАТКИ ПРИ ХРОНИЧЕСКОЙ РЕЦИДИВИРУЮЩЕЙ ПЕРЕДНЕЙ НЕСТАБИЛЬНОСТИ ПЛЕЧЕВОГО СУСТАВА | 2014 |
|
RU2573803C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ЗАСТАРЕЛОГО ЗАДНЕГО ВЫВИХА ПЛЕЧА | 2011 |
|
RU2481798C2 |
| SIRVEAUX F., Surgical treatment of posterior instability of the shoulder joint using an iliac bone block or an acromial pediculated bone block: outcome in eighteen patients | |||
| Rev Chir Orthop Reparatrice Appar Mot | |||
| Способ приготовления мыла | 1923 |
|
SU2004A1 |
Авторы
Даты
2020-08-03—Публикация
2020-01-28—Подача