Область техники.
Изобретение относится к области медицины, а именно к общей и детской хирургии, травматологии и ортопедии, пластической хирургии и может быть использовано для хирургического лечения контрактур пальцев у больных с врожденным буллезным эпидермолизом.
Уровень техники.
Врожденный буллезный эпидермолиз является фенотипически и генетически гетерогенной группой генодерматозов, основным клиническим проявлением которых являются пузыри, возникающие на коже и слизистых оболочках после незначительного механического воздействия вследствие наследственно обусловленных дефектов структурных белков, обеспечивающих интраэпидермальные или дермоэпидермальные связи (Федеральные клинические рекомендациипо ведению больных врожденным буллезным эпидермолизом. - Москва. - 2015. - с. 24). К настоящему времени в 15 генах структурных белков кожи выявлено более 1000 мутаций, способных приводить к развитию различных клинических типов врожденного буллезного эпидермолиза (UittoJ., RichardG. Progressinepidermolysisbullosa: geneticclassificationandclinicalimplications. Am J Med Genet С Semin Med Genet 2004; 131C (1): 61-74.)
Распространенность врожденного буллезного эпидермолиза на территории Российской Федерации составляет в среднем - 3,64 случая на миллион населения (Кубанов А.А., Альбанова В.И., Карамова А.Э., Чикин В.В., Мелехина Л.Е., Богданова Е.В. Распространенность врожденного буллезного эпидермолиза у населения Российской Федерации. Вестник дерматологии и венерологии. - 2015. - №3. - С. 21-30).
Согласно рекомендациям Третьего международного согласительного совещания по диагностике и классификации буллезного эпидермолиза (2008 г.) и их пересмотру в 2014 году, различают 4 основных типа врожденного буллезного эпидермолиза - простой, пограничный, дистрофический и синдром Киндлер, объединенных одним общим признаком - механической слабостью или хрупкостью эпителиальных структур кожи (FineJ.D., Bruckner-TudermanL., EadyR.A. etal. Inheritedepidermolysisbullosa: updatedrecommendationsondiagnosisand classification. JAmAcadDermatol. - 2014. - T. 70. - №6. - P. 1103-1126). Основным клиническим признаком любой формы врожденного буллезного эпидермолиза является появление пузырей при незначительной механической травме. Для простого врожденного буллезного эпидермолиза характерны полушаровидные, напряженные, целиком заполненные жидкостью пузыри, возникающие чаще в местах трения и травмирования. При пограничных и дистрофических типах заболевания пузыри вялые, со складчатой, свисающей под весом жидкости покрышкой, легко вскрывающиеся, образующиеся не только в местах травмирования, но и в местах растяжения кожи (подмышечные и паховые складки, шея), характеризующиеся длительным заживлением эрозий после их появления (Федеральные клинические рекомендациипо ведению больных врожденным буллезным эпидермолизом. - Москва. - 2015. - С. 24). В настоящее время не существует радикальных методов лечения ни одной из форм врожденного буллезного эпидермолиза. Это относится как к дерматологическим проблемам, так и внекожным осложнениям тяжелых форм заболевания, к которым относятся деформации кистей и стоп в виде контрактур и синдактилий. Последние возникают в результате опережения процессов контракции краев ран над темпам их эпителизации. В наиболее тяжелых случаях кисти приобретают форму «варежки» или «кулачка», стопы - вид «носка». Данные деформации невозможно предотвратить традиционными методами, принятыми в ортопедии и травматологии. Ортезирование таких пациентов с целью профилактики у них рецидива деформаций является серьезной проблемой из-за повреждения кожи при малейшем давлении на нее. Ситуация усугубляется вторичными изменениями тканей суставов, аналогичными таковым у больных с артрогрипозом, когда ношение жестких ортезов не исключает возвращение стойкой деформации. Даже самые современные фиксирующие средства бесполезны при столь сложных заболеваниях (Агранович О.Е, Буклаев Д.С., Тихоненко Т.И. Дистрофический буллезный эпидермолиз в сочетании с врожденными контрактурами верхних и нижних конечностей. Ортопедия, травматология и восстановительная хирургия детского возраста. - Том 33. - Выпуск 4. - 2015. - С. 51-59).
Специалистами предлагаются различные подходы к решению данной проблемы.
Так, известен способ устранения сгибательных контрактур пальцев кистей у больных с буллезным эпидермолизом с помощью отдельных глубоких разрезов на уровне межфаланговых суставов с последующей их редрессацией до полного разгибания пальцев с закрытием образовавшегося дефекта кожным трансплантатом с фиксацией его к краям ран отдельными узловыми швами (Luria, Shai; Radwan, Saleh; Zinger, Gershon; Eylon, Sharon /Hand Surgery for Dystrophic Epidermolysis Bullosa. Journal of Pediatric Orthopaedics. October/November. - 2014- Vol. 34. - Issue 7. - P. 710-714). Однако при таком способе оперативного лечения имеется опасность углубления ран от разрезов с обнажением подкожно-жировой клетчатки и глубже лежащих структур пальцев (сухожилий, кровеносных и лимфатических сосудов, капсул суставов) или их повреждения.
Общим существенным недостатком известны хспособов устранения деформаций кистей у больных с врожденным буллезным эпидермолизом (отметим, что данных о лечении деформации стоп этими способами нет) с использованием пластики является сложность взятия кожных трансплантатов в связи с нестабильностью кожного покрова, которая характерна для данной патологии. Вариант использования донорской кожи не исключает повторной пластики аутолоскутом.
Известен способ хирургического лечения детей, больных врожденным буллезным эпидермолизом с деформациями кистей (данных о лечении деформации стоп этим способом нет), начинающийся с отделения сросшихся между собой пальцев от ладонной поверхности кисти с помощью тупого инструмента без резкого рассечения и без удаления «эпидермальной перчатки», после чего тупым путем отделяют друг от друга боковые поверхности деформированных пальцев. Для устранения деформаций последних (как правило - это сгибательные контрактуры) производят на их ладонно-боковых поверхностях скальпелем неглубокие в пределах дермы частые мелкие, до 1-2 мм на расстоянии 1 мм, параллельные разрезы-насечки по типу послабляющих, которые позволяют выпрямить пальцы до их физиологического положения за счет расхождения краев ранок на месте разрезов кожи. Пластическое закрытие раневой поверхности после этого не требуется, так как происходит спонтанная эпителизация ран за счет сохраненных дериватов кожи после поверхностных разрезов кожи (Vozdvizhensky S.I., Albanova V.I. Surgical treatment of contracture and syndactyly of children with epidermolysis bullosa. Brit. J. of Plastic Surg. - 1993. - V.46. - P. 314-316). Однако указанный способ является трудоемким, а необходимость выполнения множественных разрезов значительно удлиняет время оперативного вмешательства. Кроме того, после операций требуются длительные и травматичные по кровопотере перевязки с обязательным проведением общего обезболивания, степень риска которого у больных с врожденным буллезным эпидермолизом является очень высокой. Значительный болевой синдром, длящийся в течение 3 суток после операций и перевязок, обуславливает необходимость назначения парентеральных обезболивающих средств.
Известен способ лечения больных с врожденным буллезным эпидермолизом с развитием деформаций кистей и стоп, где после операций раны на пальцах и стопах закрываются трехслойными повязками, позволяющих уменьшить болевой синдром, увеличить интервалы между перевязками без удлинения сроков эпителизации ран (Шурова Л.В., Старостин О.И., Корсунский А.А., Плотников Н.А. Хирургическое лечение больного с врожденным буллезным эпидермолизом, осложненным развитием деформаций кистей и стоп. Российский вестник детской хирургии, анестезиологии и реаниматологии. - 2016. - №6(4). - С. 98-101. Шурова Л.В., Буркин И.А., Корсунский А.А., Старостин О.И., Карпович СВ. Хирургическое лечение детей с врожденным буллезным эпидермолизом при формировании акродеформаций. Сборник научных работ. Часть вторая «Материалы всероссийской конференции с международным участием «Актуальные вопросы комбустиологии». - 2019 г. - Сочи, 1-5 октября - С. 28).
Однако техника хирургического вмешательства, основанная на выполнении множественных разрезов-насечек требует определенного опыта хирурга и длительного времени операции.
Общим недостатком известных способов хирургического лечения больных с врожденным буллезным эпидермолизом при устранении деформаций конечностей является сложность оперативного вмешательства и его длительность, особенности послеоперационного ведения ран в области кистей и стоп и значительные сроки их заживления (более 2-х месяцев).
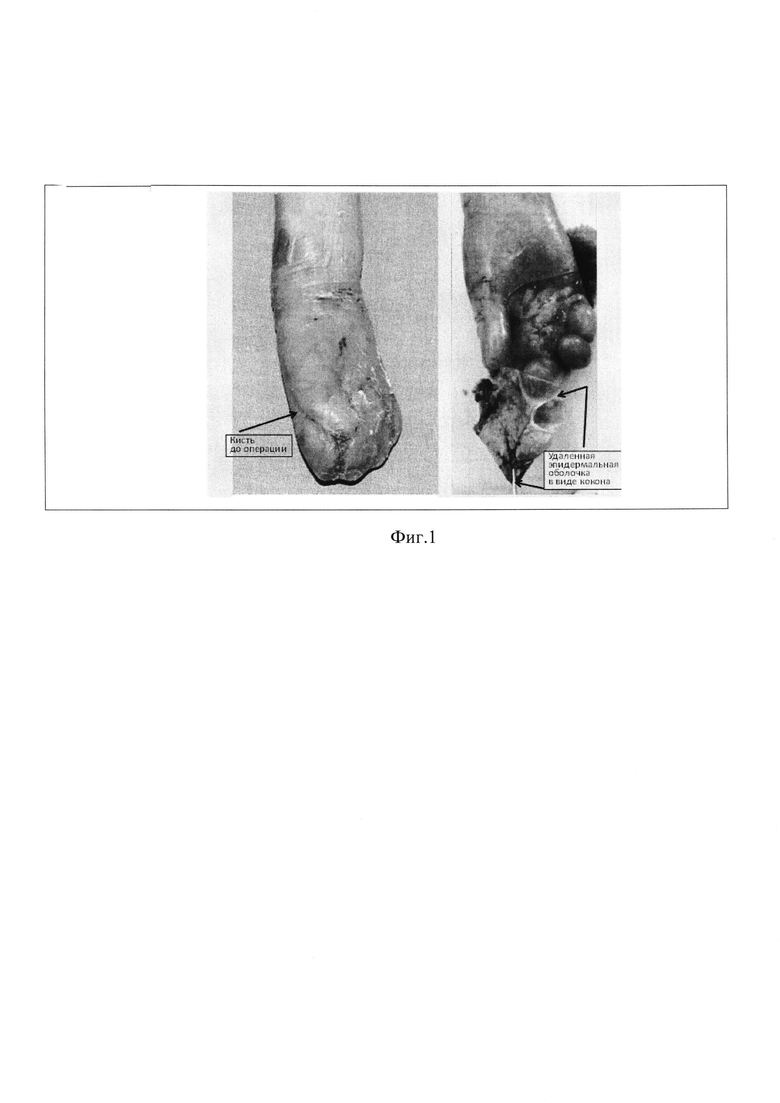
Наиболее близким аналогом заявляемого изобретения является способ устранения деформаций кистей у больных с врожденным буллезным эпидермолизом, который заключается в удалении эпидермальной коконоподобной оболочки, окружающей пальцы, с последующим устранением тупым путем псевдосиндактилий, которые возникают в результате адгезии (слипания) между пальцами. После разделения всех пальцев производят устранение сгибательного компонента их деформаций с помощью разрезов скальпелем в поперечном направлении на уровне наиболее выраженных Рубцовых стяжений с последующей редрессацией межфаланговых суставов до их полного разгибания. Образовавшиеся раны для исключения угрозы обнажения сухожилий или мышц и межпальцевые промежутки закрывают кожными лоскутами с целью предупреждения гибели сухожилий или мышц и профилактики рубцевания в отдаленные сроки после операции. Остальные участки ран заживают спонтанно. Для лучшего приживления и предотвращения смещения трансплантатов осуществляют их фиксацию к краям ран отдельными узловыми швами и наложением сложной многослойной повязки из силиконовой сетки, губки и самофиксирующегося бинта (https://www.degruyter.com/downloadpdf/j/pjs.2008.80/issue-8/v10035-008-0056-8/v10035-008-0056-8.pdf). В.Noszczyketal et al. Results of surgical and postoperative treatment of syndactyly in epidermolysis bullosa. PolskiPrzegladChirurgiczny. - 2008. - T. 80. - №8. - C. 394-406 (396). Однако при таком способе оперативного лечения имеется опасность углубления ран после разрезов до подкожно-жировой клетчатки. Кроме того, существенным недостатком способа является травматичность таких операционных приемов, как удаление эпидермальной оболочки в виде кокона (фото из статьи на Фиг. 1) и разрезов в области пальцев.
Задачей данного изобретения является разработка нового способа хирургического лечения больных с врожденным буллезным эпидермолизом методом послойного щадящего разделения фиброзных сращений в области деформированных пальцев с помощью браншей кровоостанавливающего зажима Холстеда изогнутого (типа «москит» длиной 125 мм с рабочей частью 20 мм).
Для решения данной задачи мы предлагаем способ хирургического лечения больных с врожденным буллезным эпидермолизом с деформациями кистей и стоп, сопровождающихся сращением пальцев, заключающийся в том, что сначала на коже коконообразной оболочки, окружающей пальцы, пальпаторно определяют положение межпальцевых промежутков, область межфалановых суставов и дистальных частей концевых фаланг, после чего на ней выбирают точку, расположенную над межпальцевым промежутком с тыльной стороны в области дистальных фаланг, с помощью сомкнутых браншей зажима типа «москит» производят давление на выбранный участок коконообразной оболочки с целью его прокола в направлении, параллельном боковым поверхностям пальцев, после прокола кожи коконообразной оболочки бранши зажима разводят, разделяя кожу вдоль межпальцевого промежутка на участке протяженностью 0,5-1 см, затем на этом учатке бранши зажима типа «москит» в сомкнутом состоянии проводят глубже в пространство между пальцами, после чего разводят их, затем инструмент продвигают проксимальнее вдоль межпальцевого промежутка и повторяют прием разделения кожи на следующем участке протяженностью 0,5-1 см, после чего разрушают фиброзные сращения между пальцами в области участка с разделенной кожей, повторяют описанную последовательность действий до достижения уровня дна межпальцевого промежутка и выполняют разъединение фиброзных сращений в этой части, аналогичным образом высвобождают соседние пальцы, после устранения межпальцевых сращений и высвобождения пальцев из коконообразной оболочки, которая остается на тыльной поверхности пальцев, приступают к устранению сгибательных компонентов контрактур пальцев, начиная с уровня средних фаланг, для этого одномоментно проводят разгибание пальца в межфаланговых суставах и разрушение браншами зажима типа «москит» натянутых при разгибании фиброзных спаек до уровня нормальной дермы на ладонной или подошвенной поверхности пальцев, повторяют описанную последовательность действий для всех пальцев,
дополнительно при необходимости после устранения деформаций пальцев при наличии сужения ладонной поверхности кисти или подошвенной поверхности стопы, также тупым способом с помощью зажима типа «москит» устраняют фиброзные стяжения на ладонной поверхности кистей и (или) на подошвенной поверхности стоп,
после проведения оперативного вмешательства осуществляют закрытие операционных ран многослойными сетчатыми и мазевыми повязками, конечность фиксируют гипсовыми лонгетами, проводят системную антибактериальную и инфузионную терапию, с проведением профилактики рецидива контрактур с использованием противорубцовых препаратов.
Техническими результатами заявляемого изобретения являются:
- снижение травматичности хирургического лечения за счет щадящего воздействия на ткани без повреждения нормальной дермы и глубоких структур пальцев при использовании зажима типа «москит», что также позволяет разделять как поверхностные, так и глубоко лежащие ткани,
- использование только одного инструмента в процессе операции обеспечивает сокращение общего времени проведения оперативного вмешательства,
- послойное разделение тканей при высвобождении пальцев способствует максимальному сохранению целостности коконоподобной оболочки на тыльной поверхности пальцев, что, в свою очередь, резко снижает вероятность возникновения кровотечений и дает возможность не использовать электрокоагулятор, что очень важно именно у больных с буллезным эпидермолизом, так как у них невозможно прикрепление пассивного электрода к коже. Кровотечение с поверхности раны после тупого разделения тканей коконоподобной оболочки и спаек в области пальцев незначительное и быстро купируется аппликациями марлевых салфеток с 3% раствором перекиси водорода,
- высвобождение пальцев путем послойного разделения тканей последовательно на небольших участках (0,5-1 см) обеспечивает сохранение ровного края и поверхности раны при тупом способе разделения тканей,
- при сохранении тканей коконоподобной оболочки на тыльной поверхности пальцев нет угрозы углубления ран, что может наблюдаться при выполнении разрезов с обнажением подкожно-жировой клетчатки и глубже лежащих структур пальцев (капсул суставов, сухожилий, кровеносных и лимфатических сосудов) или их повреждения,
- коконоподобная оболочка на тыльной поверхности пальцев и дериваты придатков кожи в дерме на ладонной (подошвенной) поверхностях пальцев являются источником активной эпителизации ран после устранения синдактилий у больных с буллезным эпидермолизом ткани (Фиг. 6(2а)),
- при использовании многослойных повязок под ними создается оптимальная среда для самостоятельной эпителизации ран без необходимости частых перевязок и использования общего обезболивания.
Краткое описание чертежей и поясняющих материалов
Фиг. 1 - иллюстрация к способу-прототипу.
Фиг. 2 - вид ладони (2а) и стопы пациента (2б) до операции, где 1 - промежутки между соседними пальцами, 2 - область межфалановых суставов, 3 - дистальная часть концевых фаланг.
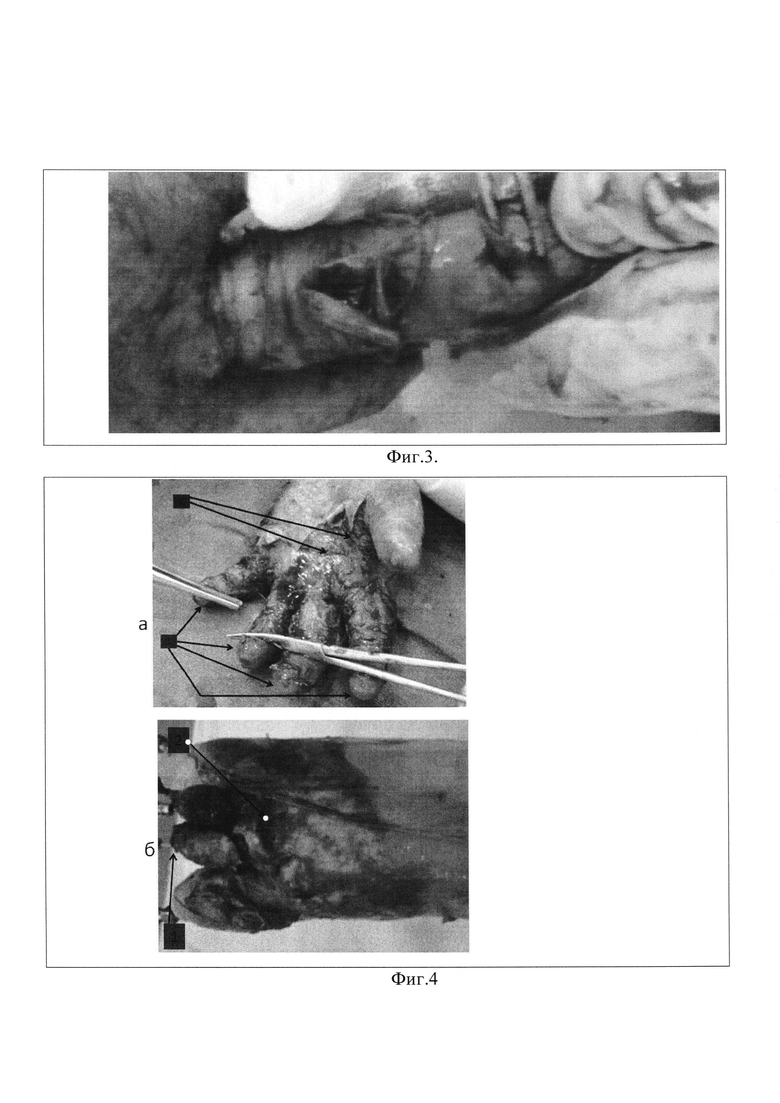
Фиг. 3 - устранение сгибательных компонентов контрактур пальцев.
Фиг. 4 - устранение сгибательных компонентов контрактур пальцев 4а - на ладонной поверхности пальцев, 4б - на подошвенной поверхности пальцев.
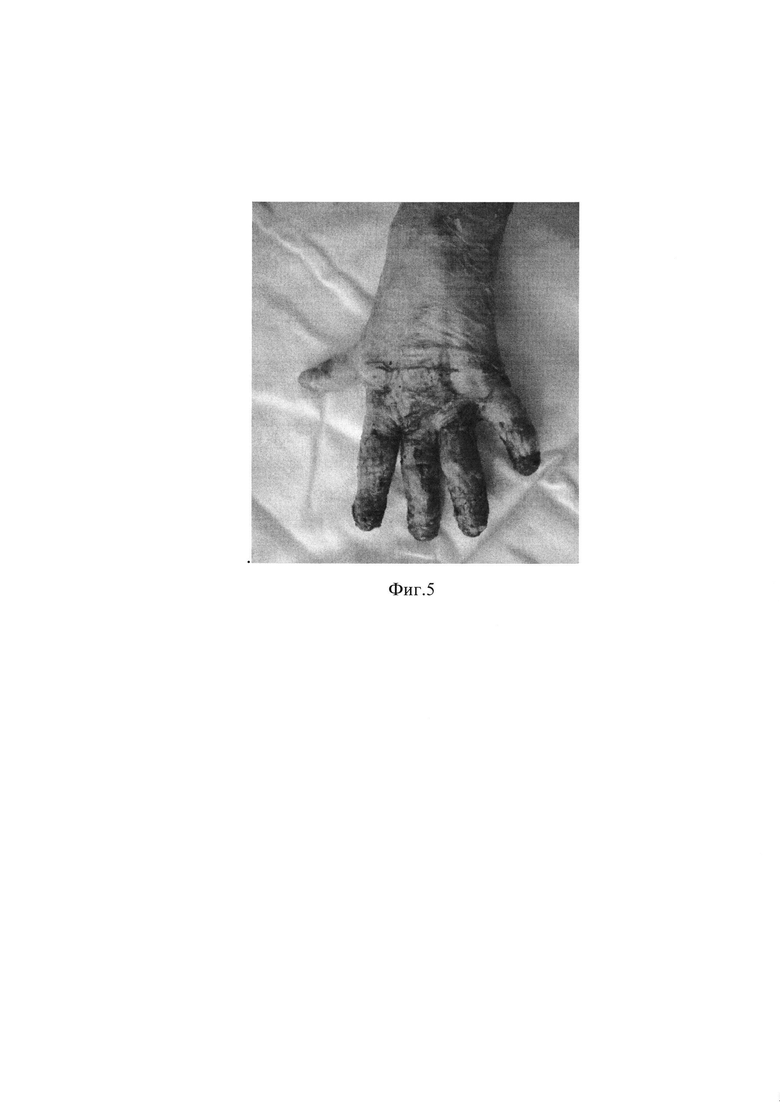
Фиг. 5 - эпителизация ран после операции.
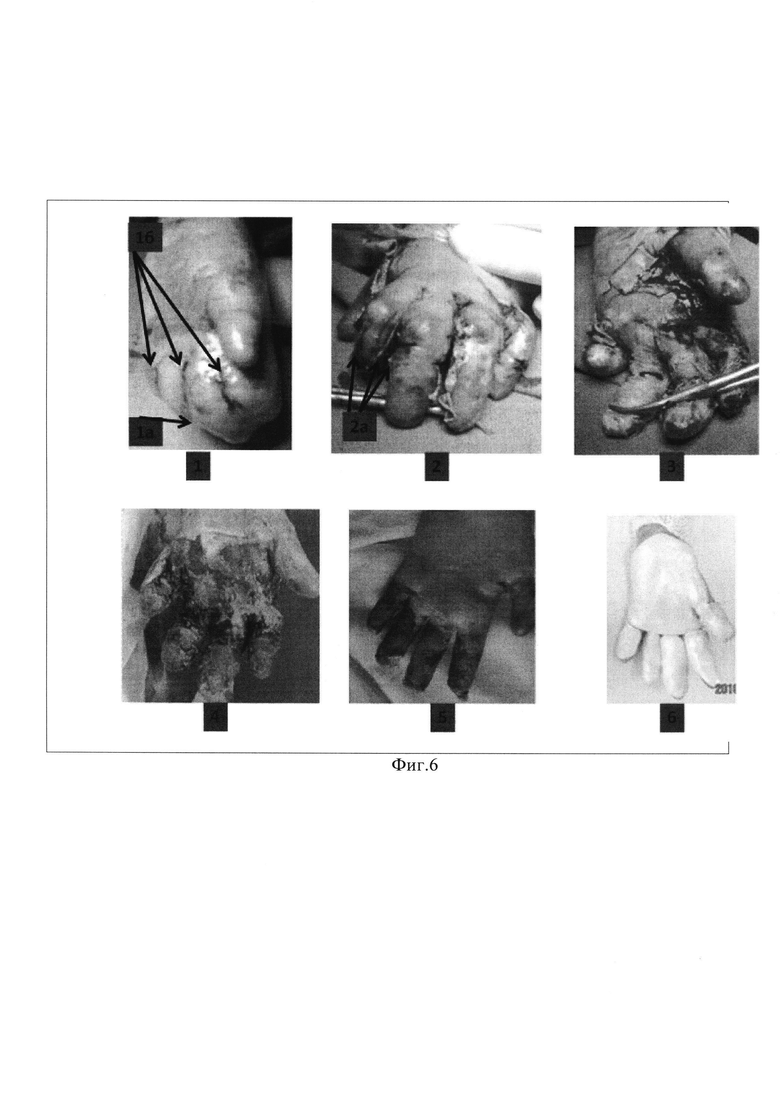
Фиг. 6 - к Примеру 1. Устранение сгибательных контрактур и межпальцевых синдактилий II-V пальцев правой кисти, где 1-6 - этапы операции.
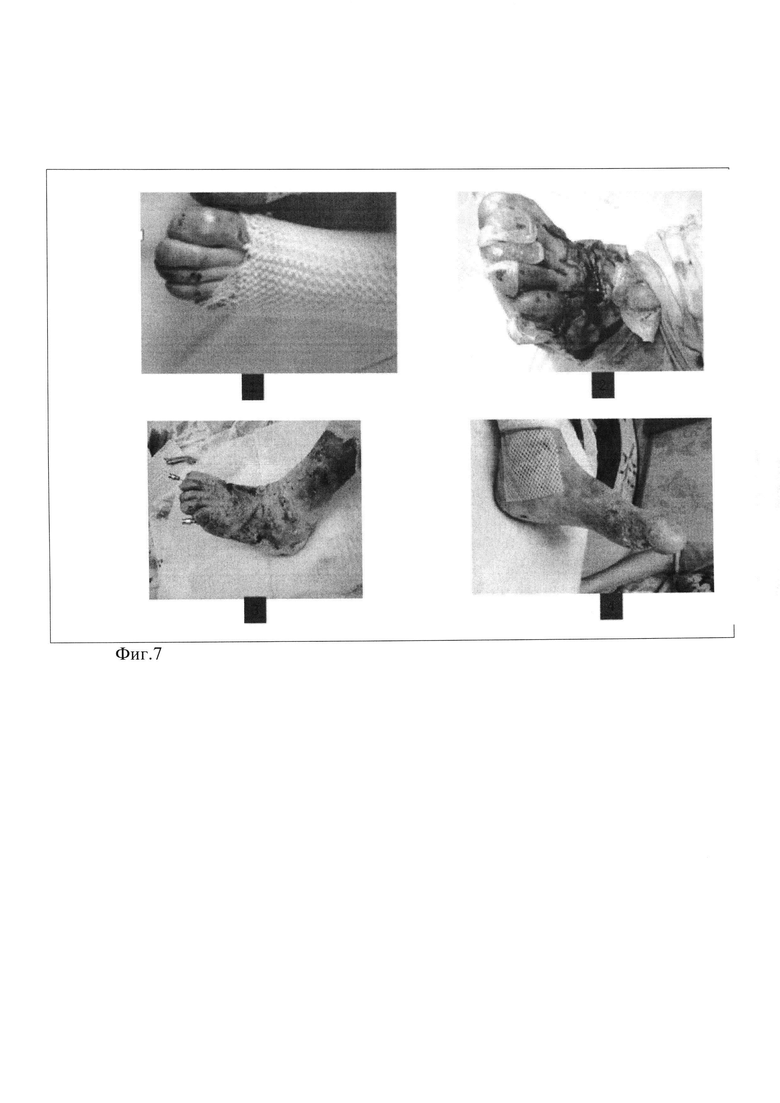
Фиг. 7 - к Примеру 2. Устранение деформаций I-V пальцев левой стопы, где 1 - вид стопы до операции, 2 - устранение сгибательно-разгибательных компонентов контрактур пальцев и подошвенного стяжения, 3 - рана с активной спонтанной эпителизацией, 4 - устранение деформации пальцев.
Сущность изобретения
Способ осуществляется следующим образом. Перед операцией пальпаторно определяется топика таких анатомических структур на кистях (Фиг. 2а) или стопах (Фиг. 2б), как промежутки между соседними пальцами (Фиг. 2(1)) и область межфалановых суставов (Фиг. 2(2)), а также дистальная часть концевых фаланг (Фиг. 2(3)). После этого на коже коконообразной оболочки, окружающей пальцы, выбирается точка, расположенная над межпальцевым промежутком с тыльной стороны в области дистальных фаланг (Фиг. 2(1)). С помощью сомкнутых браншей зажима типа «москит» (кровоостанавливающего зажима Холстеда изогнутого типа «москит» длиной 125 мм с рабочей частью 20 мм) производят давление на выбранный участок коконообразной оболочки с целью его прокола в направлении, параллельном боковым поверхностям пальцев. После прокола кожи коконообразной оболочки, бранши зажима разводят, разделяя кожу вдоль межпальцевого промежутка на небольшом участке протяженностью 0,5-1 см. Затем на этом участке бранши зажима «москит» в сомкнутом состоянии проводят в пространство между пальцами, после чего разводят их, в результате чего происходит разрушение фиброзных сращений между пальцами, и становятся видны их боковые поверхности. Затем инструмент продвигают проксимальнее вдоль области межпальцевого промежутками повторяют прием разделения кожина следующем небольшом участке, длиной 0,5-1 см, после чего разделяют фиброзные сращения между пальцами в области участка с разделенной кожей. Повторяют описанную последовательность действий до достижения уровня дна межпальцевого промежутка и выполняют разрушение спаек в этой части. Аналогичным образом высвобождают соседние пальцы.
После устранения межпальцевых сращений и высвобождения пальцев приступают к устранению сгибательных компонентов контрактур пальцев, начиная с уровня средних фаланг. Для этого проводят разгибание пальца в межфаланговых суставах и разрушение браншами зажима «москит» натянутых при разгибании фиброзных спаек до уровня нормальной дермы (Фиг. 3) на ладонной (Фиг. 4(а)) или подошвенной (Фиг. 4(б)) поверхности пальцев.
В результате этого все пальцы высвобождаются из фиброзных спаек, что позволяет полностью устранить имеющиеся до операции контрактуры и восстановить их подвижность (фиг. 4).
После устранения деформаций пальцев (синдактилий и сгибательных/разгибательных контрактур), при наличии сужения кисти или стопы, а также тыльных подвывихов/вывихов пальцев, тупым способом с помощью зажима «москит» устраняют фиброзные стяжения на ладонной поверхности кистей (фиг. 4(а 2)) или на тыльной (подошвенной) поверхности стоп(фиг. 4(б 2)).
После гемостаза в области послеоперационных ран для стимуляции спонтанной эпителизации используется многослойная повязка на основе отечественных современных раневых покрытий из трех слоев: сетчатого атравматичного покрытия на основе парафина, не прорастающей в раневую поверхность (Воскопран плотной консистенции), мягкой сетчатой повязкой (Воскопран мягкой консистенции), и салфетками, пропитанными водорастворимой мазью (Левосил, Левомеколь). Использование такого сочетания повязок позволяет выполнять перевязки один раз в 7-8 дней. Проведение общего обезболивания во время перевязок, кроме первой перевязки (что бывает в отдельных случаях), не требуется. Между перевязками, при необходимости, производится смена верхних слоев вторичных повязок, пропитанных раневым отделяемым, без снятия «последнего» слоя, прилегающего к ране, на марлевую повязку с мазью на водорастворимой основе.
При появлении признаков краевой эпителизации (на 2-3 неделе после операции) раны закрывают повязками на основе хитозана (Хитопран). Бывает достаточно однократного наложения этой повязки, которая выполняет роль заменителя кожи, для завершения эпителизации под ней за 5-7 дней (Фиг. 5). В целом длительность эпителизации ран при данном способе лечения составляет 3-4 недели.
Для профилактики инфекционных осложнений местного и общего характера назначается системная антибактериальная терапия с выбором препарата согласно чувствительности микрофлоры раны.
Для активации репарационных процессов в ране проводится инфузионная терапия с назначением сосудистых препаратов, а также Актовегина и Карнитина.
На месте операции после заживления ран формируется нежные рубцы, которые с целью профилактики рубцевания и рецидива контрактур необходимо обрабатывать противорубцовыми препаратами (Контрактубекс, Дерматикс, Ферменкол).
В качестве лонгет для фиксации пальцев в среднефизиологическом положении оптимально использовать силиконовые пластины из отоформа (Фиг. 6(6)).
Осуществление изобретения
Клинический пример 1. Ребенок X., 30.04.2011 г.р., заболевание «врожденный буллезный эпидермолиз» диагностировано с рождения. От 1 беременности, протекавшей на фоне токсикоза. В периоде новорожденности проводилось стационарное лечение по месту жительства по поводу длительно незаживающих ран в области туловища и ягодиц, (антибактериальная и симптоматическая терапия, лечебное питание). В возрасте 1 года выявлена тяжелая форма железодефицитной анемии. Проводилось лечение и введение препаратов железа и гемотрансфузии. В 2016 г. проводилось хирургическое лечение по поводу осложнения основного заболевания - патологии полости рта и зубов под наркозом, послеоперационный период протекал с осложнением в виде пневмонии.
В хирургический стационар для проведения оперативного лечения по поводу контрактур пальцев обеих кистей обратилась в феврале 2017 г. (в возрасте 6 лет).
При поступлении состояние ребенка тяжелое по основному заболеванию, активная. Жалобы на сгибательные деформации пальцев обеих кистей, наличие мелких единичных буллезных элементов на коже под сухими корочками. Кожа вне зоны буллезных элементов истончена, сухая, бледная, по типу пергаментной. В легких жесткое дыхание, проводится во всех отделах, хрипов нет, перкуторно притупления нет, ЧД=24 в минуту. Тоны сердца ясные, шум на верхушке, ЧСС 140 в 1 минуту. Живот не вздут (пальпация не проводилась в связи повышенной травматизацией кожи), активно участвует в дыхании, при перкуссии безболезненный, перкуторно печень и селезенка не увеличены. Стул самостоятельный. Мочеиспускание нормальное.
Местно: в области кистей имеются сгибательные контрактуры II-V пальцев и деформация по типу «варежки», межпальцевые сращения, движения в межфаланговых суставах качательные, сужения ладоней умеренное.
На рентгенограмме обеих кистей фаланги II-V пальцев резко согнуты, соотношения в суставах сохранены.
Диагноз: деформации и сгибательные контрактуры II-V пальцев обеих кистей, деформация обеих стоп, врожденный буллезный эпидермолиз.
Проведено предоперационное обследование - анализы в пределах нормы.
Консультация гематолога - при показателях гемоглобина выше 90 г/л разрешено оперативное лечение.
На рентгенограмме грудной клетки без острых воспалительных изменений.
За два дня до операции произведена катетеризация яремной вены справа для предоперационной подготовки (подключичная вена недоступна). Перед операцией осмотрена педиатром- противопоказаний к операции нет.
Консультирована клиническим фармакологом - даны рекомендации по проведению антибактериальной терапии и профилактике железодефицитной анемии в послеоперационном периоде.
Операция выполнена под масочным наркозом «Устранение сгибательных контрактур и межпальцевых синдактилий II-V пальцев правой кисти».
В области тыльной поверхности правой кисти (Фиг. 6(1)) после определения топики межпальцевых промежутков и контуров 2-5 пальцев (межфалановых суставов и дистальной части концевых фаланг) (Фиг. 6 (1б)), контурирующихся через коконообразную оболочку (Фиг. 6 (1а)), окружающей пальцы сомкнутыми браншами зажима типа «москит» между II и III пальцами произведен ее прокол в направлении, параллельном боковым поверхностям пальцев с последующим разведением браншзажима и разделением кожи вдоль межпальцевого промежутка на протяжении 0,7 см. После этого с помощью зажима, проведенного в пространство между пальцами, выполнено разрушение фиброзных сращений между пальцами до уровня дна межпальцевого промежутка с ликвидацией спаек в этой части. Аналогичным образом высвобождены III-IV-V пальцы. После этого стала возможной визуализация ладонных поверхностей II-V пальцев с их разгибанием и разрушение фиброзных спаек до уровня нормальной дермы браншами зажима с устранением сгибательных контрактур и восстановлением пассивной подвижности пальцев. На тыльной поверхности пальцев были оставлены участки коконообразной оболочки, окружающей пальцы и кисть до операции (Фиг. 6 (2а)). Полное разгибание пальцев после устранения их контрактур ограничивали фиброзные стяжения на ладони, которые были устранены тупым путем с помощью бранш зажима «москит» с восстановлением нормальной формы пальцев и кисти (Фиг. 6 (3)). После гемостаза, с помощью 3% раствора перекиси водорода, на раны наложены повязки Воскопран, поверх них - мягкие атравматичные сетчатые покрытия и марлевые салфетки с мазью Левосил. Кисть и лучезапястный сустав фиксированы ладонной гипсовой лонгетой.
Послеоперационный период протекал гладко. Проводилась антибактериальная терапия (внутривенно капельно) Амоксиклав 600 мг 3 раза в сутки 14 дней, Карнитин 500 мг и Актовегин по 2,0 мл через день по 10 инфузий. После удаления внутривенного катетера получала антибактериальную терапию перорально Аугментин по 4,5 мл 2 раза через рот 10 дней. На рентгенограмме правой кисти через 25 дней после оперативного лечения положение пальцев кисти в пястно-фаланговых и межфаланговых суставах правильное и физиологичное.
Местное лечение: в первые восемь дней после операции производились перевязки без наркоза с заменой верхних слоев вторичных повязок, пропитанных раневым отделяемым, без снятия «последнего» слоя, прилегающего к ране, на марлевую повязку с мазью Левосин. Перевязка под наркозом выполнена через восемь дней после операции, на которой определялись раны, покрытые грануляциями с активной эпителизацией, сгибательные контрактуры пальцев отсутствовали (Фиг. 6(4)). После туалета ран 3% раствором перекиси водорода раны были закрыты повязками Воскопран, поверх них - мягкие атравматичные сетчатые покрытия и марлевые салфетки с мазью Левосил. Кисть и пальцы фиксированы ладонной гипсовой лонгетой в положении переразгибания пальцев. Через неделю была выполнена перевязка без наркоза с заменой верхних слоев вторичных повязок. На третьей неделе после операции после премедикации ненаркотическими анальгетиками, были сняты все повязки - на оставшихся ранах в области боковых поверхностей пальцев имелась активная краевая и островковая эпителизация. Для ее стимуляции были использованы повязки Хитопран (Фиг. 6(5)), после чего продолжали перевязки через день до нижнего слоя до полного заживления ран под повязками Хитопран, что произошло через шесть дней после его использования. После деградации (рассасывания) повязок Хитопран и заживления ран, под кратковременным масочным наркозом (5 минут) произведена закрытая редрессация межфаланговых суставов пальцев с последующим началом проведением активных занятий лечебной физкультурой и наложением силиконовых пластин из отоформа (Фиг. 6(6)). Выписана домой через 28 дней после операции, деформация кисти и пальцев была полностью устранена.
Клинический пример 2. Ребенок 7 лет, болен с рождения буллезным эпидермолизом. В периоде новорожденности находился на стационарном лечении по месту жительства по поводу длительно незаживающих ран в области туловища и ягодиц на S=20% поверхности тела. Проводилось комплексное лечение (антибактериальная и симптоматическая терапия, лечебное питание), гормональное лечение и гемотрансфузии. В процессе роста ребенка сформировалась деформация пальцев левой стопы, по поводу чего в ноябре 2016 г. поступил для проведения оперативного лечения.
При поступлении состояние ребенка тяжелое по основному заболеванию, активный. Жалобы на сгибательно-разгибательные деформации пальцев левой стопы, наличие мелких единичных буллезных элементов на коже под сухими корочками. Кожа вне зоны буллезных элементов истончена, сухая, бледная, по типу пергаментной. В легких жесткое дыхание, проводится во всех отделах, хрипов нет, перкуторно притупления нет, ЧД=20 в минуту. Тоны сердца ясные, шум на верхушке, ЧСС 100 в 1 минуту. Живот не вздут (пальпация не проводилась в связи повышенной травматизацией кожи), активно участвует в дыхании, при перкуссии безболезненный, перкуторно печень и селезенка не увеличены. Стул самостоятельный. Мочеиспускание нормально.
Местно: в области левой стопы имеются подошвенные сращения пальцев с тенденцией к тыльному разгибанию согнутых пальцев с умеренным ограничением движений, выраженное сглаживание свода стопы (Фиг.7(1)), на коже конечностей и по всему туловищу единичные мелкие ранки под сухими повязками.
Диагноз: деформация и контрактуры I-V пальцев левой стопы, вторичное плоскостопие, врожденный буллезный эпидермолиз. Проведено обследование - анализы в норме.
Операция под масочным наркозом «Устранение деформаций I-V пальцев левой стопы». В области межпальцевых промежутков с тыльной поверхности левой стопы с помощью браншей зажима типа «москит» в поперечном направлении тупым путем произведено разрушение спаек между пальцами с углублением пространств между ними и устранением стяжений на тыльной поверхности стопы. После этого выполнено устранение сгибательно-разгибательных компонентов контрактур пальцев и подошвенного стяжения путем разрушения браншами зажима типа «москит» натянутых при разгибании-сгибании пальцев фиброзных спаек до уровня нормальной дермы (Фиг. 7(2). Гемостаз по ходу операции с использованием 3% раствора перекиси водорода. Фиксация параоссальная иглами II и V пальцев в положении разгибания в межфаланговых суставах и сгибания в плюснефаланговых суставах. Раны закрыты повязками Воскопран (жесткой и мягкой консистенции) и салфетками с мазью Левосин. Стопа и голеностопный сустав фиксированы задней гипсовой лонгетой в достигнутом положении пальцев с последующей фиксацией циркулярной гипсовой повязкой. Микроциркуляторных нарушений в области ногтевых фаланг нет.
Послеоперационное течение гладкое. В первые сутки после операции проводилась инфузионная терапия Цефазолин 700 мг 3 раза в сутки внутривенно капельно и Актовегин по 2,0 мл внутривенно капельно. После удаления катетера в левой кубинальной вене продолжена антибактериальная терапия (Аугментин по 5 мл 2 раза в сутки перорально 10 дней, Линекс 1 капс. в день 15 дней, Бифидумбактерин 5 доз 3 раза в день 25 дней. Первая перевязка без наркоза в области левой стопы до нижнего слоя повязок выполнена через 8 дней после операции - раны с активной эпителизацией, чистые, гноя нет, сократились до размеров 2×3 см (наложены повязки с Воскопраном и бранолиндом, гипсовая лонгета). Вторая перевязка без наркоза с удалением всех повязок выполнена через 13 дней после операции - рана с активной спонтанной эпителизацией сократилась до размеров 0,8×0,5 см (Фиг. 7(3)), удалены фиксирующие иглы. Через 30 дней после операции рана в области левой стопы зажила за счет активной краевой эпителизации, деформация пальцев устранена (Фиг. 7(4)).
За шесть лет нами выполнены 62 операции у пациентов с врожденным буллезным эпидермолизом по поводу деформации кистей и стоп. Катамнез наблюдения составил 4 года. Отмечены отличные результаты с полным восстановлением функции конечностей в 80% случаях, в 15% случаев были удовлетворительные результаты (сформированная вновь частичная деформация пальцев была выражена меньше, чем до операции). В 5% случаев имелись рецидивы контрактур пальцев, которые потребовали повторного устранения через 2 года после первой операции с хорошим результатом.
Таким образом, важными преимуществами описываемого способа являются сокращение длительности оперативного вмешательства и проведение его без использования скальпеля и электрокоагуляторов, уменьшение числа перевязок до 3-4 за весь послеоперационный период (30-40 дней) и исключение необходимости в обязательном порядке проведения общего обезболивания при их выполнении, как это принято во всем мире. Предлагаемый способ лечения может быть альтернативой традиционным приемам хирургического лечения данной патологии.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ закрытия послеоперационных ран у больных врожденным буллезным эпидермолизом | 2020 |
|
RU2746662C1 |
| СПОСОБ ЛЕЧЕНИЯ ТОТАЛЬНОЙ ВРОЖДЕННОЙ СИНДАКТИЛИИ ПАЛЬЦЕВ КИСТИ | 2007 |
|
RU2355348C1 |
| Способ устранения линейных послеоперационных рубцов на пальцах кистей у детей | 2018 |
|
RU2693162C1 |
| Способ устранения врожденной сгибательно-приводящей контрактуры первого пальца кисти | 1986 |
|
SU1388018A1 |
| Способ лечения дефекта кожи межпальцевого промежутка с дефектом кожи на фалангах пальца | 1988 |
|
SU1540811A1 |
| СПОСОБ ЛЕЧЕНИЯ ТЯЖЕЛОЙ ФОРМЫ КОНТРАКТУРЫ ДЮПЮИТРЕНА ПАЛЬЦЕВ КИСТИ | 2009 |
|
RU2421168C1 |
| Способ выполнения хирургического доступа для устранения сгибательной контрактуры двух смежных длинных пальцев кисти при болезни Дюпюитрена | 2021 |
|
RU2761735C1 |
| Способ восстановления сухожилий разгибателей пальцев кисти мезодермальным аутотрансплантатом | 2018 |
|
RU2700391C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ КОЖНОЙ ФОРМЫ СИНДАКТИЛИИ | 2000 |
|
RU2242931C2 |
| СПОСОБ ЛЕЧЕНИЯ СГИБАТЕЛЬНОЙ КОНТРАКТУРЫ ПАЛЬЦЕВ КИСТИ | 2007 |
|
RU2343867C1 |

Изобретение относится к медицине, в частности к реконструктивно-пластической и детской хирургии, травматологии и ортопедии, и касается малотравматичного хирургического лечения больных с врожденным буллезным эпидермолизом с деформациями кистей и стоп. Способ включает разделение фиброзных сращений в области кистей и стоп до уровня нормальной дермы с помощью бранш зажима типа «москит» без выполнения разрезов скальпелем и пластики ран, которые спонтанно эпителизируются через 4-5 недель при использовании многослойных сетчатых и мазевых повязок и проведении инфузионной терапии. Способ обеспечивает снижение травматичности хирургического лечения за счет щадящего воздействия на ткани без повреждения нормальной дермы и глубоких структур пальцев при использовании зажима типа «москит», позволяет сократить общее время проведения оперативного вмешательства за счет использования только одного инструмента, снижает вероятность развития кровотечений за счет послойного разделения тканей, а также снижение частоты перевязок и необходимости общего обезболивания за счет использования многослойных повязок. 1 з.п. ф-лы, 7 ил., 2 пр.
1. Способ лечения больных с врожденным буллезным эпидермолизом с деформациями кистей и стоп, сопровождающихся сращением пальцев, заключающийся в том, что сначала пальпаторно определяют положение межпальцевых промежутков, область межфалановых суставов и дистальных частей концевых фаланг, после чего на коже коконообразной оболочки, окружающей пальцы, выбирают точку, расположенную над межпальцевым промежутком с тыльной стороны в области дистальных фаланг, с помощью сомкнутых браншей зажима типа «москит» производят прокол выбранного участка коконообразной оболочки в направлении, параллельном боковым поверхностям пальцев, после прокола кожи коконообразной оболочки бранши зажима разводят, разделяя кожу вдоль межпальцевого промежутка на участке протяженностью 0,5-1 см, затем на этом участке бранши зажима «москит» в сомкнутом состоянии проводят глубже в пространство между пальцами, после чего разводят их, затем инструмент продвигают проскимальнее вдоль области межпальцевого промежутка и повторяют прием разделения кожи на следующем участке протяженностью 0,5-1 см, после чего разделяют фиброзные сращения между пальцами в области участка с разделенной кожей, повторяют описанную последовательность действий до достижения уровня дна межпальцевого промежутка и выполняют разрушение фиброзных сращений в этой части, аналогичным образом высвобождают соседние пальцы,
после устранения межпальцевых сращений и высвобождения пальцев приступают к устранению сгибательно-разгибательных компонентов контрактур пальцев, начиная с уровня средних фаланг, для этого проводят разгибание или сгибание пальца в межфаланговых суставах и разрушение браншами зажима «москит» натянутых при разгибании или сгибании фиброзных спаек до уровня нормальной дермы на ладонной или тыльной поверхности пальцев, повторяют описанную последовательность действий для всех пальцев,
после выполнения оперативного вмешательства осуществляют закрытие операционных ран комбинированными многослойными сетчатыми и мазевыми повязками, проводят системную антибактериальную и инфузионную терапию с назначением профилактических мероприятий по предупреждению рецидива контрактур с использованием противорубцовых препаратов.
2. Способ по п. 1, отличающийся тем, что дополнительно при необходимости после устранения деформаций пальцев при наличии сужения ладонной поверхности кисти или подошвенной поверхности стопы также тупым способом с помощью зажима типа «москит» устраняют фиброзные стяжения на ладонной поверхности кистей и(или) на подошвенной поверхности стоп.
| ШУРОВА Л.В | |||
| и др | |||
| Реконструктивно-восстановительное лечение и реабилитация больных с врожденным буллезным эпидермолизом с деформациями кистей | |||
| Научно-практическая конференция с международным участием "Врожденная и приобретенная патология верхних конечностей у детей (диагностика, лечение, реабилитация), 2016, стр | |||
| Нефтяной конвертер | 1922 |
|
SU64A1 |
| ANDERL H | |||
| et al | |||
| The | |||
Авторы
Даты
2020-09-15—Публикация
2020-02-17—Подача