ОБЛАСТЬ ТЕХНИКИ
Изобретение относится к медицине, а именно к онкологии, в частности к обеспечению персонализированной локальной гипертермии при лечении местнораспространенных злокачественных опухолей.
УРОВЕНЬ ТЕХНИКИ
В настоящее время локальная гипертермия рассматривается как один из перспективных способов повышения эффективности лучевой и комбинированной терапии онкологических больных, a также как самостоятельный метод при лечении распространенных злокачественных новообразований, не подлежащих другим специальным методам лечения [N.R. Datta, et al. Local hyperthermia combined with radiotherapy and-/or chemotherapy: Recent advances and promises for the future. Cancer Treatment Reviews, 2015, V. 41, Issue 9, P. 742–753].
Наиболее широкое практическое применение в лучевой терапии нашел метод локальной сверхвысокочастотной (СВЧ) гипертермии. В клинике для СВЧ нагрева опухолей используют, в основном, частоты 2450 МГц, 915 МГц и 433 МГц.
Из источника [Девятков Н.Д., Гельвич Э.А., Мазохин В.Н. Комплект аппаратуры для электромагнитной гипертермии злокачественных новообразований // Мед. радиология. - 1987, N 1. - С.73-76] известно устройство для гипертермии, содержащее генератор СВЧ-энергии и соединенную с этим генератором антенну, излучающую электромагнитные волны в заданную область тела пациента.
К основным недостаткам устройств для СВЧ-нагрева относятся низкая проникающая способность и возможность перегрева тканей с высоким электрическим сопротивлением (хрящи гортани, сухожилия, фасции, кости). Как результат, невозможно точно локализовать тепло в опухолях внутренних органов.
Из патента RU 2372116 C2, опубл. 10.11.2009, известен способ локальной ультравысокочастотной (УВЧ) гипертермии (емкостный способ).
Основным недостатком данного метода гипертермии является перегрев подкожной жировой клетчатки, затрудняющий избирательный нагрев опухолей внутренних органов и тканей до гипертермических температур [Штемлер В.М., Колесников С.В. Особенности взаимодействия электромагнитных полей с биообъектами. // В кн.: «Физиология человека и животных». – М.: Медицина, 1978, 22, с. 9-67].
Из источника [JordanA., et al. Inductive heating of ferromagnetic particles and magnetic fluids: physical evaluation of their potential for hyperthermia. // International Journal of Hyperthermia, 1993, v. 9, p. 51-68] известен способ гипертермии, реализуемый за счет индукционного нагрева вводимых в опухоль магнитных жидкостей на основе ферромагнитных наночастиц.
Недостатками этого метода являются неравномерное распределение магнитных наночастиц в опухоли и проблемы с выведением магнитных наночастиц и продуктов распада опухоли из организма.
Одним из перспективных способов повышения точности для локализации воздействия на клетки опухоли является применение интраоперационно изготавливаемых индивидуальных имплантатов на основе биосовместимых полимеров, см. патент автора настоящего изобретения RU 2322199 C1, опубл. 20.04.2008.
Использование таких имплантатов, модифицированных добавлением ферромагнитных частиц, позволяет проводить точно локализованный избирательный индукционный нагрев биологических тканей в переменном магнитном поле, см. патент автора настоящего изобретения RU 2497489 C1, опубл. 10.11.2013.
Из патента RU 2565810 C1, опубл. 20.10.2015, а также заявки US 20110223255 Al, опубл. 15.09.2011 и заявки US 2019099618 A1, опубл. 04.04.2019, известно, что гипертермия с использованием индукционного нагрева магнитных материалов легко комбинируется с другими видами противоопухолевой терапии, такими как радио- и/или химиотерапия.
Методы индукционного нагрева, описанные в изобретениях, раскрытых в RU 2565810 C1, US 20110223255 Al и US 2019099618 A1, являются ближайшими аналогами заявленному способу лечения по настоящему изобретению. Основой этих методов является нагрев композитного тканезамещающего имплантата, содержащего магнитные (ферромагнитные, ферримагнитные или суперпарамагнитные) частицы, за счет поглощения ими энергии переменного магнитного поля субмегагерцового диапазона. Электромагнитное поле выбранного частотного диапазона слабо поглощается биологическими тканями, поэтому их нежелательный разогрев пренебрежимо мал. Нагреву подвергается лишь имплантат и ткани, непосредственно прилегающие к нему, чем обеспечивается высокая степень локализации гипертермии.
В качестве магнитных наполнителей в ближайших аналогах используются магнитные микро- или нано частицы, вводимые в пористые или гелеобразные биосовместимые имплантаты, см. US 20110223255 Al, либо магнитные жидкости, заполняющие эластичные полые имплантаты, либо мелкие ферромагнитные объекты (шарики, нити, цилиндры, иглы), вводимые непосредственно в опухоль, см. US 2019099618 A1, или инкорпорированные в биосовместимые полимерные имплантаты, см. см. RU 2497489 C1, RU 2565810 C1, US 2019099618 A1.
Недостатком имплантатов на основе магнитных микро- и наночастиц, в том числе в виде магнитных жидкостей, является сравнительно низкая удельная тепловая мощность, генерируемая в переменном магнитном поле субмегагерцового диапазона, и, как следствие, необходимость использования высоких значений амплитуд переменных магнитных полей (более 5 кА/м), что может представлять как технологические, так и физиологические проблемы.
При использовании мелких ферромагнитных частиц в виде шариков или игл недостатком является возможность перегрева тканей или полимерного имплантата в области контакта с ферромагнетиком из-за низкой теплопроводности биосовместимых материалов и, как следствие, термического разрушения тканей или полимерной матрицы.
СУЩНОСТЬ ИЗОБРЕТЕНИЯ
Техническая задача, решаемая посредством предлагаемого способа нагрева индивидуального имплантата, состоит в усовершенствовании известного способа путем снижения неравномерности нагрева имплантата и исключения его термического разрушения в месте контакта полимерной матрицы с ферромагнитным наполнителем.
Технический результат, достигаемый при реализации разработанного имплантата и способа, заключается в увеличении удельной мощности выделения тепла в имплантате и, как следствие, существенном уменьшении интенсивности переменного магнитного поля.
В настоящем изобретении предложено в качестве тепловыделяющего агента использовать в интраоперационно изготовленных имплантатах немагнитный жидкий легкоплавкий металлический сплав на основе индия и галлия. Свойство макроскопических объемов (1 мл и более) таких немагнитных сплавов подвергаться интенсивному индукционному нагреву в переменных полях частотой 50-300 кГц, что ранее нигде не было описано. Такой нагрев, сравнимый с нагревом ферромагнитных образцов, становится возможным, благодаря существенно большей, по сравнению с ферромагнетиками, толщине скин-слоя немагнитного проводящего материала.
Технический результат заявленного изобретения достигается за счет применения в способе персонализированной интраоперационной контактной локальной гипертермии для лечения местнораспространенных злокачественных опухолей имплантата, который содержит полость, заполненную тепловыделяющим агентом, при этом тепловыделяющий агент представляет собой немагнитный жидкий легкоплавкий металлический сплав.
При этом в одном из вариантов осуществления изобретения немагнитный жидкий легкоплавкий металлический сплав изготовлен на основе индия и галлия.
В другом варианте осуществления изобретения немагнитный жидкий легкоплавкий металлический сплав дополнительно включает компонент, выбранный из группы олово, цинк или их комбинацию.
В альтернативном варианте осуществления изобретения немагнитный жидкий легкоплавкий металлический сплав дополнительно включает короткоживущие радиоактивные изотопы для проведения контактной радиотерапии (брахитерапии).
При этом в другом варианте осуществления поверхность имплантата содержит химиопрепараты (противоопухолевые, бактерицидные, гемостатические) в виде пленки на основе саморазлагающегося биосовместимого полимера.
Имплантат в одном из вариантов осуществления изобретения изготовлен посредством 3D принтера.
При этом в одном из вариантов осуществления изобретения имплантат представляет собой пластичный силиконовый контейнер, повторяющий форму ложа опухоли при заполнении его немагнитным жидким легкоплавким металлическим сплавом.
Имплантат в одном из вариантов осуществления изобретения содержит группу камер, при этом он выполнен с возможностью заполнения немагнитным жидким легкоплавким металлическим сплавом заданного количества камер из общей группы.
Вышеуказанные и другие задачи, особенности, преимущества, а также техническая значимость данного изобретения будут более понятны из нижеследующего подробного описания изобретения и представленных фигур.
КРАТКОЕ ОПИСАНИЕ ФИГУР
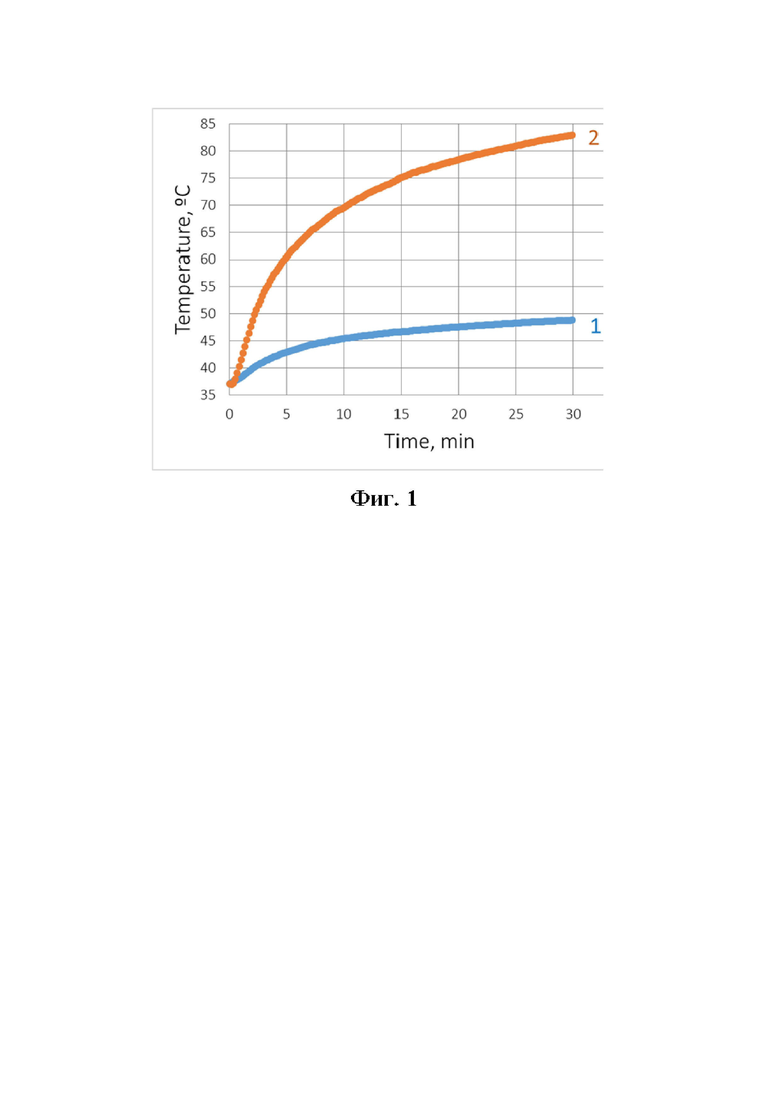
На фигуре 1 показаны результаты нагрева двух модельных имплантатов в медицинском геле, имитирующем биологические ткани.
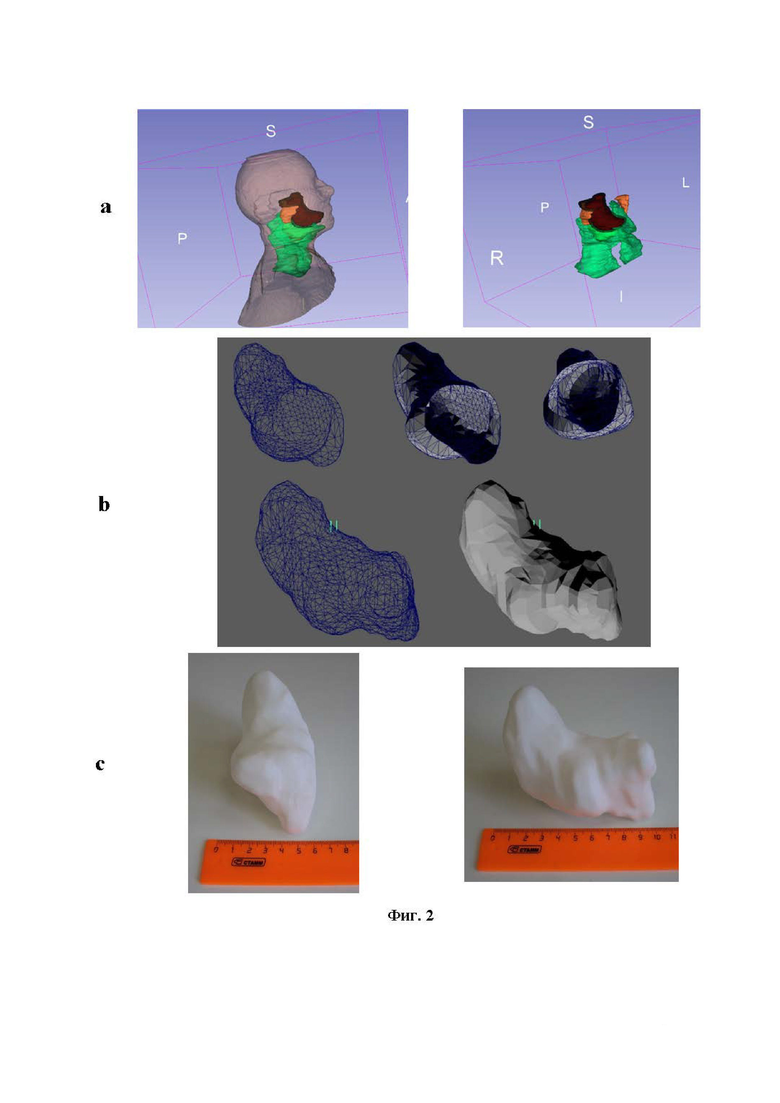
На фигуре 2 показано изготовление полого имплантата: (a) моделирование на основе компьютерной томографии; (b) создание 3D-изображения; (c) имплантат, напечатанный на 3D-принтере.
ОСУЩЕСТВЛЕНИЕ ИЗОБРЕТЕНИЯ
На фигуре 1 представлены результаты нагрева двух модельных имплантатов в медицинском геле, имитирующем биологические ткани. Один из имплантатов, композитный, представляет собой полимерную основу с внедренными в нее стальными шариками, другой – тонкостенную сферу, заполненную немагнитным жидким легкоплавким металлическим сплавом на основе галлия, индия и олова. Температура поверхности сферического имплантата диаметром 2 см, помещенного в гель для УЗИ, при нагреве в переменном магнитном поле частотой 90 кГц с амплитудой напряженности 3,6 кА/м. Позицией 1 на графике представлен композитный имплантат с массовой долей стальных шариков диаметром 1 мм 50%, а позицией 2 – полый полимерный имплантат, заполненный галинстаном (68,5% - Ga : 21,5% -In : 10,0% - Sn).
Необходимо отметить, что композитные имплантаты нагреваются более эффективно, чем имплантаты на основе магнитных жидкостей [Stauffer P.R., Vasilchenko I.L., Osintsev A.M., Rodrigues D.B., Bar-Ad V., Hurwitz M.D., Kolomiets S.A. Tumor bed brachytherapy for locally advanced laryngeal cancer: a feasibility assessment of combination with ferromagnetic hyperthermia. Biomedical Physics and Engineering Express, 2016, vol. 2, no. 5].
Как видно из фигуры 1, имплантаты на основе немагнитных жидких легкоплавких металлических сплавов позволяют их использовать не только для проведения классической гипертермии, т.е. нагрева тканей до температуры 40-45ºС, но и для более радикального метода термоабляции [Chu, K.F., Dupuy, D.E. Thermal ablation of tumours: biological mechanisms and advances in therapy (2014) Nature Reviews Cancer, volume 14, pages 199-208] (нагрев тканей до температуры выше 50 ºС) при умеренных значениях напряженности переменного магнитного поля.
Благодаря высокой теплопроводности жидкого металлического сплава [Рощупкин В.В. и др. Исследование энтальпии и теплоемкости сплава галлий-индий-олово. Научн. тр. «Гиредмет», «Исследование сплавов редких металлов». 1976. Т. 84. С. 4-5], [Yuriy Plevachuk, Vasyl Sklyarchuk, Sven Eckert, Gunter Gerbeth, Rada Novakovic. Thermophysical Properties of the Liquid Ga–In–Sn Eutectic Alloy. Journal of Chemical and Engineering Data, 2014, v. 59(3), p. 757-763], весь его объем внутри имплантата имеет практически одинаковую температуру, чем достигается равномерность нагрева прилегающих к имплантату тканей.
Примерами немагнитных жидких легкоплавких металлических сплавов, которые используют для заполнения имплантата, являются такие, как:
Кроме того, при осуществлении настоящего изобретения могут быть использованы и другие немагнитные жидкие легкоплавкие металлические сплавы на основе индия и галлия с низкой температурой плавления.
При лечении местнораспространенных злокачественных опухолей разработанный способ контактной локальной гипертермии может быть использован следующим образом.
На основе интраоперационно изготовленного слепка ложа опухоли с помощью 3D сканера создается 3D образ имплантата, повторяющего форму ложа удаленной опухоли. Полый тонкостенный имплантат печатается из биосовместимого полимера с помощью 3D принтера. В процессе компьютерной обработки в имплантате формируются необходимые каналы и камеры для заполнения немагнитным жидким легкоплавким металлическим сплавом, а также для ввода датчиков контроля температуры.
Заполненный сплавом имплантат фиксируют в ложе удаленной опухоли, ушивают рану, после чего проводят локальную гипертермию при температуре 43-45°C в течение не менее 60 мин за счет индукционного нагрева имплантата в переменном магнитном поле. Имплантат удаляют после окончания проводимого лечения и через несколько дней, после оценки эффекта от гипертермии, назначают дополнительные специальные методы лечения: полихимиотерапию, лучевую терапию.
В одном из вариантов осуществления настоящего изобретения 3D образ имплантата создают на основе 3D модели опухоли, полученной в результате ее сканирования средствами компьютерной томографии или магнитно-резонансной, рентгеновской, позитронно-эмиссионной и/или любой другой, способной генерировать 3D-образ опухоли (см. фигуру 2).
C целью исключения нежелательного нагрева некоторых участков, соседствующих с опухолью или ложем удаленной опухоли, используют имплантаты с группой камер (многокамерные имплантаты), часть камер которых не заполняется немагнитным жидким легкоплавким металлическим сплавом.
В альтернативном варианте осуществления разработанного способа в качестве оболочки для имплантата используют пластичный силиконовый контейнер, принимающий форму ложа опухоли в результате заполнения немагнитным жидким легкоплавким металлическим сплавом под небольшим давлением.
Для проведения совместной с гипертермией химиотерапии на поверхность имплантата наносят (противоопухолевые, бактерицидные, гемостатические) химиопрепараты в виде пленки на основе саморазлагающегося биосовместимого полимера.
Для проведения совместной с гипертермией радиотерапии используют короткоживущие радиоактивные изотопы индия и галлия (или другие, растворимые в жидком металлическом индии и/или галлии короткоживущие радиоактивные изотопы).
Возможно одновременное комбинированное использование радиотерапии химиотерапии и гипертермии.
Кроме того, заявленный способ персонализированной интраоперационной контактной локальной гипертермии для лечения местнораспространенных злокачественных опухолей, включающий нагрев ложа удаленной или резецированной опухоли с использованием интраоперационно изготовленного и повторяющего форму ложа опухоли индивидуального имплантата может быть использован и в других физиотерапевтических методах лечения, использующих нагрев тканей, например, УВЧ-терапия, парафино- или озокеритотерапия и т.п.
Сущность заявленного в настоящем изобретении способа поясняется следующими примерами.
Пример 1
Пациент Н., 1962 г. р. Госпитализирована в ОКОД 04.07.2017 г. с жалобами на наличие опухоли во рту. Из анамнеза: в начале января 2015 г. Обратил внимание на наличие опухоли во рту, к врачам не обращался. Обследован в ОКОД г. Кемерова после краевой биопсии опухоли дна полости рта. Верифицирован диагноз – рак полости рта Т2N0M0 (паталого-гистологическое заключение № 624/503 от 28.06.17 плоскоклеточный ороговевающий рак).
При поступлении состояние удовлетворительное, конституция астеническая, рост 179 см, вес 72 кг. Кожные покровы чистые, костно-суставной аппарат – в норме. Периферические лимфатические узлы всех групп, в т.ч. шейные, не пальпируются. Отеков не выявлено, границы сердца в пределах нормы. Пульс – 72 удара в минуту, тоны ясные, ритмичные. Грудная клетка правильной формы, симметрично участвует в дыхании. Дыхание везикулярное, хрипов нет. Живот мягкий, безболезненный во всех отделах. Печень – по краю реберной дуги, селезенка – не увеличена, почки не пальпируются. Индекс Карновского – 90.
Локальный статус: на слизистой оболочке дна полости рта по средней линии экзофитная опухоль с участком изъязвления диаметром до 3 см.
Диагноз: рак дна полости рта Т2N0M0.
07.07.2017 г. пациенту была выполнена операция в объеме резекции слизистой дна полости рта. Положение больного на операционном столе – на спине с валиком под плечами, с откинутой головой. Хирургическое вмешательство осуществлялось под эндотрахиальным наркозом с интубацией через правый носовой вход. Внутриротовым доступом, отступая от видимых границ опухоли 1 см, произведена электрорезекция опухоли слизистой дна полости рта с одномоментным изготовлением слепка для имплантата.
Для изготовления слепка применили силиконовую слепочную массу Speedexputty, состоящую из основы и активатора. После затвердевания имплантат был извлечен из ложа резецированной опухоли и подвергнут сканированию с помощью 3D сканера Artec Space Spider. Для обработки образа использовалось программное обеспечение Artec Studio 10 для Windows. Для печати имплантата использовался фотополимер VeroDentPlusTM, применяемый в стоматологии.
В качестве наполнителя для имплантата использовался немагнитный жидкий легкоплавкий металлический сплав Galinstan (Changsha Rich Nonferrous Metals Co., Ltd, China) на основе галлия, индия и олова.
Индивидуальный имплантат прошили толстой нитью, конец которой зафиксировали лейкопластырем в области угла рта с обеих сторон. Гемостаз операционной раны. Швы на рану.
Непосредственно после этого в течение одного часа был проведен сеанс локальной интраоперационной контактной гипертермии. Область тканей, прилегающих к имплантату, нагревалась до температуры 43-44°С.
Имплантат был удален 09.07.2017. На десятый день после удаления имплантата начат курс послеоперационной лучевой терапии на аппарате «Рокус-М», РОД – 2 Гр., 5 раз в неделю, СОД- 44 Гр, на курс 22 сеанса.
Пациент выписан в удовлетворительном состоянии под наблюдение онколога раз в 3 месяца. При последнем осмотре 24.10.2019 г. данных о рецидиве и метастазах не выявлено. Наблюдение продолжается.
Пример 2
Пациент З., 1954 г. р. госпитализирован в ОКОД 06.07.2017 г. с жалобами на наличие опухоли во рту. Из анамнеза: в начале марта 2017 г. обратил внимание на наличие опухоли во рту, к врачам не обращался. Обследован в ОКОД г. Кемерово после краевой биопсии опухоли дна полости рта. Верифицирован диагноз – рак полости рта Т3N0M0 (паталого-гистологическое заключение № 644/512 от 30.06.17 плоскоклеточный ороговевающий рак).
При поступлении состояние удовлетворительное, конституция астеническая, рост 165 см, вес 58 кг. Кожные покровы чистые, костно-суставной аппарат – в норме. Периферические лимфатические узлы всех групп, в т.ч. шейные, не пальпируются. Отеков не выявлено, границы сердца в пределах нормы. Пульс – 80 ударов в минуту, тоны ясные, ритмичные. Грудная клетка правильной формы, симметрично участвует в дыхании. Дыхание везикулярное, хрипов нет. Живот мягкий, безболезненный во всех отделах. Печень – по краю реберной дуги, селезенка – не увеличена, почки не пальпируются. Индекс Карновского – 90.
Локальный статус: на слизистой оболочке дна полости рта слева от средней линии смешанная опухоль диаметром до 6 см, переходящая на альвеолярный отросток нижней челюсти слева.
Диагноз: рак дна полости рта Т3N0M0.
10.07.2017 г. пациенту была выполнена операция в объеме резекции слизистой дна полости рта с резекцией альвеолярного отростка нижней челюсти слева. Положение больного на операционном столе – на спине с валиком под плечами, с откинутой головой. Хирургическое вмешательство осуществляли под эндотрахиальным наркозом с интубацией через правый носовой вход. Внутриротовым доступом, отступая от видимых границ опухоли 1 см, произведена электрорезекция опухоли слизистой дна полости рта с резекцией альвеолярного отростка нижней челюсти слева с сохранением целостности кости с одномоментным изготовлением слепка для имплантата.
Для изготовления слепка применили силиконовую слепочную массу Speedexputty, состоящую из основы и активатора. После затвердевания имплантат был извлечен из ложа резецированной опухоли и подвергнут сканированию с помощью 3D сканера Artec Space Spider. Для обработки образа использовали программное обеспечение Artec Studio 10 для Windows. Для печати имплантата использовали фотополимер VeroDentPlusTM, применяемый в стоматологии.
В качестве наполнителя для имплантата использовался немагнитный жидкий легкоплавкий металлический сплав Galinstan (Changsha Rich Nonferrous Metals Co., Ltd, China) на основе галлия, индия и цинка.
Индивидуальный имплантат прошили толстой нитью, конец которой зафиксировали лейкопластырем в области угла рта с обеих сторон. Гемостаз операционной раны. Швы на рану.
Непосредственно после этого в течение одного часа был проведен сеанс локальной интраоперационной контактной гипертермии. Область тканей, прилегающих к имплантату, нагревалась до температуры 43-44°С.
Имплантат был удален 12.07.2017. На десятый день после удаления имплантата начат курс послеоперационной лучевой терапии на аппарате «Рокус-М», РОД – 2 Гр., 5 раз в неделю, СОД- 44 Гр, на курс 22 сеанса.
Пациент выписан в удовлетворительном состоянии под наблюдение онколога раз в 3 месяца. При последнем осмотре 26.12.2018 г. данных о рецидиве и метастазах не выявлено. Наблюдение продолжается.
Пример 3
Пациентка Ч., 1959 г. р. госпитализирована в ОКОД 17.07.2017 г. с жалобами на наличие осиплости голоса в течение 3 месяцев. Из анамнеза: лечилась по месту жительства в течение 6 месяцев по поводу хронического ларингита, эффекта от лечения не было. Направлена в ОКОД г. Кемерово. При обследовании выставлен диагноз – рак среднего отдела гортани Т2N0M0 (паталого-гистологическое заключение № 657/521энд. от 13.06.17 плоскоклеточный неороговевающий рак).
При поступлении состояние удовлетворительное, конституция астеническая, рост 160 см, вес 51 кг. Кожные покровы чистые, костно-суставной аппарат – в норме. Периферические лимфатические узлы всех групп, в т.ч. шейные, не пальпируются. Отеков не выявлено, границы сердца в пределах нормы. Пульс – 79 ударов в минуту, тоны ясные, ритмичные. Грудная клетка правильной формы, симметрично участвует в дыхании. Дыхание везикулярное, хрипов нет. Живот мягкий, безболезненный во всех отделах. Печень – по краю реберной дуги, селезенка – не увеличена, почки не пальпируются. Индекс Карновского – 90.
Локальный статус: при ФЛС левая голосовая связка представлена смешанной опухолью, переходящей на левое подскладочное пространство, просвет гортани свободный, подвижность с обеих сторон сохранена.
Диагноз: рак среднего отдела гортани Т2N0M0.
20.07.2017 г. пациентке была выполнена операция в объеме: трахеостомия; тиреотомия; резекция среднего отдела гортани. Положение больного на операционном столе – на спине с валиком под плечами, с откинутой головой. Хирургическое вмешательство осуществляли под эндотрахиальным наркозом. После наложения трахеостомы выполнена тиреотомия и произведена электрорезекция среднего отдела гортани слева с подскладочным пространством с одномоментным изготовлением слепка для имплантата.
Для изготовления слепка применили силиконовую слепочную массу Speedexputty, состоящую из основы и активатора. После затвердевания имплантат был извлечен из ложа резецированной опухоли и подвергнут сканированию с помощью 3D сканера Artec Space Spider. Для обработки образа использовали программное обеспечение Artec Studio 10 для Windows. Для печати имплантата использовали фотополимер VeroDentPlusTM, применяемый в стоматологии.
В качестве наполнителя для имплантата использовался немагнитный жидкий легкоплавкий металлический сплав Galinstan (Changsha Rich Nonferrous Metals Co., Ltd, China) на основе галлия, индия.
Индивидуальный имплантат прошили толстой нитью, конец которой зафиксировали лейкопластырем в области угла рта с обеих сторон. Гемостаз операционной раны. Швы на рану.
Непосредственно после этого в течение одного часа был проведен сеанс локальной интраоперационной контактной гипертермии. Область тканей, прилегающих к имплантату, нагревалась до температуры 43-44°С.
Имплантат был удален 21.07.2017. На десятый день после удаления имплантата начат курс послеоперационной лучевой терапии на аппарате «Рокус-М», РОД – 2 Гр., 5 раз в неделю, СОД- 44 Гр, на курс 22 сеанса.
Пациент выписан в удовлетворительном состоянии под наблюдение онколога раз в 3 месяца. При последнем осмотре 20.12.2018 г. данных о рецидиве и метастазах не выявлено. Наблюдение продолжается.
Отсутствие термического разрушения оболочки контролировали визуально. Для контролируемых 23 случаев реализации разработанного технического решения примеров термического решения не выявлено. Равномерность нагрева имплантата контролировали с использованием оптического датчика температуры (Optocon Fotemp, Германия), показания которого не зависят от внешних электромагнитных полей. В результате контроля 23 случаев применения разработанного способа установлено отсутствие неравномерности нагрева.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ НА ОСНОВЕ КОНФОРМНОЙ КОНТАКТНОЙ ТЕРМОАБЛЯЦИИ | 2022 |
|
RU2785891C1 |
| СПОСОБ ПЕРСОНАЛИЗИРОВАННОЙ ИНТРАОПЕРАЦИОННОЙ КОНТАКТНОЙ ЛОКАЛЬНОЙ ГИПЕРТЕРМИИ ДЛЯ ЛЕЧЕНИЯ МЕСТНОРАСПРОСТРАНЕННЫХ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ | 2014 |
|
RU2565810C1 |
| Способ угнетения роста опухолевых клеток с помощью магниторезонансной гипертермии и таргетированных аптамерами магнитных наночастиц | 2023 |
|
RU2812581C1 |
| СПОСОБ ЛЕЧЕНИЯ МЕСТНОРАСПРОСТРАНЕННЫХ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ГОРТАНИ И ГОРТАНОГЛОТКИ | 2011 |
|
RU2482895C2 |
| Способ комбинированного лечения местнораспространенных форм рака полости носа и придаточных пазух с применением локальной гипертермии | 2017 |
|
RU2663155C1 |
| СПОСОБ ФУНКЦИОНАЛЬНОЙ РЕАБИЛИТАЦИИ БОЛЬНЫХ, ПЕРЕНЕСШИХ ОПЕРАЦИИ ПО ПОВОДУ МЕСТНОРАСПРОСТРАНЕННЫХ ОПУХОЛЕЙ ДНА ПОЛОСТИ РТА И НИЖНЕЙ ЧЕЛЮСТИ | 2008 |
|
RU2371141C2 |
| СПОСОБ ЛОКАЛЬНОГО ИНДУКЦИОННОГО НАГРЕВА БИОЛОГИЧЕСКИХ ТКАНЕЙ | 2012 |
|
RU2497489C1 |
| Способ комбинированного лечения местнораспространённого рака полости носа и придаточных пазух | 2020 |
|
RU2748636C1 |
| СПОСОБ ОРГАНОСОХРАНЯЮЩЕГО ЛЕЧЕНИЯ ПЛОСКОКЛЕТОЧНОГО РАКА СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА сТ1N0M0 ПРИ ГЛУБИНЕ ИНВАЗИИ ОПУХОЛИ ДО 5 ММ | 2023 |
|
RU2824427C2 |
| Биодеградируемый металлический имплантат для локальной иммунотерапии пациентов с солидными опухолями | 2021 |
|
RU2780927C1 |
Изобретение относится к медицинской технике, а именно к способу персонализированной интраоперационной контактной локальной гипертермии для лечения местнораспространенных злокачественных опухолей. Способ включает нагрев ложа удаленной или резецированной опухоли посредством интраоперационно изготовленного и повторяющего форму ложа опухоли индивидуального имплантата для персонализированной интраоперационной контактной локальной гипертермии для лечения местнораспротраненных злокачественных опухолей. Имплантат содержит полость, заполненную тепловыделяющим агентом. Тепловыделяющий агент представляет собой немагнитный жидкий металлический сплав. Технический результат заключается в увеличении удельной мощности выделения тепла в имплантате и, как следствие, существенном уменьшении интенсивности переменного магнитного поля. 2 ил., 3 пр.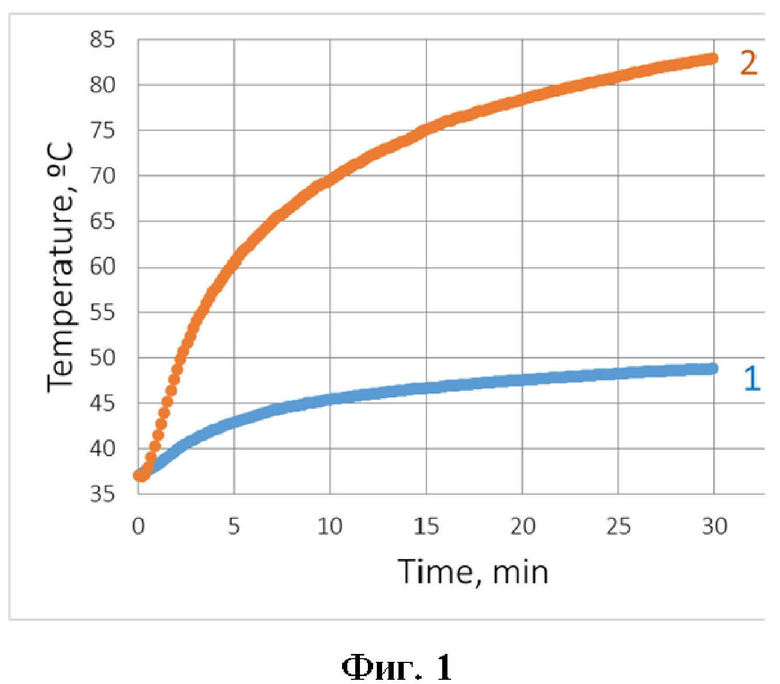
Способ персонализированной интраоперационной контактной локальной гипертермии для лечения местнораспространенных злокачественных опухолей, включающий нагрев ложа удаленной или резецированной опухоли посредством интраоперационно изготовленного и повторяющего форму ложа опухоли индивидуального имплантата для персонализированной интраоперационной контактной локальной гипертермии для лечения местнораспротраненных злокачественных опухолей, содержащего полость, заполненную тепловыделяющим агентом, при этом тепловыделяющий агент представляет собой немагнитный жидкий металлический сплав.
| СПОСОБ ПЕРСОНАЛИЗИРОВАННОЙ ИНТРАОПЕРАЦИОННОЙ КОНТАКТНОЙ ЛОКАЛЬНОЙ ГИПЕРТЕРМИИ ДЛЯ ЛЕЧЕНИЯ МЕСТНОРАСПРОСТРАНЕННЫХ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ | 2014 |
|
RU2565810C1 |
| Переносная печь для варки пищи и отопления в окопах, походных помещениях и т.п. | 1921 |
|
SU3A1 |
| Печь-кухня, могущая работать, как самостоятельно, так и в комбинации с разного рода нагревательными приборами | 1921 |
|
SU10A1 |
| ТРЕХМЕРНЫЕ СИСТЕМЫ ПОДЕЛОЧНЫХ МАТЕРИАЛОВ ДЛЯ ИЗГОТОВЛЕНИЯ СТОМАТОЛОГИЧЕСКИХ ИЗДЕЛИЙ | 2013 |
|
RU2680802C2 |
| СПОСОБ ЛОКАЛЬНОГО ИНДУКЦИОННОГО НАГРЕВА БИОЛОГИЧЕСКИХ ТКАНЕЙ | 2012 |
|
RU2497489C1 |
| Liquid metal biomaterials: a newly emerging area to tackle | |||
Авторы
Даты
2020-10-01—Публикация
2020-05-25—Подача