Изобретение относится к медицине, а именно к оториноларингологии.
Как известно, стапедопластика является паллиативным методов реабилитации слуховой функции при тугоухости, обусловленной отосклерозом или тимпаносклерозом. Самой распространённой в мире является поршневая методика стапедопластики, где выполняется стапедотомия, из-за малоинвазивности и достаточной эффективности. В то же время увеличение у больных распространённых форм отосклероза со смешанной тугоухостью требует изменения методик стапедопластики для получения лучшего функционального результата [1]. Данный факт заставляет использовать другие методики стапедопластики – протезом стремени на венозный трансплантат (широкая стапедотомия) или аутотканевую методику (частичная стапедэктомия), требующие профессионального мастерства из-за повышающегося риска кохлеовестибулярных расстройств, вследствие увеличения фенестрации основания стремени [2, 3, 4]. Так как функциональная эффективность (остаточный послеоперационный костно-воздушный интервал (КВИ) ≤ 10 дБ) этих методик выше, чем поршневой - после частичной стапедэктомии с использованием аутотканей через 3 месяца - у 96% пациентов, через 6 месяцев после стапедотомии с установкой протеза стремени на аутовену - у 92% пациентов, а после поршневой стапедопластики - у 78% [2, 3, 4, 5, 6, 7]. К тому же около 20% запланированных стапедотомий из-за технических сложностей заканчиваются стапедэктомией [8].
Этапы стапедопластики неоднократно описывались в руководствах, статьях и диссертационных работах. Самым важным и сложным этапом является стапедотомия, так как именно от этого этапа зависит развитие кохлеовестибулярных нарушений. Для снижения риска их возникновения в настоящее время на этапе стапедотомии используется лазерная ассистенция или с помощью микробора [2, 3, 9]. Перед широкой стапедотомией для установки протеза стремени на траснсплантат или частичной стапедэктомией для аутотканевой методики необходимо удалять слизистую оболочку с основания стремени или ниши окна преддверия для лучшего приживления аутотканевого траснплантата, профилактики перилимфатической фистулы и уменьшения кровотечения из слизистой оболочки в этой зоне [3, 6]. Попадание крови в открытое преддверие после широкой фенестрации основания стремени повышает риск ухудшения порогов костной проводимости (КП) после операции [10].
Прототипом нашего способа может служить инструментальное удаление слизистой оболочки с основания стремени, которое всегда выполняется перед широкой стапедотомией. Данная манипуляция заключается в удалении слизистой микрохирургической иглой или микрокрючком с подножной пластинки стремени и описана во многих научных работах [2, 3, 5, 6]. Однако, инструментальное удаление является контактной, технически сложной и аккуратной методикой, занимающей определённое время.
Предлагаемый способ удаления слизистой оболочки с основания стремени заключается в её коагуляции с помощью бесконтактных расфокусированных импульсов СО2-лазера (λ - 10,6 мкм) по всему периметру основания стремени, что обеспечивает надёжный гемостаз и исключает опасные манипуляции в этой зоне.
Достигаемым техническим результатом является коагуляция слизистой оболочки основания стремени, обеспечивающая надёжный гемостаз до формирования перфорации подножной пластинки стремени, без опасных инструментальных манипуляций в этой зоне, что снижает риск развития кохлеовестибулярных расстройств.
Технический результат достигается следующим образом:
- после вскрытия барабанной полости, оценки подвижности цепи слуховых косточек, определения неподвижности стремени, удаления арки стремени, определяют анатомию ниши окна преддверия, расположение очагов отосклероза, толщину основания стремени и состояние стенки канала лицевого нерва;
- с помощью бесконтактной СО2-лазерной системы (λ - 10,6 мкм) с зеркальным шарнирным манипулятором, совмещённым с микроскопом, имеющим флешсканер и суперимпульсный режим, несколькими лазерными импульсами расфокусированного режима луча (диаметр 0,5-1,0 мм, мощность импульса от 5 до 7 Вт, фокусное расстояние – 250 мм) выполняют коагуляцию слизистой оболочки основания стремени;
- выбор настроек (диаметр луча и мощность импульса) зависит от толщины основания стремени и анатомических особенностей ниши окна преддверия, а длительность воздействия импульса рассчитывается автоматически лазерной системой.
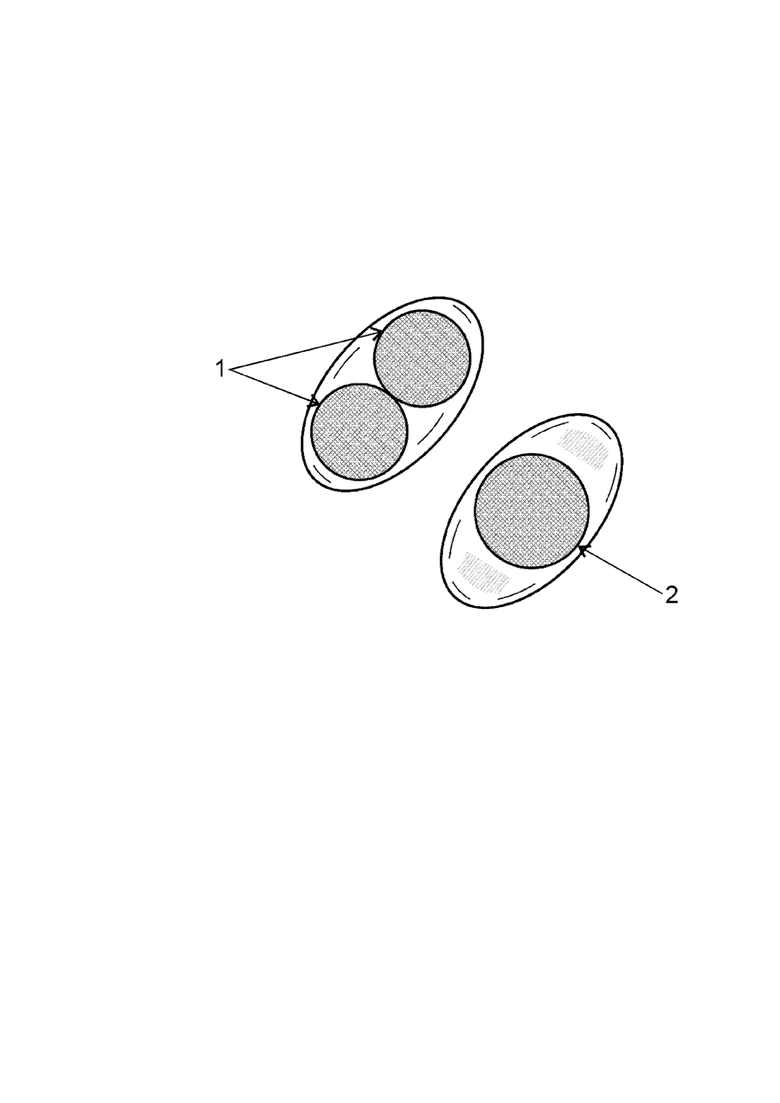
Фигура. Варианты нанесения лазерных импульсов для коагуляции слизистой оболочки основания стремени. 1 – два и более импульсов для аутотканевой стапедопластики, 2 – один импульс для поршневой стапедопластики или при установке протеза на венозный аутотрансплантант.
Способ осуществляется следующим образом:
1. Перед операцией проводится аудиологическое обследование, которое включает камертональные пробы (опыты Ринне, Вебера), тональную пороговую аудиометрию (ТПА) с аудиометрическим опытом Вебера.
2. Выполняют этапы стапедопластики до стапедотомии.
3. Для объективной оценки вестибуловегетативной реакции во время операции пациентам проводят интраоперационный мониторинг артериального давления (АД) и частоту сердечных сокращений (ЧСС) для прогнозирования развития кохлеовестибулярных расстройств [3, 11].
4. С помощью бесконтактной СО2-лазерной системы одним или несколькими лазерными импульсами расфокусированного режима луча (диаметр 0,5-1,0 мм, мощность импульса от 5 до 7 Вт, фокусное расстояние – 250 мм) коагулируют слизистую оболочку основания стремени (фиг.). Количество импульсов зависит от планируемой методики стапедопластики. Возможно использование одного импульса при поршневой стапедопластике или методике установки протеза на венозный аутотрансплантат, двух и более – при аутотканевой методике. В результате достигается полный гемостаз, что позволяет перейти к формированию перфорации подножной пластинки стремени.
5. В условиях гемостаза выполняют фенестрацию основания стремени, закрывают созданное отверстие венозным аутотрансплантатом и устанавливают синтетический протез или хрящевой аутопротез.
6. Барабанную полость закрывают, возвращая меатотимпанальный лоскут в прежнее положение, и оценивают слуховую функцию.
7. Пороги КП по данным ТПА исследуются на 3 и 8 сутки после операции для оценки реакции внутреннего уха на оперативное вмешательство.
Данная методика коагуляции слизистой основания стремени перед фенестрацией выполнена за 2019-2020 годы у 67 больных различными формами отосклероза. На основании интраоперационного мониторинга АД, ЧСС и вегетативных реакций на коагуляцию слизистой оболочки основания стремени ни в одном случае не отмечено явной и скрытой вестибуловегетативной реакции. Во всех случаях достигнут функциональный результат с закрытием КВИ ≤ 10 дБ, с отсутствием реакции со стороны внутреннего уха в виде стабильного повышения порогов КП.
Пример 1. Больная А., 29 лет. Диагноз: Двусторонний отосклероз, тимпанальная форма. Предъявляла жалобы на снижение слуха на оба уха, больше на левое ухо, периодический «низкочастотный шум» в этом ухе. Страдает снижением слуха более 5 лет, сначала на левое ухо. При обследовании (отомикроскопия, ТПА, компьютерная томография (КТ) височных костей) выявлен двусторонний отосклероз. По данным ТПА – двусторонняя кондуктивная тугоухость, слева КВИ – 40 дБ, справа – 20 дБ. Амбулаторно подготовлена для плановой операции – стапедопластике на левом ухе.
06.02.2019 г. под местной анестезией выполнена стапедопластика протезом на венозный аутотрансплантат левого уха. До момента фенестрации основания стремени этапы операции выполнялись стандартно. Отмечалась значительная кровоточивость слизистой оболочки промонториума и ниши окна преддверия. После удаления арки стремени выявлены очаги отосклероза на промонториальной стенке и у переднего полюса. Ниша окна преддверия широкая, канал лицевого нерва в кости. Основание стремени тонкое, голубое. С помощью бесконтактного расфокусированного 1 импульса СО2-лазера (диаметр 1,0 мм, мощность импульса 5 Вт, фокусное расстояние – 250 мм) выполнена коагуляция слизистой основания стремени с достижением хорошего гемостаза в этой зоне. Вегетативной реакции при лазерной коагуляции не отмечалось. Далее с помощью этого же лазера одним импульсом (диаметр 1,0 мм, мощность импульса 22 Вт, фокусное расстояние – 250 мм) создано отверстие в основании стремени ближе к заднему полюсу, на которое уложен венозный аутотрансплантат и установлен титановый протез 4,25 мм и закреплен на длинной ножке наковальни. Тимпаномеатальный лоскут уложен на прежнее место. При проверке слуха разговорной речью – отмечен слух 6 м. При ТПА на 3 сутки пороги КП сохранили прежние параметры. При ТПА на 9 сутки – выявлено полное закрытие КВИ в зоне разговорных частот (0,5, 1 и 2 кГц) слева. Через 1 год отмечено улучшение достигнутого результата с закрытием КВИ в зоне высоких частот.
Пример 2. Больной Б., 43 лет. Диагноз: Двусторонний отосклероз, смешанная форма. Предъявлял жалобы на снижение слуха на оба уха, больше на правое ухо, периодический «среднечастотный шум» в этом ухе. Страдает тугоухостью более 10 лет. Снижение слуха сначала отметил на правое ухо. При обследовании (отомикроскопия, ТПА, компьютерная томография (КТ) височных костей) выявлен двусторонний отосклероз. По данным ТПА – двусторонняя смешанная тугоухость, справа КВИ – 30 дБ, слева – 20 дБ. Амбулаторно подготовлен для плановой операции – стапедопластике на правом ухе.
05.12.2019 г. под местной анестезией выполнена стапедопластика протезом стремени из аутохряща на венозный аутотрансплантат правого уха. До момента фенестрации основания стремени этапы операции выполнялись стандартно. После удаления арки стремени выявлены очаги отосклероза у переднего полюса с переходом на основание стремени. Ниша окна преддверия несколько сужена нависающим каналом лицевого нерва, который в кости. Основание стремени плотное. С помощью бесконтактных расфокусированных 4 импульсов СО2-лазера (диаметр 0,8 мм, мощность импульса 6 Вт, фокусное расстояние – 250 мм) выполнена коагуляция слизистой основания стремени с достижением полного гемостаза. Вегетативной реакции при лазерной коагуляции не отмечалось. Далее с помощью этого же лазера 3 импульсами (диаметр 0,8 мм, мощность импульса 25 Вт, фокусное расстояние – 250 мм) создано отверстие в центре основания стремени, которое расширено кзади за счёт удаления заднего полюса. На созданное отверстие уложен венозный аутотрансплантат 3×3 мм, на который установлен аутохрящевой протез 3,5 мм под лентикулярный отросток наковальни. Кровь в преддверие благодаря хорошему гемостазу не попала. Тимпаномеатальный лоскут уложен на прежнее место. При проверке слуха разговорной речью – отмечен слух 5 м. При ТПА на 3 сутки пороги КП сохранили прежние параметры. При ТПА на 9 сутки – выявлено полное закрытие КВИ в зоне разговорных частот (0,5, 1 и 2 кГц) справа. Через 3 месяца отмечено улучшение достигнутого результата с закрытием КВИ в зоне высоких частот.
Список литературы:
1. Крюков А.И., Кунельская Н.Л., Гаров Е.В. и др. Современная диагностика больных отосклерозом. Folia Otorhinolaryngol Patholog Respirator. 2019; 25(2): 29-43.
2. Зеленкова В.Н. Лазерная стапедопластика у больных отосклерозом: автореф. дис. … канд. мед. наук. М., 2013: 29 с.
3. Киселюс В.Э. Сравнительная эффективность различных вариантов стапедопластики у больных отосклерозом: автореф. дис… канд. мед. наук. М., 2019: 39 с.
4. Зеленкова В.Н., Зеликович Е.И., Загорская Е.Е. и др. Алгоритм диагностики и реабилитации тугоухости у больных отосклерозом. Экспериментальная и клиническая оториноларингология. 2019; 1 (01): 31-36.
5. Дондитов Д.Ц. Функциональные результаты хирургического и инактивирующего лечения отосклероза: автореф. дис. … канд. мед. наук. М., 2000: 30 с.
6. Гаров Е.В., Зеленкова В.Н., Загорская Е.Е. и др. Результаты стапедопластики с применением в качестве протеза стремени аутохряща ушной раковины у больных смешанной формой отосклероза. Вестн. оторинолар. 2011; 3: 41-46.
7. Гаров Е.В., Киселюс В.Э., Загорская Е.Е. и др. Показания и эффективность вариантов ассистенции при стапедопластике у больных отосклерозом. Росс. оторинолар. 2019; 5 (102): 25-30.
8. Тос М. Руководство по хирургии среднего уха. Том 4: Хирургические решения при кондуктивной тугоухости. Томск, Орион; 2012. 274 с.
9. Сударев П.А. Стапедопластика в реабилитации тугоухости у больных тимпаносклерозом: автореф. дисс… канд. мед. наук. М., 2016: 29с.
10. Загорская Е.Е. Послеоперационные кохлеарные нарушения у больных перенёсших операции по поводу отосклероза и хронического гнойного среднего отита: авореф. дис… канд. мед. наук. М., 2003: 24 с.
11. Патент РФ на изобретение № 2638269 от 12.12.2017 г. «Способ интраоперационного выявления вегетативной реакции при стапедопластике и прогнозирования развития кохлеовестибулярных расстройств после стапедопластики» (авторы Крюков А.И., Гаров Е.В., Фёдорова О.В., Зеленкова В.Н., Загорская Е.Е., Киселюс В.Э.).
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ комбинированной ассистенции при хирургическом лечении пациентов с облитерирующей формой отосклероза при II-III степени облитерации ниши овального окна | 2023 |
|
RU2808362C1 |
| СПОСОБ ТЕНДОПЛАСТИКИ ПРИ СТАПЕДОПЛАСТИКЕ У БОЛЬНЫХ ОТОСКЛЕРОЗОМ | 2016 |
|
RU2612982C1 |
| Способ интраоперационного выявления вегетативной реакции при стапедопластике и прогнозирования развития кохлеовестибулярных расстройств после стапедопластики | 2017 |
|
RU2638269C1 |
| СПОСОБ ЛАЗЕРНОЙ СТАПЕДЭКТОМИИ У БОЛЬНЫХ ОТОСКЛЕРОЗОМ | 2011 |
|
RU2479275C1 |
| Способ пролонгации действия лекарственного препарата при интратимпанальном введении на структуры внутреннего уха | 2020 |
|
RU2749692C1 |
| Способ неинвазивного выявления гидропса лабиринта у пациентов со смешанной формой тугоухости | 2020 |
|
RU2730935C1 |
| Способ реабилитации тугоухости у пациентов | 2017 |
|
RU2637291C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ДЛИТЕЛЬНОСТИ ЛЕЧЕНИЯ АКТИВНЫХ ФОРМ ОТОСКЛЕРОЗА | 2014 |
|
RU2557691C1 |
| Способ хирургического лечения пациентов с кохлеарной формой отосклероза | 2017 |
|
RU2680189C1 |
| Способ лазерной стапедопластики | 2019 |
|
RU2719923C1 |
Изобретение относится к медицине, а именно к оториноларингологии. Используют СО2-лазер, λ - 10,6 мкм, с расфокусированным режимом луча диаметром 0,5-1,0 мм, с фокусным расстоянием 250 мм. Проводят бесконтактные импульсы мощностью от 5 до 7 Вт, которые коагулируют слизистую основания стремени. Затем выполняют фенестрацию основания стремени. Способ позволяет обеспечить надёжный гемостаз до формирования перфорации подножной пластинки стремени без опасных инструментальных манипуляций в этой зоне, снизить риск развития кохлеовестибулярных расстройств. 2 пр., 1 ил.
1. Способ удаления слизистой основания стремени для профилактики развития кохлеовестибулярных расстройств при стапедопластике, отличающийся тем, что используют СО2-лазер, λ - 10,6 мкм, с расфокусированным режимом луча диаметром 0,5-1,0 мм, с фокусным расстоянием 250 мм, с помощью которого проводят бесконтактные импульсы мощностью от 5 до 7 Вт, которые коагулируют слизистую основания стремени, и затем в условиях гемостаза выполняют фенестрацию основания стремени.
2. Способ по п. 1, отличающийся тем, что один импульс СО2-лазера производят при поршневой стапедопластике или при установке протеза на венозный аутотрансплантант, два и более импульсов – при аутотканевой стапедопластике.
| Киселюс В.Э | |||
| Сравнительная эффективность различных вариантов стапедопластики у больных отосклерозом: автореферат диссертации кандидата медицинских наук | |||
| Москва, 2019: 39 с | |||
| СПОСОБ СТАПЕДОПЛАСТИКИ КОМБИНИРОВАННЫМ ПРОТЕЗОМ СТРЕМЕНИ | 2011 |
|
RU2481076C1 |
| US 20080090896 A1, 17.04.2008 | |||
| Зеленкова В.Н | |||
| Лазерная стапедопластика у больных отосклерозом: автореферат диссертации кандидата медицинских наук | |||
Авторы
Даты
2021-01-22—Публикация
2020-07-02—Подача