Изобретение относится к медицине, а именно к кардиологии.
Известен способ оценки выраженности инфарктного повреждения сердечной мышцы (выраженности ИМ) по изменению электрической активности миокарда, фиксируемому при электрокардиографии (ЭКГ) появлением патологических зубцов Q [1]. Усиление выраженности констатируют при увеличении глубины и ширины зубцов Q, а также по увеличению числа отведений стандартной ЭКГ, в которых патологические зубцы Q регистрируются. Недостатками указанного способа являются: затруднения диагностики при ряде локализаций инфаркта, при повторном его развитии на фоне Рубцовых и блокадных изменений ЭКГ, и, в отдельных случаях, сохранение на небольшое время патологических зубцов Q, не позволяющее их отследить.
Также известен способ оценки выраженности ИМ по способности миокарда поглощать пирофосфат, помеченный короткоживущим, радиоактивным изотопом технеция, имеющим период полураспада 6 часов. Способность к поглощению оценивают по результатам сцинтиграфии миокарда с 99mTc-пирофосфатом [2]. Недостатками указанного способа являются инвазивность, невозможность оценки выраженности ИМ на момент поступления, а также поглощение пирофосфата не только очагом некроза, но и любой костной тканью, что затрудняет визуализацию зоны поражения и затрудняет оценку выраженности ИМ при ряде локализаций инфаркта.
Также известен способ оценки выраженности ИМ на основе выявления сердечной недостаточности по результатам физикального и рентгенологического исследований. При этом пациенты разделяются на 4 класса тяжести по Киллипу (Killip) [3]. I класс устанавливают при отсутствии признаков дисфункции левого желудочка, II - при ритме галопа и умеренном застое в легких, III - при тяжелом отеке легких, IV - при кардиогенном шоке. Недостатком указанного способа является то обстоятельство, что многочисленные заболевания, имеющие иную природу, нежели инфаркт миокарда, могут вызывать подобные сердечной недостаточности изменения симптоматики, выявляемые при физикальном и рентгенологическом исследованиях. Указанное обстоятельство в ряде случаев затрудняет, делает неправильным, извращенным разделение больных инфарктом миокарда на 4 класса тяжести сердечной недостаточности по Киллипу.
В качестве прототипа авторы предлагают способ оценки гипердиагностики инфаркта миокарда, в котором выраженность ИМ выявляется по снижению доли больных, которым устанавливают диагноз инфаркта миокарда (ИМ) при минимальных к тому предпосылках [4]. В указанном способе используют результаты лабораторного исследования и электрокардиограммы на момент поступления у 400 больных с острым коронарным синдромом (ОКС), подобранных таким образом, что при последующем наблюдении в течение двух недель у 200 из них устанавливают диагноз Q-образующего ИМ, а у других 200 - диагноз прогрессирующей, нестабильной стенокардии (НС). Для клинического наблюдения и диагностики ИМ и НС привлекают группу экспертов, т.е. наиболее опытных врачей-кардиологов. По результатам клинического и биохимического анализов, а также ЭКГ, формируют «экспертную базу данных». Для оценки гипердиагностики ИМ рассчитывают экспертную величину риска инфаркта миокарда, т.е. среднюю величину рисков развития инфаркта миокарда среди больных инфарктом миокарда в «экспертной базе данных». С этой же целью рассчитывают также исследуемую величину риска инфаркта миокарда, т.е. среднюю величину рисков развития инфаркта миокарда среди больных в исследуемой группе, численностью не менее 50 больных и набранной случайным образом. Далее по разности экспертной и исследуемой величин риска инфаркта миокарда оценивают гипердиагностику, т.е. вовлечение в группу ИМ пациентов, у которых развитие инфарктного повреждения сердечной мышцы маловероятно. Недостатками прототипа является необходимость создание исследуемой группы, значительной по числу пациентов, и невозможность отслеживания гипердиагностики у конкретного больного.
Авторы предлагают оценивать выраженность ИМ при поступлении и на момент повторного исследования по соответствию клинической картины конкретного больного представлениям экспертов, т.е. наиболее опытных врачей-кардиологов, о клинической картине ИМ. Для этого авторы предлагают оценивать долю случаев среди больных, имеющих клиническую картину, аналогичную клинической картине конкретного больного, в которой, по мнению экспертов, имеется явный ИМ. Для оценки указанной доли авторы предлагают определять «вероятностный показатель выраженности ИМ», который рассчитывают по размерности параметров, в настоящее время практически не используемых в диагностике ИМ и поэтому не зависимых от мнения экспертов. Для расчета вероятностного показателя выраженности ИМ создают «эталон» на основе информации о результатах клинического наблюдения, осуществляемого экспертами, за 400 больными с ОКС, у 200 из которых при последующем наблюдении в течение двух недель эксперты устанавливают диагноз ИМ, а у других 200 - диагноз НС. У каждого из указанных 400 больных с ОКС фиксируют определяемые на момент поступления значения 7 параметров периферической крови: концентрации гемоглобина, содержания лейкоцитов, палочкоядерных нейтрофилов, сегментоядерных нейтрофилов, лимфоцитов и моноцитов в 1 мм3, скорости оседания эритроцитов, 11 параметров биохимического анализа: активности аспартатаминотрасферазы и активности аланинаминотрасферазы, протромбинового индекса, содержания в плазме крови билирубина, мочевины, креатинина, β-липопротеидов, общего белка, фибриногена, общего холестерина, глюкозы, и 6 параметров стандартной 12-канальной электрокардиограммы: разности квадратов максимального и минимального RR интервалов, угла альфа, длительности зубца Р, длительности интервала PQ, длительности комплекса QRS, длительности интервала QT. По каждому параметру фиксированные значения больных ИМ и фиксированные значения больных НС объединяют в единые числовые ряды. Объединенные числовые ряды сортируют, в них определяют максимальные и минимальные числовые значения и разности между ними. Путем деления полученных разностей на число 4 рассчитывают шаги стратификации для каждого параметра. Путем последовательного суммирования с минимальным числовым значением или одного, или двух, или трех шагов стратификации рассчитывают начальные границы, отделяющие первый, второй, третий и четвертый начальные интервалы каждого параметра. Размер шага стратификации делят на число 4. Путем расчета разности начальной границы с одной четвертой шага стратификации, а также расчета суммы начальной границы с одной четвертой шага стратификации рассчитывают 6 окончательных границ каждого параметра, отделяющие первый, второй, третий, четвертый, пятый, шестой и седьмой окончательные интервалы параметров, включавших также и границу, отделяющую минимальное значение интервала. Число больных ИМ, найденное соответственно начальному интервалу, делят на число больных с ОКС (сумму больных с НС и ИМ), найденное в соответствующем интервале. Результат деления обозначают термином «величина, связанная с риском развития ИМ» В первом, третьем, пятом и седьмом окончательных интервалах величины, связанные с риском развития ИМ, приравнивают соответственно к таковым в первом, втором, третьем и четвертом начальных интервалах. Во втором окончательном интервале величину, связанную с риском развития ИМ, рассчитывают как среднюю арифметическую величину первого и второго начальных интервалов, в четвертом окончательном - как среднюю арифметическую второго и третьего начального интервала, а в шестом окончательном - третьего и четвертого начального интервала. Границы интервалов каждого параметра и величины, связанные с риском развития ИМ, в них оформляют в виде таблицы, тем самым формируют «эталон» для дальнейшего определения вероятностного показателя выраженности ИМ.
Для определения вероятностного показателя выраженности ИМ у конкретного больного, во-первых, проводят у указанного больного исследование на момент поступления указанных выше 7 параметров периферической крови, 11 параметров биохимического анализа и 6 параметров стандартной 12-канальной ЭКГ. Далее проводят определение величин, связанных с риском развития ИМ, т.е. по каждому параметру осуществляют поиск в эталоне соответствующего интервала и соответствующего числового значения величины, связанной с риском развития ИМ. В-третьих, проводят суммирование найденных величин, связанных с риском развития ИМ, и определение суммированием интегрального показателя риска развития ИМ. В-четвертых, осуществляют нормализацию интегрального показателя, т.е. перевод в шкалу измерения от 0% до 100% с учетом максимально разрешаемой медицинской погрешности в 5%. Считают, что минимальному значению интегрального показателя в эталоне соответствует 5% риск, а максимальному значению - 95% риск. Числовой массив между 5% и 95% риском используют как шкалу оценки риска, причем, 1% риска соответствует величина 1:
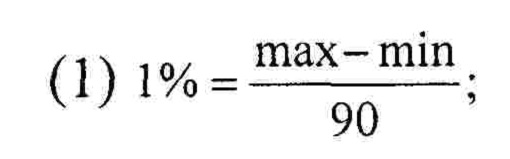
где max - максимальное значение интегрального показателя риска развития ИМ в эталоне, a min - минимальное его значение.
Для перевода значения интегрального показателя риска в вероятностный показатель выраженности ИМ у конкретного пациента используют формулу 2:
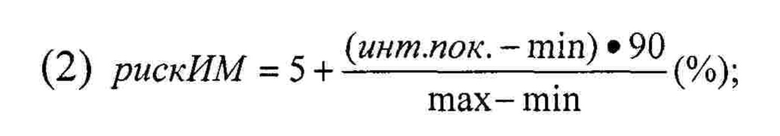
где max - максимальное значение интегрального показателя в эталоне, min - минимальное его значение, инт. пок. - числовое значение интегрального показателя риска развития ИМ, а риск ИМ - вероятностный показатель выраженности ИМ у конкретного больного. Увеличение вероятностного показателя выраженности ИМ оценивают как увеличение выраженности ИМ при поступлении.
Авторы предлагают совершенствовать эталон по прохождению какого-то времени его использования. Т.к. для расчета вероятностного показателя выраженности ИМ используют действие закона больших чисел, «общего принципа, в силу которого совокупное действие большого числа случайных факторов приводит, при некоторых весьма общих условиях, к результату, почти не зависящему от случая», увеличивают число исследуемых параметров для оформления эталона и тем самым увеличивают составляющую, «не зависящую от случая». Как пример увеличения числа используемых для эталона параметров к указанным выше исследованиям добавляют исследование у 400 больных с ОКС, у 200 из которых при последующем наблюдении в течение двух недель эксперты устанавливают диагноз ИМ, а у других 200 - диагноз НС, числа эритроцитов в 1 мм3. У каждого из указанных 400 больных с ОКС фиксируют на момент поступления значения числа эритроцитов в 1 мм3. При этом с фиксированными числовыми значениями содержания эритроцитов в 1 мм3 производят все действия, указанные выше в описании оформления эталона для любого параметра, т.е. фиксированные числовые значения у больных ИМ и фиксированные числовые значения у больных НС объединяют в единый числовой ряд, сортируют, определяют максимальное и минимальное числовые значения и разность между ними, рассчитывают шаги стратификации, начальные границы, а также 6 окончательных границ, далее рассчитывают в интервалах величины, связанные с риском развития ИМ. Границы интервалов и величины, связанные с риском развития ИМ, вносят в эталон и тем самым его совершенствуют. При использовании усовершенствованного эталона к исследованиям конкретного больного добавляют исследование к него числа эритроцитов в 1 мм3. Расчет вероятностного показателя выраженности ИМ проводят по алгоритму, описанному выше для эталона.
Учитывая то, что все случаи клинических наблюдений за болезнями в начальном периоде их развития можно поделить на заболевания, протекающие с нарастанием симптоматики (и это абсолютное большинство острых заболеваний, ИМ в том числе), на протекающие с обратным развитием симптоматики случаи реконвалесценции и на протекающие со стабильной симптоматикой, а также то, что лечебное вмешательство наиболее эффективно в случаях нарастания симптоматики, что у реконвалесцентов имеется вероятность самостоятельного восстановления утраченных из-за заболевания способностей организма, что в случае стабильной симптоматики наиболее эффективны реабилитация, т.е. вовлечение к исполнению утраченной ввиду болезни функции иных органов и систем, протезирование и трансплантация, т.е. использование «неживых и живых протезов», авторы предлагают оценивать выраженность инфарктного повреждения сердечной мышцы при повторном исследовании по тенденции к нарастанию эффектов повреждения сердечной мышцы и для этого рассчитывать «нарастание симптоматики». Для расчета нарастания симптоматики у конкретного больного помимо вероятностного показателя выраженности ИМ, во-первых, проводят повторное исследование указанных выше 7 параметров периферической крови, 11 параметров биохимического анализа и 6 параметров стандартной 12-канальной ЭКГ. Во-вторых, повторно проводят определение величин, связанных с риском развития ИМ, т.е. по каждому параметру осуществляют поиск в эталоне соответствующего интервала и соответствующего числового значения величины, связанной с риском развития ИМ. В-третьих, проводят суммирование найденных величин, связанных с риском развития ИМ, и определение суммированием повторного интегрального показателя риска развития ИМ. В-четвертых, осуществляют нормализацию повторного интегрального показателя таким же образом, как проводят нормализацию при определении вероятностного показателя выраженности ИМ, тем самым определяют «повторный показатель выраженности ИМ». Далее рассчитывают разность повторного показателя выраженности ИМ и вероятностного показателя выраженности ИМ, тем самым определяют нарастание симптоматики. Увеличение нарастания симптоматики оценивают как увеличение выраженности ИМ на момент повторного исследования. В случае отрицательного значения нарастания симптоматики пользуются ее модулем и обозначают его термином «обратное развитие симптоматики». В последнем случае уменьшение обратного развития симптоматики оценивают как увеличение выраженности ИМ на момент повторного исследования. Нулевое значение обратного развития симптоматики считают равнозначным нулевому значению нарастания симптоматики.
Учитывая то обстоятельство, что злокачественное, стремительное течение ИМ представляет дополнительную опасность для жизни больного, авторы предлагают оценивать выраженность инфарктного повреждения сердечной мышцы на момент повторного исследования также и по стремительности изменений клинической картины к худшему и для этого рассчитывать «скорость нарастания симптоматики». Для расчета скорости нарастания симптоматики помимо определения нарастания симптоматики фиксируют время, прошедшее между исследованием при поступлении и повторным исследованием. Скорость нарастания симптоматики определяют как отношение нарастания симптоматики ко времени, за которое оно произошло. Увеличение скорости нарастания симптоматики оценивают как второй фактор увеличения выраженности ИМ на момент повторного исследования. В случае отрицательного значения скорости нарастания симптоматики пользуются ее модулем и обозначают его термином «скорость обратного развития симптоматики». В последнем случае уменьшение скорости обратного развития симптоматики оценивают как увеличение выраженности ИМ на момент повторного исследования. Нулевое значение скорости обратного развития симптоматики считают равнозначным нулевому значению скорости нарастания симптоматики.
Учитывая то обстоятельство, что поражение сердечной мышцы, очевидно, должно вызывать снижение ее функции и, следовательно, сердечную недостаточность, авторы предлагают дополнительно оценивать выраженность ИМ на момент повторного исследования по «нарастанию вероятности выраженной сердечной недостаточности» в клинической картине инфаркта миокарда. С этой целью авторы предлагают рассчитывать «вероятность выраженной сердечной недостаточности» при поступлении и «повторную вероятность сердечной недостаточности» на момент повторного исследования по алгоритму, предложенному в способе определения вероятности выраженной сердечной недостаточности в клинической картине инфаркта миокарда [5]. Нарастание вероятности выраженной сердечной недостаточности рассчитывают как разность повторной вероятности сердечной недостаточности и вероятности выраженной сердечной недостаточности и оценивают положительное значение указанной разности как дополнительное увеличение выраженности ИМ на момент повторного исследования.
Соответственно, учитывая то обстоятельство, что поражение сердечной мышцы должно вызывать увеличение вероятности смерти в течение двухнедельного срока, авторы предлагают также дополнительно оценивать выраженность ИМ на момент повторного исследования по «нарастанию риска летального исхода инфаркта миокарда». С этой целью авторы предлагают рассчитывать «риск летального исхода инфаркта миокарда» при поступлении и «повторный риск летального исхода» на момент повторного исследования по алгоритму, предложенному в способе определения риска летального исхода инфаркта миокарда [6] в модификации 2011 года [7]. Нарастание риска летального исхода инфаркта миокарда рассчитывают как разность повторного риска летального исхода и риска летального исхода инфаркта миокарда и оценивают положительное значение указанной разности как второй фактор дополнительного увеличения выраженности ИМ на момент повторного исследования.
Пример 1. Больной П., 55 лет, при лечении в кардиологическом отделении и наблюдении в течение 2 недель установлен диагноз; Трансмуральный, передний инфаркт миокарда, осложненный сердечной недостаточностью 2 класса по Киллипу.
На момент поступления у исследуемого:
уровень гемоглобина - 144 г/л;
содержание лейкоцитов - 6300 в 1 мм3;
скорость оседания эритроцитов - 4 мм/ч;
содержание палочкоядерных нейтрофилов - 189 в 1 мм3;
содержание сегментоядерных нейтрофилов - 3717 в 1 мм3;
содержание лимфоцитов - 2079 в 1 мм3;
содержание моноцитов - 126 в 1 мм3;
содержание в плазме крови общего билирубина - 29 ммоль/л;
активность аспартатаминотрасферазы - 0,44 ммоль/ч ⋅ л;
активность аланинаминотрасферазы - 0,58 ммоль/ч ⋅ л;
содержание в плазме крови мочевины - 7 ммоль/л;
содержание в плазме крови креатинина - 74 мкмоль/л;
содержание в плазме крови β-липопротеидов - 5600 мг/л;
содержание в плазме крови белка - 72 г/л;
протромбиновый индекс - 80%; концентрация фибриногена - 4,5 г/л;
уровень общего холестерина - 6,8 ммоль/л;
концентрация в плазме крови глюкозы - 5,2 ммоль/л;
разность квадратов максимального и минимального RR- интервала - 0,009 с2;
угол альфа - «плюс» 27°;
длительность зубца Р - 0,09 с;
длительность интервала PQ - 0,12 с;
длительность комплекса QRS - 0,09 с;
длительность интервала QT - 0,33 с;
Расчетная величина вероятностного показателя выраженности ИМ 43%.
Через 2 недели после первого исследования было проведено второе, показавшее расчетное значение повторного показателя выраженности ИМ 27%. Величина обратного развития симптоматики составила 16%, а скорость обратного развития симптоматики - 1,1%/сутки. Нарастание вероятности выраженной сердечной недостаточности и нарастание риска летального исхода инфаркта миокарда не выявлялись. В последующем, через год, указанный пациент успешно справлялся со своим рабочими обязанностями (его профессия - слесарь-сантехник).
Пример 2. Больной К., 33 лет, при лечении в кардиологическом отделении и наблюдении в течение 2 недель установлен диагноз: трансмуральный, передне-перегородочный инфаркт миокарда, осложненный сердечной недостаточностью 1 класса по Киллипу.
На момент поступления у исследуемого:
уровень гемоглобина - 154 г/л;
содержание лейкоцитов - 5700 в 1 мм3;
скорость оседания эритроцитов - 20 мм/ч;
содержание палочкоядерных нейтрофилов - 246 в 1 мм3;
содержание сегментоядерных нейтрофилов - 6248 в 1 мм3;
содержание лимфоцитов - 1936 в 1 мм3;
содержание моноцитов - 264 в 1 мм3;
содержание в плазме крови общего билирубина - 11 ммоль/л;
активность аспартатаминотрасферазы - 1,7 ммоль/ч ⋅ л;
активность аланинаминотрасферазы - 0,9 ммоль/ч ⋅ л;
содержание в плазме крови мочевины - 31 ммоль/л;
содержание в плазме крови креатинина - 292 мкмоль/л;
содержание в плазме крови β-липопротеидов - 3610 мг/л;
содержание в плазме крови белка - 70 г/л;
протромбиновый индекс - 65%;
концентрация фибриногена - 4,25 г/л;
уровень общего холестерина - 4,6 ммоль/л; и
концентрация в плазме крови глюкозы - 4,1 ммоль/л;
разность квадратов максимального и минимального RR-интервалов - 0,458 с2;
угол альфа - «минус» 74°;
длительность зубца Р - 0,12 с;
длительность интервала PQ - 0,19 с;
длительность комплекса QRS - 0,08 с;
длительность интервала QT - 0,39 с.
Расчетная величина вероятностного показателя выраженности ИМ 76% Через 10 дней после первого исследования было проведено повторное, показавшее значение повторного показателя выраженности ИМ 84%. Нарастания симптоматики составило 8%, а скорость нарастания симптоматики - 0,8%/сутки. Выявлялось нарастание вероятности выраженной сердечной недостаточности, составившее 4,5%, и нарастание риска летального исхода инфаркта миокарда, составившее 2,1%. В последующем указанному больному установлена вторая группа инвалидности, к своим рабочим обязанностям (его профессия - инженер) он не вернулся.
Таким образом, способ позволяет оценивать выраженность инфарктного повреждения сердечной мышцы вне зависимости от локализации инфаркта миокарда, наличия сопутствующей патологии и остаточных изменений после перенесенной кардиальной патологии как при поступлении в стационар, так и при повторном исследовании.
Список литературных источников:
1. Тартаковский М.Б. Однополюсная электрокардиография. - Л., Медгиз, 1958. - 335 с.
2. Руда М.Я., Зыско А.П. Инфаркт миокарда. - М., Медицина, 1981. - 288 с.
3. Фрид М., Грайнс С. Кардиология (пер. с англ.). - М., Практика, 1996. - 223 с.
4. Патент №2650212 Российская Федерация Способ оценки гипердиагностики инфаркта миокарда / С.С. Александров, С.А. Александров. - заявл. 14.03.2017, №2017108395.
5. Патент №2510505 Российская Федерация Способ определения вероятности выраженной сердечной недостаточности в клинической картине инфаркта миокарда / С.А. Александров, С.С. Александров. - заявл. 15.11.2012, №2012148424.
6. Патент №2406091 Российская Федерация Способ определения риска летального исхода инфаркта миокарда / С.А. Александров, М.Н. Калинкин, В.Ф. Виноградов, С.С. Александров,. - заявл. 23.10.2008, №2008141704.
7. Александров С.А. Повышение эффективности прогнозирования на амбулаторном этапе лечения ишемической болезни сердца: дисс.… канд. мед. наук - Тверь, 2011. - 139 с.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОЦЕНКИ ВЫРАЖЕННОСТИ ИНФАРКТА МИОКАРДА С УЧЁТОМ ВОЗМОЖНОСТИ НАКОПЛЕНИЯ ИНФОРМАЦИИ И МОДЕРНИЗАЦИИ | 2023 |
|
RU2832378C2 |
| СПОСОБ ОЦЕНКИ ГИПЕРДИАГНОСТИКИ ИНФАРКТА МИОКАРДА | 2017 |
|
RU2650212C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ВЕРОЯТНОСТИ СОХРАНЕНИЯ МИОКАРДА ОТ ИНФАРКТНОГО ПОВРЕЖДЕНИЯ У БОЛЬНЫХ С ОСТРЫМ КОРОНАРНЫМ СИНДРОМОМ | 2014 |
|
RU2554758C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ РИСКА РАЗВИТИЯ ИНФАРКТА МИОКАРДА У БОЛЬНЫХ С ОСТРЫМ КОРОНАРНЫМ СИНДРОМОМ | 2012 |
|
RU2488111C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ВЕРОЯТНОСТИ ВЫРАЖЕННОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ В КЛИНИЧЕСКОЙ КАРТИНЕ ИНФАРКТА МИОКАРДА | 2012 |
|
RU2510505C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ РИСКА ЛЕТАЛЬНОГО ИСХОДА ИНФАРКТА МИОКАРДА | 2008 |
|
RU2406091C2 |
| СПОСОБ ВЫЯВЛЕНИЯ РИСКА ЭЛЕКТРИЧЕСКОЙ НЕСТАБИЛЬНОСТИ МИОКАРДА ПРИ НЕСТАБИЛЬНОЙ СТЕНОКАРДИИ | 2007 |
|
RU2370769C2 |
| СПОСОБ ВЫЯВЛЕНИЯ РИСКА РАЗВИТИЯ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА | 2006 |
|
RU2310862C1 |
| СПОСОБ ПРОФИЛАКТИКИ ОСТРОГО КОРОНАРНОГО СИНДРОМА У МУЖЧИН, СТРАДАЮЩИХ АРТЕРИАЛЬНОЙ ГИПЕРТОНИЕЙ, С УМЕРЕННЫМ РИСКОМ РАЗВИТИЯ ОСТРЫХ СЕРДЕЧНО-СОСУДИСТЫХ ОСЛОЖНЕНИЙ | 2012 |
|
RU2483671C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ВЕРОЯТНОСТИ РАЗВИТИЯ ОСТРОЙ АНЕВРИЗМЫ СЕРДЦА | 2011 |
|
RU2469638C1 |
Изобретение относится к области медицины, а именно к кардиологии. Создают эталон: исследуют 7 параметров периферической крови, 11 параметров биохимического анализа крови и 6 параметров стандартной 12-канальной электрокардиограммы у 200 больных с Q-инфарктом миокарда и 200 больных с нестабильной стенокардией, диагноз которым устанавливают эксперты при клиническом наблюдении; по результатам исследования оформляют таблицу. Используя эталон и результаты исследования при поступлении, рассчитывают «вероятностный показатель выраженности ИМ». Увеличение указанного показателя оценивают как признак более выраженного ИМ при поступлении вне зависимости от локализации инфаркта миокарда, наличия сопутствующих болезней и остаточных изменений после перенесенной кардиальной патологии. Авторы предлагают оценивать выраженность ИМ также и на момент повторного исследования и для этого, используя эталон и результаты повторного исследования, определяют «нарастание симптоматики» и «скорость нарастания симптоматики». Способ позволяет оценить выраженность инфарктного повреждения сердечной мышцы вне зависимости от локализации инфаркта миокарда, наличия сопутствующей патологии и остаточных изменений после перенесенной кардиальной патологии как при поступлении в стационар, так и при повторном исследовании. 2 пр.
Способ оценки выраженности инфарктного повреждения сердечной мышцы, включающий формирование экспертной базы данных на основе клинического наблюдения, осуществляемого группой экспертов, т.е. наиболее опытных врачей-кардиологов, за 400 больными с острым коронарным синдромом, у 200 из которых при последующем наблюдении в течение двух недель эксперты устанавливают диагноз Q-инфаркта миокарда, а у других 200 развитие инфаркта миокарда не происходило; у каждого из указанных 400 больных с ОКС фиксируют определяемые на момент поступления значения 7 параметров периферической крови: концентрации гемоглобина, содержания лейкоцитов, палочкоядерных нейтрофилов, сегментоядерных нейтрофилов, лимфоцитов и моноцитов в 1 мм3, скорости оседания эритроцитов, 11 параметров биохимического анализа: активности аспартатаминотрасферазы и активности аланинаминотрасферазы, протромбинового индекса, содержания в плазме крови билирубина, мочевины, креатинина, β-липопротеидов, общего белка, фибриногена, общего холестерина, глюкозы, и 6 параметров стандартной 12-канальной электрокардиограммы: разности квадратов максимального и минимального RR интервалов, угла альфа, длительности зубца Р, длительности интервала PQ, длительности комплекса QRS, длительности интервала QT, по каждому параметру фиксированные значения больных инфарктом миокарда и фиксированные значения больных нестабильной стенокардией объединяют в единые числовые ряды, объединённые числовые ряды сортируют, в них определяют максимальные и минимальные числовые значения и разности между ними, путём деления полученных разностей на число 4 рассчитывают шаги стратификации для каждого параметра; далее, проводят в числовых рядах их стратификацию соответственно 7 интервалам, расчёт величин, связанных с риском развития инфаркта миокарда, определение максимального и минимального значения интегрального показателя, а также определение риска развития инфаркта миокарда у конкретного больного, для чего у него исследуют указанные выше 7 параметров периферической крови, 11 параметров биохимического анализа крови и 6 параметров стандартной 12-канальной электрокардиограммы, определяют величины, связанные с риском развития инфаркта миокарда, суммируют их, т.е. рассчитывают интегральный показатель, и далее нормализуют интегральный показатель путём расчёта суммы 5 и произведения 90 на отношение разности интегрального показателя у конкретного больного и минимального его значения к разности максимального и минимального значения интегрального показателя; отличающийся тем, что экспертную базу данных используют не как экспертную базу данных, а как эталон, рассчитывают не экспертную величину риска инфаркта миокарда, т.е. среднюю величину рисков развития инфаркта миокарда среди больных инфарктом миокарда в «экспертной базе данных», не исследуемую величину риска инфаркта миокарда, т.е. среднюю величину рисков развития инфаркта миокарда среди больных в исследуемой группе, набранной случайным образом и составляющей величину не менее 50 пациентов, и не разность экспертной и исследуемой величин, а риск развития инфаркта миокарда у конкретного больного при поступлении, который обозначают термином «вероятностный показатель выраженности инфарктного повреждения сердечной мышцы», для расчёта которого, во-первых, проводят при поступлении исследование указанных выше 7 параметров периферической крови, 11 параметров биохимического анализа и 6 параметров стандартной 12-канальной ЭКГ, во-вторых, проводят определение величин, связанных с риском развития инфаркта миокарда, т.е. осуществляют поиск в эталоне соответствующих интервалов и соответствующих числовых значений величин, связанных с риском, в-третьих, проводят суммирование величин, связанных с риском развития ИМ, и определение суммированием интегрального показателя риска развития ИМ, в-четвёртых, осуществляют нормализацию интегрального показателя, т.е. перевод в шкалу измерения от 0% до 100% с учётом максимально разрешаемой медицинской погрешности в 5%; по величине вероятностного показателя выраженности инфарктного повреждения сердечной мышцы оценивают выраженность инфарктного повреждения сердечной мышцы при поступлении; эталон совершенствуют, оценивают выраженность инфарктного повреждения сердечной мышцы при повторном исследовании по тенденции к нарастанию эффектов повреждения сердечной мышцы и для этого рассчитывают «нарастание симптоматики»; для расчёта нарастания симптоматики у конкретного больного помимо вероятностного показателя выраженности инфарктного повреждения сердечной мышцы, во-первых, проводят повторное исследование указанных выше 7 параметров периферической крови, 11 параметров биохимического анализа и 6 параметров стандартной 12-канальной ЭКГ, во-вторых, проводят определение величин, связанных с риском развития инфаркта миокарда, т.е. по каждому параметру осуществляют поиск в эталоне соответствующего интервала и соответствующего числового значения величины, связанной с риском развития инфаркта миокарда, в-третьих, проводят суммирование найденных величин, связанных с риском развития инфаркта миокарда, и определение суммированием повторного интегрального показателя риска развития инфаркта миокарда, в-четвёртых, осуществляют нормализацию повторного интегрального показателя таким же образом, как проводят нормализацию при определении вероятностного показателя выраженности инфаркта миокарда, и тем самым определяют «повторный показатель выраженности инфарктного повреждения сердечной мышцы»; далее рассчитывают разность повторного показателя выраженности инфарктного повреждения сердечной мышцы и вероятностного показателя выраженности инфарктного повреждения сердечной мышцы, тем самым определяют нарастание симптоматики; увеличение нарастания симптоматики оценивают как увеличение выраженности инфарктного повреждения сердечной мышцы на момент повторного исследования, в случае отрицательного значения нарастания симптоматики пользуются её модулем и обозначают его термином «обратное развитие симптоматики», в последнем случае уменьшение обратного развития симптоматики оценивают как увеличение выраженности ИМ на момент повторного исследования; учитывая то обстоятельство, что злокачественное, стремительное течение инфаркта миокарда представляет дополнительную опасность для жизни больного, оценивают выраженность инфарктного повреждения сердечной мышцы на момент повторного исследования также по стремительности изменений клинической картины к худшему и для этого рассчитывают «скорость нарастания симптоматики»; для расчёта скорости нарастания симптоматики помимо определения нарастания симптоматики фиксируют время, прошедшее между исследованием при поступлении и повторным исследованием, скорость нарастания симптоматики определяют как отношение нарастания симптоматики ко времени, за которое оно произошло, увеличение скорости нарастания симптоматики оценивают как второй фактор увеличения выраженности инфарктного повреждения сердечной мышцы на момент повторного исследования; в случае отрицательного значения скорости нарастания симптоматики пользуются её модулем и обозначают его термином «скорость обратного развития симптоматики», в последнем случае уменьшение скорости обратного развития симптоматики оценивают как увеличение выраженности инфарктного повреждения сердечной мышцы на момент повторного исследования.
| СПОСОБ ОЦЕНКИ ГИПЕРДИАГНОСТИКИ ИНФАРКТА МИОКАРДА | 2017 |
|
RU2650212C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ВЕРОЯТНОСТИ СОХРАНЕНИЯ МИОКАРДА ОТ ИНФАРКТНОГО ПОВРЕЖДЕНИЯ У БОЛЬНЫХ С ОСТРЫМ КОРОНАРНЫМ СИНДРОМОМ | 2014 |
|
RU2554758C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ РИСКА РАЗВИТИЯ ИНФАРКТА МИОКАРДА У БОЛЬНЫХ С ОСТРЫМ КОРОНАРНЫМ СИНДРОМОМ | 2012 |
|
RU2488111C1 |
| УСОВ В.Ю | |||
| и др., Оценка жизнеспособности поврежденного миокарда у кардиохирургических больных: сравнение возможностей магнитно-резонансной и эмиссионной томографии, Комплексные проблемы сердечно-сосудистых заболеваний, 2014, 3, 124-133 | |||
| ZANINI R | |||
| Systematic quality | |||
Авторы
Даты
2021-04-06—Публикация
2019-12-26—Подача