Изобретение относится к медицине, а именно к хирургии, и может использоваться с целью профилактики послеоперационных осложнений.
Заболевания поджелудочной железы имеют отчетливую тенденцию к росту и это касается не только опухолей поджелудочной железы, но и хронического панкреатита (P.G. Lankisch, С. Assmus). При наложении панкреато-кишечного анастомоза, которым завершается резекция поджелудочной железы, высока вероятность возникновения осложнений, это связано с продукцией ферментов, а также морфологической структурой ткани поджелудочной железы. Наиболее часто возникает прорезание швов на ткани поджелудочной железы или их расплавление. Проблема совершенствования и герметизации панкреато-кишечного анастомоза представляется актуальной.
Известен способ герметизации панкреато-кишечного анастомоза путем наложения изоперистальтического панкреатоеюноанастомоза в процессе операции Фрея, таким образом, чтобы ушитый слепой конец кишечной петли был направлен в сторону хвоста железы и прилегал к нему. Анастомоз формируют узловыми швами. При формировании соустья двухрядными узловыми швами первый задний ряд узловых швов захватывает серозно-мышечную оболочку кишки и ткань поджелудочной железы вместе с ее брюшинным покровом. Наложив задний ряд швов панкреатоеюноанастомоза, продольно рассекают кишку на протяжении, соответствующем длине разреза железы. Второй ряд узловых швов проводят через все слои тощей кишки и край рассеченной железы, не стремясь захватить в шов слизистую оболочку протока (это допустимо только при кистозном расширении протока). Далее, соблюдая описанные технические условия, накладывают два ряда узловых швов на переднюю губу анастомоза (Данилов М.В., Федоров В.Д. Хирургия поджелудочной железы: Руководство для врачей. - М.: Медицина, 1995. 512 с: стр: 310-322).
Однако известный способ имеет недостаток, так как при наложении двухрядного шва между кишкой и резецированной поджелудочной железой нередко возникает дефицит стенки кишки. Это происходит в случаях, когда производят интрапаренхиматозную резекцию с расхождением краев резецированной поджелудочной железы, или в случаях, когда кишка имеет небольшой диаметр, тогда второй ряд швов накладывают с натяжением тканей, что приводит в последующем к прорезыванию шва.
Наиболее близким по достигаемому техническому результату прототипом является способ герметизации панкреато-кишечного анастомоза, заключающийся в локальной резекции головки поджелудочной железы с латеральной панкреатикоеюностомией или продольной панкреатоэнтеростомией при резекции поджелудочной железы по Фрею. В брюшную полость входят посредством верхней срединной лапаротомии. Исследуют органы брюшной полости, чтобы исключить иную патологию. Рассекается желудочно-ободочная связка и входят в сальниковую сумку.
Вначале рассекают ткань железы до протока. Объем иссечения головки поджелудочной железы прогрессивно увеличивают, начиная его по ходу раскрытой проксимальной части панкреатического протока. Объем иссечения головки может быть увеличен за счет ранее выделенных верхней брыжеечной и воротной вены, не опасаясь ранения этих венозных структур.
Создают У-образную тонкокишечную петлю по Ру длиной 60 см. Ее проводят через отверстие в брыжейке поперечной ободочной кишки и накладывают с ней панкреатоэнтероанастомоз «бок в бок». Сначала создают нижнезаднюю стенку анастомоза одиночными ламберовскими швами капроном №3/0. Затем создают внутренний непрерывный обвивной герметизирующий шов рассасывающейся синтетической нитью №3/0, продолжающийся по передней стенке анастомоза по методике O. Connelly (Литтманн И. Брюшная хирургия. - Будапешт, 1970 - 564 стр.).
Переднюю стенку закрывают непрерывным однорядным швом атравматичной нитью №3. К панкреатикоеюноанастомозу подводят трубки двух дренажей из силиконового пластика, присоединенные к закрытой аспирационной системе. Из брюшной полости дренажи выводят через колотые раны в верхнем левом квадранте брюшной стенки. Браншу У-образного анастомоза по Ру фиксируют к краям отверстия в брыжейке поперечной ободочной кишки (Атлас оперативной гастроэнтерологии / Джон Л. Кэмерон, Корин Сэндон; пер с англ. Под ред. А.С. Ермолова. - М.: ГЭОТАР-Медиа, 2009. - 560 с. стр 277-283).
Однако известный способ имеет недостатки, прежде всего, это касается вкола в ткань поджелудочной железы, если ткань железы рыхлая, то можно ожидать прорезания нити, вследствие выделения ее ферментов и воспаления. Однорядный шов становится негерметичным, вследствие воспалительного процесса в ткани поджелудочной железы, а в случаях сопутствующего хроническому панкреатиту кистозного скопления или абсцесса по верхнему краю железы риск несостоятельности панкрето-кишечного анастомоза возрастает.
Авторами предлагается способ герметизации панкреато-кишечного анастомоза путем применения специального герметизирующего состава, что позволяет обеспечить профилактику несостоятельности швов.
Техническим результатом заявляемого способа является повышение эффективности герметизации панкреато-кишечного анастомоза после резекции поджелудочной железы.
Технический результат достигается тем, что на область шва панкреатокишечного анастомоза наносится специальный герметизирующий состав включающий два компонента.
Первый компонент - это криопреципитат плазмы крови одинаковой группы с оперируемым больным объемом 10 мл.
Второй компонент включает препарат человеческий тромбин в дозе 300 ME, который растворяется в 10 мл 10% раствора глюканата кальция в соотношении 1:1. Криопреципитат плазмы крови содержит высокую концентрацию фибриногена. Тромбин взаимодействует с фибриногеном в результате образуется фибрин. Образованный фибрин герметизирует зону шва и в том числе вколы от иглы. Фибриновая пленка вначале выглядит в качестве гелеобразной массы. А в последующем, как показали экспериментальные исследования в области шва возникает дополнительная фиброзная ткань герметизирующая соустье.
Дополнительный фибрин производит биологическую герметизацию соустья. При его созревании он препятствует разрушению анастомоза тканевыми ферментами.
Способ проиллюстрирован фигурами 1, 2, 3.
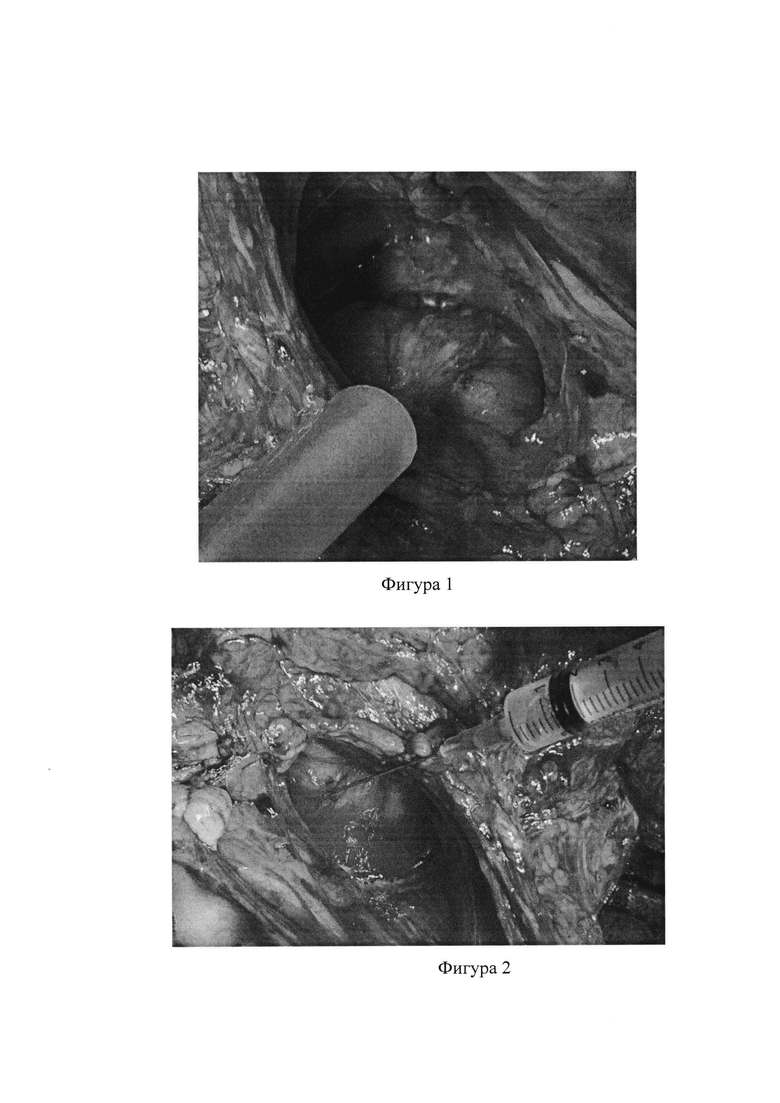
На фигуре 1 представлено изображение панкреато-кишечного анастомоза.
На фигуре 2 показано нанесение компонентов фибринового композита.
На фигуре 3 представлен окончательный вид заявляемого способа.
Способ осуществляют следующим образом.
Производится верхне-срединная лапаротомия, устанавливаются ранорасширители Сигала. После ревизии органов брюшной полости, освобождения от возможных спаек и сращений осуществляется доступ через желудочно-ободочную связку. Мобилизуется поджелудочная железа. Производится пункция главного панкреатического протока. Иссекается измененная ткань поджелудочной железы. Делается локальная резекция головки и тела поджелудочной железы по Фрею.
Отступя от связки Трейца 30-40 см, мобилизуется и выключается по Ру кишечная петля длиной 60 см. Производится перемещение петли в сальниковую сумку через окно в брыжейке мезоколон.
Накладываются фиксирующие швы первого ряда между кишечной петлей и капсулой поджелудочной железы, после чего производится вскрытие кишечной петли на протяжении, необходимом для наложения соустья, отступя 3 см от заглушенного конца кишечной петли. Между тканью поджелудочной железы и рассеченной кишечной стенкой накладывают непрерывный шов с использованием атравматического материала (Фиг. 1).
После этого на переднюю и заднюю губы анастомоза наносится криопреципитат плазмы крови одинаковой группы с оперированным больным в объеме 10 мл. Затем на него шприцом каплями наносится раствор тромбина в дозе 300 ME разведенный в 10 мл 10% глюканата кальция в соотношении 1:1. (Фиг. 2). Через 20-30 сек. В зоне анастомоза возникает гель прикрывающий весь анастомоз и области вколов кишечной иглы (Фиг. 3).
Заявляемым способом пролечено 41 больной. Способ позволяет предотвратить такое грозное осложнение как возникновение несостоятельности панкреато-кишечного анастомоза в раннем послеоперационном периоде и может быть использован при резекции поджелудочной железы, в осложненных случаях.
Клинический пример:
Больной А., 37 лет, поступил в клинику с жалобами на периодические боли в эпигастрии, ноющего характера, похудание.
Больным считает себя с 2016 года, когда впервые отметил у себя появление болей в эпигастрии, получал лечение по поводу острого панкреатита в. Был выписан в удовлетворительном состоянии, болевой приступ был купирован. При дообследовании была обнаружена киста в головке поджелудочной железы в 2017 году, проходил лечение в отделении гнойной хирургии ККБ с диагнозом: Постнекротическая парапанкреальная киста. Дренирование кисты под ЭУС, кровотечение из кисты. 31.07.17 выполнена лапаротомия, интраоперационный гемостаз, санация, дренирование. Последняя госпитализация в ЦРБ с обострением панкреатита 15.11.18, получал консервативное лечение. Осмотрен хирургом АККП, направлен на госпитализацию для оперативного лечения в хирургическое отделение ККБ.
При объективном осмотре.
Общее состояние удовлетворительное. Сознание ясное, положение активное. Телосложение правильное, сниженного питания. Кожные покровы и видимые слизистые обычной окраски. Периферические лимфоузлы не увеличены. Отеков нет. Грудная клетка сформирована правильно, обе половины симметрично участвуют в акте дыхания. Перкуторно ясный легочный звук над всеми легочными полями, при аускультации дыхание везикулярное, хрипов нет. ЧДД 17 в минуту. Тоны сердца приглушены, ритм правильный. Пульс ритмичный, хорошего наполнения 70 в мин. АД - 120/80 мм.рт.ст. Область мочевого пузыря и почек без деформации, гиперемии, отечности нет. Поясничная область не отечная, симметричная. При пальпации безболезненная. Почки не пальпируются. Симптом поколачивания отрицательный с обеих сторон. Status localis: Язык влажный, частично обложен белым налетом. Живот симметричный, не вздут, участвует в акте дыхания. Рубец после срединной лапаротомии, умеренная болезненность в эпигастрии. Печень по краю реберной дуги. Селезенка не пальпируется. Симптомов раздражения брюшной полости нет.
УЗИ брюшной полости от 26.11.18: Объемное образование поджелудочной железы (киста?). Неспецифические изменения структуры печени. Незначительное количество свободной жидкости в брюшной полости.
МСКТ органов брюшной полости от 27.11.2018 - Поджелудочная железа: контуры довольно четкие, дольчатого строения, определяется овальное гиподенсное образование в области головки, размерами 47×69×50 мм, с тонкой капсулой 2 мм. Парапанкреатическая клетчатка не изменена. Заключение: Увеличение правой доли печени. Киста головки поджелудочной железы.
ФГДС от 29.11.2018: Заключение: Хронический гастробульбит.
04.12.18 после предварительной предоперационной подготовки выполнена операция: резекция головки поджелудочной железы, стенки кисты, панкреатоэнтероанастомозы в выключенной по Ру кишечной петле, холецистэктомия.
На операции: Головка поджелудочной железы значительно увеличена за счет кисты плотно-эластической консистенции, 8×7 см. Тело и хвост железы уплотнены. В области парапанкреатической клетчатки и гепатодуоденальной связки рубцовый перипроцесс. Петля ДПК с головкой поджелудочной железы выделены из сращений, мобилизованы по Кохеру. Выделена передняя поверхность головки поджелудочной железы, вскрыта сальниковая сумка - запаяна. Передняя поверхность головки и перешейка железы являются стенкой кисты.
Произведено интраоперационное УЗИ: в области головки поджелудочной железы анэхогенное аваскулярное образование со взвесью до 1/3 просвета размером 60×41 мм, тело и хвост поджелудочной железы с сохраненной дольчатостью, средней эхогенности. Вирсунгов проток до 2 мм.
Киста вскрыта, удалено 150 мл мутной серозной жидкости (панкреатический сок) с крошками. Ревизия: киста имеет неправильную форму, занимает почти всю головку поджелудочной железы. Стенки кисты неровные, с фибрином, контактно кровоточат. Рассечена передняя поверхность головки поджелудочной железы до перешейка, иссечена передняя стенка кисты до железистой ткани. В дне полости кисты в просвет открывается панкреатический проток, из которого поступает чистый панкреатический сок. Устье протока на зонде рассечено на 1 см. Гемостаз коагуляцией. Мобилизована по Ру петля тонкой кишки длинной 60 см, проведена через окно в брыжейке мезоколон. Наложен панкреатоэнтероанастомоз непрерывным швом нитью ПДС 3/0 со стенками кисты и тканью поджелудочной железы, однорядный. Линия анастомоза обработана фибриновым композитом. На область шва панкреатокишечного анастомоза нанесен первый компонент - криопреципитат плазмы крови одинаковой группы с оперируемым больным в объеме 10 мл. Затем, на область шва панкреатокишечного анастомоза нанесен второй компонент включающий препарат - человеческий тромбин в дозе 300 ME, растворенный в 10 мл 10% раствора глюканата кальция. Через 20-30 сек. В зоне анастомоза образовался гель прикрывающий весь анастомоз и области вколов кишечной иглы.
Послеоперационный период протекал без осложнений. Боли исчезли на 5 сутки, начал питаться, восстановился пассаж по кишечнику.
Гистологический диагноз - хронический панкреатит от 13.12.2018.
OAK от 13.12.2018 г.: Эр 4,5×1012/л; тромбоциты 210×109/л; Нв 142 г/л; Л 7,0×109/л, СОЭ-32 мм/ч.
Биохимический анализ крови от 13.12.2018 г.: амилаза 65,5 Е/л; о. билирубин 14,8 мкмоль/л; креатинин 89,9 мкмоль/л; мочевина 6,55 ммоль/л; о. белок 79,3 г/л; глюкоза 5,58 ммоль/л.
Выписан с выздоровлением. Контрольный осмотр через 3 месяца. Жалоб на момент осмотра нет. Состояние удовлетворительное. Соблюдает диету, работает.
Таким образом, заявляемый способ обладает высокой эффективностью и позволяет избежать несостоятельности швов панкреато-кишечного анастомоза и может быть использован при осложненном течении хронического панкреатита.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ГЕРМЕТИЗАЦИИ ПАНКРЕАТО-КИШЕЧНОГО АНАСТОМОЗА | 2014 |
|
RU2549484C1 |
| СПОСОБ ПРОФИЛАКТИКИ ПАНКРЕАТИТА И НЕКРОЗА КУЛЬТИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ ПОСЛЕ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 2009 |
|
RU2393780C1 |
| СПОСОБ ФОРМИРОВАНИЯ ТЕРМИНОЛАТЕРАЛЬНОГО ПАНКРЕАТОЕЮНОАНАСТОМОЗА ПРИ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 2006 |
|
RU2293530C1 |
| СПОСОБ ФОРМИРОВАНИЯ БИЛАТЕРАЛЬНОГО КОНЦЕПЕТЛЕВОГО ПАНКРЕАТОЭНТЕРОАНАСТОМОЗА ПОСЛЕ МЕДИАЛЬНОЙ РЕЗЕКЦИИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2003 |
|
RU2231309C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СВИЩЕЙ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2010 |
|
RU2445023C1 |
| СПОСОБ ЗАВЕРШЕНИЯ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ ПРИ НЕИЗМЕНЕННОЙ ТКАНИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2004 |
|
RU2272576C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА | 1998 |
|
RU2141796C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО КАЛЬКУЛЕЗНОГО ПАНКРЕАТИТА | 2006 |
|
RU2330618C2 |
| Способ формирования панкреатокишечного анастомоза при панкреатодуоденальной резекции | 2016 |
|
RU2632767C1 |
| Способ центральной резекции поджелудочной железы | 2017 |
|
RU2669467C1 |

Изобретение относится к медицине, а именно к абдоминальной хирургии. Формируют вначале заднюю, затем переднюю губы панкреато-кишечного анастомоза атравматическим шовным материалом в один ряд. На переднюю и заднюю губы анастомоза наносят криопреципитат плазмы крови человека одинаковой группы с оперированным больным в объеме 10 мл. Затем на него наносят раствор тромбина в дозе 300 ME, разведенный в 10 мл 10% глюконата кальция в соотношении 1:1. Способ повышает эффективность герметизации панкреато-кишечного анастомоза и позволяет избежать несостоятельности швов. 3 ил., 1 пр.
Способ герметизации панкреато-кишечного анастомоза с применением фибринового композита, включающий локальную резекцию головки и тела поджелудочной железы по Фрею с продольной панкреатоэнтеростомией, отличающийся тем, что формируют вначале заднюю, затем переднюю губы панкреато-кишечного анастомоза атравматическим шовным материалом в один ряд, на переднюю и заднюю губы анастомоза наносят криопреципитат плазмы крови человека одинаковой группы с оперированным больным в объеме 10 мл, затем на него наносят раствор тромбина в дозе 300 ME, разведенный в 10 мл 10% глюконата кальция в соотношении 1:1.
| СПОСОБ ГЕРМЕТИЗАЦИИ МЕЖКИШЕЧНОГО АНАСТОМОЗА | 2011 |
|
RU2464942C1 |
| СИСТЕМА ВЫСОКОСКОРОСТНОЙ СВЯЗИ И СПОСОБ ВЫСОКОСКОРОСТНОЙ СВЯЗИ | 2011 |
|
RU2510981C1 |
| ЛУБЯНСКИЙ В.Г | |||
| и др | |||
| Профилактика несостоятельности панкреато-кишечного анастомоза после резекции поджелудочной железы, Вопросы реконструктивной и пластической хирургии | |||
| Способ защиты переносных электрических установок от опасностей, связанных с заземлением одной из фаз | 1924 |
|
SU2014A1 |
| Т | |||
| Печь для сжигания твердых и жидких нечистот | 1920 |
|
SU17A1 |
| Разборный с внутренней печью кипятильник | 1922 |
|
SU9A1 |
| BUEN ELISEO PORTILLA et al | |||
| Fibrinogen and thrombin concentrations are critical for fibrin | |||
Авторы
Даты
2021-06-21—Публикация
2020-11-09—Подача