Изобретение относится к области медицины, а именно анестезиологии и реаниматологии, неврологии, медицинской реабилитации, и может быть использовано при лечении спастичности руки у пациентов с хроническими нарушениями сознания (ХНС).
Спастичность - двигательное нарушение (синдром верхнего мотонейрона), которое характеризуется повышением тонических рефлексов на растяжение или повышением мышечного тонуса и сухожильных рефлексов. У пациентов с ХНС спастичность выявляется с частотой до 68%, чаще в тяжелой степени [1]. Обусловленное спастичностью ограничение движений в руках ухудшает реабилитационный прогноз, затрудняет оценку признаков сознания при неврологическом осмотре. Степень выраженности спастичности у пациентов с ХНС коррелирует с уровнем боли, при оценке по специализированной шкале для пациентов в коме (Nociception Coma Scale - Revised) [2]. Болевой синдром ограничивает возможности позиционирования, гигиенических процедур, усугубляет проявления пароксизмальной симпатической гиперактивности [3]. Лечебная физкультура (ЛФ), физиотерапия, массаж включены в алгоритмы ранней реабилитации [3]. ЛФК-комплекс включает в себя осуществление пассивных движений, пассивных растяжений, метод позиционирования конечности (например, с помощью специальных лонгет, валиков, ортезов), медицинский массаж. Проведение мероприятий двигательной реабилитации нередко сопряжено с усилением болевого синдрома, что может способствовать повышению мышечного тонуса в конечности, уменьшению объема движений, а также уменьшению длительности и эффективности занятий.
Известен способ лечения спастичности конечности у пациентов с ХНС (патент RU 2695770 С1, опубл. 25.07.2019). Пациента размещают на опоре-кушетке кинезиотерапевтической установки Экзарта и выполняют сенсорную стимуляцию за счет изменения положения тела в пространстве в сочетании с физическими упражнениями, одновременно проводят стимуляцию слухового и вибрационного восприятия, оральную стимуляцию, стимуляцию обоняния.
Недостатки способа: усиление болевого синдрома и повышение мышечного тонуса во время выполнения комплекса упражнений, отсутствие специфического лечебного воздействия на спастичность в руках.
Известен способ лечения спастичности у пациентов с ХНС (патент RU 2502503 С1, опубл. 27.12.2013). Пациенту вводят препарат ботулинического токсина А - Ксеомин - в спастичные мышцы всех конечностей и взаимосвязаных с ними сегментов тела в 1-3 этапа в общей дозе 400-1300 ЕД за курс длительностью до 3 недель.
Недостатки способа: необходимость введения ботулинического токсина в дозировке, превышающей максимально допустимую - 400 ЕД для препарата Ксеомин на курс, возможность развития генерализованной слабости в ответ на превышение допустимой дозы, а также ограниченность лечебного эффекта сроками действия ботулинического токсина.
Наиболее близким к заявляемому является способ лечения спастичности руки у пациентов с ХНС (патент RU 2422167 С2, опубл. 27.06.2011), принятый за прототип. Из аксилярного доступа проводят проводниковую анестезию ветвей плечевого сплетения и выполняют ортезирование кисти. Затем пациенту проводится курс физиотерапии: парафино-озокеритные аппликации, электростимуляция разгибателей кисти и пальцев, массаж, лечебная физкультура. После этого кисть укладывают и фиксируют в ортезе на 3-4 часа 1-2 раза в день. Время лечения составляет от 3 недель до 3 месяцев.
Недостатки прототипа: непродолжительность купирования болевого синдрома в связи с быстрым прекращением действия местного анестетика, что не решает в полной мере проблемы переносимости ЛФК пациентами с ХНС, а также ограниченность воздействия областью кисти и лучезапястного сустава; длительность лечения.
Технический результат предлагаемого изобретения заключается в повышении эффективности лечения за счет длительного купирования болевого синдрома, возникающего при проведении ЛФК и массажа, сокращение длительности лечения.
Указанный технический результат при осуществлении изобретения достигается тем, что в известном способе лечения спастичности руки у пациентов с ХНС путем комплексного лечения, включающем физиотерапевтическое лечение, позиционирование, массаж, проводимые на фоне регионарной анестезии стволов плечевого сплетения, особенность заключается в том, что анестезию выполняют из подключичного доступа введением в катетер 20 мл раствора ропивакаина 5 мг/мл через каждые 6 часов, через 40 минут, после каждого введения раствора ропивакаина, проводят мероприятия двигательной реабилитации, затем формируют и накладывают от средней трети плеча до дистальных фаланг пальцев гипсовую лонгету для фиксации конечности в состоянии достигнутого максимального разгибания в локтевом, лучезапястном, пястнофаланговых суставах; курс лечения составляет 8-12 дней.
Выполнение мероприятий двигательной реабилитации (как обязательного компонента комплексного ведения пациента со спастичностью) проводится на фоне продленной проводниковой анестезии стволов плечевого сплетения. Блокада нервного сплетения местным анестетиком вызывает следующие кратковременные (в течение нескольких часов) эффекты в соответствующей зоне: аналгезия, симпатолизис с улучшением микроциркуляции [5], в определенных случаях миоплегия. Нарушение микроциркуляции является одним из факторов прогрессирования и поддерживания спастичности, выраженность которого можно существенно уменьшить путем увеличения объема движений в пораженных сегментах [6].
При установке катетера для продленной периферической блокады к вторичным пучкам плечевого сплетения на подключичном уровне перечисленные эффекты охватывают практически всю верхнюю конечность (ниже плечевого сустава) и поддерживаются на протяжении нескольких суток. Это позволяет выполнять мероприятия двигательной реабилитации без причинения пациенту боли или усиления мышечного тонуса в ответ на манипуляции. Благодаря зоне распространения блока данная методика облегчает разработку пассивных движений не только в кисти и лучезапястном суставе, но и в локтевом суставе. Одномоментно достигается аналгезия и миоплегия в верхней конечности, что позволяет начинать курс комплексной реабилитации, не дожидаясь развития максимального эффекта других методов фармакотерапии спастики, что способствует сокращению сроков госпитализации. Учитывая возможность постоянного поддержания необходимого уровня блокады, становится возможным позиционирование конечности в гипсовой лонгете в течение большей части суток в положении максимального достигнутого разгибания. Важно использование именно гипсовой лонгеты, так как она формируется индивидуально по форме руки и заменяется в процессе лечения на новую по мере достижения больших углов разгибания в суставах.
Способ осуществляют следующим образом. Пациенту с ХНС со спастичностью руки от 3 до 4 баллов по модифицированной шкале Ашворт в асептических условиях под ультразвуковым (УЗИ) контролем с применением нейростимулятора выполняют катетеризацию периневрального пространства плечевого сплетения спастичной руки из подключичного доступа. В катетер вводят 20 мл ропивакаина с концентрацией 5 мг/мл интермиттирующим методом, через 40 минут проводят мероприятия двигательной реабилитации (позиционирование руки, физиотерапевтическое лечение, массаж). Затем формируют и накладывают от средней трети плеча до дистальных фаланг пальцев гипсовую лонгету для фиксации конечности в состоянии достигнутого максимального разгибания в локтевом, лучезапястном, пястнофаланговых и межфаланговых суставах. Введение раствора ропивакаина повторяют каждые 6 часов. Лонгету снимают четыре раза в сутки для проведения лечебной физкультуры, массажа и осмотра конечности с целью исключения трофических повреждений. Контроль положения катетера в дальнейшем производят с помощью УЗИ. По мере увеличения объема пассивных движений в конечностях изготавливают и устанавливают лонгету в новом положении. Продолжительность лечения составляет 8-12 суток.
Заявленный способ продемонстрировал свою эффективность у 4 пациентов, получивших лечение в отделении анестезиологии-реанимации РНХИ им. проф. А.Л. Поленова - филиала ФГБУ «НМИЦ им. В.А. Алмазова» с ХНС следующей этиологии: три пациента с последствиями гипоксического поражения головного мозга, один пациент с артериовенозной мальформацией левой теменной доли, осложненной кровоизлиянием. У всех пациентов спастичность руки составляла от 3 до 4 баллов по модифицированной шкале Ашворт. Во всех случаях отмечена хорошая переносимость сеансов двигательной реабилитации - уровень боли, оцененный по шкале Nociception Coma Scale- revised (шкала NCS-R), не превышал 1 балл, в то время как до начала проведения лечения заявленным способом этот показатель составлял 4 балла у всех пациентов. Периоды, во время которых рука была фиксирована с помощью гипсовой лонгеты в положении максимального разгибания, также переносились удовлетворительно (не отмечено снижения продолжительности ночного сна, увеличения частоты и выраженности вегетативной нестабильности). Эффект проводимых лечебных мероприятий оценивался по результатам измерения объема пассивных движений в локтевом и лучезапястном суставах. У всех пациентов достигнуто увеличение амплитуды пассивных движений в локтевом суставе на 10°- 40° при длительности стояния катетера для продленной периферической блокады от 8 до 12 дней. Лечебный эффект сохранялся после удаления катетера и окончания действия анестетика. Осложнений при проведении данной методики не отмечено.
Клинический пример
Пациентка А., 61 год, поступила в отделение анестезиологии-реанимации РНХИ им. проф. А.Л. Поленова - филиал ФГБУ «НМИЦ им. В.А. Алмазова» (в дальнейшем «отделение») 21.11.2019 с диагнозом: G93.4 Постгипоксическая энцефалопатия тяжелой степени. Состояние минимального сознания. Спастический тетрапарез. Последствия сочетанной травмы в результате ДТП от 28.07.19. Консолидированные переломы 1-10 ребер слева, 1-9 ребер справа, грудины, левой ключицы. Пролежни крестца, вертела, пяток. На 19-е сутки с момента ДТП на фоне брадикардии развилась остановка кровообращения, проводились реанимационные мероприятия. После окончания периода комы и медикаментозной седации переведена на самостоятельное дыхание через трахеостомическую канюлю, выполнено наложение гастростомы. Поступила в отделение через 4 месяца после ДТП в состоянии «минимального сознания минус» со спастическим тетрапарезом. По шкале оценки восстановления после комы (шкала CRS-R): 10 баллов (локализация звука - 2, фиксация взора - 2, сгибание и отдергивание - 2, вокализация/движения рта - 2, оценка коммуникации - 0, открывание глаз без стимуляции - 2). В скелетной мускулатуре выявлены умеренные мышечные гипотрофии, глубокий спастический гемипарез. Мышечный тонус повышен по смешанному типу, более выражен в руках с формированием тугоподвижности в лучезапястных, межфаланговых суставах, контрактур в тазобедренных суставах. Оценка спастичности по шкале Ашворта: 2 балла в правой руке, 3 балла в левой руке. Оценка по шкале NCS-R на манипуляции в руках - 3 балла при работе с правой рукой, 4 балла при работе с левой рукой. Проведен врачебный консилиум, по результатам которого принято решение о проведении продленной проводниковой анестезии стволов плечевого сплетения для адекватного обезболивания во время реабилитационных мероприятий, направленных на устранение спастичности и предупреждение контрактур в левой руке. Разрешение на проведение данного исследования выдано Этическим комитетом ФГБУ «НМИЦ им. В.А. Алмазова» МЗ РФ (протокола заседания №11-19 от 11 ноября 2019 года).
Согласно заявляемому способу 28.11.19 г. в асептических условиях под ультразвуковым контролем с применением стимулятора Stimuplex из подключичного доступа установлен катетер BBraun Contiplex Tuohy Ultra 18G × 4'' к плечевому сплетению слева. Катетер фиксирован к коже пластырем. Периневрально введен раствор ропивакаина 5 мг/мл - 20 мл. После развития блока и достижения миоплегии сформирована гипсовая лонгета для фиксации руки в положении максимально достигнутого разгибания в локтевом и лучезапястном суставах. В дальнейшем ежедневно до 05.12.19 г. включительно (8-е сутки) в катетер вводили 20 мл раствора ропивакаина 5 мг/мл - 4 раза в сутки (каждые 6 часов). Проводился стандартный для отделения анестезиологии-реанимации мониторинг (измерение АД неинвазивно, ЭКГ, пульсоксиметрия), ежедневный осмотр области стояния катетера. В течение суток каждые 6 часов, через 40 минут после введения раствора ропивакаина проводились мероприятия двигательной реабилитации (ЛФК, массаж; физиотерапия: озокеритотерапия, аппаратный массаж пульсирующим электростатическим полем, электромиостимуляция). Каждый раз перед проведением комплекса двигательной реабилитации проводился осмотр руки для исключения трофических нарушений. Ежедневно оценивалась реакция пациентки на манипуляции с рукой по шкале NCS-R, измерение объемов пассивных движений в суставах. На фоне блокады плечевого сплетения пациентка не реагировала на манипуляции на левой руке (оценка по шкале NCS-R - 0 баллов). 02.12.19 была сформирована новая гипсовая лонгета с большим углом разгибания в локтевом и лучезапястном суставах. За время проведения методики удалось достигнуть увеличения объема пассивных движений в суставах, снижения мышечного тонуса до 2 баллов по шкале Ашворт (оценка после удаления катетера и восстановления мышечного тонуса). Результаты измерения объемов пассивного разгибания в динамике представлены в таблице 1.
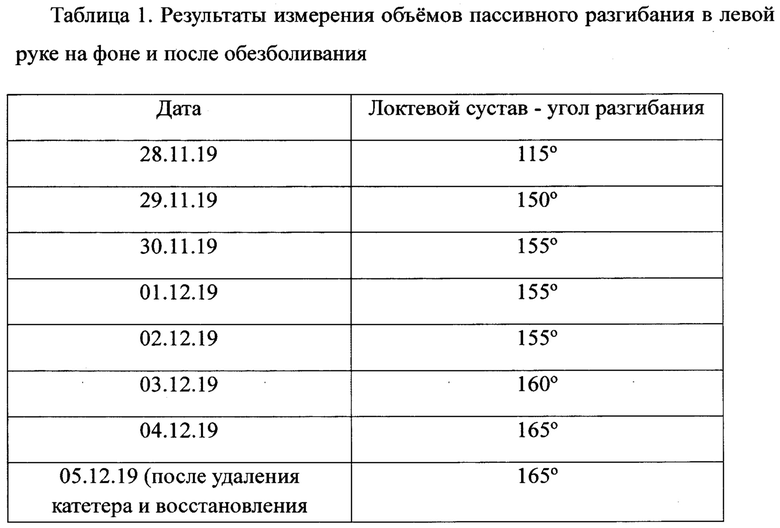

Осложнений использования катетера не было. Удалось достигнуть снижения мышечного тонуса на 1 балл по Ашворт, увеличения объема пассивных движений в локтевом и лучезапястном суставах левой конечности. Оценка по шкале восстановления после комы к моменту окончания курса лечения - 11 баллов (в динамике отмечается появление слежения глазами).
Использование способа позволяет добиться улучшения результатов лечения спастичности руки у пациентов с ХНС лечения за счет длительного купирования болевого синдрома, возникающего при проведении ЛФК и массажа, сокращения длительности лечения.
Заявитель просит рассмотреть представленные материалы заявки «Способ лечения спастичности руки у пациентов с хроническим нарушением сознания» на предмет выдачи патента РФ на изобретение.
Литература
1. Thibaut A., Chatelle С, Wannez S., Deltombe Т., Stender J., Schnakers С, Laureys S., Gosseries O. Spasticity in disorders of consciousness: a behavioral study. European Journal of Physical and Rehabilitation Medicine 2015 August; 51(4): 389-397.
2.  Martens, Steven Laureys, and Aurore Thibaut. Spasticity Management in Disorders of Consciousness. Brain Sci. 2017 Dec; 7(12): 162.
Martens, Steven Laureys, and Aurore Thibaut. Spasticity Management in Disorders of Consciousness. Brain Sci. 2017 Dec; 7(12): 162.
3. Camille Chatelle, Aurore Thibaut, John Whyte, Marie Daniele De Val, Steven Laureys & Caroline Schnakers (2014) Pain issues in disorders of consciousness, Brainlnjury, 28:9, 1202-1208. DOI: 10.3109/02699052.2014.920518.
4. Очаговое повреждение головного мозга у взрослых: синдром спастичности: клинические рекомендации / Межрегиональная общественная организация специалистов ботулинотерапии, Союз реабилитологов РФ, Ассоциация нейрохирургов России, Российское общество неврологов; под общей редакцией проф., д.м.н. С.Е. Хатьковой. - 2-е изд. - Москва: МЕД пресс-информ, 2018. - 95 с.
5. Айзенберг В.Л., Ульрих Г.Э., Цыпин Л.Е., Заболотский Д.В. Отдельные главы из монографии «Регионарная анестезия в педиатрии». Продленные периферические и центральные блокады в послеоперационном периоде // Регионарная анестезия и лечение острой боли. 2014. №4, с. 41-48.
6. Хатькова С.Е. Новые подходы к системе комплексной реабилитации больных с постинсультной спастичностью. Автореферат диссертации на соискание ученой степени доктора медицинских наук. Москва. 2013 г.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ КОМПЛЕКСНОЙ РЕАБИЛИТАЦИИ БОЛЬНЫХ С ЦЕНТРАЛЬНЫМ СПАСТИЧЕСКИМ ПАРЕЗОМ ВЕРХНИХ КОНЕЧНОСТЕЙ | 2009 |
|
RU2422167C2 |
| Способ лечения патологических двигательных синергий верхних конечностей у больных, перенесших нарушение мозгового кровообращения | 2016 |
|
RU2632510C1 |
| СПОСОБ ЛЕЧЕНИЯ ДЕТЕЙ С ДВИГАТЕЛЬНЫМИ НАРУШЕНИЯМИ | 2011 |
|
RU2465023C1 |
| Способ прогнозирования восстановления двигательных функций верхней конечности у больных после инсульта | 2022 |
|
RU2796323C1 |
| Способ определения оптимального времени для проведения реабилитационных мероприятий у больных с хроническими нарушениями сознания | 2022 |
|
RU2799144C1 |
| Способ реабилитации пациентов с постинсультными нарушениями | 2020 |
|
RU2745281C1 |
| Способ комплексной коррекции мышечной спастичности у пациентов в раннем восстановительном периоде после инсульта | 2024 |
|
RU2827666C1 |
| Способ реабилитации детей дошкольного возраста со спастической диплегией и гемипаретической формой детского центрального паралича | 2023 |
|
RU2822018C1 |
| Способ восстановления функций верхней конечности у пациентов со спинномозговой травмой на шейном уровне | 2020 |
|
RU2747678C1 |
| СПОСОБ РЕАБИЛИТАЦИИ БОЛЬНЫХ ДЕТСКИМ ЦЕРЕБРАЛЬНЫМ ПАРАЛИЧОМ В ВИДЕ СПАСТИЧЕСКОЙ ДИПЛЕГИИ | 2014 |
|
RU2571528C2 |
Изобретение относится к области медицины, анестезиологии и реаниматологии, неврологии, медицинской реабилитации, и может быть использовано для лечения спастичности руки у пациентов с хроническим нарушением сознания. Комплексное лечение осуществляют на фоне продленной регионарной анестезии руки 20 мл раствора ропивакаина с концентрацией 5 мг/мл. Данный раствор вводят в катетер каждые 6 часов в сочетании с иммобилизацией конечности гипсовой лонгетой в состоянии максимального достигнутого разгибания после физических упражнений. Способ обеспечивает улучшение результатов лечения спастичности руки у пациентов с хроническим нарушением сознания. 1 табл., 1 пр.
Способ лечения спастичности руки у пациентов с хроническим нарушением сознания путем комплексного лечения, включающий мероприятия двигательной реабилитации: физиотерапевтическое лечение, позиционирование руки, массаж, проводимые на фоне продленной регионарной анестезии стволов плечевого сплетения, отличающийся тем, что анестезию выполняют из подключичного доступа введением в катетер 20 мл раствора ропивакаина 5 мг/мл через каждые 6 часов, через 40 минут, после каждого введения раствора ропивакаина, проводят мероприятия двигательной реабилитации, затем формируют и накладывают от средней трети плеча до дистальных фаланг пальцев гипсовую лонгету для фиксации конечности в состоянии достигнутого разгибания в локтевом, лучезапястном, пястнофаланговых суставах; курс лечения составляет 8-12 дней.
| СПОСОБ КОМПЛЕКСНОЙ РЕАБИЛИТАЦИИ БОЛЬНЫХ С ЦЕНТРАЛЬНЫМ СПАСТИЧЕСКИМ ПАРЕЗОМ ВЕРХНИХ КОНЕЧНОСТЕЙ | 2009 |
|
RU2422167C2 |
| СПОСОБ РЕАБИЛИТАЦИИ БОЛЬНЫХ С КОНТРАКТУРАМИ КОЛЕННОГО СУСТАВА | 2007 |
|
RU2338503C1 |
| СПОСОБ ЛЕЧЕНИЯ ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИХ ЗАБОЛЕВАНИЙ ПОЗВОНОЧНИКА (ДОРСОПАТИЙ) | 2016 |
|
RU2640001C1 |
| ЯВОРСКАЯ В.А | |||
| и др | |||
| Восстановление двигательных функций после инсульта: современный взгляд на лечение спастичности | |||
| Украинский неврологический журнал | |||
| Приспособление для суммирования отрезков прямых линий | 1923 |
|
SU2010A1 |
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| С | |||
| Прибор для промывания газов | 1922 |
|
SU20A1 |
| ХАТЬКОВА С.Е | |||
| Лечение спастичности после инсульта | |||
| Неврология, нейропсихиатрия, | |||
Авторы
Даты
2021-09-17—Публикация
2020-12-08—Подача