Изобретение относится к медицине, а именно к фтизиатрии, и может быть использовано для определения сроков оперативного лечения при туберкулезной эмпиеме плевры у детей.
Туберкулез плевры является относительно не частой, но тяжело протекающей клинической формой туберкулеза. Первой стадией воспаления плевры является фибринозный плеврит, при котором слои плевры сохраняют свою целостность, наблюдается лейкоцитарная инфильтрация, а на поверхности образуется фибринозный налет, способствующий быстрому образованию сращений и снижению резорбционной функции плевры. При неблагоприятном течении плеврит переходит в фибринозно-гнойную, а затем - в гнойную стадию (туберкулезную эмпиему плевры), которая характеризуется необратимыми морфологическими изменениями: нарушением целостности слоев плевры и формированием полости эмпиемы. Стенки полости представляют собой грануляционную ткань, образующую по внутреннему слою пиогенную мембрану и отграничивающую зону воспаления от здоровых тканей по наружному контуру. В воспалительный процесс могут вовлекаться ткани грудной клетки. Процессы репарации в зоне эмпиемы происходят с замещением плевры грубой рубцовой тканью, постепенным формированием гиалиноза и кальциноза, развитием фиброза в субплевральных слоях легочной ткани, что приводит к развитию так называемого ригидного дыхательного комплекса. Без применения хирургических методов воспалительный процесс приобретает волнообразное течение, приводя к истощению больного, развитию дыхательной недостаточности и постепенному формированию легочного сердца. В отличие от неспецифических эмпием плевры, дренирующих манипуляций для излечения туберкулезной эмпиемы, как правило, недостаточно. Достижение клинического излечения при этой форме туберкулеза может быть достигнуто только в результате комплексного лечения: адекватной противотуберкулезной терапии, хирургического пособия и применения различных патогенетических методов.
Известны способы определения необходимости проведения хирургического лечения туберкулезной эмпиемы плевры, основанные на общеизвестных фактах, свидетельствующих в пользу необходимости проведения хирургического лечения туберкулезной эмпиемы плевры, в частности, фиксируют, что капсула эмпиемного мешка снижает биодоступность лекарственных препаратов, фиксируют нарастание рубцовых изменений плевры и т.п. [Монография/ гос. Институт усовершенствования врачей МО РФ. - М.:ГИУВ МО РФ, 2007. - 238 с.; Хирургическое лечение туберкулеза органов дыхания у детей и подростков. Гиллер Д.Б., Мартель И.И., Огай И.В., Нематов О.Н., Haas V., Зюзя Ю.Р. в кн.: Хирургия туберкулеза у детей под редакцией Д.Б. Гиллера. - М.: Альди-Принт, 2016. -464 с.: ил.; Гиллер Д.Б., Мартель И.И., Ениленис И.И., Короев В.В., Кесаев О.Ш., Гиллер Б.Д., Щербакова Г.В. Хирургическое лечение туберкулезной эмпиемы плевры у детей. Хирургия. Журнал им. Н.И. Пирогова. 2019; 8:22-28. https://doi.org/10.17116/hirurgia2019081].
Недостатком этих способов является относительно низкая точность определения сроков оперативного вмешательства, что приводит к увеличению травматичности оперативного вмешательства и ухудшает возможности реабилитации.
В то же время, необходимо убедиться в отсутствии эффекта от консервативного лечения и необратимости плевральных изменений, чтобы избежать неоправданной плеврэктомии, которая считается одним из самых травматичных вмешательств в торакальной хирургии. Также проведение хирургического лечения в момент выраженных инфильтративных изменений в легочной ткани повышает риск прогрессирования туберкулезного процесса в послеоперационном периоде.
В настоящее время не существует четких рекомендаций по выбору сроков оперативного лечения при туберкулезном поражении плевры у детей. Это, по данным [Гиллер Д.Б., Мартель И.И., Ениленис И.И., Короев В.В., Кесаев О.Ш., Гиллер Б.Д., Щербакова Г.В. Хирургическое лечение туберкулезной эмпиемы плевры у детей. Хирургия. Журнал им. Н.И. Пирогова. 2019; 8:22-28. https://doi.org/10.17116/hirurgia2019081], сказывается на позднем направлении детей на оперативное лечение.
Известен способ определения длительности химиотерапии туберкулеза органов дыхания у детей и подростков с впервые определенной из операционного материала множественной и широкой лекарственной устойчивостью микобактерий туберкулеза [RU 2246111, C1, G01N 33/47, 10.02.2005], заключающийся в том, что после хирургического лечения туберкулеза органов дыхания у детей и подростков проводят микробиологические исследования операционного материала и выделяют группу пациентов с впервые определенной множественной и широкой лекарственной устойчивостью микобактерий туберкулеза, отличающийся тем, что устанавливают для пациентов из этой группы длительность химиотерапии в течение 3 месяцев, если длительность химиотерапии до операции не менее 6 месяцев с учетом лекарственной чувствительности у источника инфекции, в операционном материале обнаружена ДНК микобактерий туберкулеза, проведены ТЛЧ, и роста МБТК из операционного материала методом посева не выявлено, и при проведении компьютерной томографии органов грудной клетки через 2 месяца после операции признаков прогрессирования туберкулезного процесса не выявлено; устанавливают для пациентов из этой группы длительность химиотерапии в течение 6 месяцев, если химиотерапия до операции проводилась без учета риска МЛУ.
Недостатком этого способа является относительно узкая область применения, что не позволяет его использовать для определения сроков оперативного лечения при туберкулезной эмпиеме плевры у детей.
Известен также способ определения длительности интенсивной фазы химиотерапии у детей с туберкулезом органов дыхания без бактериовыделения и без риска множественной и широкой лекарственной устойчивости микобактерий туберкулеза [RU 2737337, C1, G01N 33/50, 27.11.2020], заключающийся в том, что в процессе проведения химиотерапии оценивают сроки купирования симптомов интоксикации, нормализации анализа крови, тип рентгенологической динамики к 2 месяцам химиотерапии, а также учитывают дополнительные показатели, такие как ранний возраст пациента, наличие распространенного, осложненного процесса, диссеминированных или генерализованных форм туберкулеза, наличие неустранимых побочных реакций на изониазид или рифампицин, обосновывающие необходимость продления интенсивной фазы химиотерапии, и при купировании симптомов интоксикации и нормализации анализа крови через два месяца химиотерапии, положительной рентгенологической динамике или стабильной рентгенологической картине при отсутствии дополнительных показателей устанавливают длительность интенсивной фазы химиотерапии в течение двух месяцев, а при тех же показателях, но как минимум с одним дополнительным показателем, касающимся раннего возраста пациента, наличия распространенного, осложненного процесса, диссеминированных или генерализованных форм туберкулеза, наличия неустранимых побочных реакций на изониазид или рифампицин, а также в случаях купирования симптомов интоксикации и нормализации анализа крови через 3 месяца химиотерапии, при положительной рентгенологической динамике или стабильной рентгенологической картине через два месяца химиотерапии и отсутствии дополнительных показателей устанавливают длительность интенсивной фазы химиотерапии в течение 3 месяцев, при купировании симптомов интоксикации и изменений в анализе крови через три месяца химиотерапии, при положительной рентгенологической динамике или стабильной рентгенологической картине через 2 месяца химиотерапии и наличии как минимум одного дополнительного показателя, а также при сохранении симптомов интоксикации и изменений в анализе крови через три месяца химиотерапии, при положительной рентгенологической динамике или стабильной рентгенологической картине через 2 месяца химиотерапии независимо от наличия или отсутствия дополнительных показателей устанавливают длительность интенсивной фазы химиотерапии более трех месяцев.
Недостатком этого способа также является относительно узкая область применения, что не позволяет его использовать для определения сроков оперативного лечения при туберкулезной эмпиеме плевры у детей.
Наиболее близким по технической сущности к предложенному является способ прогнозирования показаний к оперативному лечению больных с впервые выявленным легочным туберкулезом [RU 2246111, C1, G01N 33/48, 10.02.2005], включающий бактериологическое исследование мокроты на наличие лекарственной устойчивости микобактерий туберкулеза (МБТ), а также рентгенологические и гематологические исследования на этапе выявления заболевания, и при наличии первичной лекарственной устойчивости МБТ, обнаружении на рентгенограмме легких крупной фокусной тени в диаметре более 3,6 см, наличии в общем анализе крови лейкоцитоза и сегментоядерных нейтрофилов (СЯН) более 68 процентов прогнозируют необходимость хирургического лечения на фоне курса краткосрочной химиотерапии до и после операции.
Недостатком наиболее близкого технического решения является относительно узкая область применения, поскольку, хотя оно и позволяет прогнозировать показания к оперативному лечению больных с впервые выявленным легочным туберкулезом, но не позволяет его использовать для определения сроков оперативного лечения при туберкулезной эмпиеме плевры у детей. Это сужает арсенал технических средств, которые могут быть использованы для прогнозирования показаний к оперативному лечению больных с легочным туберкулезом.
Задача, которая решается в изобретении, направлена на разработку способа определения сроков оперативного лечения при туберкулезной эмпиеме плевры у детей.
Требуемый технический результат заключается в повышении точности определения сроков оперативного лечения при туберкулезной эмпиеме плевры у детей и расширении арсенала технических средств, которые могут быть использованы для этих целей.
Поставленная задача решается, а требуемый технический результат достигается тем, что, в способе, который заключается в том, что у пациентов с диагностированным туберкулезным поражением плевры оценивают данные лучевых методов исследования, включающие компьютерную томографию органов грудной клетки, а также данные ультразвукового исследования плевральной полости и клинико-лабораторную симптоматику, согласно изобретению, при наличии одиночных или множественных плевральных осумкований, отсутствии свободной жидкости в плевральной полости, отсутствии доминирующих туберкулезных процессов другой локализации и отсутствии выраженной клинико-лабораторной симптоматики туберкулезного воспаления оперативное лечение проводят до начала противотуберкулезной терапии, при отсутствии положительной рентгенологической динамики от проводимой противотуберкулезной терапии с формированием плевральных осумкований или панцирного утолщения плевры, при отсутствии свободной жидкости в плевральной полости, отсутствии тенденции к ее повторному накоплению, при отсутствии доминирующих туберкулезных процессов другой локализации, при снижении остроты клинико-лабораторной симптоматики оперативное лечение проводят через 2-3 месяца после начала противотуберкулезной терапии, а при наличии плевральных осумкований или панцирного утолщения плевры в сочетании с доминирующим туберкулезным процессом другой локализации при отсутствии свободной жидкости в плевральной полости оперативное вмешательство проводят через 6 и более месяцев, определяя срок индивидуально при стабилизации доминирующего туберкулезного процесса по данным клинико-лабораторной симптоматики и лучевых исследований.
На чертеже представлены:
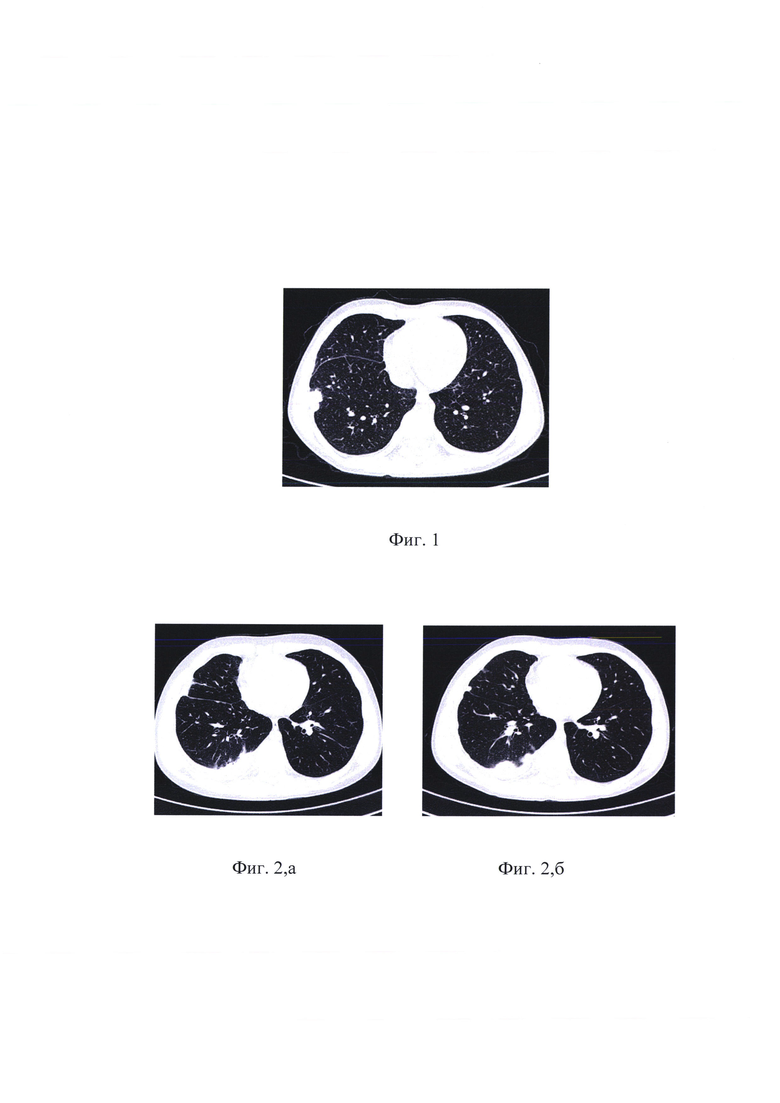
на фиг. 1 - КТ ОГК пациентки Ш., 9 лет, ограниченная осумкованная эмпиема плевры справа;
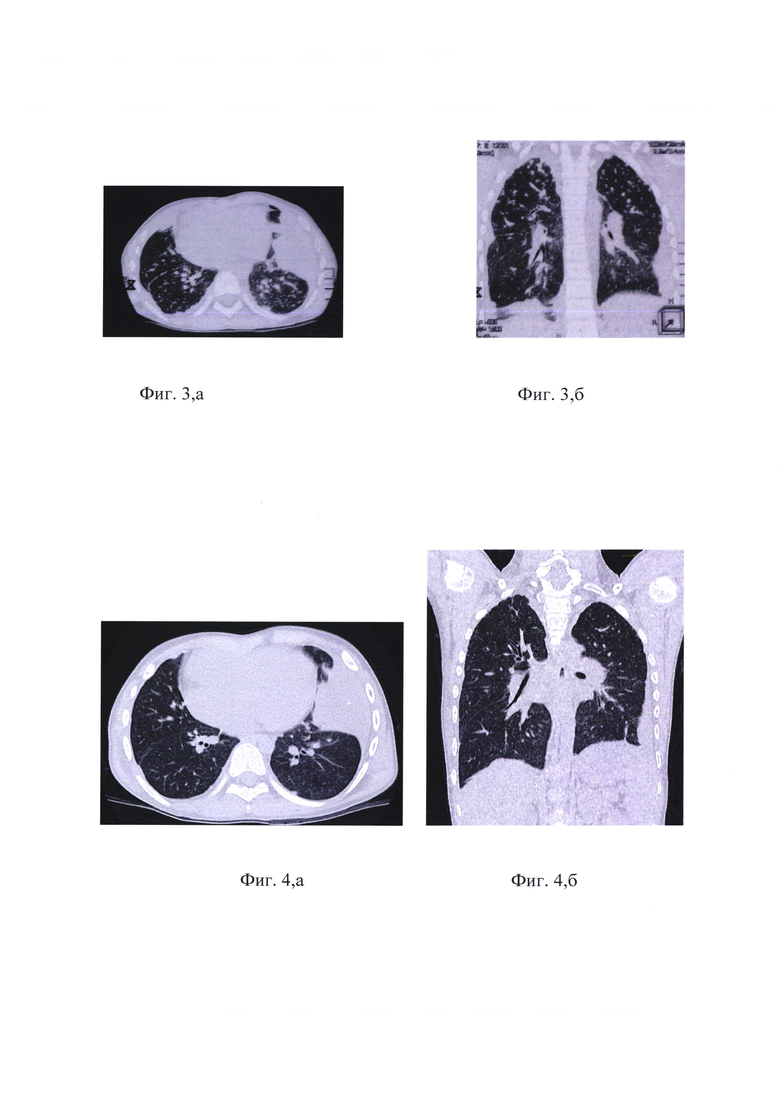
на фиг. 2,а - КТ ОГК пациента Е., 12 лет, при выявлении заболевания, свободная жидкость в правой плевральной полости с тенденцией к осумкованию;
на фиг. 2,б - КТ ОГК пациента Е., 12 лет, через 2 мес. от начала противотуберкулезной терапии, рассасывание свободной жидкости, уменьшение толщины плевральных листков, формирование туберкулем в С10 левого легкого;
на фиг. 3 - КТ ОГК пациента С., 11 лет, при выявлении заболевания, множество очагов диссеминации в обоих легких, осумкованная эмпиема плевры слева (фиг. 3,а - аксиальная проекция, 3,б - корональная проекция);
на фиг. 4 - КТ ОГК пациента С., 11 лет, через 9 мес. от начала противотуберкулезной терапии, практически полное рассасывание очагов диссеминации в обоих легких, плевральное осумкование в левом гемитораксе сохраняется без динамики (4,а - аксиальная проекция, 4,б - фронтальная проекция).
Методы и материалы
Проанализированы истории болезни 31 детей в возрасте от 3 до 12 лет, находившихся на лечении по поводу туберкулезного поражения плевры в период 2010-2019 гг. Оценивали результаты клинического осмотра, общеклинического анализа крови, данные лучевых методов исследования (компьютерной томографии органов грудной клетки (КТ) и ультразвукового исследования плевральной полости (УЗИ)) как при поступлении пациента в стационар, так и в процессе проведения противотуберкулезной терапии. У оперированных пациентов оценивали результаты гистологического, микробиологического (посев на жидкую питательную среду в системе ВАСТЕС MGIT-960) и молекулярно-генетического (ПЦР-диагностика с последующим проведением теста на лекарственную чувствительность в тест-системе «Синтол») исследований операционного материала.
На основании анализа клинических характеристик, лучевых методов обследования были разработаны критерии, позволившие определить оптимальные сроки проведения оперативного лечения у пациентов с туберкулезной эмпиемой плевры.
Оперативное лечение до начала проведения противотуберкулезной терапии проводили при сочетании следующих критериев:
1. Наличие одиночных или множественных плевральных осумкований, определяемых лучевыми методами.
2. Отсутствие свободной жидкости в плевральной полости.
3. Отсутствие доминирующих туберкулезных процессов другой локализации.
4. Отсутствие выраженной клинико-лабораторной симптоматики туберкулезного воспаления.
Оперативное лечение через 2-3 месяца после начала противотуберкулезной терапии проводили при сочетании следующих критериев:
1. Отсутствие положительной рентгенологической динамики от проводимой противотуберкулезной терапии с формированием плевральных осумкований или панцирного утолщения плевры.
2. Отсутствие свободной жидкости в плевральной полости, отсутствие тенденции к ее повторному накоплению.
3. Отсутствие доминирующих туберкулезных процессов другой локализации.
4. Снижение остроты клинико-лабораторной симптоматики.
Оперативное лечение через 6 и более месяцев после начала противотуберкулезной терапии проводили при сочетании следующих критериев:
1. Наличие плевральных осумкований или панцирного утолщения плевры.
2. Наличие доминирующих туберкулезных процессов другой локализации.
3. Отсутствие свободной жидкости в плевральной полости.
4. Стабилизация доминирующего туберкулезного процесса по данным клинико-лабораторной симптоматики и лучевых исследований.
Результаты
Оперированы на разных сроках по поводу туберкулезной эмпиемы плевры 23 ребенка, не нуждались в оперативном лечении 8 детей с туберкулезным поражением плевры в виде экссудативного плеврита.
Прооперированы до начала противотуберкулезной терапии 6 детей. Эти дети были переведены в ФГБНУ «ЦНИИТ» из соматических стационаров после установления диагноза туберкулезной эмпиемы плевры. На момент поступления в ФГБНУ «ЦНИИТ» у всех детей отмечались незначительно выраженные симптомы интоксикации (слабость, бледность, снижение тургора тканей). Температура тела была нормальной или с эпизодами повышения не более 37,5°С. Лучевыми методами определялись единичные или множественные плевральные осумкования при отсутствии свободной жидкости. У 2 детей туберкулезное поражение легких, а также других органов отсутствовало, у 4 детей наблюдались изменения в легких (у 3 пациентов определялись немногочисленные плотные или кальцинированные очаги в легких, у 1 пациента - мелкая туберкулема в фазе частичной кальцинации), что не препятствовало проведению оперативного вмешательства до начала химиотерапии. Бактериовыделения ни в одном случае не было. Течение послеоперационного периода во всех случаях было неосложненным. При гистологическом исследовании операционного материала у всех пациентов определялось активное туберкулезное воспаление плевры, из них у 5 пациентов активность воспаления была умеренной, у 1 пациента - выраженной. Необратимые морфологические изменения плевры, характерные для хронической туберкулезной эмпиемы (фиброз, гиалиноз, кальцинация, ангиоматоз, липоматоз, разновозрастные гранулемы), в различных сочетаниях определялись во всех случаях. Микробиологическими и молекулярно-генетическими методами в 4 случаях был определен спектр лекарственной чувствительности МБТ, из них у 3 пациентов была выявлена множественная или широкая лекарственная устойчивость, что потребовало назначения в послеоперационном периоде соответствующих режимов химиотерапии.
У 25 пациентов решение о необходимости и сроках проведения оперативного лечения принималось с учетом клинико-лабораторной и рентгенологической динамики в процессе проведения противотуберкулезной терапии.
У 8 пациентов через 2 месяца противотуберкулезной терапии была достигнута выраженная положительная динамика в виде купирования симптомов интоксикации, нормализации картины периферической крови, прекращения накопления экссудата в плевральной полости, значительного уменьшения толщины плевральных листков, отсутствия осумкования плевральной жидкости. Показаний для оперативного лечения не было. Была продолжена консервативная химиотерапия и во всех случаях достигнуто клиническое излечение.
Прооперированы через 2 месяца противотуберкулезной терапии 14 пациентов. При поступлении в ФГБНУ «ЦНИИТ» у этих пациентов в плевральной полости имелась свободная жидкость, отсутствовали сформированные осумкования, отмечались выраженные клинико-лабораторные проявления воспалительного процесса. Было принято решение о необходимости проведения противотуберкулезной терапии перед операцией.
При оценке эффективности проводимой противотуберкулезной терапии через 2 месяца у всех больных было достигнуто уменьшение симптомов интоксикации и улучшение показателей периферической крови. У 13 пациентов свободная жидкость в плевральной полости стойко отсутствовала, у 1 пациента сохранялась тенденция к ее повторному накоплению в небольшом количестве. Во всех случаях лучевыми методами определялось продолжение формирования плевральных осумкований или стойкое утолщение плевры по типу панциря, что позволяло говорить о трансформации экссудативного плеврита в эмпиему плевры и бесперспективности дальнейшего консервативного лечения. У 3 пациентов туберкулезные изменения другой локализации не определялись, у 11 пациентов определялись немногочисленные плотные или кальцинированные очаги в легких или отмечалось формирование туберкулем, однако, доминирующим туберкулезным поражением являлась эмпиема плевры. При гистологическом исследовании операционного материала у всех детей определялось активное туберкулезное воспаление плевры (умеренной степени активности - 5 пациентов, выраженной - 9 пациентов). Необратимые морфологические изменения плевры, характерные для эмпиемы, определялись у 12 пациентов, у 2 пациентов имела место картина фибринозно-гнойного плеврита. Спектр лекарственной чувствительности МБТ при исследовании операционного материала был определен у 10 пациентов, из них у 8 пациентов в соответствии с полученными данными режим химиотерапии был изменен. Наличие необратимых морфологических изменений плевры и необходимость изменения режима химиотерапии после получения результатов исследования операционного материала у большинства пациентов ретроспективно подтвердили целесообразность проведения оперативного лечения на ранних сроках (через 2 месяца от начала химиотерапии).
Прооперированы через 6 и более месяцев противотуберкулезной терапии 3 пациента, у которых помимо туберкулезной эмпиемы плевры наблюдался доминирующий активный распространенный туберкулезный процесс в легких или других органах (диссеминированный туберкулез легких, инфильтративный туберкулез легких, туберкулез множественных локализаций), определявший тяжесть состояния и представлявший опасность с точки зрения возможного прогрессирования в случае проведения операции на ранних сроках химиотерапии. Эмпиема плевры у этих пациентов была осумкованной, не оказывала существенного влияния на их общее состояние и была стабильной за все время противотуберкулезной терапии, предшествующей хирургическому вмешательству. Свободная жидкость в плевральной полости стойко отсутствовала. Значительное рассасывание патологических изменений в легких, которое и определяло возможность проведения операции, было достигнуто в индивидуальные сроки: прооперированы через 6 месяцев химиотерапии 2 пациента, через 9 мес. - 1 пациент. При гистологическом исследовании во всех случаях определялось активное туберкулезное воспаление (умеренной активности - у 2 пациентов, выраженной - у 1 пациента). Изменение режима химиотерапии по данным микробиологического исследования операционного материала проведено у 2 пациентов.
Приводим клинические наблюдения, иллюстрирующие дифференцированные подходы к определению сроков оперативного лечения туберкулезной эмпиемы плевры у детей, основанные на оценке клинико-лабораторной симптоматики, данных лучевых методов исследования (компьютерной томографии органов грудной клетки, ультразвукового исследования плевральной полости), проводимых как на момент установления туберкулезного поражения плевры, так и в процессе проведения противотуберкулезной химиотерапии, позволившие сформировать критерии выбора срока оперативного лечения: до начала химиотерапии, на ранних сроках противотуберкулезной терапии (через 2 месяца), на поздних сроках противотуберкулезной терапии (через 6 и более месяцев).
Клиническое наблюдение 1
Пациентка Ш., 9 лет. Диагноз: хроническая туберкулезная эмпиема плевры справа, МБТ (-).
Наблюдалась в противотуберкулезном диспансере по контакту с больной туберкулезом матерью в течение 2 лет, при рентгенологических исследованиях патологических изменений не выявлялось. В ноябре 2018 г. у ребенка отмечался подъем температуры тела до 38°С, слабость, кашель. Госпитализирована в соматический стационар по месту жительства с диагнозом правосторонняя внебольничная плевропневмония. Проведено лечение антибиотиками широкого спектра действия в течение 2-х недель. На КТ ОГК от 18.12.2018 г. выявлено значительное утолщение листков плевры. Контакт с больным туберкулезом не был принят во внимание, плевральные изменения расценены как остаточные изменения после плевропневмонии. Девочка выписана домой. Через 8 мес. проведено очередное плановое обследование по контакту в противотуберкулезном диспансере. На КТ ОГК от 21.08.2019 г. (фиг. 1) определяется плевральное осумкование в проекции С8 справа с включениями кальция, с минимальной инфильтрацией прилежащей легочной ткани, свободной жидкости не выявлено. По данным УЗИ плевральной полости справа признаков свободной жидкости в плевральной полости нет. Установлен диагноз туберкулезной эмпиемы плевры, госпитализирована в ФГБНУ «ЦНИИТ». При поступлении отмечались незначительно выраженные симптомы интоксикации (бледность, снижение тургора тканей, утомляемость). Картина периферической крови без патологических изменений. Принято решение о нецелесообразности противотуберкулезной терапии до оперативного вмешательства. Проведена ВАТС-частичная плеврэктомия справа. При гистологическом исследовании - картина туберкулезного поражения плевры с высокой активностью специфического воспаления. При анализе операционного материала молекулярно-генетическими методами выявлена широкая лекарственная устойчивость МБТ. Начато лечение по V режиму противотуберкулезной терапии.
Таким образом, у ребенка при плановом обследовании была диагностированная ограниченная туберкулезная эмпиема плевры справа без признаков прогрессирования. Отсутствие выраженных воспалительных изменений как общего характера, так и местных, позволило провести оперативное вмешательство без предварительной противотуберкулезной терапии, а в послеоперационном периоде сразу начать лечение с учетом лекарственной устойчивости МБТ.
Клиническое наблюдение 2
Пациент Е., 12 лет. Диагноз: хроническая туберкулезная эмпиема плевры справа, МБТ (-).
Начало заболевания острое 10.06.2010 г.: повышение температуры тела до 38-39°С, кашель, боль в грудной клетке. Госпитализирован в инфекционную больницу по месту жительства с подозрением на правостороннюю внебольничную пневмонию. По данным УЗИ и рентгенографии определялась свободная жидкость в плевральной полости с уровнем до V ребра, выполнена плевральная пункция с эвакуацией жидкости. Проводилось лечение антибиотиками широкого спектра действия и дезинтоксикационная терапия. В результате лечения отмечена некоторая положительная динамика: нормализация температуры тела, частичное рассасывание плевральных наслоений. На основании установления факта семейного контакта с больным туберкулезом с множественной лекарственной устойчивостью и «виража» туберкулиновых реакций этиология плеврита расценена как туберкулезная. Мальчик переведен в ФГБНУ «ЦНИИТ». По данным КТ ОГК от 22.06.2010 г. (фиг. 2,а) определяется утолщение листков плевры до 15 мм с наличием свободной жидкости. Проведена противотуберкулезная терапия в течение 2-х месяцев с учетом лекарственной устойчивости МБТ у источника инфекции. Отмечено снижение симптомов интоксикации, нормализация гемограммы. При КТ-исследовании от 28.08.2010 г. (фиг. 2,б) отмечено рассасывание свободной жидкости, некоторое уменьшение толщины плевральных листков с восстановлением воздушности прилежащей легочной ткани и визуализацией на этом фоне формирующихся туберкулем. Проведено оперативное вмешательство: ВАТС- атипичная резекция С10 правого легкого с частичной плеврэктомией. По данным гистологического исследования определялась высокая активность специфического воспаления. При молекулярно-генетическом исследовании операционного материала обнаружена множественная лекарственная устойчивость МБТ с полным совпадением с данными о лекарственной устойчивости у источника инфекции, противотуберкулезная терапия продолжена.
Таким образом, к 2-м месяцам лечения отмечена положительная клинико-лабораторная динамика, по данным лучевых методов обследования свободная жидкость в плевральной полости не определялась, но рентгенологическая динамика была недостаточной: наблюдалась трансформация туберкулезного плеврита в туберкулезную эмпиему плевры (сохранялось протяженное утолщение плевры, формирование осумкований). Формирующиеся туберкулемы, которые, вероятно, послужили причиной перехода туберкулезного процесса на плевру, не являлись противопоказанием к плеврэктомии. Полное совпадение спектра лекарственной устойчивости МБТ у паицента и источника инфекции позволило продолжить химиотерапию в послеоперационном периоде в прежней комбинации.
Клиническое наблюдение 3
Пациент С., 11 лет. Диагноз: диссеминированный туберкулез легких, МБТ (+). Туберкулезная эмпиема плевры слева (фиг. 3,а, 3,б).
Туберкулез у ребенка выявлен при обращении за медицинской помощью по поводу кашля, снижения аппетита, слабости в течение 2-х недель в октябре 2018 г. При исследовании промывных вод желудка от 18.10.2018 г. получен рост МБТ, выявлена лекарственная устойчивость МБТ к этионамиду, офлоксацину (EtoOfl). Получал лечение с учетом сохраненной лекарственной чувствительности МБТ в течение 9 мес. (с ноября 2018 г. по август 2019 г.) с положительной клинической динамикой: абациллирован, нормализовались показатели периферической крови, прибавил в весе 3 кг. Накопления свободной жидкости за все время лечения не отмечалось. По данным КТ ОГК 27.08.2019 г. (через 9 месяцев лечения) отмечена выраженная положительная динамика со стороны доминирующего легочного процесса (диссеминированного туберкулеза легких): значительное рассасывание очагов диссеминации в легких (фиг. 4,а, 4,б). Осумкование жидкости в плевральной полости слева сохраняется без существенной динамики. Проведено оперативное вмешательство: ВАТС-тотальная плеврэктомия слева. Послеоперационный период протекал без осложнений. Гистологическая картина соответствовала специфическому туберкулезному воспалению с умеренной активностью. По данным молекулярно-генетических методов лекарственная чувствительность к основным противотуберкулезным препаратам сохранена, в связи с чем не потребовалось проведения коррекции химиотерапии в послеоперационном периоде.
Осумкованная эмпиема плевры справа явилась осложнением доминирующего по значимости туберкулезного процесса -диссеминированного туберкулеза легких у пациента. Активный распространенный туберкулезный процесс мог послужить причиной прогрессирования туберкулеза в послеоперационном периоде. Ограниченная эмпиема не имела признаков прогрессирования. Это позволило провести оперативное вмешательство только после значительного рассасывания очагов диссеминации в легких и достижения стабилизации туберкулезного поражения легких.
Таким образом, проведенные клинические исследования подтвердили достижение требуемого технического результата, который заключается в повышении точности определения сроков оперативного лечения при туберкулезной эмпиеме плевры у детей и расширении арсенала технических средств, которые могут быть использованы для этих целей.
Изобретение относится к медицине, а именно к фтизиатрии. У пациентов с диагностированным туберкулезным поражением плевры оценивают данные лучевых методов исследования, включающие компьютерную томографию органов грудной клетки, а также данные ультразвукового исследования плевральной полости и клинико-лабораторную симптоматику. При этом при наличии одиночных или множественных плевральных осумкований, отсутствии свободной жидкости в плевральной полости, отсутствии доминирующих туберкулезных процессов другой локализации и отсутствии выраженной клинико-лабораторной симптоматики туберкулезного воспаления оперативное лечение проводят до начала противотуберкулезной терапии. При отсутствии положительной рентгенологической динамики от проводимой противотуберкулезной терапии с формированием плевральных осумкований или панцирного утолщения плевры, при отсутствии свободной жидкости в плевральной полости, отсутствии тенденции к ее повторному накоплению, при отсутствии доминирующих туберкулезных процессов другой локализации, при снижении остроты клинико-лабораторной симптоматики оперативное лечение проводят через 2-3 месяца после начала противотуберкулезной терапии. А при наличии плевральных осумкований или панцирного утолщения плевры в сочетании с доминирующим туберкулезным процессом другой локализации при отсутствии свободной жидкости в плевральной полости оперативное вмешательство проводят через 6 и более месяцев, определяя срок индивидуально при стабилизации доминирующего туберкулезного процесса по данным клинико-лабораторной симптоматики и лучевых исследований. Способ позволяет повысить точность определения сроков оперативного лечения при туберкулезной эмпиеме плевры у детей и расширить арсенал технических средств, которые могут быть использованы для этих целей. 7 ил., 3 пр.
Способ определения сроков оперативного лечения при туберкулезной эмпиеме плевры у детей, заключающийся в том, что у пациентов с диагностированным туберкулезным поражением плевры оценивают данные лучевых методов исследования, включающие компьютерную томографию органов грудной клетки, а также данные ультразвукового исследования плевральной полости и клинико-лабораторную симптоматику, отличающийся тем, что при наличии одиночных или множественных плевральных осумкований, отсутствии свободной жидкости в плевральной полости, отсутствии доминирующих туберкулезных процессов другой локализации и отсутствии выраженной клинико-лабораторной симптоматики туберкулезного воспаления оперативное лечение проводят до начала противотуберкулезной терапии, при отсутствии положительной рентгенологической динамики от проводимой противотуберкулезной терапии с формированием плевральных осумкований или панцирного утолщения плевры, при отсутствии свободной жидкости в плевральной полости, отсутствии тенденции к ее повторному накоплению, при отсутствии доминирующих туберкулезных процессов другой локализации, при снижении остроты клинико-лабораторной симптоматики оперативное лечение проводят через 2-3 месяца после начала противотуберкулезной терапии, а при наличии плевральных осумкований или панцирного утолщения плевры в сочетании с доминирующим туберкулезным процессом другой локализации при отсутствии свободной жидкости в плевральной полости оперативное вмешательство проводят через 6 и более месяцев, при стабилизации доминирующего туберкулезного процесса по данным клинико-лабораторной симптоматики и лучевых исследований.
| СПОСОБ ПРОГНОЗИРОВАНИЯ ПОКАЗАНИЙ К ОПЕРАТИВНОМУ ЛЕЧЕНИЮ У БОЛЬНЫХ С ВПЕРВЫЕ ВЫЯВЛЕННЫМ ЛЕГОЧНЫМ ТУБЕРКУЛЕЗОМ В УСЛОВИЯХ КРАТКОСРОЧНЫХ КУРСОВ ХИМИОТЕРАПИИ | 2003 |
|
RU2246111C1 |
| Способ определения длительности химиотерапии после хирургического лечения туберкулеза органов дыхания у детей и подростков | 2016 |
|
RU2626509C1 |
| Способ определения длительности химиотерапии туберкулеза органов дыхания с множественной и широкой лекарственной устойчивостью МБТ у детей и подростков | 2018 |
|
RU2680972C1 |
| ГИЛЛЕР Д.Б | |||
| и др | |||
| Хирургическое лечение туберкулезной эмпиемы плевры у детей | |||
| Хирургия | |||
| Журнал им | |||
| Н.И | |||
| Пирогова | |||
| Станок для придания концам круглых радиаторных трубок шестигранного сечения | 1924 |
|
SU2019A1 |
| ОВСЯНКИНА Е.С | |||
| и др | |||
| Химиотерапия туберкулеза органов дыхания у детей и подростков: научные подходы к решению проблемы | |||
| Российский | |||
Авторы
Даты
2021-09-29—Публикация
2021-01-15—Подача