Изобретение относится к области медицины, в частности к онкологии и хирургии и может быть применено при оперативном лечении пациентов с язвенной болезнью желудка и двенадцатиперстной кишки, а также раком антрального отдела желудка.
Сущность изобретения.
При злокачественных новообразованиях антрального отдела желудка и язвенной болезни желудка и двенадцатиперстной кишки выполняется лапароскопическая субтотальная дистальная резекция желудка, отличающаяся оригинальным расположением лапаропортов и минидоступа, применяемого для извлечения препарата и наложения экстракорпорального межкишечного анастомоза, позволяющем упростить этап пересечения культи желудка, сократить длину степлерного шва и снизить вероятность развития послеоперационной вентральной грыжи.
Описание изобретения.
Лечение рака желудка остается одной из важнейших проблем в клинической онкологии и хирургии. В 2019 году на территории Российской Федерации выявлено более 20 тысяч новых случаев заболевания злокачественными новообразованиями желудка [Каприн А.Д. и др., 2020]. Единственным радикальным методом лечения рака желудка является хирургический. Тем не менее, к настоящему моменту малотравматичные методики оперирования не получили широкого распространения при раке желудка. В доступной медицинской литературе существуют немногочисленные исследования, посвященные этой проблеме, большинство из которых проведено в азиатских странах [Min-Chan Kim et al., 2005; Gang Liao et al., 2019; Jung-Seok Mung et al., 2015]. По мнению исследователей из ведущих онкологических научных центров, в России лапароскопические вмешательства при раке желудка относятся к разряду эксклюзивных [Карачун A.M. и др., 2017].
Существенным фактором в ограничении показаний к плановому оперативному лечению язвенной болезни желудка и двенадцатиперстной кишки явилось успешное комплексное клиническое применение антагонистов Н2-рецепторов гистамина, ингибиторов протонной помпы, антихеликобактерной терапии. Этот революционный шаг в терапии привел к тому, что необходимость в плановом хирургическом лечении неосложненной язвенной болезни была сведена к минимуму. Наряду с этим, до настоящего времени не удается полностью избежать рецидивов язвенной болезни желудка и двенадцатиперстной кишки, а в связи с этим ликвидировать такие типичные осложнения язвенной болезни, как перфорация, кровотечение, стеноз, пенетрация. Все перечисленные осложнения язвенной болезни в ряде случаев требуют хирургических вмешательств [Сажин И.В. и др., 2013].
Лапароскопическая резекция желудка при язвенной болезни сопровождается минимальным количеством послеоперационных осложнений, отсутствием летальности и высокой функциональной эффективностью [Сажин И.В. и др., 2013].
Наиболее близким аналогом предлагаемого нами способа выполнения лапароскопической субтотальной дистальной резекции желудка является методика, описанная в кандидатской диссертации Когана Дмитрия Леонидовича «Методика выполнения лапароскопической субтотальной резекции желудка и тотальной гастрэктомии», опубликованной в 2006 году [Коган Д.Л. 2006].
Способ имеет существенные недостатки.
1. «Низкое» расположение левого эпигастрального троакара приводит к удлинению аппаратного скобочного шва, что, в свою очередь, увеличивает вероятность кровотечения из этой зоны, повышается риск несостоятельности аппаратных скобочных швов культи желудка и повышается стоимость оперативного вмешательства за счет использования большего количества дорогостоящих кассет для сшивающего аппарата.
2. Выполнение минидоступа длиной 6 см в области умбиликального троакара повышает травматичность операции и увеличивает риск развития послеоперационной вентральной грыжи, поскольку разрез выполняется по белой линии живота. По данным исследований, лапаротомия, выполненная по срединной линии живота сопровождается развитием послеоперационной вентральной грыжи в 63,5% [Федосеев А.В. и др., 2015].
Цель изобретения - разработка способа выполнения лапароскопической субтотальной дистальной резекции желудка, отличающегося безопасностью и надежностью.
Способ заключается в оригинальном расположении лапаропортов и минидоступа, применяемого для извлечения препарата и наложения экстракорпорального межкишечного анастомоза, позволяющем упростить этап пересечения культи желудка, сократить длину степлерного шва и снизить вероятность развития послеоперационной вентральной грыжи.
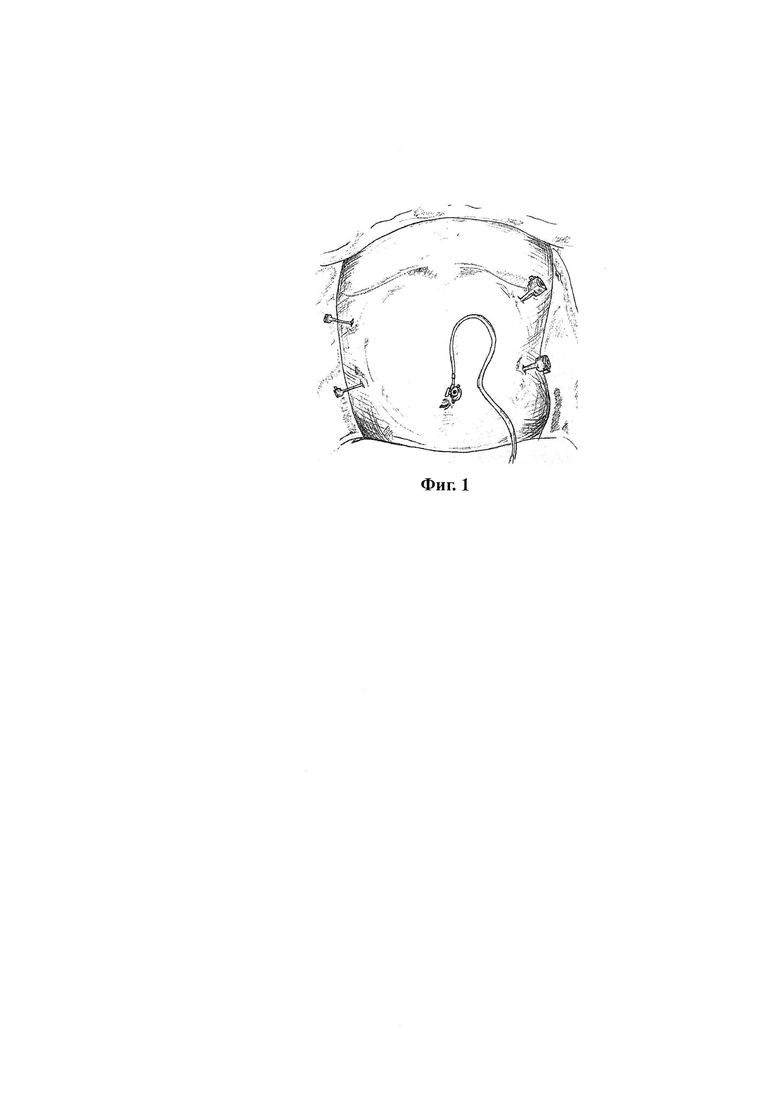
Поставленная цель достигается тем, что по результатам комплексного обследования больного и установления показаний для выполнения лапароскопической субтотальной дистальной резекции желудка, принимают решение об оперативном вмешательстве, для этого производят установку пяти троакаров: одного оптического 12 мм порта в области пупка; одного порта в левом мезогастрии диаметром 5 мм, расположенного по среднеключичной линии на уровне пупка; одного порта в левом подреберье диаметром 15 мм, расположенного на 2 см ниже реберной дуги по среднеключичной линии; одного порта диаметром 5 мм, расположенного в правом мезогастрии по среднеключичной линии на уровне пупка; одного лапаропорта диаметром 5 мм, расположенного в правом мезогастрии по передне-подмышечной линии на 3 см ниже реберной дуги (Фиг. 1); после чего выполняют лапароскопическую субтотальную дистальную резекцию желудка с пересечением дистальной части препарата сшивающим трехрядным аппаратом на уровне верхней горизонтальной ветви двенадцатиперстной кишки и пересечение проксимальной части препарата сшивающим трехрядным аппаратом на уровне ворот селезенки, располагая, при этом, сшивающий аппарат под углом 90° к большой кривизне желудка; после чего, формируют гастроэнтероанастомоз на задней стенке желудка сшивающим трехрядным аппаратом, проводя ушивание технического отверстия на передней губе анастомоза вручную непрерывным швом рассасывающейся мононитью толщиной 3-0; далее рабочий троакар диаметром 15 мм в левом подреберье извлекают и расширяют отверстие до 40 мм; через полученный минидоступ извлекают ранее отсеченный препарат и выводят на переднюю брюшную стенку приводящую и отводящую петли тонкой кишки, идущие к гастроэнтероанастомозу и экстракорпорально, накладывают межкишечный однорядный анастомоз с применением рассасывающейся мононити толщиной 3-0, после чего межкишечный анастомоз погружают в брюшную полость, отверстие минидоступа ушивают послойно, устанавливают улавливающий дренаж внешним диаметром 5 мм через рабочий троакар в правом мезогастрии под печень, извлекают лапаропорты и ушивают операционные раны; на третьи-пятые сутки производят контрастирование гастроэнтероанастомоза раствором сульфата бария и при состоятельности анастомоза и отсутствии затеков контрастного вещества производят удаление улавливающего дренажа; больного выписывают из стационара на 9-13 сутки, критериями благоприятного исхода лечения являются заживление послеоперационных ран на 7 - 8-ые сутки, уровень лейкоцитов крови, не превышающий 8,6×109 единиц на литр.
Предлагаемый способ выполнения лапароскопической субтотальной дистальной резекции желудка может быть использован у больных со злокачественными новообразованиями антрального отдела желудка, а также у пациентов с язвенной болезнью желудка и двенадцатиперстной кишки. Применение вышеописанной методики приводит к уменьшению длины степлерного шва за счет расположения сшивающего аппарата под углом 90° к большой кривизне желудка, что становится возможным благодаря особому расположению левого рабочего троакара, установленному в подреберье. Минидоступ, предназначенный для удаления препарата и наложения межкишечного анастомоза, также расположен в подреберье и выполняется через мышечный массив, что благоприятно сказывается на отдаленном послеоперационном периоде, в частности, на снижении вероятности развития послеоперационной вентральной грыжи.
Предлагаемый способ выполнения лапароскопической субтотальной дистальной резекции желудка может быть использован в учреждениях здравоохранения, занимающихся хирургическим лечением больных с онкологическими заболеваниями, а также в общехирургических стационарах, занимающихся лечением больных с язвенной болезнью желудка и двенадцатиперстной кишки. Пример 1.
Пациентка С. 1976 года рождения поступила в хирургическое отделение №5 ГБУЗ ВОКОД в плановом порядке 09.10.2020 с диагнозом язвенная болезнь желудка. Из анамнеза выявлено, что считает себя больной на протяжении 6 месяцев, когда стали беспокоить боли в верхних отделах живота после приема пищи, общая слабость. Обследовалась самостоятельно. На ЭГДС выявлена язва антрального отдела желудка, расположенная на малой кривизне, диаметром до 30 мм. Тест на Helicobacter pillory - отрицательный. Длительно лечилась у гастроэнтеролога, консервативная терапия оказалась неэффективной. Была направлена к хирургу для оперативного лечения.
При поступлении общее состояние относительно удовлетворительное. Кожные покровы и видимые слизистые обычной окраски, сухие на ощупь. В легких дыхание везикулярное, хрипов нет. ЧДД-16 в минуту. Артериальное давление 115/70 мм рт.ст. Живот не вздут, при пальпации мягкий, умеренно болезненный в эпигастрии. Перитонеальных явлений нет. Физиологические отправления в норме.
На эзофагогастродуоденоскопии от 18.09.2020: пищевод свободно проходим, кардия расположена на 38 см от резцов, смыкается полностью. Слизистая желудка обычной окраски, в области антрального отдела по малой кривизне выявлен язвенный дефект размерами 25*30 мм, вал выражен. Привратник сомкнут, двенадцатиперстная кишка - без особенностей.
После предоперационной подготовки 12.10.2020 выполнена операция: лапароскопическая субтотальная дистальная резекция желудка. Протокол операции: укладка пациента по французскому варианту. Установлен умбиликальный троакар диаметром 12 мм для оптики. Наложен пневмоперитонеум CO2 до 12 мм вд.ст. Установлены четыре манипуляционных лапаропорта. При ревизии и эндопальпации выявлено утолщение стенки желудка в антральном отделе по малой кривизне, серозная оболочка желудка не изменена. Решено выполнить лапароскопическую субтотальную дистальную резекцию желудка. Желудок мобилизован до нижнего полюса селезенки по большой кривизне аппаратом Liga-Sure с сохранением коротких селезеночных сосудов, по малой кривизне - полностью. Выделены, дважды клипированы и пересечены левая желудочная артерия и вена. Выделены, дважды клипированы и пересечены правая желудочносальниковая артерия и вена. Выделена, клипирована и пересечена правая желудочная артерия. При помощи аппарата Endo-Gia дистальная часть препарата отсечена на уровне луковицы двенадцатиперстной кишки, проксимальная - на уровне ворот селезенки.
Впередиободочно проведена начальная часть тощей кишки. Сформирован гастроэнтероанастомоз на задней стенке желудка при помощи аппарата Endo-Gia. Передняя губа анастомоза обшита непрерывным швом нитью V-lock 3-0. В области стояния верхнего левого лапаропорта выполнен минидоступ длиной до 40 мм. Через последний извлечен препарат - желудок с малым и большим сальниками. В минидоступ извлечены приводящая и отводящая петли тонкой кишки на расстоянии 40 см от гастроэнтероанастомоза. Выполнено формирование энтероэнтероанастомоза непрерывным швом нитью Saphyl 3-0. Петли тонкой кишки погружены в брюшную полость. В культю желудка установлен назогастральный зонд. Через верхний правый троакар установлен улавливающий дренаж под печень. Послеоперационные раны ушиты. Повязки. Препарат: удаленные 4/5 желудка с большим и малым сальниками - на плановое гистологическое исследование. Продолжительность операции составила 220 минут.
На первые сутки послеоперационного периода больная переведена из отделения реанимации и интенсивной терапии в профильное отделение. С целью профилактики тромбоэмболических осложнений проводились инъекции низкомолекулярных гепаринов в дозировке 4000 Ед подкожно в сутки.
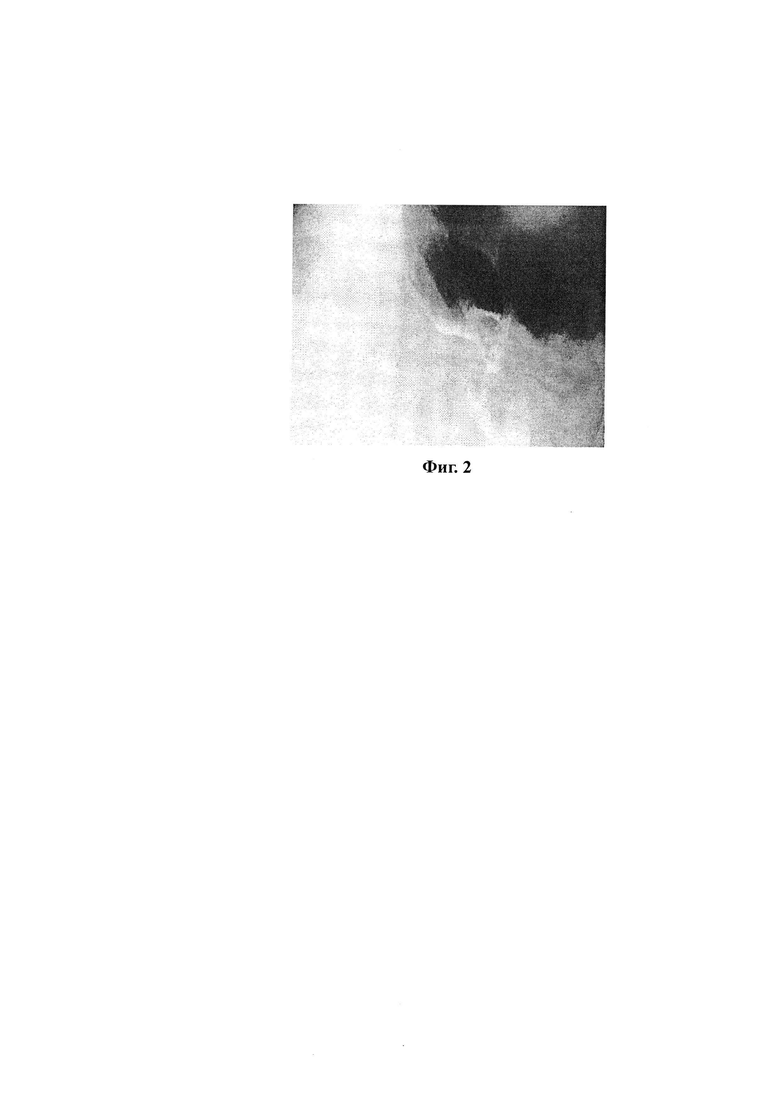
На третьи сутки послеоперационного периода (15.10.2020) выполнена рентгеноскопия гастроэнтероанастомоза с сульфатом бария - пищевод свободно проходим (Фиг. 2). Культя желудка малых размеров. Анастомоз свободно проходим. Пассаж своевременный, преимущественно в отводящую петлю. «Затеков» не выявлено. Удален назогастральный зонд, улавливающий дренаж из правого подреберья.
В плановом гистологическом исследовании от 21.10.2020 гистологическая картина хронической язвенной болезни желудка: наличие в стенке желудка грануляционно-некротической ткани, периваскулярной лимфо-лейко-плазмоцитарной инфильтрации, отмечается кишечная метаплазия эпителия с очаговой дисплазией 1 степени.
Послеоперационный период протекал гладко, заживление ран первичным натяжением. Пациентка выписана 21.10.2020 в удовлетворительном состоянии.
Пример 2.
Пациентка Ч. 1973 года рождения поступила в хирургическое отделение №5 ГБУЗ ВОКОД в плановом порядке 22.04.2019 с диагнозом злокачественное новообразование угла желудка. Из анамнеза выявлено, что считает себя больной на протяжении трех месяцев, когда стали беспокоить боли в верхних отделах живота, общая слабость, похудание, отсутствие аппетита. Обследовалась самостоятельно. На ЭГДС выявлен очаг метаплазии в области угла желудка, при гистологическом исследовании верифицирован перстневидноклеточный рак желудка.
При поступлении общее состояние относительно удовлетворительное. Кожные покровы и видимые слизистые обычной окраски, сухие на ощупь. В легких дыхание везикулярное, хрипов нет. ЧДД-16 в минуту. Артериальное давление 120/70 мм рт.ст. Живот не вздут, при пальпации мягкий, умеренно болезненный в эпигастрии. Перитонеальных явлений нет. Физиологические отправления в норме.
На эзофагогастродуоденоскопии от 08.04.2020: пищевод свободно проходим, кардия расположена на 38 см от резцов, смыкается полностью. Слизистая желудка обычной окраски, в области угла желудка по малой кривизне выявлен участок метаплазии размерами 20*20 мм. Привратник сомкнут, двенадцатиперстная кишка - без особенностей.
После предоперационной подготовки 24.04.2019 выполнена операция: лапароскопическая субтотальная дистальная резекция желудка с D2 лимфодиссекцией.
Протокол операции: укладка пациента по французскому варианту. Установлен умбиликальный троакар диаметром 12 мм для оптики. Наложен пневмоперитонеум CO2 до 12 мм вд.ст. Установлены четыре манипуляционных лапаропорта. При ревизии и эндопальпации выявлено утолщение стенки в области угла желудка по малой кривизне, серозная оболочка желудка не изменена. Решено выполнить лапароскопическую субтотальную дистальную резекцию желудка с D2 лимфодиссекцией. Желудок мобилизован до нижнего полюса селезенки по большой кривизне аппаратом Liga-Sure с сохранением коротких селезеночных сосудов, по малой кривизне - полностью. Выделены, дважды клипированы и пересечены левая желудочная артерия и вена. Выделены, дважды клипированы и пересечены правая желудочносальниковая артерия и вена. Выделена, клипирована и пересечена правая желудочная артерия. При помощи аппарата Endo-Gia дистальная часть препарата отсечена на уровне луковицы двенадцатиперстной кишки, проксимальная - на уровне ворот селезенки. Выполнена лимфодиссекция на ветвях чревной трифуркации. Впередиободочно проведена начальная часть тощей кишки. Сформирован гастроэнтероанастомоз на задней стенке желудка при помощи аппарата Endo-Gia. Передняя губа анастомоза обшита непрерывным швом нитью V-lock 3-0. В области стояния верхнего левого лапаропорта выполнен минидоступ длиной до 40 мм. Через последний извлечен препарат- желудок с малым и большим сальниками. В минидоступ извлечены приводящая и отводящая петли тонкой кишки на расстоянии 40 см от гастроэнтероанастомоза. Выполнено формирование энтероэнтероанастомоза непрерывным швом нитью Saphyl 3-0. Петли тонкой кишки погружены в брюшную полость. В культю желудка установлен назогастральный зонд. Через верхний правый троакар установлен улавливающий дренаж под печень. Послеоперационные раны ушиты. Повязки. Препарат: удаленные 4/5 желудка с большим и малым сальниками, лимфоузлы групп №7, 8, 12, 11p, 11d - на плановое гистологическое исследование.
На первые сутки послеоперационного периода больная переведена из отделения реанимации и интенсивной терапии в профильное отделение. С целью профилактики тромбоэмболических осложнений проводились инъекции низкомолекулярных гепаринов в дозировке 4000 Ед подкожно в сутки.
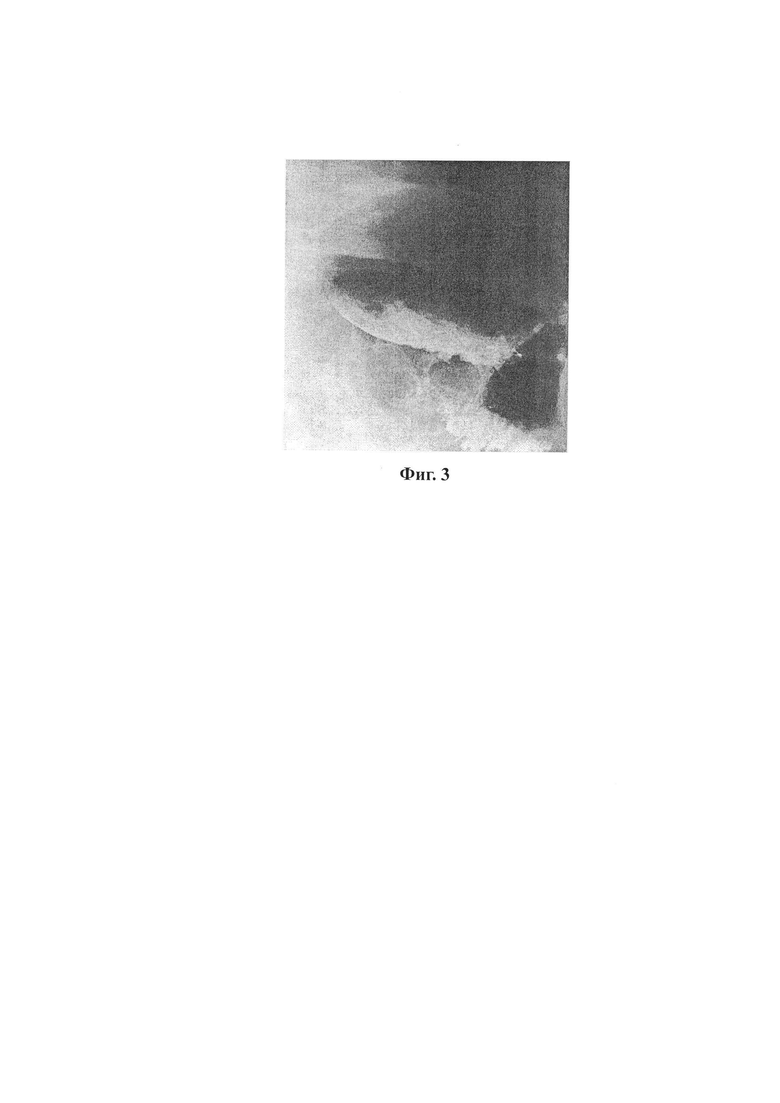
На третьи сутки послеоперационного периода (29.04.2019) выполнена рентгеноскопия гастроэнтероанастомоза с сульфатом бария - пищевод свободно проходим. Культя желудка малых размеров. Анастомоз свободно проходим. Пассаж своевременный, преимущественно в отводящую петлю. «Затеков» не выявлено (Фиг. 3). Удален назогастральный зонд, улавливающий дренаж из правого подреберья.
В плановом гистологическом исследовании от 30.04.2019 гистологическая картина перстневидноклеточного рака желудка, Grade3, диффузный тип роста, с распространением опухоли в подслизистый слой без метастазов в регионарных лимфоузлах. pT1bNoMo St1b.
Послеоперационный период протекал гладко, заживление ран первичным натяжением. Пациентка выписана 07.05.2019 в удовлетворительном состоянии.
Список литературы.
1. Каприн А.Д. и др. Злокачественные новообразования в России в 2019 году (заболеваемость и смертность). МНИОИ им. П.А. Герцена-филиал ФГБУ «НМИЦ радиологии» Минздрава России, Москва, 2020.
2. Min-Chan Kim et al. Learning curve of laparoscopy-assisted distal gastrectomy with systemic lymphadenectomy for early gastric cancer. World J. Gastroenterology 2005; 11(47):7508-7511.
3. Gang Liao et al. Learning curve and short-term outcomes of modularized LADG for advanced gastric cancer. A retrospective study. Medicine (2019) 98:10(el4670).
4. Jung Seok Mung et al. Lessons learned from a comparative analysis of surgical outcomes of and learning curves for laparoscopy-assisted distal gastrectomy. J. Gastric cancer 2015;15(l):29-38.
5. Карачун A.M. и др. Проспективное нерандомизированное исследование по типу «случай-контроль»: непосредственные результаты радикальных лапароскопических вмешательств при раке желудка, опыт одного центра. Санкт-Петербург, Вопросы онкологии, 2017, том 63, №2.
6. Сажин И.В. и др. Оценка отдаленных результатов лапароскопических резекций желудка при осложненной язвенной болезни желудка и двенадцатиперстной кишки. Краснодар, Кубанский научный медицинский вестник, 2013, №7 (157-160).
7. Федосеев А.В. и др. Морфофункциональная характеристика белой линии живота с позиции герниолога. Рязань, Наука молодых, 2015, №4.
8. Коган Д.Л. «Методика выполнения лапароскопической субтотальной резекции желудка и тотальной гастрэктомии». Диссертация на соискание ученой степени кандидата медицинских наук, Рязань, 2006 год.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛАПАРОСКОПИЧЕСКОЙ ПИЛОРОСОХРАНЯЮЩЕЙ РЕЗЕКЦИИ ЖЕЛУДКА | 2003 |
|
RU2262895C2 |
| Способ лапароскопического формирования культи желудка при гастроеюношунтировании по Ру | 2020 |
|
RU2727756C1 |
| СПОСОБ ЛАПАРОСКОПИЧЕСКОГО ИНТРАКОРПОРАЛЬНОГО РУЧНОГО ГАСТРОЭНТЕРОАНАСТОМОЗА | 2016 |
|
RU2645116C2 |
| СПОСОБ ПРОВЕДЕНИЯ ЛАПАРОСКОПИЧЕСКОЙ ОПЕРАЦИИ НА КИШЕЧНИКЕ У ДЕТЕЙ С БОЛЕЗНЬЮ КРОНА | 2015 |
|
RU2598796C1 |
| СПОСОБ ВИДЕОАССИСТИРОВАННОГО УШИВАНИЯ ПЕРФОРАТИВНЫХ ГАСТРОДУОДЕНАЛЬНЫХ ЯЗВ | 2010 |
|
RU2427337C1 |
| СПОСОБ ВЫПОЛНЕНИЯ ЛАПАРОСКОПИЧЕСКИХ И ЛАПАРОСКОПИЧЕСКИ АССИСТИРОВАННЫХ ОПЕРАЦИЙ НА ЖЕЛУДКЕ | 2005 |
|
RU2290893C1 |
| Способ хирургического лечения морбидного ожирения у больных с сахарным диабетом 2 типа | 2023 |
|
RU2813035C1 |
| ЛАПАРОСКОПИЧЕСКИЙ СПОСОБ УДАЛЕНИЯ ЛОЖНЫХ И ИСТИННЫХ КИСТ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ У ДЕТЕЙ | 2014 |
|
RU2547778C1 |
| Способ наложения переднего гастроэнтероанастомоза | 2024 |
|
RU2823456C1 |
| СПОСОБ ЛЕЧЕНИЯ СИНДРОМА ПРИВОДЯЩЕЙ ПЕТЛИ ПОСЛЕ РЕЗЕКЦИИ ЖЕЛУДКА В МОДИФИКАЦИИ БИЛЬРОТ-II В СОЧЕТАНИИ С ДУОДЕНОЕЮНОСТОМИЕЙ | 1992 |
|
RU2043075C1 |
Изобретение относится к медицине, а именно к абдоминальной хирургии, онкологии. Производят установку пяти троакаров: 12 мм порта в области пупка; 5 мм порта в левом мезогастрии по среднеключичной линии на уровне пупка; 15 мм порта в левом подреберье на 2 см ниже реберной дуги по среднеключичной линии; 5 мм порта в правом мезогастрии по среднеключичной линии на уровне пупка; 5 мм лапаропорта в правом мезогастрии по передне-подмышечной линии на 3 см ниже реберной дуги. Пересекают дистальную часть желудка на уровне верхней горизонтальной ветви двенадцатиперстной кишки и проксимальную часть на уровне ворот селезенки, располагая, при этом, сшивающий аппарат под углом 90° к большой кривизне желудка. Формируют гастроэнтероанастомоз на задней стенке желудка. Троакар в левом подреберье извлекают и расширяют отверстие до 40 мм. Через полученный минидоступ извлекают ранее отсеченный препарат и выводят на переднюю брюшную стенку приводящую и отводящую петли тонкой кишки, идущие к гастроэнтероанастомозу и экстракорпорально, накладывают межкишечный однорядный анастомоз. Устанавливают улавливающий дренаж в правом мезогастрии под печень. На 3-5 сутки производят контрастирование гастроэнтероанастомоза и при состоятельности анастомоза и отсутствии затеков контрастного вещества производят удаление улавливающего дренажа. Больного выписывают из стационара на 9-13 сутки, при этом критериями благоприятного исхода лечения являются заживление послеоперационных ран на 7-8 сутки, уровень лейкоцитов крови, не превышающий 8,6х109 единиц на литр. Способ позволяет упростить этап пересечения культи желудка, сократить длину степлерного шва за счет расположения сшивающего аппарата под углом 90° к большой кривизне желудка и снизить вероятность развития послеоперационной вентральной грыжи. 3 ил., 2 пр.
Способ выполнения лапароскопической субтотальной дистальной резекции желудка при лечении пациентов с язвенной болезнью желудка и двенадцатиперстной кишки, а также раком антрального отдела желудка, отличающийся тем, что для его осуществления производят установку пяти троакаров: одного оптического 12 мм порта в области пупка; одного порта в левом мезогастрии диаметром 5 мм, расположенного по среднеключичной линии на уровне пупка; одного порта в левом подреберье диаметром 15 мм, расположенного на 2 см ниже реберной дуги по среднеключичной линии; одного порта диаметром 5 мм, расположенного в правом мезогастрии по среднеключичной линии на уровне пупка; одного лапаропорта диаметром 5 мм, расположенного в правом мезогастрии по передне-подмышечной линии на 3 см ниже реберной дуги; после чего выполняют лапароскопическую субтотальную дистальную резекцию желудка с пересечением дистальной части препарата сшивающим трехрядным аппаратом на уровне верхней горизонтальной ветви двенадцатиперстной кишки и пересечение проксимальной части препарата сшивающим трехрядным аппаратом на уровне ворот селезенки, располагая, при этом, сшивающий аппарат под углом 90° к большой кривизне желудка; после чего формируют гастроэнтероанастомоз на задней стенке желудка сшивающим трехрядным аппаратом, проводя ушивание технического отверстия на передней губе анастомоза вручную непрерывным швом рассасывающейся мононитью толщиной 3-0; далее рабочий троакар диаметром 15 мм в левом подреберье извлекают и расширяют отверстие до 40 мм; через полученный минидоступ извлекают ранее отсеченный препарат и выводят на переднюю брюшную стенку приводящую и отводящую петли тонкой кишки, идущие к гастроэнтероанастомозу и экстракорпорально, накладывают межкишечный однорядный анастомоз с применением рассасывающейся мононити толщиной 3-0, после чего межкишечный анастомоз погружают в брюшную полость, отверстие минидоступа ушивают послойно, устанавливают улавливающий дренаж внешним диаметром 5 мм через рабочий троакар в правом мезогастрии под печень, извлекают лапаропорты и ушивают операционные раны; на 3-5 сутки производят контрастирование гастроэнтероанастомоза раствором сульфата бария и при состоятельности анастомоза и отсутствии затеков контрастного вещества производят удаление улавливающего дренажа; больного выписывают из стационара на 9-13 сутки, критериями благоприятного исхода лечения являются заживление послеоперационных ран на 7-8 сутки, уровень лейкоцитов крови, не превышающий 8,6×109 единиц на литр.
| ПОСТОЛОВ М.П | |||
| и др | |||
| Опыт выполнения лапароскопической субтотальной дистальной резекции в лечении больных раком антрального отдела желудка, Хирургия | |||
| Журнал имени Н.И | |||
| Пирогова, 2021, 6, с | |||
| Способ изготовления электрических сопротивлений посредством осаждения слоя проводника на поверхности изолятора | 1921 |
|
SU19A1 |
| СПОСОБ ДИСТАЛЬНОЙ РЕЗЕКЦИИ ЖЕЛУДКА | 2006 |
|
RU2290879C1 |
| Электрическая лампа накаливания с несколькими нитями | 1927 |
|
SU6188A1 |
| Рейсмус | 1927 |
|
SU7742A1 |
| US 0010278707 B2, 07.05.2019 | |||
| SACCOMANI GE et al | |||
| Laparoscopic billroth II | |||
Авторы
Даты
2021-12-28—Публикация
2021-04-07—Подача