Изобретение относится к области медицины, в частности к абдоминальной, бариатрической хирургии, и может быть применено при хирургическом лечении больных с сахарным диабетом 2 типа и морбидным ожирением.
Методики выполнения желудочного шунтирования разнообразны. Операция известна своей сложностью, трудоемкостью, продолжительностью выполнения. Бариатрические хирурги всегда стараются внести новшества для лучшего выполнения операции, для большей эффективности и облегчения восстановительного периода пациента.
При классических комбинированных операциях сохраняется отключенная часть желудка. Что снижает эффективность операции, так как сохраняется часть желудка продуцирующая гормон голода - грелин. Также недостатком является невозможность осмотра данной отключенной части эндоскопом в дальнейшем.
Известен патент RU 2640783, публикация: 2018.01.11, в котором описан способ хирургического лечения морбидного ожирения путем мини-гастрошунтирования, отличающийся тем, что дооперационно осуществляют контактную рН-метрию различных отделов желудка, определяют границу слизистой желудка с уровнем РН более 3.0, по этой границе в подслизистую передней стенки желудка вводят 1 мл метиленового синего через операционный канал эндоскопа, проводят отсечение желудка на отмеченном уровне в поперечном направлении на ширину 6 см, а затем в продольном до дна желудка; формируют культю двухкамерного желудка, состоящего из верхней преэзофагальной камеры длиной 7 см и объемом 20 мл, и камеры тела желудка длиной до 10 см и объемом до 100 мл, осуществляют калибровку объема созданных камер желудка и их коррекцию на зонде с латексным баллончиком, наполняемых требуемым объемом жидкости, путем уменьшения камер желудка дополнительными вворачивающими одиночными эндошвами нерассасывающимся шовным материалом; затем к культе желудка подводят петлю тонкой кишки на расстоянии 180 см от двенадцатиперстной кишки, электрокаутером в дистальной части культи желудка по передней стенке, и противобрыжеечному краю тонкой кишки просвет органов вскрывают разрезом длиной 3.5 см и накладывают однорядный серозно-мышечно-подслизистый гастроэнтероанастомоз с завязыванием узлов в его просвете, одиночными швами с интервалом 0,8 см с захватом кишки 0.5 см и желудка 0.8 см, так, чтобы задействовать в анастомоз не более 1/4 периметра тонкой кишки по противобрыжеечному краю.
Недостатки: анастомоз 3, 5 см приводит к снижению рестриктивного эффекта в связи с быстрой эвакуацией содержимого из желудка.
Требуется использование метиленового синего, инородного вещества.
Аналог характеризуется однорядным анастомозом, риски несостоятельности повышены, как и риски кровотечения.
Известен патент RU 2616988, публикация: 2017.04.19., в котором описан способ шунтирования желудка, включающий лапароскопический доступ к желудку, формирование маленького желудка в области кардиальной части со стороны малой кривизны линейным сшивающим аппаратом, реконструкцию тонкого кишечника с формированием гастроэнтероанастомоза с маленьким желудком и межкишечного анастомоза, отличающийся тем, что осуществляют мобилизацию желудка со стороны большой кривизны от привратника до угла Гиса, левой диафрагмальной ножки, желудок пересекают в поперечном направлении, отступя проксимально от привратника примерно 2 см, мобилизуют со стороны его малой кривизны в проксимальном направлении до уровня формирования маленького желудка, мобилизованную и пересеченную со всех сторон часть желудка удаляют из брюшной полости.
В данном аналоге анастомоз позадиободочный, что требует отключение тонкой кишки по Ру и формирование двух анастомозов. Это удлиняет и усложняет операцию, повышает риск развитие осложнений, несостоятельности анастомоза.
Кроме того, длина нового малого желудка в данной методике на 1 кассету около 6 см, что снижает рестриктивный эффект операции, ухудшает результат по снижению веса.
Известен патент RU 2629045, публикация: 2017.08.24, в котором описан способ одномоментной профилактики билиарного рефлюкса и протекции гастроэнтероанастомоза при выполнении мини-желудочного шунтирования, при котором после установки троакаров и создания пневмоперитонеума проводят вскрытие малого сальника и сальниковой сумки по малой кривизне желудка в области его угла, после чего осуществляют первое прошивание линейным степлером в поперечном оси желудка направлении, а второе прошивание осуществляют картриджем линейного сшивающего аппарата перпендикулярно первому в продольном к оси желудка направлении, затем по малой кривизне желудка вводят толстый зонд, а последующие прошивания проводят параллельно зонду по направлению к области угла Гиса, при этом формируя малый желудочек в виде трубки со степлерной линией по латеральному краю, после этого формируют два отверстия: на передней стенке дистального отдела малого желудочка и на участке 150-200 см тонкой кишки от связки Трейца соответственно, в которые вводят бранши сшивающего аппарата, проводят прошивание и формируют линейный аппаратный гастроэнтероанастомоз, при этом торец малого желудочка анастомозирует со стенкой кишки по типу «конец-в-бок», то есть дистальный конец малого желудочка вшивается в бок кишки, остающийся дефект от введения аппарата ушивают однорядным непрерывным швом, затем приводящий отдел тонкой кишки подшивают одним узловым швом к латеральной стенке сформированного малого желудочка с захватом степлерной линии, который накладывают на 10-12 см выше анастомоза по линии степлерного шва желудка и на 10-12 см проксимальнее анастомоза по стенке приводящего отдела кишки, после чего на степлерную линию малого желудочка и кишечную стенку, прилегающую к ней, между наложенным швом и анастомозом наносят 0,3 мл клея «Сульфакрилат», после высыхания которого происходит фиксация данного участка приводящей кишки к латеральной стенке малого желудочка по линии степлерного шва, формируя антирефлюксную шпору, следующие 0,3 мл клея «Сульфакрилат» наносят на линию непрерывного однорядного шва, следующие 0,2 мл клея «Сульфакрилат» наносят на переднюю стенку антрального отдела желудка, после чего к ней подводят отводящую петлю тонкой кишки дистальнее гастроэнтероанастомоза, которая после высыхания клея становится фиксированной к антральному отделу желудка.
В данном аналоге линейный аппаратный гастроэнтероанастомоз, что повышает риск развитие несостоятельности гастроэнтероанастомоза, кровотечения и летального исхода.
Кроме того, имеется необходимость использования клея - инородного материала для профилактики осложнений.
Наиболее близким аналогом является решение по патенту RU2772754, публикация: 2022.05.25, в котором описан способ хирургического лечения сверхожирения и гастроэзофагеальной рефлюксной болезни путем лапароскопической рукавной гастропластики с отсечением большой кривизны желудка на зонде 36 Fr, отличающийся тем, что пациентам с индексом массы тела более либо равным 60 кг/м2, до операции осуществляют дополнительно рентгеноскопию желудка с бариевой взвесью и эндоскопическое ультразвуковое исследование, выявляют признаки пилороспазма и гипертрофии пилорического жома, выполняют мобилизацию желудка по большой кривизне, начиная на 2 см выше пилорического жома до угла Гиса с мобилизацией левой ножки диафрагмы и левой полуокружности пищевода, после чего граспером за антральный отдел выполняют тракцию желудка в краниальном направлении, визуализируют зону пилорического жома, электрокаутером выполняют пилоротомию на протяжении 2 см, рассекают серозные и мышечные волокна пилорического отдела до подслизистого слоя, после чего ушивают пилоротомическое отверстие непрерывным серо-серозным желудочно-дуоденальным эндошвом и дополнительно укрывают передней стенкой антрального отдела желудка, затем в желудок и 12-перстную кишку проводят 36 Fr зонд, на котором по большой кривизне желудка осуществляют продольную резекцию линейным сшивающим аппаратом с использованием степлерных кассет длиной 6 см; удаляют резецированный желудок через троакарную рану, с ушиванием кожи в области троакарных ран.
Данный метод относится к рестриктивной бариатрической операции, тогда как заявленный способ - для комбинированной более эффективной операции (сочетающий рестриктивный и мальабсорбтивный компонент).
Недостатки прототипа: необходимость выполнения пилоропластики и рассечения привратника увеличивает риск развития несостоятельности шва привратника, увеличивает риск появления осложнения - демпинг-синдрома после операции.
В заявленном способе привратник отключен, не участвует в поступлении пищи, не требует рассечения, риск развития демпинг-синдрома отсутствует.
Техническим результатом изобретения является расширение арсенала способов лечения больных с сахарным диабетом 2 типа и морбидным ожирением, в котором обеспечивается модификация лапароскопического мини-желудочного шунтирования с удалением отключенной части желудка.
Для заявленного способа характерен двурядный анастомоз, снижающий риск развитие несостоятельности аппаратного шва и риски летального исхода ниже.
Кроме того, двурядный ручной анастомоз безопаснее линейного, не требует применения дополнительного инородного материала (клея).
Для заявленного способа характерно наличие одного анастомоза, что является технически более простой операцией, риск развития несостоятельности снижен ввиду отсутствия второго анастомоза.
Указанный технический результат достигается за счет того, что заявлен способ хирургического лечения сахарного диабета 2 типа и морбидного ожирения, включающий резекцию части желудка, формирования гастроэетероанастомоза, отличающийся тем, что мобилизацию желудка осуществляют со стороны малой кривизны непосредственно между под третьей артериальной ветвью над привратником ультразвуковым скальпелем, затем осуществляют мобилизацию желудка по большой кривизне; прошивание проводят в направлении перпендикулярном малой кривизне; далее выполняют вертикальное пересечение желудка вдоль малой кривизны, направляя кассеты в сторону угла Гиса и дна желудка, с формированием малого желудка на калибровочном зонде толщиной 33 FR; после пересечения желудка проводят тщательную ревизию скрепочного шва, для чего скрепочный шов "малого" желудка и скрепочный шов над сохраненным привратником перитонизируют непрерывным швом нитью с насечками во всех случаях с захватом окружающие аппаратный шов ткани; удаленная часть отключенного желудка удаляется через доступ для постановки троакара 13 мм.
Для формирования гастроеюноанастомоза тонкую кишку проводят над поперечной ободочной кишкой, причем аппаратный шов нового малого желудка в области будущего гастроэнтероанастомоза срезают, выполняют гемостаз коагуляций.
Гастроеюноанастомоз формируют на расстоянии 2 м от связки Трейца, причем по противобрыжеечному краю тонкой кишки на этом расстоянии ультразвуковым скальпелем выполняют отверстие 12 мм диаметром, к которому подводят желудочный пауч.
Для контроля проходимости анастомоза и состоятельности швов зонд подтягивают в желудок, пережимают мягкими зажимами приводящую и отводящую петли, в зонд под давлением вводят объем физраствора примерно 200 мл.
Изобретение поясняется схемами операции и фотографиями с примерами этапов операции.
На Фиг. 1 показана схема расположения троакаров.
На Фиг. 2 показана мобилизация желудка со стороны малой кривизны непосредственно между третьей артериальной ветвью над привратником ультразвуковым скальпелем.
На Фиг. 3 показана мобилизация желудка по большой кривизне.
На Фиг. 4 показано прошивание и формирование нового малого желудка.
На Фиг. 5 показана перитонизация скрепочного шва (скрепочный шов "малого" желудка и скрепочный шов над сохраненным привратником, который перитонизируют непрерывным швом нитью с насечками во всех случаях с захватом окружающие аппаратный шов ткани).
На Фиг. 6 показано формирование гастроеюноанастомоза (тонкую кишку проводят над поперечной ободочной кишкой).
На Фиг. 7 показано подведение желудочного пауча (гастроеюноанастомоз формируют на расстоянии 2 м от связки Трейца).
На Фиг. 8 показано формирование двурядного непрерывного анастомоза по типу конец в бок нитью с насечками на калибровочном зонде.
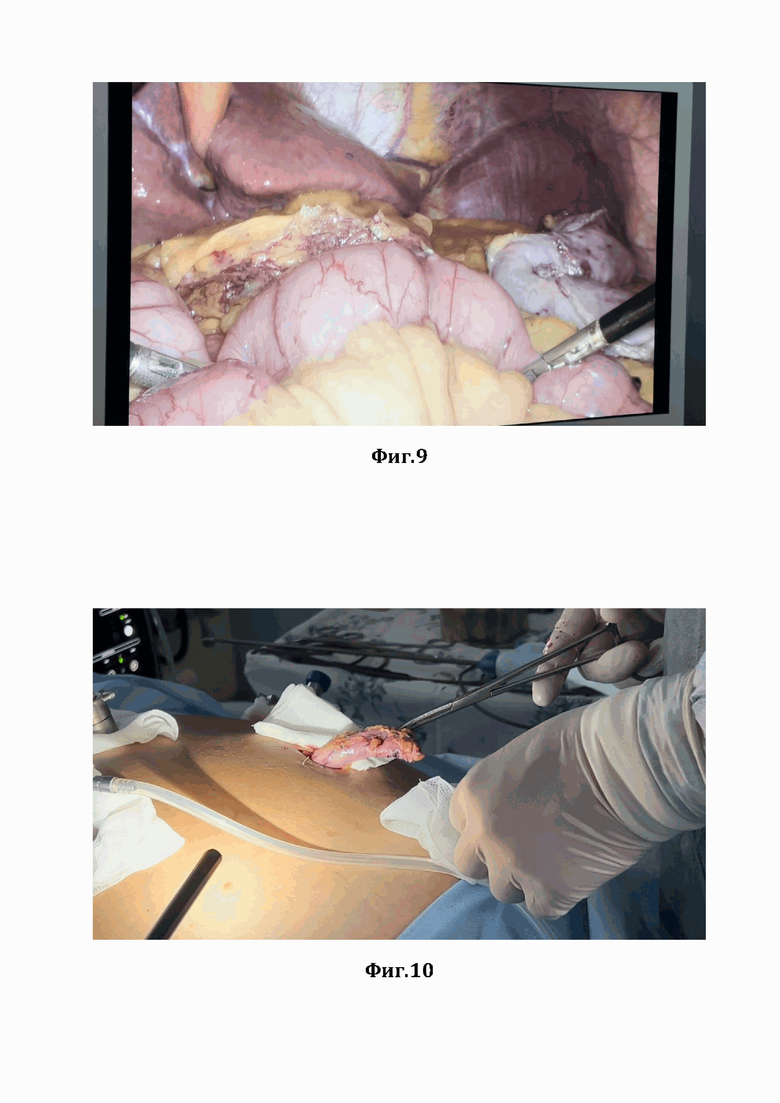
На Фиг. 9 показана «Водная» проба (для контроля проходимости анастомоза и состоятельности швов зонд подтягивался в желудок, пережимают мягкими зажимами приводящая и отводящая петли, в зонд под давлением вводят объем физ раствора примерно 200 мл).
На Фиг. 10 показано удаление части отключенного желудка через доступ для постановки троакара 13 мм.
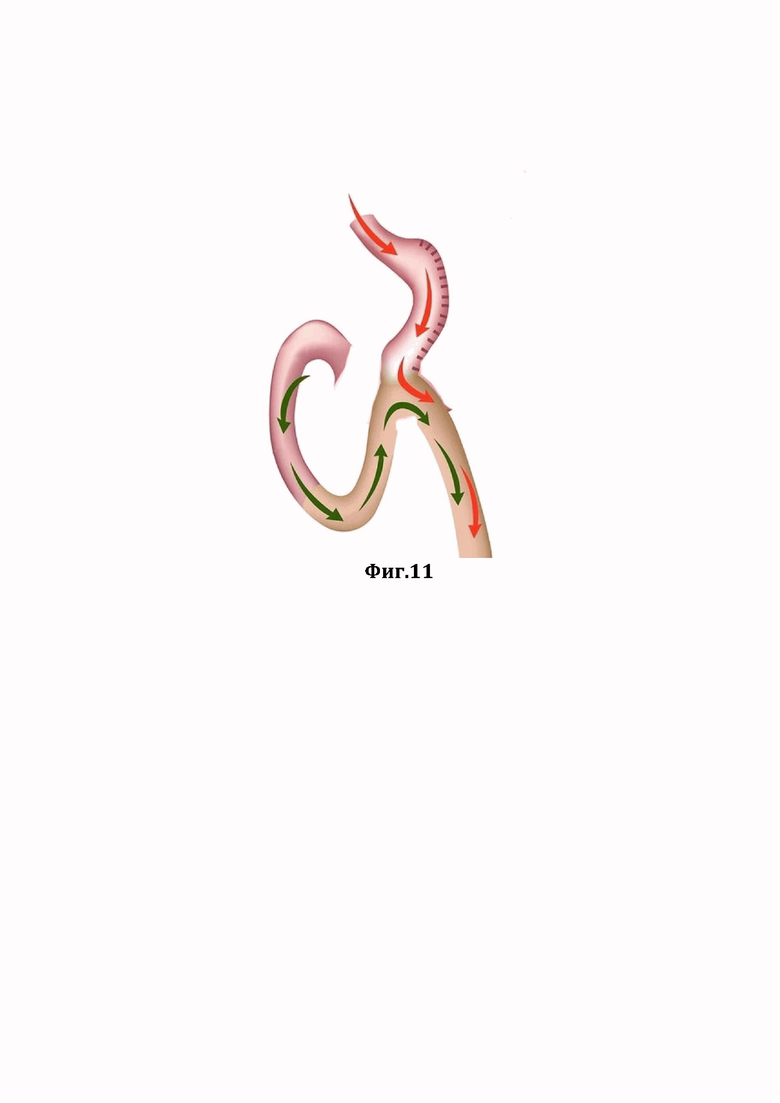
На Фиг. 11 показан схема операции.
Осуществление изобретения
В заявленном способе хирургического лечения сахарного диабета 2 типа и морбидного ожирения операция производится лапароскопическим доступом согласно схеме на Фиг. 11. Для формирования малого желудочка используют сшивающие аппараты, формирующие двойной трехрядный скрепочный шов. Входе операций применяют моноэлектрокоагуляцию с системой контроля дозирования энергии, атакже ультразвуковой скальпель.
Устанавливают 4 троакара в стандартных точках согласно схеме на Фиг. 1. Первый 10 мм для оптики - над пупком, далее троакар 5 мм - возле мечевидного отростка, троакар 10 мм - в правом подреберье, троакар 13 мм - в левом подреберье.
Мобилизацию желудка осуществляют (см. Фиг. 2) со стороны малой кривизны непосредственно между под третьей артериальной ветвью над привратником ультразвуковым скальпелем. Далее выполняют мобилизацию желудка по большой кривизне (см. Фиг. 3). Для первого прошивания всегда используют кассету зеленого цвета. Прошивание проводят в направлении практически перпендикулярном малой кривизне, чтобы желудок пересекался полностью выше привратника (см. Фиг. 4). Далее выполняют вертикальное пересечение желудка вдоль малой кривизны, направляя кассеты в сторону угла Гиса и дна желудка, с формированием малого желудка на калибровочном зонде толщиной 33FR. Пересечение осуществляют с использованием синих кассет сшивающего аппарата.
После пересечения желудка проводят тщательную ревизию скрепочного шва. Скрепочный шов "малого" желудка и скрепочный шов над сохраненным привратником перитонизируют непрерывным швом нитью с насечками во всех случаях с захватом окружающие аппаратный шов ткани (см. Фиг. 5).
Для формирования гастроеюноанастомоза тонкую кишку проводят над поперечной ободочной кишкой (см. Фиг. 6). Аппаратный шов нового малого желудка в области будущего гастроэнтероанастомоза срезается, выполняется гемостаз коагуляций. Гастроеюноанастомоз формируют на расстоянии 2 м от связки Трейца (см. Фиг. 7). По противобрыжеечному краю тонкой кишки на этом расстоянииультразвуковым скальпелем делалось отверстие примерно 12 мм диаметром. К нему подводят желудочный пауч, формируя двурядный непрерывный анастомоз по типу конец в бок нитью с насечками на калибровочном зонде (см. Фиг. 8).
Рестриктивный эффект операции сохраняется за счет диаметра анастомоза и диаметра пауча.
Для контроля проходимости анастомоза и состоятельности швов зонд подтягивают в желудок, пережимают мягкими зажимами приводящую и отводящую петли, в зонд под давлением вводят объем физраствора примерно 200 мл (см. Фиг. 9). После проведения пробы еще раз выполняют визуальную ревизию всего анастомоза.
Желудочный зонд удаляют сразу после операции. Удаленная часть отключенного желудка удаляется через доступ для постановки троакара 13 мм (см. Фиг. 10).
Предложенным способом операция выполнена 35 больным с ожирением и сахарным диабетом 2 типа, в том числе у 10 из них был декомпенсированный сахарный диабет 2 типа, во всех случаях выполнена малоинвазивная операция с минимальным болевым синдромом, получена четкая визуализация анатомических структур. Интраоперационных и послеоперационных осложнений не выявлено.
Клинический пример 1
Больной Д., 32 года оперирован по поводу ожирения и декомпнесированного сахарного диабета 2 типа. До операции дозы инсулина - пролонгированного 20 единиц 2 раза в сутки, короткого - 5 единиц 3 раза в сутки, при этом глюкоза крови до 12 ммоль/л. Под эндотрахеальным наркозом установлены троакары по вышеуказанному методу, выполнено мини-гастрошунтирование с паучем большей емкости. Послеоперационные осложнения отсутствуют. В стационаре провел 2 койко-дня, выписан в удовлетворительном состоянии. В послеоперационном периоде отсутствовала необходимость применения наркотических анальгетиков. Болевой синдром по шкале Vash оценивал в 2 бала, как незначительный.
Через год после вмешательства: похудел до нормы, СД 2 типа в полной стойкой ремиссии- полный отказ от инсулина, глюкоза крови до 6 ммоль/л.
Клинический пример 2
Больной Н., 37 лет оперирован по поводу ожирения и сахарного диабета 2 типа. До операции дозы инсулина - пролонгированного 5 единиц 2 раза в сутки, короткого - 10 единиц 3 раза в сутки, при этом глюкоза крови до 10 ммоль/л. Под эндотрахеальным наркозом установлены троакары по вышеуказанному методу, выполнено мини-гастрошунтирование с удалением отключенного желудка. Послеоперационные осложнения отсутствуют. В стационаре провел 2 койко-дня, выписан в удовлетворительном состоянии. В послеоперационном периоде отсутствовала необходимость применения наркотических анальгетиков. Болевой синдром по шкале Vash оценивал в 2 бала, как незначительный.
Через год после вмешательства: похудел до нормы, СД 2 типа в полной стойкой ремиссии- полный отказ от инсулина, глюкоза крови до 6 ммоль/л.




Изобретение относится к медицине, а именно к абдоминальной и бариатрической хирургии. После установки троакаров осуществляют мобилизацию желудка по большой и малой кривизне. Проводят прошивание желудка сшивающим аппаратом в направлении, перпендикулярном малой кривизне. Выполняют вертикальное пересечение желудка вдоль малой кривизны, направляя сшивающий аппарат в сторону угла Гиса и дна желудка с формированием малого желудка на калибровочном зонде толщиной 33 FR. Шов сформированного малого желудка и шов над сохраненным привратником перитонизируют непрерывным швом нитью с насечками с захватом окружающих тканей. Отключенную часть желудка удаляют через троакарный доступ в левом подреберье. По противобрыжеечному краю тонкой кишки ультразвуковым скальпелем выполняют отверстие диаметром 12 мм, к которому подводят малый желудок, формируют гастроеюноанастомоз конец в бок двурядным непрерывным швом нитью с насечками. Способ прост в применении, позволяет снизить риски развития несостоятельности аппаратного шва и летального исхода, предупреждает интраоперационные и послеоперационные осложнения, в том числе кровотечения, обеспечивает рестриктивный эффект операции, не требует применения инородных материалов. 3 з.п. ф-лы, 11 ил., 2 пр.
1. Способ хирургического лечения морбидного ожирения у больных с сахарным диабетом 2 типа, включающий резекцию части желудка, формирование гастроеюноанастомоза, отличающийся тем, что устанавливают 4 троакара – над пупком, под мечевидным отростком, в правом и левом подреберьях, осуществляют мобилизацию желудка со стороны малой кривизны над привратником ультразвуковым скальпелем, затем осуществляют мобилизацию желудка по большой кривизне; проводят прошивание желудка сшивающим аппаратом в направлении, перпендикулярном малой кривизне; далее выполняют вертикальное пересечение желудка вдоль малой кривизны, направляя сшивающий аппарат в сторону угла Гиса и дна желудка с формированием малого желудка на калибровочном зонде толщиной 33 FR; проводят ревизию аппаратного шва, после чего шов сформированного малого желудка и шов над сохраненным привратником перитонизируют непрерывным швом нитью с насечками с захватом окружающих тканей; отключенную часть желудка удаляют через троакарный доступ в левом подреберье; по противобрыжеечному краю тонкой кишки ультразвуковым скальпелем выполняют отверстие диаметром 12 мм, к которому подводят малый желудок, формируют гастроеюноанастомоз конец в бок двурядным непрерывным швом нитью с насечками.
2. Способ по п.1, отличающийся тем, что при формировании гастроеюноанастомоза тонкую кишку проводят над поперечной ободочной кишкой, аппаратный шов малого желудка в области будущего гастроеюноанастомоза срезают, коагуляцией выполняют гемостаз.
3. Способ по п.1, отличающийся тем, что гастроеюноанастомоз формируют на расстоянии 2 м от связки Трейца.
4. Способ по п.1, отличающийся тем, что зонд подтягивают в желудок, пережимают мягкими зажимами приводящую и отводящую петли, в зонд под давлением вводят объем физраствора 200 мл, оценивая проходимость анастомоза и состоятельность швов.
| SALGAONKAR HRISHIKESH et al | |||
| One Anastomosis Gastric Bypass (OAGB) | |||
| In: Lomanto, D | |||
| et al | |||
| (eds) Mastering Endo-Laparoscopic and Thoracoscopic Surgery | |||
| Springer, Singapore, 2022, pp.297-304 | |||
| СПОСОБ ВЫПОЛНЕНИЯ ЛАПАРОСКОПИЧЕСКОЙ ПРОДОЛЬНОЙ РЕЗЕКЦИИ ЖЕЛУДКА ПРИ МОРБИДНОМ ОЖИРЕНИИ | 2020 |
|
RU2759564C1 |
| Уголковый рельс для подъездных путей | 1929 |
|
SU40815A1 |
| Сигнальное устройство для спринклерной системы | 1930 |
|
SU23180A1 |
| CN 104622531 B, 13.03.2018 | |||
| ЕВДОШЕНКО В.В | |||
| и др | |||
| Желудочное шунтирование с одним | |||
Авторы
Даты
2024-02-06—Публикация
2023-05-12—Подача