Заявленное техническое решение относится к медицине, а именно к онкологии, хирургии, пластической хирургии и офтальмологии, и может быть использовано для хирургической коррекции последствий повреждения лицевого нерва после радикальных операций у пациентов с опухолями головы, шеи, задней черепной ямки и внемозговыми опухолями основания черепа, вызывающих дефекты лица.
Далее заявителем приведены термины и сокращения, для исключения неоднозначного понимания заявленных материалов.
National Surgical Quality Improvement Program (NSQIP) - Национальная хирургическая программа улучшения качества хирургической помощи в США. В ведении этой структуры находится расчет хирургических рисков, поиск причин и путей их преодоления.
Паралич лицевой мускулатуры (ПЛМ) – полное обездвиживание мимических мышц вследствие повреждения ветвей и ствола лицевого нерва, приводящим к дефектам лица.
Радикальная хирургия (абляционная хирургия) – выполнение расширенных хирургических вмешательств при злокачественных опухолях различных локализаций в пределах здоровых тканей с соблюдением принципов абластики и антибластики.
Проблема повреждения лицевого нерва после операций у пациентов с опухолями головы, шеи, задней черепной ямки и внемозговыми опухолями основания черепа до настоящего времени не утратила своей актуальности. Лечение повреждений лицевого нерва у пациентов этой категории представляет собой серьезные проблемы современной хирургии и онкологии [Kayva L. Crawford, Joshua A. Stramiello, Ryan K. Orosco, Jacqueline J. Greene Advances in facial nerve management in the head and neck cancer patient. Advances in facial nerve management; Volume 28 Number 4 August 2020]. В результате хирургического лечения опухолей указанных локализаций часто возникает паралич мышц лица. Паралич лицевой мускулатуры (ПЛМ) серьезно ухудшает качество жизни людей как функциональном, так и в психосоциальном отношении.
В базах данных National Surgical Quality Improvement Program (NSQIP) опубликованы результаты клинического исследования, в котором приняли участие 11057 пациентов, перенесших частичную или полную паротидэктомию с лимфодиссекцией и без нее. В 3,7% случаев потребовалось выделение и отделение лицевого нерва от опухоли, 24% пациентов из этого числа потребовали реконструкции лицевого нерва [Bovenzi CD, Ciolek P, Crippen M, et al. Reconstructive trends and complica_tions following parotidectomy: Incidence and predictors in 11,057 cases. J Otolaryngol - Head Neck Surg 2019; 48:1–8].
Существует множество хирургических подходов к лечению этого состояния, конечной целью которых является восстановление симметрии и подвижности лица. Радикальная хирургия опухолей головы и шеи - одна из наиболее частых причин возникновения ПЛМ. На выбор метода реконструктивной техники по лечению ПЛМ влияют такие факторы, как степень поражения лицевого нерва, возраст пациента, продолжительность предшествующего паралича, необходимость адъювантного лечения, сопутствующие заболевания [Axel Sahovaler , David Yeh , John Yoo Primary facial reanimation in head and neck cancer. Oral Oncol. 2017 Nov;74. - P. 171-180. Epub 2017 Sep 12]. Хирургическая коррекция очень часто затруднена из-за больших дефектов мягких тканей, резекции лицевого нерва на протяжении, что исключает его (лицевого нерва) одномоментное восстановление [Sahovaler A, Yeh D, Yoo J. Primary facial reanimation in head and neck cancer. Oral Oncol 2017; 74:171–180. 3. Fritz M, Rolfes BN. Management of facial paralysis due to extracranial tumors. Facial Plast Surg 2015; 31:110–116].
Манипуляции с лицевым нервом при опухолях головы и шеи, задней черепной ямки и внемозговых опухолях основания черепа представляют собой чрезвычайные сложности. Мультидисциплинарный подход к лечению повреждений лицевого нерва у пациентов со злокачественными новообразованиями головы и шеи помогает смягчить стресс неопределенности, обеспечивая оптимальное комплексное лечение пациентов, повышая качество и продолжительность их жизни.
Радикальная операция на лице, шее и реиннервация мышц лица в случае повреждения лицевого нерва при технической и технологической возможности целесообразно выполнять одновременно. Идеальным такой подход признан специалистами по следующим причинам:
1) первичное вмешательство на неизменных мягких тканях лица наиболее оптимально для репаративных процессов с учетом микрохирургического неврального шва;
2) при открытом хирургическом доступе есть возможность оценить адекватность иннервации и локализацию ветвей лицевого нерва путем электрической стимуляции;
3) минимизация послеоперационного периода, укорочение времени заживления предотвращает задержки специального адъювантного лечения онкологических больных.
В пластической хирургии лица невральный трансплантат для вставки резецированного на протяжении лицевого нерва может быть получен из поверхностных чувствительных кожных нервов шеи, голени и бедра. Потеря чувствительности в донорских участках должна обсуждаться с пациентами в дополнение к типичным рискам инфицирования, гематомы, серомы, рубца в месте забора материала. Следует обсудить с пациентом, что, если отсутствует весь лицевой нерв или несколько ветвей, то будет невозможно пересадить каждый нерв или ответвление из-за ограниченной длины донорского нерва и несоответствия диаметра трансплантата и культи лицевого нерва. Как правило, приоритет отдается ветвям лицевого нерва для моргания и улыбки, хотя можно попытаться восстановить как можно больше ветвей лицевого нерва.
Необходимы дальнейшие исследования, чтобы определить, какой хирургический метод лучше всего подходит для стимулирования регенерации лицевого нерва и его функционального восстановления. Количественная оценка вероятности восстановления лицевого нерва при невральных вставках также находится в стадии разработки.
К сожалению, реиннервационные и альтернативные одномоментные технологии не могут быть выполнены у подавляющего большинства пациентов, потому что необходимо наличие специализированной бригады микро-нейрохирургов, которые имеются в единичных специализированных центрах в России и за рубежом; кроме того значительное удлинение времени анестезии, особенно у пациентов с сопутствующими заболеваниями, ставит под угрозу не только успех свободной пластики нерва, но и жизнь пациента [Kayva L. Crawford, Joshua A. Stramiello, Ryan K. Orosco, Jacqueline J. Greene Advances in facial nerve management in the head and neck cancer patient. Advances in facial nerve management; Volume 28 Number 4 August 2020].
Для пациентов с длительным параличом мышц лица (>24 месяцев) реиннервационные технологии практически не эффективны вследствие атрофии мимической мускулатуры, необратимых рубцовых изменений мягких тканей лица и шеи.
Новейшие технологии в профилактике и лечении ПЛМ, такие как флуоресцентные меченые инъекционные пептиды для интраоперационной идентификации нервов и имплантируемого нейропротезирования, в настоящее время находятся лишь на стадии разработок. Поэтому говорить о принципиальном прорыве в реиннервационных технологиях в ближайшие 10-15 лет не представляется возможным.
Из исследованного уровня техники заявителем выявлены технические решения, являющиеся аналогами заявленного способа.
Так, выявлено изобретение по а.с. СССР № SU 1745220 «Способ восстановления функции мышц лица при травме лицевого нерва у больных доброкачественными опухолями околоушной слюнной железы». Сущностью является способ восстановления функции мышц лица при травме лицевого нерва у больных доброкачественными опухолями околоушной слюнной железы, включающий массаж мышц лица, отличающийся тем, что с целью сокращения сроков лечения, дополнительно проводят криогенное воздействие при 5°С в течение 5 мин по ходу ветвей лицевого нерва.
Целью известного технического решения является сокращение сроков лечения. Цель достигается за счет проведения массажа мышц лица вращательными движениями специальным наконечником криоаппарата при температуре 5°С в течение 5 мин, курс лечения 7-11 сеансов. Указанное достигается в связи с тем, что процедуры выполняются непосредственно после хирургического вмешательства. Лечение проводилось у больных с травмой лицевого нерва, которые возникли во время хирургического вмешательства при выделении нервного ствола и ветвей за счет послеоперационного отека сохраненного лицевого нерва.
Недостатком известного изобретения по сравнению с заявленным техническим решением является то, что указанный метод применяется исключительно при сохраненном лицевом нерве, в то время как заявленное техническое решение применяется после его (нерва) пересечения.
Из исследованного уровня техники выявлено изобретение по патенту № RU 2750746 «Способ реконструкции нижнего века после широкого иссечения опухоли». Изобретение относится к реконструктивно-пластической хирургии, офтальмологии и онкологии. Сущностью является способ реконструкции нижнего века после широкого иссечения опухоли, включающий полнослойное восстановление нижнего века путем выкраивания лоскута, смещения лоскута на область резецированного нижнего века, отличающийся тем, что формируют кожно-фасциальный парамедианный лобный лоскут на питающей ножке из надблоковых сосудов, сформированный лоскут перемещают в область резецированного века и формируют переднюю стенку нижнего века, лоскут фиксируют по краям раны, дополнительно накладывают узловые швы между лоскутом и надкостницей нижней стенки орбиты, формируют кожный мостовидный лоскут из верхнего века и ротируют его в область резецированной внутренней стенки орбиты, кожную площадку лоскута устанавливают в позиции слизистой и фиксируют по краям остатков конъюнктивы глаза, далее верхние края лоскутов сшивают между собой отдельными узловыми швами и мостовидным лоскутом восстанавливают целостность слизистой резецированного века, после чего донорские раны послойно ушивают косметическим швом и накладывают временные швы между сформированным нижним веком и верхним веком, питающую ножку лоскута пересекают через 2 месяца.
Недостатком известного изобретения по сравнению с заявленным техническим решением является то, что методика применяется исключительно для закрытия дефектов век при сохраненном лицевом нерве, и не может быть использована при пересечении лицевого нерва.
Из исследованного уровня техники выявлено изобретение по патенту № RU 2733163 «Способ устранения дефекта слизистой оболочки полости рта». Сущностью является Способ устранения дефекта слизистой оболочки полости рта, включающий формирование в подбородочной и поднижнечелюстной области кожно-фасциального перемещенного лоскута на сосудистой ножке, удаление первичного очага, лимфодиссекция на стороне первичной опухоли с последующим замещением дефекта в полости рта кожной площадкой лоскута, отличающийся тем, что ультразвуковым исследованием оценивают диаметр и расположение лицевой артерии, внутриротовым доступом удаляют первичный очаг, делают разметку контура кожно-фасциального лоскута в поднижнечелюстной области эллиптической формы, причем верхней границей лоскута является нижний край тела нижней челюсти, а средней точкой ее верхней границы является место пересечения лицевой артерии тела нижней челюсти, нижней границей является уровень тела подъязычной кости, далее в поднижнечелюстной области проводят разрез кожи по нижнему контуру разметки лоскута, согласно фиг.1, включая в трансплантат подкожную мышцу шеи, лоскут поднимают к нижнему краю тела нижней челюсти, причем разрез кожи по верхнему контуру лоскута в проекции лицевых сосудов производят только до подкожной клетчатки, далее кожу поднимают на 2 см выше от нижнего края тела нижней челюсти и на 1-2 см в стороны от лицевой артерии и вены, лицевые сосуды пересекают и лигируют дистально на 2 см от нижнего края тела нижней челюсти, далее по верхнему контуру лоскута разрез кожи производят до подкожной мышцы шеи включительно, краевую ветвь лицевого нерва полностью выделяют и проводят лоскут под ним, мобилизуют сосудистую ножку лоскута до края кожной площадки, далее тупым и острым путем ткань кожно-фасциального лоскута отслаивают от окружающих тканей и формируют лоскут, включающий в себя кожу, подкожно-жировую клетчатку, подкожную мышцу шеи и муфту из мягких тканей вокруг лицевой артерии выше нижнего края тела нижней челюсти, выполняют лимфаденэктомию на шее, от поднижнечелюстной области до области дефекта полости рта формируют туннель и через него, методом ротации, лоскут укладывают в область дефекта и фиксируют его нитями викрил 4,0 к окружающим тканям, после чего образовавшийся дефект поднижнечелюстной области устраняют местными тканями.
Известное изобретение относится к медицине, в частности к онкологии, пластической хирургии, челюстно-лицевой хирургии, стоматологии, реабилитационной медицине, и может быть использовано при реабилитации онкологических больных для восстановления тканей дна полости рта, языка, щеки, и ротоглотки.
Недостатком известного изобретения по сравнению с заявленным техническим решением является то, что методика применяется исключительно для закрытия дефектов слизистой оболочки полости рта при сохраненном лицевом нерве, и не может быть использована при пересечении лицевого нерва.
Из исследованного уровня техники выявлено изобретение по патенту № RU 2391925 «Способ реконструкции языка при обширных дефектах полости рта». Сущностью является способ реконструкции языка при обширных дефектах полости рта, осуществляемый путем закрытия дефекта с помощью аутотрансплантата на питающей сосудистой ножке, отличающийся тем, что утраченные ткани языка и полости рта воссоздают с помощью аутотрансплантата, сформированного из свободного толстокишечно-сальникового лоскута, а питающую сосудистую ножку формируют путем создания микрососудистых анастомозов между средними ободочными артерией и веной и ветвями наружной сонной артерии и внутренней яремной веной, при этом края слизистой оболочки кишечной порции трансплантата сопоставляют с краями резецированного языка и слизистой оболочки полости рта, сальниковой порцией трансплантата замещают объемно-пространственный дефект мягких тканей полости рта и шеи.
Преимущества известного способа состоят в том, что в один хирургический этап удается восстановить целостность языка и слизистой оболочки полости рта, улучшить адаптацию тканей за счет сопоставления эпителия ротовой полости и слизистой оболочки кишечного лоскута, что уменьшает частоту формирования свищей и надежно изолирует сосуды шеи за счет дополнительного укрытия линии швов слизистых оболочек сальниковым фрагментом.
Недостатком известного изобретения по сравнению с заявленным техническим решением является то, что методика применяется исключительно для закрытия дефектов мягких тканей языка и полости рта при сохраненном лицевом нерве, и не может быть использована при его повреждении.
Из исследованного уровня техники выявлено изобретение по патенту № RU 2546097. «Способ реконструкции языка и дна полости рта». Сущностью является способ реконструкции дна полости рта и языка путем перемещения кожно-мышечного лоскута шеи, включающего грудино-подъязычные мышцы, и кровоснабжаемого ветками верхней щитовидной артерии, отличающийся тем, что пластику тканей дна полости рта и языка осуществляют кожно-мышечным лоскутом, включающим кожную площадку передней поверхности шеи, грудино-подъязычные мышцы, кровоснабжаемым ветками верхней щитовидной артерии, иннервированным за счет нисходящей ветви подъязычного нерва, при этом сформированный лоскут перемещают в полость рта кожной площадкой в позицию слизистой оболочки дна полости рта и языка, мышечным фрагментом лоскута восстанавливают мягкие ткани дна полости рта, языка, подчелюстной области.
Недостатком известного изобретения и его прототипа по сравнению с заявленным техническим решением является то, что методика применяется исключительно для восстановления мягких тканей языка и полости рта при сохраненном лицевом нерве, и не может быть использована при его пересечении.
Из исследованного уровня техники выявлено изобретение по патенту № RU 2706031 «Способ реконструкции дефектов дна полости рта при раке слизистой оболочки полости рта и подчелюстной железы». Сущностью является способ реконструкции дефектов, возникающих при хирургическом лечении рака слизистой оболочки полости рта и подчелюстной железы путем использования кожно-фасциального перемещенного подподбородочного лоскута на сосудистой ножке, отличающийся тем, что удаляют первичный очаг, производят лимфодиссекцию на стороне первичной опухоли и при наличии односторонних регионарных метастазов выделяют верхний латеральный полюс подчелюстной слюнной железы с лицевой артерией до места отхождения подподбородочной артерии с контралатеральной стороны по нижнему краю дуги нижней челюсти с односторонним включением переднего брюшка двубрюшной мышцы, челюстно-подъязычной мышцы с последующим замещением дефекта в полости рта кожной площадкой лоскута.
Известный способ позволяет в один хирургический этап восстановить целостность языка и дна полости рта без использования сложной микрохирургической техники, что позволяет широко использовать метод. Техническим результатом известного способа является сохранение функции глотания и речи, снижении травматичности основного этапа оперативного вмешательства, минимизации дополнительных хирургических вмешательств таких как: коррекция лоскута, реиннервация и сокращение сроков пребывания больных в стационаре. Обеспечивает достаточный кровоток в области кожно-фасциального лоскута, за счет гемодинамически значимого перфоранта из лицевой артерии.
Недостатком известного изобретения по сравнению с заявленным техническим решением является то, что методика применяется исключительно для восстановления мягких тканей языка и полости рта при сохраненном лицевом нерве, и не может быть использована при его пересечении.
Наиболее близким к заявленному техническому решению по достигаемому техническому результату, выбранный заявителем в качестве прототипа, является изобретение по патенту Республики Казахстан № KZ 27365. Сущностью прототипа является способ хирургической коррекции денервированных мышц лица при повреждении лицевого нерва, включающий хирургическую транспозицию височной мышцы в позицию круговых мышц рта лица через сформированный туннель от височной мышцы к круговым мышцам рта после выполнения разреза над височной мышцей лица и разреза по краю красной каймы губ, при этом височную мышцу разделяют на четыре части, в качестве вставок для удлинения четырех частей височной мышцы используют широкую фасцию бедра, разрезы по краю красной каймы губ осуществляют соответственно над верхней и под нижней губой на здоровой стороне лица, куда перемещают и подшивают две выделенные нижние удлиненные части височной мышцы через сформированный тоннель в положении гиперкоррекции, на денервированной стороне лица выводят две выделенные верхние удлиненные части височной мышцы через два продольных разреза соответственно по верхнему и нижнему веку в продольный разрез медиальнее внутреннего угла глаза и перекрестно подшивают к медиальной связке глаза, причем на пораженной стороне лица по ходу носогубной складки иссекают веретенообразный кожный лоскут. Способ позволяет на 85% достигнуть симметрии лица при денервации мышц лица, дифференцировать движения губ и век друг от друга, что является более физиологичным для работы мышц лица, а также позволяет улучшить эстетический, косметический эффект от операции и ускоряет социальную реабилитацию больного.
Недостатком прототипа по сравнению с заявленным техническим решением является то, что известный способ может быть выполнен исключительно при первичном вмешательстве без ущерба эстетической целостности лица, при этом моментальный визуальный эффект после операции гарантированно отсутствует по причине того, что височная мышца, используемая в качестве движущей силы, иннервируется за счет тройничного нерва, как и вся жевательная мускулатура. Таким образом, осуществление синергичных и симметричных мимических движений лица до проведения специальной длительной реабилитации невозможно с высокой долей вероятности неэффективности хирургических и реабилитационных манипуляций. Проведение отсроченных операций по прототипу отличаются ярко выраженной травматичностью, высоким риском развития послеоперационных осложнений (гематома, кровотечение, слюнотечение, инфицирование раны, повреждением лицевого нерва на здоровой стороне), при этом риск недостижения поставленных целей остается очень высоким.
Поскольку прототип совпадает с заявленным техническим решением только по назначению и не совпадает по существенным признакам, формула заявленного технического решения составлена без ограничительной части.
Целью и техническим результатом заявленного технического решения является устранение недостатков аналогов и прототипа, а именно:
1 - обеспечение возможности проведения коррекции последствий повреждения лицевого нерва (дефектов лица) на поздних этапах после окончания специализированного лечения (химиолучевая терапия);
2 - обеспечение возможности малой травматичности оперативного вмешательства, которое может быть выполнено в условиях местной анестезии;
3 - обеспечение возможности выполнения коррекции у пациентов после хирургического лечения опухолей задней черепной ямки, когда реиннервационные технологии не могут быть применены технически;
4 - обеспечение возможности выполнения коррекции без использования дорогостоящего микрохирургического оборудования;
5 - обеспечение возможности выполнения коррекции без привлечения и подготовки узких специалистов, обладающих навыками неврального шва, микрохирургии, нейрохирургии;
6 - обеспечение возможности повторных коррекционных вмешательств вне зависимости от выраженности рубцового процесса, постлучевого фиброза.
Таким образом, заявленное техническое решение решает в целом 6 задач.
Сущностью заявленного технического решения является способ хирургической коррекции последствий повреждения лицевого нерва после радикальных операций у пациентов с опухолями головы, шеи, задней черепной ямки и внемозговыми опухолями основания черепа, заключающийся в том, что проводят обработку кожи и слизистых антисептиками, разметку кожных разрезов, выполняют местную или общую анестезию; далее выполняют дугообразные сходящиеся разрезы кожи в надбровной области, при этом нижний разрез выполняют по краю волосистой части брови, а верхний разрез соответственно выполняют, отступя от нижнего разреза 1,5-2,0 см в зависимости от степени опущения брови у пациента, причём ориентиром для определения ширины иссекаемого лоскута служит здоровая сторона лица, затем лоскут кожи, образовавшийся между разрезами, иссекают, а образовавшийся дефект ушивают косметическими швами; далее выполняют веретенообразный разрез кожи верхнего века по линии сгиба верхнего века, начиная от медиального угла глаза кнаружи до фронтальной проекции волосистой части брови соответственно, при этом излишек кожи иссекают с удалением излишков орбитальной жировой клетчатки, образовавшийся дефект ушивают косметическими швами; далее выполняют сквозную клиновидную резекцию кожи, хряща и конъюнктивы нижнего века с основанием, направленным к маргинальному краю нижнего века, шириной от 5 до 10 мм в зависимости от степени выворота нижнего века пациента, выполняют послойное ушивание раны; далее выполняют поднятие наружного угла глаза путем выполнения разреза кожи по ресничному краю нижнего века, начиная от его середины кнаружи до наружного угла глаза, который продолжают горизонтально до проекции наружного края глазницы, нижний кожный лоскут отделяют от круговой мышцы глаза вдоль всего разреза высотой 8 мм, при этом обнажается наружная связка век, которую пересекают у места прикрепления к глазнице и подшивают к надкостнице глазницы выше соразмерного уровня здоровой стороны на 1-3 мм нерассасывающимися нитями, а образовавшийся дефект кожи ушивают косметическими швами.
Заявленное техническое решение поясняется Фиг.1 – Фиг.6.
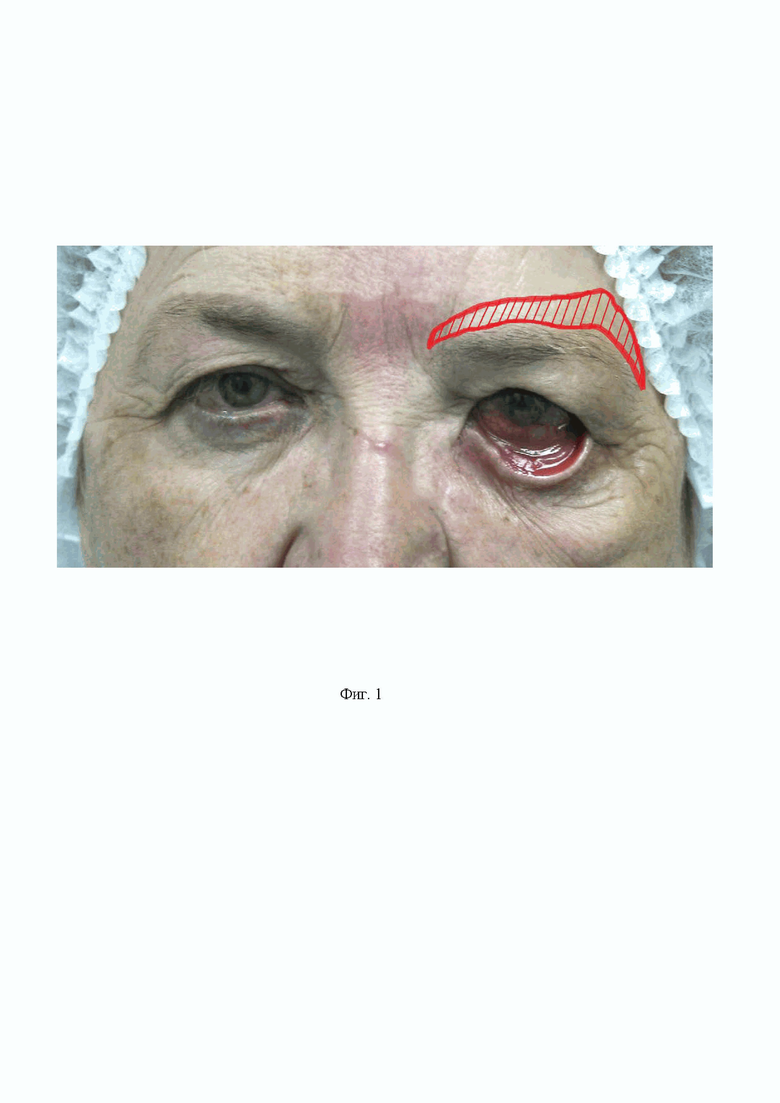
На Фиг. 1 показано поднятие брови с разрезом над бровью (Этап 1).
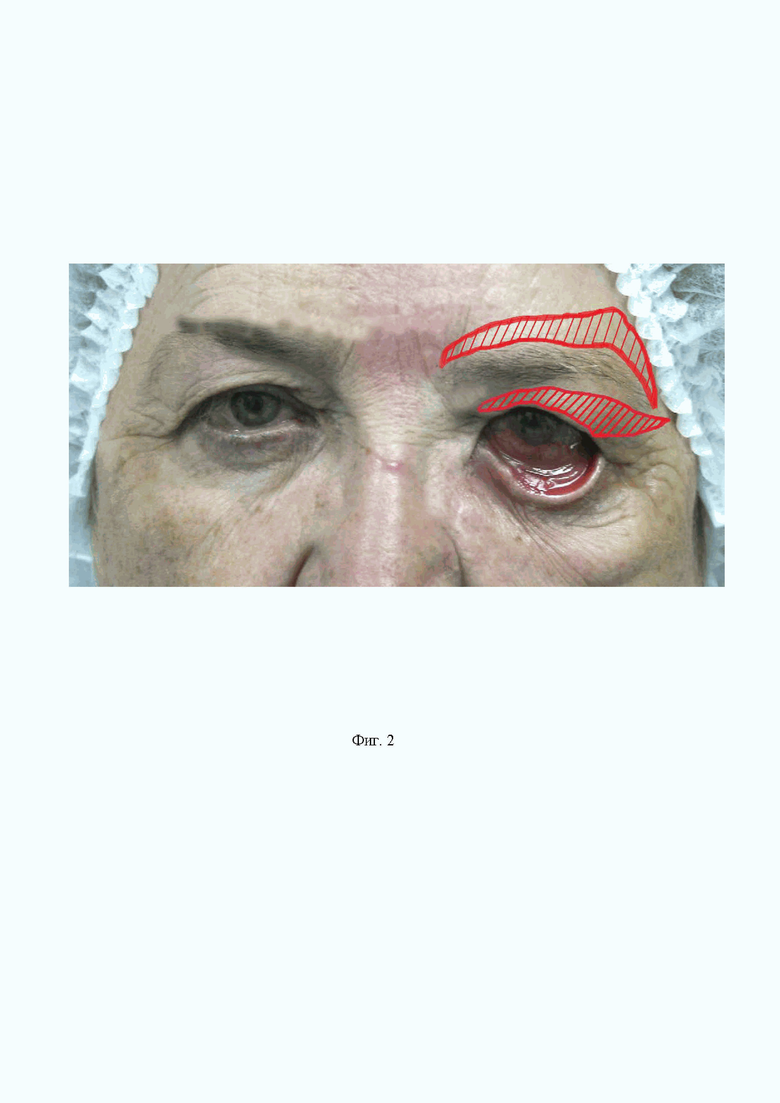
На Фиг. 2 показано удаление излишков кожи верхнего века (Этап 2).
На Фиг. 3 показана клиновидная резекция нижнего века (Этап 3).
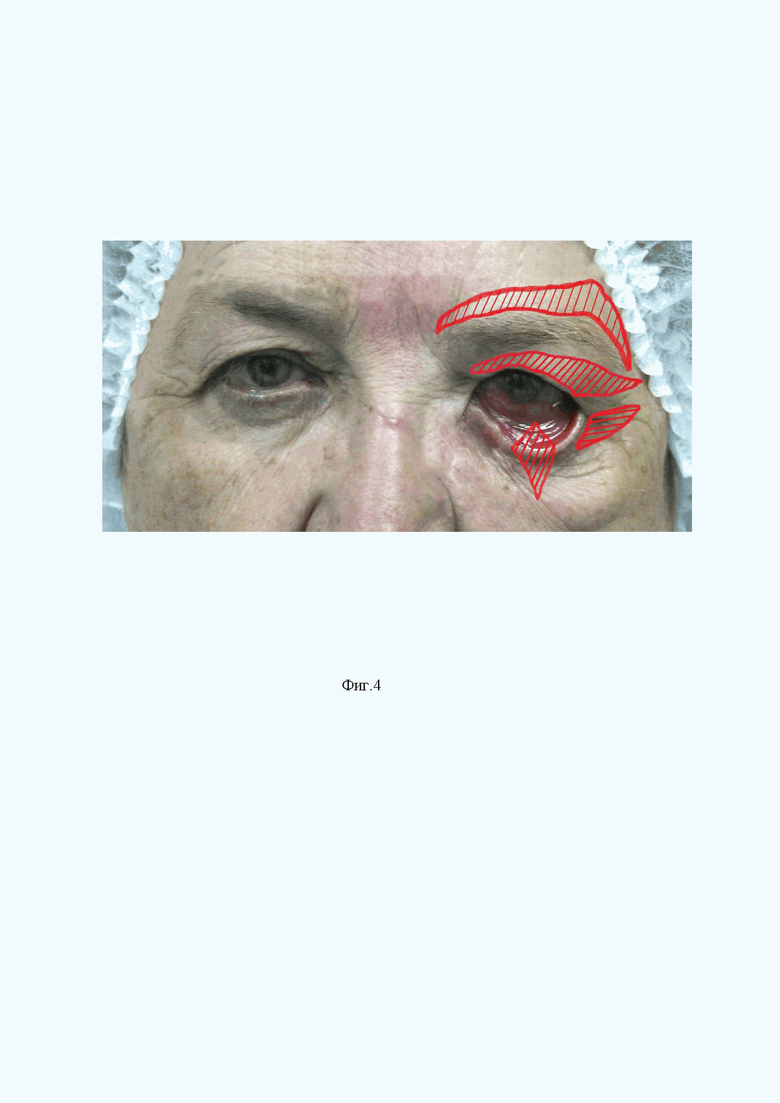
На Фиг. 4 показана подтяжка наружного угла глаза (кантопексия нижнего века) (Этап 4).
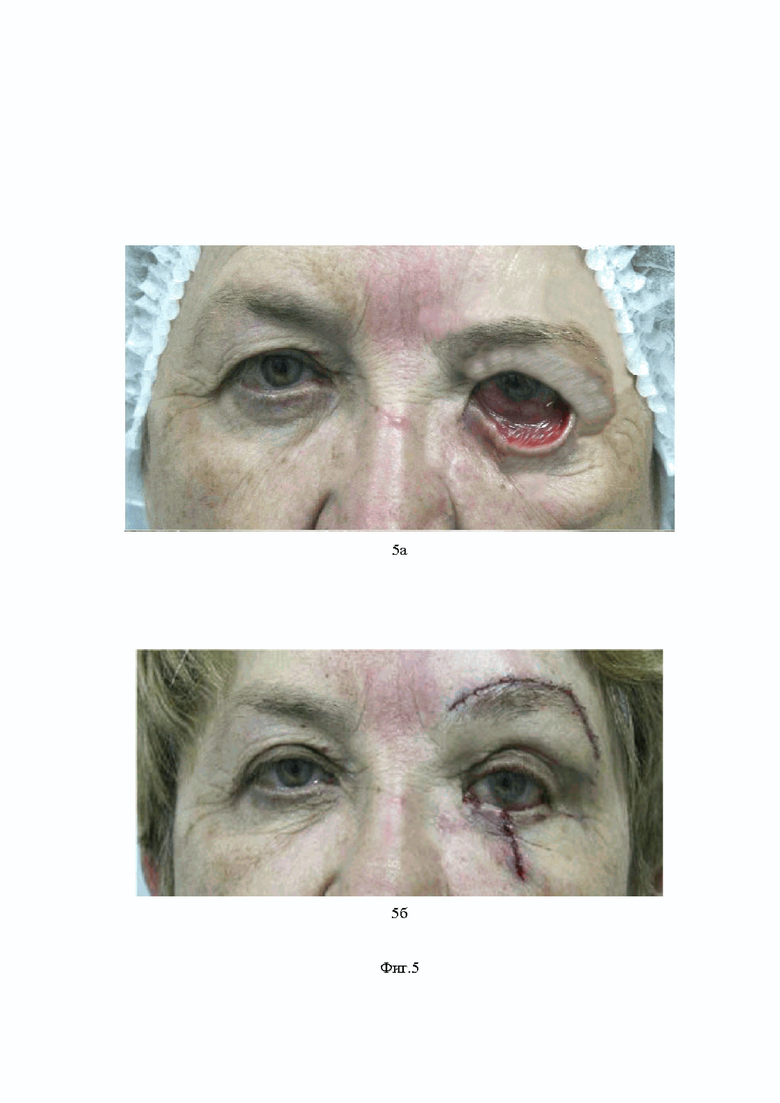
На Фиг. 5 представлено:
5а – фото пациента до операции,
5б – фото пациента после операции.
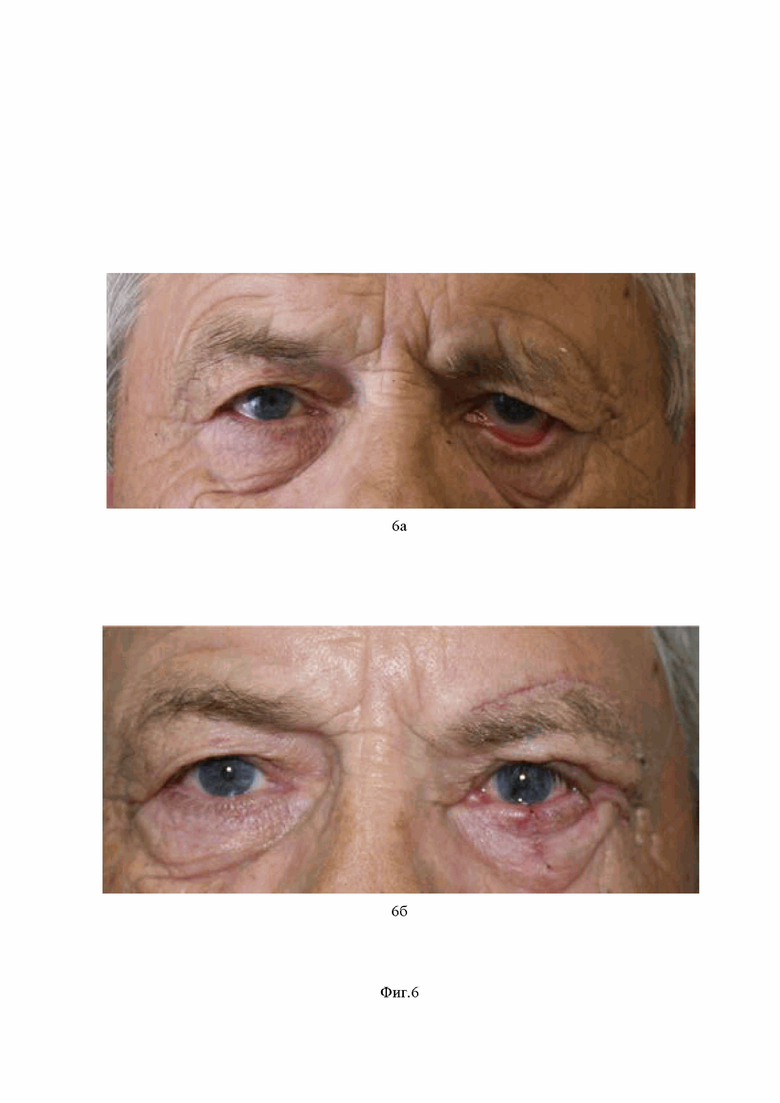
На Фиг. 6 представлено:
6а – фото пациента до операции,
6б – фото пациента после операции.
Заштрихованные области на фигурах означают удаляемые ткани.
Далее заявителем приведено описание заявленного технического решения в целом.
Заявленный способ заключается в целом в хирургической коррекции дефектов лица после повреждения лицевого нерва при хирургическом лечении опухолей головы, шеи, задней черепной ямки и внемозговых опухолей основания черепа, проявляющихся птозом бровей, лагофтальмом верхнего века и паралитическим выворотом нижнего века, приводящих к нарушению циркуляции слезной жидкости, и, как следствие, сухости глазного яблока, поражению роговицы, к ограничению полей зрения, значительному снижению зрительной функции и заметному косметическому дефекту, психологической травме. Заявленный хирургический способ заключается в одномоментном выполнении поднятия брови с разрезом над бровью, удаления излишков кожи верхнего века при их наличии, клиновидной резекции нижнего века при его вывороте и одновременной подтяжки наружного угла глаза путем подшивания к надкостнице края орбиты (кантопексия нижнего века).
Операция по заявленному способу основана в целом на известных как таковых методиках, применяемых в офтальмологии и эстетической хирургии, однако при совместном использовании с заявленной последовательностью действий обеспечивают возможность достигнуть неочевидных для специалиста технических результатов, что позволяет добиться быстрого функционального и эстетического эффекта при минимальном количестве хирургических вмешательств.
Далее заявителем приведена последовательность действий по заявленному способу.
Сначала проводят предварительный этап: проводят обработку кожи и слизистых антисептиками, разметку кожных разрезов и местную или общую анестезию.
Затем проводят операцию по четырем основным этапам.
Этап 1
Выполняют дугообразные сходящиеся разрезы кожи в надбровной области пораженной половины лица: нижний по краю волосистой части брови, верхний, отступя от нижнего разреза 1,5-2,0 см в зависимости от степени опущения, при этом ориентиром для ширины иссекаемого лоскута служит здоровая сторона лица. Лоскут кожи между разрезами иссекают. Образовавшийся дефект ушивают косметическими швами.
Результатом является поднятие брови.
Этап 2
Выполняют веретенообразный разрез кожи верхнего века по линии сгиба верхнего века, начиная с медиального угла глаза кнаружи до фронтальной проекции волосистой части брови. Излишек кожи иссекают с удалением излишков орбитальной жировой клетчатки. Образовавшийся дефект ушивают косметическими швами.
В результате устраняется нависание (птоз) верхнего века.
Этап 3
Выполняют сквозную клиновидную (кожа, хрящ и конъюнктива) резекцию нижнего века с основанием, направленным к маргинальному краю нижнего века, шириной от 5 до 10 мм в зависимости от степени выворота нижнего века. Рану послойно ушивают.
В результате устраняется выворот нижнего века.
Этап 4
Выполняют поднятие наружного угла глаза (кантопексию нижнего века) путем выполнения разреза кожи по ресничному краю нижнего века, начиная от его середины кнаружи (вертикального кожного разреза 3 этапа) до наружного угла глаза, продолженный горизонтально до проекции наружного края глазницы. Нижний кожный лоскут отделяют от круговой мышцы глаза (m.orbicularis oculi) вдоль всего разреза высотой 8 мм. При этом обнажается наружная связка век, которую пересекают у места прикрепления к глазнице и подшивают к надкостнице глазницы выше соразмерного уровня здоровой стороны на 1-3 мм (эффект гиперэлевации) нерассасывающимися нитями, например, 5-0. Образовавшийся дефект кожи ушивают косметическими швами.
В результате поднят наружный угол глаза.
Заявленная последовательность действий позволяет избежать чрезмерной травматизации тканей с восстановлением последствий стойкого долгосрочного паралича лицевой мускулатуры без привлечения дорогостоящей микрохирургической техники и квалифицированных узких специалистов в отличие от аналогов, что в совокупности позволяет значительно увеличить эффективность хирургического вмешательства и сделать его доступным для большего круга нуждающихся в общехирургических и онкологических стационарах, существенно сокращая стоимость лечения, сроки стационарного пребывания и реабилитации пациентов.
Таким образом, заявленное техническое решение обеспечивает возможность реализации всех поставленных целей и при этом обеспечивает дополнительно к ним существенное сокращение стоимости лечения и реабилитации.
Возможность достижения заявленных технических результатов подтверждается приведенными далее примерами конкретного осуществления в клинических условиях.
Пример 1. Проведение коррекции дефектов лица по заявленному способу пациентки А., 67 лет.
Пациентка А., 67 лет. Диагноз: С07. Рак левой околоушной слюнной железы.
Состояние после комплексного лечения (2014 г.): парез лицевого нерва слева, выворот нижнего века, трофическая язва роговицы левого глаза. Сопутствующая патология: ИБС, СН 3-4 ФК, состояние после АКШ, стентирования коронарных артерий. ХСН ФК 3. Высокий риск анестезии.
Коррекция дефектов лица выполнена под местной анестезией.
На Фиг. 5а представлена фотография пациентки до операции.
Операция проведена 29.06.2021 г.
Сначала проведен предварительный этап – обработка кожи и слизистых антисептиками, предварительная разметка кожных разрезов, затем проведена местная анестезия 0,25% раствором новокаина 50,0 мл.
Этап 1 (Фиг.1). Выполнены дугообразные сходящиеся разрезы кожи в надбровной области, нижний по краю волосистой части брови, верхний, отступя от нижнего разреза 2,0 см с созданием симметрии со здоровой стороной лица. Лоскут кожи между разрезами иссечен. Образовавшийся дефект ушит косметическими швами.
В результате бровь поднялась.
Этап 2 (Фиг.2). Выполнен веретеновидный разрез кожи верхнего века по линии сгиба верхнего века, начиная с медиального угла глаза кнаружи до фронтальной проекции волосистой части брови. Излишек кожи иссечен с удалением излишков орбитальной жировой клетчатки. Образовавшийся дефект ушит косметическими швами.
В результате устранено нависание (птоз) верхнего века.
Этап 3 (Фиг.3).
Выполнена клиновидная резекция нижнего века с основанием к маргинальному краю нижнего века и шириной до 10 мм. Рана послойно ушита.
В результате устранен выворот нижнего века.
Этап 4 (Фиг.4).
Выполнен разрез кожи по ресничному краю нижнего века, начиная от его середины кнаружи (вертикального кожного разреза 3 этапа) до наружного угла глаза, продолженный горизонтально до проекции наружного края глазницы. Нижний кожный лоскут отделен от круговой мышцы глаза вдоль всего разреза высотой 8 мм. Обнажена наружная связка век, последняя пересечена у места прикрепления к глазнице и подшита к надкостнице глазницы выше соразмерного уровня здоровой стороны на 1 мм нерассасывающимися нитями. Образовавшийся дефект кожи ушит косметическими швами.
В результате поднят наружный угол глаза.
В послеоперационном периоде без особенностей, выписана домой вечером этого дня. Заживление ран первичным натяжением, на 10 сутки швы сняты.
Через 2,5 месяца после операции отмечен выраженный эстетический и функциональный эффект: выворот века ликвидирован, трофическая язва роговицы регрессировала, слезотечение не отмечается. Состояние удовлетворительное. Пациентка активна. Субъективно отмечает значительное улучшение физического и психического самочувствия.
На Фиг. 5б представлено фото пациента после операции.
Пример 2. Проведение коррекции дефектов лица по заявленному способу пациента Б., 72 года.
Пациент Б., 72 года. Диагноз: С71. Менингиома задней черепной ямки слева.
Состояние после комплексного лечения (2017 г.): парез лицевого нерва слева, выворот нижнего века, трофическая язва роговицы левого глаза.
Коррекция дефектов лица выполнена под общей анестезией.
На Фиг. 6а представлена фотография пациента до операции.
Операция проведена 15.07.2020 г.
Сначала проведен предварительный этап – проведена общая анестезия, обработка кожи и слизистых антисептиками, предварительная разметка кожных разрезов.
Этап 1 (Фиг.1). Выполнены дугообразные сходящиеся разрезы кожи в надбровной области, нижний по краю волосистой части брови, верхний, отступя от нижнего разреза 1,5 см с созданием симметрии со здоровой стороной лица. Лоскут кожи между разрезами иссечен. Образовавшийся дефект ушит косметическими швами.
В результате бровь поднялась.
Этап 2 (Фиг.2). Выполнен веретеновидный разрез кожи верхнего века по линии сгиба верхнего века, начиная с медиального угла глаза кнаружи до фронтальной проекции волосистой части брови. Излишек кожи иссечен с удалением излишков орбитальной жировой клетчатки. Образовавшийся дефект ушит косметическими швами.
В результате устранено нависание (птоз) верхнего века.
Этап 3 (Фиг.3).
Выполнена клиновидная резекция нижнего века с основанием к маргинальному краю нижнего века и шириной до 5 мм. Рана послойно ушита.
В результате устранен выворот нижнего века.
Этап 4 (Фиг.4).
Выполнен разрез кожи по ресничному краю нижнего века, начиная от его середины кнаружи (вертикального кожного разреза 3 этапа) до наружного угла глаза, продолженный горизонтально до проекции наружного края глазницы. Нижний кожный лоскут отделен от круговой мышцы глаза вдоль всего разреза высотой 8 мм. Обнажена наружная связка век, последняя пересечена у места прикрепления к глазнице и подшита к надкостнице глазницы выше соразмерного уровня здоровой стороны на 3 мм нерассасывающимися нитями. Образовавшийся дефект кожи ушит косметическими швами.
В результате поднят наружный угол глаза.
В послеоперационном периоде без особенностей, выписан домой вечером этого дня. Заживление ран первичным натяжением, на 10 сутки швы сняты.
Через 3 месяца после операции отмечен выраженный эстетический и функциональный эффект: выворот века ликвидирован, трофическая язва роговицы регрессировала, слезотечение не отмечается. Состояние удовлетворительное. Пациент активен. Субъективно отмечает значительное улучшение физического и психического самочувствия.
На Фиг. 6б представлено фото пациента после операции.
При этом заявитель поясняет, что при неудовлетворительных функциональных и эстетических результатах коррекционных вмешательств из-за выраженности рубцового процесса, постлучевого фиброза после первичного вмешательства могут быть выполнены повторные коррекционные вмешательства заявленным способом вне зависимости от выраженности рубцового процесса, постлучевого фиброза.
Так, двум пациентам были выполнены вторичные и третичные коррегирующие вмешательства заявленным способом. При этом наблюдалось удовлетворительное состояние, пациенты были активны.
Таким образом, из выше изложенного можно сделать вывод, что заявителем достигнуты все поставленные цели и заявленные технические результаты, а именно:
1 – обеспечена возможность проведения коррекции последствий повреждения лицевого нерва (дефектов лица) на поздних этапах после окончания специализированного лечения (химиолучевая терапия) при наличии явлений рубцевания постлучевого фиброза и атрофии мимической мускулатуры с достижением удовлетворительных эстетических и функциональных результатов;
2 – обеспечена возможность малой травматичности оперативного вмешательства, которое может быть выполнено в условиях местной анестезии – у части пациентов с выраженной сопутствующей патологией коррекция последствий повреждения лицевого нерва выполнена в условиях местной анестезии с минимальной травматичностью без ущерба результатам;
3 – обеспечена возможность выполнения коррекции у пациентов после хирургического лечения опухолей задней черепной ямки, когда реиннервационные технологии не могут быть применены технически – у пациентов после хирургического лечения опухолей задней черепной ямки коррекции последствий повреждения лицевого нерва выполнена по заявленному способу, при этом возможности использования реиннервационных технологий не было;
4 – обеспечена возможность выполнения коррекции без использования дорогостоящего микрохирургического оборудования;
5 – обеспечена возможность выполнения коррекции без привлечения и подготовки узких специалистов, обладающих навыками неврального шва, микрохирургии, нейрохирургии – все пациенты были оперированы в общехирургическом стационаре;
6 – обеспечена возможность повторных коррекционных вмешательств вне зависимости от выраженности рубцового процесса, постлучевого фиброза – при неудовлетворительных функциональных и эстетических результатах коррекционных вмешательств из-за выраженности рубцового процесса, постлучевого фиброза после первичного вмешательства двум пациентам были выполнены вторичные и третичные коррегирующие вмешательства.
Основываясь на изложенном выше, представляется возможным сделать вывод о том, что заявленное техническое решение позволяет выйти на более высокий уровень качества оказания медицинской помощи.
Заявленное техническое решение соответствует условию патентоспособности «новизна», предъявляемому к изобретениям, так как из исследованного уровня техники не выявлены технические решения, обладающие заявленной совокупностью отличительных признаков, обеспечивающих достижение заявленных результатов.
Заявленное техническое решение удовлетворяет условию патентоспособности «изобретательский уровень», предъявляемому к изобретениям, поскольку из исследованного уровня техники заявителем не выявлены технические решения, имеющие признаки, совпадающие с отличительными признаками заявленного изобретения, и не установлена известность влияния отличительных признаков на указанный технический результат.
Заявленное техническое решение соответствует условию патентоспособности «промышленная применимость», предъявляемому к изобретениям, так как может быть осуществлено посредством применения стандартного оборудования и известных приемов.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ доступа к верхней челюсти и скулоорбитальному комплексу при хирургическом лечении опухолей | 2017 |
|
RU2677529C1 |
| Способ замещения сочетанных дефектов орбиты и области носа | 2021 |
|
RU2769627C1 |
| Способ коррекции возрастных изменений гравитационного характера мягких тканей периорбитальной области | 2020 |
|
RU2784999C1 |
| Способ хирургического лечения распространенных опухолей средней трети лицевого скелета, полости носа и околоносовых пазух | 2024 |
|
RU2835730C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ СРЕДНЕЙ ЗОНЫ ЛИЦА ПОСЛЕ РЕЗЕКЦИИ ИЛИ ТРАВМАТИЧЕСКОГО ПОВРЕЖДЕНИЯ | 2017 |
|
RU2663075C1 |
| СПОСОБ ПЛАСТИЧЕСКОГО ЗАМЕЩЕНИЯ СОЧЕТАННЫХ ДЕФЕКТОВ ОРБИТЫ И ГРАНИЧАЩИХ С НЕЙ АНАТОМИЧЕСКИХ ОБЛАСТЕЙ | 2014 |
|
RU2555110C1 |
| Способ одномоментного комплексного хирургического лечения мигрени и коррекции возрастных изменений лица | 2024 |
|
RU2835547C1 |
| Способ хирургического устранения птоза брови | 2023 |
|
RU2819518C1 |
| СПОСОБ СУБКУТАННОЙ АУТОФАСЦИАЛЬНО-МЫШЕЧНОЙ ПЛАСТИКИ С ВИСКА ПОЛНОГО ОБШИРНОГО СИМБЛЕФАРОНА | 2006 |
|
RU2329779C2 |
| Способ восстановления обширных дефектов мягких тканей средней зоны лица и нижнего века | 2020 |
|
RU2734720C1 |

Изобретение относится к медицине, а именно к онкологии, хирургии, пластической хирургии и офтальмологии. Проводят обработку кожи и слизистых антисептиками, разметку кожных разрезов, выполняют местную или общую анестезию; далее выполняют дугообразные сходящиеся разрезы кожи в надбровной области, при этом нижний разрез выполняют по краю волосистой части брови, а верхний разрез соответственно выполняют, отступя от нижнего разреза 1,5-2,0 см в зависимости от степени опущения брови у пациента. Причём ориентиром для определения ширины иссекаемого лоскута служит здоровая сторона лица. Затем лоскут кожи, образовавшийся между разрезами, иссекают, а образовавшийся дефект ушивают косметическими швами. Далее выполняют веретенообразный разрез кожи верхнего века по линии сгиба верхнего века, начиная от медиального угла глаза кнаружи до фронтальной проекции волосистой части брови соответственно, при этом излишек кожи иссекают с удалением излишков орбитальной жировой клетчатки, образовавшийся дефект ушивают косметическими швами. Затем выполняют сквозную клиновидную резекцию кожи, хряща и конъюнктивы нижнего века с основанием, направленным к маргинальному краю нижнего века, шириной от 5 до 10 мм в зависимости от степени выворота нижнего века пациента, выполняют послойное ушивание раны. Далее выполняют поднятие наружного угла глаза путем выполнения разреза кожи по ресничному краю нижнего века, начиная от его середины кнаружи до наружного угла глаза, который продолжают горизонтально до проекции наружного края глазницы, нижний кожный лоскут отделяют от круговой мышцы глаза вдоль всего разреза высотой 8 мм. При этом обнажается наружная связка век, которую пересекают у места прикрепления к глазнице и подшивают к надкостнице глазницы выше соразмерного уровня здоровой стороны на 1-3 мм нерассасывающимися нитями, а образовавшийся дефект кожи ушивают косметическими швами. Способ позволяет обеспечить возможность проведения коррекции последствий повреждения лицевого нерва на поздних этапах после окончания специализированного лечения (химиолучевая терапия) при наличии явлений рубцевания постлучевого фиброза и атрофии мимической мускулатуры с достижением удовлетворительных эстетических и функциональных результатов, обеспечить возможность малой травматичности оперативного вмешательства, которое может быть выполнено в условиях местной анестезии, выполнение коррекции у пациентов когда реиннервационные технологии не могут быть применены технически, без использования дорогостоящего микрохирургического оборудования, обеспечить возможность повторных коррекционных вмешательств вне зависимости от выраженности рубцового процесса, постлучевого фиброза. 2 пр., 6 ил.
Способ хирургической коррекции последствий повреждения лицевого нерва после радикальных операций у пациентов с опухолями головы, шеи, задней черепной ямки и внемозговыми опухолями основания черепа, заключающийся в том, что проводят обработку кожи и слизистых антисептиками, разметку кожных разрезов, выполняют местную или общую анестезию; далее выполняют дугообразные сходящиеся разрезы кожи в надбровной области, при этом нижний разрез выполняют по краю волосистой части брови, а верхний разрез соответственно выполняют, отступя от нижнего разреза 1,5-2,0 см в зависимости от степени опущения брови у пациента, причём ориентиром для определения ширины иссекаемого лоскута служит здоровая сторона лица, затем лоскут кожи, образовавшийся между разрезами, иссекают, а образовавшийся дефект ушивают косметическими швами; далее выполняют веретенообразный разрез кожи верхнего века по линии сгиба верхнего века, начиная от медиального угла глаза кнаружи до фронтальной проекции волосистой части брови соответственно, при этом излишек кожи иссекают с удалением излишков орбитальной жировой клетчатки, образовавшийся дефект ушивают косметическими швами; далее выполняют сквозную клиновидную резекцию кожи, хряща и конъюнктивы нижнего века с основанием, направленным к маргинальному краю нижнего века, шириной от 5 до 10 мм в зависимости от степени выворота нижнего века пациента, выполняют послойное ушивание раны; далее выполняют поднятие наружного угла глаза путем выполнения разреза кожи по ресничному краю нижнего века, начиная от его середины кнаружи до наружного угла глаза, который продолжают горизонтально до проекции наружного края глазницы, нижний кожный лоскут отделяют от круговой мышцы глаза вдоль всего разреза высотой 8 мм, при этом обнажается наружная связка век, которую пересекают у места прикрепления к глазнице и подшивают к надкостнице глазницы выше соразмерного уровня здоровой стороны на 1-3 мм нерассасывающимися нитями, а образовавшийся дефект кожи ушивают косметическими швами.
| Дефлегматор | 1931 |
|
SU27365A1 |
| СПОСОБ ПОДЪЕМА БРОВЕЙ ПРИ ЭНДОСКОПИЧЕСКОЙ ПОДТЯЖКЕ ЛОБНОЙ ЗОНЫ ЛИЦА | 2013 |
|
RU2543852C1 |
| СПОСОБ КОРРЕКЦИИ ПАРАЛИТИЧЕСКОГО ВЫВОРОТА НИЖНЕГО ВЕКА | 2013 |
|
RU2521352C1 |
| НЕРОБЕЕВ А.И | |||
| и др | |||
| Поражения лицевого нерва: о чем врач должен рассказать пациенту | |||
| Вестник Эстетической Медицины, 2013, Т | |||
| Способ гальванического снятия позолоты с серебряных изделий без заметного изменения их формы | 1923 |
|
SU12A1 |
| ПОЛЯКОВ А.П | |||
| и др | |||
| Статическая коррекция лица при повреждении лицевого нерва в клинике опухолей головы и шеи | |||
| Опухоли головы и | |||
Авторы
Даты
2021-12-30—Публикация
2021-09-28—Подача