ПЕРЕКРЕСТНАЯ ССЫЛКА НА РОДСТВЕННЫЕ ЗАЯВКИ
Настоящая заявка испрашивает преимущество или приоритет по предварительной патентной заявке США № 62/246,218, поданной 26 октября 2015 г., описание которой в полном объеме включено в настоящую заявку путем данной отсылки.
ОБЛАСТЬ ТЕХНИКИ, К КОТОРОЙ ОТНОСИТСЯ ИЗОБРЕТЕНИЕ
Настоящее изобретение относится к механическим устройствам и, в частности, к суставному имплантату, который обеспечивает как фиксацию, так и ирригацию рога мениска, чтобы лечить разрывы рогов мениска, предотвращать разрывы рогов мениска или дегенеративные разрывы мениска и предотвращать развитие или наступление остеоартритов сустава (дегенеративного заболевания) и восстанавливать сустав.
УРОВЕНЬ ТЕХНИКИ ИЗОБРЕТЕНИЯ
Настоящее изобретение затрагивает поврежденный или слабый мениск человека. Ослабленный мениск может приводить к остеоартриту (ОА). Хотя последующее описание сосредоточено на колене, оно равным образом применимо к различным другим суставам человека.
Общеизвестно, что главной причиной остеоартрита (ОА) колена является избыточная биомеханическая нагрузка (1)1. 1Следует отметить, что числа в скобках в данной заявке относятся к ссылкам, приведенным в конце настоящего описания. Упомянутая перегрузка может включать в себя неправильную ориентацию, предыдущую травму, ожирение или профессиональные риски, сочетающиеся с дегенерацией матрикса мениска (которая относится к ранней стадии ОА), что приводит к усталости, разрыву и конечному смещению (2). После того, как мениск теряет свою функцию распределения нагрузки, развивается потеря суставного хряща, приводящая к остеоартриту (3).
В общем, мениск является волокнисто-хрящевой структурой в форме серповидного отростка с обеих сторон коленного сустава. Аналогичные структуры находятся в большинстве суставов человека, например, лучезапястном, тазобедренном, акромиоклавикулярном суставе и плечевом суставе.
Фиг. 1 изображает базовую анатомию колена человека, включая мениск. Как показано на фиг. 1, мениск 110 состоит, в основном, из коллагена типа 1. Как показано, мениск содержит волокна, образующие полукруглые структуры. Он расширяется под действием сил сжатия, что увеличивает его площадь контакта. Это рассредоточивает нагрузку от кости и, в результате, он защищает суставной хрящ 150, который выстилает сустав. Хрящ представляет собой циркулярные волокна мениска, которые допускают рассеяние окружных напряжений и, в результате, защиту суставного хряща (4, 10, 11). После разрыва рога мениска, прикрепление мениска к большеберцовой кости разделяется, и он больше не может выдерживать давлением от кости.
Полагают, что дегенеративный разрыв мениска является, фактически, ранним признаком развитие остеоартрита (5, 6, 7, 8, 9). Кроме того, обнаружено, что максимальное контактное напряжение после разрыва рога мениска является таким же, как при полной медиальной менискэктомии (11). Поскольку, после разрыва рога, циркулярные волокна мениска разрушаются, это приводит к потере окружной прочности, конечной экструзии мениска и изменению биометрических свойств, что вызывает резкое изменение дегенеративных изменений в коленном суставе. Как известно, если мениск удаляют, остеоартрит имеет тенденцию развиваться с экспоненциально увеличивающейся скоростью, и даже после разрыва рога, у многих пациентов развивается запущенный артрит за 5-6 лет. Поэтому, лечение большинства разрывов рога мениска показано для предотвращения развития остеоартрита колена, а также для облегчения симптомов (12).
Для восстановления рога мениска применялись различные методы. Данные методы включают в себя, например, восстановление путем чрескостной фиксации, восстановление конфигурацией шва и фиксатором шовного материала (12, 13 Nicholas). Оптимальное местоположение фиксатора шовного материала еще не определено (12). Текущий клинический «общепринятый стандартный метод» является чрескостной фиксацией: метод восстановления транстибиальным вытяжением, использующий единственный транстибиальный костный туннель (13). В данном случае хирургические нити пропускают сквозь рог мениска и затем по костному туннелю, просверленному в центре заднего рога медиального мениска. Затем хирургические нити закрепляют сверху хирургической кнопкой на переднем медиальном крае большеберцовой кости. Пример данного метода представлен на видео, выложенном на YouTube, https:www.youtube.com/watch?v=3cHSL3j5868.
Предложен альтернативный транстибиальный метод, использующий два просверленных туннеля. Один сверлят через центр всего рога мениска, а второй сверлят сквозь прикрепление волокон рога (13).
Тем не менее, данные методы оказались трудоемкими и требовательными вследствие небольшой области, в которой требуется проводить направители сверления, сверла и хирургические нити. Более того, сверление, само по себе, в этой крошечной и уязвимой области вносит повреждения и, к тому же, не сохраняет целостности исходной анатомии. И, наконец, в настоящее время не имеется метода, который стимулирует восстановление тока крови в рог мениска, что очень важно для излечения, и сохранение биомеханических свойств коленного сустава.
Настоящее изобретение решает приведенные и другие проблемы, присущие современным методам.
Кроме того, имплантаты в соответствии с вариантами осуществления настоящего изобретения можно применять профилактически, чтобы предотвращать разрывы рога менисков и/или наступление или развитие остеоартрита.
СУЩНОСТЬ ИЗОБРЕТЕНИЯ
Представлены новые суставные имплантаты, системы доставки и соответствующие методы ввода. Их можно применять для лечения разрывов рога мениска, предотвращения разрывов рога мениска или дегенеративных разрывов мениска, предотвращения развития или наступления остеоартрита сустава (дегенеративного заболевания) и восстановления сустава. Имплантат можно также применять для восстановления и лечения разрывов ротаторной манжеты плеча, разрывы суставной губы и любых разрывов мягкой ткани, которые требуют крови из кости (к которой ткань фиксируется) для заживления. Таким образом, описан минимально инвазивный метод для (i) восстановления рога мениска, которое восстанавливает естественную анатомию без потребности в повреждающих транстибиальных сверленных отверстиях, а также (ii) обеспечения восстановления циркуляции тока крови и питательных элементов, способствующих заживлению, в рог мениска, и соответствующее новое имплантируемое устройство. Примерные имплантаты содержат фиксатор и шайбу или интегрированное штифтовое устройство, или имплантат типа фиксатора шовного материала, которые, каждый, выступают в кость под местом прикрепления рога мениска. Различные имплантаты содержат, каждый, микротрубки, которые дают возможность крови и питательным веществам протекать из внутренней области кости в рог мениска и мениск. Таким образом, имплантат функционирует как «система ирригации» мениска, которая эффективно реваскуляризирует мениск, что делает возможным его самозаживление (восстановление). По существу, новые имплантат и метод могут замедлять или даже прекращать развитие остеоартрита в колене посредством восстановления рога мениска и, затем, самого мениска. Это позволяет поддерживать рассеяние окружных напряжений и, в результате, защиту суставного хряща и предотвращения развития остеоартрита.
В одном варианте осуществления предложено устройство суставного имплантата, в котором обеспечена проушина, снабженная самофиксирующейся хирургической нитью. В одном варианте осуществления предложено устройство суставного имплантата, дополнительно содержащее по меньшей мере два витка резьбы на дистальном участке цилиндрического фиксатора, и причем проушина расположена на проксимальном участке цилиндрического фиксатора, проксимально относительно первого витка резьбы.
В одном варианте осуществления предложено устройство суставного имплантата, дополнительно содержащее два отверстия в проксимальной конце цилиндрического фиксатора, причем отверстия соединены с двумя внутренними каналами для транспортировки по меньшей мере одного из крови и питательных веществ из двух внутренних каналов через поверхность проксимального конца. В одном варианте осуществления предложено устройство суставного имплантата, в котором два отверстия в проксимальной конце цилиндрического фиксатора разнесены друг от друга так, что между ними образован угол 180 градусов на каждой стороне, и причем два внутренних канала разнесены друг от друга так, что между ними образован угол 180 градусов на каждой стороне.
В одном варианте осуществления предложено устройство суставного имплантата, дополнительно включающее вмещающие отверстия, расположенные на плоской проксимальной поверхности и выполненные с возможностью вмещения соответствующих выступающих стержней устройства введения.
В одном варианте осуществления предложено устройство суставного имплантата, содержащее три ряда боковых проходов, где каждый ряд проходов соответственно выходит в четыре равноудаленных друг от друга отверстия, расположенных в боковой поверхности фиксатора.
В одном варианте осуществления предложено устройство суставного имплантата, в котором каждый продольно проходящий внутренний канал имеет внутренний диаметр, составляющий 1 мм, и каждый боковой проход имеет внутренний диаметр 0,8 мм.
В одном варианте осуществления предложено устройство суставного имплантата, в котором каждое ребро имеет верхнюю поверхность, образующую поверхность с формой кольца, выступающую от внешней поверхности цилиндрического фиксатора имеющую уклон вниз, и причем плоскость поверхности с формой кольца выполнена с возможностью образования острого угла между указанной плоскостью и плоскостью перпендикулярной продольной оси цилиндрического фиксатора.
В одном варианте осуществления предложено устройство суставного имплантата, в котором ребра расположены вдоль большей части длины цилиндрического фиксатора, и причем одно или более отверстий, расположенных в боковой поверхности цилиндрического фиксатора, расположены проксимально относительно ребра, расположенного наиболее проксимально.
Один аспект настоящего изобретения относится к способу восстановления поврежденной или ослабленной мягкой ткани, при этом мягкая ткань зависит от притока крови и питательных веществ из находящейся поблизости кости, причем способ содержит этапы, на которых:
вводят устройство суставного имплантата в ослабленную мягкую ткань и в кость или в отверстие, просверленное в кости,
причем устройство суставного имплантата содержит набор трубок, проходящих от дистального конца к проксимальному концу, причем набор трубок выполнен с возможностью взятия крови и питательных веществ изнутри кости и их транспортировки из проксимального конца в ослабленную мягкую ткань.
КРАТКОЕ ОПИСАНИЕ ЧЕРТЕЖЕЙ:
Фиг. 1 - изображение базовой анатомии колена человека;
Фиг. 2A - внутренний вид рога мениска, MFC (медиальной артерии, огибающей бедренную кость) и медиального тибиального плато;
Фиг. 2B и 2C - поперечные виды колена, где фиг. 2B представляет разрывы рога мениска различных типов, и фиг. 2C изображает передний и задний рога, а также различные соседние связки;
Фиг. 3 - изображение примерного имплантируемого устройства, введенного на задний рог медиального мениска в соответствии с примерным вариантом осуществления настоящего изобретения;
Фиг. 4 - изображение врезаемого стержня примерного имплантата, показанного на фиг. 3, вводимого устройством доставки;
Фиг. 5 - изображение метода ввода врезаемого стержня таким образом, что изгиб направлен вперед;
Фиг. 6 и 7 - изображение примерной шайбы, продвигаемой вниз по стержню примерного устройства доставки, в соответствии с примерным вариантом осуществления настоящего изобретения;
Фиг. 8 и 10 - изображение метода посадки примерной шайбы, показанной на фиг. 6, на поверхность мениска и фиксации в примерном врезаемом стержне в соответствии с примерным вариантом осуществления настоящего изобретения;
Фиг. 9 и 11 - сквозные виды процесса, показанного на фиг. 8 и 10;
Фиг. 12-13C - детали и примерные размеры примерного врезаемого стержня и шайбы в соответствии с примерным вариантом осуществления настоящего изобретения;
Фиг. 14 - примерные ирригационные каналы внутри врезаемого стержня; примерные ирригационные каналы внутри соединения врезаемого стержня и шайбы;
Фиг. 17 и 18 - альтернативный вариант осуществления примерных ирригационных каналов и проходов внутри соединения врезаемого стержня и шайбы;
Фиг. 19 - изображение мениска коленного сустава и его различных составляющих;
Фиг. 20 - изображение примерного имплантируемого устройства, показанного на фиг. 15-16, установленного в мениск коленного сустава, с представлением области мениска, подлежащей ирригации;
Фиг. 21-23 - различные увеличенные виды примерного варианта осуществления штифта с широкой шляпкой (далее, штифт) в соответствии с примерным вариантом осуществления настоящего изобретения;
Фиг. 24 - изображение примерных проходов ирригационных каналов примерного варианта осуществления штифта, показанного на фиг. 21-23;
Фиг. 25 - примерное устройство, показанное на фиг. 21-23, введенное на заднем роге медиального мениска;
Фиг. 26-30 - изображение примерного прохода устройства доставки, используемой для его введения в соответствии с примерным вариантом осуществления настоящего изобретения;
Фиг. 31 - различные виды примерного варианта осуществления штифта, показанного на фиг. 21-23, установленного в мениск, с представлением внешнего контура устройства и различных ирригационных проходов;
Фиг. 32-33 - изображения примерных внутренних диаметров различных ирригационных проходов примерного варианта осуществления штифта, показанного на фиг. 21-23;
Фиг. 34 - изображение примерного варианта осуществления штифта, показанного на фиг. 21-23, зафиксированного в мениске, с представлением примерных ирригационных проходов;
Фиг. 35 - внешний вид примерного варианта осуществления штифта, показанного на фиг. 21-23, снабженного радиальными острыми выступами вдоль дистального участка стержня в соответствии с примерным вариантом осуществления настоящего изобретения;
Фиг. 36 и 37 - внешний вид двух альтернативных модификаций (отличающихся выпускными отверстиями по верху стержня) примерного варианта осуществления штифта, показанного на фиг. 22-26, снабженного гладким стержнем в соответствии с примерными вариантами осуществления настоящего изобретения;
Фиг. 38 - изображение примерных материалов и размеров каналов, при использовании технологии цельноформованного изготовления из PEEK (полиэфирэфиркетона) для примерного варианта осуществления штифта, показанного на фиг. 22-26;
Фиг. 39 - изображение примерных материалов и размеров каналов, при использовании технологии микролитья под давлением (микро-MIM) для примерного варианта осуществления штифта, показанного на фиг. 22-26;
Фиг. 40 - изображение примерных материалов и размеров каналов, при использовании технологии послойного синтеза для примерного варианта осуществления штифта, показанного на фиг. 21-23;
Фиг. 41 - изображение примерных материалов и размеров каналов, при использовании технологии обычной механической обработки для примерного варианта осуществления штифта, показанного на фиг. 21-23, изготавливаемого из титанового сплава;
Фиг. 42 - изображение примерных материалов и размеров каналов, при использовании технологии формования в виде множества деталей («формованных дисков») для примерного варианта осуществления штифта показанного на фиг. 21-23;
Фиг. 43 - изображение примерных материалов и размеров каналов, при использовании технологии лазерной резки листа («диски, вырезанные лазером») для примерного варианта осуществления штифта, показанного на фиг. 21-23;
Фиг. 44 - изображение примерных материалов и размеров каналов, при использовании технологии лазерной резки металлического листа для примерного варианта осуществления штифта, показанного на фиг. 21-23;
Фиг. 45 - изображение примерных материалов и размеров каналов, при использовании технологии изготовления из гофрированного металлического листа для примерного варианта осуществления штифта, показанного на фиг. 21-23;
Фиг. 46 - изображение примерных материалов и размеров каналов, при использовании технологии многопросветной экструзии для примерного варианта осуществления штифта, показанного на фиг. 21-23;
Фиг. 47 - изображение примерных материалов и размеров каналов, при использовании технологии однопросветной экструзии для примерного варианта осуществления штифта, показанного на фиг. 21-23;
Фиг. 48 - изображение фиксации примерного изогнутого штифтового устройства посредством введения под задним медиальным углом в соответствии с примерным вариантом осуществления настоящего изобретения;
Фиг. 49 - изображение фиксации примерного имплантата типа фиксатора шовного материала посредством введения с задней медиальной стороны в соответствии с примерным вариантом осуществления настоящего изобретения;
Фиг. 50 - изображение фиксации примерного имплантата с использованием анкера типа расширяемой оболочки, фиксирующей на месте, подобно стенному анкеру в соответствии с примерным вариантом осуществления настоящего изобретения;
Фиг. 51 - изображает детали примерного имплантата типа штифта в соответствии с примерным вариантом осуществления настоящего изобретения, который можно изготавливать с использованием технологии DMLS;
Фиг. 52 - представляет примерные исходные данные проектирования для изготовления по технологии DMLS примерного устройства, показанного на фиг. 51, в соответствии с примерным вариантом осуществления настоящего изобретения;
Фиг. 53 - изображение модификации имплантируемого устройства типа штифта, показанного на фиг. 51;
Фиг. 54 - изображение дополнительной модификации имплантируемого устройства типа штифта, показанного на фиг. 51, которое включает в себя фиксатор шовного материала на дистальном конце;
Фиг. 55 - изображение модификации имплантата типа штифта с фиксатором шовного материала, показанным на фиг. 54, где шовная проушина расположена проксимально на имплантате, в верхней части стержня;
Фиг. 56 - изображение дополнительной модификации имплантата типа штифта с фиксатором шовного материала, показанным на фиг. 54 и 55, где шовная проушина обеспечена на верхней части колпачка;
Фиг. 57 - изображение вариантов модификаций имплантата типа фиксатора шовного материала без колпачка;
Фиг. 58 и 59 - сквозные виды каналов в примерном устройстве типа штифта, показанном на фиг. 51 и 53;
Фиг. 60-62 - виды примерного моделирования размеров каналов и выпускных отверстий с целью оптимизации;
Фиг. 63 - изображение примерного капиллярного ложа типа «муравейника» для колпачка или «шайбы» примерного штифтового устройства в соответствии с примерным вариантом осуществления настоящего изобретения;
Фиг. 64 и 65 - изображение пяти примерных вариантов осуществления имплантата типа фиксатора шовного материала в соответствии с различными примерными вариантами осуществления настоящего изобретения, для облегчения иллюстрации, приведенные конфигурации обозначаются от A до E, где A обозначает крайнюю правую конфигурацию на фигурах, и E обозначает крайнюю левую конфигурацию;
Фиг. 66 - таблица, представляющая различные элементы каждой из конфигураций A-E;
Фиг. 67 - габаритные размеры внешних профилей конфигураций A-D на фиг. 64-65.
Фиг. 68 - габаритные размеры внешних профилей конфигурации E на фиг. 64-65.
Фиг. 69 - различные увеличенные виды конфигурации E;
Фиг. 70 - изображение стыковки с верхней частью каждой конфигурации на фиг. 64-65 с целью введения имплантируемого устройства в сустав человека в соответствии с примерным вариантом осуществления настоящего изобретения;
Фиг. 71 и 72 - продольные сечения каждой из конфигураций A-E;
Фиг. 73 и 74 - продольные сечения каждой из конфигураций A-E, взятые по вертикальной плоскости, повернутой на 90 градусов от вертикальной плоскости сечений на фиг. 71-72;
Фиг. 75 - различные горизонтальные сечения, взятые в различных точках вдоль соответствующих стержней конфигураций A-E, соответственно, и фиг. 76 представляет те же самые поперечные сечения на виде в перспективе, с участком стержня, остающимся дистально от каждого поперечного сечения, для удобства ориентации относительно места вдоль стержня, в котором взято поперечное сечение;
Фиг. 77 - поперечные сечения как на фиг. 76, но на виде спереди;
Фиг. 78 и 79 - изображение примерного имплантата типа фиксатора шовного материала, введенного в задний медиальный рог мениска примерного коленного сустава в соответствии с примерным вариантом осуществления настоящего изобретения;
Фиг. 80-82 - изображение примерного имплантата, показанного на фиг. 78-79, на видах с вертикальным местным разрезом, при разных увеличениях и с разных направлений;
Фиг. 83-86 - изображение примерного имплантата, показанного на фиг. 79-80 на сквозном виде в состоянии установки в коленном суставе человека, при разных увеличениях;
Фиг. 87 - таблица, представляющая диагностическую шкалу Келлгрена и Лоуренса для остеоартрита; и
Фиг. 88 - таблица, перечисляющая МРТ характеристики остеоартрита.
ПОДРОБНОЕ ОПИСАНИЕ ИЗОБРЕТЕНИЯ
Настоящее изобретение относится к поврежденному или ослабленному мениску человека. Ослабленный мениск может приводить к остеоартриту (OA). Хотя последующее описание сосредоточено на колене, оно равным образом применимо к лечению различных других суставов человека, например, но без ограничения, разрывам ротаторной манжеты плеча, разрывам суставной губы и любым разрывам мягкой ткани, которые нуждаются в крови из кости (к которой данная ткань фиксируется) для заживления.
В примерных вариантах осуществления настоящего изобретения, для излечения разрывов рога мениска, предотвращения разрывов рога мениска или дегенеративных разрывов мениска и предотвращения развития или наступления остеоартрита сустава (дегенеративного заболевания) и восстановления сустава могут применяться различные новые методы, различные новые имплантируемые устройства и системы доставки.
В примерных вариантах осуществления настоящего изобретения, новые имплантаты и соответствующие методы (i) содержат минимально инвазивный метод восстановления рога мениска, который восстанавливает естественную анатомию без потребности в повреждающих сверленных отверстиях, и (ii) обеспечивают восстановление циркуляции тока крови и питательных элементов, способствующих заживлению, в рог мениска.
Важные недавние медицинские данные доказывают, что разрывы рога мениска ведут к деструктивному циклу развития артрита коленного сустава. Миллионы людей страдают остеоартритом с постепенным наступлением, показываемым только трудно уловимыми ранними данными МРТ и рентгеновских исследований. Большинство таких пациентов не имеют явных разрывов рога мениска, и характерная причина OA часто никогда не определяется. Автор настоящего изобретения полагает, что пациенты с незаметно наступающим остеоартритом коленного сустава имеют дисфункцию интерстициальной ткани или повреждение рога мениска, но без разрыва. Рог мениска, подобно корням дерева, обеспечивает мостик для прохода питательных веществ между самим мениском и сердцевиной костного мозга и обеспечивающим питание материалом, производимом в нем. Костный мозг производит все факторы, стимулирующие заживление и поддержки мениска. Нарушение нормального функционирования данного мостика вследствие ослабления васкуляризации сквозь рог (например, из-за закупоривания) ведет к дегенерации сустава подобно тому, как заболевание корней приводит к вырождению дерева.
Поэтому, третья и, возможно, наиболее важная цель настоящего изобретения состоит в замедлении или прекращении развития остеоартрита в коленном суставе посредством восстановления рога мениска. Это обеспечивает возможность поддержки рассеяния окружных нагрузок мениском и, в результате, защиты суставного хряща и предотвращения развития остеоартрита.
Автор настоящего изобретения убежден в том, что пациентам с ранними и трудноуловимыми признаками остеоартрита, которые можно диагностировать рентгеновскими и МРТ исследованиями, были бы полезны дополнительная подпитка и заживление рога мениска, так как это остановило бы развитие остеоартрита. Это ограничило бы в значительной мере заболеваемость населения, а также резко уменьшило бы потребность в будущих тотальных эндопротезированиях коленного сустава. Последнее, в свою очередь, предотвратило бы многие медицинские осложнения (в том числе, со смертельным исходом), а также сэкономило миллиардные долларовые затраты. Имплантат и метод по настоящему изобретению могут обеспечить требуемое восстановление. Нижеописанные фиг. 88 и 89, соответственно представляют примерные рентгеновские и МРТ диагностические критерии для раннего обнаружения признаков остеоартрита, которые можно применять для определения, когда следует имплантировать устройство в соответствии с различными примерными вариантами осуществления настоящего изобретения, чтобы пресечь деградацию мениска и, следовательно, остановит наступление остеоартрита.
Примерные имплантируемые устройства
A. Имплантируемое устройство типа врезаемого стержня и шайбы
Примерный первый вариант осуществления имплантируемого устройства в соответствии с настоящим изобретением показан на различных видах на фиг. 3-18 и 20. Примерный имплантат включает в себя две части, известные как «фиксатор» или «врезаемый стержень» и «шайба» или «ползунок». Устройство доставки сначала закрепляют к фиксатору, при этом шайбу или ползунок располагают на верхнем участке стержня устройства доставки. Дополнительно обеспечивают сдвижную рукоятку, которая затем служит для сдвига шайбы вниз по устройству доставки и в окончательное положение с охватом фиксатора. После того как фиксатор и шайба закреплены к кости пациента, устройство доставки и подвижную рукоятку можно снять.
Сначала приведено описание примерного варианта осуществления имплантируемого устройства в соответствии с настоящим изобретением, которое закрепляет мениск в назначенном месте, а также создает проход (или, фактически, множество проходов) для протекания крови и питательных веществ изнутри кости в мениск. Фиг. 3 изображает примерное имплантируемое устройство, введенное в задний рог медиального мениска в соответствии с примерным вариантом осуществления настоящего изобретения. В примере, показанном на фиг. 3, устройство находится приблизительно на 2 мм выше поверхности мениска, однако, в других примерных вариантах осуществления, некоторые из которых описаны ниже, устройство не обязательно должно сколько-нибудь выступать вверх и может находиться, фактически, на уровне с окружающей тканью или может находиться немного ниже поверхности окружающей ткани, с втягиванием вниз вместе с собой некоторой части мениска, как должно быть описано ниже.
Фиг. 4 изображает врезаемый стержень или центральный стержень примерного имплантата, показанного на фиг. 3, вводимого устройством доставки. В данном примерном варианте осуществления существуют два компонента примерного имплантируемого устройства, известного как «врезаемый стержень» или «центральный стержень» и «шайбу», которая надета на центральный врезаемый стержень и обеспечивает средство для распространения крови и питательных веществ, которые доставляются устройством, и которые проходят вверх по центральному стержню. В примерных вариантах осуществления настоящего изобретения центральный стержень можно сначала ввести в мениск, и, после закрепления, на него можно насадить и защелкнуть на месте шайбу, как должно быть описано в последующем. Таким образом, фиг. 4 изображает начальный этап применения устройства доставки для введения центрального стержня или врезаемого стержня.
Фиг. 5 показывает, что врезаемый стержень можно ввести так, что изгиб стержня обращен к переднему участку коленного сустава или мениска. Это облегчает введение, так как изогнутый имплантат можно доставлять в мениск с передним доступом, и после этого, при вдавливании на место. В общем, можно применить другие варианты доступа, описанные ниже, например, заднемедиальный порт, при этом кривая дистального участка имплантата может быть медиальной или передней медиальной. Следует отметить, что не рекомендуется, чтобы кривая дистального конца была задней.
Фиг. 6 и 7 изображает примерную шайбу, продвигаемую вниз по такому же устройства доставки, используемому для введения врезаемого стержня (как показано на фиг. 4 и 5), которую можно затем продвинуть вниз и зафиксировать на месте вокруг оконечности врезаемого стержня, как показано. Следует отметить, что фиг. 6 является изображением мениска и окружающих структур в коленном суставе человека, являющихся непрозрачными, так что на виде можно наблюдать только участок имплантируемого устройства, которое еще выступает над мениском, и фиг. 7 является сквозной визуализацией тех же самых структур, чтобы обеспечить возможность ориентации позиции, в которой врезаемый стержень находится в своем окончательном положении.
Поэтому фиг. 8 показывает шайбу, установленную на поверхность мениска и зафиксированную во врезаемом стержне, и, как отмечено выше, хотя данное конкретное представление изображает шайбу, немного возвышающуюся над мениском; она может быть установлена, фактически, на уровне с мениском или даже немного ниже поверхности мениска и окружающих тканей.
Аналогично, фиг. 9 является сквозным изображением шайбы, установленной и зафиксированной во врезаемом стержне.
Фиг. 10 и 11 показывают шайбу и врезаемый стержень в их окончательном положении после того, как устройство доставки убирают.
Фиг. 12 представляет примерные элементы примерного имплантируемого устройства в соответствии с примерным вариантом осуществления настоящего изобретения. Здесь изображены шайба 1, врезаемый стержень 2, фиксирующий стыковочный элемент 3, отверстия 4 для тока крови, микротрубки 5 и отверстия на дистальном конце врезаемого стержня для поступления крови и питательных веществ изнутри кости и движения вверх.
Фиг. 13, 1ЗА, 13B и 13C показывают примерные габаритные размеры имплантата для показанного примерного устройства. Данные размеры приведены в миллиметрах. Фиг. 13A-13C являются увеличениями детальных изображений с правой стороны фиг. 13. На фиг. 13A, например, можно видеть внешний диаметр 7,5 мм шайбы, 6-мм диаметр окружности, вписанной в шайбу, и радиус кривизны 2,5 мм одного лепестка.
Фиг. 14 представляет различные компоненты врезаемого стержня или центрального стержня, а именно, впускные отверстия 1, отверстия 2 для прохода в шайбу и каналы 3. Каналы находятся внутри стержня и показаны в правой части фиг. 14, а также на фиг. 15A. Следует отметить, что отверстия 2 для прохода в шайбу подают кровь и питательные вещества, которые поступают вверх по центральному стержню, горизонтально, чтобы они могли распространяться в сеть каналов шайбы, которые показаны дальше. Таким образом, на фиг. 15 можно видеть шайбу, зафиксированную на месте сверху врезаемого стержня, а также видеть, как отверстия 2 для прохода в шайбу подают кровь и питательные вещества горизонтально в проходы внутри шайбы, и данные проходы горизонтально соединены с внешними отверстиями, а также нисходящими проходами, которые продолжаются вдоль различных небольших цилиндрических стержней, которые выступают вниз от нижней поверхности шайбы. Следует отметить, что отверстия для прохода в шайбу из стержня могут выходить либо в отдельные горизонтальные каналы в верхней части шайбы, либо, в качестве альтернативы, в центральный диск типа внутреннего объема, подобно колпачку для распределения потока, и данный колпачок, в свою очередь, связан с каждым из вертикальных проходов, обеспеченных в шайбе, как показано. Возможны оба варианта осуществления.
Фиг. 16 является полным видом соединения шайбы и врезаемого стержня.
Фиг. 17 и 18 являются детальными видами ирригационных проходов крови и питательных веществ вверх из губчатого вещества кости в центральный диск или центральную распределительную систему шайбы, и на фиг. 18 показано, как поток из центра шайбы продолжается по сети трубок и портов доступа, обеспеченных в шайбе. Как показано на фиг. 18, поток не ограничен быть ненаправленным; а стрелки представлены всего лишь для иллюстрации проходов.
Фиг. 19 изображает различные участки мениска. Следует понимать, что область, подлежащая орошению, является, по существу, всем рогом мениска и продолжается до сосудистого участка мениска.
Фиг. 20 является всего лишь копией фиг. 15 с областями, подлежащими ирригации, заштрихованными вручную подобно эскизу от руки. Белый или верхний участок является рогом мениска, и желтый или нижний участок является костью. Следует отметить, что белой разделительной линии между кортикальным слоем кости и рогом мениска не существует. Таким образом, как показано, существует некоторая нечеткая переходная зона, и две ткани могут переплетаться. Следовательно, именно в данный переходный слой выходят самые нижние ирригационные источники.
B. Имплантируемое устройство типа интегрального штифта
Фиг. 21-23 являются различными увеличенными видами примерного варианта осуществления штифта в соответствии с примерным вариантом осуществления настоящего изобретения. В этом отношении, на фиг. 21 можно видеть следующие элементы примерного варианта осуществления штифта. В первую очередь следует отметить, что штифтовой вариант осуществления несколько отличается от вышеописанных соединенных врезаемого стержня и шайбы. В варианте осуществления, показанном на фиг. 21-23, все выпускные отверстия обеспечены внутри «распределительного колпачка» с относительно большим диаметром (по сравнению с центральным фиксирующим стержнем), обеспеченном в верхней части или на проксимальном конце устройства, а также имеется множество рядов выпускных отверстий на стержне несколько ниже начала распределительного колпачка на проксимальном конце примерного устройства. Таким образом, на фиг. 21 показаны окружные выпускные отверстия 1, которые являются выпускными отверстиями, которые обеспечены в множество рядов, расположенных вверх и вниз по участку колпачка устройства. На данной фигуре можно также видеть острые выступы 2, которые служат для фиксации устройства в мениске, на верхнем участке, то есть устройство обеспечивает фиксацию как на дистальном конце посредством острого дистального конца фиксатора, так и на проксимальном конце посредством острых выступов 2. Можно также видеть направленные вниз выпускные отверстия 3, которые являются выпускными отверстиями, обеспеченными на нижней стороне конструкции колпачка, и радиальные выпускные отверстия 4, которые, как отмечено, являются выпускными отверстиями на проксимальном участке самого стержня. И, наконец, можно также видеть радиальные острые выступы 5, которые фиксируют примерное имплантируемое устройство в кости, когда устройство впрессовано в нее. Следует отметить, что, вследствие наличия угла между радиальными острыми выступами и стержнем, острые выступы очень легко продвинуть вниз, но, после того, как они сдвинуты вниз, они не позволяют легко вытянуть устройство. Таким образом, острые выступы действуют подобно храповику. И, наконец, на наконечнике или дистальном конце примерного устройства имеются отверстия для поступления крови и питательных веществ.
Фиг. 22 является прямым видом спереди устройства, показанного на фиг. 21, и элементы, разумеется, являются такими же. Фиг. 23 представляет примерные размеры примерного устройство, показанного на фиг. 21 и 22. Фиг. 24 изображает только внутренние ирригационные или проточные проходы для жидкости, обеспеченные внутри примерного устройства, показанного на фиг. 21-23.
Как показано на фиг. 23, примерное устройство может иметь общую длину 14,5 мм, с внешним диаметром 2,3 мм центрального стержня или «врезаемого стержня», при этом в устройстве имеются фиксирующие ребра с внешним диаметром 2,6 мм. Изгиб врезаемого стержня может создавать показанное 3,6-мм поперечное смещение врезаемого стержня, и острые выступы, обеспеченные на нижней стороне колпачка могут иметь размер 0,65 мм. Колпачок может иметь габаритный диаметр 8,0 мм и может иметь толщину 1,6 мм, куполообразную верхнюю поверхность и боковые поверхности, которые имеют коническую форму, как и нижняя сторона, чтобы облегчать плавные переходы, когда устройство вжимают в мягкую ткань, при этом, как показано, прямых линий или совершенно плоских поверхностей нет ни по вертикали, ни по горизонтали. Следует отметить, что все приведенные здесь размеры любого примерного варианта осуществления являются только иллюстративными, и совсем не ограничивающими. Размеры можно свободно изменять как в большую, так и в меньшую сторону, соответственно данной анатомической области, пациенту или тому и другому. В общем, следует понимать, что коэффициенты формы, зависимости между размерами элементов и общие формы примерных устройств будут сохраняться.
Фиг. 25-30 изображают примерный проход устройства доставки, используемый для введения примерного устройства в соответствии с примерным вариантом осуществления настоящего изобретения. Как показано на фиг. 25, устройство вводят в задний рог медиального мениска, и его окончательное положение может быть на уровне с рогом мениска (под суставной поверхностью), или устройство может быть несколько «заглублено» ниже поверхности рога. Следовательно, изображения показывают последние этапы введения примерного устройства, перед окончательным положением. Последующие изображения, относящиеся к варианту осуществления типа фиксатора шовного материала, показывают имплантат в его окончательном неподвижном положении, в отличие от фиг. 25-31, которые представляют различные стадии введения, а не окончательное место неподвижной установки имплантата.
Фиг. 26 и 27 показывают угол 60° или меньше, который можно использовать для введения устройства в пациента, по существу, с передним доступом, и, следовательно, фиг. 26 и 27 показывают устройство, продвигающееся по ходу доставки по мере того, как его вводят.
Фиг. 28 и 29 являются сквозными изображениями тех же случаев, которые изображены на фиг. 26 и 27.
Фиг. 30 изображает устройство, почти полностью введенное в мениск, при этом, как отмечено, оно должно находиться, под конец, либо на уровне, либо с небольшим «заглублением» относительно поверхности мениска, при этом дистальный конец стержня или врезаемого стержня направлен внутрь, как описано выше в связи с первым примерным вариантом осуществления «врезаемый стержень и шайба».
Фиг. 31 представляет различные виды примерного варианта осуществления типа штифта, показанного на фиг. 21-23, установленного в мениск, с изображением как внешнего контура устройства на сквозном виде, так и различных ирригационных проходов.
Фиг. 32 и 33 показывают примерные внутренние диаметры данных ирригационных проходов примерного варианта осуществления штифта, показанного на фиг. 21-23. Можно видеть четыре разных используемых диаметра, а именно, ирригационный проход от дистального конца стержня или врезаемого стержня 1, который имеет диаметр 0,35 мм, горизонтально проходящие проходы, которые проходят от центра стержня через распределительный колпачок к краю и, тем самым, питают окружные выпускные отверстия 1, показанные на фиг. 21. Следует отметить, что окружные выпускные отверстия 1, обеспеченные в данном примерном варианте осуществления, имеют три разных размера, на самом нижнем уровне окружные выпускные отверстия диаметром 0,30 мм - 2, на среднем уровне 0,35 мм - 3 и на верхнем уровне 0,2 мм - 4. Данная схема дает «основную вертикальную трубку» 1, которая питает различные горизонтальные «локальные распределительные трубки» 2, 3 и 4, чтобы получать максимальный поток, и диаметр каждой горизонтальной трубки становится немного уже по мере смещения вверх, к проксимальному концу имплантируемого устройства (т.е. верхнему уровню конструкции «распределительного колпачка»). Это сохраняет высокое давление на самых удаленных выпускных отверстиях, подобно тому, как в бытовых системах водоснабжения смеситель в ванной имеет диаметр подводящей линии меньший, чем на кухне или в помещении для стирки, и все такие выпускные патрубки имеют диаметр меньше, чем вертикальная подводящая линия, которая снабжает всех их.
Как также видно на фиг. 32, представляющей горизонтальное сечение по одному из слоев, каждому из упомянутых окружных выпускных отверстий назначен один проход вертикального стержня, и в данном примерном варианте осуществления имеется восемь упомянутых вертикальных проходов, питающих, каждый, по три окружных выпускных отверстия, в общей сложности, 24 окружных выпускных отверстия, равномерно обеспеченных по периферии распределительного колпачка, как показано.
Фиг. 33 изображает направленные вниз выпускные отверстия (обозначенные позицией 3 на фиг. 21 и 22), а также показывает радиальные выпускные отверстия (обозначенные позицией 4 на фиг. 21 и 22) и изменения диаметров направленных вниз выпускных отверстий по мере смещения вверх на нижней стороне распределительного колпачка примерного устройства. На фиг. 33 можно видеть максимальный диаметр 0,35 мм, принадлежащий вертикальному стержню 1, радиальные выпускные отверстия, имеющие меньший диаметр 0,20 мм -2, и выпускные отверстия, обеспеченные в нижней поверхности колпачка, а именно, направленные вниз выпускные отверстия, выполненные с тремя размерами, уменьшающимися по мере вертикального смещения. Поэтому, можно видеть самый нижний уровень направленных вниз выпускных отверстий 3 с диаметром 0,3 мм, средний уровень 4 с 0,25 мм и верхний ряд 5 направленных вниз выпускных отверстий с диаметром 0,20 мм, который равен диаметру радиальных выпускных отверстий.
Фиг. 34 показывает примерный вариант осуществления штифта показанного на фиг. 21-23, установленного на одном уровне в мениске, с изображением примерных ирригационных проходов снаружи каждого из радиальных выпускных отверстий, направленных вниз выпускных отверстий и окружных выпускных отверстий, соответственно. Как описано выше в связи с фиг. 20, белый или верхний участок является рогом мениска, а желтый или нижний участок является костью.
Фиг. 35 является внешним видом примерного варианта осуществления штифта, показанного на фиг. 21. По существу, это такой же вид, как на фиг. 21, но с немного другой стороны.
Фиг. 36 и 37 представляют две модификации варианта осуществления, которые не имеют радиальных острых выступов ранее описанного варианта осуществления, а также отличаются диаметрами различных выпускных отверстий. На фиг. 36 показан один ряд радиальных выпускных отверстий, и на фиг. 37 показано множество рядов радиальных выпускных отверстий, имеющих меньший диаметр каждый.
Примерные методы изготовления
Фиг. 38 изображает примерные материалы и размеры каналов, при использовании технологии цельноформованного изготовления из PEEK (полиэфирэфиркетона) для примерного варианта осуществления штифта, показанного на фиг. 21-23. Преимущества PEEK состоят в том, что технологический процесс является понятным и управляемым. Для данного варианта осуществления можно создать каналы с расчетным размером 0,5 мм. Фиг. 39 изображает примерные размеры каналов, при использовании технологии микролитья под давлением (микро-MIM) для примерного варианта осуществления штифта, показанного на фиг. 21-23. Микро-MIM имеет преимущество низкой стоимости, когда изготавливают много деталей.
Описанные далее фиг. 40-47 представляют различные примерные технологии изготовления, которые можно применять для изготовления примерного имплантируемого устройства типа штифта. Каждая технология изготовления представлена вместе с расчетным размером каналов, которые могут быть созданы с ее применением, а также с преимуществами и проблемами применения такой технологии изготовления.
Фиг. 40 изображает примерные материалы и размеры каналов, при использовании технологии послойного синтеза для примерного варианта осуществления штифта, показанного на фиг. 21 -23.
Расчетный размер каналов
∅0,10 мм (ограничен в настоящее время размером частиц и ∅ лазерного пучка)
Преимущества
Свобода выбора проектных решений
Ti6AI4v и кобальтохромовый сплав имеются в наличии. Полиэфиркетон (РЕК) в будущем
Быстрый цикл разработки-изготовления
Технология движется в данном направлении
http://3dmicroprint.com/products
Проблемы
Допуск на материалы
Фиг. 41 изображает примерные материалы и размеры каналов, при использовании технологии общепринятой стандартной механической обработки для примерного варианта осуществления штифта, показанного на фиг. 21-23, изготавливаемого из титанового сплава.
Расчетный размер каналов
∅0,4 мм Ti6AI4v
Преимущества
Понятность процесса
Проблемы
Сложно максимально увеличить число каналов, при увеличенных диаметрах каналов.
Возможность изгиба врезаемого стержня может быть серьезной проблемой.
Удаление заусенцев/стружки из выпускных каналов.
Высокая стоимость
Может потребоваться конструкция из двух деталей
Фиг. 42 изображает примерные материалы и размеры каналов, при использовании технологии формования в виде множества деталей («формованных дисков») для примерного варианта осуществления штифта показанного на фиг. 21-23.
Расчетный размер каналов
0,1 мм (полностью цилиндрические)
0,05 мм (в форме полумесяцев)
Преимущества
Возможность очень небольших каналов
Низкая стоимость
Не требуется удалять материал изнутри
Проблемы
Сборка
Скрепление штифтами
Формованные защелкивающиеся замки
и т.д.
Фиг. 43 изображает примерные материалы и размеры каналов, при использовании технологии лазерной резки листа («диски, вырезанные лазером») для примерного варианта осуществления штифта, показанного на фиг. 21-23.
Расчетный размер каналов
0,1 мм
Преимущества
Возможность очень небольших каналов
Возможна низкая стоимость
Не требуется удалять материал изнутри
Проблемы
Сборка, способ
Сварка
Склеивание
Запрессовка штифтов вдоль стержня
Фиг. 44 изображает примерные материалы и размеры каналов, при использовании технологии лазерной резки металлического листа для примерного варианта осуществления штифта, показанного на фиг. 21-23.
Расчетный размер каналов
0,1 мм
Преимущества
Максимальное использование пространства для протекания жидкости
Каналы могут быть более «изгибаемыми», чем гофрированный лист
Проблемы
Сборка
По всей вероятности, трудно изгибать
Возможно, должен быть прямым, чтобы предотвращать коробление
Фиг. 45 изображает примерные материалы и размеры каналов, при использовании технологии изготовления из гофрированного металлического листа для примерного варианта осуществления штифта, показанного на фиг. 21-23.
Расчетный размер каналов
0,4 мм
Преимущества
Максимальное использование пространства для протекания жидкости
Проблемы
Новый технологический процесс
Сборка из множества деталей
Невозможно изгибать, каналы будут начинаться в основании стержня
Фиг. 46 изображает примерные материалы и размеры каналов, при использовании технологии многопросветной экструзии для примерного варианта осуществления штифта, показанного на фиг. 21-23.
Расчетный размер каналов
0,10 мм (расчетный)
Преимущества
Низкая стоимость при массовом производстве
Воспроизводимость
Проблемы
Сборка, совмещение верха с шайбой
Фиг. 47 изображает примерные материалы и размеры каналов, при использовании технологии однопросветной экструзии для примерного варианта осуществления штифта, показанного на фиг. 21-23.
Расчетный размер каналов
0,10 мм (расчетный)
Преимущества
Низкая стоимость при массовом производстве
Воспроизводимость
Проблемы
Сборка, совмещение верха с шайбой
В нижеприведенной таблице сведена информация, представленная выше по каждому из примерных способов, которые можно применить для изготовления примерного имплантируемого устройства в соответствии с вариантами осуществления настоящего изобретения.
С. Особенности фиксации
Фиг. 48-58 изображают различные альтернативы и особенности конструкции для фиксации примерных имплантируемых устройств в соответствии с примерными вариантами осуществления настоящего изобретения. Таким образом, фиг. 48 изображает, как штифтовой имплантат и изогнутый стержень могут быть зафиксированы в примерных вариантах осуществления настоящего изобретения. Как описано выше, для фиксации имплантата на месте можно использовать окружные ребра, действующие подобно храповику. Следует также отметить, что, после введения, имплантат изгибается в медиальном направлении. Разумеется, в зависимости от доступа, который может применить данный хирург для введения примерного имплантата, имплантат может изгибаться в переднем направлении или в переднемедиальном направлении, как может быть наиболее подходящим в данном исполнении. Возможными доступами являются передний, а также предпочтительный пост-медиальный, как описано ниже. Следует отметить, что, в общем, нежелательно, чтобы имплантат изгибался в заднем направлении.
Аналогично, фиг. 49 иллюстрирует фиксацию примерного имплантата типа фиксатора шовного материала. Имплантат может быть прямолинейным, как показано на фиг. 49, или, в качестве альтернативы, он может вкручиваться в мениск, как подробно описано ниже.
Фиг. 50 представляет альтернативный механизм фиксации, то есть, расширяющуюся оболочку. Данный примерный фиксирующий элемент работает на принципе протеза аортального клапана, а также подобно забиванию стеновых анкеров, применяемых в строительных областях. Данное свойство можно получить покрытием примерного имплантата металлической оболочкой, и именно данная металлическая оболочка будет раздвигаться и фиксироваться, как показано. Таким образом, примерный имплантат, показанный на любой из фиг. 34-36, может иметь такое обеспеченное на нем покрытие, по своему характеру, металлический внешний слой, и, в таком случае, когда слой расширяется, имплантат фиксируется на месте.
Фиг. 51 изображает детали примерного имплантата типа штифта в соответствии с примерным вариантом осуществления настоящего изобретения, который может быть изготовлен с использованием технологии DMLS. Следует отметить, что прямое лазерное спекание материалов (DMLS) является метод изготовления послойным синтезом, который использует волоконный лазер на Yb (иттербии), наводимый в слой порошкового металла, с автоматической наводкой лазера в точки в пространстве, определяемые 3-мерной моделью, и расплавлением или, точнее, сваркой материала для создания твердой конструкции. Технология DMLS разработана компанией EOS, Мюнхен, Германия. Как показано на фиг. 51, примерный имплантат может быть изготовлен, например, из титана 1 и может включать в себя острые выступы 2, обеспеченные на его нижней поверхности, чтобы втягивать мениск в отверстие. Как отмечалось, имплантат можно изготавливать с использованием технологии DMLS 3, и его основной метод фиксации может состоять в использовании радиального зацепа 4, описанного для различных вышеприведенных примерных имплантов.
Фиг. 52 представляет примерные исходные данные проектирования для изготовления по технологии DMLS примерного устройства, показанного на фиг. 51, в соответствии с примерным вариантом осуществления настоящего изобретения. Как показано, упомянутые исходные данные проектирования включают в себя выпускные отверстия 1 «готического» стиля; диаметры отверстий, минимум, 0,05 мм, чтобы обеспечить допуск 2 на материалы; минимальную толщину 0,100 мм стенок 3, и плоский верх 4. Причина, по которой требуются выпускные отверстия готического стиля, заключается в том, что технология DMLS не может создавать идеальные окружности потому, что данная технология добавляет слои материала в ходе серии последовательных проходов; при этом верхние слои должны опираться на что-то, чтобы они могли выступать наружу и внутрь, но они не могут составлять идеальную окружность потому, что для множества участков окружности будет никакой опоры. По тем же причинам, верх не может быть абсолютно прямолинейным, так как центру не на что будет опираться потому, что во многих случаях снизу ничего нет. Путем изготовления верха столообразной формы можно эффективно выносить за край центральные участки поверх более периферических участков.
Фиг. 53 иллюстрирует включение всех конструктивных идей в примерный титановый вариант осуществления. Как показано на фиг. 53, а также на фиг. 51, конструкция может быть реализована в титане 1. Конструкция может быть также снабжена острыми выступами для втягивания мениска, как описано выше 2, фиксирующим элементом будет радиальный зацеп 3, и показанные выпускные отверстия, как радиальные выпускные отверстия, так и направленные вниз окружные выпускные отверстия могут быть выполнены, как показано, в готическом стиле. Кроме того, диаметры в целом должны составлять, минимум, 0,5 мм, и минимальная толщина стенок может составлять 0,1 мм. И, наконец, верх может быть столообразной формы. При применении всех приведенных особенностей, вполне осуществимо изготовление примерного имплантата по изобретению с использованием технологии DMLS.
Фиг. 54-56 изображает введение дополнительного элемента, а именно фиксатора шовного материала, в примерный вариант осуществления штифта, показанный на фиг. 53. Таким образом, сначала следует решить, где должна располагаться шовная проушина для такого фиксатора шовного материала? Каждая из фиг. 54-56 показывает одно возможное местоположение для шовной проушины. Таким образом, фиг. 54 показывает, что шовная проушина, через которую проводят хирургическую нить, должна располагаться на дистальном конце имплантата, и хирургическая нить может проходить по просвету во врезаемом стержне и затем завязываться сбоку в мениске, как показано слева и справа от верха имплантата на фиг. 54. Поэтому, как показано на фиг. 54, хирургическая нить проходит через шовную проушину на дистальном конце и проходит по просвету во врезаемом стержне для привязывания мениска. Аналогично, фиг. 55 показывает расположение шовной проушины наверху врезаемого стержня или центрального стержня, и хирургическая нить проходит вверх по сторонам для завязывания, чтобы привязывать мениск, как показано на левом изображении на фиг. 55.
Третье альтернативное решение, показанное на фиг. 56, состоит в обеспечении шовной проушины наверху имплантата, чтобы привязывать мениск и просто проводить хирургическую нить через шовную проушину. Однако, следует отметить, что, в данном случае, хирургическая нить выполняет только свою функцию привязывания на самом верху примерного имплантата. Следовательно, расположение, показанное на фиг. 54, является предпочтительным, так как оно обеспечивает максимально прочное закрепление. Еще более предпочтительным будет фиксатор шовного материала, который не требует узлов. Такой примерный вариант осуществления представлен ниже в связи с фиг. 64-86. Концепция представлена на описанной далее фиг. 57.
D. Фиксатор шовного материала с ирригацией
Фиг. 57 представляет альтернативный тип имплантируемого устройства по изобретению, а именно, имплантат типа фиксатора шовного материала, который добавляет ирригационную сеть или систему каналов или выпускных отверстий на проксимальном участке фиксатора. Данный фиксатор может быть впрессовываемым вариантом, показанным слева на фиг. 57, или, например, снабженным резьбой, вкручиваемым вариантом, показанным справа на фиг. 57. Следует отметить, что имплантат с фиксатором шовного материала без «распределительного» колпачка на проксимальном конце может быть часто более универсален для других применений, например, ротаторной манжеты плеча и других суставов. Таким образом, данный фиксатор без «распределительного» колпачка, с дополнительной фиксацией, обеспечиваемой посредством безузловой хирургической нити, можно применять для любого приживления мягкой ткани к кости, при этом заживление зависит от тока крови из кости в мягкую ткань, чтобы стимулировать заживление. Например, любого сухожилия, такого, как ротаторная манжета плеча, коленная чашечка, ахиллово сухожилие, сухожилие четырехглавой мышцы, сухожилие трехглавой мышцы или, например, такой хрящ, как суставная губа в плечевом и тазобедренном суставе, мениск и т.п.
Кроме того, ирригация, обеспечиваемая таким имплантатом (а также другими вариантами осуществления, описанными выше) посредством их ирригационных систем, может быть очень полезна при процедурах микрофрактурирования, когда, вместо прокалывания отверстий, имплантат с ирригационной системой по изобретению можно врезать в область обнаженной кости, которая лишилась суставного хряща, например, мыщелка бедренной кости, таранной кости, головки бедра. Таким образом, ирригация посредством устройств по изобретению будет стимулироваться ударным воздействием имплантации и происходит непрерывно.
E. Оптимизация размера каналов и количества каналов.
Фиг. 58-63 иллюстрирует примерное моделирование каналов и оптимизацию диаметра каналов в зависимости от общего диаметра канала.
Для удобства ссылок фиг. 58 и 59 еще раз иллюстрируют примерное штифтовое устройство, показанное на фиг. 53. Однако, на фиг. 58 и 59 внимание обращается на сеть вертикальных каналов, горизонтальных каналов и выпускных отверстий. Показан также острый выступ, обеспеченный на нижней стороне колпачка для того, чтобы втягивать мениск, как описано выше.
Фиг. 60 и 61 предназначены для иллюстрации того, как оптимизировать размер канала и выпускного отверстия. Фиг. 60 иллюстрирует модель, которую можно использовать для вычисления потока в примерном варианте осуществления, в котором диаметры выпускных отверстий в колпачке равны одной четвертой от диаметра вертикальных каналов, проходящих вверх в центральном стержне или врезаемом стержне. Как можно видеть на фиг. 61, при допущении таких измерений, поток по вертикальному центральному каналу, приблизительно, в 3 раза больше, чем поток через горизонтальное выпускное отверстие, составляющее одну четвертую диаметра.
Фиг. 61 и 62 иллюстрируют, с использованием данной информации, на фиг. 62, зависимость скорости потока от размера каналов (диаметры каналов приведены в миллиметрах). Как можно видеть на фиг. 62, скорость потока непосредственно связана с размером каналов, и суммарный поток через выпускные отверстия действительно максимально увеличивается при наличии меньшего числа каналов относительно большого диаметра, как показано в нижней строке таблицы, представленной на фиг. 62. Фиг. 61 показывает относительные диаметры сосудистых структур у людей, и здесь замечено, что капилляры, в которых происходит фактическая диффузия у млекопитающих, имеют диаметр около 8 микрометров. Поэтому, если требуется имитировать данный естественный процесс, чтобы вызвать диффузию крови и питательных веществ в окружающий рог мениска и сосудистую ткань мениска, оптимальным будет «капиллярное ложе». Это показано на фиг. 63.
Фиг. 63 изображает структуру поверхности типа «муравейника», которую можно использовать в качестве окружных выпускных отверстий в примерном имплантируемом устройстве в соответствии с примерными вариантами осуществления настоящего изобретения. Следует отметить, что, в дополнение к моделированию капиллярного ложа, как показано на фигуре, крупная текстура стимулирует рост кости и переслаивание, улучшающее фиксацию. В примерном варианте осуществления данной структуры поверхности типа «муравейника», канавки, соединяющие выпускные отверстия могут быть глубиной 30 микрометров и длиной 50 микрометров. Разумеется, при необходимости, возможны другие размеры, а приведенные размеры являются всего лишь примерными.
F. Детали примерного имплантата типа фиксатора шовного материала
Как замечено выше в связи с фиг. 57, в примерных вариантах осуществления настоящего изобретения имплантат можно фиксировать в суставе наподобие фиксатора шовного материала, при дополнительном обеспечении всех ирригационных функций, описанных выше в связи с имплантируемым устройством типа штифта. Таким образом, данный вариант осуществления будет иметь двойную фиксацию посредством как хирургической нити, так и острого конца. Описанные далее фиг. 64-86 изображают данный примерный вариант осуществления с его многочисленными возможными изменениями.
Таким образом, фиг. 64 и 65 изображают пять примерных вариантов осуществления имплантата типа фиксатора шовного материала в соответствии с различными примерными вариантами осуществления настоящего изобретения. Фиг. 64 является твердотельным представлением, и фиг. 65 является представлением внешним контуров пяти примерных вариантов осуществления.
Фиг. 66 является таблицей, представляющей различные элементы каждой из примерных конфигураций A-E, изображенных на фиг. 64-65. Следует отметить, что, на фиг. 64 и 65, конфигурация A является крайней слева, и конфигурация E является крайней справа на каждой фигуре. Как можно видеть на фиг. 66, конфигурация A не имеет проксимальных выпускных отверстий, т.е. выпускных отверстий на ее верхнем участке. Это объясняется тем, что, как видно на фиг. 64 и в каждой из конфигураций B, C, D и E, устройство введения или стыковочный элемент устройства введения, показанный на фиг. 70 ниже, выступает (как в конструкции цилиндрической люминесцентной лампы), посредством двух стерженьков, в два соответствующих вмещающих отверстия в верхней части каждой из конфигураций A-E на фиг. 64 и 65.
Однако, в конфигурации A, отверстия для вмещения двух выступающих стерженьков стыковочного элемента устройства введения, показанного на фиг. 70, ни с чем не соединяются. С другой стороны, в остальных конфигурациях, показанных на фиг. 64 и 65, конфигурациях B-E, отверстия для вмещения стерженьков стыковочного элемента устройства введения сами соединяются с внутренними ирригационными каналами в имплантируемом устройстве, которые опускаются на всем протяжении до дистального конца примерного имплантата. Таким образом, в конфигурациях В-E, вмещающие отверстия для введения служат также в качестве выпускных устройств в верхней части устройства, тогда как, в конфигурации A, вмещающие отверстия просто заканчиваются, и выпускные устройства в верхней части имплантируемого устройства отсутствуют. На фиг. 64 и 65 заметно также, что конфигурация E, являющаяся единственным устройством, снабженным резьбой и поэтому предназначенная для вкручивания на место в суставе, например, мениске коленного сустава, дополнительно имеет углубленные участки, которые ориентированы с поворотом на 90° от вмещающих отверстий под стерженьки стыковочного элемента устройства введения. Данные углубления позволяет уложить хирургическую нить, проведенную через шовную проушину на проксимальном участке резьбы, с заглублением относительно внешнего диаметра стержня имплантата. Следует отметить, что в данной конфигурации, в отличие от конфигураций A-D, поскольку конфигурация A снабжена резьбой и предназначена для введения посредством вкручивания в пациента, то шовную проушину для фиксатора шовного материала нельзя размещать на дистальном участке подобно тому, как в других конфигурациях, которые впрессовывают в заданное место. Причина состоит в том, что хирургическая нить, проведенная вокруг внешнего участка резьбы, через шовную проушину и снова вверх по внешнему участку резьбы с другой стороны устройства, скорее всего, не останется на месте и будет закручиваться по всему имплантату, следовательно, потеряет свое натяжение и не решит задачи закрепления.
Фиг. 67 и 68, соответственно, показывают примерные (неограничивающие) габаритные размеры внешнего профиля двух типов примерных имплантатов, являющихся, с одной стороны, на фиг. 67, конфигурациями А, В, С и D и, с другой стороны, на фиг. 68, конфигурацией E. В конфигурациях A-D на фиг, 67, габаритная длина равна 18 мм, и внешний диаметр проксимальной верхней части равен 4 мм. Ребра выступают на 0,3 мм от наименьшего диаметра стержня, который равен 3 мм, как показано. Верхняя поверхность ребер не плоская, а наклонена вниз под углом 70 градусов к вертикали, как показано (30 градусов к горизонтали). Нижний участок имплантата, на котором отсутствуют выпускные отверстия, составляет 12 мм. Фиг. 68 изображает конфигурацию E, которая содержит снабженный резьбой стержень для вкручивания в ткань, в противоположность вдавливанию или впрессовыванию. Размеры данной конфигурации похожи, но она имеет немного большую габаритную длину 20 мм. Центральной стержень данной конфигурации имеет внешний диаметр 3,0 мм, и, на внешней кромке резьбы, диаметр равен 5,0 мм. Как в предыдущем примере, наконечник или дистальный участок, на котором отсутствуют выпускные отверстия, составляет 12 мм. Однако, дополнительные 2 мм на проксимальном участке позволяют поместить шовную проушину, которую больше невозможно разместить на дистальном конце, чтобы избежать запутывания или закручивания резьбой, когда имплантат вкручивают в ткань. Как показано на фиг. 68, нижний 3,5-мм оконечный участок начинает сужаться, чтобы допускать легкое введение в ткань пациента.
Фиг. 69 представляет множество увеличенных видов примерного имплантата конфигурации E. Здесь, на левом изображении можно четко видеть два вмещающих отверстия для стерженьков стыковочного элемента устройства введения и канавки под углом 90° градусов к данным стерженькам (или точнее, к линии, на которой располагаются упомянутые два вмещающих отверстия). Канавки для хирургической нити продолжаются от колпачка имплантата вниз в дистальном направлении до места немного выше первой нитки резьбы. Сравнение фиг. 64 с фиг. 69 показывает, что конструкция конфигурации E имеет более длинный проксимальный участок для вмещения шовной проушины, чем конфигурации A, B, C и D, в которых ребра начинаются ближе к верху устройства, чем резьба в конфигурации E.
Правое изображение на фиг. 69 является видом всего устройства, а в середине приведен вид сверху.
Как вкратце упоминалось выше, фиг. 70 представляет детали примерного стыковочного элемента устройства введения, который можно использовать с каждой из конфигураций A-E, показанных на фиг. 64 и 65. В верхней части двух видов на фиг. 70 имеет цилиндрическое устройство, которое может держать или захватывать врач или другой медицинский специалист. Из нижней поверхности упомянутого цилиндра выступают два стерженька. Два стерженька выполнены с возможностью вставки в вмещающих отверстия, обеспеченных в каждой из верхних частей конфигураций A-E. Когда стерженьки цилиндрической рукоятки вставлены во вмещающие отверстия наверху имплантируемого устройства пользователь может вжимать или впрессовывать, или вкручивать, по обстоятельствам, имплантируемое устройство в сустав пациента. Стерженьки могут, например, иметь внешний диаметр, равный внутреннему диаметру ответных вмещающих отверстий на примерном имплантате, и данный диаметр может быть, например, 0,9 мм. Кроме того, два стерженька устройства введения могут быть разнесены на большее расстояние, чем промежуток между двумя вмещающими отверстиями, например, таким образом, что два стерженька нуждаются в небольшом сгибании, чтобы войти во вмещающие отверстия, с созданием фрикционной посадки. Как отмечено выше, конфигурация A является единственной конфигурацией, которая не имеет данных двух вмещающих отверстий для введения, выполняющих «двойную функцию» В конфигурациях B-E данные вмещающие отверстия соединены с ирригационной сетью, проходящей продольно и горизонтально в имплантируемое устройство, и поэтому служат дополнительными выпускными отверстиями наверху устройства, доставляющего кровь и питательные вещества в мениск, который окружает имплантат. Следует отметить, что точное положение примерного имплантата внутри мениска коленного сустава человека является предметом фиг. 78-86 и описано в связи с ними.
Фиг. 71 и 72 - продольные сечения каждой из конфигураций A-E.
Фиг. 73 изображает те же пять конфигураций с использованием отличающегося набора (A, B, C, D). В данном случае плоскости продольных сечений повернуты на 90° относительно плоскости продольных сечений на фиг. 71 и 72.
Фиг. 75 представляет различные горизонтальные сечения, взятые в различных местах вдоль соответствующий стержней конфигураций A-E, соответственно. Фиг. 76 представляет те же поперечные сечения на виде в перспективе с остающимся участком стержня, который находится дистально (т.е. ниже) от каждого поперечного сечения для облегчения ориентации относительно места вдоль стержня, в котором взято поперечное сечение. Аналогично, фиг. 77 дает такие же 3-мерные изображения для тех же самых поперечных сечений, как на фиг. 76, на виде спереди.
Фиг. 78-79 изображают примерный имплантат с фиксатором шовного материала такого типа одной из вышеописанных конфигураций A-E, введенной в примерный мениск коленного сустава, в соответствии с примерным вариантом осуществления настоящего изобретения. Имплантат введен в задний рог медиального мениска, как описано выше. Как можно видеть на фиг. 78 и 79, колпачок имплантата находится на уровне или немного ниже поверхности окружающей ткани и поэтому никак не будет мешать коленному суставу. На фиг. 79 можно также видеть, что законцовки фиксатора шовного материала будут возникать, как показано, после того, как устройство окончательно имплантируют и закрепляют на месте, но до отрезания. Таким образом, следует отметить, что, в примерных вариантах осуществления настоящего изобретения, при применении имплантируемого устройства с фиксатором шовного материала, хирургическую нить втягивают в засверленное отверстие с мениском. После того, как хирургическую нить осмотрят и проверят на предмет стабильности, хирургическую нить отрезают на уровне с поверхностью. Таким образом, законцовки, показанные на фиг. 79, будут отрезаны заподлицо после того, как хирург подтвердит стабильность имплантата.
Аналогично, фиг. 80-82 изображают примерный имплантат, показанный на фиг. 78 и 79 на видах с продольным местным разрезом, где имплантируемое устройство можно видеть введенное в кость. Изображенный имплантат имеет в данном примерном случае конфигурацию D. Проксимальный участок имплантата, как показано, находится на уровне окружающей ткани. В качестве альтернативы, он может быть немного «заглублен» ниже поверхности. В данном контексте отмечается, что имплантат трудно заглубить слишком далеко из-за ограниченного места в просверленном отверстии (если только кость не является размягченной и болезненной). Как можно также видеть на приведенных фигурах, пользователь сначала засверлит отверстие, в которое следует помещать имплантат, и на фигуре данное отверстие показано продолжающимся немного дистально за дистальный конец имплантата, в общем, больше на приблизительно 1 или 2 миллиметров, но его можно сделать достаточно длинным, чтобы также точно соответствовать имплантату. Таким образом, в примерных вариантах осуществления настоящего изобретения, отверстие не обязательно должно быть таким глубоким, как показано. Следует также отметить, что, при восстановлении рога мениска, для доступа необходимо создать заднемедиальный порт.
На фиг. 82 можно отчетливо видеть, что участок мениска с правой стороны от имплантата, как показано на фигуре, втянут в отверстие, когда имплантат введен целиком. Можно также видеть завязку фиксатора шовного материала, выступающую около внешней стороны ребер в случае примерного устройства и вверх по верхней части. В данной конфигурации, когда кровь и питательные вещества поступают в отверстия дистального конца имплантируемого устройства, проходят вверх по внутренним каналам и из боковых выпускных отверстий, а также выпускных отверстий на верхней части устройства, с подачей, тем самым, питательных веществ в участок мениска, который втянут в отверстие, а также в другие участки мениска, расположенные поблизости, и достижением, тем самым, функции по изобретению: регенерации и заживления мениска и, тем самым, предотвращения любых дальнейших осложнений, например, наступления остеоартрита. Предпочтительна ситуация, в которой, при введении любого имплантата в соответствии с примерными вариантами осуществления настоящего изобретения, какая-то часть мениска или другая структура мягкой ткани, которая разорвана или повреждена, или заподозрена в таком разрыве или повреждении, втягивалась в отверстие или втягивалась по стороне имплантата, если никакого отверстия не используется, чтобы участок мягкой ткани, а также участки, с которой она соединена, имели непосредственный контакт с током крови из выпускных отверстий. Данный ток крови непосредственно в отверстии или непосредственно рядом с имплантатом в участок мениска или другой мягкой ткани, втянутый в отверстие (либо сначала засверленное, либо созданное введением имплантата), часто может быть наиболее питательным и наиболее благоприятствующим заживлению или восстановлению. Очевидно, в случае разрыва, устройство по изобретению избавляет от боли, а также нестабильности, обусловленной разрывом. Однако, что важнее, автор настоящего изобретения полагает, что артрит даже без разрыва рога, по-видимому, вызывает микроскопическое нарушение тока крови и существующим структурам. Таким образом, заблаговременно или в профилактических целях, лечение рога мениска, не имеющего разрыва, будет восстанавливать его и, впоследствии, восстанавливать весь мениск. Это предотвратит наступление или развитие артрита (коленного сустава) у любого человека, который имеет легкие признаки начала артрита, не только со сбережением, тем самым, его тканей и сустава, но с избавлением от значительных вмешательств и затрат в перспективе.
И, наконец, фиг. 83-86 представляет такие же виды, которые представлены на фиг. 80-82, за тем исключением, что здесь имплантируемое устройство показано внутри реального коленного сустава, и структуры коленного сустава впереди имплантируемого устройства убраны (сделаны прозрачными), чтобы можно было точно видеть, где находится имплантируемое устройство относительно реальных окружающих структур.
Методы и процедуры установки имплантатов
A. Имплантаты типа врезаемого стержня и шайбы и штифта
Далее описан примерный метод имплантата, который применим к различным примерным вариантам осуществления врезаемого стержня и шайбы, и вышеописанным имплантатам типа «штифта». Сначала, как известно в данной области техники, можно выполнить диагностическую артроскопию коленного сустава. Для подтверждения диагноза разрыва рога мениска применяют зонд. Следует отметить, что, даже в случае процедуры восстановления рога мениска, разрыв рога все же требуется исключить. Затем, определяют, допустит ли один из различных угловых имплантоводов восстановление через стандартный медиальный порт. Если это невозможно, то создают заднемедиальный порт. В контексте настоящего изобретения, термин «заднемедиальный порт» понимается как находящийся сзади тела мениска, но не далее, чем позади линии, параллельной рогу мениска. Порт, фактически, предназначен для расположения точно параллельно рогу мениска, когда он прикреплен к кости (т.е. впереди переднемедиального закрепления задней крестообразной связки и блестящих белых волокон заднего рога медиального мениска).
Направитель/направляющий элемент для мягкой ткани допускает безопасный ввод устройства доставки или «имплантовода» (с прикрепленными фиксатором и шайбой). Данный примерный направляющий элемент может быть изготовлен из пластика различных типов, как известно в данной области техники. В качестве альтернативы, весь инструмент может быть покрыт пластиковой оболочкой, что позволяет легко вводить его в сустав (например, коленный сустав), и при, например, нажатии кнопки пользователем, острые участки будут выходить из оболочки, подобно выдвижению, например, ножа Exacto™. Это позволит исключить потребность в отдельном направляющем элементе для мягкой ткани в данных вариантах осуществления.
В случае разорванного рога мениска, фиксатор может проткнуть участок мениска и рог (подобно «шашлычному шампуру») и может быть прижат к прикреплению рога на кости. Примерный имплантовод может быть снабжен плоским верхом на его проксимальном конце, допускающим впрессовывание с помощью хирургического молотка. Затем имплантовод можно вводить в сустав, например, коленный сустав, с помощью направителя/направляющего элемента для мягкой ткани, как отмечено, или, в качестве альтернативы, как описано выше, заключенным в пластиковую оболочку. Затем, например, по плоскому верху можно постучать хирургическим молотком, чтобы ввести врезаемый стержень, обеспеченный на дистальном конце имплантовода, приблизительно, на 2 см в кость.
После того как врезаемый стержень закрепляют в кости, шайбу можно открепить от имплантовода, и, как отмечено выше, хирург или другой пользователь, удерживающий подвижную рукоятку, может протолкнуть шайбу вниз по стержню имплантовода таким образом, чтобы шайба уперлась в кость и, тем самым, например, рог мениска оказался между шайбой и костью. Затем шайбу можно продвинуть по проксимальному участку фиксатора, который не введен в кость (т.е. участку фиксатора, который остается в роге мениска) для окончательного размещения. Окончательная фаза данного процесса показана на фиг. 10 и 11, однако, как отмечено выше, в его окончательном расположении верх имплантата должен находиться либо на уровне с окружающей тканью, либо немного «утопленные» ниже ее, чтобы не создавать помех хрящу. Приведенные выше фигуры с врезаемым штырем и шайбой, а также с интегрированным имплантатом типа штифта показывают, таким образом, имплантаты непосредственно перед окончательным размещением в положении на одном уровне или утопленном, так что можно легко наблюдать всю верхнюю часть устройств.
Следует отметить, что между проксимальным концом имплантовода и подвижной рукояткой могут находиться соединительные штанги или конструкции, так что, когда пользователь постукивает по плоской верхней части имплантовода, то усилие передается на подвижную рукоятку, которая окончательно продвигает шайбу на место прикрепления к кости подобно тому, как фиксатор первоначально вводили в кость. В качестве альтернативы, например, возможно наличие боковых плоских поверхностей, независимо соединенных со штангами или конструкциями, которые соединяются с подвижной рукояткой, и упомянутые боковые плоские поверхности перемещаются независимо от центральной плоской верхней части таким образом, что, при продвижении шайбы с помощью хирургического молотка на заданное место посредством постукивания по данным боковым плоским верхним поверхностям, на фиксатор не передается никакого дополнительного усилия. Такой механизм подобен тому, который применен, например, в известной системе Arthrex™ Push-Lock. В каждом случае, шайбу продвигают, тем самым, в окончательное положение, окружающее фиксатор, и при этом дистальный участок закрепляется в кости, как показано на увеличенных видах на фиг. 10 и 11. Таким образом, на всем протяжении шайбы, ее ирригационные острые выступы (или врезаемые штыри) впрессованы в кость. После того, как шайбу закрепляют таким способом, имплантовод можно отвести, и можно использовать зонд для подтверждения стабильного закрепления.
В случае с интегрированным устройством типа штифта, после того, как заднемедиальный порт создан, врезаемый стержень можно ввести и поместить сверху разорванной (или, при профилактике, ослабленной или подверженной повреждению) ткани рога мениска. Затем штифтовой имплантат можно продвинуть вниз подобно «шашлычному шампуру», после чего острый конец (который в данном положении прошел сквозь ткань пациента) можно поместить в месте прикрепления рога мениска и впрессовывать с помощью хирургического молотка, пока головка не окажется на уровне с суставной поверхностью большеберцовой кости.
B. Метод имплантата типа фиксатора шовного материала
Далее описан примерный метод имплантации, который применим к различным примерным вариантам осуществления вышеописанных имплантатов типа «фиксатора шовного материала».
Сначала можно выполнить диагностическую артроскопию, с использованием стандартных портов. Разрыв рога мениска можно подтвердить визуально, а также подтвердить с помощью зонда. Затем создают заднемедиальный порт для наиболее подходящего доступа для фиксации. В порт можно установить пластиковую канюлю, что обеспечить возможность прохода инструментов. Затем вводят направитель сверла и помещают его в месте прикрепления рога мениска. Затем выполняют сверление на глубину немного больше длины фактического фиксатора шовного материала, например, 18 мм. Затем можно использовать артроскопический проводник хирургической нити, чтобы провести хирургическую нить сквозь разорванный рог мениска (или, если процедуру выполняют для профилактики, сквозь рог мениска в месте, которое полагают ослабленным и под угрозой разрыва) в форме матрасного шва. Затем хирургическую нить можно провести через проушину фиксатора. Хотя хирургические нити удерживают с натяжением, фиксатор можно провести по канюле с помощью адаптера и затем в засверленное отверстие. Затем фиксатор можно впрессовать на место с помощью хирургического молотка. Мениск должен быть втянут в засверленное отверстие вместе с хирургической нитью (при удерживании по-прежнему в натянутом состоянии). Затем можно использовать зонд, чтобы подтвердить надежную фиксацию, и затем, если таковая подтверждается, можно воспользоваться шовными кусачками, чтобы обрезать хирургическую нить. Если для данного разрыва мениска (или для профилактики участка мениска, который подвергается риску) необходима дополнительная фиксация, то можно использовать второе фиксирующее имплантируемое устройство. В данном случае следует отметить, что данный метод иллюстрирует одно из преимуществ примерного варианта осуществления фиксатора шовного материала, показанного на фиг. 64-77, состоящее в том, что, благодаря наличию наружного диаметра, практически, одинакового по всей длине устройства (в противоположность вышеописанному имплантату типа штифта), он является достаточно небольшим для того, чтобы допускать использование множества имплантатов типа фиксатора на данном пациенте в непосредственной близости друг к другу, без необходимости освобождения безопасного расстояния между краями конструкции «распределительного колпачка» в верхней части штифтового устройства.
В отношении того, какую хирургическую нить следует использовать, следует отметить, что использовать можно множество типов. Например, можно использовать хирургическую нить Arthrex Fiberwire™. В качестве альтернативы можно использовать хирургическую ленту Arthrex, и, в общем, рекомендуется также хирургическая нить Ethibond.
Краткое изложение примерного метода
Ниже приведено краткое изложение примерного метода. Сначала можно выполнить диагностическую артроскопию коленного сустава. Для подтверждения диагноза разрыва рога мениска применяют зонд, как в случае процедуры регенерации рога мениска, разрыв рога все же требуется исключить.
Затем определяют, допустит ли один из различных угловых имплантоводов восстановление через стандартный медиальный порт. В данном случае можно использовать любой подходящий угол, чтобы пройти сквозь связку и достигнуть заданного места. Если это невозможно, то можно создать периферический медиальный порт. В целях настоящего изобретения, периферический медиальный порт считается портом позади тела мениска, но не дальше позади линии, параллельной рогу мениска. Фактически, порт предназначен для нахождения точно параллельно рогу мениска, когда он прикрепляется к кости (впереди переднемедиального прикрепления задней крестообразной связки и блестящих белых волокон заднего рога медиального мениска).
С помощью вышеописанного направляющего элемента для мягкой ткани, который обеспечивает возможность безопасного ввода имплантовода (с присоединенными фиксатором и шайбой), имплантовод вводят в коленный сустав. Или, как отмечено, имплантовод заключают в оболочку из пластика и могут вводить в сустав сам по себе. В случае разорванного рога мениска, фиксатор прокалывает участок мениска и рога (подобно «шашлычному шампуру») и прижимается к прикреплению корня на кости.
Как отмечено выше, в качестве альтернативы можно отказаться от направляющего элемента для мягкой ткани, если имплантовод заключен в пластиковую оболочку для удобного сдвига в положение, близкое к рогу мениска, и обеспечен механизм для выдвижения фиксатора из пластиковой оболочки в надлежащий момент.
Затем, по плоской верхней части имплантовода постукивают хирургическим молотком, чтобы впрессовать фиксатор на 2 см в кость (до лазерной линии), и после этого шайбу открепляют от имплантовода и сдвигают вниз (с помощью пластиковой подвижной рукоятки над ней) до упора в кость, с заключением рога между ними. Шайбу сдвигают по остающемуся 1-см участку фиксатора, который выступает, обратно направлению кости. Затем можно задействовать одну или более пластиковых плоских верхних частей, которые являются вышеописанными «боковыми плоскими верхними частями», которые соединяются с подвижной рукояткой и, следовательно, предназначены для давления на шайбу. Затем применяют хирургический молоток для постукивания по данным боковым плоским верхним частям, чтобы впрессовать шайбу на глубину 1 см таким образом, что ее задняя или проксимальная поверхность совпала с соответствующей поверхностью врезаемого штыря. После того, как шайбу закрепляют на месте, имплантовод можно отвести, и можно использовать зонд для подтверждения стабильного закрепления.
Следует отметить, что в некоторых вариантах осуществления можно использовать множество имплантатов, если находят, что в реваскуляризации нуждаются большие участки рога мениска, или, например, имеется множество ослабленных областей, расположенных на расстоянии друг от друга.
Для облегчения иллюстрации, выше представлены и описаны примерные варианты осуществления фиксатора и шайбы, которые имеют цилиндрический фиксатор. Следует понимать, что поперечное сечение фиксатора не обязательно должно быть круглым, и, следовательно, центральное отверстие шайбы также не обязательно должно быть круглым. Кроме того, хотя шайба, обычно, будет радиально симметричной, чтобы не нуждаться в специальном направлении поворота на имплантате, в некоторых примерных вариантах осуществления, в которых имеет место направленное ослабление мениска, может потребоваться радиально ассиметричная форма поперечного сечения шайбы. И, наконец, в некоторых примерных вариантах осуществления, фиксатор и шайба могут быть одним интегрированным компонентом. Как показано, предполагается облегчить использование одного фиксатора с шайбами множества форм и размеров, но данное решение можно изменять, в зависимости от использования или потребности.
Так как различные примерные варианты осуществления имплантируемых устройств, представленные в настоящей заявке, можно изготавливать на 3-мерном принтере, при необходимости, а не серийно, то возможно создание различных модификаций и оптимизаций для отдельных пациентов и отдельных суставов. Таким образом, форма, размер, поперечное сечение шайбы, число врезаемых штырей и микротрубок можно легко адаптировать, исходя из потребностей при индивидуальном медицинском исполнении. В качестве альтернативы, можно изготавливать и заранее производить различные стандартные размеры в более стандартизованной производственной модели.
Правила постановки диагноза для предотвращения наступления остеоартрита
Как отмечено выше, имплантацию примерного устройства можно выполнять с профилактической целью, при отсутствии какого-либо фактического разрыва мениска, но при наблюдении признаков раннего наступления остеоартрита. Для иллюстрации данных признаков, фиг. 87 и 88 содержат таблицы, представляющие развитие или стадию остеоартрита на основе результатов, соответственно, рентгеновских и МРТ исследований.
Таблица на фиг. 87 представляет систему шкалы Келлгрена и Лоуренса (К-Л) и составлена на основе рентгеновских исследований. Чем больше число, тем больше тяжесть заболевания. На фиг. 87, «JSN» означает «сужение суставной щели». С целью процедуры восстановления, описанной в настоящей заявке, пациенты с оценками 1 и 2 будут здоровыми. Пациенты с оценкой 3 будут пограничными, и пациентам с оценкой 4 просто слишком поздно оказывать помощь.
Фиг. 88 является таблицей, перечисляющей МРТ характеристики остеоартрита (ОА). Однако следует отметить, что рентгеновская система оценивания является более точной. Поэтому, со ссылкой на фиг. 87 можно сказать, что показанием для процедуры восстановления являются оценки 1 или 2 по шкале К-Л. Оценка 3 является пограничным показанием (в зависимости от выбора хирурга). Однако данные показания можно дополнять с помощью МРТ, когда шкала К-Л вызывает сомнения. Например, когда оценка по шкале К-Л равна 0, но результаты МРТ имеют 1 или более критериев МРТ, то это будет показатель для установки имплантата (в одном из различных вышеописанных примерных вариантов осуществления), чтобы восстановить мениск в соответствии с вариантом осуществления настоящего изобретения. С другой стороны, если оценка К-Л равна 3 (как отмечалось, пограничное состояние), и можно использовать результаты МРТ для дополнение рентгеновских результатов и сделать вывод, что либо заболевание еще не достаточно тяжелое, либо, возможно, что оно слишком далеко зашло, и это может способствовать решению о том, действовать ли или нет дальше, в случае такого пограничного пациента.
Вышеприведенные примеры проиллюстрировали различные варианты осуществления устройств и способов, пригодных для прикрепления мягкой ткани к кости посредством формирования туннеля сквозь кость, проведения нити через кость и, затем, фиксации обоих концов нити одним имплантатом. Варианты осуществления показаны при использовании для восстановления мениска человека, но, равным образом, применимы для различных других сухожилий и хрящевых структур, например, ротаторной манжеты плечевого сустава и тазобедренных суставов. Таким образом, понятно, что устройства и способы применимы на других участках хирургического вмешательства, чтобы прикреплять другой имплантат и ткани к кости. Например, устройства и способы можно использовать для прикрепления хирургических нитей, сухожилий, связок, проводников, имплантируемых участков фиксаторов и/или других объектов к кости в местах хирургического вмешательства на теле пациента.
В иллюстрирующих примерах, фиксаторы показаны как закрепляющие участки хирургических нитей в различных местах фиксатора. Например, некоторые из примеров описывали или представляли фиксацию на проксимальном участке фиксатора и/или на дистальном участке фиксатора. Проксимальный и дистальный участки фиксатора могут относиться к определенным проксимальному и дистальному концам фиксатора. Проксимальный и дистальный участки могут относиться к соответственным областям фиксатора, например, проксимальной половине и дистальной половине фиксатора, проксимальной одной трети и дистальным двум третям фиксатора, проксимальным двум третям и дистальной одной трети фиксатора или некоторой другой дробной части, относящейся к определенным соответственным зонам.
Разные иллюстрирующие примеры представлены с различными формами костной фиксации, включающей в себя резьбу и кольцевые ребра с изменяющимися размерами и формой. Данные разные формы фиксации можно заменять в пределах объема изобретения. Например, где показаны ребра, их можно часто заменять резьбой, и где показана резьба, вместо нее часто можно использовать ребра, при условии сохранения ирригационной сети, которая является основным признаком имплантатов по изобретению. Возможно также замещение другими формами фиксации, известными в данной области техники.
Очевидно также, что один или более элементов, изображенных на чертежах, можно выполнять более обособленным или интегрированным образом или даже убирать или делать неработающими в некоторых случаях, в зависимости от пригодности для конкретного применения.
В настоящем описании и последующей формуле изобретения, признак единственного числа в форме артикля включает в себя ссылки на форму множественного числа, если по контексту явно не требуется иного. Кроме того, в настоящем описании и последующей формуле изобретения, значение предлога «в» включает в себя значения «в» и «на», если по контексту явно не требуется иного.
Выше описаны различные имплантируемые устройства и способы и методы введения, однако объем притязаний настоящего патента не ограничен ими. Напротив, следует понимать, что настоящий патент охватывает все устройства, способы, системы, наборы и готовые изделия, явно находящиеся в пределах объема притязаний прилагаемой формулы изобретения.
ССЫЛОЧНЫЕ МАТЕРИАЛЫ
1. Englund M., The role of biomechanics in the initiation and progression of ОA of the knee. Best Pract Res Clin Rheumtol. 2010;24 (l):3946.
2. Pauli C, Grogan SP, Patil S, Otsuki S, Hasegawa A, Koziol J, et al., Macroscopic and histopathologic analysis of human knee menisci and aging and osteoarthritis. Osteoarthritis Cartilage. 2011;19 (9):113441.
3. Hunter DJ, Zhang YQ, et al., The association of meniscal pathologic changes with cartilage loss in symptomatic knee osteoarthritis. Arthritis Rheum. 2006:54(3): 795801.
4. Papalia R, Vasta S, et al., Meniscal root tears: from basic science to ultimate surgery. Br. Med Bull. 2013:106:91115.
5. Bhattacharyya T, Gale D, et al., The clinical importance of meniscal tears demonstrated by magnetic resonance imaging in osteoarthritis of the knee. J. Bone Joint Surgery AM 2003;85A (l):49.
6. Ding C, Martel Pelletier J, et al., Meniscal tear as an osteoarthritis risk factor in a largely non-osteoarthritic cohort: a cross sectional study. J Rheumatol. 2007:34(4):77684.
7. Moseley JB, O'Malley K, Petersen NJ, et al., A controlled trial of arthroscopic surgery for osteoarthritis of the knee. N Engl J Med 2002:347(2):818.
8. Kirkley A, Birmingham ТВ, Litchfield RB, et al., A randomized trial of arthroscopic surgery for osteoarthritis of the knee. N Engl J Med 2008:359:1097107.
9. Herrlin S, Hollander M, Wange P, Weidenhielm L, Werner S., Arthroscopic or conservative treatment of degenerative medial meniscal tears: a prospective randomised trial. Knee Surg Sports Traumatol Arthrosc 2007:15(4):393-401. PM: 17216272.
10. Biomechanical Consequences of a Tear of the Posterior Root of the Medial Meniscus.
Surgical Technique
Christopher D. Нагпег, MD; Craig S. Mauro, MD; Bryson P. Lesniak,MD; James R. Romanowski, MD
J Bone Joint Surg Am, 2009 Oct 01; 91 (Supplement 2): 257 270
http://dx.doi.Org/l 0.2106/JBJS. 1.00500.
11. Meniscal root tears: Significance, Diagnosis, and Treatment.
• Sanjeev Bhatia
• Christopher M LaPrade
• Michael В Eilman
• Robert F LaPrade
The American Journal of Sports Medicine (Impact Factor: 4.7). 03/2014;
DOI: 10.1177/0363546514524162
Source: PubMed.
12. The American Journal of Sports Medicine
http://ajs.sagepub.com/
Biomechanical Evaluation of the Transtibial Pull Out Technique for Posterior Medial Meniscal Root Repairs Using 1 and 2 Transtibial Bone Tunnels,
Christopher M. LaPrade, Matthew D. LaPrade, Travis Lee Turnbull, Coen A. Wijdicks, and Robert F. LaPrade
Am J Sports Med published online January 8, 2015,
DOI: 10.1177/0363546514563278.
| название | год | авторы | номер документа |
|---|---|---|---|
| Комбинированный имплантат и инструменты для его установки | 2016 |
|
RU2621949C1 |
| ХИРУРГИЧЕСКИЕ КРЕПЕЖНЫЕ ЭЛЕМЕНТЫ И СВЯЗАННЫЕ С НИМИ ИМПЛАНТИРУЕМЫЕ УСТРОЙСТВА С БИОАБСОРБИРУЕМЫМИ КОМПОНЕНТАМИ | 2006 |
|
RU2408317C2 |
| СПОСОБ И УСТРОЙСТВО ДЛЯ ВЫПОЛНЕНИЯ АРТРОПЛАСТИКИ КОЛЕННОГО СУСТАВА | 2010 |
|
RU2573036C2 |
| ИМПЛАНТАТ ДЛЯ ИМПЛАНТАЦИИ В КОСТНУЮ ТКАНЬ И СПОСОБЫ ЕГО ИЗГОТОВЛЕНИЯ И ИМПЛАНТАЦИИ | 2005 |
|
RU2389445C2 |
| Распорка сустава | 2014 |
|
RU2715726C2 |
| МЕДИЦИНСКОЕ УСТРОЙСТВО, ИНСТРУМЕНТ И ХИРУРГИЧЕСКИЙ СПОСОБ | 2010 |
|
RU2585402C2 |
| СПОСОБЫ И УСТРОЙСТВА ДЛЯ АРТРОПЛАСТИКИ КОЛЕННОГО СУСТАВА | 2010 |
|
RU2570163C2 |
| СПОСОБЫ И УСТРОЙСТВА ДЛЯ АРТРОПЛАСТИКИ КОЛЕННОГО СУСТАВА | 2010 |
|
RU2570313C2 |
| МЕДИЦИНСКОЕ УСТРОЙСТВО ДЛЯ ИМПЛАНТАЦИИ В ТЕЛО ЧЕЛОВЕКА ИЛИ ЖИВОТНОГО ИЛИ ДЛЯ УКРЕПЛЕНИЯ ТВЕРДОЙ ТКАНИ ЧЕЛОВЕКА ИЛИ ЖИВОТНОГО ДЛЯ ПОСЛЕДУЮЩЕЙ ИМПЛАНТАЦИИ ОТДЕЛЬНОГО ИМПЛАНТАТА И ЗУБНОЙ ИМПЛАНТАТ | 2010 |
|
RU2712028C2 |
| СПОСОБЫ И УСТРОЙСТВА ДЛЯ АРТРОПЛАСТИКИ КОЛЕННОГО СУСТАВА | 2010 |
|
RU2583369C2 |
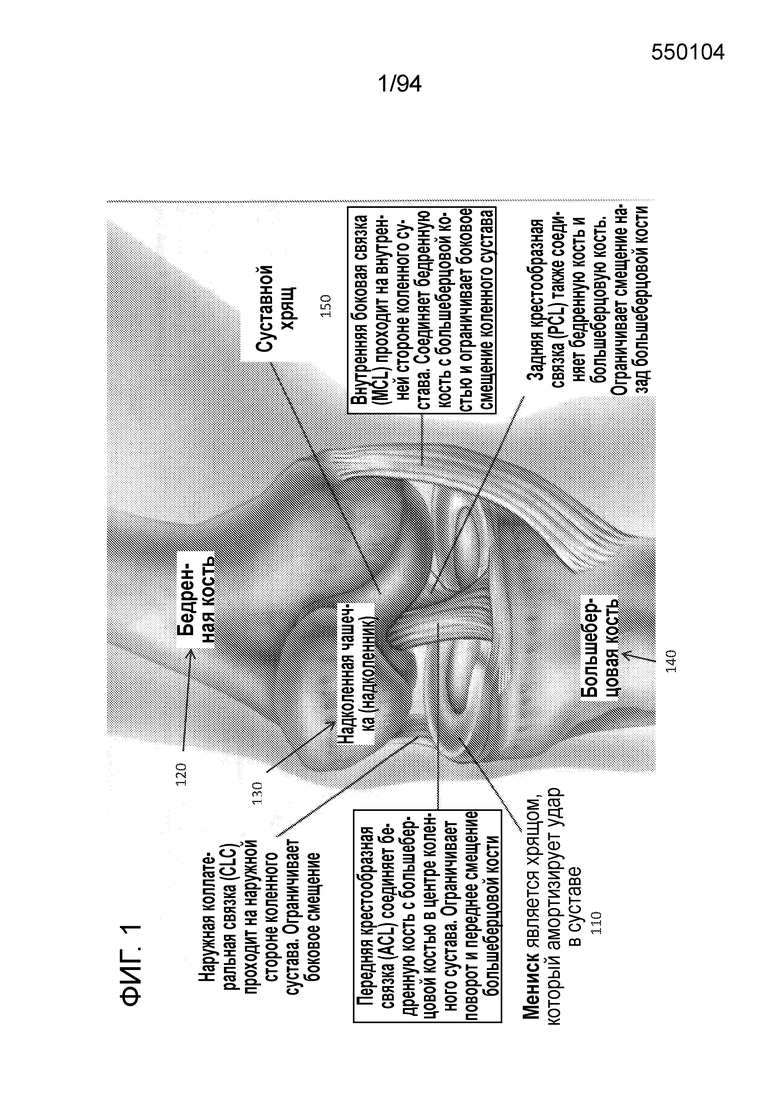
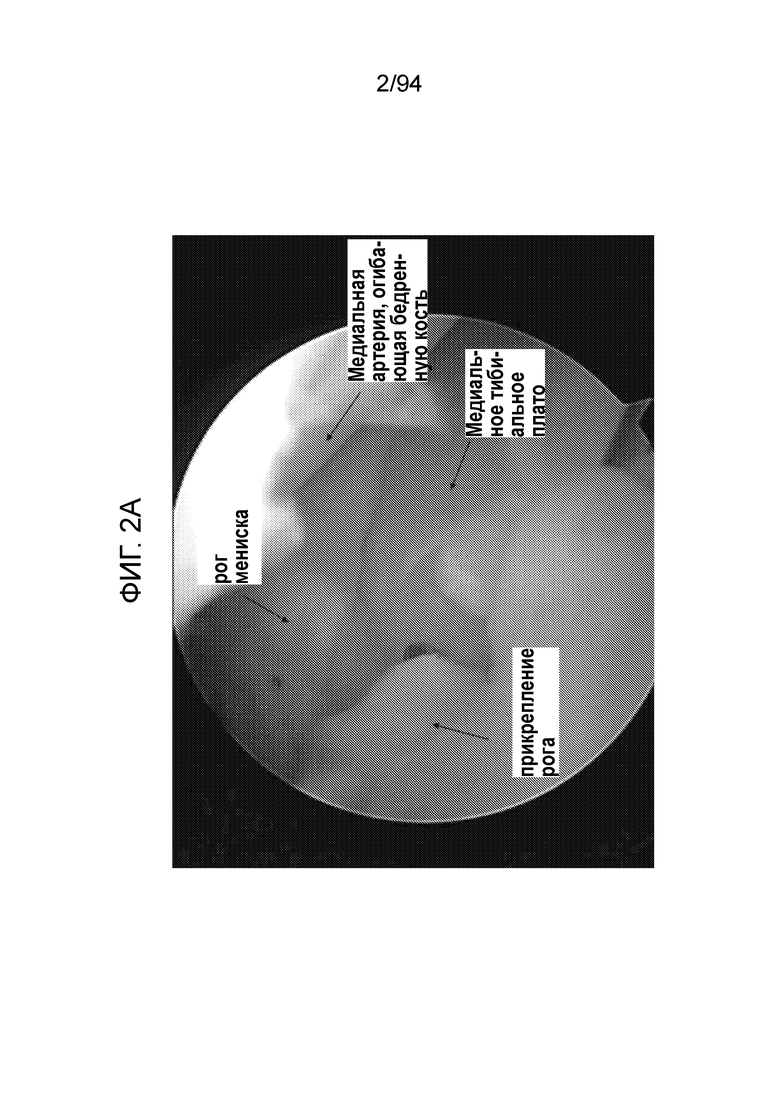
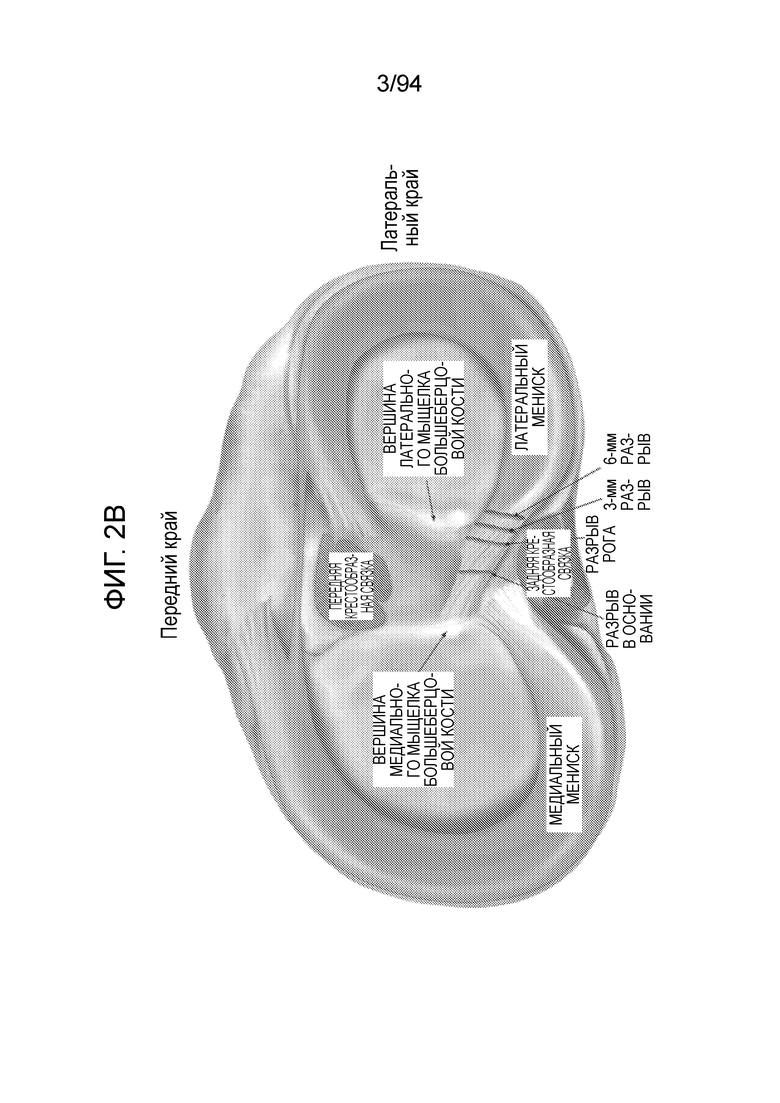
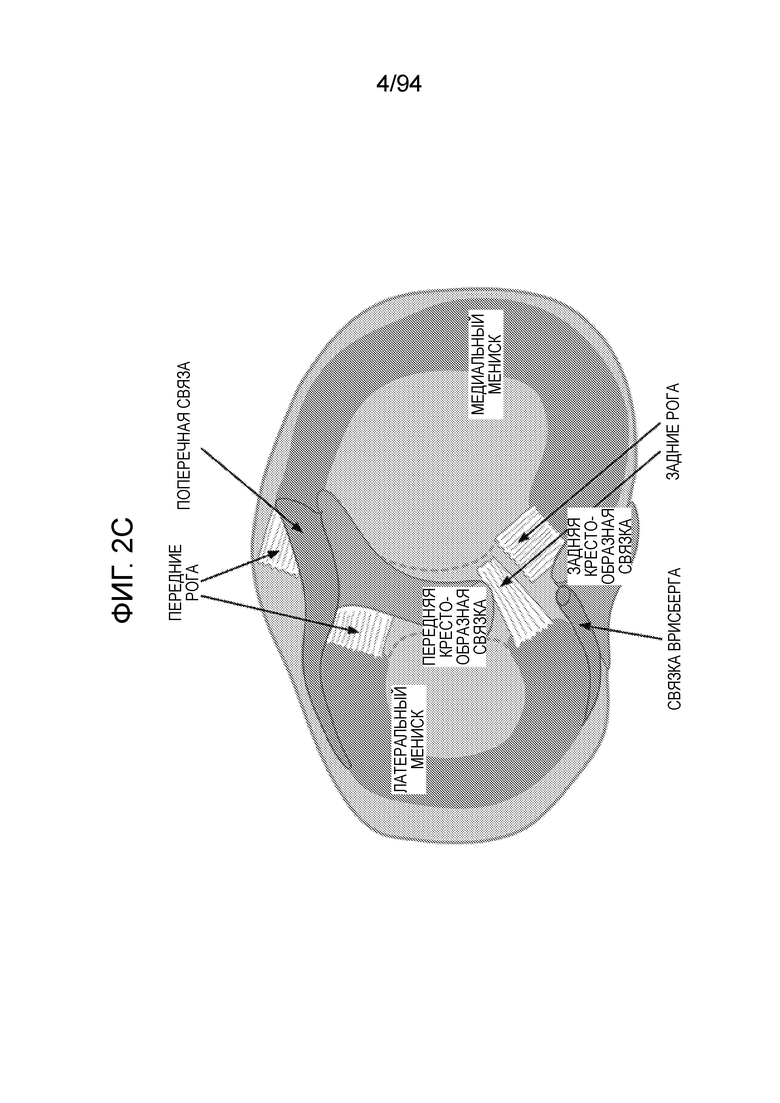
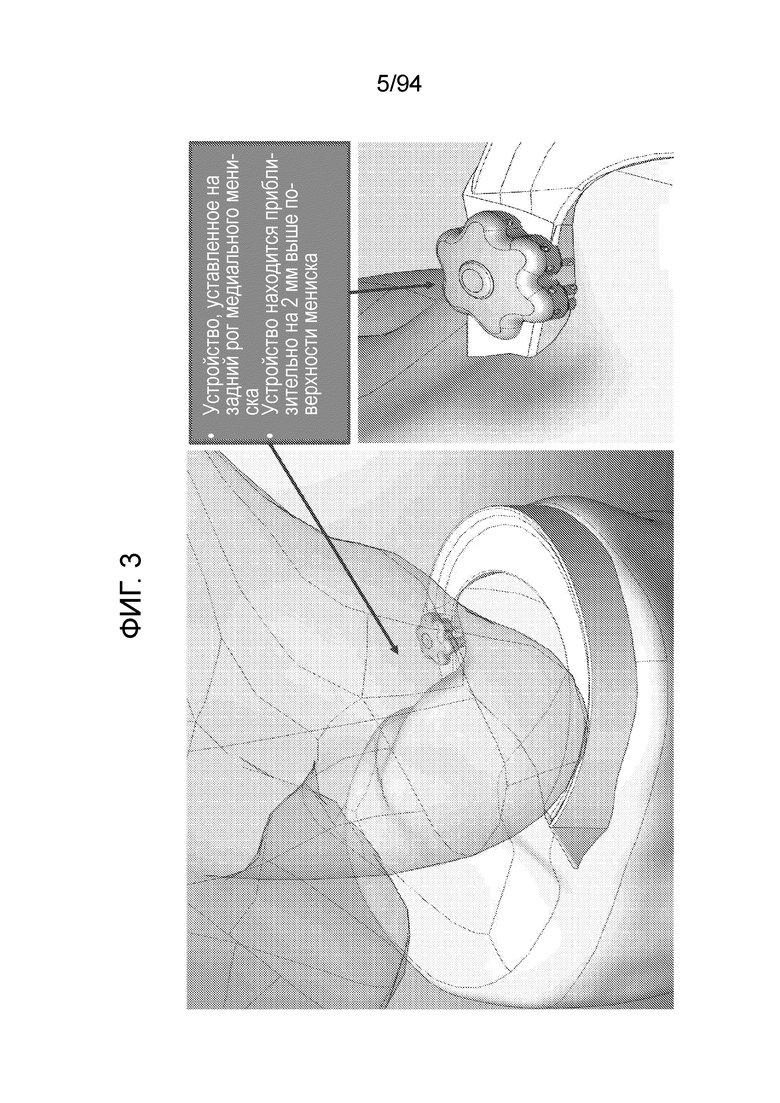
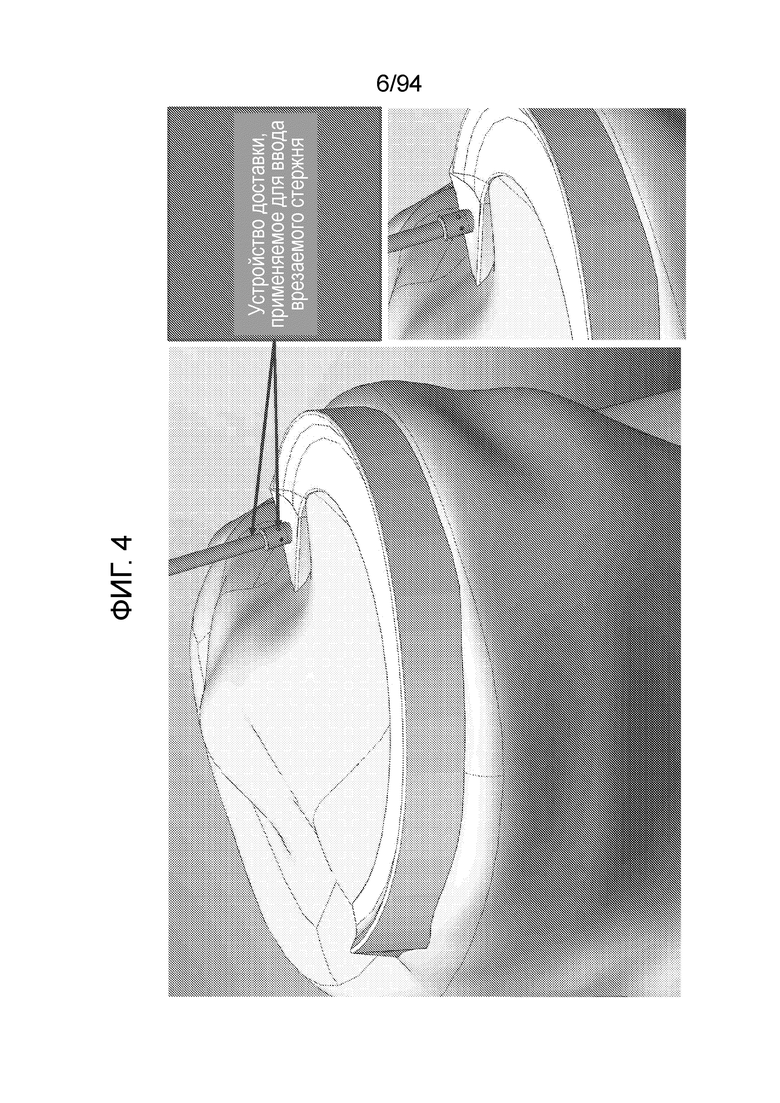
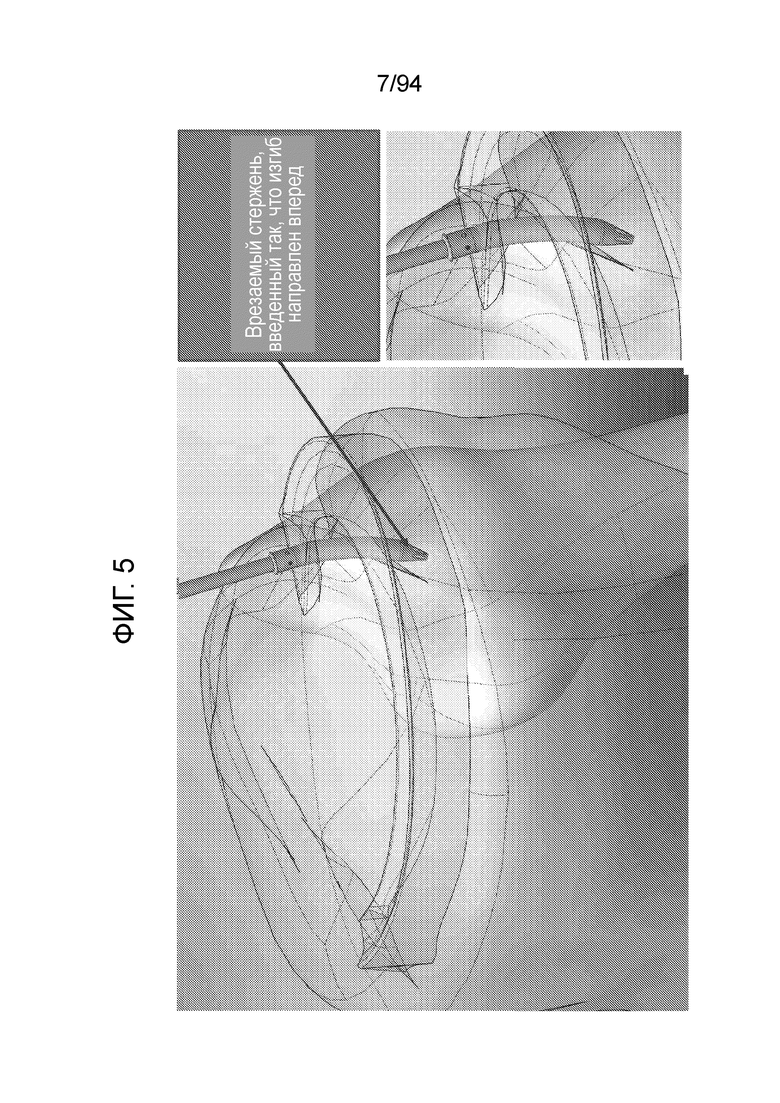

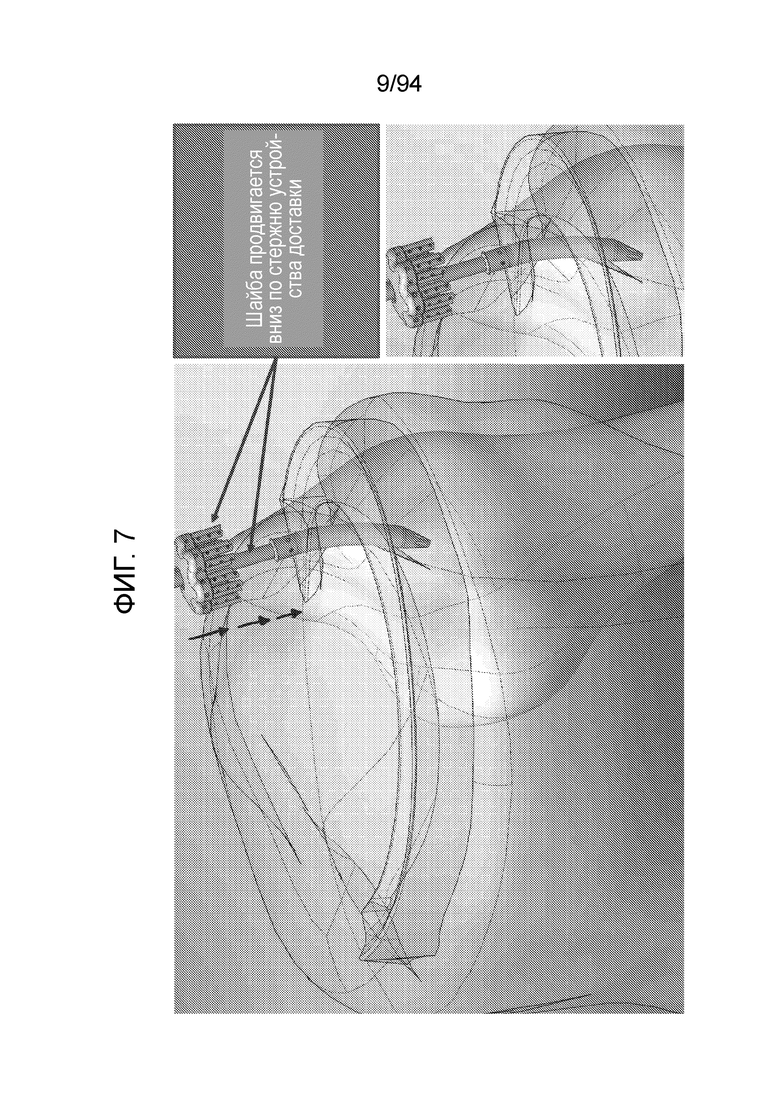

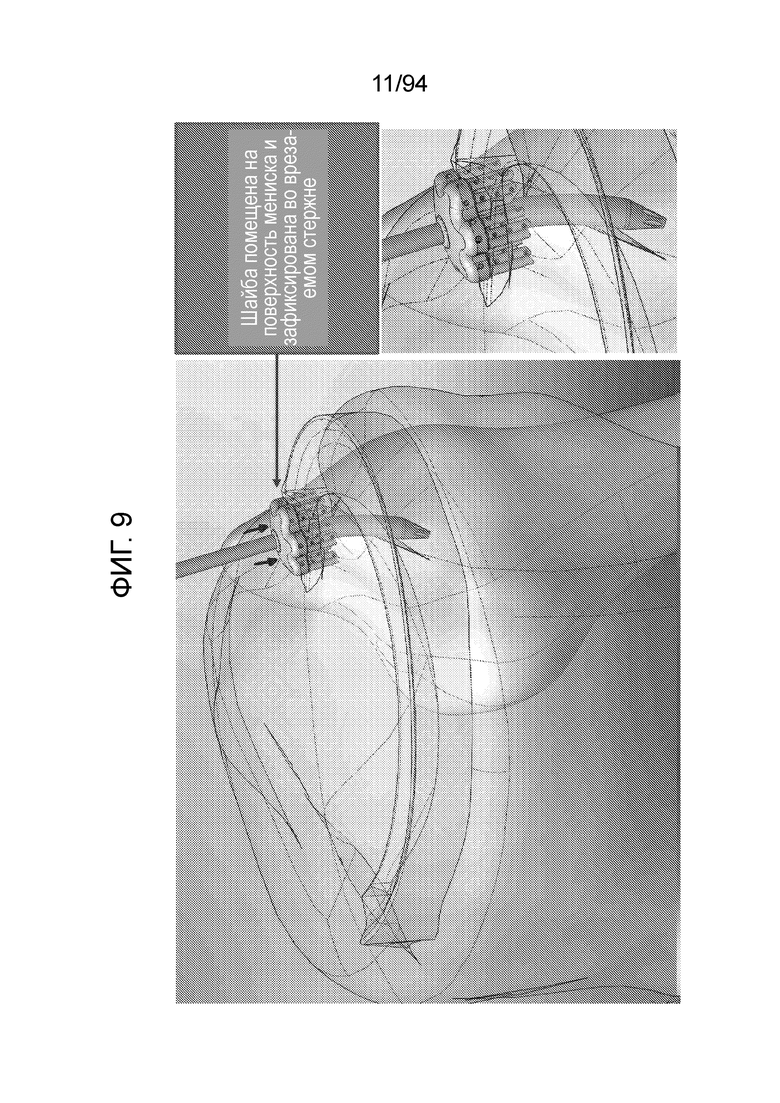






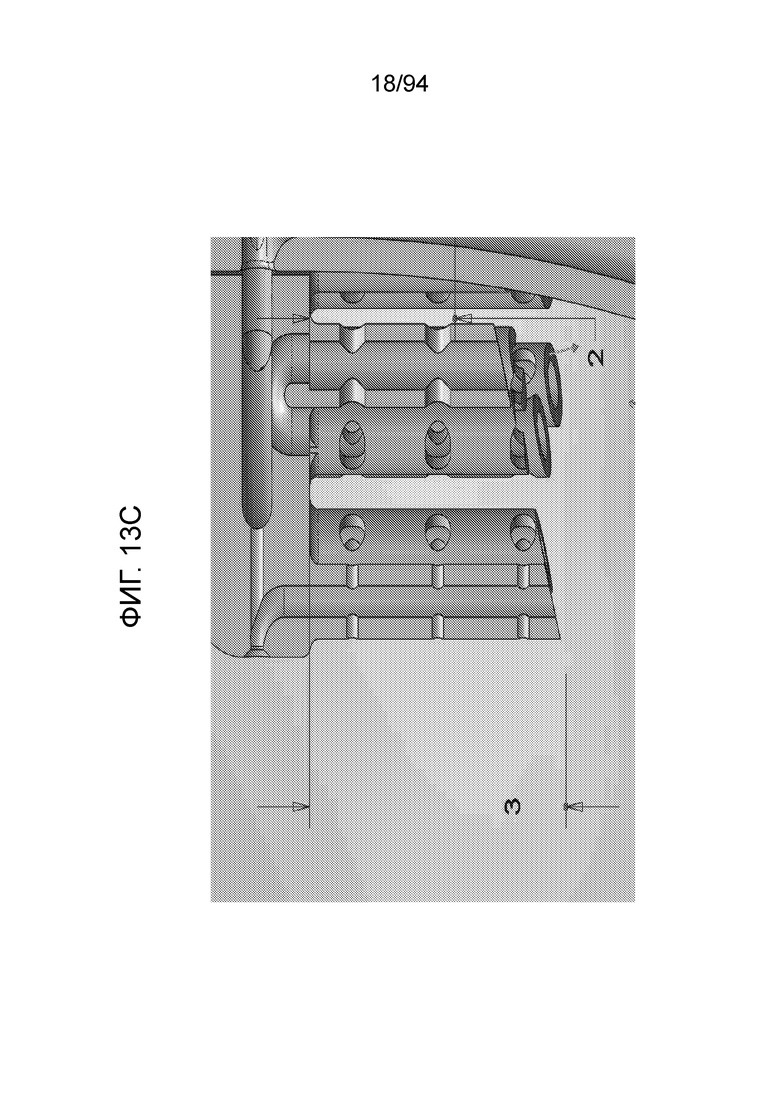




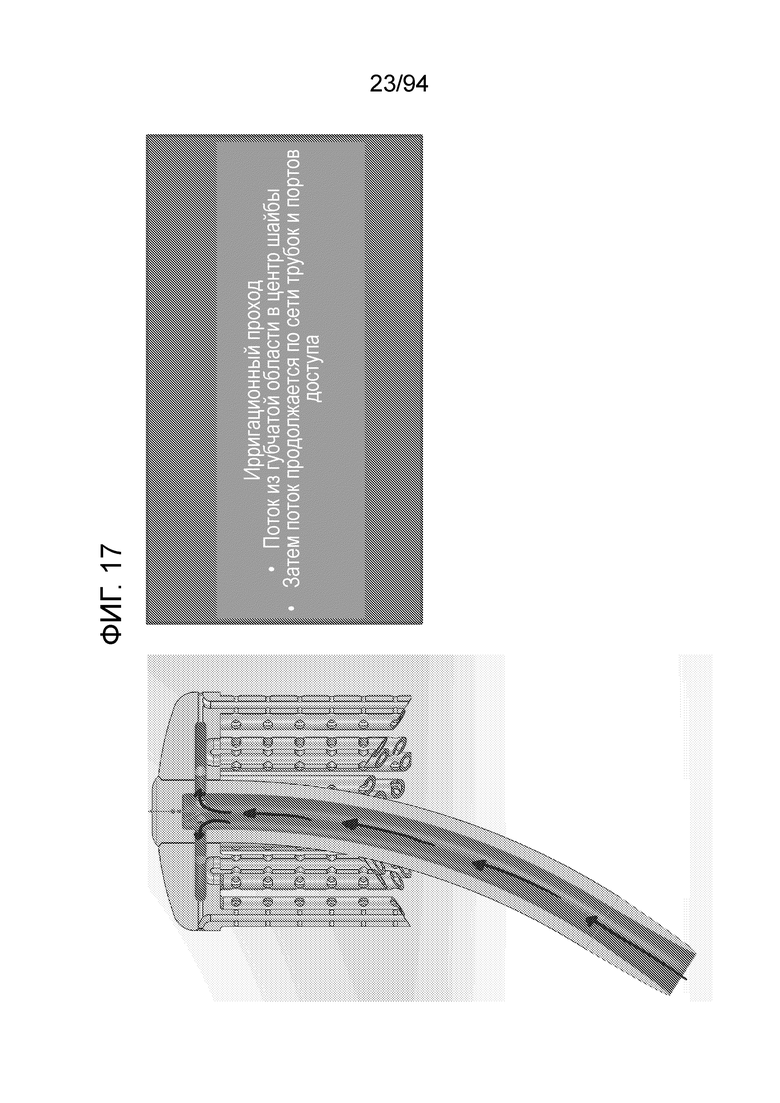
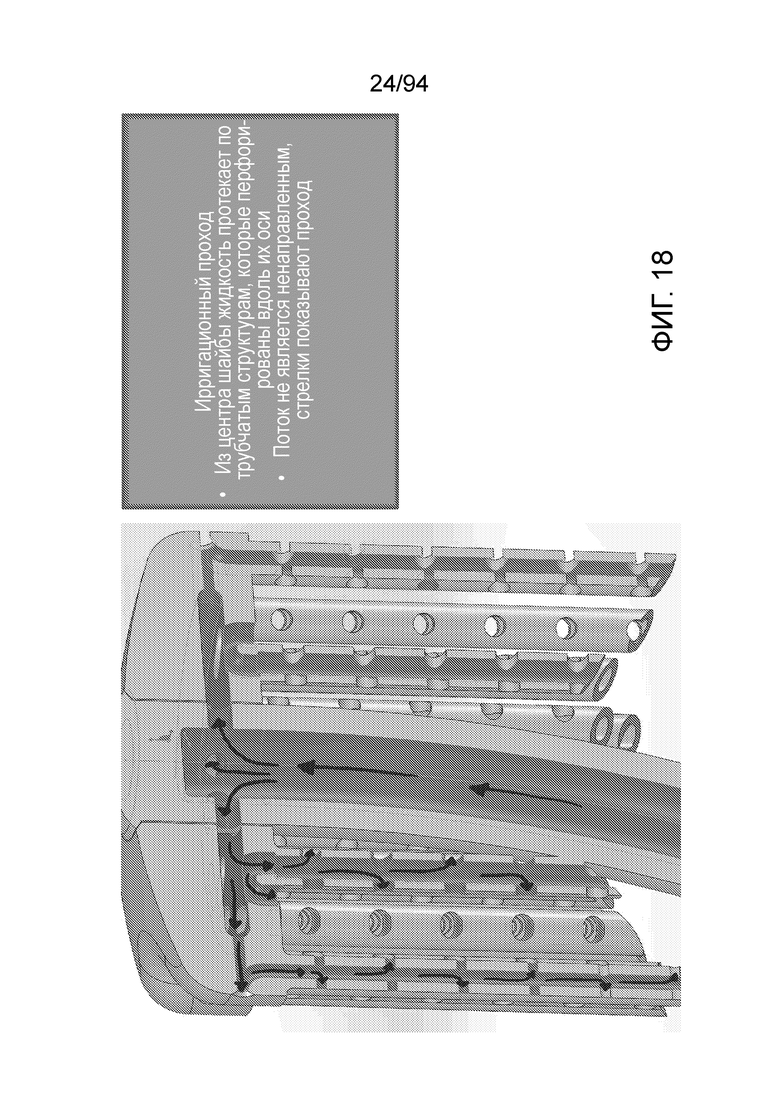
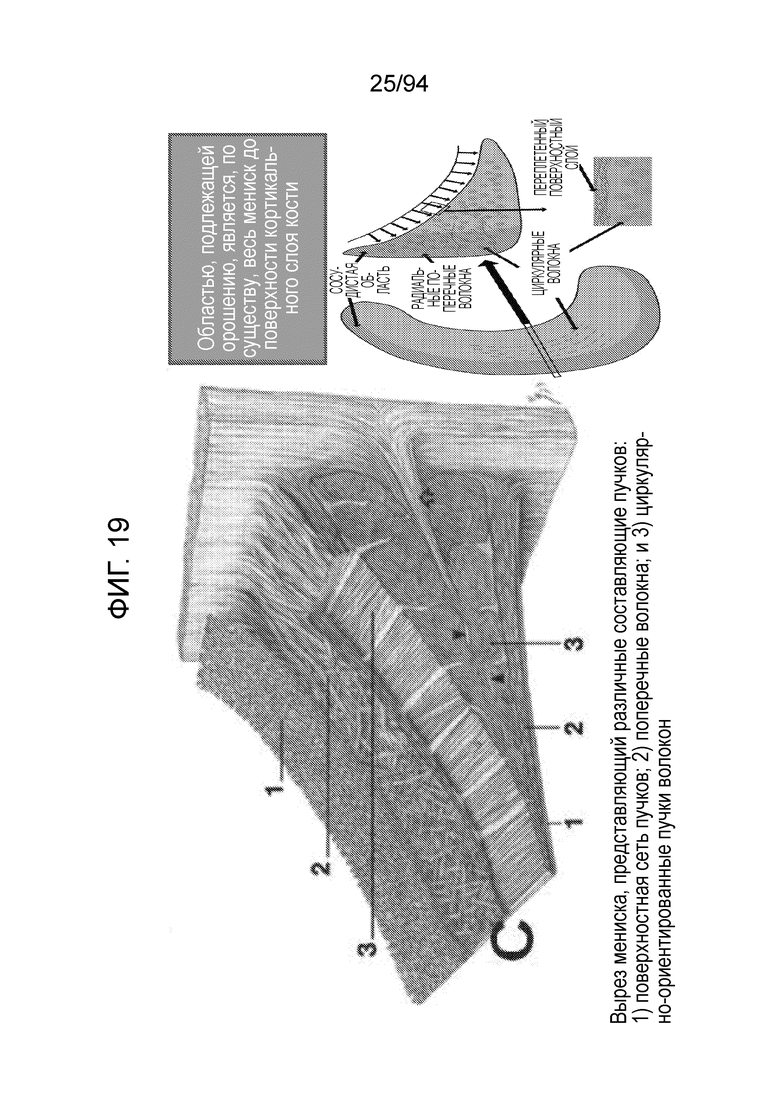

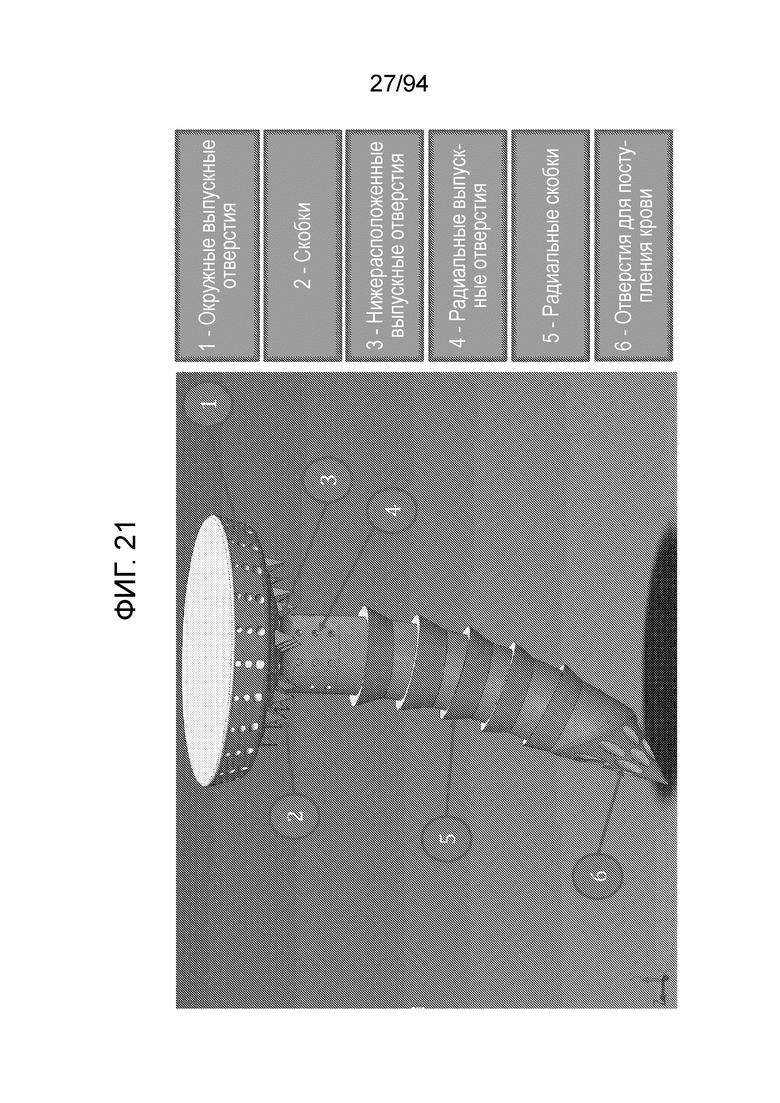
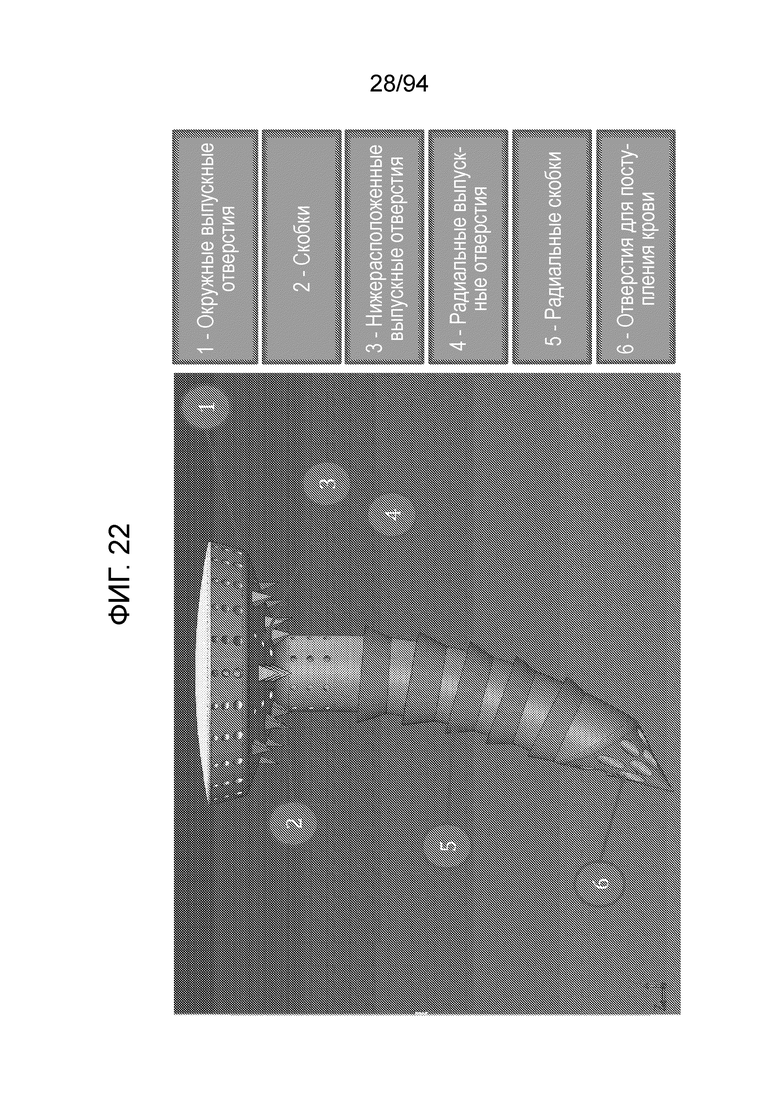
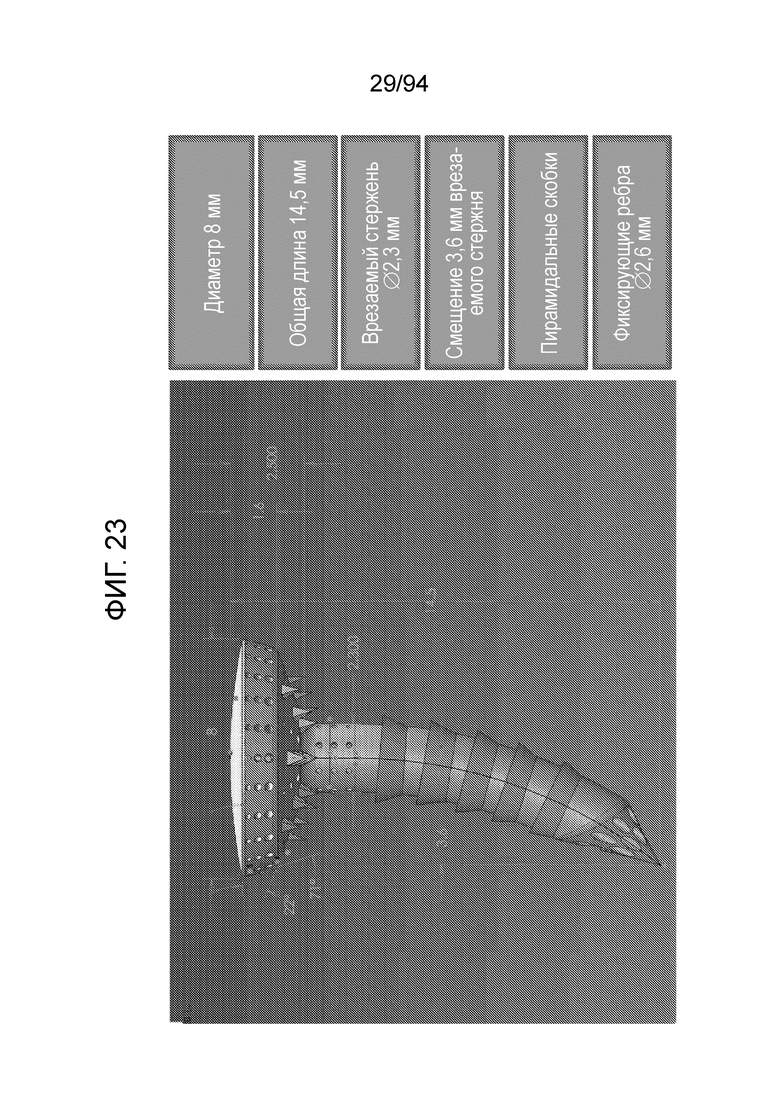


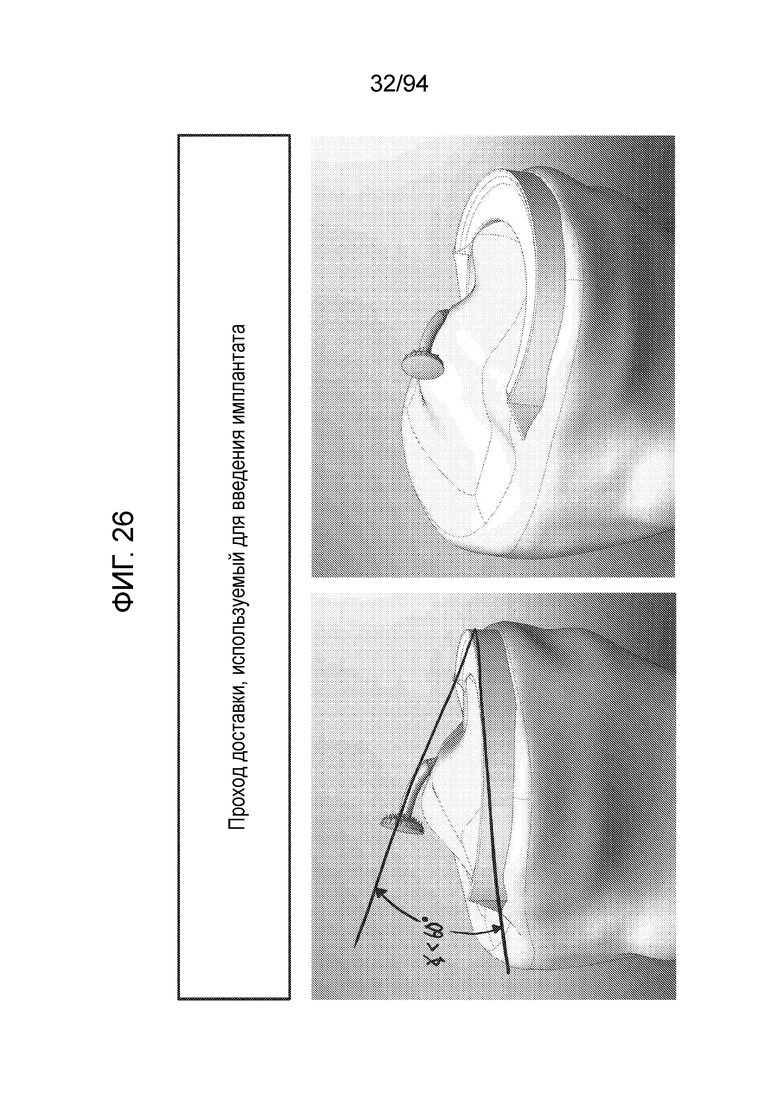

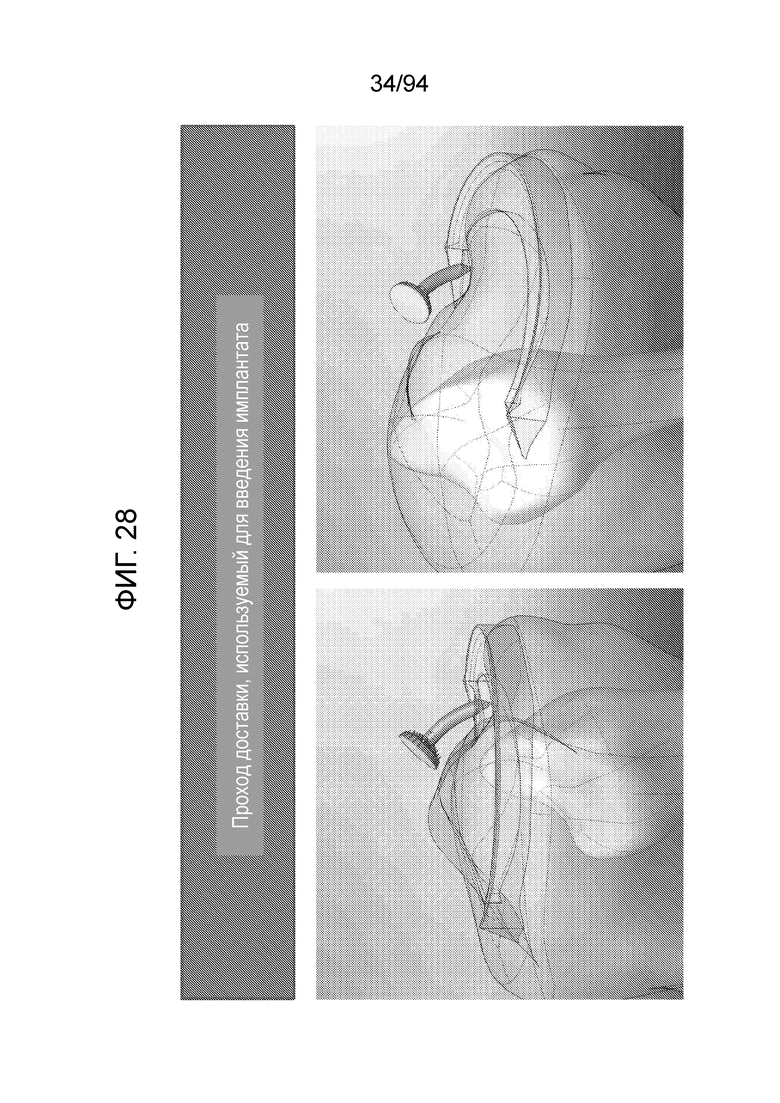
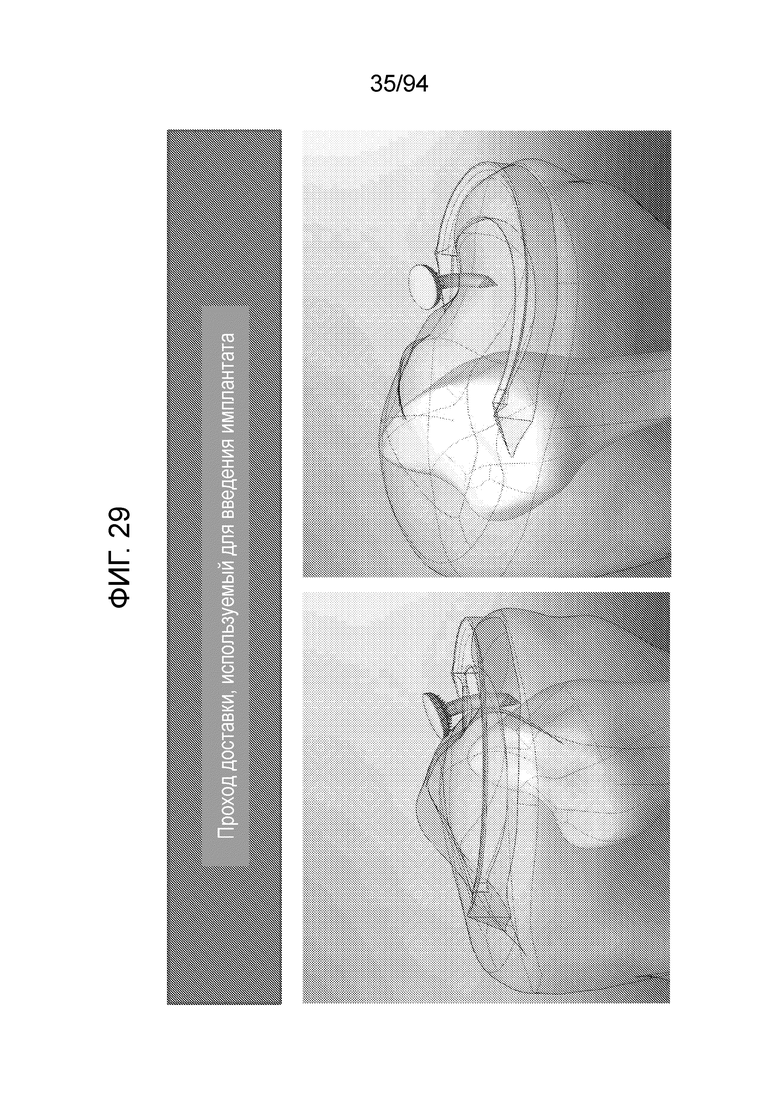
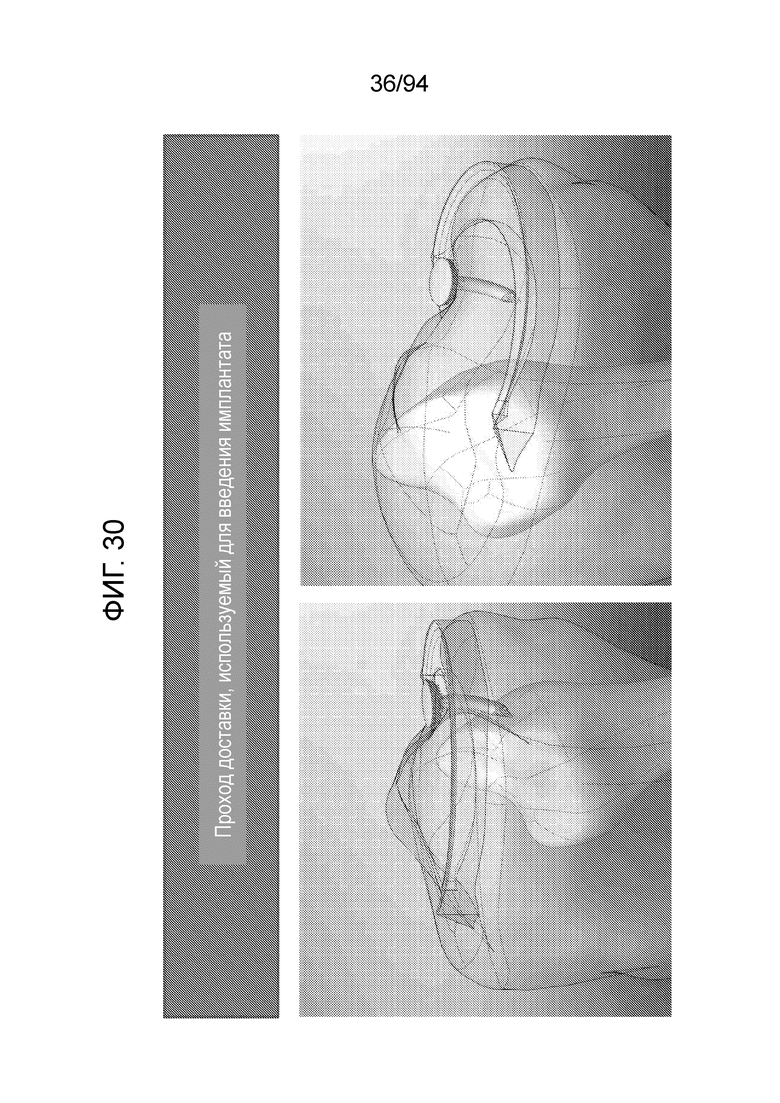
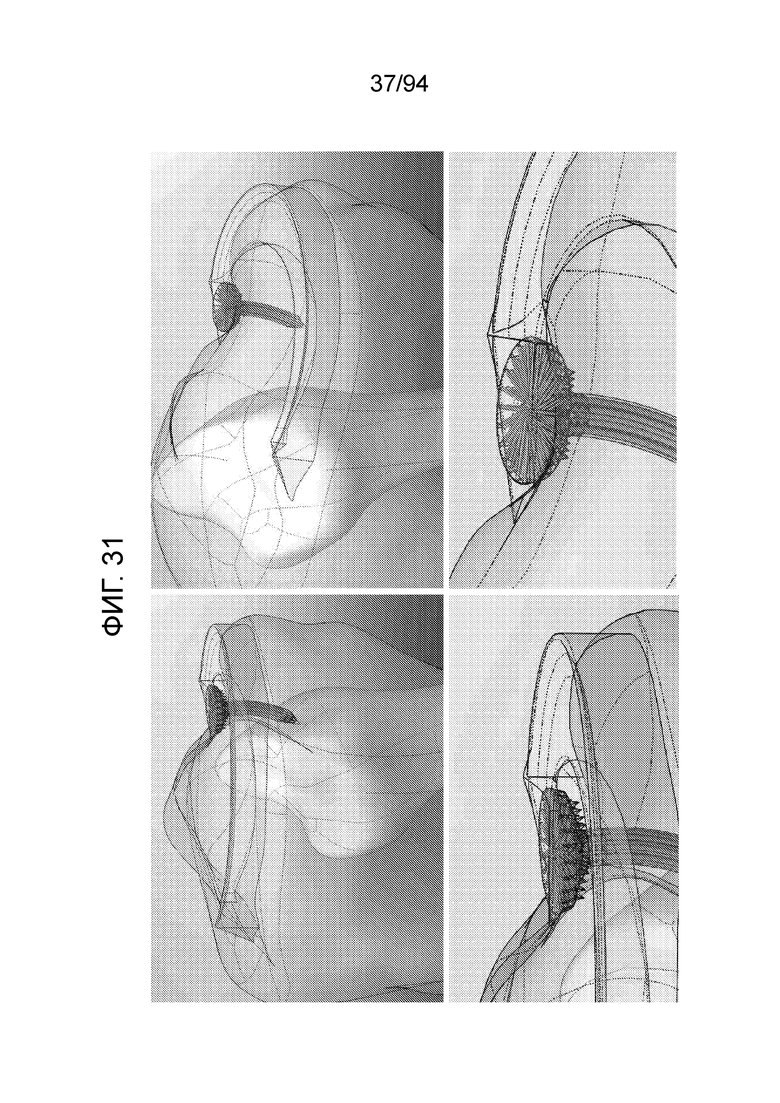
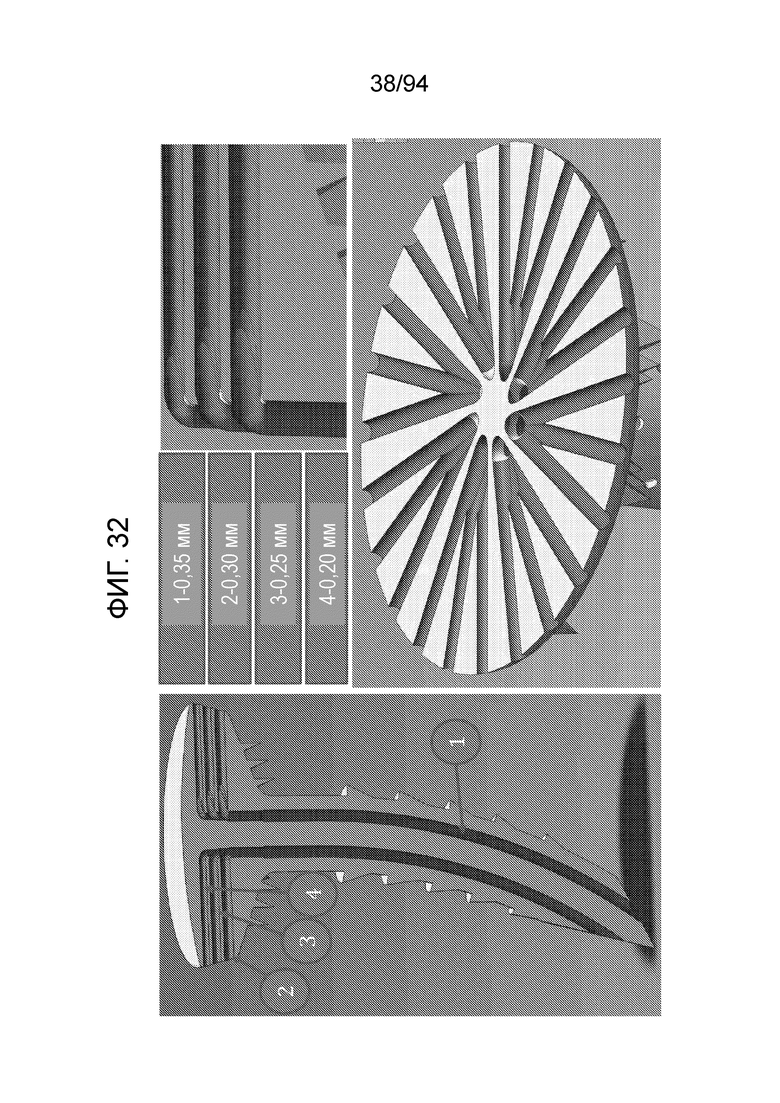
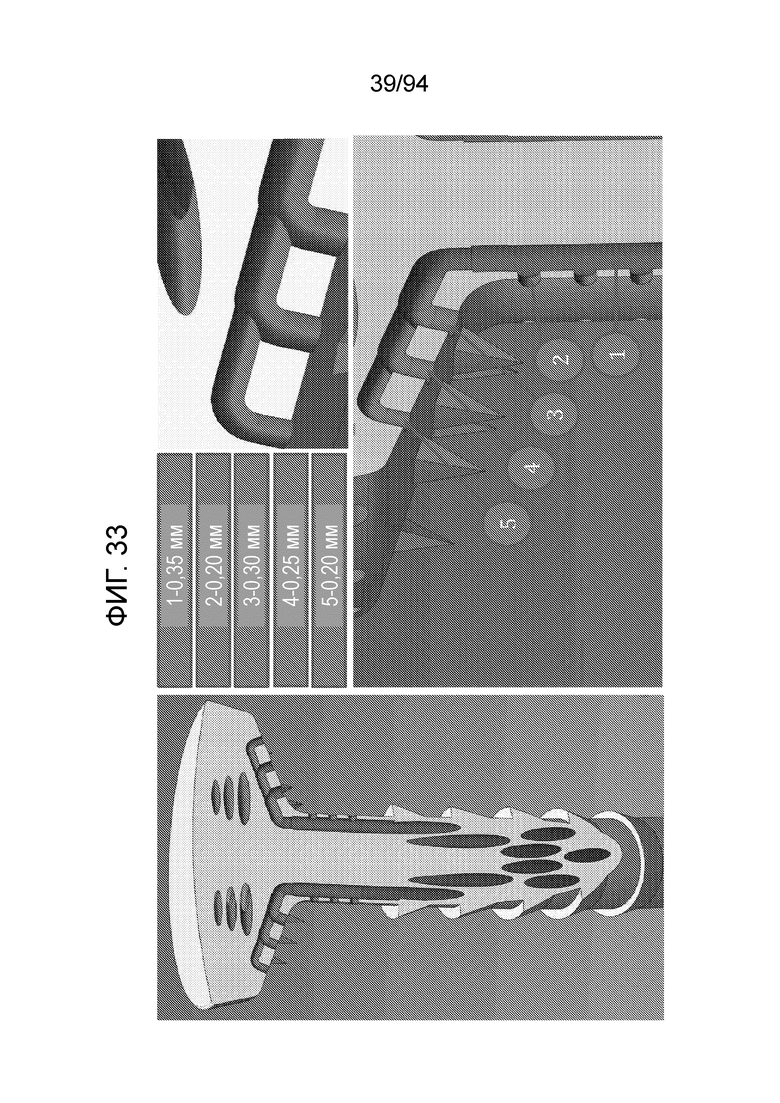

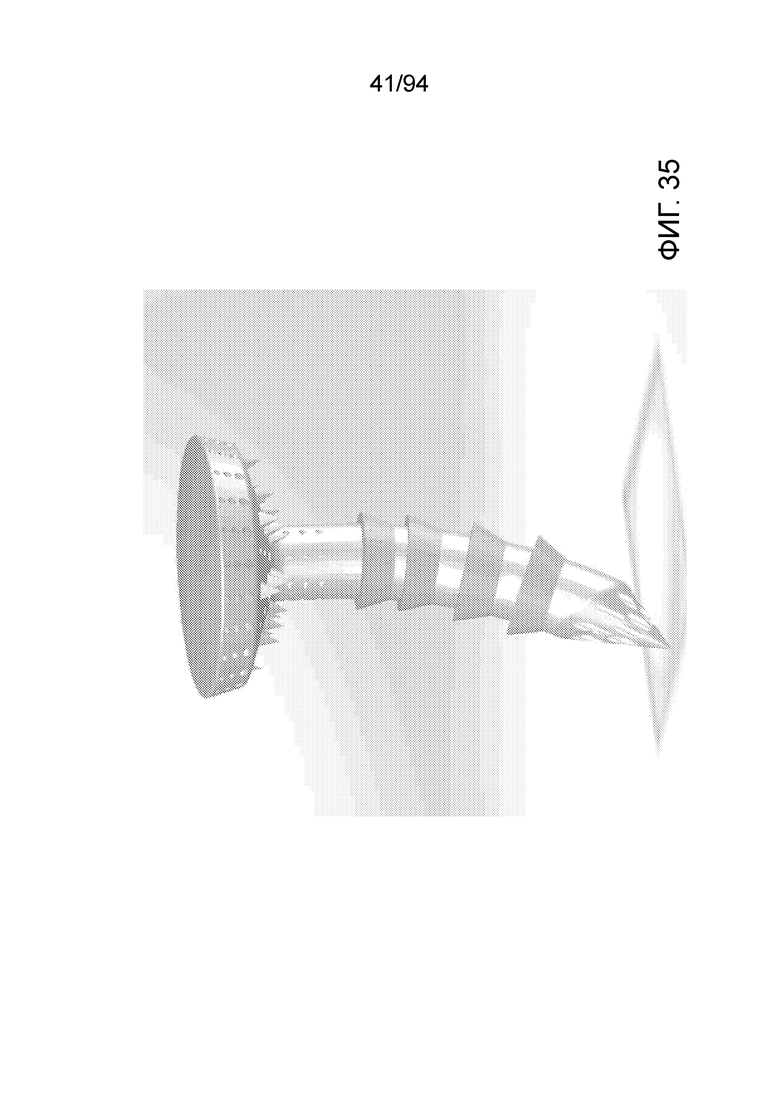

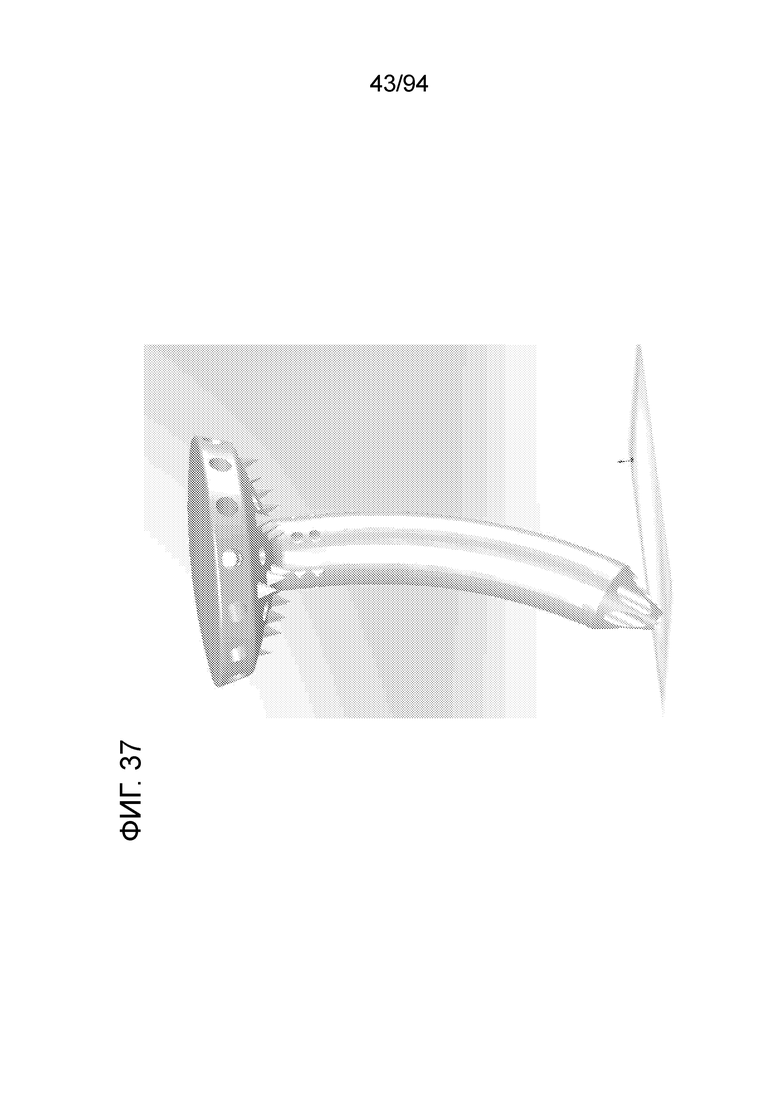
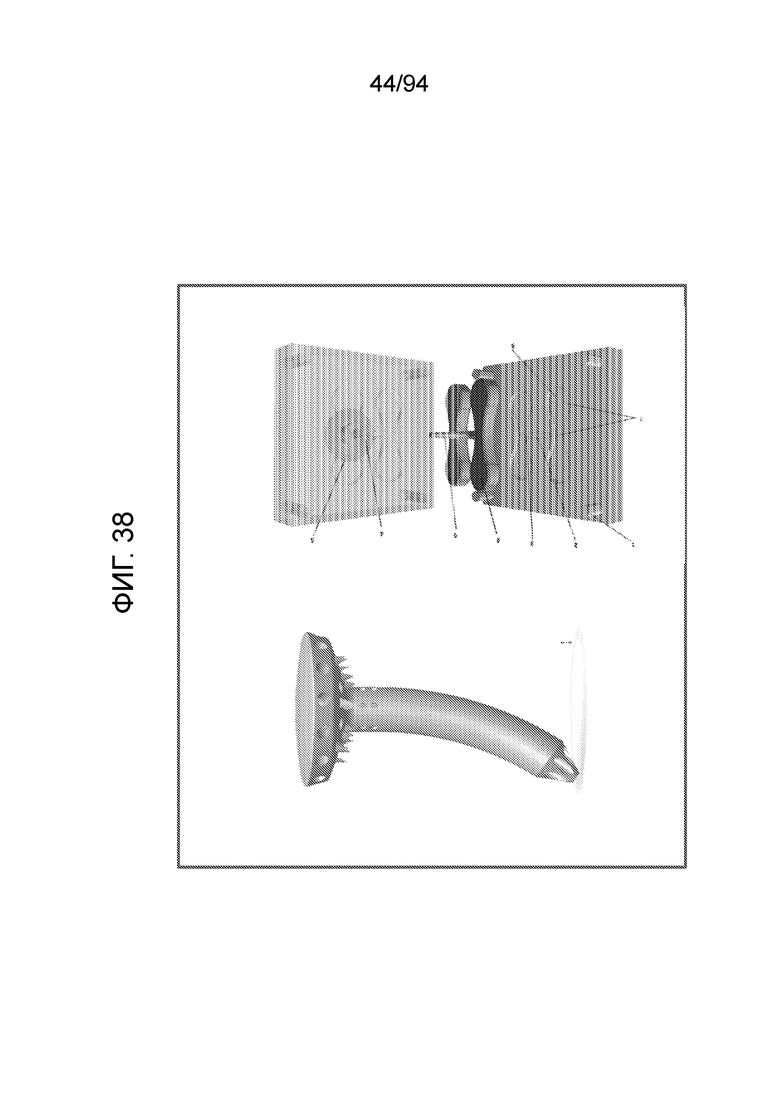




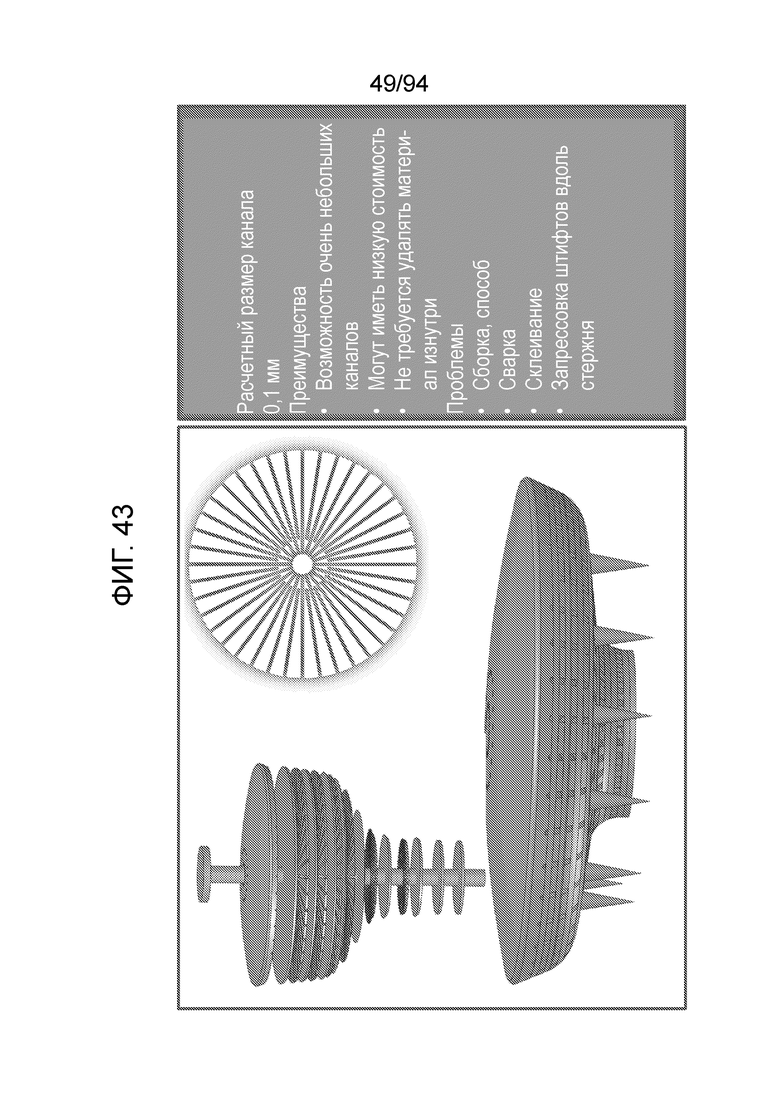
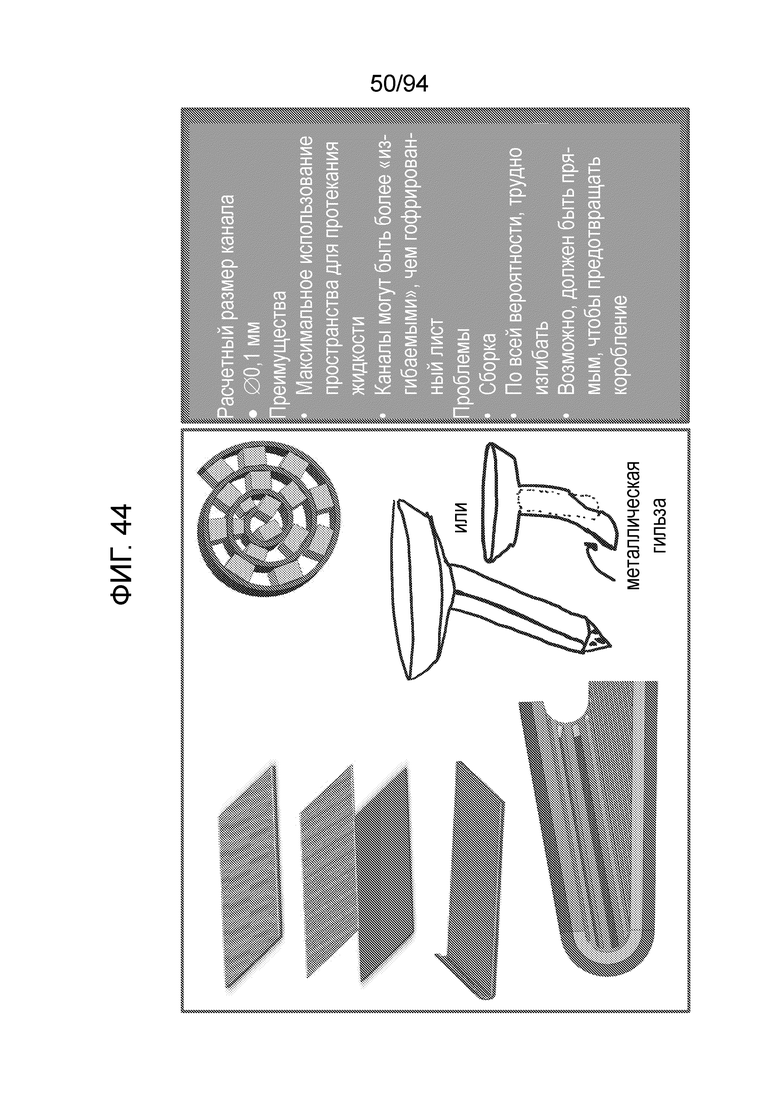
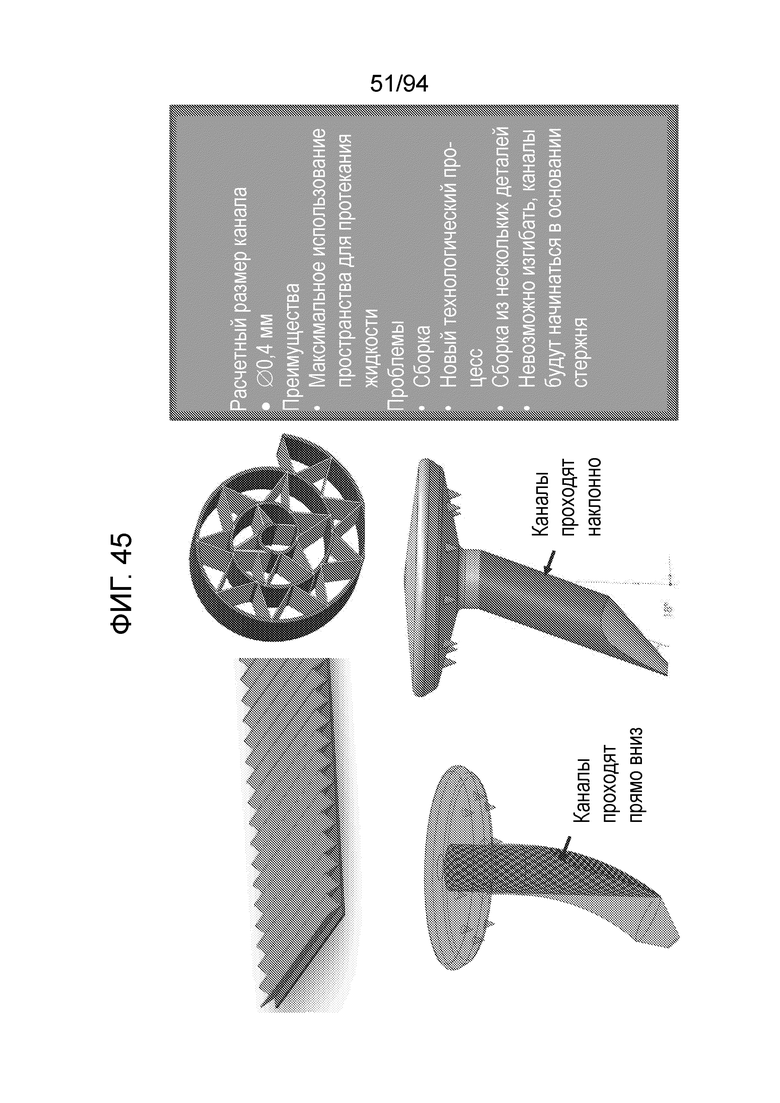
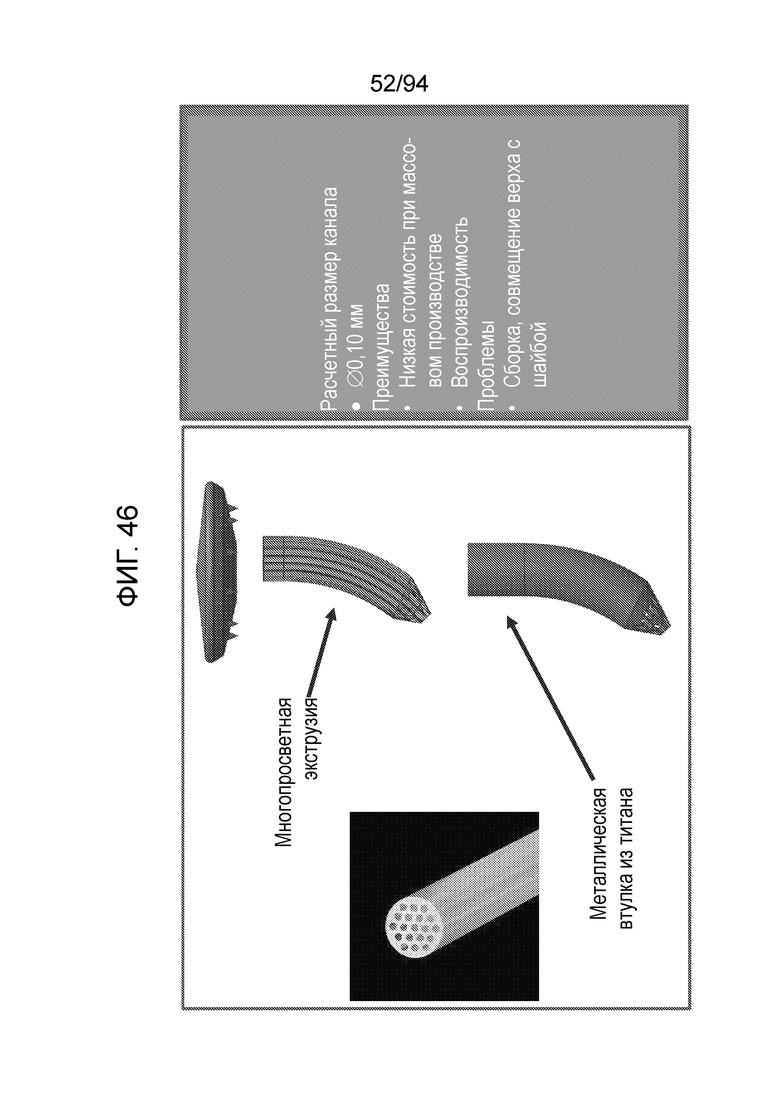
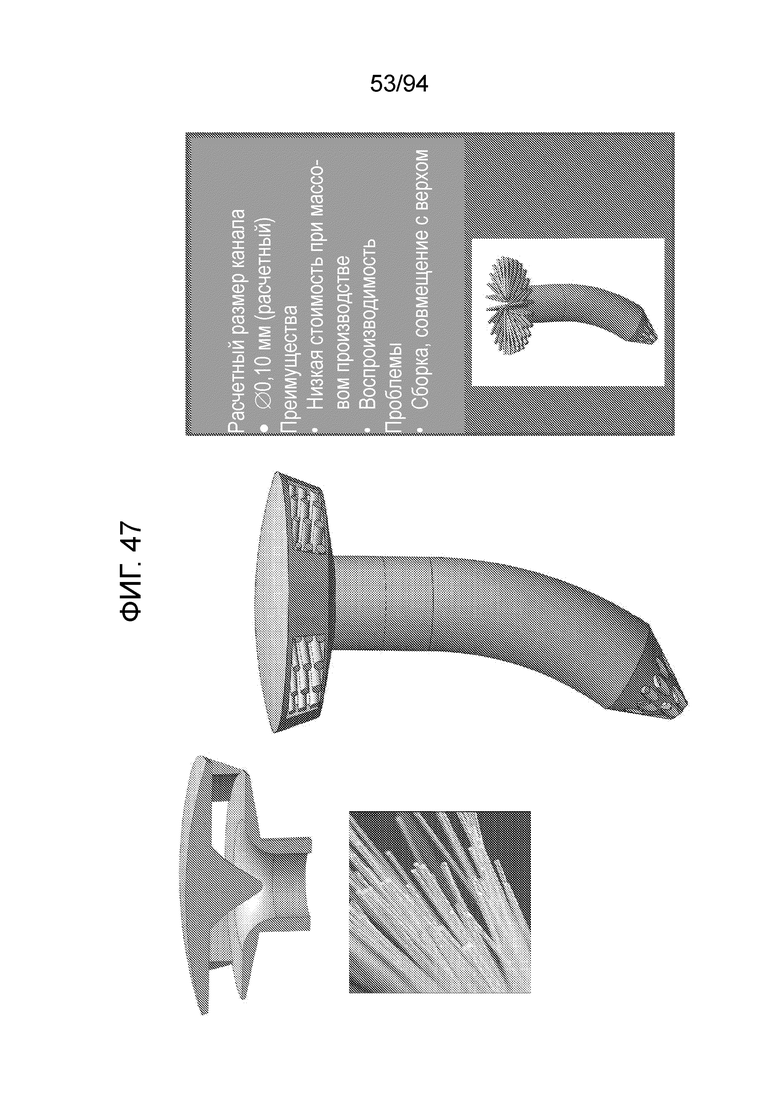
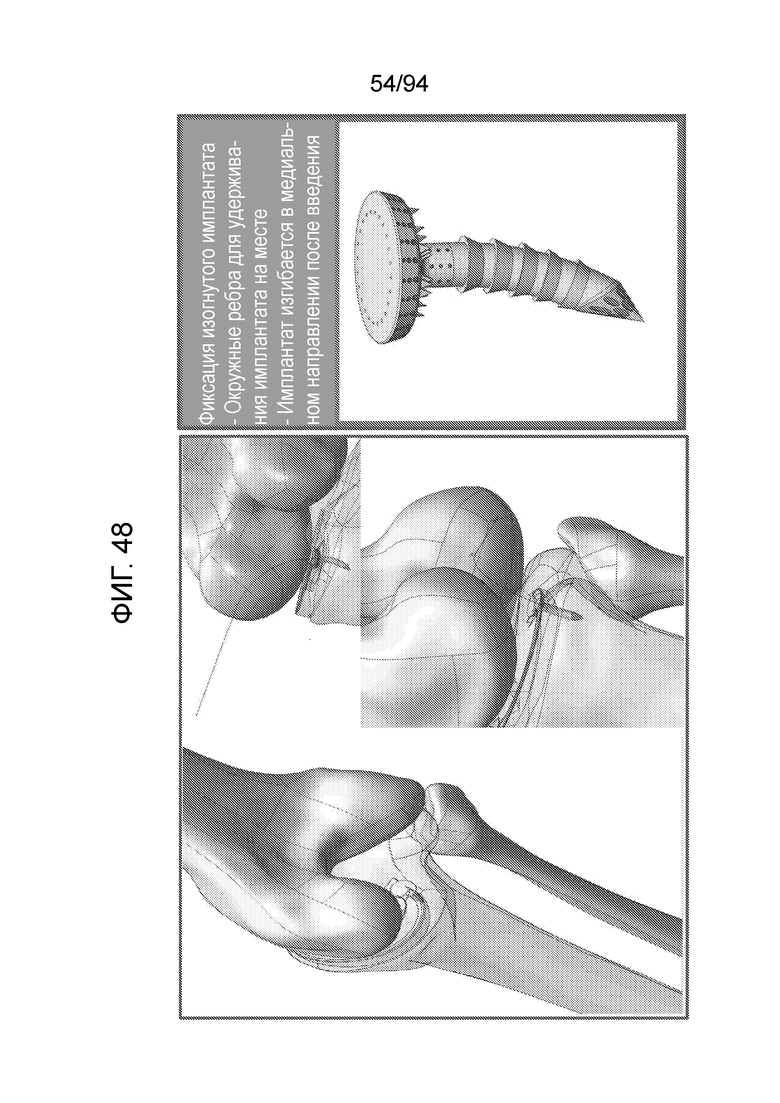
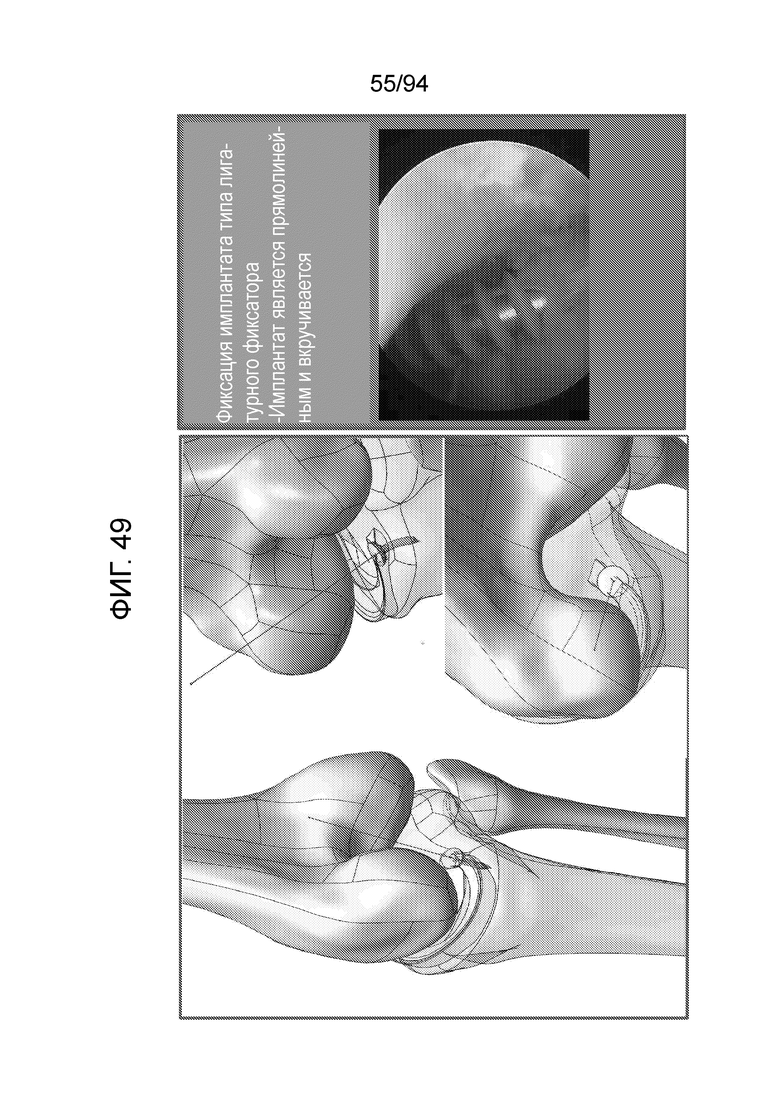
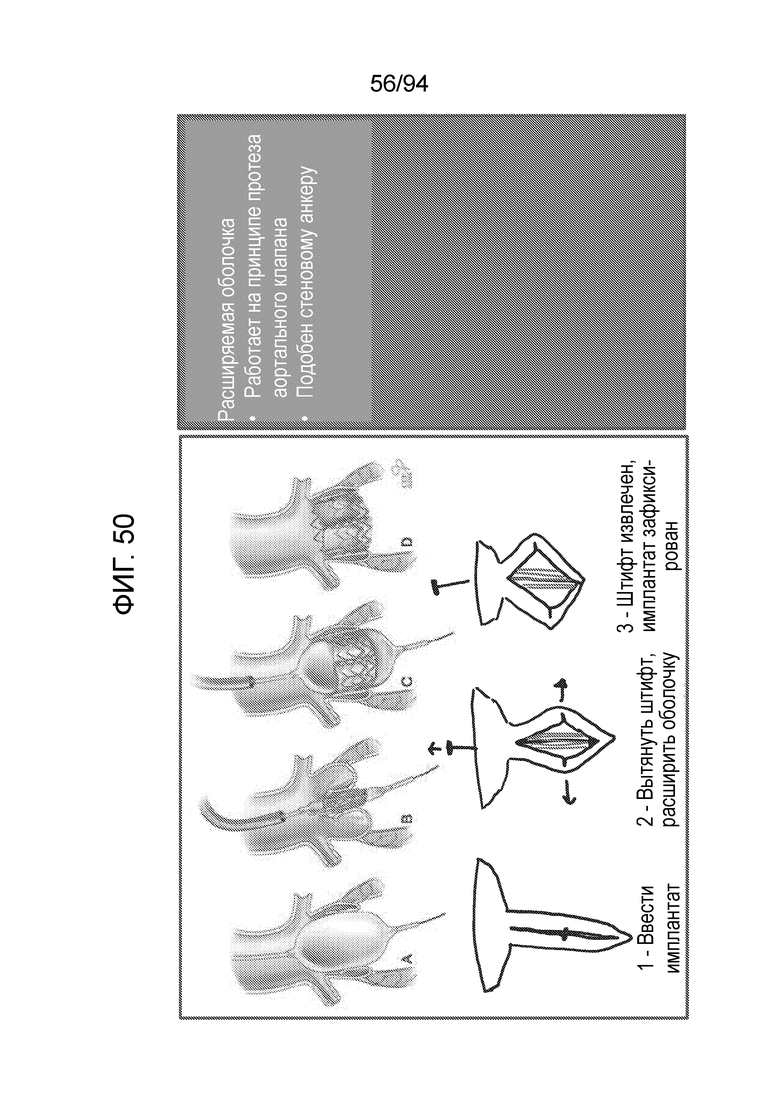
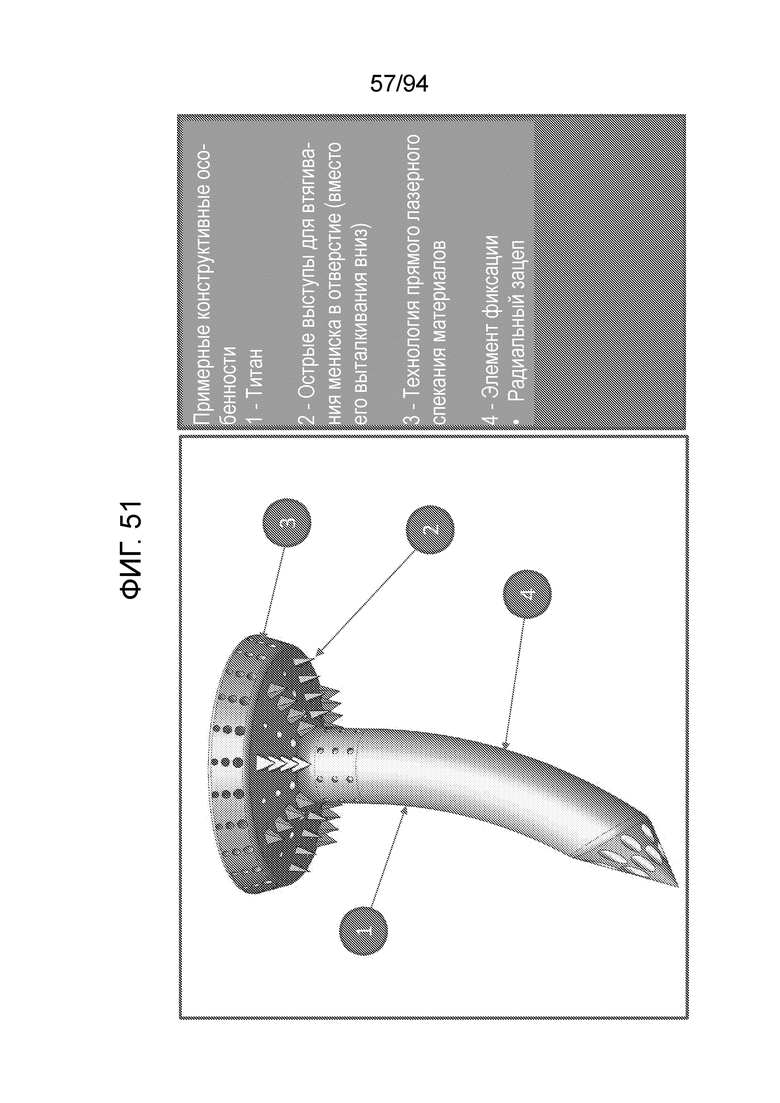
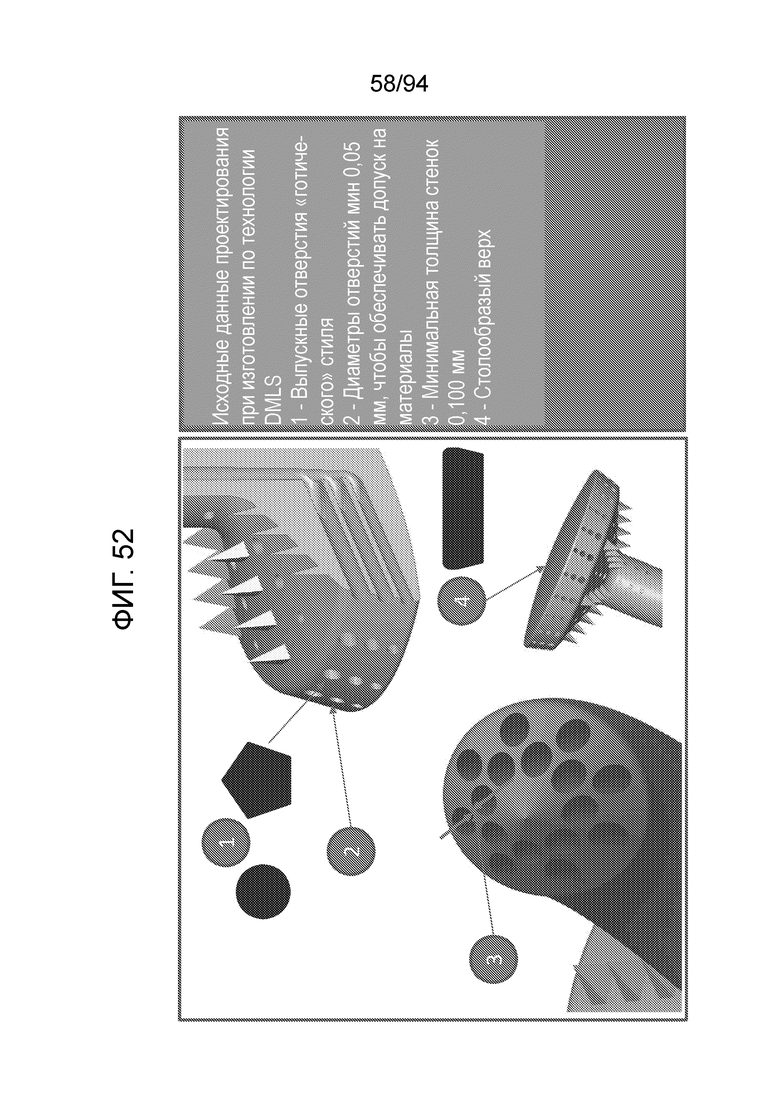
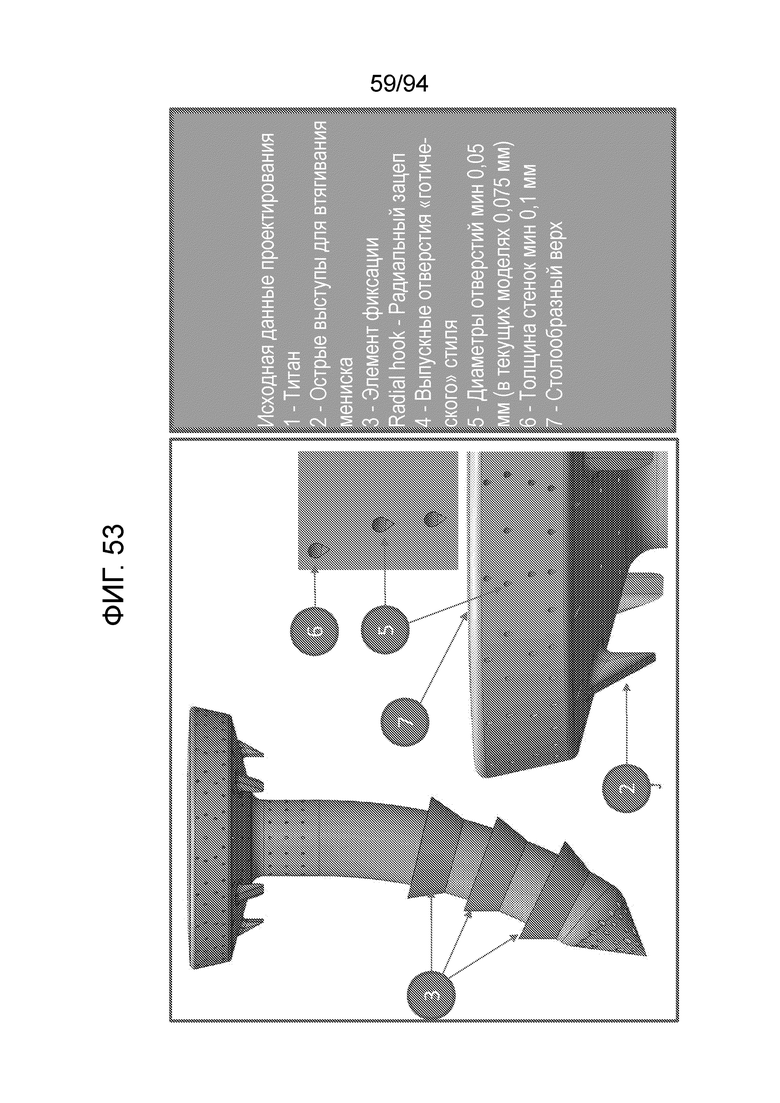
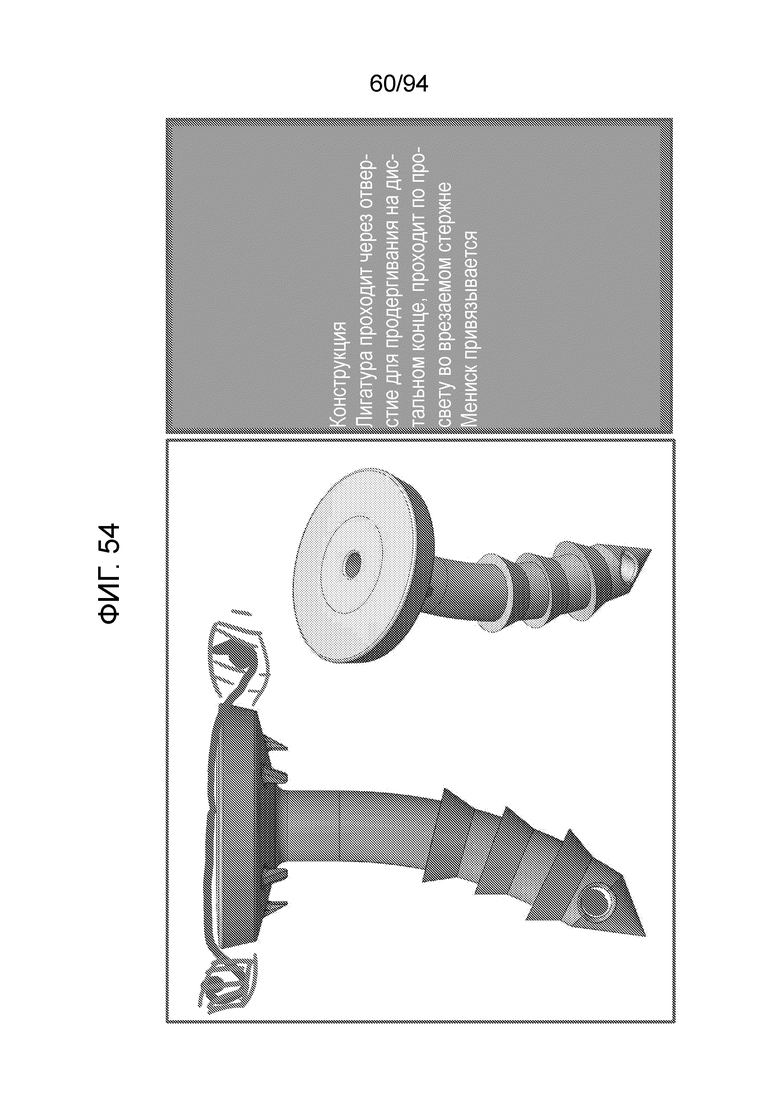
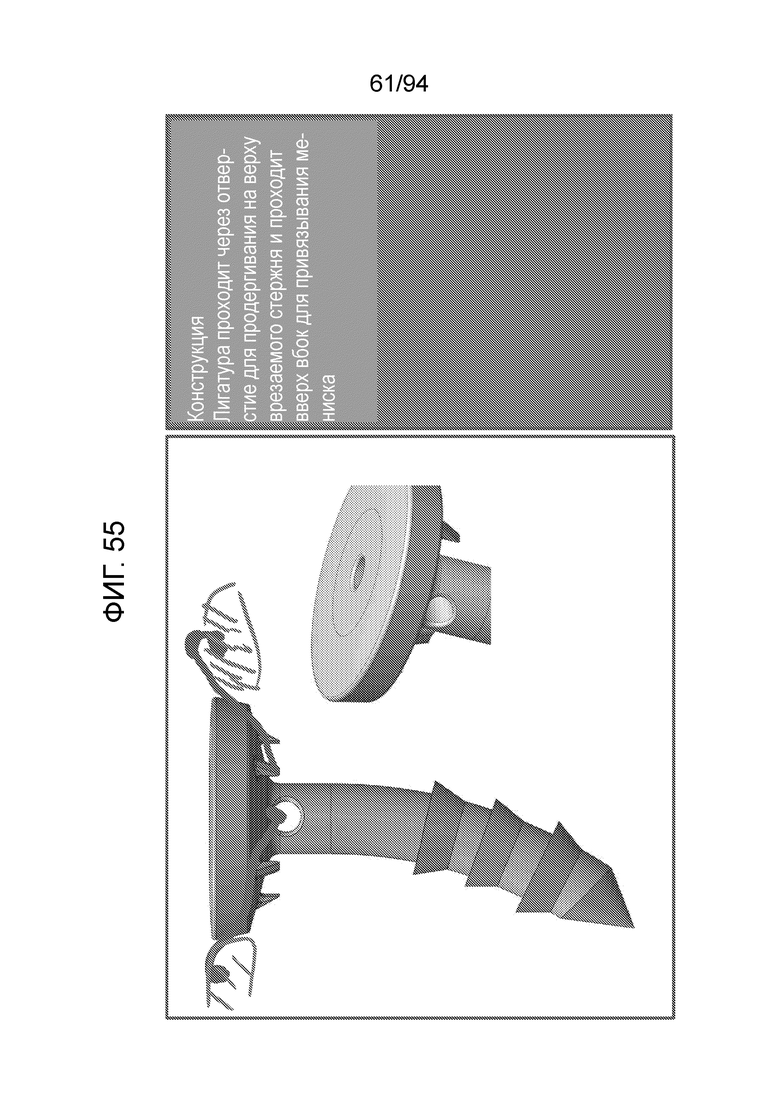
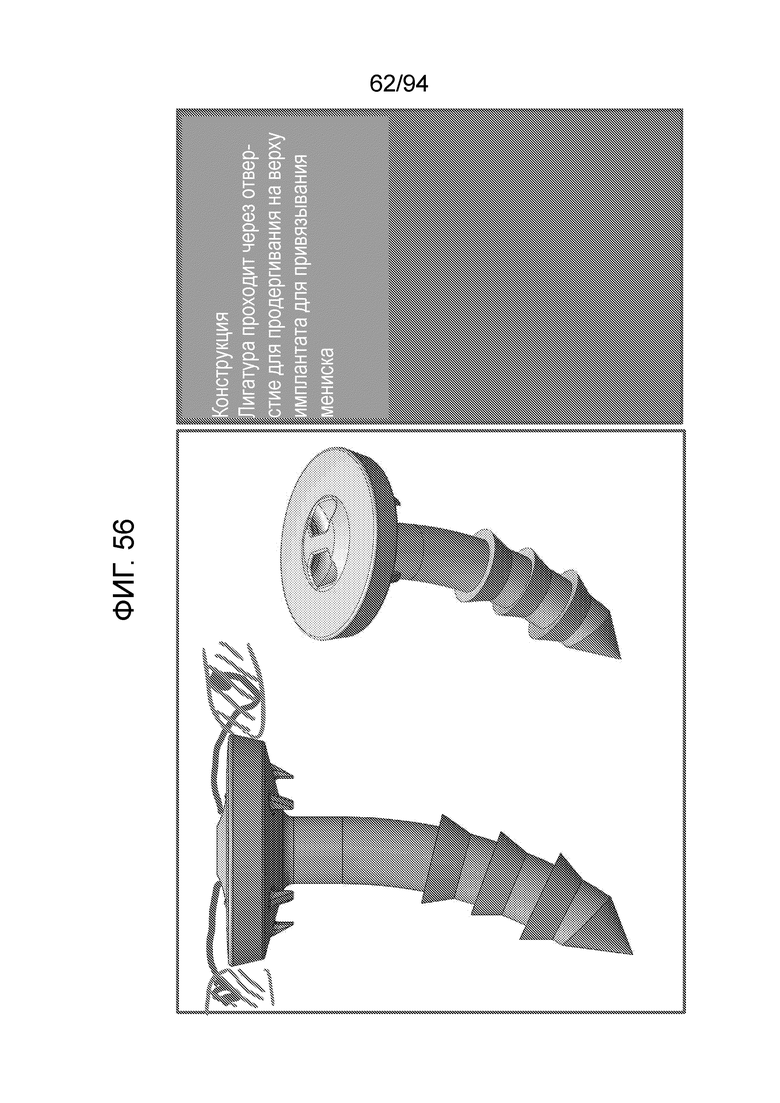

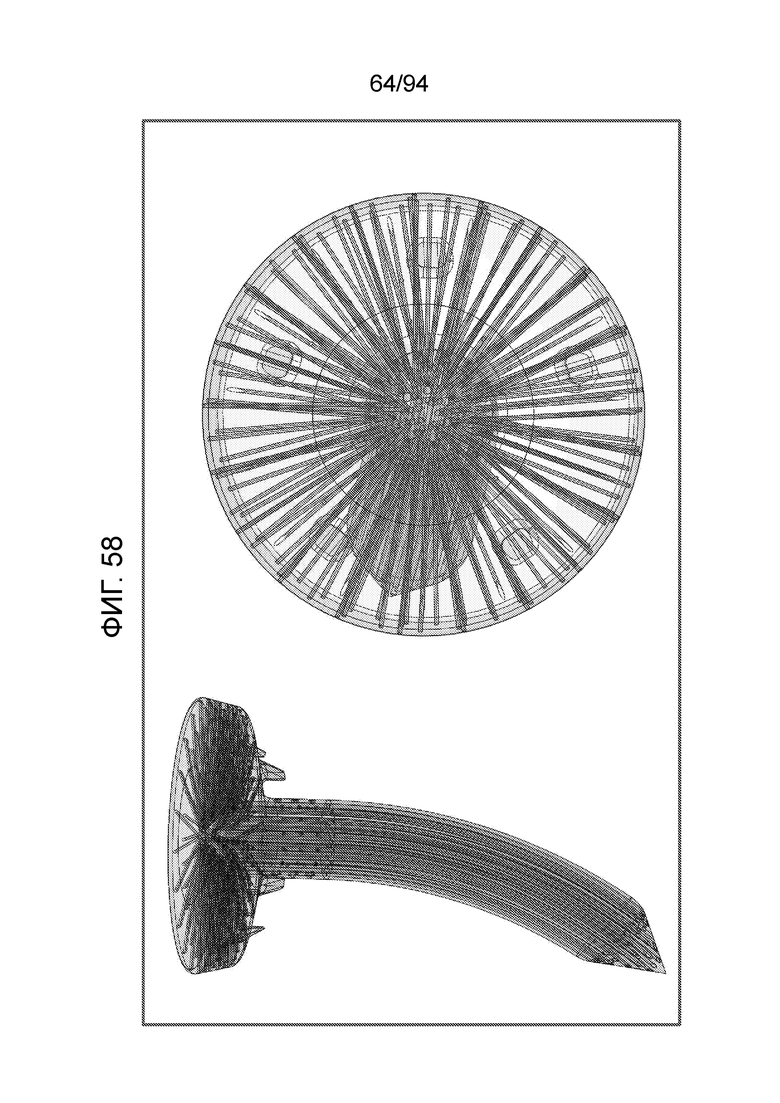

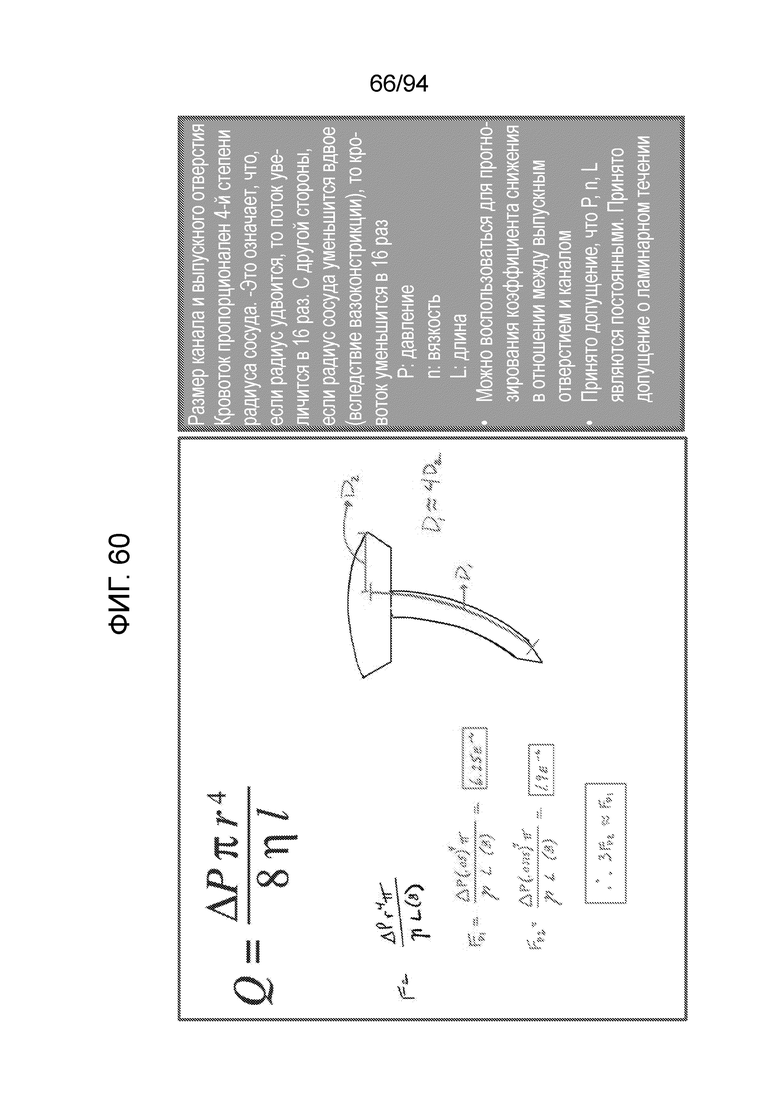
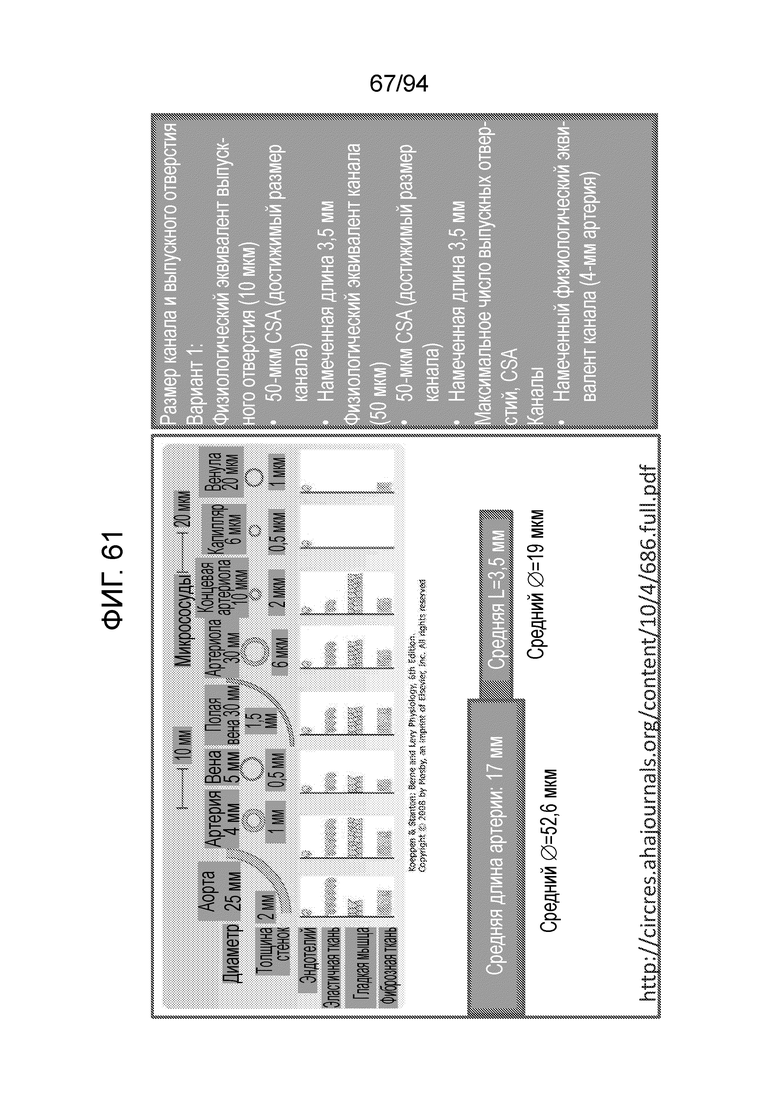
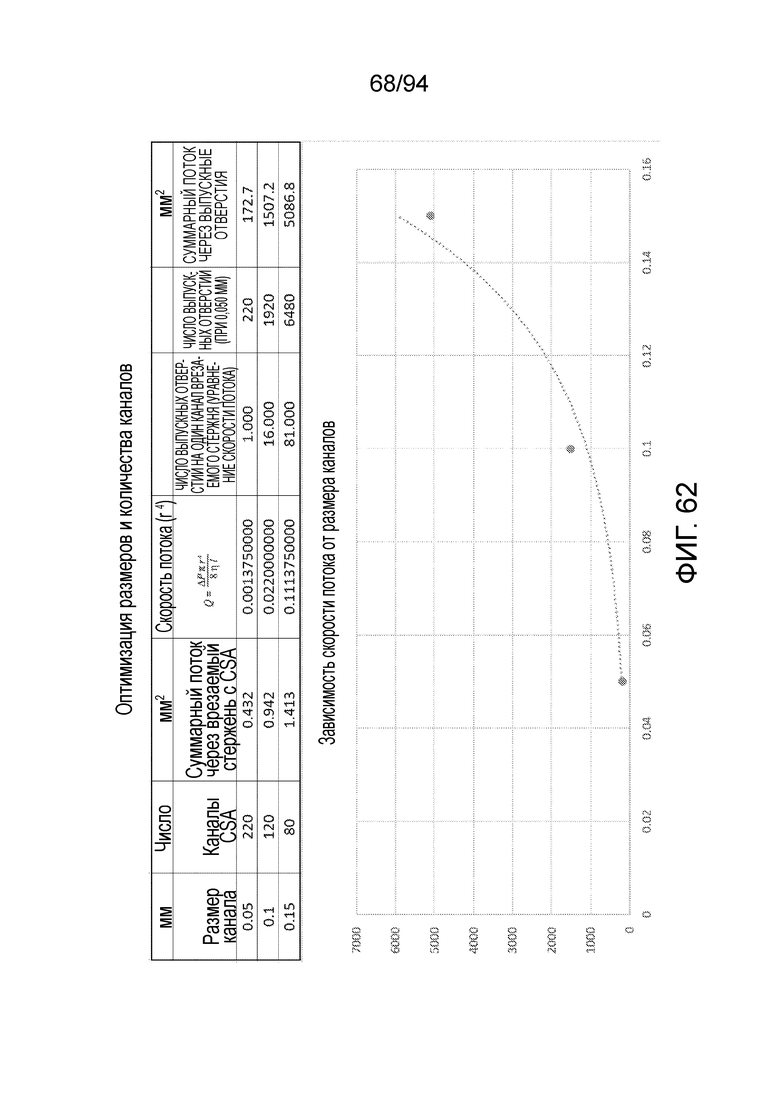
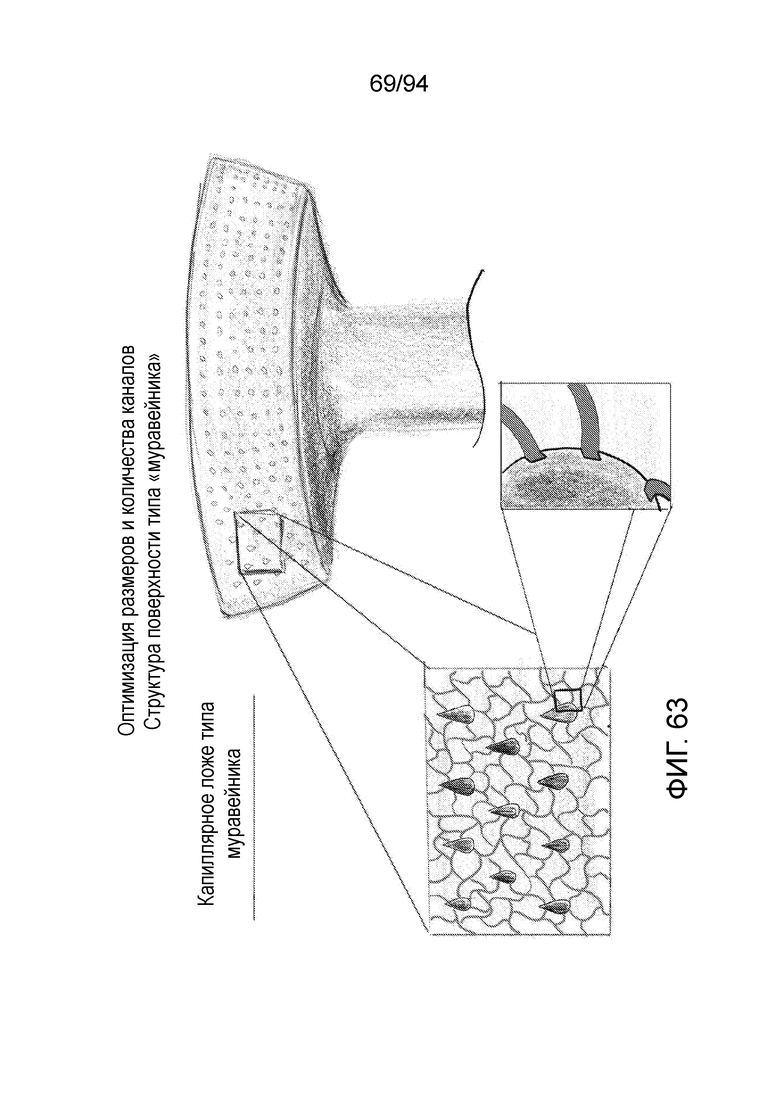

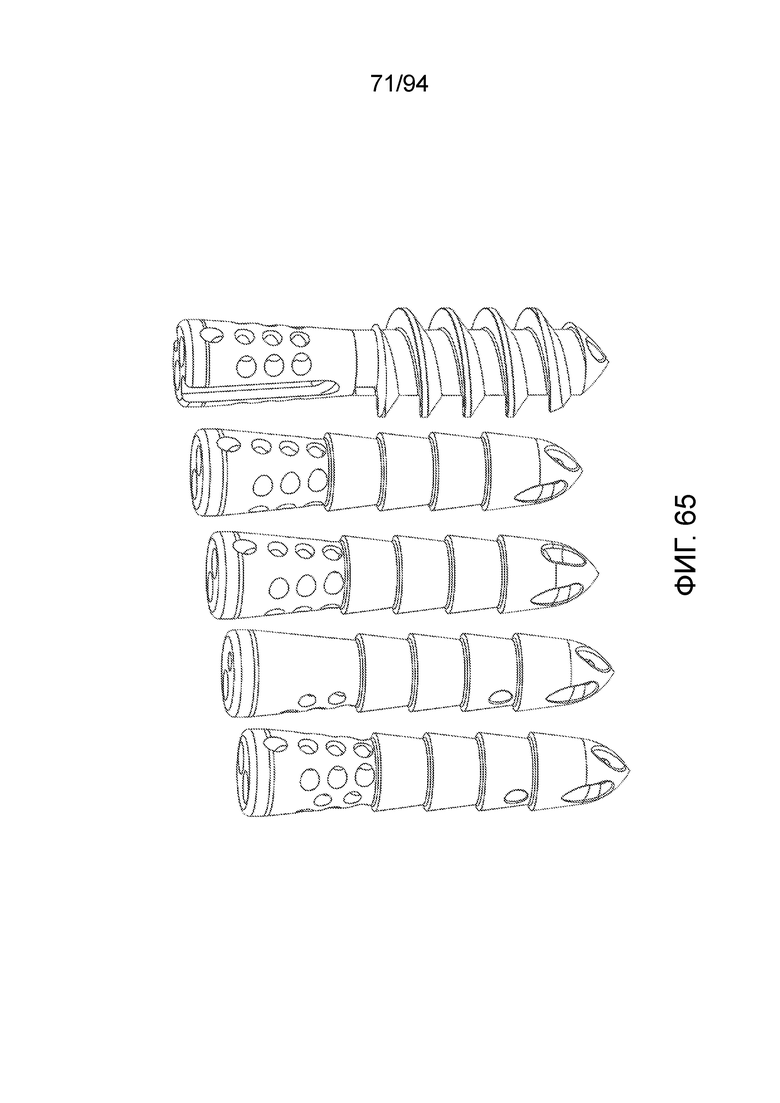


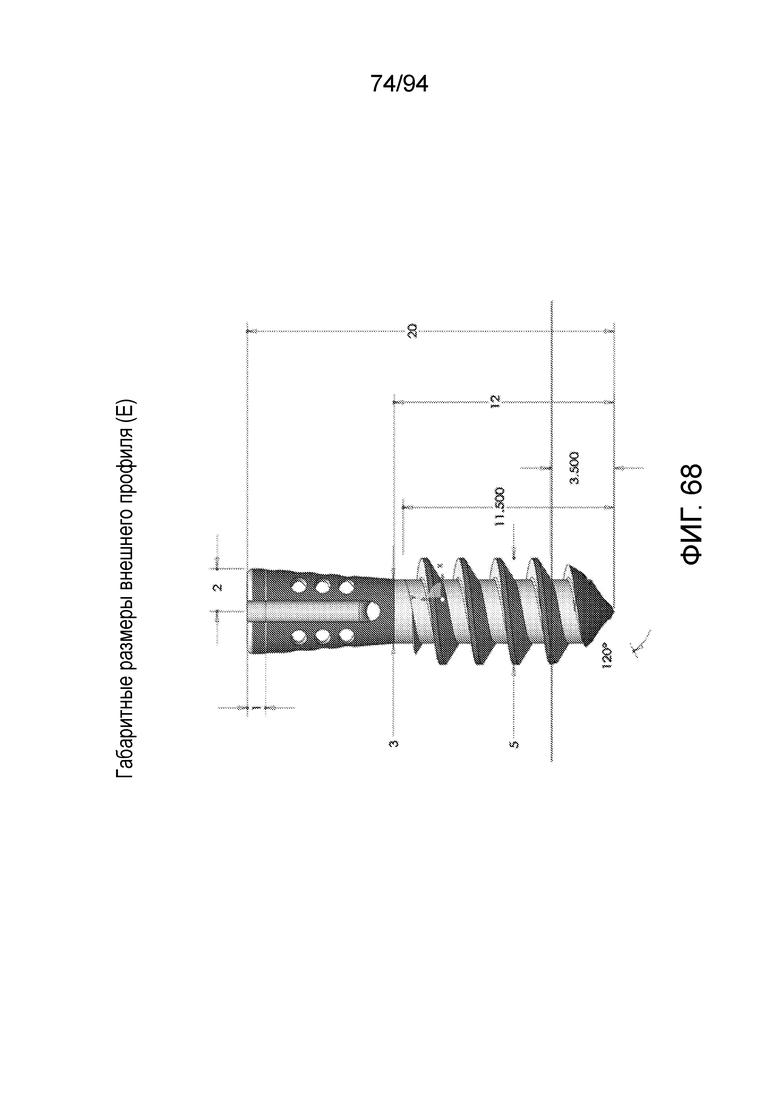
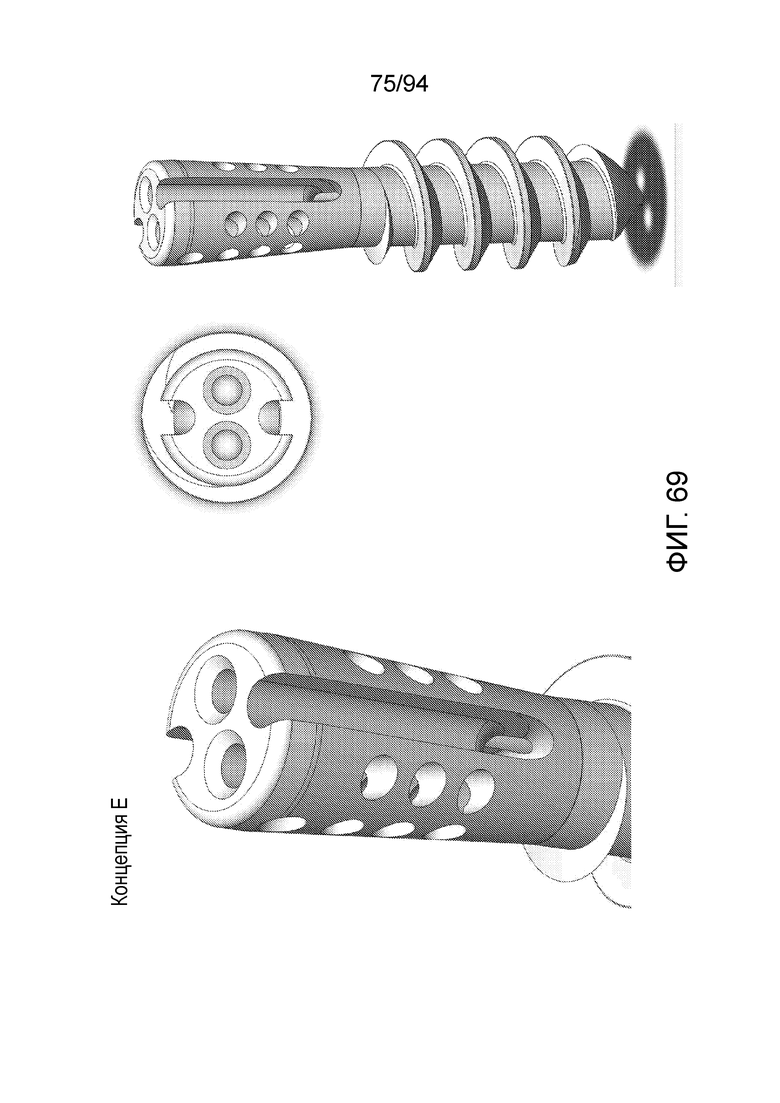

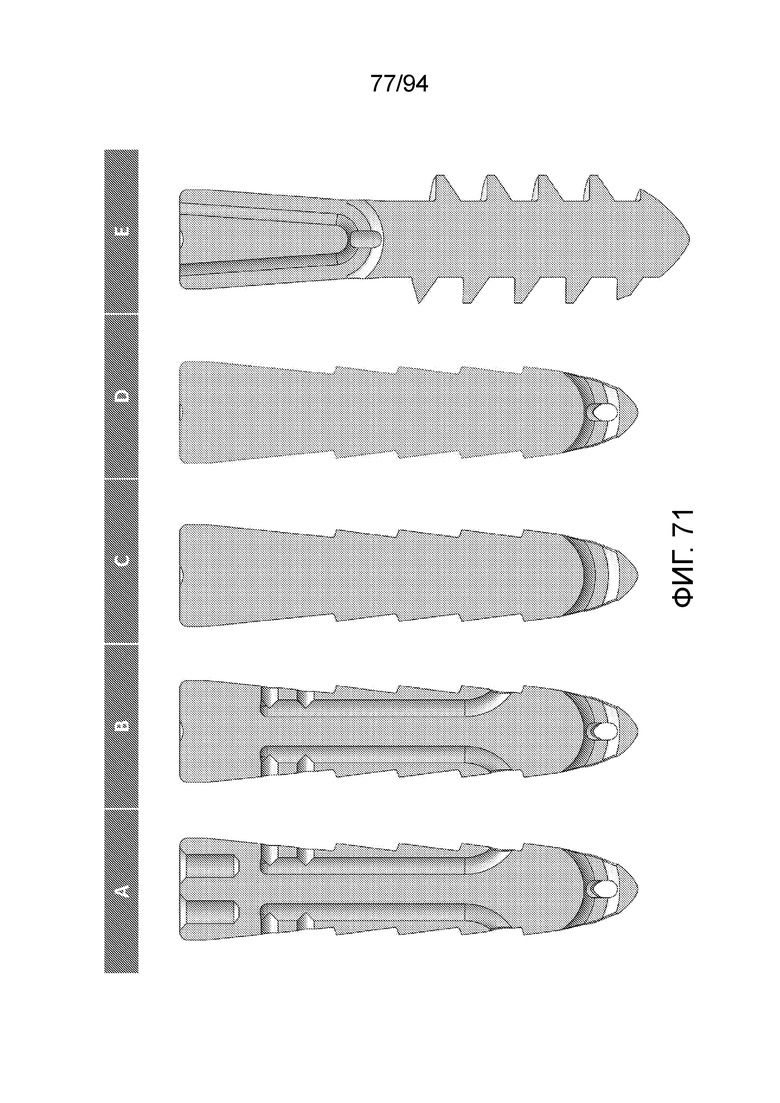
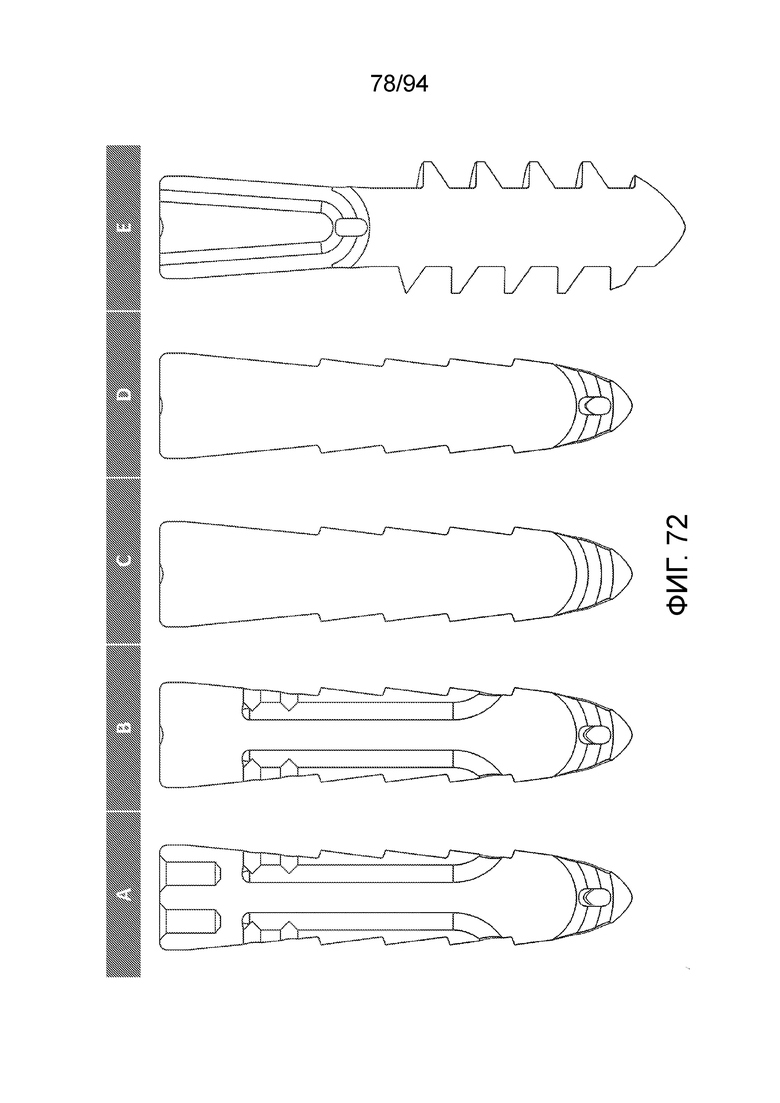
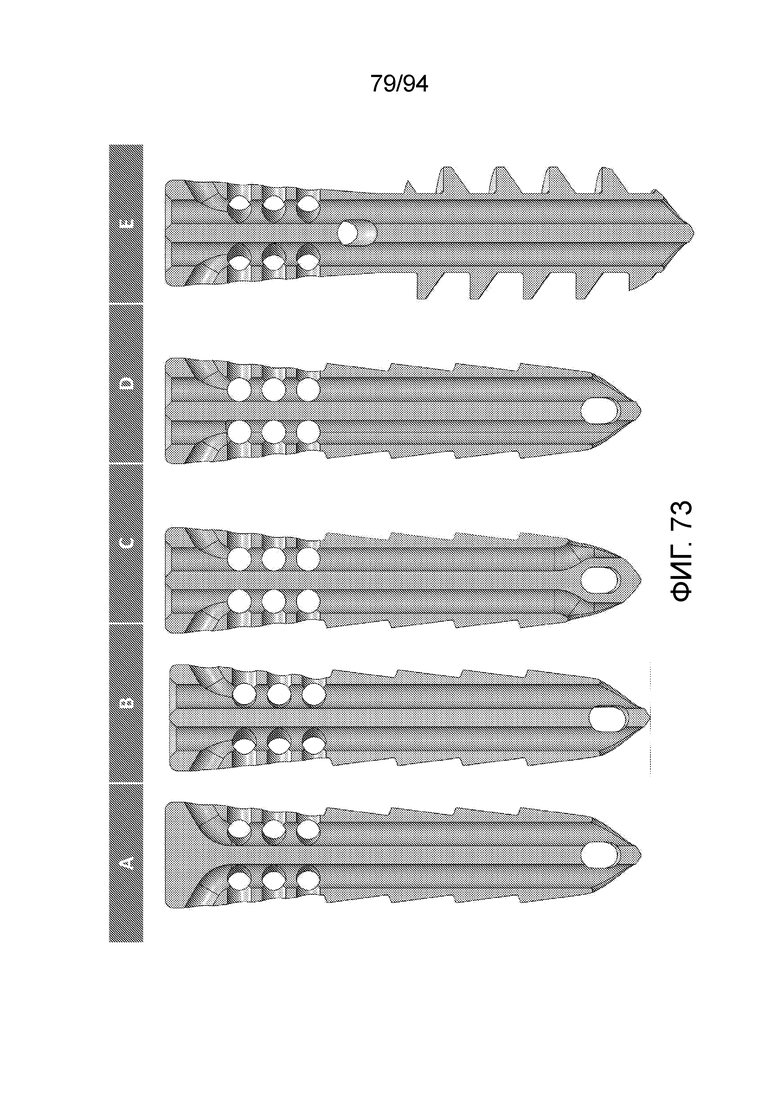
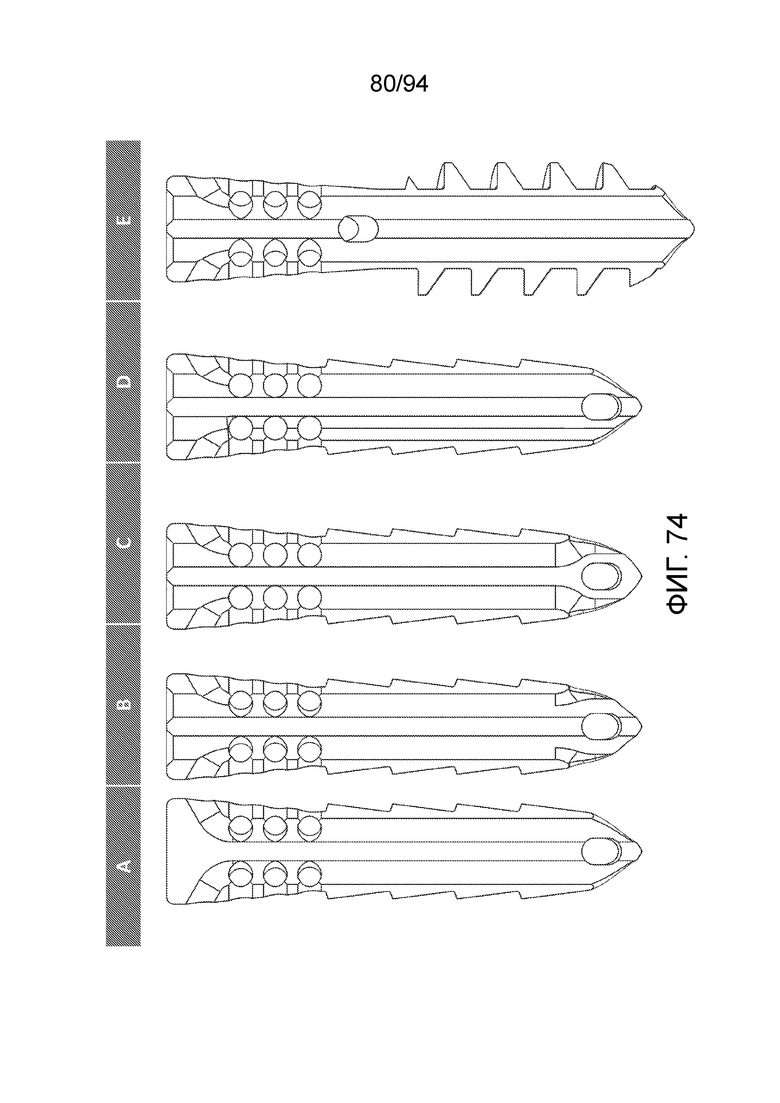
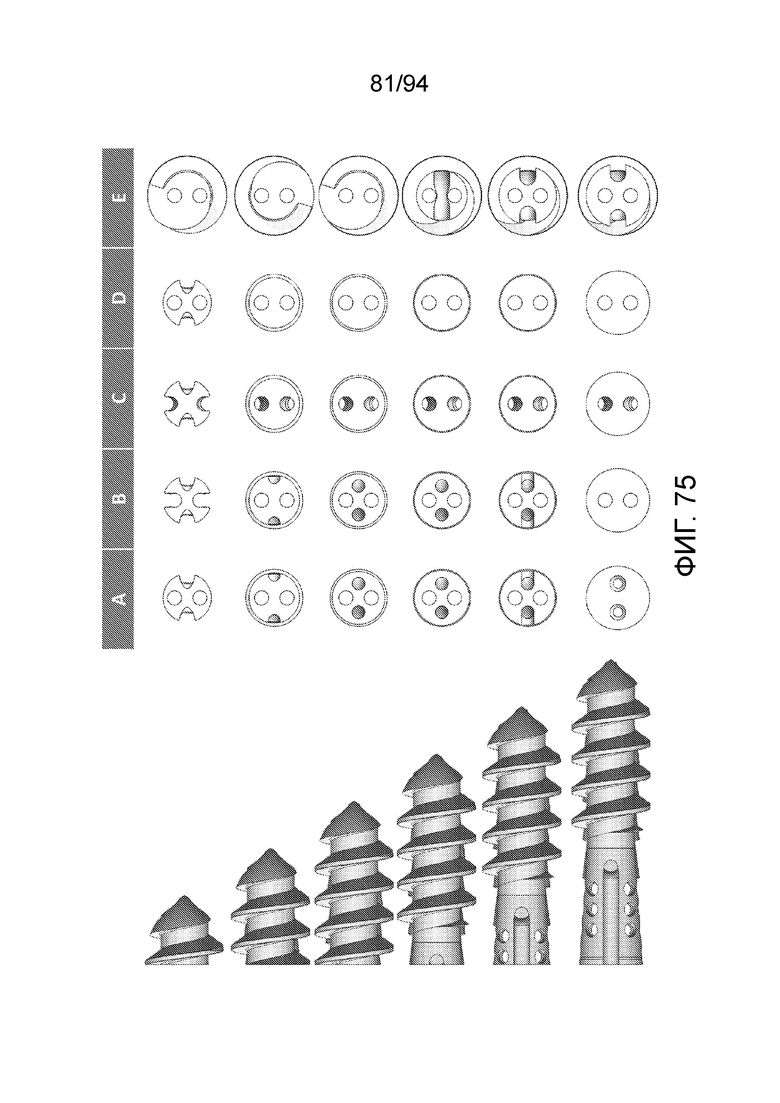

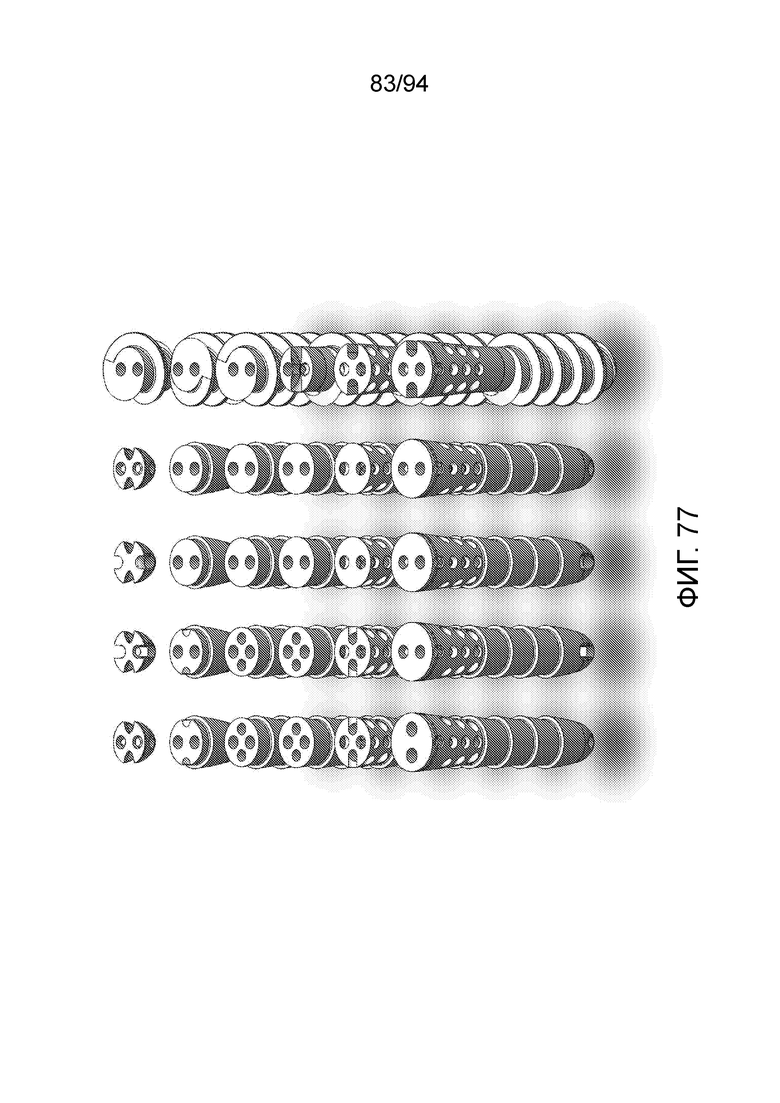
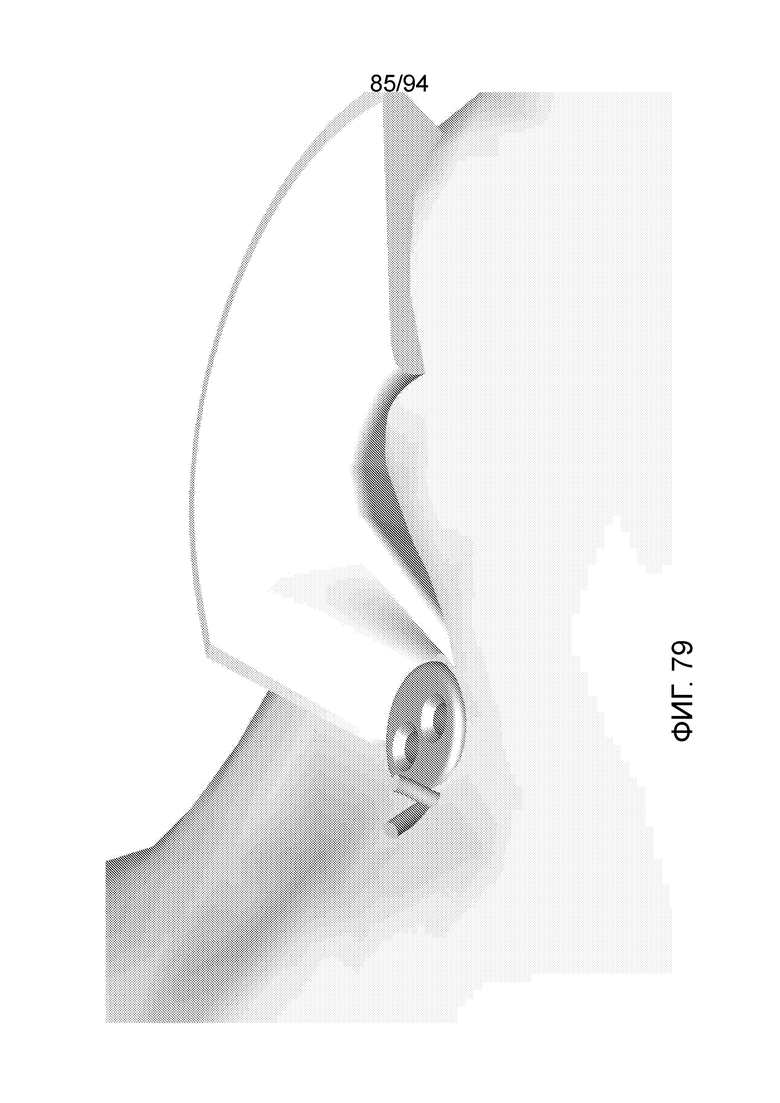
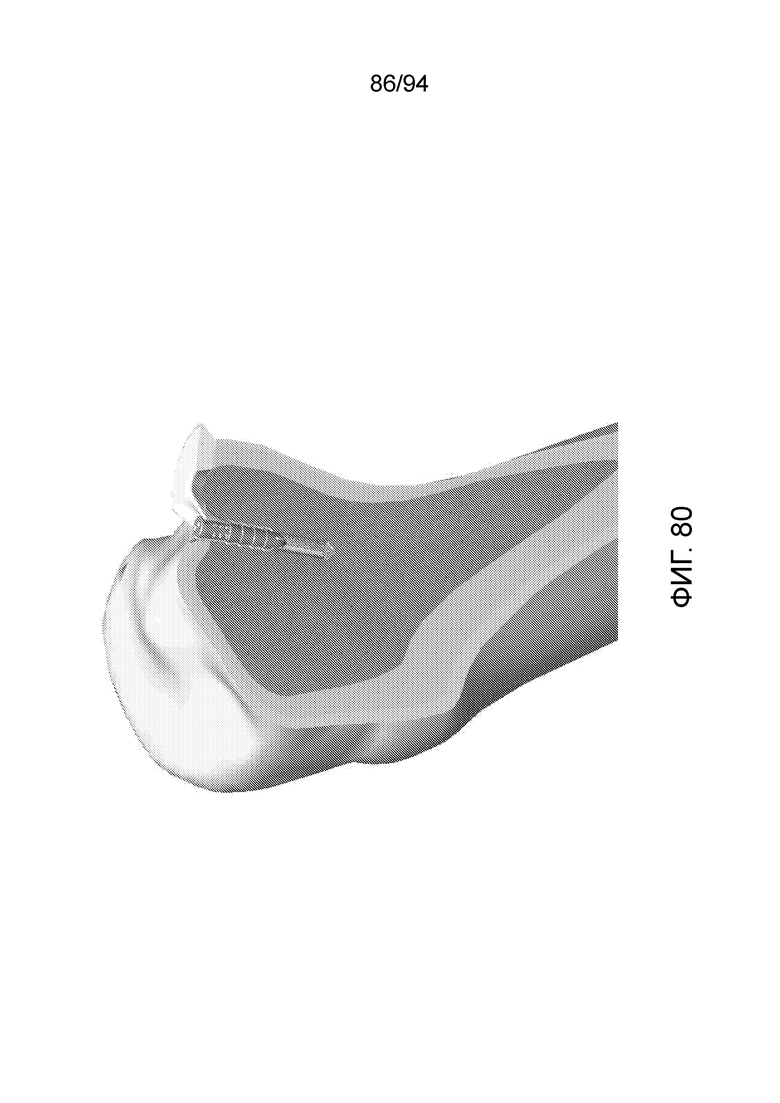
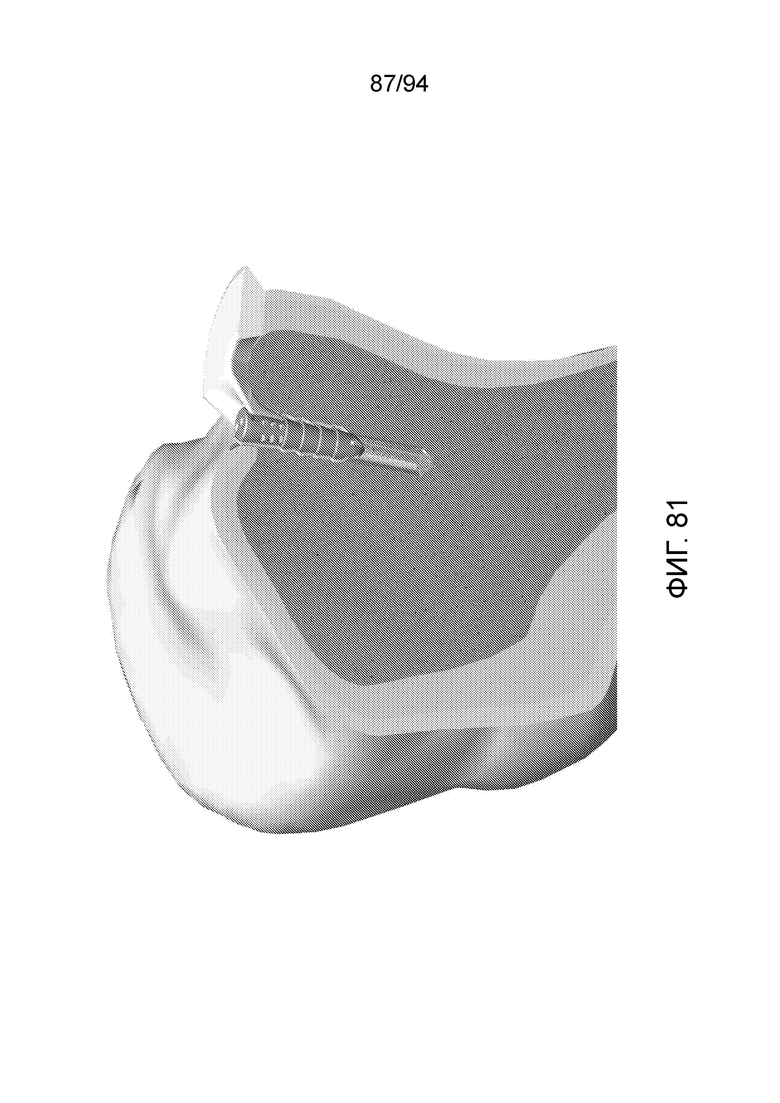
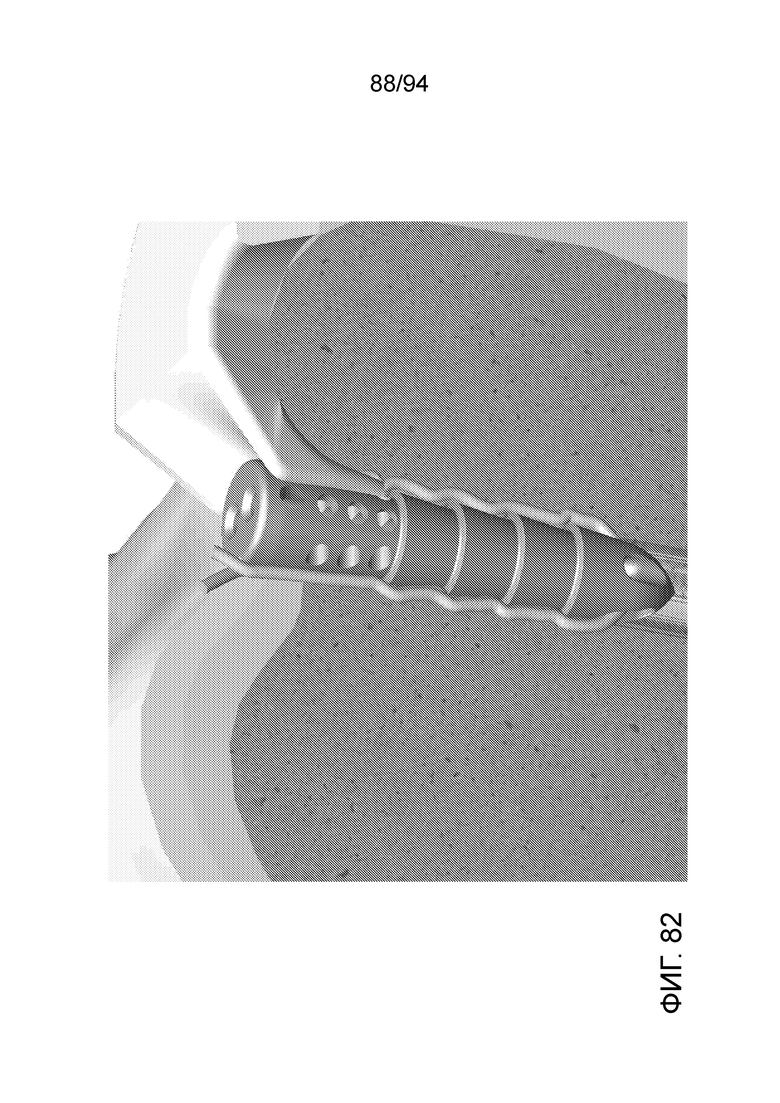
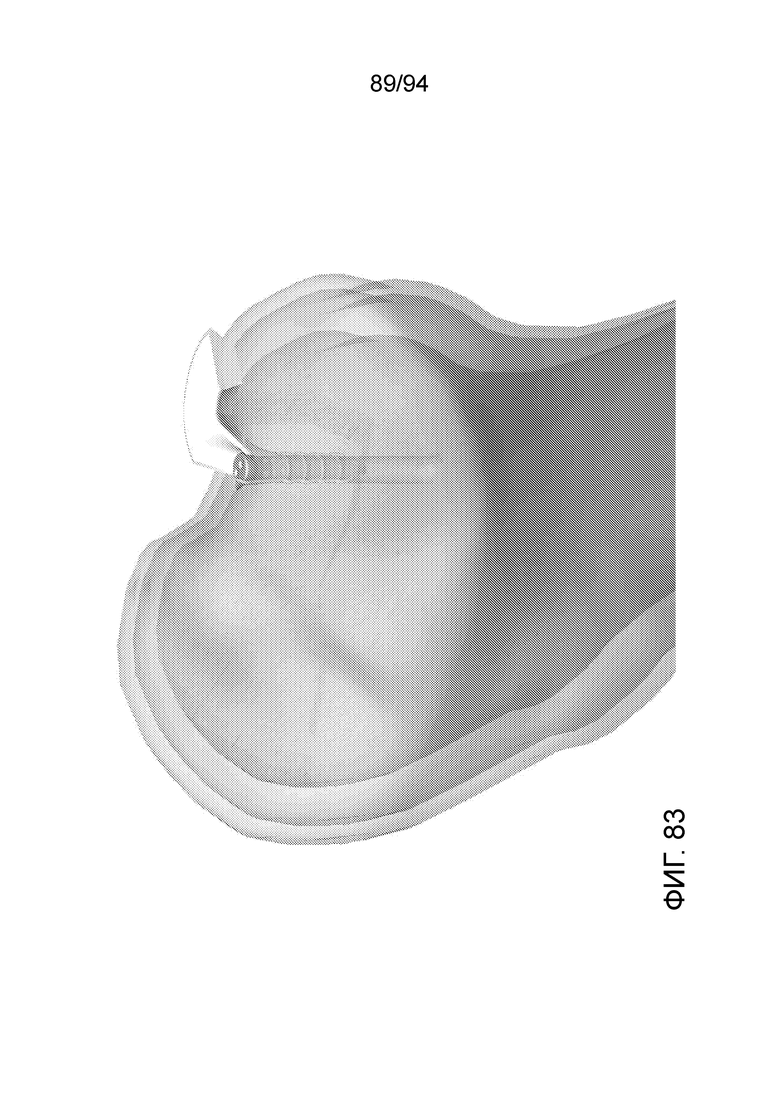
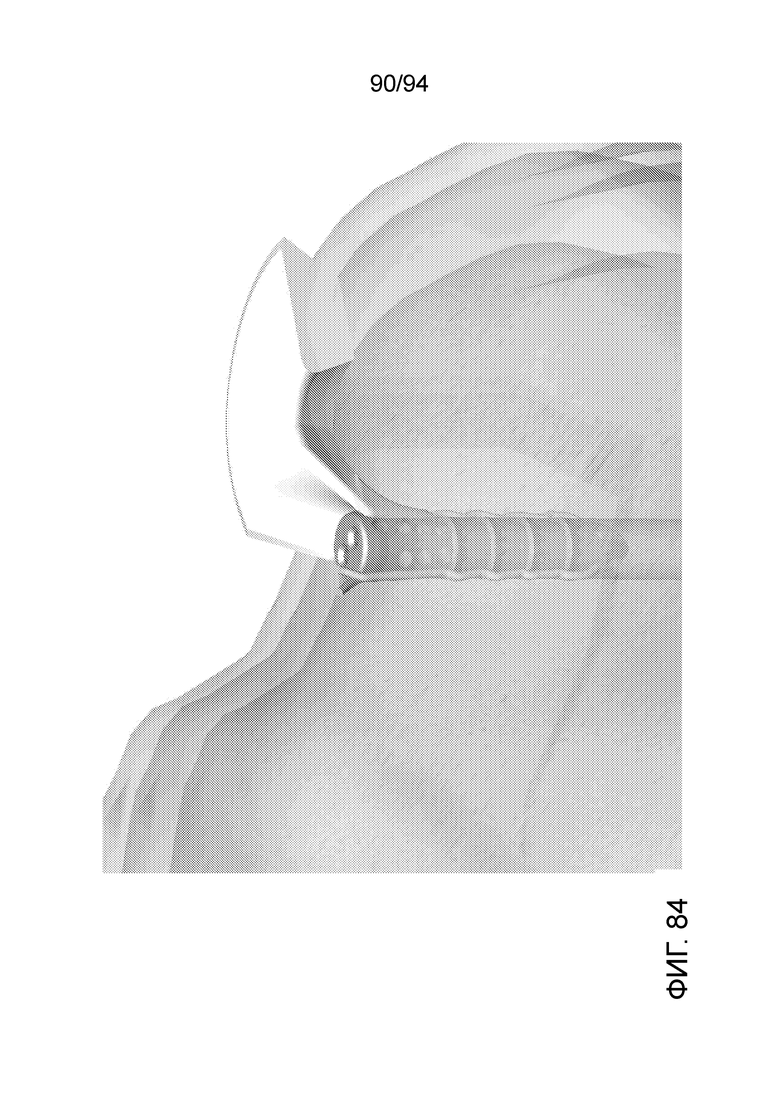
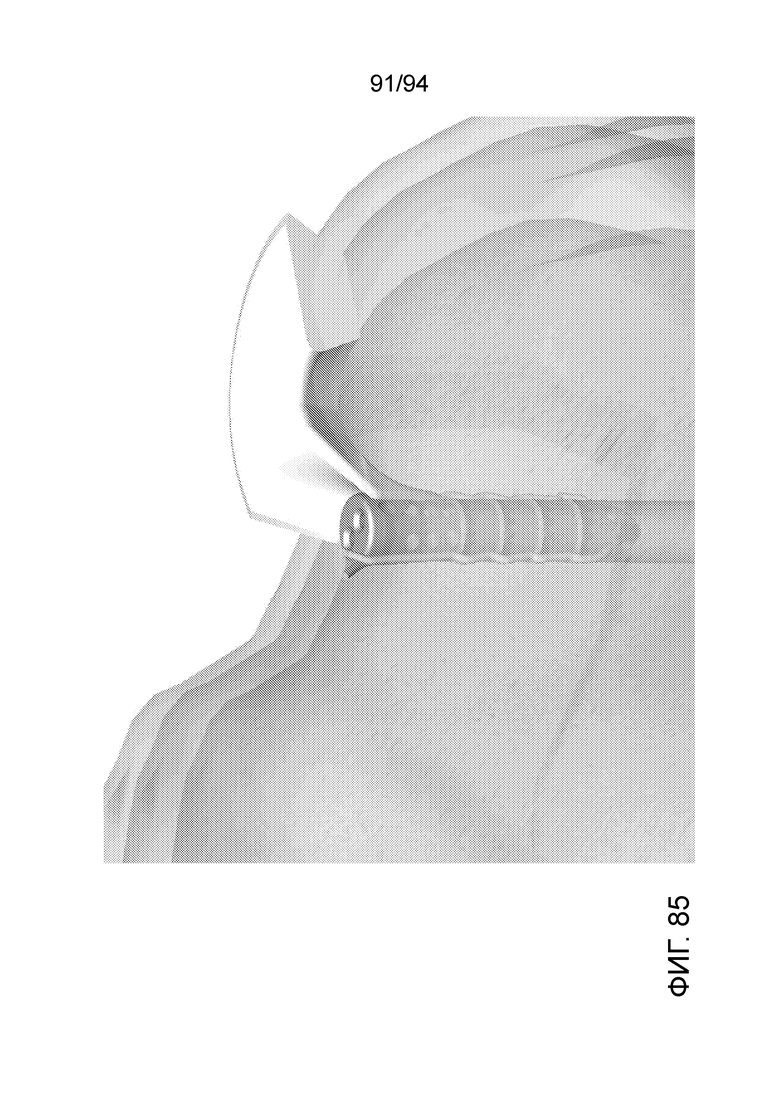
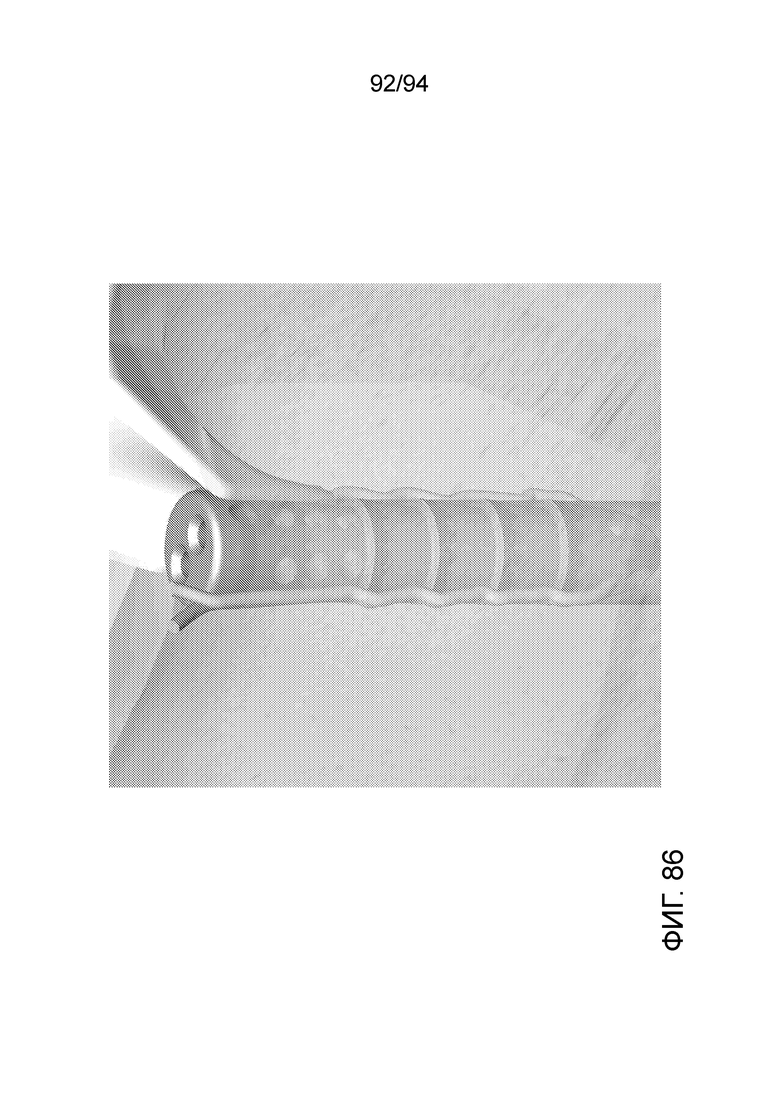

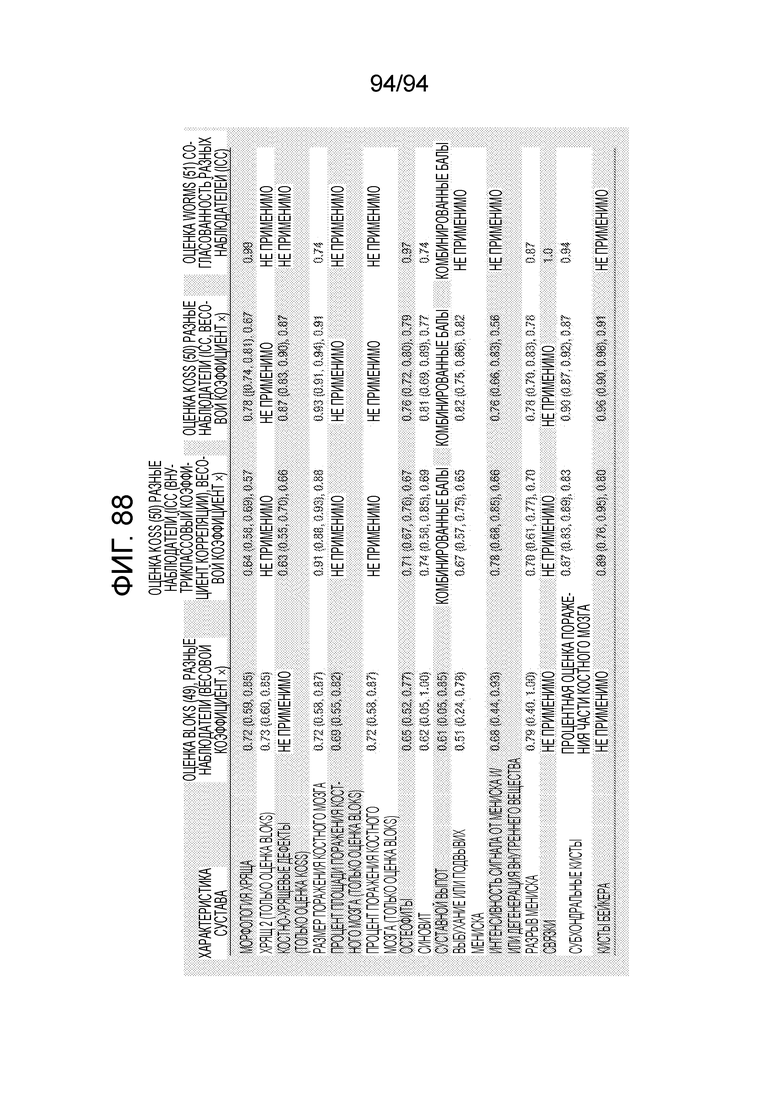
Группа изобретений относится к медицине. Устройство суставного имплантата для фиксации мениска к кости содержит цилиндрический фиксатор с острым дистальным концом и плоским проксимальным участком. Фиксатор содержит проушину, выполненную с возможностью проведения через нее хирургической нити. Фиксатор снабжен по меньшей мере одним продольно проходящим внутренним каналом, имеющим размер, достаточный для транспортировки по меньшей мере одного из крови и питательных веществ от дистального конца к одному или более отверстиям, расположенным в боковой поверхности фиксатора на проксимальном конце. Набор для применения в процедурах лечения разрывов рога мениска, предотвращения разрывов рога мениска или дегенеративных разрывов мениска содержит вышеуказанное устройство суставного имплантата и устройство доставки, снабженное рукояткой на проксимальном конце, разъемно присоединяемое к устройству суставного имплантата на дистальном конце. Способ восстановления поврежденной или ослабленной мягкой ткани, при этом мягкая ткань зависит от притока крови и питательных веществ из находящейся поблизости кости, причем способ содержит этапы, на которых вводят вышеуказанное устройство суставного имплантата в ослабленную мягкую ткань и в кость или в отверстие, просверленное в кости. Устройство суставного имплантата содержит набор трубок, проходящих от дистального конца к проксимальному концу, причем набор трубок выполнен с возможностью взятия крови и питательных веществ изнутри кости и их транспортировки из проксимального конца в ослабленную мягкую ткань. Изобретения обеспечивают возможность замедлять или даже приостанавливать развитие остеоартрита посредством восстановления рога мениска и, затем, самого мениска, а также позволяют рассеивать окружные напряжения и, в результате, защитить суставной хрящ. 3 н. и 17 з.п. ф-лы, 1 табл., 88 ил.
1. Устройство суставного имплантата для фиксации мениска к кости, содержащее:
цилиндрический фиксатор с острым дистальным концом и плоским проксимальным участком, причем фиксатор содержит проушину, выполненную с возможностью проведения через нее хирургической нити;
при этом фиксатор снабжен по меньшей мере одним продольно проходящим внутренним каналом, имеющим размер, достаточный для транспортировки по меньшей мере одного из крови и питательных веществ от дистального конца к одному или более отверстиям, расположенным в боковой поверхности фиксатора на проксимальном конце.
2. Устройство по п. 1, включающее два продольно проходящих внутренних канала, имеющих, каждый, впуск на дистальном конце и по меньшей мере один выпуск на проксимальном участке, обеспеченный на, по меньшей мере, боковых сторонах проксимального участка.
3. Устройство по пп. 1, 2, дополнительно содержащее по меньшей мере два выступающих ребра на дистальном участке цилиндрического фиксатора.
4. Устройство по п. 2, в котором два продольно проходящих внутренних канала находятся в сообщении по текучей среде с проушиной.
5. Устройство по п. 1, в котором проушина обеспечена на остром дистальном конце или около него.
6. Устройство по любому из пп. 1, 2 или 5, дополнительно содержащее по меньшей мере два витка резьбы на дистальном участке цилиндрического фиксатора, и причем проушина расположена на проксимальном участке цилиндрического фиксатора, проксимально относительно первого витка резьбы.
7. Устройство по любому из пп. 1, 2 или 5, в котором проушина снабжена самофиксирующейся хирургической нитью.
8. Устройство по любому из пп. 1, 2, 5, дополнительно содержащее два отверстия в проксимальном конце цилиндрического фиксатора, причем отверстия соединены с двумя внутренними каналами для транспортировки по меньшей мере одного из крови и питательных веществ из двух внутренних каналов через поверхность проксимального конца.
9. Устройство по п. 8, в котором указанные два отверстия в проксимальном конце цилиндрического фиксатора разнесены друг от друга так, что между ними образован угол 180 градусов на каждой стороне, и причем два внутренних канала разнесены друг от друга так, что между ними образован угол 180 градусов на каждой стороне.
10. Устройство по любому из пп. 1, 2, дополнительно включающее вмещающие отверстия, расположенные на плоской проксимальной поверхности и выполненные с возможностью вмещения соответствующих выступающих стержней устройства введения.
11. Устройство по п. 1, содержащее три ряда боковых проходов, где каждый ряд проходов соответственно выходит в четыре равноудаленных друг от друга отверстия, расположенные в боковой поверхности фиксатора.
12. Устройство по п. 11, в котором каждый продольно проходящий внутренний канал имеет внутренний диаметр, составляющий 1 мм, и каждый боковой проход имеет внутренний диаметр 0,8 мм.
13. Устройство по п. 3, в котором каждое ребро имеет верхнюю поверхность, образующую поверхность с формой кольца, выступающую от внешней поверхности цилиндрического фиксатора, имеющую уклон вниз, и причем плоскость поверхности с формой кольца выполнена с возможностью образования острого угла между указанной плоскостью и плоскостью, перпендикулярной продольной оси цилиндрического фиксатора.
14. Устройство по любому из пп. 3 или 13, в котором ребра расположены вдоль большей части длины цилиндрического фиксатора, и причем одно или более отверстий, расположенных в боковой поверхности фиксатора, расположены проксимально относительно ребра, расположенного наиболее проксимально.
15. Набор для применения в процедурах лечения разрывов рога мениска, предотвращения разрывов рога мениска или дегенеративных разрывов мениска, содержащий:
устройство суставного имплантата по любому из пп. 1-14; и
устройство доставки, снабженное рукояткой на проксимальном конце, разъемно присоединяемое к устройству суставного имплантата на дистальном конце.
16. Набор по п. 15, в котором устройство доставки дополнительно содержит плоскую поверхность на его проксимальном конце для постукивания по ней молотком или хирургическим молотком.
17. Набор по п. 15, дополнительно содержащий направляющий элемент для мягкой ткани.
18. Способ восстановления поврежденной или ослабленной мягкой ткани, при этом мягкая ткань зависит от притока крови и питательных веществ из находящейся поблизости кости, причем способ содержит этапы, на которых:
вводят устройство суставного имплантата по любому из пп. 1-14 в ослабленную мягкую ткань и в кость или в отверстие, просверленное в кости,
причем устройство суставного имплантата содержит набор трубок, проходящих от дистального конца к проксимальному концу, причем набор трубок выполнен с возможностью взятия крови и питательных веществ изнутри кости и их транспортировки из проксимального конца в ослабленную мягкую ткань.
19. Способ по п. 18, в котором мягкая ткань представляет собой одно из ротаторной манжеты плеча, надколенника, ахиллова сухожилия, сухожилий четырехглавой мышцы и трехглавой мышцы.
20. Способ по п. 18, в котором мягкая ткань представляет собой одно из суставной губы в плечевом суставе, суставной губы в тазобедренном суставе или мениска.
| US 20130267998 A1, 10.10.2013 | |||
| КРЕПЕЖНЫЙ ЭЛЕМЕНТ ДЛЯ УСТАНОВКИ ПРОТЕЗА ИЛИ МЕХАНИЗМА ИСКУССТВЕННОГО СУСТАВА | 1993 |
|
RU2111718C1 |
| US 20100292732 A1, 18.11.2010 | |||
| US 20040225292 A1, 11.11.2004 | |||
| US 20130197578 A1, 01.08.2013 | |||
| US 20110004258 A1, 06.01.2011 | |||
| US 20120197296 A1, 02.08.2012. | |||
Авторы
Даты
2022-03-18—Публикация
2016-10-26—Подача