Изобретение относится к области клинической медицины и может быть использовано для лечения детей и взрослых больных с гигромами различной локализации.
Гигрома или ганглион - синовиальное кистозное округлое или овальное малоподвижное, образование, размером до 4-5, иногда до 7 см в диаметре, возникающее вследствие дегенеративно-дистрофического процесса, протекающего в синовиальной оболочке суставной капсулы или сухожильном влагалище. Гигрома составляет до 60% обращений в клинику по поводу опухолевидных образований. Гигромы у детей являются довольно распространенным заболеванием, наиболее часто встречается в период от 3-х до 15 лет и мальчики болеют чаще девочек. Наиболее часто гигрома у детей локализуется в области тыльной поверхности кисти, стопы, лучезапястного состава, также пястно-фаланговых и межфаланговых сочленений, реже локтевого, голеностопного и коленного (киста Бейкера) суставов. В области суставов нередко просвет гигромы посредством капсульной ножки соединен с полостью сустава.
Консервативное лечение гигром с использованием тепла, УВЧ, магнитотерапии, парафиновых и грязевых аппликаций, рентгенотерапии и облучения ультрафиолетом считается неэффективным, частота рецидивов достигает 80%.
Среди инвазивных методов, наиболее широко используют пункционный способ, который заключается во введении в пространство кисты после ее пункции и аспирации содержимого различных склерозирующих веществ, глюкокортикостероидов и других препаратов (Бессер Ю.В., Лобин В.Н. Местная кортизонотерапия ганглиев и гигром у детей // Хирургия. - 1978. - №12. - С. 105-106).
Известен способ лечения рецидивирующих гигром у детей путем пункции и эвакуации содержимого, промывания полости и введения циклофосфана в дозе 5 мг на 1 мл эвакуированного экссудата. В полость гигромы вводят катетер, с внутренним диаметром не менее 1,5 мм, по которому эвакуируют содержимое гигромы. Затем осуществляют промывание полости 1 раз в сутки в течение 5 дней раствором трипсина в дозе 5 мг, с последующим дополнительным введением гидрокортизона (Патент RU №2182465, 2002 г., Бабич И.И., Чепурной Г.И., Леонтьева Ю.П.). Недостатком способа является то, что циклофосфан - противоопухолевое средство алкилирующего действия, оказывает цитостатическое и иммунодепрессивное воздействие.
Известны различные модификации хирургического метода: удаление кистозного образования с перевязкой устья или прошиванием шейки ганглия в целях исключения вероятности рецидива заболевания; метод вскрытия гигромы с последующим подшиванием оболочки к подкожной жировой клетчатке по типу " розочки" (Кущ Н.Л., Худяков А.Е. Гигромы лучезапястного сустава у детей // Хирургия. - 1991. - №8. - С. 114-117).
Недостатком способа является появление косметического дефекта в виде послеоперационного рубца, возможны осложнения в виде присоединения вторичной инфекции, а также способ не исключает рецидива гигромы.
Известен способ лечение синовиального ганглиона, согласно которому под контролем ультразвукового исследования (УЗИ) в полость ганглиона вводят пункционную иглу, содержимое его аспирируют, в просвет иглы вводят кварцевый световод, кончик которого на 3-5 мм выходит за пределы иглы, после чего осуществляют гипертермию стенок ганглиона светом лазера с длиной волны 805-810 нм, длительностью импульса 0,2-0,5 сек, мощностью излучения 6 Вт, воздействие осуществляют в течение 7-10 мин до образования гиперэхогенной тени, покрывающей капсулу ганглиона, а в качестве источника лазерного излучения используют диодный лазерный аппарат "Кристалл" (Патент RU №2302840, Юсупов А.С.).
Существенным недостатком способа является болезненность и длительность процедуры, приводящая к интенсивности термического воздействия и нежелательному повреждению окружающих тканей.
Известен способ хирургического лечения гигромы подколенной области, кисты Бейкера, включающий в себя герметизацию соустья и тотальную коагуляцию стенок кисты Бейкера. Для этого под контролем У3-датчика в полость кисты Бейкера вводят пункционную иглу, затем в просвет иглы вводят торцовый световод и под контролем У3-датчика подводят его до соустья, после чего осуществляют воздействие лазерным излучением с длиной волны 1470 нм, мощностью излучения 8 Вт, длительностью импульса 0,2-0,5 с. и экспозицией 4-7 сек до облитерации соустья. Затем из того же прокола и тем же световодом производят коагуляцию стенок кисты мощностью излучения 8 Вт, длительностью импульса 0,2-0,5 с и продолжительностью 7-10 с. (Патент RU №2554329, 2015 г, Жиляков А.В., Коробова Н.Ю., Чернядьев С.А., Чернооков А.И.)
Способ не может обеспечить полное отсутствия рецидива заболевания, а также, в связи с использованием относительно большой мощности и длительности воздействия лазерного излучения с длиной волны 1470 нм, не исключается значительное термическое повреждение окружающих тканей, после чего возможно развитие деформирующих рубцов с нарушением функции сустава.
Способ взят нами в качестве прототипа.
Задачей предлагаемого изобретения является разработка способа эндокавитальной лазерной фототермодеструкции гигром.
Технический результат осуществления поставленной задачи заключается в предотвращении рецидивов заболевания, уменьшении травматичности способа и послеоперационных осложнений, а также отсутствии косметического дефекта.
Сущность предлагаемого способа заключается в том, что в способе эндокавитальной лазерной деструкции гигромиспользуют лазерное излучение с длиной волны 1,94 мкм, мощностью от 1 до 3 Вт, в течение 2-5 секунд, реализуемое лазерным аппаратом ЛСП «ИРЭ-Полюс», имеющее высокий коэффициент поглощения водой, что обеспечивает относительно быстрое ее закипание и эффективную контактную гидротермодеструкцию синовиальной оболочки за минимальное время, что значительно уменьшает риск повреждения окружающих ее тканей. После манипуляции возникает фиброзная организация и утолщение внутренней оболочки гигромы, способствующие уменьшению и полному зарастанию ее полости.
Способ осуществляют следующим образом.
Для реализации способа используют хирургический аппарат: лазерный скальпель, программируемый, модель ЛСП - «ИРЭ-Полюс» (Россия), генерирующий монохромное лазерное излучение с длиной волны 1,94 мкми снабженный волоконной системой доставки излучения к объекту воздействия. Диагностическое исследование осуществляют с помощью ультразвукового сканера HD11 ХЕ, датчик линейный L12-3, фирма PHILIPS (USA). Диагностический анализвключает анамнестические данные, клинический осмотр и ультразвуковое исследование. Определяют локализацию и размеры кистозного образования, характер его содержимого, оболочек и близлежащих тканевых структур.
Способ эндокавитальной лазерной деструкции гигромы осуществляют под местной аппликационной анестезией, обезболивающими мазевыми препаратами, например, крем Эмла, в сочетании с инъекционной анестезией 0,5% раствором новокаина при пункции образования. При этом используют инъекционную иглу размером 1,2 мм х 40 мм, диаметром 18 G х 1 ½. Под контролем УЗИ проверяют правильное положение иглы в полости синовиальной кисты и фиксируют иглу пластырем к коже. Проводят аспирацию шприцом содержимого гигромы с замером его объема. По той же самой игле в полость кисты вводят кварцевый световод со специальным покрытием, на глубину при которой кончик световода выступает на 1-2 мм от отверстия конца иглы. Затем осуществляют собственно эндокавитальную фототермодеструкцию оболочки гигромы, используют непрерывное лазерное излучение с длиной волны 1,94 мкм, мощностью от 1 до 3 Вт, в течение 2-5 секунд, реализуемое лазерным аппаратом ЛСП «ИРЭ-Полюс». Выбор режимов лазерного излучения, мощность и время экспозиции осуществляют в зависимости от размеров кистозного образования, по данным УЗИ и на основании объема удаленной пункционной жидкости, с учетом наличия в среднем до 25% остаточного жидкостного содержимого.
Предлагаемые режимы лазерного воздействия обеспечивают дозированное термическое нагревание до закипания остаточного жидкостного серозного содержимого внутри полости гигромы, что вызывает денатурацию ее внутренней синовиальной оболочки, в дальнейшем склерозирование поверхностей и зарастание полости. При соблюдении необходимых режимов практически исключено термическое повреждение окружающих оболочки гигромы тканевых структур. В конце манипуляции световод и иглу удаляют, накладывают давящую повязку с пелотом на 7-10 дней, далее фиксирующую на область гигромы до 30 дней и рекомендуют щадящий функциональный режим. Осмотр после манипуляции проводят на 7-14-30 день и в отдаленные сроки через 6 и 12 месяцев. Перед осмотрами выполняют контрольное УЗ исследование. При наличии вторичного экссудата в полости образования через 7 или 14 дней возможна повторная пункция и аспирация экссудата и накладывание давящей повязки еще на 10 дней, а также продолжение ограничения физической нагрузки.
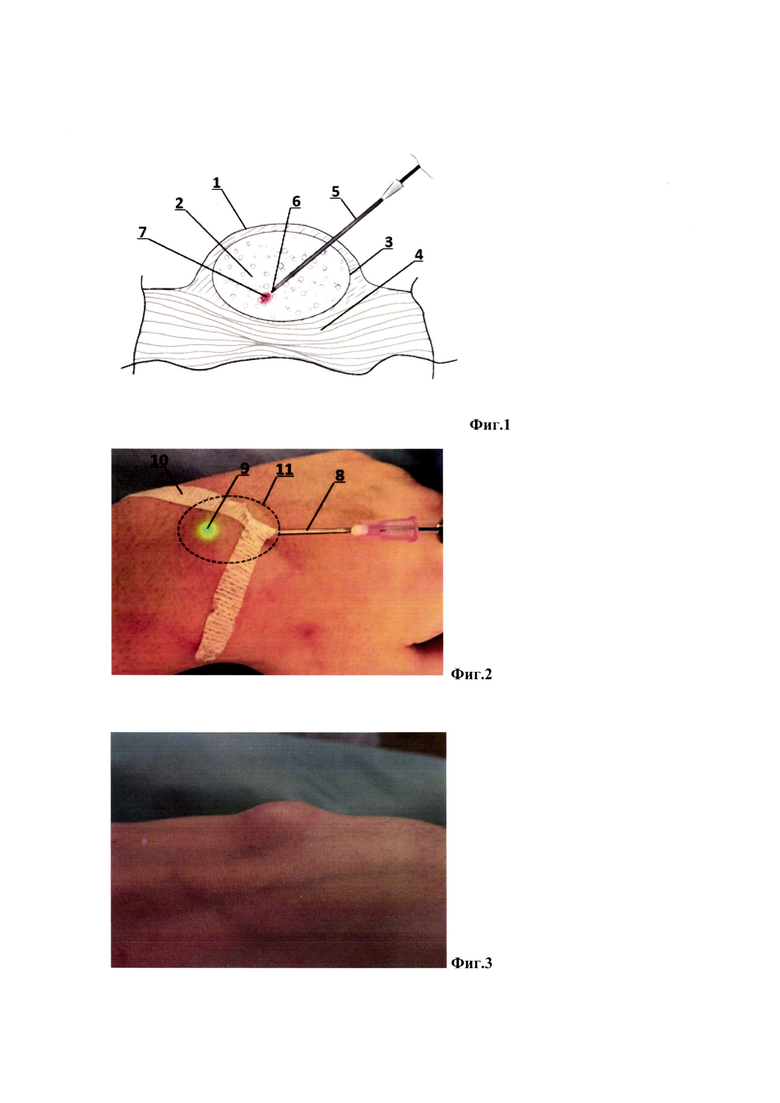
Схематический рисунок эндокавитальной фототермодеструкции гигромы представлен на Фиг. 1, где 1 - эпителий, 2 - полость гигромы с синовиальной жидкостью, 3 - синовиальная оболочка гигромы, 4 - подлежащие тканевые структуры, 5 - пункционная игла, 6 - кончик световода, 7 - лазерное излучение.
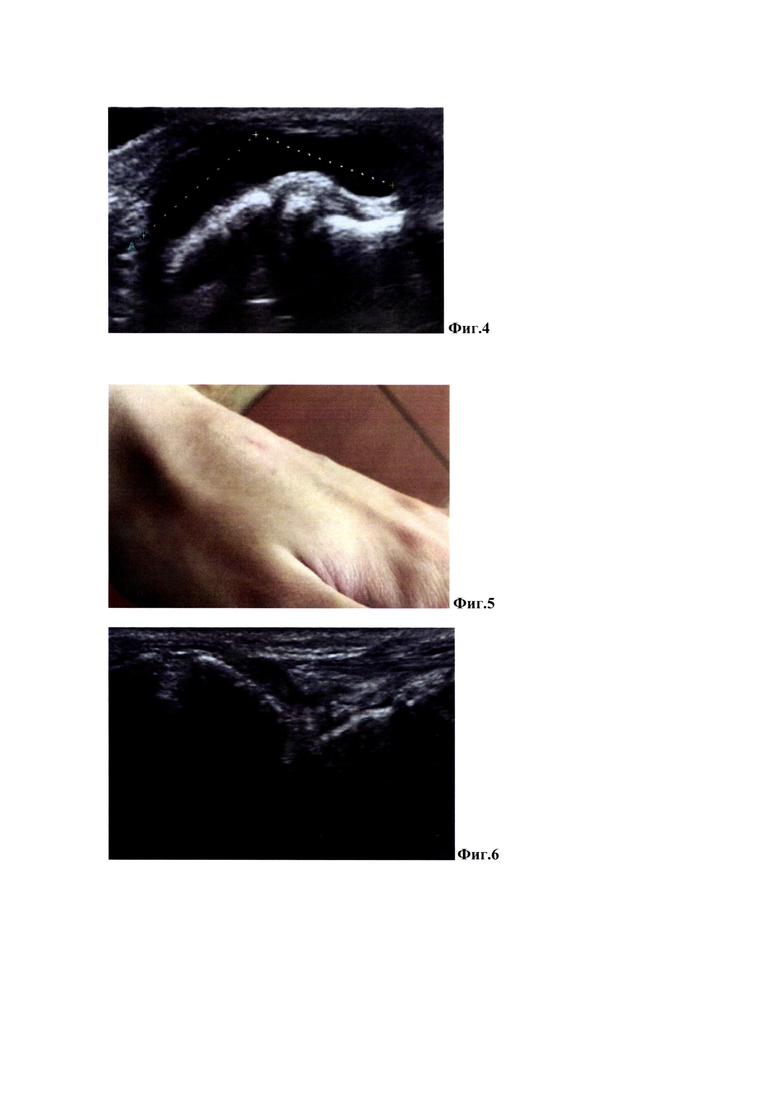
Вид зоны выполнения способа эндокавитальной фототермодеструкции гигромы представлен на Фиг. 2, где 8 - пункционная игла, 9 - лазерное излучение, 10 - фиксация лейкопластырем, 11 - зона локализации гигромы.
Из уровня техники не известен способ лечения гигром, характеризующийся заявляемой совокупностью признаков, следовательно, указанный способ соответствует критерию «новизна».
Авторами впервые установлено, что приведенная совокупность отличительных признаков способа обеспечивает радикальный результат лечения, отсутствие рецидива и достижение хороших клинических и эстетических результатов лечения гигром у детей и взрослых, так как обеспечивает эффективную контактную гидротермодеструкцию синовиальной оболочки за минимальное время. После манипуляции возникает фиброзная организация и утолщение внутренней оболочки гигромы, способствующие уменьшению и полному зарастанию ее полости. Таким образом, заявляемое изобретение соответствует критерию «изобретательский уровень».
Эффективность предлагаемого способа, была подтверждена в НИИ НДХиТ клиническими результатами и данными контрольного ультразвукового исследования при лечении 12 пациентов с гигромой, из них детского возраста 9 больных и 3 взрослых. Гигромы у 10 пациентов: 8 детей и 2 взрослых, имели локализацию в области кисти и стопы, а у двух пациентов: 1 ребенок и 1 взрослый, в подколенной области, киста Бейкера.
Клинические примеры осуществления способа.
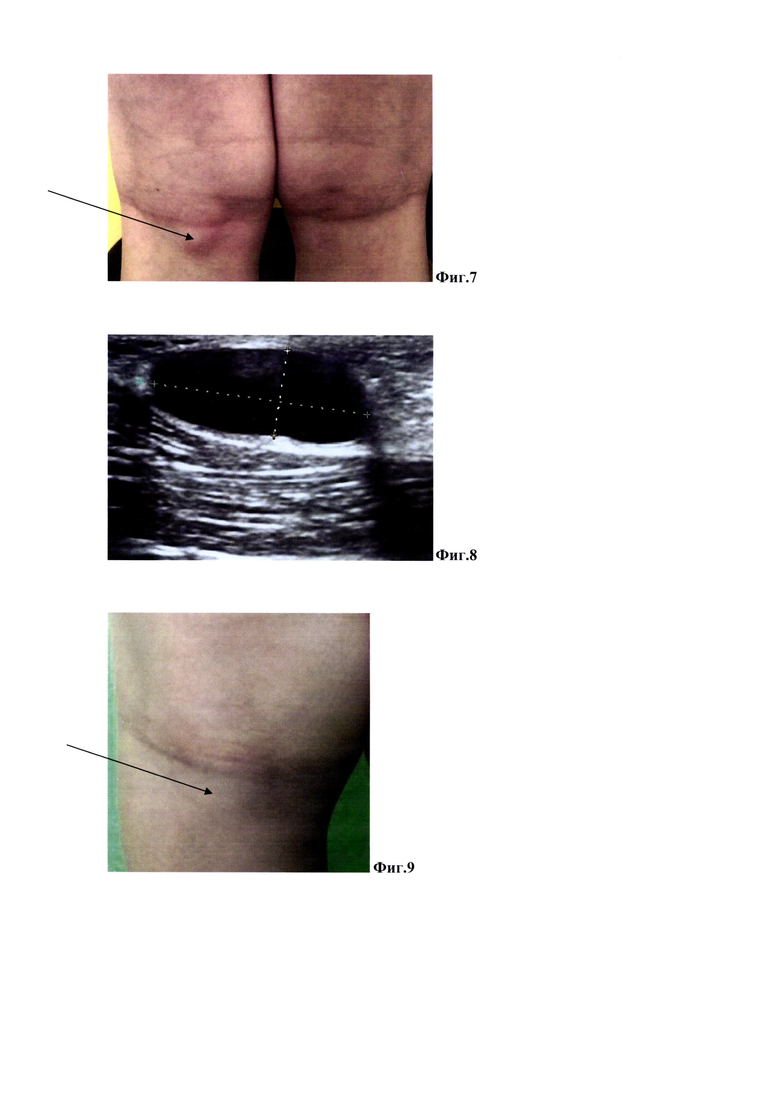
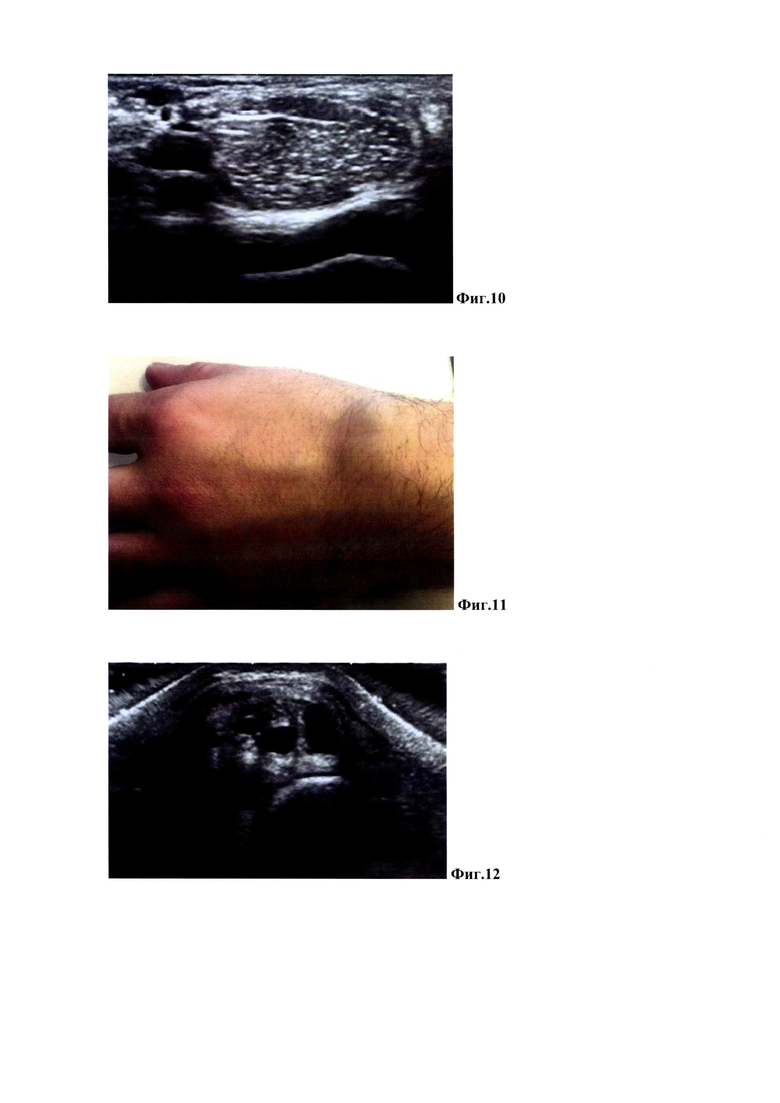
Пример 1. Пациентка Н. 17 лет. Диагноз: Гигрома в области тыльной поверхности левого лучезапястного сустава. Девочка примерно 6 месяцев назад заметила округлое, выпуклое образование на тыле левой кисти, которое эпизодически уменьшалось и увеличивалось в размерах и сопровождалось болевыми ощущениями. Обратилась в НИИ НДХиТ. На тыле левой кисти было отмечено наличие подкожного, выпуклого овальной формы, жидкостного образования, без воспалительных проявлений, размером через кожу до 2,5 см, представлено на Фиг. 3. На УЗИ под кожей определено кистозное образование, с четкими ровными контурами и тонкой капсулой, с гомогенным жидкостным содержимым, размерами 1,9 х 1,0 х 0,5 см, объемом 0,47 см3, перифокальной реакции нет, представлено на Фиг. 4. В плановом порядке, амбулаторно, выполнена манипуляция способом эндокавитальной лазерной деструкции. Под контролем УЗИ проверено правильное положение иглы в полости синовиальной кисты, и игла фиксирована пластырем к коже. Проведена аспирация шприцом содержимого гигромы и замер его объема. По этой же игле в полость кисты введен кварцевый световод и его кончик выведен на 1-2 мм за конец иглы. Затем осуществлена непосредственная эндокавитальная фототермодеструкция оболочки гигромы непрерывным лазерным излучением с длиной волны 1,94 мкм мощностью 1 Вт в течение 2 секунд, реализуемым лазерным аппаратом ЛСП «ИРЭ-Полюс». На контрольном осмотре через 30 суток после манипуляции болезненных ощущений в области фотодеструкции нет, визуально и пальпаторно данное образование не определяется Фиг. 5. Результат на 30 сутки подтвержден данными УЗИ, полость и жидкостные элементы гигромы не определяются, воспалительных проявлений в окружающих зону фотодеструкции тканях нет, представлено на Фиг. 6.
Пример 2. Пациент Ч. 3 года. Диагноз: Киста Бейкера (гигрома) в левой подколенной области. Родители около трех месяцев назад заметили образование в левой подколенной области и обратились в НИИ НДХиТ. При осмотре было выявлено подкожное кистозное овальной формы, плотно-эластичной консистенции образование, безболезненное, размером через кожу до 2,0 см. Представлен вид образования, для сравнения правая и левая подколенная область на Фиг. 7. На УЗИ левой подколенной области определено кистозное образование с тонкой капсулой и мелкодисперстным содержимым, размерами 1,8 х 1,5 х 0,7 см, объемом 0,98 см3, окружающие ткани без изменений, представлено на Фиг. 8. В плановом порядке, амбулаторно, выполнена манипуляция способом эндокавитальной лазерной деструкции. Под контролем УЗИ проверено правильное положение иглы в полости синовиальной кисты, и игла фиксирована пластырем к коже. Проведена аспирация шприцом содержимого гигромы и замер его объема. По этой же игле в полость кисты введен кварцевый световод и его кончик выведен на 1- 2 мм за конец иглы. Затем осуществлена непосредственная эндокавитальная фототермодеструкция оболочки гигромы непрерывным лазерным излучением с длиной волны 1,94 мкм мощностью 2 Вт в течение 3 секунд, реализуемым лазерным аппаратом ЛСП «ИРЭ-Полюс». После манипуляции на 14 сутки данное образование не визуализируется, пальпаторно отмечается незначительное уплотнение, болезненности нет, представлено на Фиг. 9. На контрольном УЗИ на 14-й день жидкостные участки образования не выявлены, неоднородность уплотнения структур, представлено на Фиг. 10.
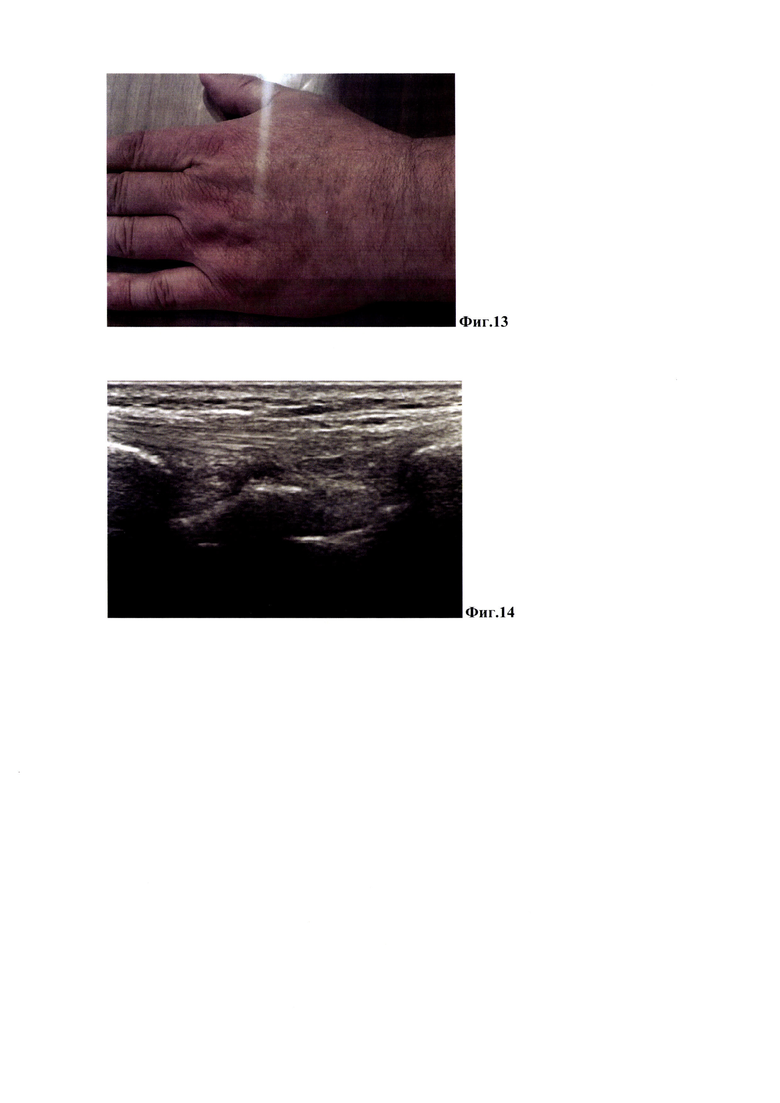
Пример 3. Пациент Ф. 20 лет. Диагноз: Рецидивирующая гигрома в области тыльной поверхности левого лучезапястного сустава. В течение более 3-х лет данное образование беспокоит пациента, периодически отмечаются болевые ощущения, которые причиняют дискомфорт. Пациент был консультирован в НИИ НДХиТ. При осмотре в области тыльной поверхности левого лучезапястного сустава под кожей отмечено наличие кистозного, относительно плотной консистенции, слегка болезненного образования, размером через кожу 4,0 см на 3,5 см, представлено на Фиг. 3. На УЗИ под кожей определяется кистозное образование с ровными четкими контурами, многокамерное, содержимое жидкостное гомогенное, размеры образования 2.0 х 2,0 х 2,5 см, объем 5,2 см3, представлено на Фиг. 12. Выполнена манипуляция способом эндокавитальной лазерной деструкции. Под контролем УЗИ проверено правильное положение иглы в полости синовиальной кисты, и игла фиксирована пластырем к коже. Проведена аспирация шприцом содержимого гигромы и замер его объема. По этой же игле в полость кисты введен кварцевый световод и его кончик выведен на 1- 2 мм за конец иглы. Затем осуществлена непосредственная эндокавитальная фототермодеструкция оболочки гигромы непрерывным лазерным излучением с длиной волны 1.94 мкм мощностью 3 Вт в течение 5 секунд, реализуемым лазерным аппаратом ЛСП «ИРЭ-Полюс». После манипуляции на контрольном осмотре через 60 дней данное образование ни визуально, ни пальпаторно не определяется, представлено на Фиг. 13. Результат на 60 сутки после фотодеструкции подтвержден данными УЗИ, полость и жидкостные элементы гигромы не определяются, отмечено уплотнение мягких тканей, воспалительных проявлений нет, представлено на Фиг. 14.
Способ эндокавитальной лазерной деструкции гигром является высокоэффективным, предотвращает рецидивы заболевания, обеспечивает хорошие клинические и эстетические результаты лечения данной патологии у детей и взрослых.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ КИСТЫ БЕЙКЕРА | 2013 |
|
RU2554329C2 |
| Способ лечения кавернозных форм гемангиом у детей | 2016 |
|
RU2629802C1 |
| Способ лечения полостных образований | 2016 |
|
RU2652750C1 |
| Способ удаления поверхностной мелкокистозной формы лимфатической или лимфовенозной мальформации языка | 2017 |
|
RU2676832C2 |
| Способ эндоскопического пункционного лазерного удаления кисты верхнечелюстной пазухи | 2018 |
|
RU2693449C1 |
| СПОСОБ МАЛОИНВАЗИВНОГО ЛЕЧЕНИЯ ГИГРОМ | 2023 |
|
RU2817658C1 |
| СПОСОБ ЛЕЧЕНИЯ КИСТЫ БЕЙКЕРА | 2011 |
|
RU2470638C1 |
| СПОСОБ ЛЕЧЕНИЯ СИНОВИАЛЬНОГО ГАНГЛИОНА | 2004 |
|
RU2302840C2 |
| СПОСОБ ЛЕЧЕНИЯ РЕЦИДИВИРУЮЩИХ ГИГРОМ У ДЕТЕЙ | 2000 |
|
RU2182465C2 |
| Способ лечения врождённых гигантских пигментных невусов (ВГПН) у детей | 2023 |
|
RU2820879C1 |
Изобретение относится к медицине, а именно к травматологииии и ортопедии. Воздействуют на гигрому лазерным излучением. При этом сначала под контролем УЗИ устанавливают инъекционную иглу в полости синовиальной кисты. Затем проводят аспирацию шприцем содержимого гигромы с замером его объема. После чего по этой же игле в полость кисты вводят кварцевый световод и проводят эндокавитальную фототермодеструкцию оболочки гигромы непрерывным лазерным излучением с длиной волны 1,94 мкм мощностью от 1 до 3 Вт в течение 2-5 с, реализуемым лазерным аппаратом ЛСП «ИРЭ-Полюс». Способ эндокавитальной лазерной деструкции гигром является высокоэффективным, предотвращает рецидивы заболевания, обеспечивает хорошие клинические и эстетические результаты лечения данной патологии у детей и взрослых. 14 ил., 3 пр.
Способ эндокавитальной лазерной деструкции гигром, включающий воздействие на гигрому лазерным излучением, отличающийся тем, что сначала под контролем УЗИ устанавливают инъекционную иглу в полости синовиальной кисты, затем проводят аспирацию шприцем содержимого гигромы с замером его объема, после чего по этой же игле в полость кисты вводят кварцевый световод и проводят эндокавитальную фототермодеструкцию оболочки гигромы непрерывным лазерным излучением с длиной волны 1,94 мкм мощностью от 1 до 3 Вт в течение 2-5 с, реализуемым лазерным аппаратом ЛСП «ИРЭ-Полюс».
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ КИСТЫ БЕЙКЕРА | 2013 |
|
RU2554329C2 |
| УСТРОЙСТВО ДЛЯ ВВЕДЕНИЯ ИНФУЗИОННОГО РАСТВОРА | 2005 |
|
RU2302266C2 |
| Способ лечения полостных образований | 2016 |
|
RU2652750C1 |
| ШУМИЛИН И.И | |||
| и др | |||
| Гигрома: традиционное хирургическое иссечение или чрескожная азерная облитерация под ультразвуковым контролем | |||
| Лазерная медицина, 2019, N 23(3), С.32-37, C.34 Материалы и методы | |||
| ЖИЛЯКОВ А.В | |||
| и др | |||
| Определение эффективного режима лазерного | |||
Авторы
Даты
2022-06-06—Публикация
2021-07-30—Подача