Предлагаемое изобретение относится к области медицины, а именно к нейрохирургии и травматологии, может быть использовано при оперативном лечении многоуровневых дегенеративных компрессионных поражений шейного отдела позвоночника для минимально травматичного доступа к позвоночному столбу.
Известно, что основными причинами развития корешкового синдрома в шейном отделе позвоночника являются сужения позвоночного канала и межпозвонкового отверстия, обусловленные преимущественно грыжами межпозвонковых дисков [1,2]. С целью устранения дискогенной компрессии невральных структур на шейном уровне в настоящее время используются задний доступ, боковой доступ и передне-боковой доступ [3,4].
Известен способ традиционного доступа к передне-боковой поверхности шейного отдела позвоночника при многоуровневом дегенеративном поражении [5], включающий продольный разрез кожи и поверхностной фасции шеи по внутреннему краю грудинно-ключично-сосцевидной мышцы длиной 8-10 см, дискэктомию с фиксацией пораженных сегментов аутотрансплантатом.
Недостатками известного способа доступа при оперативном лечении многоуровневых дегенеративных заболеваний в шейном отделе позвоночника являются:
- значимое повреждение поверхностной фасции шеи и грудинно-ключично-сосцевидной мышцы, значительный объем кровопотери и риски инфицирования, связанные с широким обнажением тканей при доступе;
- выраженный послеоперационный болевой синдром, обусловленный большим кожным разрезом и обширной мобилизацией мягких тканей;
- длительный восстановительный период, сопряженный с сохраняющимся болевым синдромом и низкой физической активностью;
- повышенный риск развития дегенерации смежного уровня, связанный с отсутствием восстановления шейного лордоза и нефизиологическим перераспределением осевой нагрузки на оперированные сегменты.
Наиболее близким к предлагаемому является способ дискектомии, включающий доступ к передне-боковой поверхности шейного отдела позвоночника, описанный Шевелевым И.Н. и Гуща А.О. [6]. Способ дискэктомиии позвоночного канала при дегенеративном заболевании шейного отдела позвоночника, заключается в том, что пациента располагают на операционном столе в положении «на спине» с разгибанием шейного отдела позвоночника путём подкладывания небольшой подушки под плечи, осуществляют вентральный ретрофарингеальный доступ к передней поверхности шейного отдела позвоночника, для чего производят поперечный разрез кожи с учетом анатомических ориентиров, после рассечения поверхностной фасции шеи тупым способом производится доступ к межпозвонковому диску, при этом сосудисто-нервный пучок отводится латерально, а пищевод с трахеей медиально. В последующем выполняется дискэктомия, резекция задних остеофитов и установка межтелового имплантата.
Известный способ дискэктомии при оперативном лечении дегенеративных заболеваний в шейном отделе позвоночника обладает существенными недостатками:
- метод эффективен преимущественно при лечении одноуровневых дегенеративных заболеваний и трудно реализуется при двухуровневых хирургических манипуляциях, когда необходим проекционный доступ сразу к двум сегментам без расширения кожного разреза;
- возможна ошибка уровнем операции при использовании только анатомических ориентиров при доступе, что также делает сомнительным возможность проведения двухуровневых хирургических манипуляций;
- отсутствует адекватная визуализация спинного мозга и спинно-мозговых корешков при работе на двух смежных межпозвонковых дисках;
- положение подушки под шеей и плечами не обеспечивает в полной мере коррекцию шейного лордоза.
Изобретение направлено на решение задачи расширения функциональных возможностей способа при одновременном уменьшении травматичности за счёт:
- выполнения хирургических манипуляций на смежных сегментах с сохранением внешней эстетичности, меньшего повреждения паравертебральных мышц за счет использования одного доступа к передней поверхности шейного отдела позвоночника;
- обеспечения более щадящего доступа к позвоночному столбу при сохранении целостности поверхностной фасции шеи при выполнении поперечного кожного разреза с меньшей тракцией грудинно-ключично-сосцевидной мышцы;
- использования стандартного хирургического инструментария за счет модифицированного поперечного доступа и поддержания стабильности стандартного межтелового шейного ранорасширителя в мышечном анатомическом коридоре, что невозможно при проведении многоуровневых хирургических манипуляций из продольного доступа и требует использования более агрессивных ретракторных систем с большей диссекцией паравертебральных тканей;
- уменьшения послеоперационного болевого синдрома за счет уменьшения длины кожного разреза и манипуляций с мышечно-фасциальным комплексом;
- снижения риска развития дегенерации смежного уровня позвоночника за счет восстановления физиологической конфигурации шейного отдела позвоночника.
Техническим результатом предлагаемого изобретения является обеспечение доступа к позвоночному каналу при двухуровневом дегенеративном заболевании шейного отдела позвоночника с помощью одного поперечного вентрального ретрофарингеального доступа к передней поверхности шейного отдела позвоночника, позволяющего проведение поэтапной двухуровневой дискэктомии с установкой межтеловых имплантатов на смежных уровнях.
Сущность изобретения заключается в том, что в способе дискэктомиии позвоночного канала при дегенеративном заболевании шейного отдела позвоночника, при котором пациента располагают на операционном столе в положении на спине в фиксированном положении шейного отдела, производят разметку с выделением рентгенологической метки, осуществляют вентральный ретрофарингеальный доступ к передней поверхности шейного отдела позвоночника и проводят дискэктомию с установкой межтеловых имплантатов, согласно изобретения предлагается для проведения одновременной дискэктомиии на двух смежных межпозвонковых дисках фиксированного положения шейного отдела позвоночника достигать путем его умеренного разгибания с помощью расположения подушки под грудным отделом позвоночника, расположения подголовника под затылочной частью головы и фиксации рук вдоль туловища, доступ к передней поверхности шейных позвонков выполнять из поперечного кожного разреза, расположенного латеральнее срединной линии до наружного края грудино-ключично-сосцевидной мышцы, при этом рентгенологическую метку располагают над телом позвонка, являющимся центром смежных подвергаемых операции межпозвонковых дисков, а дискэктомию проводят в два этапа, и на первом этапе осуществляют дискэктомию выше расположенного межпозвонкого диска, для чего изменяют положения операционного стола и операционного микроскопа так, чтобы ноги пациента были выше головы и достигалась прямая визуализация рабочего канала и анатомического коридора к выше расположенному межпозвонковому диску, а на втором этапе осуществляют дискэктомию ниже расположенного межпозвонкого диска, для чего изменяют положения операционного стола и операционного микроскопа так, чтобы ноги пациента были ниже головы и достигалась прямая визуализация рабочего канала и анатомического коридора к ниже расположенному межпозвонковому диску.
Расположение пациента в положении умеренного переразгибания в шейном отделе позвоночника позволяет обеспечить физиологическую лордотическую конфигурацию для оперируемых сегментов.
Рентген-разметка кожного доступа к передней поверхности шейного отдела позвоночника при помощи металлической метки, расположенной над позвонком, который является центром смежных межпозвонковых дисков, обеспечивает корректное планирование кожного разреза без необходимости расширения последнего.
Проведение одного модифицированного поперечного доступа к двум смежным шейным сегментам позволяет уменьшить величину кожного разреза, снизить повреждающий фактор на поверхностную фасцию шеи и грудино-ключично-сосцевидную мышцу.
Выполнение доступа к передней поверхности шейного отдела позвоночника латеральнее срединной линии до наружного края грудино-ключично-сосцевидной мышцы создает возможность адекватной визуализации при осуществлении всех этапов хирургического вмешательства на уровне смежных сегментов.
Модифицированный поперечный доступ к двум смежным шейным сегментам обеспечивает также возможность использования набора хирургических инструментов стандартной длины и способствует стабильной фиксации стандартного межтелового шейного ранорасширителя в межмышечном пространстве.
Проведение хирургических манипуляций посредством наклона хирургического стола и операционного микроскопа для прямой визуализации рабочего канала и анатомического коридора, первым этапом на вышележащем уровне, вторым – на нижележащем уровне обеспечивает постепенное дозированное восстановление физиологической лордотической конфигурации шейного отдела позвоночника.
После проведенного клинического применения предлагаемого способа доступа и анализа полученных результатов авторами установлено, что усовершенствованные хирургические приемы позволили менее травматично восстановить морфо-функциональные нарушения позвоночника и сохранить эстетичность послеоперационного внешнего вида. На основании анализа клинического применения предлагаемого способа дискэктомии при двухуровневом дегенеративном заболевании шейного отдела позвоночника авторами были установлены следующие преимущества:
- уменьшение выраженности болевого синдрома за счет отсутствия широкой диссекции и грубого повреждения поверхностной фасции шеи и паравертебральных мышц;
- возможность эффективной визуализации межпозвонковых дисков смежных сегментов и позвоночного канала в зоне оперативного вмешательства без расширения доступа для установки имплантатов, в том числе за счет изменения угла наклона хирургического стола и операционного микроскопа;
- возможность использования стандартного набора хирургических инструментов за счет кратчайшей траектории от кожного разреза до передней поверхности шейного отдела позвоночника и стандартного межтелового шейного ранорасширителя за счет стабильной его фиксации в межмышечном пространстве;
- отсутствие ишемии кожного лоскута и быстрое заживление раны за счет меньшей длины разреза и уменьшения продолжительности оперативного вмешательства;
- максимальное сохранение внешней эстетичности из-за поперечного расположения разреза по кожной складке и уменьшения длины кожного разреза;
- восстановление естественной биомеханики в оперированных позвоночно-двигательных сегментах за счет эффективной коррекции шейного лордоза при предоперационном планировании положения пациента и поэтапной установки межтеловых имплантатов.
Способ поясняется иллюстрациями.
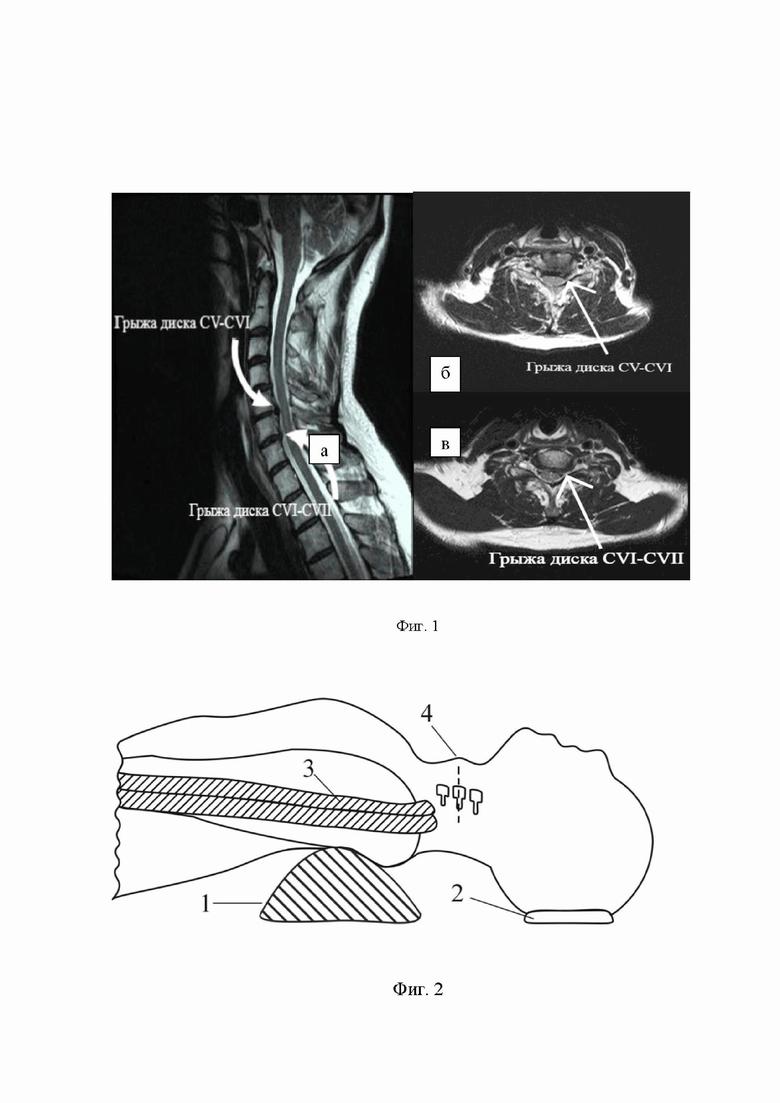
На Фиг. 1 приведены результаты МРТ шейного отдела позвоночника пациента А. до операции: а – сагиттальная проекция; б – аксиальная проекция в сегменте CV-CVI; в – аксиальная проекция в сегменте CVI-CVII.
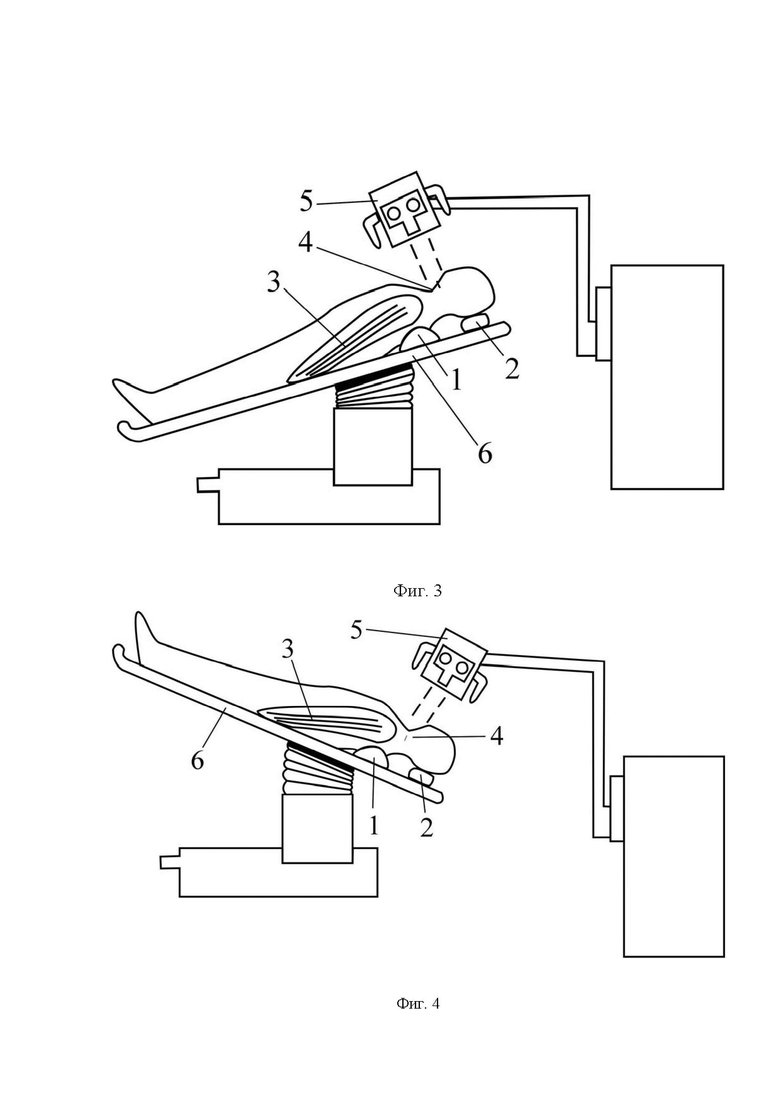
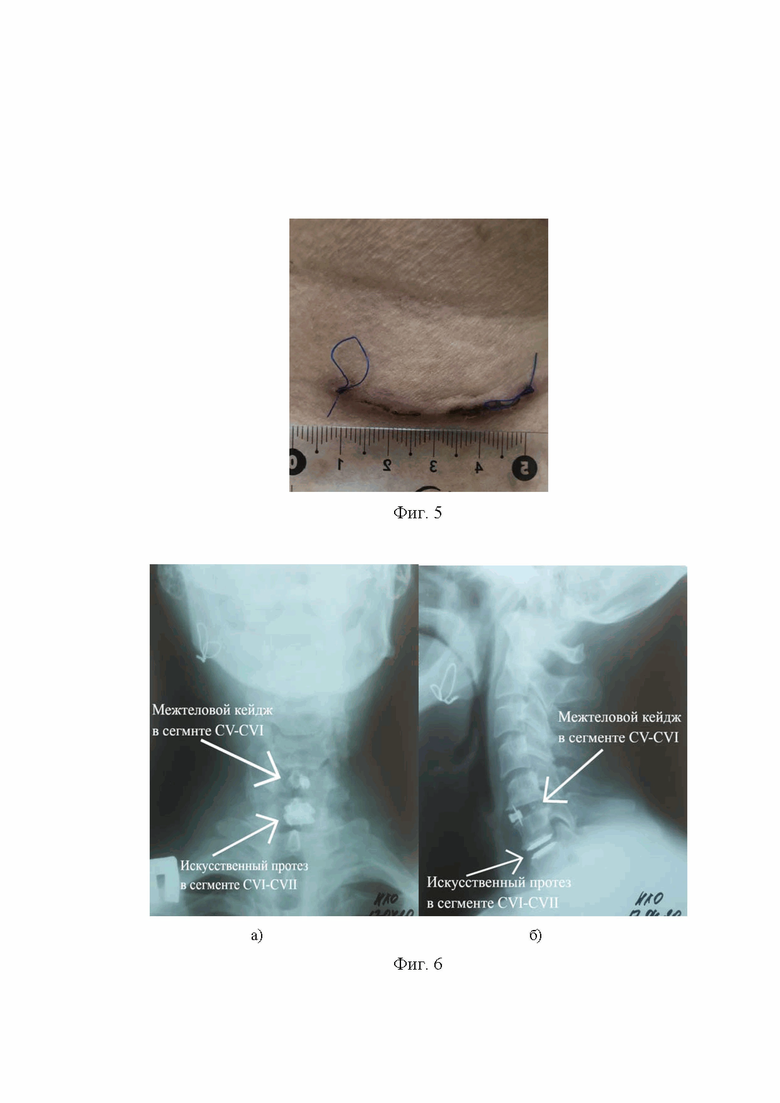
На Фиг. 2 приведено схематическое изображение укладки пациента и разметка передне-бокового доступа к шейному отделу позвоночника в области оперативного лечения, а на Фиг. 3,4 приведено схематическое изображение пациента на операционном столе с учетом изменения угла его наклона и траектории доступа к вышележащему межпозвонковому диску и к нижележащему межпозвонковому диску соответственно, где:
1 – подушка, располагающаяся под грудным отделом позвоночника;
2 –подголовник в виде резинового кольца;
3 –фиксация обеих рук, например, лейкопластырем;
4 – хирургический доступ;
5 – операционный микроскоп;
6 – хирургический стол.
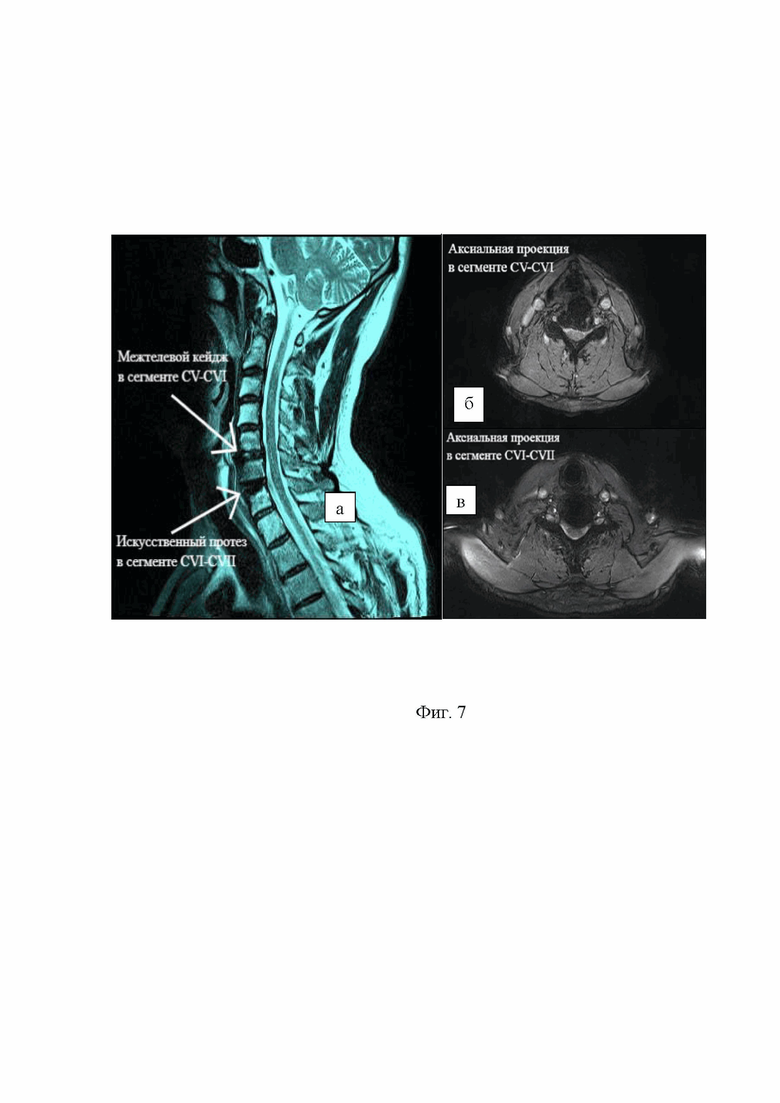
На Фиг. 5 приведено фото ушитой послеоперационной раны.
На Фиг. 6 приведены результаты шейной спондилографии пациента А. после операции на уровне CV-CVI, CVI-CVII: а – боковая проекция, б – прямая проекция.
На Фиг. 7 приведены результаты МРТ шейного отдела позвоночника пациента А. после операции на уровне CV-CVI, CVI-CVII: а – сагиттальная проекция; б – аксиальная проекция в сегменте CV-CVI; в – аксиальная проекция в сегменте CVI-CVII.
Способ осуществляется следующим образом. После укладки пациента на спину проводят подкладывание подушки 1 в виде валика под грудной отдел позвоночника для умеренного переразгибания в шейном отделе позвоночника. Фиксация рук вдоль туловища, осуществляется, например, лейкопластырем 3. Под голову подкладывают подушечку в виде подголовника 2, в качестве которого может быть использовано, например, резиновое кольцо. Производится рентген-разметка кожного доступа к передней поверхности шейного отдела позвоночника при помощи металлической метки, расположенной над позвонком, который является центром смежных межпозвонковых дисков. Через один модифицированный поперечный разрез, расположенный по кожной складке латеральнее срединной линии до наружного края грудино-ключично-сосцевидной мышцы осуществляется проекционный доступ 4 к передней поверхности шейного отдела позвоночника. Поверхностная фасция шеи разрезается аналогичным кожному доступу фасоном с возможностью последующего пластического её закрытия. При помощи стандартного набора хирургических инструментов и стандартного межтелового шейного ранорасширителя, первым этапом посредством наклона хирургического стола 6 и операционного микроскопа 5 для прямой визуализации рабочего канала и анатомического коридора, а также стабильной фиксации шейного ранорасширителя в межмышечном пространстве осуществляют дискэктомию и стабилизацию вышележащего уровня, вторым – нижележащего.
После обработки операционного поля раствором антисептика, под внутривенным наркозом с использованием искусственной вентиляции легких, пациента размещают в положении «на спине», с подкладыванием валика под грудной отдел позвоночника для умеренного переразгибания шейного отдела позвоночника. После рентген-разметки осуществляют модифицированный поперечный разрез по кожной складке латеральнее срединной линии до наружного края грудинно-ключично-сосцевидной мышцы и проекционной линии, расположенной над позвонком, который является центром смежных межпозвонковых дисков. Поверхностную фасцию шеи разрезают поперечно и мобилизуют кверху и книзу. После отведения сосудисто-нервного пучка латерально а трахеи и пищевода медиально с помощью регуляции угла наклона хирургического стола и операционного микроскопа, необходимых для прямой визуализации рабочего канала и анатомического коридора, при помощи стандартного набора хирургических инструментов и стандартного межтелового шейного ранорасширителя первым этапом осуществляют дискэктомию, резекцию задних остеофитов, удаление задней продольной связки и межтеловую имплантацию на вышележащем уровне, вторым – на нижележащем. Указанный доступ позволяет обеспечить адекватную визуализацию и ревизию дурального мешка и спинно-мозговых корешков с двух сторон и устранить причину компрессии невральных структур. Рану промывают раствором антисептика, накладывают послойно швы на рану и асептическую повязку.
Сущность предлагаемого способа поясняется нижеприведённым примером.
Пациент А., 1960 г.р., госпитализирован в центр Нейрохирургии ЧУЗ «Клиническая больница «РЖД-медицина» г. Иркутска с жалобами на выраженные боли в шейном отделе позвоночника, с иррадиацией в левое плечо, предплечье по наружно-боковой поверхности, во все пальцы левой кисти, онемение в зоне болевого синдрома.
Из анамнеза выяснено, что периодические боли в шейном отделе позвоночника беспокоят в течение 7 лет. Неоднократно получал курсы консервативного лечения с положительным эффектом. В течение последних шести месяцев стал отмечать нарастание боли левой руке, появление онемения. Два месяца назад боли значительно усилились. Пациент направлен в центр Нейрохирургии ЧУЗ «Клиническая больница «РЖД-медицина» г. Иркутска для решения вопроса об оперативном лечении.
Неврологическое обследование показало: черепно-мозговые нервы интактны. Движения в шейном отделе позвоночника болезненны, ограничены. Дефанс паравертебральных мышц III ст. Рефлексы с бицепса D => S, с трицепса D => S, карпорадиальные D => S, живые. Перкуссия грудного отдела позвоночника безболезненна. Поясничный лордоз сохранен. Движения в поясничном отделе позвоночника безболезненны. Коленные рефлексы D = S, ахилловы D = S снижены. Симптомов натяжения нет. Патологических рефлексов нет. Мышечный тонус в верхних и нижних конечностях физиологический. Сила в руках и ногах 5 баллов. Нарушения чувствительности по корешковому типу в дерматомах С6, C7 слева. Тазовых нарушений нет. Уровень болевого синдрома по визуально-аналоговой шкале (ВАШ) составил: в шейном отделе позвоночника 84 мм., в левой верхней конечности – 97 мм. Значение индекса ограничения движений в шейном отделе позвоночника по Neck Disability Index (NDI) 42 балла.
Выполнена шейная спондилография с функциональными пробами: выявлен остеохондроз шейного отдела позвоночника, признаков нестабильности не выявлено. По результатам МРТ шейного отдела позвоночника определяется остеохондроз, левосторонние грыжи межпозвонковых дисков на уровне CV-CVI, CVI-CVI cо сдавлением корешков спинного мозга как показано на фиг. 1. Проведена электронейромиография верхних и нижних конечностей: при стимуляционной миографии выявлены диффузные изменения по аксональному типу с превалированием снижения f-волны и М-ответа в левой верхней конечности. При детальном изучении клинических данных и результатов дополнительных методов исследования поставлен клинический диагноз: Дорсопатия. Остеохондроз шейного отдела позвоночника. Грыжи межпозвонковых дисков на уровне CV-CVI, CVI-CVI. Радикулоневрит С6, С7 слева. Выраженный болевой и мышечно-тонический синдромы.
Учитывая данные клинико-неврологического обследования, результаты дополнительных методов исследования, выраженный болевой синдром, устойчивый к консервативной терапии, пациенту показано оперативное лечение в объеме - двухсегментарная дискэктомия CV-CVI и CVI-CVI.
В связи с двухуровневым характером дегенеративного заболевания шейного отдела позвоночника для минимизации операционной травмы при доступе, решено проведение хирургических манипуляций на смежных сегментах по предлагаемому способу.
15.01.2020 в соответствии с предлагаемым способом доступа выполнена минимально-инвазивная микродискэктомия CV-CVI с межтеловым спондилодезом и микродискэктомия CVI-CVI с тотальной артропластикой, менингорадикулолизис, фораминотомия для C6, C7 корешков с двух сторон.
Под внутривенным наркозом с использованием искусственной вентиляции легких, в положении больного «на спине» с подкладыванием подушки в виде валика 1 под грудной отдел позвоночника для умеренного переразгибания шейного отдела позвоночника и резинового подголовника 2 в виде кольца под затылочной частью головы и фиксации 3 рук вдоль туловища лейкопластырем. Произведена укладка пациента и осуществлена рентген-разметка проекционной линии над телом CVI позвонка как показано на Фиг. 2. После обработки операционного поля раствором антисептика осуществлён хирургический доступ 4, для чего проведен модифицированный поперечный разрез по кожной складке латеральнее срединной линии до наружного края грудинно-ключично-сосцевидной мышцы. Осуществлен поперечный разрез поверхностной фасции шеи с её мобилизацией кверху и книзу, после этого сосудисто-нервный пучок отведён латерально, а трахея с пищеводом медиально. В тела CV и CVI позвонков фиксирован шейный ранорасширитель Caspar (Ulrich, Германия). Путем наклона хирургического стола 6 и операционного микроскопа 5 обеспечена прямая визуализация рабочего канала и анатомического коридора к межпозвонковому диску CV-CVI, Фиг. 3. При помощи конхотомов произведена тотальная дискэктомия CV-CVI, с использованием пистолетных кусачек осуществлена резекция задних остеофитов, удаление задней продольной связки, ревизия дурального мешка и фораминотомия для C6 корешков с обеих сторон. В последующем проведена имплантация межтелового кейджа. Изменяя угол атаки микроскопа 5 через ту же операционную рану доступа 4 и анатомический коридор произведена переустановка шейного ранорасширителя Caspar (Ulrich, Германия) с его фиксацией в тела CVI и CVII позвонков, костный канал в теле CV позвонка обработан костным воском. Путем наклона хирургического стола 6 и операционного микроскопа 5 обеспечена прямая визуализация рабочего канала и анатомического коридора к нижележащему межпозвонковому диску CVI-CVII, Фиг. 4. При помощи конхотомов произведена тотальная дискэктомия CVI-CVII, с использованием пистолетных кусачек осуществлена резекция задних остеофитов, удаление задней продольной связки, ревизия дурального мешка и фораминотомия для C7 корешков с обеих сторон. В последующем с применением соответствующего инструментария проведена имплантация искусственного протеза диска. Осуществлен демонтаж шейного ранорасширителя Caspar (Ulrich, Германия), костные каналы в телах CVI и CVII позвонков обработаны костным воском. Произведена визуализация имплантатов на смежных сегментах. Рана промыта раствором антисептика. Выполнено послойное ушивание раны, наложена асептическая повязка. Длина послеоперационной раны составила 3,5 см как показано на Фиг. 5.
В послеоперационном периоде проводилось: антибактериальная, симптоматическая, вазоактивная, витаминная терапия, ЛФК, массаж, перевязки.
При выписке на 8 сутки после операции состояние пациента удовлетворительное. В неврологическом статусе отмечено уменьшение выраженности болевого синдрома в шейном отделе позвоночника и отсутствие боли в левой верхней конечности. Уровень болевого синдрома по ВАШ составил: в шейном отделе позвоночника 3 мм, в левой верхней конечности – 0 мм. Значение индекса ограничения движений в шейном отделе позвоночника по NDI установлен 4 балла.
Через 1,5 месяца после операции при контрольном объективном и клиническом обследованиях неврологического дефицита не выявлено, болевой синдром отсутствует, восстановлена работоспособность и качество жизни. Пациент приступил к прежней трудовой деятельности.
По результатам контрольных исследований, рентгенография шейного отдела позвоночника приведена на Фиг. 6, через 3 месяца на уровне проведенного оперативного вмешательства в сегментах CV-CVII признаков нестабильности имплантатов не выявлено, шейный лордоз сохранен. По результатам МРТ шейного отдела позвоночника, приведённым на Фиг. 7, через 6 месяцев после операции не зарегистрировано дегенерации смежных сегментов.
С использованием предлагаемого способа, прооперировано 16 пациентов с двухуровневыми дегенеративными компрессионными поражениями шейного отдела позвоночника (I группа). Произведен сравнительный анализ результатов хирургического лечения с пациентами, оперированными по аналогичным показаниям с применением продольного доступа к передне-боковой поверхности шейного отдела позвоночника и двухуровневым межтеловым спондилодезом в положении «на спине» и подкладыванием валика под плечи (II группа, n=25).
В Таблице 1 отражены общие сведения о пациентах исследуемых групп по антропометрическим данным, гендерным параметрам. Установлено, что анализируемые группы по данным характеристикам были сопоставимыми (p>0,05).
В Таблице 2 представлены результаты технических особенностей вмешательств и параметры послеоперационного ведения пациентов. Установлено, что показатели продолжительности операции, объема кровопотери, интраоперационного количества опиоидных препаратов и длительности стационарного лечения были значимо больше во II группе (p<0,05). При этом межгрупповая разница по времени активизации отсутствовала.
При сравнении степени болевых ощущений в области оперативного вмешательства по ВАШ установлен статически значимо меньший его уровень в I группе в течение периода госпитализации до выписки из отделения (p<0,05), а также значительно меньшая потребность в послеоперационной анальгезии в течение госпитализации (p=0,002). В связи с чем, у пациентов I группы в раннем послеоперационном периоде отсутствовала потребность во введении обезболивающих препаратов, в то время как во II группе для купирования болевого синдрома в области послеоперационной раны использовались инъекции наркотических (морфин 1,0), ненаркотических анальгетиков (трамадол 2,0) и нестероидных противовоспалительных препаратов (кетонал 2,0). Также установлено, что 11 пациентов (68,7%) I группы не имели необходимость в обезболивании с 5 послеоперационных суток наблюдения.
В Таблице 3 показано, что на 1-3 сутки послеоперационного периода выявлен статистически значимо меньший уровень гликемии в I группе по сравнению со II группой, что характеризует меньший уровень локального болевого синдрома в ответ на «хирургический стресс».
В Таблице 4 показано, что при межгрупповом сравнении количества послеоперационных хирургических осложнений установлено значительно меньшее их число во II группе (p=0,003).
В Таблице 5 отражена динамика рентгенологических параметров. Выяснено, что у 87,5% пациентов в I группе (n=14) после операции отмечена физиологическая лордотическая конфигурации шейного отдела и у 40% (n=14) во II группе (p=0,004).
Оперированные по предложенной методике пациенты вернулись к прежней трудовой деятельности в среднем через 35 (31;44) суток после операции, в то время как во II группе через 54 (42;67) суток после операции (p=0,02).
Таким образом, в предлагаемом изобретении достигается технический результат, заключающийся в обеспечении доступа к позвоночному каналу при двухуровневом дегенеративном заболевании шейного отдела позвоночника с помощью одного поперечного вентрального ретрофарингеального доступа к передней поверхности шейного отдела позвоночника, позволяющего проведение поэтапной двухуровневой дискэктомии с установкой межтеловых имплантатов на смежных уровнях. За счет чего предлагаемое изобретение позволяет решить поставленную задачу и расширить функциональные возможности способа при одновременном уменьшении его травматичности, позволяет при минимальной операционной травме создать максимальные условия для выполнения необходимых манипуляций на смежных межпозвонковых дисках и невральных структурах при двухуровневом дегенеративном заболевании шейных сегментов, использовать набор хирургических инструментов стандартной длины и стандартный межтеловой шейный ранорасширитель, сократить длительность оперативного вмешательства и интраоперационное использование наркотических препаратов, эффективно уменьшить локальный болевой синдром и необходимость в послеоперационном обезболивании, минимизировать количество периоперационных хирургических осложнений, сократить продолжительность послеоперационного стационарного лечения, провести трудовую и социальную реабилитацию пациентов в кратчайшие сроки, восстановить физиологические пространственные взаимоотношения в оперированных сегментах. В отдаленном послеоперационном периоде не возникло необходимости в проведении дополнительных декомпрессивных или декомпрессивно-стабилизирующих вмешательств на оперированном и смежных сегментах.
Таблица 1
Исходные данные о пациентах
Примечание: ИМТ – индекс массы тела; р – уровень статистической значимости
Таблица 2
Периоперационные характеристики оперативных вмешательств
Примечание: р – уровень статистической значимости
Таблица 3
Динамика уровня глюкозы крови у пациентов
на различных этапах
ммоль/л
(Me: 25; 75%)
* - достоверность различий между группами на одинаковых этапах исследования
Таблица 4
Послеоперационные осложнения у пациентов с избыточной массой тела
Таблица 5
Изменение сагиттального профиля шейного отдела позвоночника
Источники информации, принятые во внимание:
1. Бывальцев В.А., Сороковиков В.А., Калинин А.А., Белых Е.Г. Анализ результатов переднего шейного спондилодеза с использованием гибридного кейджа РСВ Evolution за двухлетний период // Вопросы нейрохирургии им. Н.Н. Бурденко. – 2013. – № 1. – С. 37-45.
2. Hirai T., Yoshii T., Arai Y., Sakai K., Torigoe I., Maehara H., Tomori M., Taniyama T., Sato H., Okawa A. A Comparative Study of Anterior Decompression With Fusion and Posterior Decompression With Laminoplasty for the Treatment of Cervical Spondylotic Myelopathy Patients With Large Anterior Compression of the Spinal Cord // Clin Spine Surg. – 2017. – Vol. 30. – № 8. – Р. E1137-E1142.
3. Бывальцев В.А., Калинин А.А., Алиев М.А., Шепелев В.В., Юсупов Б.Р., Аглаков Б.М. Разработка дифференцированной хирургической тактики при лечении пациентов с многоуровневыми дегенеративными заболеваниями шейного отдела позвоночника. Инновационная медицина Кубани. – 2019. – Т. 16. – № 4. – С. 47-54.
4. Zhang L., Chen J., Cao C., Zhang Y.Z., Shi L.F., Zhai J.S., Huang T., Li X.C. Anterior versus posterior approach for the therapy of multilevel cervical spondylotic myelopathy: a meta-analysis and systematic review. Arch Orthop Trauma Surg. – 2019. – Vol. 139. – № 6. – Р. 735-742.
5. Bailey R.W., Badgley C.E. Stabilization of the cervical spine by anterior fusion // J Bone Joint Surg Am. – 1960. – Vol. 42-A. – P. 565-594.
6. Дегенеративно-дистрофические заболевания шейного отдела позвоночника / И.Н. Шевелев, А.О. Гуща – М.: АБВ-пресс, 2008. – 176 с. – С. 93-95.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ хирургического лечения двухуровневого дегенеративного заболевания поясничного отдела позвоночника | 2024 |
|
RU2831911C1 |
| УСТРОЙСТВО ДЛЯ ЧРЕСКОЖНОГО УДАЛЕНИЯ ГРЫЖ МЕЖПОЗВОНКОВЫХ ДИСКОВ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА С ЭНДОСКОПИЧЕСКОЙ АССИСТЕНЦИЕЙ | 2022 |
|
RU2790945C1 |
| УСТРОЙСТВО ДЛЯ ЧРЕСКОЖНОГО УДАЛЕНИЯ ГРЫЖ МЕЖПОЗВОНКОВЫХ ДИСКОВ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА С ЭНДОСКОПИЧЕСКОЙ АССИСТЕНЦИЕЙ | 2020 |
|
RU2759406C1 |
| Способ лечения повреждений С2 позвонка | 2017 |
|
RU2641160C1 |
| Способ хирургического лечения многоуровневых дегенеративных заболеваний поясничного отдела позвоночника | 2019 |
|
RU2717370C1 |
| Способ реконструкции позвоночного канала при многоуровневом стенозе шейного отдела позвоночника | 2019 |
|
RU2728106C2 |
| Способ минимально инвазивного хирургического лечения пациентов с поясничными стенозами | 2022 |
|
RU2807927C1 |
| Способ минимально-инвазивного хирургического лечения стеноза позвоночного канала поясничного отдела позвоночника | 2018 |
|
RU2731809C2 |
| СПОСОБ КОРРЕКЦИИ ДЕФОРМАЦИЙ ПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКА | 2016 |
|
RU2621170C1 |
| СПОСОБ ПРОТЕЗИРОВАНИЯ ПУЛЬПОЗНОГО ЯДРА МЕЖПОЗВОНКОВОГО ДИСКА | 2014 |
|
RU2557918C1 |
Изобретение относится к медицине, а именно к нейрохирургии и травматологии. Для проведения одновременной дискэктомиии на двух смежных межпозвонковых дисках фиксированное положение шейного отдела позвоночника достигается путем его умеренного разгибания с помощью расположения подушки под грудным отделом позвоночника, расположения подголовника под затылочной частью головы и фиксации рук вдоль туловища. Доступ к передней поверхности шейных позвонков выполняют из поперечного кожного разреза, расположенного латеральнее срединной линии до наружного края грудино-ключично-сосцевидной мышцы. Рентгенологическую метку располагают над телом позвонка, являющимся центром смежных подвергаемых операции межпозвонковых дисков, а дискэктомию проводят в два этапа. На первом этапе осуществляют дискэктомию выше расположенного межпозвонкого диска, для чего изменяют положения операционного стола и операционного микроскопа так, чтобы ноги пациента были выше головы и достигалась прямая визуализация рабочего канала и анатомического коридора к выше расположенному межпозвонковому диску. На втором этапе осуществляют дискэктомию ниже расположенного межпозвонкого диска, для чего изменяют положения операционного стола и операционного микроскопа так, чтобы ноги пациента были ниже головы и достигалась прямая визуализация рабочего канала и анатомического коридора к ниже расположенному межпозвонковому диску. Способ обеспечивает уменьшение болевого синдрома, эффективную визуализацию межпозвонковых дисков смежных сегментов и позвоночного канала в зоне оперативного вмешательства без расширения доступа для установки имплантатов, возможность использования стандартного набора хирургических инструментов за счет кратчайшей траектории от кожного разреза до передней поверхности шейного отдела позвоночника и стандартного межтелового шейного ранорасширителя за счет отсутствия широкой диссекции и грубого повреждения поверхностной фасции шеи и паравертебральных мышц, изменения угла наклона хирургического стола и операционного микроскопа. 7 ил., 5 табл.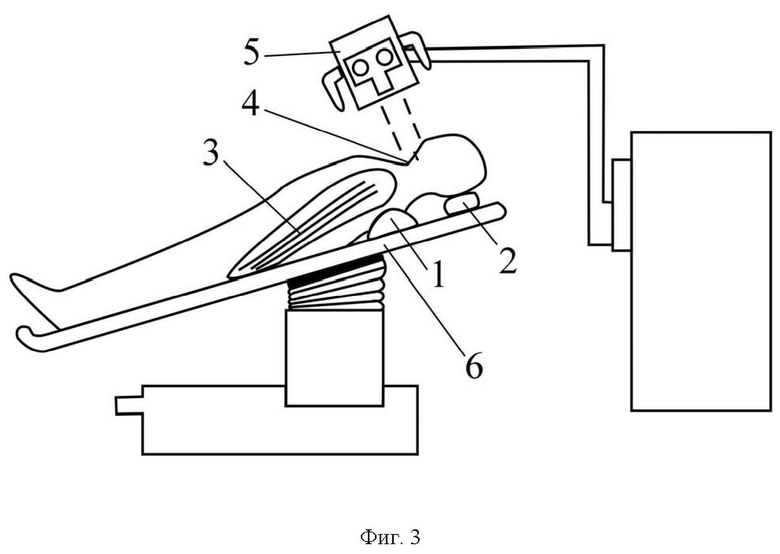
Способ дискэктомии при дегенеративном заболевании шейного отдела позвоночника, при котором пациента располагают на операционном столе в положении на спине в фиксированном положении шейного отдела позвоночника, производят разметку с выделением рентгенологической метки, осуществляют вентральный ретрофарингеальный доступ к передней поверхности шейного отдела позвоночника и проводят дискэктомию с установкой межтеловых имплантатов, отличающийся тем, что для проведения одновременной дискэктомиии на двух смежных межпозвонковых дисках фиксированное положение шейного отдела позвоночника достигается путем его умеренного разгибания с помощью расположения подушки под грудным отделом позвоночника, расположения подголовника под затылочной частью головы и фиксации рук вдоль туловища, доступ к передней поверхности шейных позвонков выполняют из поперечного кожного разреза, расположенного латеральнее срединной линии до наружного края грудино-ключично-сосцевидной мышцы, при этом рентгенологическую метку располагают над телом позвонка, являющимся центром смежных подвергаемых операции межпозвонковых дисков, а дискэктомию проводят в два этапа, и на первом этапе осуществляют дискэктомию выше расположенного межпозвонкого диска, для чего изменяют положения операционного стола и операционного микроскопа так, чтобы ноги пациента были выше головы и достигалась прямая визуализация рабочего канала и анатомического коридора к выше расположенному межпозвонковому диску, а на втором этапе осуществляют дискэктомию ниже расположенного межпозвонкого диска, для чего изменяют положения операционного стола и операционного микроскопа так, чтобы ноги пациента были ниже головы и достигалась прямая визуализация рабочего канала и анатомического коридора к ниже расположенному межпозвонковому диску.
| Дегенеративно-дистрофические заболевания шейного отдела позвоночника / И.Н | |||
| Шевелев, А.О | |||
| Гуща - М.: АБВ-пресс, 2008 | |||
| Приспособление для удаления таянием снега с железнодорожных путей | 1920 |
|
SU176A1 |
| - С | |||
| Домовый номерной фонарь, служащий одновременно для указания названия улицы и номера дома и для освещения прилежащего участка улицы | 1917 |
|
SU93A1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДЕГЕНЕРАТИВНОГО ФОРАМИНАЛЬНОГО СТЕНОЗА НА ШЕЙНОМ ОТДЕЛЕ ПОЗВОНОЧНИКА | 2019 |
|
RU2723766C1 |
| Способ реконструкции позвоночного канала при многоуровневом стенозе шейного отдела позвоночника | 2019 |
|
RU2728106C2 |
| US 20180256146 A1, 13.09.2018 | |||
| Wen Z, Lu T, Wang Y, Liang H, Gao Z, He X | |||
| Anterior Cervical Corpectomy and Fusion and Anterior Cervical Discectomy and | |||
Авторы
Даты
2023-02-28—Публикация
2022-06-08—Подача