Предлагаемое изобретение относится к медицине, в частности травматологии и нейрохирургии, и может быть использовано при хирургическом лечении дегенеративных заболеваний поясничного отдела позвоночника с формированием стеноза на фоне нестабильности позвоночно-двигательного сегмента и/или наличия спондилолистеза за исключением тяжелых стенозов центрального канала и спондилолистезов высокой степени.
Симптоматический поясничный стеноз (люмбальный стеноз) является одной из наиболее частых причин обращения пациентов среднего и старшего возраста к хирургу-вертебрологу [Бывальцев В.А., 2019; Млявых С.Г., 2021]. При этом количество осложнений в хирургии позвоночника составляет 16-26% [Nasser R., 2010; Mortavazi А., 2021], а в сложных случаях достигает 80% [Yadla S., 2010; Noh S., 2021]. Это безусловно увеличивает расходы на здравоохранение, сроки госпитализации и реабилитации пациентов, а также обуславливает необходимость поиска технологий, оптимизирующих периоперационное ведение пациента и хирургическую технику [На D., 2020; Гринь А.А., 2020; Млявых С.Г., 2021].
На текущий момент одним из оптимальных и эффективных способов лечения симптоматических поясничных стенозов является непрямая декомпрессия корешков спинного мозга и межтеловой спондилодез через латеральный ретроперитонеальный доступ (oblique lateral interbody fusion - OLIF) в сочетании с задней перкутанной транспедикулярной фиксацией. Однако эта технология требует интраоперационной смены положения пациента, что значительно увеличивает травматичность и длительность операции, объем кровопотери и лучевой нагрузки как на пациента, так и на медицинский персонал [Не W., 2020; Guo Yu., 2022]. Одной из возможных решений этих проблем является новая технология OLIF с переднебоковой винтовой фиксацией, сообщения о которой появились последние несколько лет [Xie Т., 2020; Liu J., 2020; Guo Yu., 2022], позволяющая выполнить операцию из одного хирургического доступа. С учетом новизны технологии, тем не менее, применяемая техника не является оптимальной, что подтверждает достаточно высокий уровень осложнений (14,3% - 45,8%) по данным авторов - пионеров технологии [Xie Т., 2020; Liu I, 2020; Guo Yu., 2022].
Известен способ вентральной фиксации при проведении косого латерального межтелового спондилодеза (Liu J, Feng Н. Oblique Lateral Interbody Fusion (OLIF) with Supplemental Anterolateral Screw and Rod Instrumentation: A Preliminary Clinical Study. World Neurosurg. 2020 Feb; 134:e944-e950. doi: 10.1016/j.wneu.2019.11.046. Epub 2019 Nov 14. PMID: 31734420). Способ осуществляется следующим образом. Под общей анестезией пациента укладывают на правый бок. Для определения целевого уровня проводят стандартную рентгенограмму. Выполняют косой разрез кожи, согласно линиям Мак-Бернея, длиной 4-5 см в латеральной области живота. Тупо рассекаются наружная косая, внутренняя косая и поперечная мышцы живота. Визуализируется забрюшинная клетчатка и определяется передняя граница поясничной мышцы и межпозвонковое пространство. Поясничная мышца осторожно отводится кзади, в то время как крупные сосуды, мочеточник и содержимое брюшины мобилизуется кпереди и тщательно защищаются. Последовательно устанавливаются штифты, ранорасширители и трубчатые ретракторы с помощью контрольной рентгенографии. Выполняется дискэктомия с последующим обработкой замыкательной пластинки римером, с уделением особого внимания к предотвращению повреждения замыкательной пластинки. Для улучшения визуализации по ходу операции используется операционный микроскоп. Кейдж необходимого размера заполняют биоактивным синтетическим костным трансплантатом (Novabone, Флорида, США), с его последующей установкой в дисковое пространство из косого в ортогональную проекцию. Проводятся контрольные рентгенограммы в переднезадней и боковой проекции. Далее в тела позвонков с точкой введения проксимальнее соседней замыкательной пластинки монокортикально устанавливаются винты (CD Horizon, Medtronic Sofamor Danek USA), с предварительным определением длины винта с помощью компьютерной томографии. Диаметр винтов составлял 6,5 мм. Затем устанавливается стержень и проводится послойное ушивание раны с наложением внутрикожного шва.
В представленной авторами серии (n=14) сроки госпитализации составили - 5,57±2,21 суток; время операции - 72,5±21,46 мин; объем кровопотери - 53,21±19,07 мл; количество осложнений - 14,3%. Целевые уровни, на которых были проведены операции - L2-L5.
В известном способе винты устанавливаются в тела позвонков монокортикально, что биомеханически повышает риск имплантзависимых осложнений.
Существует еще один аналог вентральной фиксации при проведении латерального косого межтелового спондилодеза (Xie Т, Wang С, Yang Z, Xiu Р, Yang X, Wang X, Wang D, Song Y, Zeng J. Minimally Invasive Oblique Lateral Lumbar Interbody Fusion Combined with Anterolateral Screw Fixation for Lumbar Degenerative Disc Disease. World Neurosurg. 2020 Mar; 135:e671-e678. doi: 10.1016/j.wneu.2019.12.105. Epub 2019 Dec 26. PMID: 31884124). Способ осуществляется следующим образом: после интубации под общей анестезией пациента размещают лежа на боку. Идентифицируют с помощью рентгенограмм целевой уровень. Выполняют разрез кожи длиной 6 см в латеральной области живота параллельно гребню подвздошной кости. Проводится забор аутокости из крыла подвздошной кости. Затем рассекают и расщепляют наружную косую и поперечные мышцы живота. Открывается путем тупой диссекции забрюшинное пространство, а содержимое брюшины мобилизуется кпереди. Визуализируется поясничная мышца и отводится назад, а симпатическая цепочка и мочеточник мобилизуются кпереди. Далее идентифицируется целевой уровень, проводится рентгенологический контроль и устанавливается система трубчатых ретракторов. Проводится лигирование сегментарных сосудов, если они препятствуют установке винтов. После дискэктомии проводится обработка концевых пластин до обнажения субхондральной кости. Устанавливается полиэфиркетоновый кейдж, наполненный аутокостью и синтетическими костными материалами, содержащими костный морфогенетический белок. Устанавливаются винты на латеральной стороне тела позвонка вблизи замыкательной пластинки позвонка с последующей установкой стержня. Затем проводят послойное ушивание операционной травмы. В первые сутки пациентов мобилизуют с поясничным корсетом.
В представленной авторами статьи серии (n=65) наблюдений сроки госпитализации составили - 5,6±1,5 суток; время операции - 97,2±7,5 мин; объем кровопотери - 48,7±7,7 мл; количество осложнений - 23,1%. Целевые уровни, на которых были проведены операции - L2-L5.
В используемом способе используется аутотранплантат из крыла подвздошной кости, что наносит дополнительную травму пациенту, приводит к развитию синдрома донорского места и болевого синдрома в месте забора. Винты устанавливаются в тела позвонков монокортикально, что биомеханически повышает риск имплантзависимых осложнений.
Известен способ вентральной фиксации при проведении латерального косого межтелового спондилодеза (Guo Y, Wang X, Li Y, Jiang K, Chen В, An J, Hao D, Hu H. Oblique Lateral Interbody Fusion with Anterolateral Screw Fixation Is as Effective as with Posterior Percutaneous Pedicle Screw Fixation in Treating Single-Segment Mild Degenerative Lumbar Diseases. Med Sci Monit. 2022 Jan 8;28:e934985. doi: 10.12659/MSM.934985. PMID: 34996886; PMCID: PMC8753906), принятый за прототип.
Способ осуществляется следующим образом: пациента под общей анестезией укладывают в положение на правый бок. С помощью рентгеноскопии выделяют целевой сегмент и делают разрез кожи. Мышцы живота тупым образом рассекают вентрально от целевого межпозвонкового пространства до забрюшинного пространства и отодвигают вперед к переднему краю большой поясничной мышцы с выделением пространства между брюшной аортой и большой поясничной мышцей. Устанавливается система трубчатых ретракторов и проводится рентген-контроль. Проводится дискэктомия с последующей обработкой замыкательной пластинки. Проводится тестовая подборка кейджа (имплант для проведения межтелового спондилодеза) с помощью пробников с последующей установкой подходящего импланта, заполненного с костным аллотрансплантатом и проведением контрольной рентгенографии. Далее просверливается отверстие и нарезается метчиком резьба рядом с центром тела позвонка, выполняется бикортикальная установка винтов с последующей их фиксацией стержнем. Проводят рентгенологический контроль и послойное ушивание операционной раны. Пациента вертикализируют на 3-й сутки в корсете и с помощью ходунков.
В представленной авторами серии (n=24) сроки госпитализации составили - 8,4±1,6 суток; время операции - 132,5±23,4 мин; объем кровопотери - 31,4±8,2 мл; количество осложнений - 45,8%. Целевые уровни, на которых были проведены операции - L2-L5.
Недостатки данного способа: описаны технические особенности проведения операции только на уровне L2-L5. Винты устанавливаются в средней части позвонка параллельно замыкательным пластинам, что предполагает необходимость большего скелетирования, коагуляцию и перевязку сегментарных сосудов, что повышает травматичность операции и риск сосудистых и неврологических осложнений. Высокая частота обращений в медицинские учреждения в раннем послеоперационном периоде, связанная с наложением накожного шва. Необходимость длительной послеоперационной иммобилизации, что увеличивает риск развития тромбоэмболический и других послеоперационных осложнений, а также препятствует ускоренному послеоперационному восстановлению.
Задача предлагаемого решения состоит в том, чтобы устранить указанные недостатки и усовершенствовать способ непрямой декомпрессии, межтелового спондилодеза и вентральной инструментальной фиксации из одного хирургического доступа.
Технический результат изобретения заключается в снижении травматичности операции, снижении риска осложнений, снижении кровопотери, повышении эффективности хирургического лечения пациентов с люмбальными стенозами.
Технический результат достигается тем, что в способе, включающем проведение через латеральный ретроперитонеальный доступ непрямой декомпрессии, межтелового спондилодеза и вентральной винтовой фиксации, проводят предварительную межфасциальную анестезию мышцы, выпрямляющей позвоночник, и инфильтрацию местными анестетиками области операционного доступа; пациента позиционируют с использованием подкладного валика под поясницу или механизированного операционного стола в положении на правом боку с фиксацией в согнутом положении контрлатеральной ноги; кейдж устанавливают с предварительным наполнением аллокостью или костнопластическим материалом; проводят бикортикальную переднебоковую установку в тела позвонков титановых винтов с точкой введения на расстоянии 8 мм от уровня замыкательной пластины под углом 30 градусов на уровне L1-L2/L2-L3/L3-L4/L4-L5 с последующем их блокированием титановым стержнем, и под углом 45 градусов монокортикально на уровне L5-S1/L5-L6 в каудальный или в каудальный и краниальный позвонки; проводят послойное ушивание операционной раны с наложением косметического внутрикожного шва без установки дренажей.
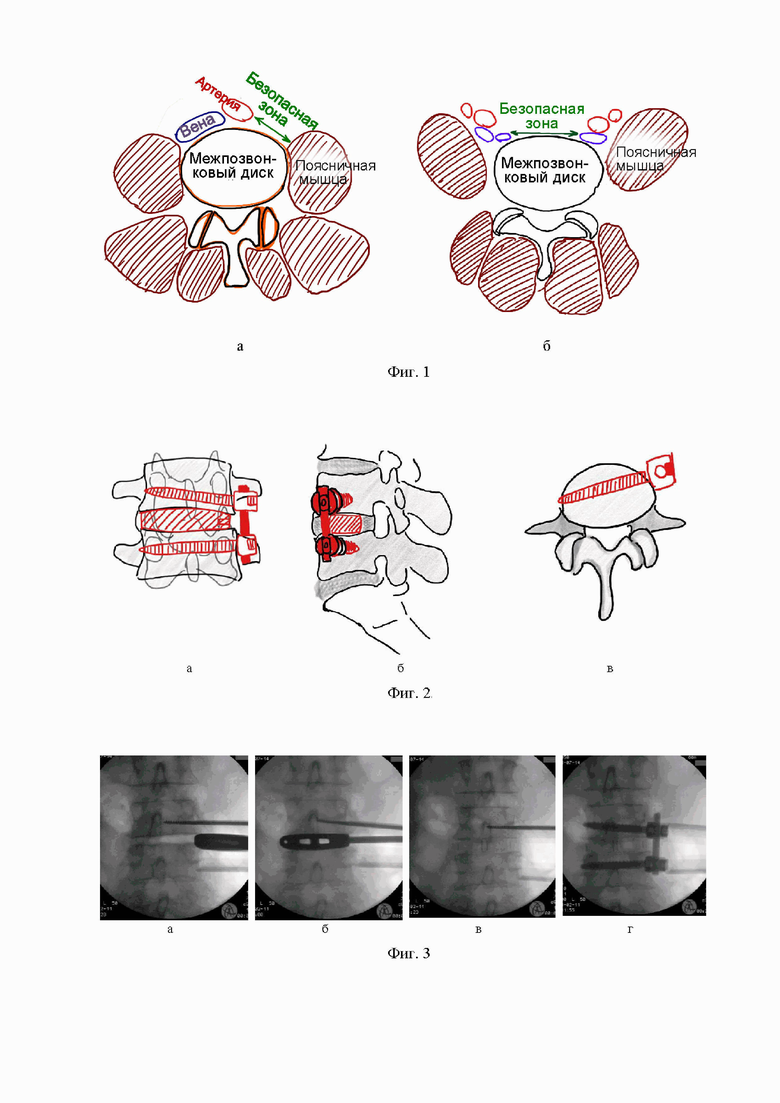
Способ поясняется фигурами, где на фиг. 1 изображена безопасная зона для проведения латерального межтелового спондилодеза на уровне L1-L2/L2-L3/L3-L4/L4-L5
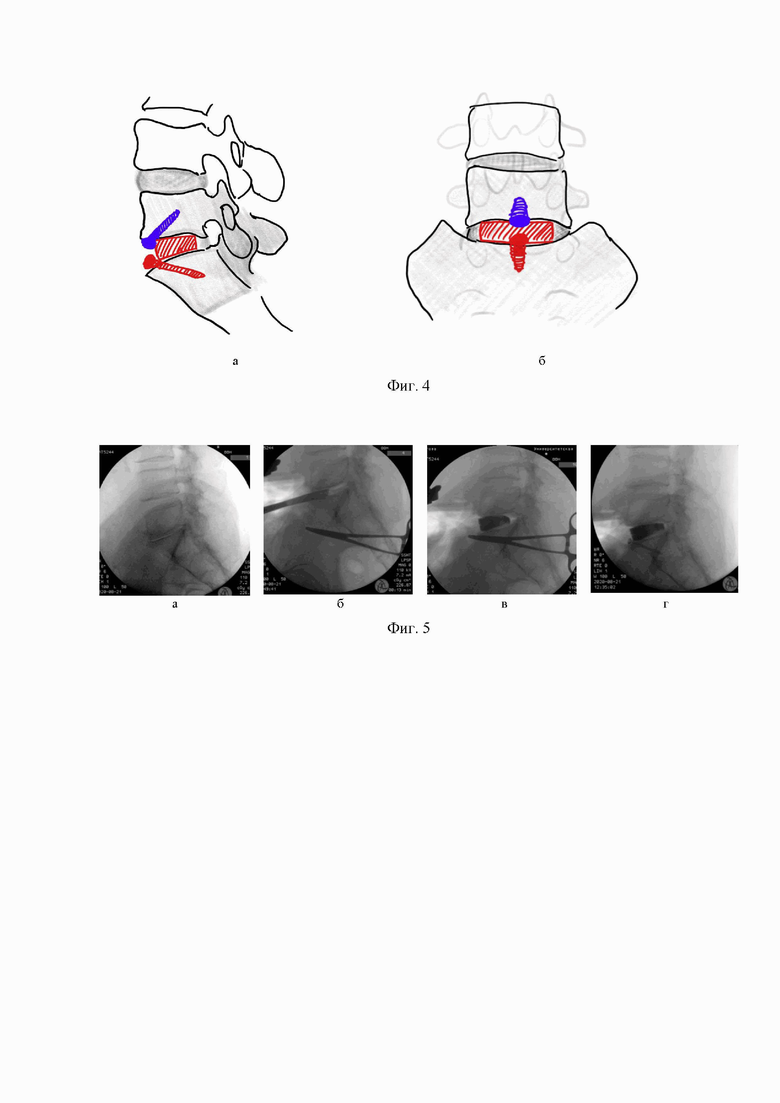
(а); на уровне L5-S1/L5-L6 (б); на фиг. 2 представлена схема вентральной фиксации при латеральном поясничном спондилодезе на уровне L4-L5 в различных 3х-мерных плоскостях (а - прямая, б - сагиттальная, в - аксиальная); на фиг. 3 - этапы проведения операции на уровне L1-L5 (а, б - восстановление высоты диска, в - установка межтелового импланта, г - винтовая фиксация); на фиг. 4 - схема вентральной фиксации при межтеловом поясничном спондилодезе на уровне L5-S1 в сагиттальной проекции (а) и прямой проекции (б); на фиг. 5 - этапы операции на уровне L5-S1 (а, б - восстановление высоты диска, в - установка межтелового импланта, г - винтовая фиксация).
Способ осуществляют следующим образом.
Под общей анестезией с предварительным проведением межфасциальной анестезии мышцы, выпрямляющей позвоночник (Erector spinae plane block - ESPB) пациента позиционируют на операционном столе в положении на правом боку. Левую ногу фиксируют в слегка согнутом положении, это позволяет релаксировать поясничную мышцу, что облегчает манипуляции с ней, используют подкладной валик под поясницей для коррекции деформации или при использовании механизированного стола проводят коррекцию изгиба во время операции путем изменения угла расклинивания операционного стола. Правильность укладки, направленной на достижение положения с нулевой ротацией позвонков относительно горизонта контролируют с использованием С-дуги. Пациента фиксируют к операционному столу в достигнутом положении с использованием лент, упоров и ремней.
С использованием С-дуги определяют оптимальный уровень кожного разреза. Разрез кожи проводят в косом направлении для снижения вероятности повреждения кожных нервов брюшной стенки. Исходя из уровня вмешательства разрез проводят на уровне: L5-S1/L5-L6 - на 5 см вентральнее передней поверхности позвоночника; L4-L5 - 3 см, L3-L4 - 1-2 см, L1-L2/L2-L3 - 1 см. Если планируют вмешательство на соседних сегментах, то разрез кожи проводят между целевыми уровнями (эластичность мягких тканей позволяет при таком доступе достигнуть обоих уровней не увеличивая протяженности кожного разреза).
После разреза кожи осуществляют попеременно косой доступ в забрюшинное пространство между волокнами наружной косой, внутренней косой и поперечной мышц брюшной стенки и поперечной фасции живота.
В забрюшинном пространстве смещают брюшину вентрально (в большинстве случаев это не представляет сложности, т.к. органы брюшной полости смещаются под действием силы тяжести) и пальпируют большую поясничную мышцу и брюшную аорту (или подвздошную артерию). В дальнейшем доступ к позвоночнику осуществляют одним из двух вариантов в зависимости от целевого сегмента и анатомии сосудов.
На уровнях L1-L2/L2-L3/L3-L4/L4-L5 (Фиг. 1а) доступ осуществляют между брюшной аортой и большой поясничной мышцей. Анатомические исследования показывают, что в 90% размер этого анатомического коридора превышает 18 мм, а этого достаточно для установки межтелового импланта без ретракции поясничной мышцы и сосудов. Если анатомический коридор уже необходимых размеров или требуется резекция передней продольной связки - проводят мобилизацию сосудистого пучка и смещают его вентрально и направо, при необходимости выполняют кратковременную обратную тракцию поясничной мышцы (длительное сдавление поясничной мышцы опасно так как при этом могут быть повреждены ветви поясничного нервного сплетения). В краниальном и каудальном направлении визуализируют межпозвонковый диск и прилежащие отделы позвонков до 10 мм, что необходимо для установки фиксирующих элементов.
На уровнях L5-S1/L5-L6 (Фиг. 1б) в случае переходной анатомии на уровне L4-L5 - при высокой бифуркации брюшных сосудов доступ осуществляют через зону бифуркации сосудов.
В обоих случаях ретрактор устанавливают таким образом, чтобы защитить подвздошные артерии и вены при выполнении дискэктомии. Проводят субтотальную дискэктомию с использованием дисковых кусачек, ложек, распаторов, при этом на уровнях L5-S1/L5-L6 всегда резецируют переднюю продольную связку. После удаления пульпозного ядра обрабатывают замыкательные пластины до состояния «кровяной росы».
Проводят постепенное восстановление высоты диска с использованием дисковых ретракторов. Достижение необходимых параметров контролируют с использованием С-дуги.
Далее, путем установки шаблонов-пробников, подбирают необходимый размер импланта, а после этого устанавливают имплант, заполненный костно-замещающим материалом (аллокость или биокомпозиционный материал) для формирования спондилодеза.
Следующим этапом проводят вентральную инструментальную фиксацию.
В случае проведения операции на уровне L1-L2/L2-L3/L3-L4/L4-L5 под контролем С-дуги последовательно в тела каудального и краниального позвонков вводят шило для перфорирования кортикального слоя на расстоянии 8 мм от уровня замыкательной пластины, после чего с использованием метчика подготавливают канал для винта (длину винта определяют до операции используя предоперационные КТ и МРТ с учетом бикортикальной установки под углом 30 градусов с выхождением кончика винта на противоположную сторону позвонка не более 2-3 мм). Для достижения максимальной надежности фиксации под контролем С-дуги выполняют бикортикальную установку под углом 30 градусов в каудальный и краниальный позвонки. Следующим шагом устанавливают титановый стержень и фиксируют его к установленным винтам с помощью гаек. Достигнутое положение контролируют с использованием С-дуги.
В случае проведения операции на уровне L5-S1/L5-L6 в тело каудального позвонка непосредственно перед установленным кейджем под контролем С-дуги в центральных отделах позвонка вводят шило - под углом к замыкательной пластине 45 градусов. После этого по намеченной траектории вводят кортикальный винт таким образом, чтобы головка винта оказалась непосредственно перед межтеловым кейджем и предотвращала его смещение в вентральном направлении. В большинстве случае - достаточно фиксации каудального позвонка, т.к. небольшая задняя трансляция краниального позвонка после вертикализации пациента может обеспечить лучшую оптимизацию сегментарного лордоза. В ряде случаев, например, при небольшом ретролистезе, для предотвращения задней трансляции - устанавливают фиксирующий винт в краниальный позвонок под углом к замыкательной пластине 45 градусов.
После контроля гемостаза рану ушивают послойно наглухо с наложением косметического внутрикожного шва, дренажи не используют. Кожу инфильтрируют местными анестетиками (ропивакаин) с целью минимизации уровня болевого синдрома в раннем послеоперационном периоде и создания условий для ранней вертикализации пациента. Пациента вертикализируют через несколько часов после операции.
Снижение травматичности операции достигается за счет исключения этапа забора аутокости из крыла подвздошной кости и необходимости проведения заднего доступа; за счет проведения латеральной декомпрессии, межтелового спондилодеза и вентральной инструментальной фиксации для стабилизации позвоночно-двигательного сегмента из одного малоинвазивного вентрального доступа, что также позволяет снизить кровопотерю, время операции, исключает повреждения и развитие рубцовой трансформации паравертебральных мышц, минимизирует возможность формирования хронического аксиального болевого синдрома, снижает выраженность болевого синдрома в раннем послеоперационном периоде, позволяет ускорить сроки вертикализации и восстановления пациента, а также снизить сроки госпитализации.
Значимый уровень неврологических осложнений, в том числе повреждение поясничного сплетения, позволяет снизить предлагаемая укладка: пациента позиционируют на операционном столе в положении на правом боку с фиксацией в согнутом положении контрлатеральной ноги с использованием механизированного операционного стола или подкладного валика под поясницу, что приводит к релаксации подвздошной мышцы и достижения нулевой ротации тел позвонков, что в свою очередь позволяет снизить тракционное воздействие на поясничную мышцу и сплетение при осуществлении операционного доступа.
Снижение риска тромбоэмболических осложнений, послеоперационного пареза кишечника и уровня болевого синдрома в послеоперационном периоде достигается за счет проведения предварительной межфасциальной анестезии мышцы, выпрямляющей позвоночник, и инфильтрации местными анестетиками области операционного доступа, что в свою очередь позволяет вертикализировать пациента в первые часы после операции, а ранняя мобилизация ускоряет послеоперационное восстановление.
Снижение объема кровопотери, риск сосудистых осложнений, в частности, повреждения сегментарных сосудов, ретроградной эякуляции, осложнений, связанных с установкой имплантов, а также повреждения паравертебральных мышц и связанного с ним хронического болевого синдрома в спине, позволяет снизить предлагаемая техника вентральной инструментальной фиксации, поскольку проводится бикортикальная переднебоковая установка в тела позвонков титановых винтов с точкой введения на расстоянии 8 мм от уровня замыкательной пластины под углом 30 градусов на уровне L1-L2/L2-L3/L3-L4/L4-L5 с последующем их блокированием титановым стержнем и на уровне L5-S1/L5-L6 под углом 45 градусов монокортикально в каудальном или в сочетании с краниальным направлениях.
Снижение выраженности послеоперационного болевого синдрома за счет уменьшения травматичности операции и проведения мультимодальной анальгезии в сочетании с местной инфильтрационной и межфасциальной анестезии мышцы, выпрямляющей позвоночник, обеспечивают раннюю мобилизацию пациента в раннем послеоперационном периоде, снижение сроков госпитализации, что оказывает влияние на общую эффективность лечения.
Клинический пример № 1. Больная Я., 59 лет, была госпитализирована в отделение онкологии и нейрохирургии Университетской клиники ФГБОУ ВО «ПИМУ» Минздрава России 09.02.2021 с диагнозом: Спондилолизный спондилолистез L3 II степени. Вторичный спинальный стеноз на уровне L3-L4. Синдром нейрогенной перемежающейся хромоты. Аксиальный болевой синдром. Ожирение II степени экзогенно-конституционального генеза. ИБС: стабильная стенокардия напряжения ПФК, ХСН IIa (ПФК по NYHA). Из анамнеза: пациентка считает себя больной с лета 2020 года, когда появились боли в поясничной области и постепенная прогрессирующая нейрогенная перемежающаяся хромота. Неоднократные курсы консервативного лечения без эффекта.
Выполнена операция по предложенному способу (Фиг. 2). Пациентка позиционирована на правом боку с использованием подкладного валика под поясницу с фиксацией в согнутом положении левой ноги. Проведена предварительная межфасциальная анестезия мышцы, выпрямляющей позвоночник, и инфильтрация ропивакаином области операционного доступа. В ходе операции использовали для наполнения кейджа аллокость. Проведена бикортикальная переднебоковая установка титановых винтов с полиаксиальной головкой 6,5×45 мм с точкой введения на расстоянии 8 мм от уровня замыкательной пластины под углом 30 градусов на уровне L3-L4 с выхождением кончиков винтов на противоположную сторону позвонка на 2 мм из тела. Винты, введенные в тела позвонков L3 и L4 блокированы титановым стержнем 5,5 мм и гайками. Окончание операции с проведением послойного ушивания операционной раны с наложением косметического внутрикожного шва без установки дренажей.
Продолжительность операции - 60 минут. Кровопотеря - 20 мл. Пациентка выписана 15.02.2021 года в удовлетворительном состоянии с положительной динамикой в виде регресса аксиального болевого синдрома и клиники нейрогенной перемежающейся хромоты. Осложнений за период послеоперационного наблюдения не выявлено. В отдаленном периоде на контрольной компьютерной и магнитно-резонансной томографии (13.07.2022) отмечено отсутствие компрессии невральных структур, формирование межтелового спондилодеза и редукция L4 позвонка.
Клинический пример № 2. Больная С., 48 лет, была госпитализирована в отделение онкологии и нейрохирургии Университетской клиники ФГБОУ ВО «ПИМУ» Минздрава России 06.12.2021 с диагнозом: Спинальный стеноз на уровне L5-S1. Нестабильность позвоночно-двигательного сегмента на уровне L5-S1. Радикулопатия L5 справа. Синдром нейрогенной перемежающейся хромоты. Аксиальный болевой синдром. Из анамнеза: вертебральный анамнез у пациентки более 5 лет, с мая 2021 года увеличилась интенсивность болевого синдрома и отмечена прогрессирующая нейрогенная перемежающаяся хромота. По данным МРТ выявлен спинальный стеноз на уровне L5-S1. Неоднократные курсы консервативного лечения без эффекта.
07.12.2021 выполнена операция по предложенному способу (Фиг. 4). Пациентка позиционирована на правом боку с использованием механизированного операционного стола (Jackson, Mizuho) с фиксацией в согнутом положении левой ноги. Проведена предварительная межфасциальная анестезия мышцы, выпрямляющей позвоночник, и инфильтрация ропивакаином области операционного доступа. В ходе операции использовали для наполнения кейджа костно-пластический материал (остеоматрикс). Кейдж фиксирован под углом 45 градусов монокортикально на уровне L5-S1 титановым кортикальным винтом 4×30 мм в каудальный позвонок (S1). Окончание операции с проведением послойного ушивания операционной раны с наложением косметического внутрикожного шва без установки дренажей.
Продолжительность операции - 65 минут. Кровопотеря - 20 мл. Пациентка выписана 10.12.2021 года в удовлетворительном состоянии с положительной динамикой в виде регресса аксиального болевого синдрома, радикулопатии и клиники нейрогенной перемежающейся хромоты. Осложнений за период послеоперационного наблюдения не выявлено.
Клинический пример № 3. Больной С., 50 лет, госпитализирована в отделение онкологии и нейрохирургии Университетской клиники ФГБОУ ВО «ПИМУ» Минздрава России 15.11.2021 с диагнозом: Спинальный стеноз на уровне L5-L6. Ретролистез L5-L6. Нестабильность позвоночно-двигательного сегмента на уровне L5-L6. Состояние после микродискэктомии на уровне L5-L6 (2016). Радикулопатия S1 слева. Аксиальный болевой синдром. Из анамнеза: вертебральный анамнез у пациента более 10 лет. Проходил неоднократные курсы консервативного лечения. В 2016 перенес микродискэктомию на уровне L5-L6. В связи с обострением болевого синдрома в марте 2021 года выполнена трансфораминальная блокада на уровне L5-L6. В связи с неэффективностью консервативного лечения был госпитализирован для проведения оперативного лечения.
Выполнена операция по предложенному способу. Пациент позиционирован на правом боку с использованием подкладного валика под поясницу с фиксацией в согнутом положении контрлатеральной ноги. Проведена предварительная межфасциальная анестезия мышцы, выпрямляющей позвоночник, и инфильтрация ропивакаином области операционного доступа. В ходе операции использовали для наполнения кейджа костнопластический материал (остеоматрикс). Кейдж фиксирован под углом 45 градусов монокортикально на уровне L5-L6 двумя титановыми кортикальными винтами 4×30 мм в каудальный (L6) и краниальный (L5) позвонки. Окончание операции с проведением послойного ушивания операционной раны с наложением косметического внутрикожного шва без установки дренажей.
Продолжительность операции - 80 минут. Кровопотеря - 50 мл. Пациент выписан 18.11.2021 года в удовлетворительном состоянии с положительной динамикой в виде регресса аксиального болевого синдрома и радикулопатии. Осложнений за период послеоперационного наблюдения не выявлено.
Способ использован при хирургическом лечении больных отделения онкологии и нейрохирургии Института травматологии и ортопедии Университетской клиники ФГБОУ ВО «ПИМУ» Минздрава России в 2019-2022 году (n=31). Сроки госпитализации составили - 6,1±1,4 суток; время операции - 92±35,7 мин; объем кровопотери - 40±17,8 мл, количество осложнений 9,6%.
Таким образом, использование заявляемого изобретения позволяет провести хирургическое лечение люмбарного стеноза и обеспечить стабильность для формирования межтелового спондилодеза позвоночно-двигательного сегмента за счет исключения нестабильности путем установки вентральной титановой конструкции из одного доступа. Данный способ для хирургического лечения дегенеративных заболеваний поясничного отдела позвоночника является безопасным для пациента и удобным для хирурга. Предлагаемый способ устраняет имеющиеся недостатки прототипа и аналогов, что позволяет обеспечить меньшие или сопоставимые сроки госпитализации, кровопотерю, время операции, а также меньший уровень осложнений (9,6% против 45,8%) за счет предлагаемых изменений, что позволит увеличить оборот коечного фонда и улучшить качество оказания медицинской помощи пациентам с дегенеративным стенозом поясничного отдела позвоночника.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ РЕКОНСТРУКЦИИ ПОЯСНИЧНОГО ПОЗВОНОЧНО-ДВИГАТЕЛЬНОГО СЕГМЕНТА | 2013 |
|
RU2527150C1 |
| Способ пояснично-тазовой фиксации при хирургическом лечении заболеваний поясничного отдела позвоночника | 2020 |
|
RU2752338C1 |
| СПОСОБ КОРРЕКЦИИ ДЕФОРМАЦИЙ ПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКА | 2016 |
|
RU2621170C1 |
| Способ хирургического доступа к межпозвонковому диску при лечении дегенеративной нестабильности поясничного отдела позвоночника | 2016 |
|
RU2644922C1 |
| Способ хирургического корригирующего спондилодеза на поясничном отделе позвоночника | 2022 |
|
RU2785750C1 |
| Способ периоперационной комбинированной анальгезии при декомпрессивно-стабилизирующих операциях на грудном или поясничном отделе позвоночника | 2022 |
|
RU2798308C1 |
| СПОСОБ ЗАМЕЩЕНИЯ ДЕФЕКТА ТЕЛА L5 ПОЗВОНКА ИЗ ЗАДНЕГО ОПЕРАТИВНОГО ДОСТУПА ПОСЛЕ КОРПОРЭКТОМИИ | 2015 |
|
RU2594445C1 |
| Способ задней мини-инвазивной комбинированной транспедикулярной межфасеточной фиксации на поясничном отделе позвоночника | 2021 |
|
RU2769067C1 |
| СПОСОБ ПЕРЕДНЕГО СПОНДИЛОДЕЗА ПРИ НЕСПЕЦИФИЧЕСКИХ СПОНДИЛОДИСЦИТАХ ПОЗВОНОЧНИКА (ВАРИАНТЫ) | 2011 |
|
RU2472461C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКА ПРИ ОСТЕОХОНДРОЗЕ С СЕГМЕНТАРНОЙ НЕСТАБИЛЬНОСТЬЮ И/ИЛИ СПОНДИЛОЛИСТЕЗЕ I СТЕПЕНИ | 2007 |
|
RU2324437C1 |
Изобретение относится к медицине, а именно травматологии и нейрохирургии, и может быть использовано для минимально инвазивного хирургического лечения пациентов с поясничными стенозами. Проводят предварительную межфасциальную анестезию мышцы, выпрямляющей позвоночник, и инфильтрацию местными анестетиками области операционного доступа. Пациента позиционируют с использованием подкладного валика под поясницу или механизированного операционного стола в положении на правом боку с фиксацией в согнутом положении контрлатеральной ноги. Кейдж устанавливают с предварительным наполнением аллокостью или костно-пластическим материалом; затем проводят переднебоковую установку в тела позвонков титановых винтов. На уровне L1-L2, или L2-L3, или L3-L4, или L4-L5 титановые винты вводят бикортикально с точкой введения на расстоянии 8 мм от уровня замыкательной пластины под углом 30 градусов с последующим их блокированием титановым стержнем. На уровне L5-S1 осуществляют монокортикальное проведение либо одного титанового винта под углом 45 градусов в каудальный позвонок, либо монокортикальное проведение двух титановых винтов под углом 45 градусов в каудальный и краниальный позвонки. Затем проводят послойное ушивание операционной раны с наложением косметического внутрикожного шва. При этом на уровне L5-L6 осуществляют монокортикальное проведение либо одного титанового винта под углом 45 градусов в каудальный позвонок, либо монокортикальное проведение двух титановых винтов под углом 45 градусов в каудальный и краниальный позвонки. Способ обеспечивает снижение травматичности операции и кровопотери, риска осложнений, повышает эффективность хирургического лечения пациентов с люмбальными стенозами за счет проведения предварительной анестезии межфасциальной мышцы, выпрямляющей позвоночники инфильтрации местными анестетиками области операционного доступа и особенностей введения винтов. 1 з.п. ф-лы, 5 ил., 3 пр.
1. Способ минимально инвазивного хирургического лечения пациентов с поясничными стенозами, включающий проведение через латеральный ретроперитонеальный доступ непрямой декомпрессии, межтелового спондилодеза и вентральной винтовой фиксации, отличающийся тем, что проводят предварительную межфасциальную анестезию мышцы, выпрямляющей позвоночник, и инфильтрацию местными анестетиками области операционного доступа; пациента позиционируют с использованием подкладного валика под поясницу или механизированного операционного стола в положении на правом боку с фиксацией в согнутом положении контрлатеральной ноги; кейдж устанавливают с предварительным наполнением аллокостью или костно-пластическим материалом; затем проводят переднебоковую установку в тела позвонков титановых винтов, при этом:
- на уровне L1-L2, или L2-L3, или L3-L4, или L4-L5 титановые винты вводят бикортикально с точкой введения на расстоянии 8 мм от уровня замыкательной пластины под углом 30 градусов с последующем их блокированием титановым стержнем;
- на уровне L5-S1 осуществляют монокортикальное проведение либо одного титанового винта под углом 45 градусов в каудальный позвонок, либо монокортикальное проведение двух титановых винтов под углом 45 градусов в каудальный и краниальный позвонки;
затем проводят послойное ушивание операционной раны с наложением косметического внутрикожного шва.
2. Способ по п. 1, отличающийся тем, что, в частности, на уровне L5-L6 осуществляют монокортикальное проведение либо одного титанового винта под углом 45 градусов в каудальный позвонок, либо монокортикальное проведение двух титановых винтов под углом 45 градусов в каудальный и краниальный позвонки.
| Guo Y, Wang X, Li Y, Jiang K, Chen B, An J, Hao D, Hu H | |||
| Oblique Lateral Interbody Fusion with Anterolateral Screw Fixation Is as Effective as with Posterior Percutaneous Pedicle Screw Fixation in Treating Single-Segment Mild Degenerative Lumbar Diseases | |||
| Med Sci Monit | |||
| Способ получения продуктов конденсации фенолов с формальдегидом | 1924 |
|
SU2022A1 |
| СПОСОБ МИНИМАЛЬНО ИНВАЗИВНОЙ СТАБИЛИЗАЦИИ ПОЗВОНОЧНО-ДВИГАТЕЛЬНОГО СЕГМЕНТА НА УРОВНЕ ПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКА | 2017 |
|
RU2645418C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СПИНАЛЬНОГО СТЕНОЗА ПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКА И УСТРОЙСТВО ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2011 |
|
RU2462203C1 |
Авторы
Даты
2023-11-21—Публикация
2022-11-18—Подача