Изобретение относится к области медицины, а именно - к реконструктивно-пластической хирургии и онкологии, предназначено для использования при восстановлении тканей полости рта и языка после онкологического этапа операции и последующей реабилитации.
Далее в тексте заявителем приведено разъяснение, которое необходимо для облегчения однозначного понимания сущности заявленных материалов и исключения противоречий и/или спорных трактовок при выполнении экспертизы по существу:
Лоскут - это термин в пластической и реконструктивной хирургии, представляющий собой участок ткани любого типа, который оперативным путем извлекается из донорского участка и перемещается в реципиентный участок с сохранением собственного кровоснабжения.
Реиннервация - восстановление чувствительной либо моторной иннервации путем анастомозирования нервов в составе тканей лоскута к нервам реципиентной области.
Лимфодиссекция (лимфаденэктомия) - это хирургическое удаление лимфатических узлов при злокачественных опухолях.
Из исследованного уровня техники известно, что в России только за 2021 год было первично выявлено 16 550 злокачественных образований ротовой полости, ротоглотки, губ. При этом на поздних стадиях (III-IV) выявлены 64,7% опухолей полости рта, что сопоставимо с показателями 2022 года - 70,5% [Состояние онкологической помощи населению России в 2021 году/ Под ред. А.Д. Каприна, В.В. Старинского, А.О. Шахзадовой - М.: МНИОИ им. П.А. Герцена - филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2022. - илл. - 239 с.]. Несмотря на развитие микрохирургии и применение различных типов аутотрансплантатов, реконструкция органов полости рта после радикального хирургического лечения, по-прежнему остается актуальной проблемой для хирургов. Идеальная реконструкция должна не только восполнять объем резецированных тканей, но и выполнять функции утраченных органов. Основополагающим является восстановление глотания, речи, чувствительности, предупреждение аспирации. Сложность заключается в воссоздании прежней биомеханики и анатомических соотношений языка с полостью рта и глоткой, невозможности восстановить нативные движения языка в трехортогональных плоскостях. При обширных комбинированных дефектах полости рта важным является создание объема и формы неоязыка для обеспечения соприкосновения с твердым небом, что позволяет улучшить результаты речи и глотания. Выполнение реиннервации лоскута также является важным этапом функциональной реконструкции, позволяющим поддерживать симметрию реконструированного языка, снизить атрофию тканей, способствовать более быстрому восстановлению дискриминационной чувствительности, тем самым потенциально предотвращая укусы зубами и ожоги, уменьшить ощущение «инородного холодного тела во рту» [Manrique O. J. и др. Optimizing Outcomes following Total and Subtotal Tongue Reconstruction: A Systematic Review of the Contemporary Literature // Journal of Reconstructive Microsurgery. 2017. Т. 33. № 2. С. 103-111].
Заявителем проведен патентно-информационный поиск по российским и зарубежным базам данных, Интернет-ресурсам, выявлены различные способы реконструкции органов полости рта.
Известно изобретение по патенту РФ № 2546097 «Способ реконструкции языка и дна полости рта», сущностью является способ реконструкции дна полости рта и языка путем перемещения кожно-мышечного лоскута шеи, включающего грудино-подъязычные мышцы, и кровоснабжаемого ветками верхней щитовидной артерии, отличающийся тем, что пластику тканей дна полости рта и языка осуществляют кожно-мышечным лоскутом, включающим кожную площадку передней поверхности шеи, грудино-подъязычные мышцы, кровоснабжаемым ветками верхней щитовидной артерии, иннервированным за счет нисходящей ветви подъязычного нерва, при этом сформированный лоскут перемещают в полость рта кожной площадкой в позицию слизистой оболочки дна полости рта и языка, мышечным фрагментом лоскута восстанавливают мягкие ткани дна полости рта, языка, подчелюстной области.
Недостатком известного технического решения является:
- малый объем лоскута, недостаточный для реконструкции субтотальных и тотальных дефектов языка;
- дополнительная травма в области шеи при заборе лоскута и последующее формирование рубцовой деформации;
- отсутствие чувствительной реиннервации лоскута;
- замедленное восстановление иннервации вследствие отсутствия технического решения электростимуляции зоны неврального анастомоза в раннем послеоперационном периоде;
- отсутствие расчета необходимого размера лоскута с учетом последующей частичной усадки пересаживаемых тканей (лоскута).
Известно изобретение по патенту РФ № 2629792 «Способ микрохирургической реконструкции языка», сущностью является способ микрохирургической реконструкции языка, включающий пластику перемещенным "островковым" кожно-мышечным лоскутом, сформированным из широчайшей мышцы спины с торакодорзальными сосудами и нервом, отличающийся тем, что из сосудистой ветви, отходящей от торакодорзальных сосудов к передней зубчатой мышце, формируют дополнительный мышечный лоскут из волокон передней зубчатой мышцы, выделяют и подготавливают к анастомозированию лицевые артерию, вену и подъязычный нерв, пересекают сосудистую ножку ранее сформированного лоскута, лоскут ротируют в область дефекта, выполняют анастомозирование "конец в конец" между лицевой артерий и торакодорзальной артерией, между лицевой веной и торакодорзальной веной, между торакодорзальным нервом и подъязычным нервом, далее лоскут переносят и ротируют в полость рта, фиксируют отдельными узловыми швами к корню языка, а из передней зубчатой мышцы формируют диафрагму дна полости рта.
Недостатком известного технического решения является:
- кожная порция лоскута имеет достаточно выраженный подкожный слой и является избыточной для реконструкции языка, что неблагоприятно сказывается на функциональных результатах и требует ряд корригирующих операций;
- отсутствие чувствительной реиннервации лоскута;
- замедленное восстановление иннервации вследствие отсутствия технического решения электростимуляции зоны неврального анастомоза в раннем послеоперационном периоде;
- отсутствие расчета необходимого размера лоскута с учетом последующей частичной усадки пересаживаемых тканей (лоскута);
- функциональное повреждение и рубцовая деформация донорской зоны.
Известна статья «Новая анатомически обоснованная техника субтотальной реконструкции языка пятиточечными восьми-линейными сегментами: пилотное исследование» («A novel anatomy-based five-points eight-line-segments technique for precision subtotal tongue reconstruction: A pilot study») [Fan S. и др. // Oral Oncology. 2019. Т. 89. С. 1-7]. Сущностью является новая анатомически обоснованная техника субтотальной реконструкции языка, заключающаяся в том, что выкраивают лоскут передней латеральной поверхности бедра, имеющий уникальный дизайн, путем обозначения на поверхности бедра пять точек и формируя по ним два неправильных пятиугольника, которые затем сшивают, формируя тело и кончик неоязыка. Далее осуществляют пластику тканей дна полости рта, согласно размеченным точкам, после чего выполняют анастомозирование чувствительного подкожного нерва бедра либо к язычному, либо к языкоглоточному нерву.
Недостатком известного технического решения является
- замедленное восстановление инневрации вследствие отсутствия технического решения электростимуляции зоны неврального анастомоза в раннем послеоперационном периоде;
- нарушение целостности нижней челюсти вследствие выполнения срединной мандибулотомии с последующим металлоостеосинтезом.
Наиболее близким к предлагаемому способу, выбранному заявителем в качестве прототипа, является изобретение по патенту РФ № 2736613 «Способ реконструкции обширных и сложных дефектов языка и полости рта после выполнения радикальных резекций при местно-распространенных стадиях опухолей», сущностью является способ реконструкции обширных и сложных дефектов языка и полости рта после выполнения радикальных резекций при местно-распространенных стадиях опухолей, включающий формирование языка и полости рта с помощью кожно-мышечного лоскута, при этом из кожной порции лоскута выполняют реконструкцию языка, а за счет мышечной порции формируют дно полости рта, осуществляют наложение микрососудистых анастомозов между сосудами лоскута и сосудами шеи и сшивают нервы сопоставляемых структур, отличающийся тем, что для реконструкции используют переднебоковой лоскут бедра, для чего после онкологического этапа операции выделяют из окружающих тканей и подготавливают для наложения микрососудистых анастомозов лицевую артерию и вену слева, выделяют и моделируют по размеру, форме и толщине кожно-мышечный переднебоковой лоскут адекватно образовавшемуся дефекту, переносят в область дефекта полости рта и языка, выполняют срединную мандибулотомию, накладывают невральный шов между ветвью бокового кожного нерва бедра, идущего в кожной порции лоскута, и язычным нервом, затем выполняют распределение кожной порции лоскута в полости рта, сосудистую ножку лоскута и моторную ветвь бедренного нерва из мышечной порции лоскута выводят за углом нижней челюсти в области верхней трети шеи и свободно, без натяжения там располагают, далее, осуществляют наложение микрососудистых анастомозов между сосудами лоскута и сосудами шеи, выполняют наложение одного артериального и двух венозных анастомозов с помощью операционного микроскопа и микрохирургического инструментария, шовного материала Пролен 9-0, после наложения всех сосудистых анастомозов оценивают кровоснабжение всех порций лоскута, осуществляют гемостаз в ране, далее выполняют накостный металлоостеосинтез в области мандибулотомии при помощи титановых пластин и минивинтов, после этого выполняют пластику мышц дна полости рта путем размещения мышечной порции лоскута в области дна полости рта, с фиксацией его одного края к подъязычной кости, а другого - к нижней челюсти и области кожной порции лоскута, при этом, фиксацию мышечной порции лоскута осуществляют шовным материалом Викрил 3-0, далее, выполняют наложение неврального шва между моторной ветвью бедренного нерва идущего в мышечной порции лоскута с подъязычным нервом с помощью микрохирургической техники, после выполнения реконструктивного этапа операции осуществляют повторный контроль кровотока во всех порциях лоскута и контроль гемостаза, рану на шее ушивают с оставлением активного дренажа.
Недостатком прототипа является:
- замедленное восстановление иннервации вследствие отсутствия технического решения электростимуляции зоны неврального анастомоза в раннем послеоперационном периоде;
- отсутствие расчета необходимого размера лоскута с учетом последующей частичной усадки пересаживаемых тканей (лоскута);
- нарушение целостности нижней челюсти вследствие выполнения срединной мандибулотомии с последующим металлоостеосинтезом;
- недостаточная надежность кровоснабжения лоскута за счет выполнения артериального анастомоза донорской артерии к лицевым сосудам «конец в конец».
Техническим результатом заявленного технического решения является устранение недостатков прототипа, а именно:
- улучшение восстановления инервации лоскута за счет электростимуляции зоны неврального анастомоза латерального подкожного нерва бедра к большому ушному нерву в раннем послеоперационном периоде;
- достижение необходимого объема лоскута путем предварительного расчета его размеров с учетом последующей частичной усадки пересаживаемых тканей (лоскута);
- сохранение целостности нижней челюсти вследствие выполнения боковой фаринготомии и формирования туннеля от поверхности шеи к полости рта для последующего проведения сосудистой ножки лоскута к сосудисто-нервному пучку шеи;
- улучшение надежности кровоснабжение лоскута за счет выполнения артериального анастомоза донорской артерии к наружной сонной артерии «конец в бок»;
- организация параллельной работы двух операционных бригад, позволяющее сократить длительность операции.
При этом достигается адекватное восстановление функций глотания и речеобразования за счет уникального дизайна лоскута.
Сущностью заявленного технического решения является способ хирургического лечения рака полости рта с функциональной реконструкцией, заключающийся в том, что сначала проводят дооперационный этап: на области левого бедра выполняют разметку перфорантных сосудов нисходящей ветви латеральной артерии, огибающей бедро, с использованием аппарата УЗИ в Доплер-режиме, затем проводят операционный этап: выполняют операцию на области головы и шеи в требуемом по онкологическим принципам объеме – резекцию языка и тканей дна полости рта, шейную лимфаденэктомию на стороне поражения, проводят забор кожно-мышечного лоскута с переднебоковой поверхности бедра: для этого выполняют разрез по линии разметки в проекции хода сосудистой ножки, при этом определяют борозду между прямой мышцей бедра и напрягателем широкой фасции бедра, тупым путем разделяют напрягатель широкой фасции бедра и прямую мышцу бедра, далее отводят прямую мышцу бедра медиально, после чего становится виден сосудистый пучок, состоящий из одной артерии – нисходящая ветвь латеральной артерии, огибающей бедро, двух комитантных вен и моторной ветви бедренного нерва; далее препарируют ткани лоскута вдоль сосудисто-нервного пучка в направлении размеченных перфорантных сосудов, выкраивают кожную площадку по линии разметки, включая в состав тканей лоскута глубокую фасцию и прилежащий участок переднего края латеральной широкой мышцы бедра, продолжают выделение лоскута в проксимальном направлении вдоль сосудистой ножки, выделяют сосудистую ножку необходимой длины и пересекают ее проксимально с прошиванием и лигированием, в результате получают кожно-мышечный лоскут, ушивают послойно донорскую рану, лоскут помещают в зону восполняемого дефекта полости рта, далее под микроскопическим увеличением выполняют наложение невральных анастомозов, одного артериального и двух венозных анастомозов, далее в полости рта лоскут подшивают периметру к краям дефекта дна полости рта, характеризующийся тем, что на дооперационном этапе: планируют объем резекции и соответствующий объем донорских тканей, выполняют измерение длины языка от его кончика до корня – x, и расстояние между правыми и левыми средними молярами нижней челюсти – y; на операционном этапе: организуют параллельную работу двух хирургических бригад – бригады № 1 и бригады № 2; бригада № 1 проводит операцию на области головы и шеи, при этом на первом этапе операции выполняют трахеостомию, устанавливают трахеостомическую трубку, выполняют переинтубацию, лимфаденэктомию выполняют верхнезональную либо классическую из T-образного доступа, при этом лимфодиссекцию выполняют прецизионно с сохранением большого ушного нерва для последующей чувствительной реиннервации лоскута, нисходящей ветви подъязычного нерва в качестве моторного рецепиентного нерва, с сохранением общей, наружной и внутренней сонной артерий, внутренней яремной вены и ее ветвей; далее в подчелюстной области между подъязычной костью и телом нижней челюсти выполняют боковую фаринготомию и формируют туннель от поверхности шеи к полости рта для последующего проведения сосудистой ножки лоскута и выполнения микрососудистых и невральных анастомозов на области шеи; одновременно бригада № 2 проводит операцию на области левого бедра, при этом проводят забор кожно-мышечного лоскута с переднебоковой поверхности бедра, для чего интероперационно чертят шаблон лоскута на стерильной бумаге, при этом шаблон имеет прямоугольную форму, рассчитываемую длину и ширину: ширина ab соответствует длине резецируемого языка x с прибавлением 20% длины с учетом последующей усадки лоскута; длину bc рассчитывают по формуле bc=2,6•y, где y – расстояние между правыми и левыми средними молярами нижней челюсти, подготовленный шаблон располагают на переднебоковой поверхности левого бедра, поместив срединную линию шаблона по его длинной стороне вдоль нисходящей ветви латеральной артерии, огибающей бедро, при этом разместив центральную часть шаблона над перфорантными сосудами, по шаблону наносят разметку на кожу, поверх шаблона размечают проекцию хода основного нервно-сосудистого пучка, осуществляют этапы выделения лоскута, после идентификации перфорантных сосудов повторно берут шаблон и наносят на кожу окончательную разметку, располагая его прежним образом, в результате получают кожно-мышечный лоскут прямоугольной формы, имеющий сосудисто-мышечную ножку, с включением двух нервов, моторного – моторная ветвь бедренного нерва, и чувствительного – подкожный нерв бедра; далее бригады производят смену операционных полей, бригада № 1 ушивает послойно донорскую рану, устанавливает два дренажа с активной аспирацией в межмышечное и подкожное пространство, при этом ткани сопоставляются без натяжения, кожу ушивают косметическим швом, накладывают стерильные повязки; бригада № 2 подготавливает лоскут, при этом: – если поражение полости рта локализовано преимущественно справа и лимфодиссекция выполнялась справа, то соединяют точки ad, – если поражение полости рта локализовано преимущественно слева и лимфодиссекция выполнялась слева, то соединяют точки bc, лоскуту придают форму сложной объемной геометрической фигуры, сочетающей в себе конус – кончик языка, и полуцилиндр – тело языка, конус формируют путем симметричной клиновидной деэпидермизации боковых прямоугольных треугольников лоскута, имеющих угол 22,5°, основания которых располагаются по длинной стороне прямоугольника, а вершины достигают средней линии, нижнюю поверхность сформированного конуса фиксируют узловыми швами; далее лоскут помещают в зону восполняемого дефекта полости рта, при этом мышечно-сосудистую ножку проводят сквозь ранее сформированный туннель, при этом, чтобы избежать смещение лоскута, его фиксируют у основания к альвеолярному отростку нижней челюсти в двух противоположных точках, позиционируют сосудистую ножку на области шеи; далее под микроскопическим увеличением выполняют артериальный анастомоз «конец в бок» донорской нисходящей ветви латеральной артерии, огибающей бедро, к реципиентной наружной сонной артерии нитью Пролен 8/0, далее выполняют два венозных анастомоза комитантных вен лоскута к внутренней яремной вене «конец в бок» либо к ветвям внутренней яремной вены «конец в конец» нитью Пролен 8/0, далее осуществляют пуск кровотока, проверяют адекватность перфузии лоскута, проводят гемостаз; далее под микроскопическим увеличением выполняют два эпипериневральных анастомоза нитью Пролен 9/0 донорской моторной ветви бедренного нерва к реципиентной нисходящей ветви подъязычного нерва, донорского подкожного нерва бедра к проксимальному концу большого ушного нерва, с учетом направления нервных волокон от шейного сплетения к ушной раковине; далее перманентным маркером на коже помечают точку над зоной анастомоза к большому ушному нерву; рану на области шеи ушивают послойно, далее в полости рта лоскут подшивают узловыми восьмиобразными швами по периметру к краям дефекта дна полости рта, восполняя объем и придавая форму ранее резецированных тканей; на послеоперационном этапе: проводят электростимуляцию большого ушного нерва ниже зоны неврального анастомоза, для чего берут электростимулятор с возможностью воспроизведения чрезкожной электронейростимуляции, на области шеи, на точке, помеченной во время операции над зоной анастомоза, фиксируют одноразовый активный электрод, а пассивный электрод фиксируют по ходу нерва на 3 см выше предыдущего электрода, подсоединяют клеммы проводов аппарата электростимулятора к электродам, в течение 10 дней после операции проводят электростимуляцию 1 раз в день с частотой 50 Гц, длительностью 20 мкс и силой тока 30-40 мА в течение 10 минут.
Заявленное техническое решение иллюстрируется Фиг.1 – Фиг. 2.
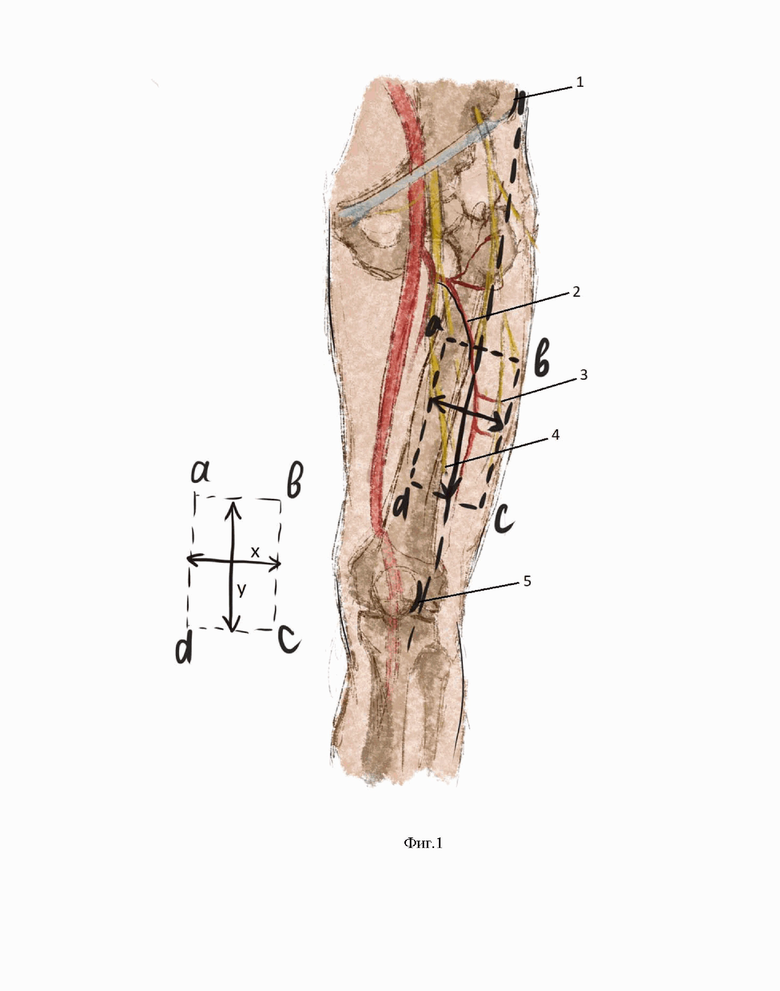
На Фиг.1 представлена схема разметки лоскута переднебоковой поверхности бедра прямоугольной формы, с включением моторной ветви бедренного нерва и латерального кожного нерва бедра, где:
a, b, c, d – углы лоскута,
х – длина языка от его кончика до корня (обозначено горизонтальной двусторонней стрелкой),
y – расстояние между средними молярами нижней челюсти (обозначено вертикальной двусторонней стрелкой),
1 – передняя верхняя подвздошная ость,
2 – нисходящая ветвь латеральной артерии, огибающей бедро,
3 – латеральный кожный нерв бедра,
4 – моторная ветвь бедренного нерва,
5 – латеральный край надколенника,
пунктир вдоль бедра сверху вниз – осевая линия разметки кожной площадки лоскута, соединяющая точки 1 и 5.
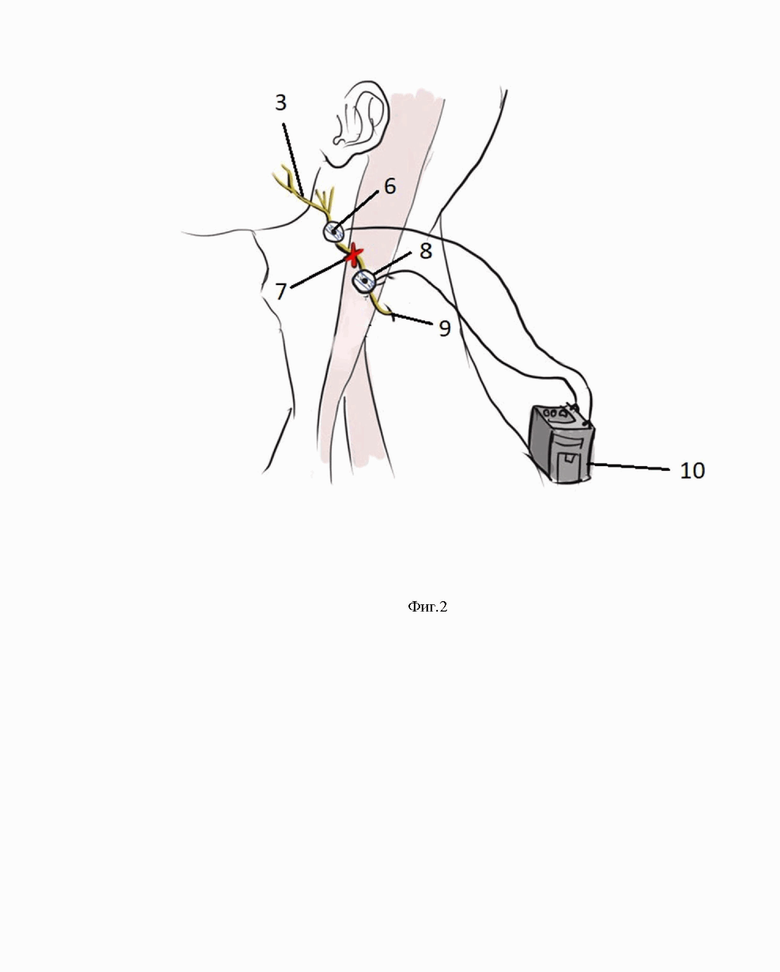
На Фиг.2 представлена схема расположения электродов для чрезкожной электронейростимуляции зоны анастомоза большого ушного нерва к латеральному кожному нерву бедра, где:
3 – латеральный кожный нерв бедра,
6 – одноразовый пассивный электрод,
7 – зона неврального анастомоза,
8 – одноразовый активный электрод,
9 – проекция большого ушного нерва,
10 – аппарат для чрезкожной электронейростимуляции, например, «Электроника ЭПБ 50-01» (электростимулятор).
Далее заявителем представлено описание заявленного технического решения.
Заявленный технический результат достигается разработкой способа хирургического лечения рака полости рта с функциональной реконструкцией.
Особенность заявленного способа заключается в том, что пластику тканей дна полости рта и языка осуществляют кожно-мышечным лоскутом передне-боковой поверхности бедра, кровоснабжаемым ветвями нисходящей ветви латеральной артерии, огибающей бедро, имеющего (лоскут) прямоугольную форму, длины сторон, которого рассчитываются в зависимости от длины резецируемого языка и расстояния между средними молярами нижней челюсти (y) по формуле bc=2,6y. Лоскуту придают форму сложной объемной геометрической фигуры, сочетающей в себе конус (кончик языка) и полуцилиндр (тело языка), соединяя концы длинной стороны прямоугольника, при этом конус формируется путем симметричной клиновидной деэпидермизации боковых прямоугольных треугольников лоскута, имеющих угол 22,5 °С, основания которых располагаются по длинной стороне прямоугольника, а вершины достигают средней линии. Сформированный лоскут перемещают в полость рта, кожной площадкой в позицию слизистой оболочки дна полости рта и языка. Мышечным фрагментом лоскута восстанавливают мягкие ткани дна полости рта, языка, подчелюстной области.
Для двойной реиннервациии лоскута выполняют анастомозирование донорской моторной ветви бедренного нерва к реципиентной нисходящей ветви подъязычного нерва, донорского подкожного нерва бедра к проксимальному концу большого ушного нерва. В раннем послеоперационном периоде выполняют электростимуляцию большого ушного нерва ниже зоны неврального шва.
Особенностью способа является воссоздание функционального объема, выпуклости и кончика языка, за счет уникального дизайна лоскута.
Далее заявителем приведена последовательность действий заявленного способа.
Дооперационный этап.
Планируют объем резекции и соответствующий объем донорских тканей.
На области левого бедра выполняют разметку перфорантных сосудов нисходящей ветви латеральной артерии, огибающей бедро, с использованием аппарата УЗИ в Доплер-режиме.
Выполняют измерение длины языка от его кончика до корня (x) и расстояние между правыми и левыми средними молярами нижней челюсти (y).
Операционный этап.
Организуют параллельную работу двух хирургических бригад – бригады № 1 и бригады № 2.
Бригада №1 проводит операцию на области головы и шеи.
Пациента под эндотрахеальным наркозом укладывают в положении на спине, с валиком, уложенным под лопатки. Устанавливают назогастральный зонд и фиксируют его к переносице, например, лейкопластырем. Далее осуществляют обработку и подготовку двух операционных полей для одновременной работы двух хирургических бригад.
На первом этапе операции выполняют трахеостомию, устанавливают трахеостомическую трубку, выполняют переинтубацию.
Бригада №1 проводит операцию на области головы и шеи в требуемом по онкологическим принципам объеме – выполняют резекцию языка и тканей дна полости рта. Далее выполняют шейную лимфаденэктомию на стороне поражения – верхнезональную либо классическую из T-образного доступа в поднижнечелюстной области и в проекции переднего края грудинно-ключично-сосцевидной мышцы. При этом лимфодиссекцию выполняют прецизионно с сохранением большого ушного нерва для последующей чувствительной реиннервации лоскута, нисходящей ветви подъязычного нерва в качестве моторного рецепиентного нерва. При этом выделение клетчатки шеи выполняют в едином блоке вдоль магистрального сосудистого пучка с сохранением общей, наружной и внутренней сонной артерий, внутренней яремной вены и ее ветвей.
Далее в подчелюстной области между подъязычной костью и телом нижней челюсти выполняют боковую фаринготомию и формируют туннель от поверхности шеи к полости рта для последующего проведения сосудистой ножки лоскута и выполнения микрососудистых и невральных анастомозов на области шеи.
Одновременно бригада № 2 проводит операцию на области левого бедра (Фиг.1),
при этом проводят забор кожно-мышечного лоскута с переднебоковой поверхности бедра.
Для этого чертят осевую линию лоскута (обозначена пунктирной линией на Фиг.1) по костным ориентирам, соединяя переднюю верхнюю подвздошную ость (поз. 1) и латеральный край надколенника (поз. 5).
Далее интероперационно чертят шаблон лоскута на стерильной бумаге (возможно использование бумаги от стерильных перчаток), при этом шаблон имеет строго прямоугольную форму, рассчитываемую длину и ширину:
– ширина ab соответствует длине резецируемого языка (x) с прибавлением около 20% длины с учетом последующей усадки лоскута;
– длина bc рассчитывают по формуле bc = 2,6 ⋅ y, где y – расстояние между правыми и левыми средними молярами нижней челюсти.
Коэффициент, равный 2,6, рассчитывается из формулы вычисления длины полуокружности над линией, соединяющей правые и левые средними молярами нижней челюсти, с прибавлением длины самого основания, являющегося диаметром полуокружности, следующим образом:
bc=yπ/2+y
bc=y(π/(2 )+1)
при π=3,14
bc=2,57•y
округляя, получаем
bc=2,6⋅y
Подготовленный шаблон располагают на переднебоковой поверхности левого бедра, поместив срединную линию шаблона по его длинной стороне вдоль нисходящей ветви латеральной артерии, огибающей бедро (поз. 2), при этом разместив центральную часть шаблона над перфорантными сосудами, размеченными при помощи УЗИ в Доплер-режиме на дооперационном этапе.
При помощи раствора бриллиантового зеленого по шаблону наносят разметку на кожу, поверх шаблона размечают проекцию хода основного нервно-сосудистого пучка.
Выполняют разрез по линии разметки в проекции хода сосудистой ножки. При этом определяют борозду между прямой мышцей бедра и напрягателем широкой фасции бедра. Тупым путем разделяют напрягатель широкой фасции бедра и прямую мышцу бедра, далее отводят прямую мышцу бедра медиально, после чего становится виден сосудистый пучок, состоящий из одной артерии – нисходящая ветвь латеральной артерии, огибающей бедро (поз. 2), двух комитантных вен и моторной ветви бедренного нерва (поз.4).
Далее препарируют ткани лоскута вдоль сосудисто-нервного пучка в направлении размеченных перфорантных сосудов, которые прободают латеральную широкую мышцу бедра вдоль ее переднего края (обычно к кожной площадке лоскута проходят 2-3 перфорантные ветви).
После идентификации перфорантных сосудов повторно берут шаблон и наносят на кожу окончательную разметку, располагая его прежним образом (поместив срединную линию шаблона по его длинной стороне вдоль нисходящей ветви латеральной артерии, огибающей бедро (поз. 2), при этом разместив центральную часть шаблона над перфорантными сосудами).
Выкраивают кожную площадку по линии разметки, включая в состав тканей лоскута глубокую фасцию и прилежащий участок переднего края латеральной широкой мышцы бедра. При этом по ходу препарирования лоскута осуществляют поиск чувствительного латеральный кожный нерв бедра (поз. 3) (который прободает широкую фасцию в верхней трети бедра и разветвляется в коже на несколько мелких и два-три крупных нерва, в направлении коленного сустава).
Продолжают выделение лоскута в проксимальном направлении вдоль сосудистой ножки, не скелетизируя сосуды, а включая окружающие мышечные ткани, для последующего размещения мышечно-сосудистой ножки на области шеи, что позволяет восполнить объем тканей шеи, на которой выполнена лимфаденэктомия, и закрыть мягкими тканями магистральный сосудисто-нервный пучок шеи.
Выделяют сосудистую ножку необходимой длины (в среднем возможно выделение сосудистой ножки длиной 8-10 см).
Сосудистую ножку пересекают проксимально с прошиванием и лигированием.
Отсеченный лоскут перемещают в стерильный лоток и переносят на область головы и шеи.
В результате получают кожно-мышечный лоскут прямоугольной формы, имеющий сосудисто-мышечную ножку, с включением двух нервов, моторного – моторная ветвь бедренного нерва (поз. 4), и чувствительного – латеральный кожный нерв бедра (поз. 3).
Далее бригады производят смену операционных полей.
Бригада № 1 ушивает послойно донорскую рану, устанавливает два дренажа с активной аспирацией в межмышечное и подкожное пространство. При этом ткани сопоставляются без натяжения, кожу ушивают косметическим швом, накладывают стерильные повязки.
Бригада № 2 подготавливает лоскут (Фиг.1), например, на препаровочном столике, при этом:
– если поражение полости рта локализовано преимущественно справа и лимфодиссекция выполнялась справа, то соединяют точки ad,
– если поражение полости рта локализовано преимущественно слева и лимфодиссекция выполнялась слева, то соединяют точки bc.
Лоскуту придают форму сложной объемной геометрической фигуры, сочетающей в себе конус (кончик языка) и полуцилиндр (тело языка), конус формируют путем симметричной клиновидной деэпидермизации боковых прямоугольных треугольников лоскута, имеющих угол 22,5°, основания которых располагаются по длинной стороне прямоугольника, а вершины достигают средней линии. Нижнюю поверхность сформированного конуса фиксируют узловыми швами.
Далее лоскут помещают в зону восполняемого дефекта полости рта. При этом мышечно-сосудистую ножку проводят сквозь ранее сформированный туннель из полости рта к зоне реципиентных сосудов и нервов области шеи. Чтобы избежать смещение лоскута, его фиксируют у основания к альвеолярному отростку нижней челюсти в двух противоположных точках нитью, например, капрон 5/0. Позиционируют сосудистую ножку на области шеи.
Подготавливают микроскоп и микрохирургический инструментрий для выполнения микрососудистых и невральных анастомозов. Под микроскопическим увеличением выполняют артериальный анастомоз «конец в бок» донорской нисходящей ветви латеральной артерии, огибающей бедро, к реципиентной наружной сонной артерии нитью Пролен 8/0. Далее выполняют два венозных анастомоза комитантных вен лоскута к внутренней яремной вене «конец в бок» либо к ветвям внутренней яремной вены «конец в конец» нитью Пролен 8/0. Далее осуществляют пуск кровотока, проверяют адекватность перфузии лоскута, проводят гемостаз.
Далее под микроскопическим увеличением выполняют два эпипериневральных анастомоза нитью Пролен 9/0 донорской моторной ветви бедренного нерва к реципиентной нисходящей ветви подъязычного нерва, донорского подкожного нерва бедра к проксимальному концу большого ушного нерва (поз. 9), с учетом направления нервных волокон от шейного сплетения к ушной раковине.
Далее перманентным маркером на коже помечают точку над зоной анастомоза к большому ушному нерву.
Рану на области шеи ушивают послойно, без натяжения с оставлением пассивных резиновых выпускников (активная аспирация недопустима в связи с вероятностью повреждения сосудистых анастомозов).
Далее, в полости рта, ранее фиксированный наводящими швами лоскут, подшивают узловыми восьмиобразными швами по периметру к краям дефекта дна полости рта, восполняя объем и придавая форму ранее резецированных тканей. Осуществляют контроль перфузии тканей лоскута, проводят контроль гемостаза. В межшовную область вводят несколько дренажей из перчаточной резины.
Полость рта промывают водным раствором хлоргексидина, сушат и наносят раствор Винилина.
Послеоперационный этап (Фиг.2).
На послеоперационном этапе проводят электростимуляцию большого ушного нерва ниже зоны неврального анастомоза (поз. 7). Для этого берут электростимулятор (поз. 10) с возможностью воспроизведения чрезкожной электронейростимуляции (ЧЭНС), например, «Электроника ЭПБ 50-01». На области шеи, на точке, помеченной во время операции над зоной анастомоза, фиксируют одноразовый активный электрод (поз. 8), а одноразовый пассивный электрод (поз. 6) фиксируют по ходу нерва, например, на 3 см выше предыдущего электрода. Подсоединяют клеммы проводов аппарата электростимулятора к электродам. В течение 10 дней после операции проводят электростимуляцию 1 раз в день с частотой 50 Гц, длительностью 20 мкс и силой тока 30-40 мА в течение 10 минут.
Далее в качестве реабилитации проводят ряд комплексных мероприятий, включающих занятия с логопедом в максимально ранние сроки. Контроль функции глотания оценивают с помощью рентгенографии с контрастом.
Далее заявителем приведены примеры осуществления заявленного технического решения.
Достижимость технического результата подтверждена клиническими примерами применения способа в реконструктивном лечении больных опухолями языка и дна полости рта в онкологическом отделении хирургических методов лечения Университетской клинической Больницы №1 (Сеченовский университет).
Пример 1. Проведение хирургического лечения рака полости рта с функциональной реконструкцией с верхнезональной лимфаденэктомией.
Пациентка Х., 36 лет, диагноз – рак боковой поверхности языка справа pT3N0M0, G1, III стадия. Состояние после 2-х курсов неоадъювантной полихимиотерапии по схеме TPF (Доцетаксел, Цисплатин, 5-фторурацил).
Проведена операция по заявленному способу.
Дооперационный этап.
Спланирована резекция в объеме субтотальной глоссэктомии.
На области левого бедра выполнили разметку перфорантных сосудов нисходящей ветви латеральной артерии, огибающей бедро, с использованием аппарата УЗИ в Доплер-режиме.
Выполнили измерение длины языка от его кончика до корня (x=10 см) и расстояние между правыми и левыми средними молярами нижней челюсти (y=6 см).
Операционный этап.
Пациентку под эндотрахеальным наркозом уложили в положении на спине, с валиком, уложенным под лопатки. Установили назогастральный зонд и зафиксировали его к переносице лейкопластырем. Далее осуществили обработку и подготовку двух операционных полей для одновременной работы двух хирургических бригад.
На первом этапе операции выполнили трахеостомию, установили трахеостомическую трубку, выполнили переинтубацию.
Бригада № 1 провела операцию на области головы и шеи в требуемом по онкологическим принципам объеме – выполнили резекцию языка и тканей дна полости рта. Далее выполнили верхнезональную шейную лимфаденэктомию на стороне поражения – из разреза в поднижнечелюстной области длиной 6 см. При этом сохранен большой ушной нерв для последующей чувствительной реиннервации лоскута, и нисходящая ветвь подъязычного нерва в качестве моторного рецепиентного нерва. При этом выделение клетчатки шеи выполнено в едином блоке вдоль магистрального сосудистого пучка с сохранением общей, наружной и внутренней сонной артерий, внутренней яремной вены и ее ветвей.
Далее в подчелюстной области справа между подъязычной костью и телом нижней челюсти выполнили боковую фаринготомию и сформировали туннель от поверхности шеи к полости рта для последующего проведения сосудистой ножки лоскута и выполнения микрососудистых и невральных анастомозов на области шеи.
Одновременно бригада № 2 провела забор кожно-мышечного лоскута с переднебоковой поверхности бедра.
Для этого интероперационно начертили шаблон лоскута на стерильной бумаге (взяли бумагу от стерильных перчаток), при этом шаблон имеет строго прямоугольную форму, рассчитываемую длину и ширину:
– ширина ab соответствует длине резецируемого языка (x=10 см) с прибавлением около 20% длины с учетом последующей усадки лоскута, то есть длина равна 12 см;
– длина bc рассчитывают по формуле bc=2,6⋅6, где 6 см – расстояние между правыми и левыми средними молярами нижней челюсти. bc=15,6 см, округляя, получили 16 см.
Подготовленный шаблон расположили на переднебоковой поверхности левого бедра, поместив срединную линию шаблона по его длинной стороне вдоль нисходящей ветви латеральной артерии, огибающей бедро, при этом разместив центральную часть шаблона над перфорантными сосудами, размеченными при помощи УЗИ в Доплер-режиме на дооперационном этапе.
При помощи раствора бриллиантового зеленого по шаблону нанесли разметку на кожу, поверх шаблона разметили проекцию хода основного нервно-сосудистого пучка.
Выполнили разрез по линии разметки в проекции хода сосудистой ножки. При этом определили борозду между прямой мышцей бедра и напрягателем широкой фасции бедра. Тупым путем разделили напрягатель широкой фасции бедра и прямую мышцу бедра, далее отвели прямую мышцу бедра медиально, после чего стал виден сосудистый пучок, состоящий из одной артерии – нисходящая ветвь латеральной артерии, огибающей бедро, двух комитантных вен и моторной ветви бедренного нерва.
Далее препарировали ткани лоскута вдоль сосудисто-нервного пучка в направлении размеченных перфорантных сосудов, которые прободают латеральную широкую мышцу бедра вдоль ее переднего края, выделено 2 перфорантные ветви.
После идентификации перфорантных сосудов повторно взяли шаблон и нанесли на кожу окончательную разметку, располагая его прежним образом (поместив срединную линию шаблона по его длинной стороне вдоль нисходящей ветви латеральной артерии, огибающей бедро, при этом разместив центральную часть шаблона над перфорантными сосудами).
Выкроили кожную площадку по линии разметки, включая в состав тканей лоскута глубокую фасцию и прилежащий участок переднего края латеральной широкой мышцы бедра. При этом по ходу препарирования лоскута осуществили поиск чувствительного латерального кожного нерва бедра.
Продолжили выделение лоскута в проксимальном направлении вдоль сосудистой ножки, не скелетизируя сосуды, а включая окружающие мышечные ткани, для последующего размещения мышечно-сосудистой ножки на области шеи, что позволяет восполнить объем тканей шеи, на которой выполнена лимфаденэктомия, и закрыть мягкими тканями магистральный сосудисто-нервный пучок шеи.
Выделили сосудистую ножку длиной 7 см.
Сосудистую ножку пересекли проксимально с прошиванием и лигированием.
Отсеченный лоскут поместили в стерильный лоток и перенесли на область головы и шеи.
В результате получили кожно-мышечный лоскут прямоугольной формы размерами 12х16 см, имеющий сосудисто-мышечную ножку, с включением двух нервов, моторного – моторная ветвь бедренного нерва, и чувствительного – подкожный нерв бедра.
Далее бригады произвели смену операционных полей.
Бригада № 1 ушила послойно донорскую рану, установила два дренажа с активной аспирацией в межмышечное и подкожное пространство. При этом ткани сопоставлялись без натяжения, кожу ушили косметическим швом, наложили стерильные повязки.
Бригада № 2 придала форму лоскуту (Фиг.1) на препаровочном столике, при этом:
– так как поражение полости рта локализовано преимущественно справа и лимфодиссекция выполнялась справа, то соединили точки ad.
Лоскуту придали форму сложной объемной геометрической фигуры, сочетающей в себе конус (кончик языка) и полуцилиндр (тело языка), конус сформировали путем симметричной клиновидной деэпидермизации боковых прямоугольных треугольников лоскута, имеющих угол 22,5°, основания которых располагаются по длинной стороне прямоугольника, а вершины достигают средней линии. Нижнюю поверхность сформированного конуса зафиксировали узловыми швами.
Далее лоскут поместили в зону восполняемого дефекта полости рта. При этом мышечно-сосудистую ножку провели сквозь ранее сформированный туннель из полости рта к зоне реципиентных сосудов и нервов области шеи. Чтобы избежать смещение лоскута, его зафиксировали у основания к альвеолярному отростку нижней челюсти в двух противоположных точках нитью капрон 5/0. Позиционировали сосудистую ножку на области шеи.
Подготовили микроскоп и микрохирургический инструментрий для выполнения микрососудистых и невральных анастомозов. Под микроскопическим увеличением выполнили артериальный анастомоз «конец в бок» донорской нисходящей ветви латеральной артерии, огибающей бедро, к реципиентной наружной сонной артерии нитью Пролен 8/0. Далее выполнили два венозных анастомоза комитантных вен лоскута к внутренней яремной вене один – «конец в бок», второй – к ветви внутренней яремной вены «конец в конец» нитью Пролен 8/0. Далее осуществили пуск кровотока, проверили адекватность перфузии лоскута, провели гемостаз.
Далее под микроскопическим увеличением выполнили два эпипериневральных анастомоза нитью Пролен 9/0 донорской моторной ветви бедренного нерва к реципиентной нисходящей ветви подъязычного нерва, донорского подкожного нерва бедра к проксимальному концу большого ушного нерва, с учетом направления нервных волокон от шейного сплетения к ушной раковине.
Далее перманентным маркером на коже пометили точку над зоной анастомоза к большому ушному нерву.
Рану на области шеи ушили послойно, без натяжения с оставлением пассивных резиновых выпускников.
Далее, в полости рта, ранее фиксированный наводящими швами лоскут, подшили узловыми восьмиобразными швами по периметру к краям дефекта дна полости рта, восполняя объем и придавая форму ранее резецированных тканей. Осуществили контроль перфузии тканей лоскута, провели контроль гемостаза. В межшовную область ввели три дренажа из перчаточной резины.
Полость рта промыли водным раствором хлоргексидина, осушили и нанесли раствор Винилина.
Послеоперационный этап.
На послеоперационном этапе проводили электростимуляцию большого ушного нерва ниже зоны неврального анастомоза. Для того брали электростимулятор с возможностью воспроизведения чрезкожной электронейростимуляции (ЧЭНС), «Электроника ЭПБ 50-01». На области шеи, на точке, помеченной во время операции над зоной анастомоза, фиксировали одноразовый активный электрод, а пассивный электрод фиксировали по ходу нерва на 3 см выше предыдущего электрода. Подсоединяли клеммы проводов аппарата «Электроника ЭПБ 50-01» к электродам. В течении 10 дней после операции проводили электростимуляцию 1 раз в день с частотой 50 Гц, длительностью 20мкс и силой тока 40 мА в течение 10 минут.
Далее в качестве реабилитации провели ряд комплексных мероприятий, включающих занятия с логопедом в максимально ранние сроки. Контроль функции глотания оценивали с помощью рентгенографии с контрастом.
Пациентка была деканулирована на сроке 2 недели после операции. Назогастральный зонд удален на сроке 3 недели после операции.
В результате на сроке наблюдения 6 месяцев после операции достигнуто восстановление чувствительной иннервации лоскута, что подтверждается ощущением пациенткой горячего и холодного, присутствием ощущения покалывания в неоязыке при электростимуляции зоны неврального анастомоза и дискриминационная чувствительность составила менее 5 мм.
Наблюдалось сокращение объема лоскута на 15%, при этом он сохранил свою форму, выпуклость и выступающий кончик, что позволило восстановить адекватную функцию глотания и речи, удовлетворяющую пациентку.
Функциональных или эстетических жалоб со стороны донорской раны левого бедра не было получено.
Достигнуто питание протертой пищей.
В раннем послеоперационном периоде осложнений в виде нарушения перфузии лоскута либо частичного некроза лоскута не наблюдалось, что свидетельствует о надежном кровоснабжении.
Пример 2. Проведение хирургического лечения рака полости рта с функциональной реконструкцией с классической лимфаденэктомией.
Пациентка М., 56 лет, диагноз – рак боковой поверхности языка слева pT4aN0M0, G2, IVa стадия. Состояние после 3-х курсов фотодинамической терапии на фоне введения Цисплатина.
Проведена операция по заявленному способу.
Дооперационный этап.
Спланирована резекция в объеме тотальной глоссэктомии.
На области левого бедра выполнили разметку перфорантных сосудов нисходящей ветви латеральной артерии, огибающей бедро, с использованием аппарата УЗИ в Доплер-режиме.
Выполнили измерение длины языка от его кончика до корня (x=9 см) и расстояние между правыми и левыми средними молярами нижней челюсти (y=7 см).
Операционный этап.
Пациентку под эндотрахеальным наркозом уложили в положении на спине, с валиком, уложенным под лопатки. Установили назогастральный зонд и зафиксировали его к переносице лейкопластырем. Далее осуществили обработку и подготовку двух операционных полей для одновременной работы двух хирургических бригад.
На первом этапе операции выполнили трахеостомию, установили трахеостомическую трубку, выполнили переинтубацию.
Бригада № 1 провела операцию на области головы и шеи в требуемом по онкологическим принципам объеме – выполнили тотальную глоссэктомии и резекцию тканей дна полости рта. Далее выполнили классическую шейную лимфаденэктомию слева из T-образного доступа в поднижнечелюстной области и в проекции переднего края грудинно-ключично-сосцевидной мышцы. При этом сохранен большой ушной нерв для последующей чувствительной реиннервации лоскута, и нисходящая ветвь подъязычного нерва в качестве моторного рецепиентного нерва. При этом выделение клетчатки шеи выполнено в едином блоке вдоль магистрального сосудистого пучка с сохранением общей, наружной и внутренней сонной артерий, внутренней яремной вены и ее ветвей.
Далее в подчелюстной области слева между подъязычной костью и телом нижней челюсти выполнили боковую фаринготомию и сформировали туннель от поверхности шеи к полости рта для последующего проведения сосудистой ножки лоскута и выполнения микрососудистых и невральных анастомозов на области шеи.
Одновременно бригада № 2 провела забор кожно-мышечного лоскута с переднебоковой поверхности бедра.
Для этого интероперационно начертили шаблон лоскута на стерильной бумаге (взяли бумагу от стерильных перчаток), при этом шаблон имеет строго прямоугольную форму, рассчитываемую длину и ширину:
– ширина ab соответствует длине резецируемого языка (x=9 см) с прибавлением около 20% длины с учетом последующей усадки лоскута, то есть длина равна 11 см;
– длина bc рассчитывают по формуле bc=2,6⋅7, где 7 см – расстояние между правыми и левыми средними молярами нижней челюсти. bc=18,2 см, округляя, получили 18 см.
Подготовленный шаблон расположили на переднебоковой поверхности левого бедра, поместив срединную линию шаблона по его длинной стороне вдоль нисходящей ветви латеральной артерии, огибающей бедро, при этом разместив центральную часть шаблона над перфорантными сосудами, размеченными при помощи УЗИ в Доплер-режиме на дооперационном этапе.
При помощи раствора бриллиантового зеленого по шаблону нанесли разметку на кожу, поверх шаблона разметили проекцию хода основного нервно-сосудистого пучка.
Выполнили разрез по линии разметки в проекции хода сосудистой ножки. При этом определили борозду между прямой мышцей бедра и напрягателем широкой фасции бедра. Тупым путем разделили напрягатель широкой фасции бедра и прямую мышцу бедра, далее отвели прямую мышцу бедра медиально, после чего стал виден сосудистый пучок, состоящий из одной артерии – нисходящая ветвь латеральной артерии, огибающей бедро, двух комитантных вен и моторной ветви бедренного нерва.
Далее препарировали ткани лоскута вдоль сосудисто-нервного пучка в направлении размеченных перфорантных сосудов, которые прободают латеральную широкую мышцу бедра вдоль ее переднего края, выделено 3 перфорантные ветви.
После идентификации перфорантных сосудов повторно взяли шаблон и нанесли на кожу окончательную разметку, располагая его прежним образом (поместив срединную линию шаблона по его длинной стороне вдоль нисходящей ветви латеральной артерии, огибающей бедро, при этом разместив центральную часть шаблона над перфорантными сосудами).
Выкроили кожную площадку по линии разметки, включая в состав тканей лоскута глубокую фасцию и прилежащий участок переднего края латеральной широкой мышцы бедра. При этом по ходу препарирования лоскута осуществили поиск чувствительного латерального кожного нерва бедра.
Продолжили выделение лоскута в проксимальном направлении вдоль сосудистой ножки, не скелетизируя сосуды, а включая окружающие мышечные ткани, для последующего размещения мышечно-сосудистой ножки на области шеи, что позволяет восполнить объем тканей шеи, на которой выполнена лимфаденэктомия, и закрыть мягкими тканями магистральный сосудисто-нервный пучок шеи.
Выделили сосудистую ножку длиной 8 см.
Сосудистую ножку пересекли проксимально с прошиванием и лигированием.
Отсеченный лоскут поместили в стерильный лоток и перенесли на область головы и шеи.
В результате получили кожно-мышечный лоскут прямоугольной формы размерами 11х18 см, имеющий сосудисто-мышечную ножку, с включением двух нервов, моторного – моторная ветвь бедренного нерва, и чувствительного – подкожный нерв бедра.
Далее бригады произвели смену операционных полей.
Бригада № 1 ушила послойно донорскую рану, установила два дренажа с активной аспирацией в межмышечное и подкожное пространство. При этом ткани сопоставлялись без натяжения, кожу ушили косметическим швом, наложили стерильные повязки.
Бригада № 2 придала форму лоскуту (Фиг.1) на препаровочном столике, при этом:
– так как поражение полости рта локализовано преимущественно слева и лимфодиссекция выполнялась слева, то соединили точки bс.
Лоскуту придали форму сложной объемной геометрической фигуры, сочетающей в себе конус (кончик языка) и полуцилиндр (тело языка), конус сформировали путем симметричной клиновидной деэпидермизации боковых прямоугольных треугольников лоскута, имеющих угол 22,5°, основания которых располагаются по длинной стороне прямоугольника, а вершины достигают средней линии. Нижнюю поверхность сформированного конуса зафиксировали узловыми швами.
Далее лоскут поместили в зону восполняемого дефекта полости рта. При этом мышечно-сосудистую ножку провели сквозь ранее сформированный туннель из полости рта к зоне реципиентных сосудов и нервов области шеи. Чтобы избежать смещение лоскута, его зафиксировали у основания к альвеолярному отростку нижней челюсти в двух противоположных точках нитью капрон 5/0. Позиционировали сосудистую ножку на области шеи.
Подготовили микроскоп и микрохирургический инструментрий для выполнения микрососудистых и невральных анастомозов. Под микроскопическим увеличением выполнили артериальный анастомоз «конец в бок» донорской нисходящей ветви латеральной артерии, огибающей бедро, к реципиентной наружной сонной артерии нитью Пролен 8/0. Далее выполнили два венозных анастомоза комитантных вен лоскута к внутренней яремной вене один – «конец в бок», второй – к ветви внутренней яремной вены «конец в конец» нитью Пролен 8/0. Далее осуществили пуск кровотока, проверили адекватность перфузии лоскута, провели гемостаз.
Далее под микроскопическим увеличением выполнили два эпипериневральных анастомоза нитью Пролен 9/0 донорской моторной ветви бедренного нерва к реципиентной нисходящей ветви подъязычного нерва, донорского подкожного нерва бедра к проксимальному концу большого ушного нерва, с учетом направления нервных волокон от шейного сплетения к ушной раковине.
Далее перманентным маркером на коже пометили точку над зоной анастомоза к большому ушному нерву.
Рану на области шеи ушили послойно, без натяжения с оставлением пассивных резиновых выпускников.
Далее, в полости рта, ранее фиксированный наводящими швами лоскут, подшили узловыми восьмиобразными швами по периметру к краям дефекта дна полости рта, восполняя объем и придавая форму ранее резецированных тканей. Осуществили контроль перфузии тканей лоскута, провели контроль гемостаза. В межшовную область ввели три дренажа из перчаточной резины.
Полость рта промыли водным раствором хлоргексидина, осушили и нанесли раствор Винилина.
Послеоперационный этап.
На послеоперационном этапе проводили электростимуляцию большого ушного нерва ниже зоны неврального анастомоза. Для того брали электростимулятор с возможностью воспроизведения чрезкожной электронейростимуляции (ЧЭНС), «Электроника ЭПБ 50-01». На области шеи, на точке, помеченной во время операции над зоной анастомоза, фиксировали одноразовый активный электрод, а пассивный электрод фиксировали по ходу нерва на 3 см выше предыдущего электрода. Подсоединяли клеммы проводов аппарата «Электроника ЭПБ 50-01» к электродам. В течении 10 дней после операции проводили электростимуляцию 1 раз в день с частотой 50 Гц, длительностью 20мкс и силой тока 30 мА в течение 10 минут.
Далее в качестве реабилитации провели ряд комплексных мероприятий, включающих занятия с логопедом в максимально ранние сроки. Контроль функции глотания оценивали с помощью рентгенографии с контрастом.
Пациентка была деканулирована на сроке 3 недели после операции.
Назогастральный зонд удален на сроке 4 недели после операции.
В результате на сроке наблюдения 6 месяцев после операции достигнуто восстановление чувствительной иннервации лоскута, что подтверждается ощущением пациенткой горячего и холодного, присутствием ощущения покалывания в неоязыке при электростимуляции зоны неврального анастомоза и дискриминационная чувствительность составила 5-10 мм.
Наблюдалось сокращение объема лоскута на 20%, при этом он сохранил свою форму, выпуклость и выступающий кончик, что позволило восстановить адекватную функцию глотания и речи, удовлетворяющую пациентку.
Функциональных или эстетических жалоб со стороны донорской раны левого бедра не было получено.
Достигнуто питание протертой пищей.
В раннем послеоперационном периоде осложнений в виде нарушения перфузии лоскута либо частичного некроза лоскута не наблюдалось, что свидетельствует о надежном кровоснабжении.
Пациентка вернулась к своей профессиональной деятельности.
Таким образом, из описанного выше можно сделать вывод, что заявителем достигнут заявленный технический результат:
- улучшено восстановления инервации лоскута за счет электростимуляции зоны неврального анастомоза латерального подкожного нерва бедра к большому ушному нерву в раннем послеоперационном периоде;
- достигнут необходимый объема лоскута путем предварительного расчета его размеров с учетом последующей частичной усадки пересаживаемых тканей (лоскута);
- сохранена целостность нижней челюсти вследствие выполнения боковой фаринготомии и формирования туннеля от поверхности шеи к полости рта для последующего проведения сосудистой ножки лоскута к сосудисто-нервному пучку шеи;
- улучшена надежность кровоснабжение лоскута за счет выполнения артериального анастомоза донорской артерии к наружной сонной артерии «конец в бок»;
сокращено время выполнения операции за счет организации параллельной работы двух хирургических бригад.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ реконструкции обширных и сложных дефектов языка и полости рта после выполнения радикальных резекций при местно-распространенных стадиях опухолей | 2020 |
|
RU2736613C1 |
| Способ устранения паралича мимической мускулатуры | 2020 |
|
RU2752714C1 |
| СПОСОБ ПЛАСТИКИ СОЧЕТАННОГО ДЕФЕКТА ПОЛОСТИ РТА | 2024 |
|
RU2838777C2 |
| Способ реконструкции языка и дна полости рта после выполнения глоссэктомии | 2024 |
|
RU2826853C1 |
| СПОСОБ УСТРАНЕНИЯ ДЕФЕКТА СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА | 2020 |
|
RU2733163C2 |
| Способ динамической коррекции паралича мышцы, опускающей нижнюю губу | 2022 |
|
RU2780285C1 |
| СПОСОБ МИКРОХИРУРГИЧЕСКОЙ РЕКОНСТРУКЦИИ ЯЗЫКА | 2016 |
|
RU2629792C2 |
| Способ устранения дефектов языка после частичной глоссэктомии | 2024 |
|
RU2822407C1 |
| СПОСОБ РЕКОНСТРУКЦИИ ЯЗЫКА И ДНА ПОЛОСТИ РТА | 2014 |
|
RU2546097C1 |
| СПОСОБ ПЛАСТИКИ СКВОЗНОГО ДЕФЕКТА ПОЛОСТИ РТА | 2022 |
|
RU2777183C2 |
Изобретение относится к области медицины, а именно к реконструктивно-пластической хирургии и онкологии. На дооперационном этапе выполняют измерение длины языка от его кончика до корня (x) и расстояние между правыми и левыми средними молярами нижней челюсти (y). Организуют параллельную работу двух хирургических бригад - бригады № 1 и бригады № 2. Бригада № 1 проводит операцию на области головы и шеи. При этом лимфодиссекцию выполняют прецизионно с сохранением большого ушного нерва, нисходящей ветви подъязычного нерва, общей, наружной и внутренней сонной артерий, внутренней яремной вены и ее ветвей. Одновременно бригада № 2 проводит операцию на области левого бедра. Проводят забор кожно-мышечного лоскута с переднебоковой поверхности бедра. Для этого интероперационно чертят шаблон лоскута на стерильной бумаге. При этом шаблон имеет прямоугольную форму: ширина ab соответствует длине резецируемого языка x с прибавлением 20% длины, длину bc рассчитывают по формуле bc=2,6⋅y, где y - расстояние между правыми и левыми средними молярами нижней челюсти. Подготовленный шаблон располагают на переднебоковой поверхности левого бедра. Поверх шаблона размечают проекцию хода основного нервно-сосудистого пучка. Осуществляют этапы выделения кожно-мышечного лоскута прямоугольной формы, имеющего сосудисто-мышечную ножку с включением двух нервов: моторной ветви бедренного нерва и подкожного нерва бедра. Далее бригады производят смену операционных полей. Бригада № 1 ушивает послойно донорскую рану, устанавливает два дренажа с активной аспирацией в межмышечное и подкожное пространство. Бригада № 2 подготавливает лоскут. Лоскуту придают форму сложной объемной геометрической фигуры, сочетающей в себе конус - кончик языка, и полуцилиндр - тело языка. Конус формируют путем симметричной клиновидной деэпидермизации боковых прямоугольных треугольников лоскута, имеющих угол 22,5°. При этом: при поражении полости рта преимущественно справа соединяют точки ad, при поражении полости рта преимущественно слева соединяют точки bc. Далее лоскут помещают в зону восполняемого дефекта полости рта. При этом лоскут фиксируют у основания к альвеолярному отростку нижней челюсти в двух противоположных точках, позиционируют сосудистую ножку на области шеи. Далее под микроскопическим увеличением выполняют артериальный анастомоз «конец в бок» донорской нисходящей ветви латеральной артерии, огибающей бедро, к реципиентной наружной сонной артерии нитью Пролен 8/0. Выполняют два венозных анастомоза комитантных вен лоскута к внутренней яремной вене «конец в бок» либо к ветвям внутренней яремной вены «конец в конец» нитью Пролен 8/0. Под микроскопическим увеличением выполняют два эпипериневральных анастомоза нитью Пролен 9/0 донорской моторной ветви бедренного нерва к реципиентной нисходящей ветви подъязычного нерва и донорского подкожного нерва бедра к проксимальному концу большого ушного нерва. В послеоперационном периоде проводят электростимуляцию большого ушного нерва ниже зоны неврального анастомоза 1 раз в день с частотой 50 Гц, длительностью 20 мкс и силой тока 30-40 мА в течение 10 минут. Способ позволяет восстановить ткани полости рта и языка после онкологического этапа операции, достигнуть адекватное восстановление функций глотания и речеобразования, сократить операционный период. 2 ил., 2 пр.
Способ хирургического лечения рака полости рта с функциональной реконструкцией, заключающийся в том, что сначала проводят дооперационный этап: на области левого бедра выполняют разметку перфорантных сосудов нисходящей ветви латеральной артерии, огибающей бедро, с использованием аппарата УЗИ в Доплер-режиме, затем проводят операционный этап: выполняют операцию на области головы и шеи в требуемом по онкологическим принципам объеме - резекцию языка и тканей дна полости рта, шейную лимфаденэктомию на стороне поражения, проводят забор кожно-мышечного лоскута с переднебоковой поверхности бедра: для этого выполняют разрез по линии разметки в проекции хода сосудистой ножки, при этом определяют борозду между прямой мышцей бедра и напрягателем широкой фасции бедра, тупым путем разделяют напрягатель широкой фасции бедра и прямую мышцу бедра, далее отводят прямую мышцу бедра медиально, после чего становится виден сосудистый пучок, состоящий из одной артерии – нисходящая ветвь латеральной артерии, огибающей бедро, двух комитантных вен и моторной ветви бедренного нерва; далее препарируют ткани лоскута вдоль сосудисто-нервного пучка в направлении размеченных перфорантных сосудов, выкраивают кожную площадку по линии разметки, включая в состав тканей лоскута глубокую фасцию и прилежащий участок переднего края латеральной широкой мышцы бедра, продолжают выделение лоскута в проксимальном направлении вдоль сосудистой ножки, выделяют сосудистую ножку необходимой длины и пересекают ее проксимально с прошиванием и лигированием, в результате получают кожно-мышечный лоскут, ушивают послойно донорскую рану, лоскут помещают в зону восполняемого дефекта полости рта, далее под микроскопическим увеличением выполняют наложение невральных анастомозов, одного артериального и двух венозных анастомозов, далее в полости рта лоскут подшивают периметру к краям дефекта дна полости рта, отличающийся тем, что на дооперационном этапе: планируют объем резекции и соответствующий объем донорских тканей, выполняют измерение длины языка от его кончика до корня - x, и расстояние между правыми и левыми средними молярами нижней челюсти - y; на операционном этапе: организуют параллельную работу двух хирургических бригад - бригады № 1 и бригады № 2; бригада № 1 проводит операцию на области головы и шеи, при этом на первом этапе операции выполняют трахеостомию, устанавливают трахеостомическую трубку, выполняют переинтубацию, лимфаденэктомию выполняют верхнезональную либо классическую из T-образного доступа, при этом лимфодиссекцию выполняют прецизионно с сохранением большого ушного нерва для последующей чувствительной реиннервации лоскута, нисходящей ветви подъязычного нерва в качестве моторного рецепиентного нерва, с сохранением общей, наружной и внутренней сонной артерий, внутренней яремной вены и ее ветвей; далее в подчелюстной области между подъязычной костью и телом нижней челюсти выполняют боковую фаринготомию и формируют туннель от поверхности шеи к полости рта для последующего проведения сосудистой ножки лоскута и выполнения микрососудистых и невральных анастомозов на области шеи; одновременно бригада № 2 проводит операцию на области левого бедра, при этом проводят забор кожно-мышечного лоскута с переднебоковой поверхности бедра, для чего интероперационно чертят шаблон лоскута на стерильной бумаге, при этом шаблон имеет прямоугольную форму, рассчитываемую длину и ширину: ширина ab соответствует длине резецируемого языка x с прибавлением 20% длины с учетом последующей усадки лоскута; длину bc рассчитывают по формуле bc=2,6•y, где y – расстояние между правыми и левыми средними молярами нижней челюсти, подготовленный шаблон располагают на переднебоковой поверхности левого бедра, поместив срединную линию шаблона по его длинной стороне вдоль нисходящей ветви латеральной артерии, огибающей бедро, при этом разместив центральную часть шаблона над перфорантными сосудами, по шаблону наносят разметку на кожу, поверх шаблона размечают проекцию хода основного нервно-сосудистого пучка, осуществляют этапы выделения лоскута, после идентификации перфорантных сосудов повторно берут шаблон и наносят на кожу окончательную разметку, располагая его прежним образом, в результате получают кожно-мышечный лоскут прямоугольной формы, имеющий сосудисто-мышечную ножку, с включением двух нервов, моторного - моторная ветвь бедренного нерва, и чувствительного - подкожный нерв бедра; далее бригады производят смену операционных полей, бригада № 1 ушивает послойно донорскую рану, устанавливает два дренажа с активной аспирацией в межмышечное и подкожное пространство, при этом ткани сопоставляются без натяжения, кожу ушивают косметическим швом, накладывают стерильные повязки; бригада № 2 подготавливает лоскут, при этом: – если поражение полости рта локализовано преимущественно справа и лимфодиссекция выполнялась справа, то соединяют точки ad, – если поражение полости рта локализовано преимущественно слева и лимфодиссекция выполнялась слева, то соединяют точки bc, лоскуту придают форму сложной объемной геометрической фигуры, сочетающей в себе конус – кончик языка, и полуцилиндр – тело языка, конус формируют путем симметричной клиновидной деэпидермизации боковых прямоугольных треугольников лоскута, имеющих угол 22,5°, основания которых располагаются по длинной стороне прямоугольника, а вершины достигают средней линии, нижнюю поверхность сформированного конуса фиксируют узловыми швами; далее лоскут помещают в зону восполняемого дефекта полости рта, при этом мышечно-сосудистую ножку проводят сквозь ранее сформированный туннель, при этом, чтобы избежать смещение лоскута, его фиксируют у основания к альвеолярному отростку нижней челюсти в двух противоположных точках, позиционируют сосудистую ножку на области шеи; далее под микроскопическим увеличением выполняют артериальный анастомоз «конец в бок» донорской нисходящей ветви латеральной артерии, огибающей бедро, к реципиентной наружной сонной артерии нитью Пролен 8/0, далее выполняют два венозных анастомоза комитантных вен лоскута к внутренней яремной вене «конец в бок» либо к ветвям внутренней яремной вены «конец в конец» нитью Пролен 8/0, далее осуществляют пуск кровотока, проверяют адекватность перфузии лоскута, проводят гемостаз; далее под микроскопическим увеличением выполняют два эпипериневральных анастомоза нитью Пролен 9/0 донорской моторной ветви бедренного нерва к реципиентной нисходящей ветви подъязычного нерва, донорского подкожного нерва бедра к проксимальному концу большого ушного нерва, с учетом направления нервных волокон от шейного сплетения к ушной раковине; далее перманентным маркером на коже помечают точку над зоной анастомоза к большому ушному нерву; рану на области шеи ушивают послойно, далее в полости рта лоскут подшивают узловыми восьмиобразными швами по периметру к краям дефекта дна полости рта, восполняя объем и придавая форму ранее резецированных тканей; на послеоперационном этапе: проводят электростимуляцию большого ушного нерва ниже зоны неврального анастомоза, для чего берут электростимулятор с возможностью воспроизведения чрезкожной электронейростимуляции, на области шеи, на точке, помеченной во время операции над зоной анастомоза, фиксируют одноразовый активный электрод, а пассивный электрод фиксируют по ходу нерва на 3 см выше предыдущего электрода, подсоединяют клеммы проводов аппарата электростимулятора к электродам, в течение 10 дней после операции проводят электростимуляцию 1 раз в день с частотой 50 Гц, длительностью 20 мкс и силой тока 30-40 мА в течение 10 минут.
| Способ реконструкции обширных и сложных дефектов языка и полости рта после выполнения радикальных резекций при местно-распространенных стадиях опухолей | 2020 |
|
RU2736613C1 |
| СПОСОБ РЕКОНСТРУКЦИИ ЯЗЫКА И ДНА ПОЛОСТИ РТА | 2014 |
|
RU2546097C1 |
| WO 2006101610 A2, 28.09.2006 | |||
| Гилева К.С | |||
| и др | |||
| Новый метод устранения вторичных ограниченных дефектов и рубцовых деформаций боковой поверхности языка и мягких тканей дна полости рта с использованием FAMM-лоскута и ксеномембаны Permacol | |||
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| Печь-кухня, могущая работать, как самостоятельно, так и в комбинации с разного рода нагревательными приборами | 1921 |
|
SU10A1 |
| Fan S | |||
| et al | |||
| A novel | |||
Авторы
Даты
2023-04-24—Публикация
2022-08-22—Подача