Изобретение относится к медицине, а именно, к стоматологии и может быть использовано для диагностики дисфункции височно-нижнечелюстного сустава (ВНЧС) у пациентов с миогенным характером боли.
Дисфункция височно-нижнечелюстного сустава (ВНЧС) - группа заболеваний сустава без морфологических изменений костных структур, выявляемых рентгенологически. Характеризуется нарушениями движений нижней челюсти, звуковыми явлениями при открывании и закрывании рта, дискомфортом и периодическими болями в области височно-нижнечелюстного сочленения (Ивасенко П.И., Мискевич М.И., Савченко Р.К., Симахов Р.В. «Патология височно-нижнечелюстного сустава: клиника, диагностика и принципы лечения». - СПб.: ООО «Меди издательство», 2007. - 80 с.; http://neostom.ru/zabolevaniya-vnchs/klassifikatsiya-zabolevaniy-vnchs.html).
В настоящее время возможности диагностики заболеваний ВНЧС значительно возросли благодаря появлению и использованию современных инструментально-технических методов. Однако в настоящее время данные об оптимальном выборе методов исследования, их объеме и последовательности выполнения на различных этапах ведения пациентов с заболеваниями ВНЧС в литературе не представлены (Шипика Д.В., кандидатская диссертация «Совершенствование диагностики и лечения заболеваний височно-нижнечелюстных суставов у пациентов с аномалиями прикуса» http://medical-diss.com/medicina/sovershenstvovanie-diagnostiki-i-lecheniya-zabolevaniy-visochno-nizhnechelyustnyh-sustavov-u-patsientov-s-anomaliyami-pri#ixzz7B506fI3B).
В настоящее время для диагностики дисфункции ВНЧС широко используют способы оценки степени выраженности дисфункции.
Известен способ определения степени тяжести синдрома дисфункции верхне-нижнечелюстного сустава, в соответствии с которым при стоматологическом обследовании проводят анализ предъявляемых пациентами жалоб, сбор анамнеза. Оценивают признаки: наличие заболеваний общего характера, потеря зубов и ее сроки, наличие сжатия челюстей в дневное и ночное время, наличие зубных протезов и их количество, сроки протезирования. При объективном обследовании измеряют высоту нижнего отдела лица, степень открывания рта, амплитуду боковых движений нижней челюсти, амплитуду смещения в переднем и заднем направлениях. Изучают характер смыкания зубов, наличие зубочелюстных аномалий, деформаций и дефектов зубных рядов. Выполняют анализ окклюзионных взаимоотношений передней и боковых групп. Проводят пальпацию височно-нижнечелюстного сустава, жевательных мышц, мышц шеи и плечевого пояса для определения тонуса и наличия тригтерных точек. В зависимости от наличия тех или иных клинических проявлений выделяют три степени по тяжести синдрома дисфункции ВНЧС: 10-12 баллов - тяжелая степень; 7-9 баллов - синдром средней степени тяжести; 3-6 баллов - синдром легкой степени тяжести (О.Н. Никитин, А.Я. Вязьмин «Определение степени тяжести синдрома дисфункции верхне-нижнечелюстного сустава», Ортопедическая стоматология, №1, 2000, с. 18).
Известен способ определения степени выраженности мышечно-суставной дисфункции у пациентов с дисфункцией ВНЧС, основанный на разработанном авторами способе комплексном количественном индексе оценки дисфункции ВНЧС и жевательных мышц («Оценка распространенности симптомов мышечно-суставной дисфункции у лиц, обращающихся в стоматологическую поликлинику» // Бюллетень медицинских интернет-конференций. Наука и инновации. // А.Р. Арушанян, Е.С. Попко, С.В. Кононов, 2015. - Т. 5, №12. - С. 1755-17560). В соответствии со способом используют критерии оценки выраженности мышечно-суставной дисфункции: симметричность лица, амплитуда вертикальных движений нижней челюсти, амплитуда боковых движений нижней челюсти, протрузия нижней челюсти, симметричность движений нижней челюсти при открывании рта, боль в височно-нижнечелюстном суставе при движениях нижней челюсти, боль в жевательных мышцах при движениях нижней челюсти, пальпация височно-нижнечелюстного сустава, пальпация жевательных мышц, определение суставного шума при движениях нижней челюсти. Степень дифункции оценивали в баллах: 0 баллов - нет дисфункции; 1-10 баллов - дисфункция легкой степени; 11-20 баллов - дисфункция средней степени; 20-50 баллов - дисфункция тяжелой степени.
Одной из наиболее распространенных и удобных является методика оценки функционального состояния ВНЧС предложенная М. Helkimo (Швеция, Гетеборг). Хотя идеология методики была предложена в 70-х годах, т.е. более 30 лет назад, она и в настоящее время широко используется специалистами и считается на сегодняшний день одной из лучших благодаря своей достоверности и объективности. М. Helkimo (1974, 1976, 1979).
Для определения степени выраженности дисфункции ВНЧС было предложено три индекса: анамнестический индекс дисфункции, клинический индекс дисфункции и окклюзионный индекс дисфункции. Методика М. Helkimo учитывает состояние сустава, жевательных мышц состояние окклюзионных контактов. Выявляют симптомы и оценивают в баллах их влияние на выраженность дисфункции ВНЧС. (Helkimo, М. Studies on function and dysfunction of the masticatory system. II. Index for anamnestic and clinical dysfunction and occlusal state / M. Helkimo // Swed. Dent. J. - 1977. - Vol. 67. - P. 101-121).
Общий недостаток описанных выше способов диагностики дисфункции ВНЧС заключается в том, что они оценивают только степень выраженности дисфункции ВНЧС, что не позволяет использовать их для постановки предварительного диагноза дисфункции ВНЧС.
В настоящее время широко используют лучевые методы диагностики дисфункции ВНЧС: традиционные рентгенологические исследования ВНЧС, которые включают томографию, ортопантомографию, панорамную зонографию;
и современные технологии - компьютерная томография, конусно-лучевая компьютерная томография, магнито-резонансная томография.
Общий недостаток вышеперечисленных методов заключается в том, что они характеризуют морфологические нарушения в ВНЧС, и не выявляют функциональные нарушения. Кроме того, зачастую для быстрого получения диагноза пациенту выполняют через короткий промежуток времени несколько видов лучевых исследований, например, последовательно проводят рентгенологические исследования: телерентгенографию (ТРГ) головы в боковой проекции с последующим цефалометрическим анализом, ортопантомографию (ОПТГ), КТ височно-нижнечелюстного сустава (КТ ВНЧС) для выявления анатомических изменений суставной головки, суставной впадины и нарушения взаимоотношения костных структур. На основании данных ОПТГ, ТРГ и КТ ВНЧС устанавливают наличие или отсутствие анатомических изменений в костных структурах и ставят предварительный диагноз (патент РФ, №2694175, А61В 6/00, А61В 6/03, А61В 5/0488, А61В 5/103, 09.07.2019). Отсутствие оптимизации радиологического объема исследования создает неоправданно повышенную лучевую нагрузку на пациента, что отрицательно сказывается на его здоровье.
Известен способ диагностики дисфункции височно-нижнечелюстного сустава, в соответствии с которым определяют функциональное состояние жевательных мышц путем измерения параметров кровотока в сосудах в области наружной сонной артерии и в области верхнечелюстной артерии с правой и левой сторон. При показателях линейной скорости кровотока в области наружной сонной артерии, соответствующих возрастной норме, и асимметрии показаний линейной скорости кровотоков в области верхнечелюстной артерии с правой и левой сторон не менее 30% диагностируют дисфункцию височно-нижнечелюстного сустава. Измерение кровотоков производят с помощью ультразвуковой доплерографии (патент РФ, №2322182, А61В 5/026, А61В 8/06, 20.04.2008).
Недостаток известного способа состоит в том, что диагностика включает только исследование жевательных мышц, в то время как в то время как функциональные нарушения ВНЧС имеют полиэтиологическую природу. Как следствие, низкая информативность, что снижает точность диагностики и требует дополнительных исследований, для выполнения которых объем и набор методов исследований остается неопределенным.
Известен способ ранней диагностики и коррекции дисфункций височно-нижнечелюстных суставов (патент РФ, №2445043, 20.03.2012, А61С 7/36), в соответствии с которым выполняют сбор анамнеза и изучения жалоб, осмотр лица и полости рта, ставят предварительный диагноз. После этого проводят антропометрию лица для определения смещений нижней челюсти и изменения высоты нижней трети лица. Определяют смещение нижней челюсти в сагиттальном, трансверсальном и в дистальном направлениях. Для определения дистального смещения нижней челюсти применяют пробу Эшлера-Битнера. Для определения боковых смещений проводят окклюзографию в привычной окклюзии - получают результаты с помощью компьютерной программы T-Scan. Проводят ортопантомографию (ОПТГ) и определяют величину суставных щелей. При определении вторичных смещений нижней челюсти в сагиттальном, и/или трансверзальном, и/или дистальном направлениях, наличии суставных щелей разной величины на ортопантомограмме и изменении высоты нижней трети лица диагностируют дисфункцию ВНЧС.
В известном способе исследования проводят по общей схеме для всех пациентов без индивидуального подхода к выбору методов и объема исследований. В результате отсутствия оптимизации процесса диагностики возникает неоправданная лучевая нагрузка на организм пациента. Кроме того, исследуют только суставные маркеры дисфункции, в то время как функциональные нарушения ВНЧС имеют полиэтиологическую природу, в частности синдром болевой дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли в области сочленения сустава. Это снижает информативность способа, а, следовательно, снижает точность постановки диагноза.
Наиболее близким к предлагаемому является способ комплексной диагностики окклюзии у пациентов (патент РФ, №2694175, А61В 6/00, А61В 6/03, А61В 5/0488, А61В 5/103, 09.07.2019). В соответствии со способом последовательно проводят рентгенологические исследования: телерентгенографию (ТРГ) головы в боковой проекции с последующим цефалометрическим анализом в программе Dolphin Imaging 37 линейных и угловых параметров, ортопантомографию (ОПТГ), КТ височно-нижнечелюстного сустава (КТ ВНЧС) для выявления анатомических изменений суставной головки, суставной впадины и нарушения взаимоотношения костных структур. На основании данных ОПТГ, ТРГ и КТ ВНЧС устанавливают наличие или отсутствие анатомических изменений в костных структурах и ставят предварительный диагноз. После этого проводят электромиографию (ЭМГ) мышц головы и шеи для изучения собственных биоэлектрических потенциалов, оценивают функции височных, жевательных, надподъязычных и грудино-ключично-сосцевидных мышц, что позволяет оценить мышечный комплекс окклюзии и дополнить диагноз функциональными нарушениями. Далее проводят кинезиографию нижней челюсти - графическую запись движений нижней челюсти при выполнении проб в трех плоскостях: сагиттальной, фронтальной, горизонтальной. Оценивают траекторию движений нижней челюсти, ее амплитуду, скорость, отклонения при открывании и закрывании рта, глотании, движении нижней челюсти вперед и в стороны. На основании расшифровки данных ОПТГ, ТРГ, КТ ВНЧС, ЭМГ мышц головы и шеи и кинезиографии нижней челюсти ставят окончательный диагноз, учитывающий все нарушения в составляющих окклюзии. Способ обеспечивает постановку окончательного диагноза, учитывая анатомические и функциональные нарушения окклюзии, позволяет составить комплексный план лечения и уменьшить процент осложнений и рецидивов заболеваний.
Известный способ позволяет выполнить диагностику дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли в области сустава. Однако главным недостатком способа является отсутствие оптимизации в выборе методов исследования индивидуально для каждого пациента. Это обуславливаем необоснованное использование для установки диагноза практически всех известных способов диагностики в стоматологии: ОПТГ, ТРГ, КТ ВНЧС, ЭМГ мышц головы и шеи и кинезиографии нижней челюсти. Это формирует максимальный отрицательный фактор воздействия на организм пациента в процессе исследований. Особенно высока лучевая нагрузка.
Из вышеизложенного следует, что в настоящее время существует проблема оптимизации объема и состава методов исследований при диагностике дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли.
Заявляемый способ диагностики дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли при осуществлении решает проблему оптимизация объема и состава методов исследований.
Кроме того, заявляемый способ диагностики дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли при осуществлении обеспечивает достижение технического результата: оптимизация процесса диагностики, индивидуальный подход к выбору методов и объема исследований, возможность оптимизации объема и состава методов исследования, оптимизация радиологического объема исследования, снижение лучевых и физиологических нагрузок на пациента.
Сущность заявляемого изобретения заключается в том, что в способе диагностики дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли, включающем изучение жалоб, осмотр лица и полости рта пациента, сбор анамнеза, диагностику дисфункции, новым является то, что в процессе сбора анамнеза путем опроса пациента выявляют наличие маркеров дисфункции височно-нижнечелюстного сустава (ВНЧС), обуславливающих миогенный характер боли, а именно: выявляют наличие маркеров суставных дисфункций ВНЧС, наличие маркеров мышечных дисфункций, наличие маркеров неврологических дисфункций ВНЧС, при этом для выявления маркеров суставных дисфункций у пациента путем опроса выявляют наличие в отдаленном или в настоящем времени шумов или щелчков при различных движениях нижней челюсти, при каждом открывании рта, при широком открывании рта и их частоту; выявляют наличие в отдаленном или в настоящем времени ощущения невозможности движений нижней челюсти (блокирование) в суставе, частоту и условия, при которых возникают эти ощущения: при открывании рта, при смещении челюсти в сторону или вперед одним движением или при двух и более движениях; для выявления маркеров мышечных дисфункций путем опроса пациента выявляют наличие в отдаленном или в настоящем времени усталости и утомляемости в височно-нижнечелюстном суставе при жевании; наличие в отдаленном или в настоящем времени боли в шее, затылочной, височной, околоушной областях; для выявления маркеров неврологических дисфункций путем опроса устанавливают наличие скрежетания зубов, устанавливают, находятся ли в состоянии покоя зубы в сомкнутом положении, устанавливают наличие повышенного уровня стресса на работе и/или дома, кроме того, предлагают пациенту заполнить анкеты оценки качества жизни по опроснику SF-36, затем путем физикального обследования пациента выявляют симптомы маркеров суставных дисфункций, оказывающих влияние на формирование боли миогенного характера, а именно: выявляют симптом ограничения движений нижней челюсти, симптом нарушения функции ВНЧС, выявляют симптом боли при пальпации ВНЧС, определяют отсутствие симптома боли при движениях нижней челюсти; выявляют симптомы маркеров мышечных дисфункций, оказывающих влияние на формирование боли миогенного характера, а именно: выявляют симптом боли при пальпации жевательных мышц; затем оценивают степень влияния на формирование боли миогенного характера выявленных симптомов суставных маркеров, результаты оценки фиксируют, сравнивают между собой и выбирают симптомы, оказывающие наибольшую степень влияния на формирование боли миогенного характера, результат фиксируют; оценивают степень влияния на формирование боли миогенного характера выявленных симптомов мышечных дисфункций, результаты оценки фиксируют, сравнивают между собой и выбирают симптомы, оказывающие наибольшую степень влияния оказывающих влияние на формирование боли миогенного характера, результат фиксируют; кроме того, путем физикального обследования пациента определяют состояние окклюзионных контактов, при этом исследуют параметры, характеризующие состояние окклюзионных контактов, оказывающие влияние оказывающих влияние на формирование боли миогенного характера: число зубов в зубных рядах; число контактирующих зубов, находящихся в окклюзии; окклюзионную интерференцию между задней контактной позицией и центральной окклюзией; артикуляционную интерференцию; после чего оценивают степень влияния исследуемых параметров оказывающих влияние на формирование боли миогенного характера, результаты оценки степени влияния фиксируют, сравнивают и по результатам сравнения выбирают и фиксируют параметры, характеризующие состояние окклюзионных контактов, оказывающие наибольшую степень влияния на формирование боли миогенного характера; затем проводят дополнительные исследования путем выполнения КЛКТ черепа с 3D визуализацией, а именно: проводят исследование зубов и зубных рядов, 3D-цефалометрию и скрининг-анализ ВНЧС, результаты дополнительного исследования фиксируют; затем результаты клинических исследований, полученные в результате сбора анамнеза, результаты физикального и дополнительного обследований анализируют, после чего на основании информации о выявленных маркерах мышечной и суставной дисфункций, на основании информации об отсутствии симптома боли при движениях нижней челюсти, на основании информации о выявленных симптомах маркеров мышечной и суставной дисфункций, оказывающих максимальное влияние на формирование боли миогенного характера, на основании полученной в результате исследований информации о параметрах, характеризующих состояния окклюзионных контактов, оказывающих максимальное влияние на формирование боли миогенного характера, на основании информации о неврологической составляющей, полученной в результате опроса пациента и заполнения пациентом анкеты оценки качества жизни в соответствии с опросником SF-36 и на основании результатов дополнительных исследований ставят предварительный диагноз, после чего в соответствии с поставленным предварительным диагнозом для пациента составляют индивидуальный план исследования, по результатам которого ставят окончательный диагноз дисфункции ВНЧС. Кроме того, степень влияния на формирование боли миогенного характера каждого выявленного симптома маркера суставных дисфункций, каждого выявленного симптома маркера мышечных дисфункций, каждого выявленного параметра, характеризующего состояние окклюзионных контактов, оценивают количественно в соответствии с критериями, принятыми в методиках расчета клинического индекса дисфункции и окклюзионного индекса дисфункции височно-нижнечелюстного сустава, предложенных М. Helkimo.
На фиг. 1 изображена Таблица 1. Пример 1. Результаты опроса пациента М. на стадии сбора анамнеза; на фиг. 2 - Таблица 2. Пример 1. Оценка степени влияния на дисфункцию ВНЧС выявленных у пациента М. симптомов маркеров мышечно-суставной дисфункции; на фиг. 3 - Таблица 3. Пример 1. Оценка объема движений нижней челюсти пациента М.; на фиг. 4 - Таблица 4. Пример 1. Оценка состояния окклюзионных контактов пациента М.; на фиг. 5 - результат миографического исследования объема движений нижней челюсти у пациента М.; фиг. 6 - результаты миографического исследования: анализ позиции нижней челюсти (объем смещения из задней контактной позиции в центральную окклюзию) у пациента М.; фиг. 7 - окклюзия пациента М. до лечения; на фиг. 8 изображена Таблица 5. Пример 2. Результаты опроса пациента Д. на стадии сбора анамнеза; на фиг. 9 - Таблица 6. Пример 2. Оценка степени влияния на дисфункцию ВНЧС выявленных у пациента Д. симптомов маркеров мышечно-суставной дисфункции; на фиг. 10 - Таблица 7. Пример 2. Оценка объема движений нижней челюсти пациента Д.; на фиг. 11 - Таблица 8. Пример 2. Оценка состояния окклюзионных контактов пациента Д.; на фиг. 12 - результат миографического исследования объема движений нижней челюсти у пациента Д.; фиг. 13 - результаты миографического исследования: анализ позиции нижней челюсти (объем смещения из задней контактной позиции в центральную окклюзию) у пациента Д., фиг. 14 - окклюзия пациента Д до лечения.
Решение выявленной проблемы и достижение заявленного технического результата достигаются следующим образом.
Существенные признаки изобретения, охарактеризованные в до отличительной части формулы изобретения, а именно: «Способ диагностики дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли, включающий изучение жалоб, осмотр лица и полости рта пациента, сбор анамнеза, диагностику дисфункции, …» - являются неотъемлемой частью заявляемого способа и обеспечивают его осуществимость, а, следовательно, обеспечивают решение выявленной проблемы и достижение заявленного технического результата.
Дисфункция височно-нижнечелюстного сустава (ВНЧС) - группа заболеваний сустава без морфологических изменений костных структур, выявляемых рентгенологически. Характеризуется нарушениями движений нижней челюсти, звуковыми явлениями при открывании и закрывании рта, дискомфортом и периодическими болями в области височно-нижнечелюстного сочленения (Ивасенко П.И., Мискевич М.И., Савченко Р.К., Симахов Р.В. «Патология височно-нижнечелюстного сустава: клиника, диагностика и принципы лечения». - СПб.: ООО «Меди издательство», 2007 - 80 с.; http://neostom.ru/zabolevaniya-vnchs/ klassifikatsiya-zabolevaniy-vnchs.html).
При болевой дисфункции ВНЧС можно выделить две основные причины боли, возникающей в области сочленения сустава:
болевой синдром, обусловленный мышечным спазмом - миогенный характер боли;
болевой синдром, исходящий из мягко-тканных структур сустава, травмированных изменившей свое положение головкой нижней челюсти - артрогенный характер боли.
Миогенная боль чаще связана с предшествующей травмой в результате резкого перенапряжения, например, при откусывании твердой пищи, с патологией прикуса, с психоэмоциональным возбуждением (стресс) или с развитием миозита.
Артрогенная боль обусловлена перерастяжением внутрисуставного связочного аппарата и исходит из капсулы сустава или сдавлением (компрессионный синдром) биламинарной зоны при смещении головки нижней челюсти кзади, что создает картину заболевания уха.
Заявляемый способ диагностирует дисфункцию ВНЧС у пациентов с миогенным характером боли.
Функциональные нарушения ВНЧС имеют полиэтиологическую природу. При этом основными факторами, имеющими непосредственное отношение к появлению патологии ВНЧС, являются состояние мышечной системы и позвоночника, состояние окклюзии, психоэмоциональное состояние, состояние анатомических структур сустава.
Активность жевательных мышц делится на функциональную (жевание, глотание, речь) и парафункциональную (кленчинг, гриндинг или бруксизм). Функциональные нарушения жевательных мышц: дискоординация в деятельности жевательной мускулатуры, гиперактивность отдельных мышц, их спазмирование, являются ведущими в развитии суставной симптоматики (Ивасенко П.И., Мискевич М.И., Савченко Р.К., Симахов Р.В. «Патология височно-нижнечелюстного сустава: клиника, диагностика и принципы лечения». - СПб.: ООО «Меди издательство», 2007. - 80 с.)
По данным этих же авторов пациенты с дисфункциями ВНЧС подвержены стрессу в большей степени, чем здоровые лица. Повышенный уровень эмоционального стресса не только увеличивает тонус мышц головы и шеи, но и может также увеличивать уровень нефункциональной мышечной активности - парафункций, такой как бруксизм и кленчинг. Наличие парафункций обуславливает чувство усталости жевательных мышц, их спазм и как следствие появление симптомов дисфункции ВНЧС (Семкин В.А., Рабухина Н.А., Волков С.И., «Патология височно-нижнечелюстных суставов». - М.: Практическая медицина, 2011 - 168 с.)
Нейромышечные рефлексы, присутствующие во время функциональной активности, защищают дентальные структуры от повреждений. Однако, вовремя парафункциональной активности, нейромышечных защитных механизмов бывает недостаточно, что приводит к повреждению вовлеченных структур. Доказано, что именно парафункциональная активность в большей степени ответственна за структурные повреждения жевательной системы и височно-нижнечелюстные нарушения, чем просто функциональная активность челюстно-лицевой области. В настоящее время считается, что ведущую роль в развитии бруксизма играют психосоциальные и психопатологические факторы, а не окклюзия или анатомические аномалии. Отмечается увеличение активности бруксизма при повышении психологической нагрузки. В исследованиях пациентов с бруксизмом, подвергавшихся стрессу, было отмечено увеличение мышечной активности в зависимости от психологических переживаний.
Наличие психохарактерологических нарушений у больных с дисфункцией ВНЧС отмечают многие исследователи, одни из которых относят данные заболевания к разряду психосоматических, другие - к соматопсихическим. Проведенное психодиагностическое исследование В.А. Хватовой (2005) установило, что большинство (97%) обследованных имеют то или иное расстройство невротического характера или фоновую тенденцию к ним.
Согласно психофизиологической теории, стресс вызывает психовегетативную стимуляцию организма, что ведет к повышению тонуса жевательных мышц, к их спазму и дисфункции ВНЧС.
Таким образом, эмоциональное состояние пациента может приводить к формированию мышечного гипертонуса и, как следствие, к формированию миогенного болевого синдром.
Кроме того, из литературы известно, что зубы - не только конечные рабочие органы жевательного аппарата, но и чувствительные сенсорные органы в начале нейро-мышечной рефлекторной дуги. Ствол головного мозга регулирует мышечную активность при помощи мышечных энграм, которые выбираются, руководствуясь сенсорным данным, получаемыми от периферических структур. Когда возникает неожиданный сенсорный ответ, активируется защитный рефлекторный механизм, создающий уменьшение мышечной активности в области сигнала. Следовательно, любое нарушение окклюзии может привести к нарушению рефлекторного равновесия и формированию дисфункции ВНЧС. При нарушениях окклюзии появляются препятствия для нормального движения нижней челюсти относительно верхней в соответствии с канонами биомеханики. Для того чтобы исключить эти препятствия, нижняя челюсть изменяет траекторию своего движения, зубы смещаются в положение вынужденной окклюзии, что ведет к нарушению координации жевательных мышц. Асимметрия движений в ВНЧС, гиперактивность жевательных мышц вызывают дискоординацию смещений головки и диска, определяя клинику дисфункции ВНЧС. (Ивасенко П.И., Мискевич М.И., Савченко Р.К., Симахов Р.В. «Патология височно-нижнечелюстного сустава: клиника, диагностика и принципы лечения». - СПб.: ООО «Меди издательство», 2007. - 80 с.)
Известно, что нарушение распределения жевательного давления приводит к деформациям зубных рядов и окклюзии. Деформации зубных рядов и зубов снижают амплитуду движений нижней челюсти, вызывая дробящий или неполный размалывающий тип жевания с ограниченной свободной движения в трансверзальном и сагиттальном направлениях. Окклюзионные интерференции, потеря зубов, их разрушение, деформации зубных рядов являются факторами риска возникновения дисфункции ВНЧС.
Таким образом, анализ специальной литературы указывает на взаимосвязь нарушений окклюзии, в частности, состояния окклюзионных контактов и наличия/отсутствия преждевременных окклюзионных контактов, с дискоординацией мышц, как этиологических факторов дисфункции ВНЧС.
Из вышеизложенного следует, что дисфункции ВНЧС могут быть вызваны суставными, мышечными нарушениями, нарушениями состояния окклюзионных контактов и неврологическими нарушениями в организме больного.
В заявляемом способе диагностику выполняют по результатам клинического исследования пациента. В настоящее время в высшей медицинской школе преобладает тенденция относить к клиническим методам исследования больного расспрос и физикальное обследование, а лабораторные, инструментальные и специальные методы обозначать как дополнительные методы обследования (сайт www.1spbgmu.ru metody_i_metodologiya_klinich_diagnostiki.pdf; «Общие принципы диагностики», лекция, Бурсиков А.В.» (homo89.ru> klinicheskaya-diagnostika).
Физикальное обследование - это комплекс медицинских диагностических мероприятий, выполняемых врачом с целью постановки диагноза. Все методы, относящиеся к физикальному обследованию, осуществляются непосредственно врачом с помощью его органов чувств. (ВИКИПЕДИЯ).
На первом этапе клинических исследований в заявляемом способе в процессе сбора анамнеза путем опроса пациента выявляют наличие маркеров дисфункции височно-нижнечелюстного сустава (ВНЧС), обуславливающих миогенный характер боли, а именно: выявляют наличие маркеров суставных дисфункций ВНЧС, наличие маркеров мышечных дисфункций, наличие маркеров неврологических дисфункций ВНЧС, при этом для выявления маркеров суставных дисфункций у пациента путем опроса выявляют наличие в отдаленном или в настоящем времени шумов или щелчков при различных движениях нижней челюсти, при каждом открывании рта, при широком открывании рта и их частоту, выявляют наличие в отдаленном или в настоящем времени ощущения невозможности движений нижней челюсти (блокирование) в суставе, частоту и условия, при которых возникают эти ощущения: при открывании рта, при смещении челюсти в сторону или вперед одним движением или при двух и более движениях; для выявления маркеров мышечных дисфункций путем опроса пациента выявляют наличие в отдаленном или в настоящем времени усталости и утомляемости в ВНЧС при жевании; наличие в отдаленном или в настоящем времени боли в шее, затылочной, височной, околоушной областях; для выявления маркеров неврологических дисфункций путем опроса устанавливают наличие скрежетания зубов, устанавливают, находятся ли в состоянии покоя зубы в сомкнутом положении, устанавливают наличие повышенного уровня стресса на работе и/или дома, кроме того, предлагают пациенту заполнить анкеты оценки качества жизни по опроснику SF-36.
Как отмечено выше, в заявляемом способе наличие мышечно-суставных и неврологических маркеров дисфункции височно-нижнечелюстного сустава, обуславливающих миогенный характер боли, выявляют в процессе сбора анамнеза путем опроса пациента. В результате выполнения патентно-информационных исследований выявлен опросник пациента на стадии сбора анамнеза, предложенный М. Helkimo для расчета анамнестического индекса для определения степени выраженности дисфункции ВНЧС (Helkimo, М. Studies on function and dysfunction of the masticatory system. II. Index for anamnestic and clinical dysfunction and occlusal state / M Helkimo // Swed. Dent. J. - 1977. - Vol. 67. - P. 101-121). По методике, предложенной M. Helkimo, на стадии сбора анамнеза у пациента выявляют: наличие когда-либо шумов или щелчков при различных движениях нижней челюсти; наличие когда-либо усталости и утомляемость в височно-нижнечелюстном суставе при жевании; наличие когда-либо затруднения при широком открывании рта; наличие когда-либо ощущения невозможности движений нижней челюсти (блокирование) в суставе; наличие когда-либо боли в суставе при движениях нижней челюсти; наличие когда-либо боли в височной области.
Однако, в соответствии с формулой заявляемого способа, авторами изобретения предложен опросник для выявления наличия маркеров мышечно-суставных дисфункций височно-нижнечелюстного сустава (ВНЧС), обуславливающих миогенный характер боли, который дополняет и уточняет известный, что отличает его от известного (фиг. 1, фиг. 8).
Это подтверждается нижеследующим.
В височно-нижнечелюстном суставе возможны два варианта щелчков: реципрокный при дислокации диска (функциональная патология ВНЧС, требуемая лечения) и оверротационный при привычном подвывихе (данный признак требует углубленной интерпретации врача, так как имеется допустимая индивидуальная норма). Чтобы дифференцировать тип щелчка следует отметить: при каком объеме открывания рта возникает щелчок. Так реципрокный щелчок возникает при каждом открывании рта, а оверротационный при очень широком.
В соответствии с заявленной формулой изобретения, для повышения информативности ответа пациента о наличии щелчков при движениях нижней челюсти и получения дополнительной информации, а именно: возможность идентификации природы щелчков в суставе, у пациента путем опроса выявляют наличие в отдаленном или в настоящем времени шумов или щелчков при различных движениях нижней челюсти, при каждом открывании рта, при широком открывании рта и их частоту.
Затруднения при широком открывании рта могут быть связаны с механическим блокированием в суставе или функционально некорректной работой мышц - гипертонус мышц. В заявляемом способе функцию открывания рта подробно, в обязательном порядке исследуют в процессе физикального обследования пациента для выявления симптома ограничения движения нижней челюсти. Поэтому, несмотря на то, что на стадии сбора анамнеза исключен вопрос к пациенту о наличии затруднения при широком открывании рта, это не снижает информативность результатов опроса пациента.
Ощущение невозможности движений нижней челюсти (блокирование) в суставе наиболее часто связано с блокированием при дислокации диска, а именно: переход состояния дислокации диска с редукцией в дислокацию без редукции. Для увеличения исходной информации требуется уточнение: как часто и при каких условиях. В заявляемом способе выявляют наличие в отдаленном или в настоящем времени ощущения невозможности движений нижней челюсти (блокирование) в суставе, частоту и условия, при которых возникают эти ощущения: при открывании рта, при смещении челюсти в сторону или вперед одним движением или при двух и более движениях.
Боли в суставе при движениях нижней челюсти интерпретируется как артрогенное состояние, что является признаком поражения сустава. В заявленном способе диагностируют дисфункцию височно-нижнечелюстного сустава у пациентов с миогенным характером боли. Поэтому в заявляемом способе на этапе сбора анамнеза этот признак дисфункции ВНЧС не выявляют. Однако, в заявляемом способе при физикальном обследовании пациента в обязательном порядке определяют отсутствие признака симптома боли при движениях нижней челюсти, что позволяет достоверно определить характер боли: миогенный, или артрогенный. Поэтому, несмотря на то, что на стадии сбора анамнеза исключен вопрос к пациенту о наличии боли в суставе при движениях нижней челюсти, это не снижает информативность результатов опроса пациента и, в дальнейшем, не снижает достоверность предварительного диагноза.
Усталость и утомляемость в височно-нижнечелюстном суставе при жевании возникает за счет неэффективной работы жевательных мышц. Это является косвенным признаком мышечных нарушений или наличия парафункций мышц и является важной информацией для врача при физикальном обследовании пациента для принятия решения о необходимости консультации невролога.
На гипертонус височных мышц и нарушения мышечного баланса могут указывать боли в височной области. Однако, кроме этого, на гипертонус височных мышц и нарушения мышечного баланса могут косвенно указывать также боли в околоушной области, в области шеи и затылка.
В заявляемом способе для выявления маркеров мышечных дисфункций путем опроса пациента выявляют наличие в отдаленном или в настоящем времени усталости и утомляемости в ВНЧС при жевании; выявляют наличие в отдаленном или в настоящем времени боли в шее, затылочной, височной, околоушной областях. В итоге повышается информативность результата опроса пациента для выполнения врачом физикального обследования пациента.
Кроме того, в заявляемом способе в процессе сбора анамнеза путем опроса выявляют маркеры неврологических дисфункций, что, как показано выше, является важной информацией при постановке предварительного диагноза. Устанавливают наличие скрежетания зубов, устанавливают находятся, ли в состоянии покоя зубы в сомкнутом положении, устанавливают наличие повышенного уровня стресса на работе и/или дома.
В известном опроснике не выявляют маркеры неврологических дисфункций, что снижает информативность и диагностическую ценность результатов анамнестического опроса.
Таким образом, опросник, охарактеризованный в формуле заявленного способа, отличается от известного по M. Helkimo, является более диагностически информативным для врача, использующего результаты сбора анамнеза при выполнении физикального обследования пациента, что в дальнейшем повышает точность предварительного диагноза и позволяет индивидуализировать и оптимизировать объем дальнейших исследований пациента после постановки предварительного диагноза.
Кроме того, в процессе сбора анамнеза предлагают пациенту заполнить анкеты оценки качества жизни по опроснику SF-36.
Опросник SF-36 (англ. The Short Form-36) - это неспецифический опросник для оценки качества жизни пациента, широко используемый при проведении исследований качества жизни в странах Европы и в США. Он был установлен для оценки качества жизни в Италии, Франции, Австралии и общей популяции США. В странах Европы и в США были проведены исследования отдельных групп людей и получены результаты по нормам для здорового населения и для больных с различными хроническими заболеваниями (с распределением на группы соответственно возрасту и полу).
Опросник отражает общее благополучие и степень удовлетворенности теми сторонами жизнедеятельности человека, на которые влияют состояние здоровья.
Опросник SF-36 применяется для оценки качества жизни при любых заболеваниях; возможно сравнение показателей качества жизни пациентов по опроснику SF-36 с данными российского популяционного контроля по соответствующим группам; опросник оценивает качество жизни больных комплексно (в том числе социальные и психологические нарушения).
SF-36 состоит из 36 вопросов, сгруппированных в восемь шкал: физическое функционирование, ролевая деятельность, телесная боль, общее здоровье, жизнеспособность, социальное функционирование, эмоциональное состояние и психическое здоровье.
Шкалы группируются в два показателя: РН («физический компонент здоровья») и МН («психологический компонент здоровья»).
1. Физический компонент здоровья (Physical health - РН) физическое функционирование: ролевое функционирование, обусловленное физическим состоянием; интенсивность боли; общее состояние здоровья.
2. Психологический компонент здоровья (Mental Health - МН) психическое здоровье: ролевое функционирование, обусловленное эмоциональным состоянием; социальное функционирование; жизненная активность.
Из них формируют два параметра: психологический и физический компоненты здоровья.
Показатели каждой шкалы составлены таким образом, что чем выше значение показателя (от 0 до 100), тем лучше оценка по избранной шкале (https://ru.wikipedia.org/wiki/SF-36#mw-head; https://therapy.irkutsk.ru/doc/sf36a.pdf).
Авторами настоящего изобретения выполнена оценка качества жизни путем анкетирования по опроснику SF-36 пациентов (200 человек) с синдромом болевой дисфункции ВНЧС и наличием зубо-челюстных аномалий (ЗЧА). Результат анкетирования показал, что данные нарушения приводят к значимому снижению качества жизни по всем параметрам шкал опросника, кроме параметра общего состояния здоровья. Качество жизни среди таких пациентов достоверно снижено в шкалах социального и ролевого (эмоционального) функционирования, что отрицательно сказывается на неврологическом статусе пациента, а также может говорить о влиянии патологии окклюзии на социальную активность пациента.
Таким образом, из вышеизложенного следует, что выявление в процессе сбора анамнеза наличие маркеров дисфункции височно-нижнечелюстного сустава, обуславливающих миогенный характер боли, в соответствии с формулой заявляемого способа, обеспечивает повышение информативности о признаках маркеров дисфункции ВНЧС, выявляемых на стадии сбора анамнеза, позволяет уже на этапе сбора анамнеза сделать предварительные выводы об этиологии дисфункции сустава, что расширяет объем исходной прогностической информации для врача на этапе физикального обследования пациента, обеспечивает возможность выполнения наиболее полного физикального обследования пациента и повышает достоверность предварительного диагноза дисфункции ВНЧС, а следовательно, позволяет оптимизировать дальнейшее обследование и обеспечивает достижение заявленного технического результата.
В соответствии с заявленной формулой изобретения, путем физикального обследования пациента выявляют симптомы маркеров суставных дисфункций, оказывающих влияние на формирование боли миогенного характера, а именно: выявляют симптом ограничения движений нижней челюсти, симптом нарушения функции ВНЧС, выявляют симптом боли при пальпации ВНЧС, определяют отсутствие симптома боли при движениях нижней челюсти; выявляют симптомы маркеров мышечных дисфункций, оказывающих влияние на формирование боли миогенного характера, а именно: выявляют симптом боли при пальпации жевательных мышц; затем оценивают степень влияния на формирование боли миогенного характера выявленных симптомов суставных маркеров, результаты оценки фиксируют, сравнивают между собой и выбирают симптомы, оказывающие наибольшую степень влияния на формирование боли миогенного характера, результат фиксируют; оценивают степень влияния на формирование боли миогенного характера выявленных симптомов мышечных дисфункций, результаты оценки фиксируют, сравнивают между собой и выбирают симптомы, оказывающие наибольшую степень влияния оказывающих влияние на формирование боли миогенного характера, результат фиксируют.
Кроме того, путем физикального обследования пациента определяют состояние окклюзионных контактов, при этом исследуют параметры, характеризующие состояние окклюзионных контактов, оказывающих влияние на формирование боли миогенного характера: число зубов в зубных рядах; число контактирующих зубов, находящихся в окклюзии; окклюзионную интерференцию между задней контактной позицией и центральной окклюзией; артикуляционную интерференцию; после чего оценивают степень влияния исследуемых параметров оказывающих влияние на формирование боли миогенного характера, результаты оценки степени влияния фиксируют, сравнивают и по результатам сравнения выбирают и фиксируют параметры, характеризующие состояние окклюзионных контактов, оказывающие наибольшую степень влияния на формирование боли миогенного характера.
В заявляемом способе при выполнении физикального обследования пациента для выявления симптомов маркеров суставных и мышечных дисфункций, а также для выявления параметров, характеризующих состояние окклюзионной поверхности, используют перечень симптомов дисфункции ВНЧС, принятый в методе М. Helkimo для расчета клинического индекса дисфункции и окклюзионного индекса дисфункции, соответственно для определения выраженности дисфункции ВНЧС.
По данным отечественных и зарубежных ученых, одним из наиболее распространенных методов определения выраженности дисфункции ВНЧС является индекс дисфункции M. Helkimo. Перечень исследуемых симптомов индекса М. Helkimo учитывает состояние как сустава, так и жевательных мышц (Найданова И.С. «Особенности функциональных нарушений височно-нижнечелюстного сустава и жевательных мышц у молодых пациентов с сохраненными зубными рядами» 14.01.14 - стоматология//диссертация на соискание ученой степени кандидата медицинских наук).
М. Helkimo для оценки выраженности дисфункции ВНЧС было предложено три индекса: анамнестический индекс дисфункции, клинический индекс дисфункции и окклюзионный индекс дисфункции. (Helkimo, М. Studies on function and dysfunction of the masticatory system. II. Index for anamnestic and clinical dysfunction and occlusal state / M. Helkimo // Swed. Dent. J. - 1977. - Vol. 67. - P. 101-121.)
Клинический показатель дисфункции определяется при клиническом осмотре и позволяет судить о функциональном статусе жевательной системы. Индекс выражается в баллах, количество которых зависит от интенсивности пяти симптомов: степени нарушения движений нижней челюсти, оценки функции ВНЧС, наличии боли при движениях нижней челюсти, наличии боли при движениях в суставе, боли в жевательных мышцах: 0 - нет признаков нарушений, 1 - умеренные (средние) признаки, 5 - выраженные признаки, выявляют и оценивают в баллах: наличие симптома ограничения движений нижней челюсти, а именно, максимальное открывание рта больше 40 мм оценивают 0 баллов, от 30 до 39 мм оценивают 1 балл, менее 30 мм оценивают 5 баллов; максимальное смещение нижней челюсти вправо более 7 мм оценивают 0 баллов, от 4 до 6 мм оценивают 1 балл, от 0 до 3 мм оценивают 5 баллов; максимальное смещение нижней челюсти влево более 7 мм оценивают 0 баллов, от 4 до 6 мм оценивают 1 балл, от 0 до 3 мм оценивают 5 баллов; максимальное протрузионное движение нижней челюсти более 7 мм оценивают 0 баллов, от 4 до 6 мм оценивают 1 балл, от 0 до 3 мм оценивают 5 баллов; наличие симптома нарушения функции ВНЧС, а именно, открывание и закрывание рта без девиации или с девиацией менее 2 мм - 0 баллов, щелчки в одном или двух ВНЧС и (или) девиация более 2 мм при открывании рта - 1 балл, блокирование при движениях нижней челюсти или подвывих - 5 баллов, наличие симптома боли при пальпации ВНЧС, а именно, пальпация безболезненная - 0 баллов; болезненная пальпация сбоку - 1 балл, болезненная пальпация сбоку и с дистальной стороны через наружный слуховой проход - 5 баллов; наличие симптома боли при движениях нижней челюсти, а именно, движения безболезненны - 0 баллоь; боли возникают при одном движении - 1 балл; боли возникают при двух и более движениях - 5 баллов; для оценки степени влияния симптомов маркера мышечных дисфункций выявляют и оценивают в баллах симптом боли при пальпации жевательных мышц, а именно, безболезненная пальпация жевательных мышц - 0 баллов; болезненность при пальпации от одной до трех мышц - 1 балл; болезненность при пальпации четырех и более мышц - 5 баллов.
Окклюзионный индекс позволяет установить состояние окклюзии зубных рядов с морфофункциональной точки зрения. Индекс выражается в баллах, количество которых зависит от интенсивности оцениваемого параметра, влияющего на состояние окклюзионных контактов. При этом степень влияния оценивают в баллах, а именно, 0 баллов - влияние отсутствует, 1 балл - влияние умеренное, 5 баллов - влияние выраженное. Для оценки параметра выявляют: окклюзионную интерференцию между задней контактной позицией и центральной окклюзией и в случае ее отсутствия или при наличии прямого симметричного скольжения из RCP в IP не более 2 мм оценивают 0 баллов; в случае одностороннего контакта в RCP и во время скольжения в IP при расстоянии скольжения менее 2 мм и/или при боковом смещении нижней челюсти менее 0,5 мм при скольжении из RCP в IP окклюзионную интерференцию между задней контактной позицией и центральной окклюзией характеризуют как умеренную интерференцию и оценивают 1 балл; при боковом смещении нижней челюсти более 0,5 мм при скольжении из RCP в IP и/или расстоянии между RCP и IP более 2 мм окклюзионную интерференцию между задней контактной позицией и центральной окклюзией характеризуют как выраженную интерференцию и оценивают 5 баллов; отсутствие преждевременных окклюзионных контактов оценивают 0 баллов; наличие преждевременных окклюзионных контактов оценивают 5 баллов.
Артикуляционную интерференцию при отсутствии нарушений оценивают 0 балл; при наличии единичных контактов зубов на рабочей стороне дистальнее клыков и/или при одностороннем контакте при протрузии артикуляционную интерференцию характеризуют как умеренные нарушения при артикуляции и оценивают 1 балл; при наличии балансирующих контактов артикуляционную интерференцию характеризуют как выраженные нарушения артикуляции и оценивают 5 баллов.
В заявляемом способе выявление и исследование аналогичного методике M.Helkimo перечня симптомов дисфункции ВНЧС (суставные, мышечные, параметры состояния окклюзионных контактов) и результаты оценки степени их влияния на дисфункцию ВНЧС используют для постановки предварительного диагноза по совокупному результату: «…на основании информации о выявленных маркерах мышечной и суставной дисфункций, на основании информации об отсутствии симптома боли при движениях нижней челюсти, на основании информации о выявленных симптомах маркеров мышечной и суставной дисфункций, имеющих наибольшую степень влияния на формирование боли миогенного характера, на основании полученной в результате исследований информации о параметрах, характеризующих состояния окклюзионных контактов, имеющих набольшую степень влияния на формирование боли миогенного характера, … ставят предварительный диагноз». В то время как в методе M. Helkimo определяют только степень выраженности дисфункции ВНЧС, не связывая результат с предварительным диагнозом.
При этом, в заявляемом способе, благодаря оценке степени влияния на формирование боли миогенного характера каждого выявленного симптома маркера суставных дисфункций, каждого выявленного симптома маркера мышечных дисфункций, каждого выявленного параметра, характеризующего состояние окклюзионных контактов и последующей сравнительной оценкой этого влияния, обеспечивается возможность использования совокупности, выявленных при обследовании пациента симптомов мышечно-суставных дисфункций и параметров, храктеризующих состояние окклюзионных контактов для постановки диагноза. При этом поскольку принимают во внимание симптомы, оказывающие наибольшую степень влияния на формирование боли миогенного характера, это повышает диагностическую информативность результатов обследования, а, следовательно, повышает точность постановки предварительного диагноза и, как следствие, обеспечивает решение проблемы оптимизация объема и состава методов исследований и заявленного технического результата.
Заявляемый способ используют для диагностики дисфункции ВНЧС при наличии боли миогенного характера, что требует контроля вида боли: миогенная, артрогенная. В отличие от метода M. Helkimo, в заявляемом способе симптом суставной дисфункции, а именно: симптом боли при движениях нижней челюсти - используют для идентификации боли миогенного характера, так как определяют его отсутствие, поскольку наличие симптома боли при движениях нижней челюсти является признаком боли артрогенного характера, что указывает на наличие заболевания сустава с морфологическими изменениями костных структур, выявляемых рентгенологически.
Кроме того, в заявляемом способе отсутствие признака боли артрогенного характера подтверждают так же и при проведении дополнительных исследований путем выполнения КЛКТ черепа с 3D визуализацией, а именно, «проводят… скрининг-анализ ВНЧС…». Это позволяет перечень симптомов дисфункции ВНЧС, принятый в методе М. Helkimo для расчета клинического индекса дисфункции, адаптировать для диагностики дисфункции ВНЧС у пациентов с болью миогенного характера, что повышает диагностическую информативность результатов клинического исследования.
Таким образом в заявляемом способе наличие у пациентов боли миогенного характера контролируют дважды: при физикальном исследовании выявляют наличие отсутствие симптома боли при движениях нижней челюсти;
при проведении скрининг-анализа ВНЧС путем выполнения КЛКТ черепа с 3D визуализацией.
Кроме того, использование принятого в заявляемом способе перечня симптомов дисфункции удобно с позиций сбора, обработки и интерпретации данных.
В заявляемом способе после завершения клинических исследований проводят дополнительные исследования путем выполнения КЛКТ черепа с 3D визуализацией, а именно, проводят оценку зубов и зубных рядов, 3D-цефалометрию и скрининг-анализ ВНЧС.
Конусно-лучевая компьютерная томография (КЛКТ) позволяет получать высококачественное рентгеновское изображение зубочелюстной системы и челюстно-лицевой области в трех взаимно перпендикулярных плоскостях. В отличие от обычной рентгенографии, КЛКТ является наиболее информативной, так как позволяет получать изображения любых анатомических образований в трех плоскостях, выделять слой интересующего объекта и рядом располагающихся органокомплексов толщиной от 1 до 10 мм [Фадеев, Р.А., Шевелева, Ю.П., Чибисова, М.А. Методика оценки положения ретенированных зубов по данным дентальной компьютерной томографии (часть 2) / Р.А. Фадеев, Ю.П. Шевелева, М.А. Чибисова // Институт стоматологии. - 2013. - №1. - С. 30-33].
В КЛКТ для сканирования используют один плоскостной сенсор; генерируемый луч коллимируется в виде конуса. Во время съемки излучатель работает непрерывно, а с сенсора несколько раз в секунду считывается информация. Затем информация обрабатывается в компьютере и восстанавливается виртуальная трехмерная модель сканированной области [Рогацкин, Д.В. Радиодиагностика челюстно-лицевой области. Конусно-лучевая компьютерная томография. Основы визуализации / Д.В. Рогацкин. - Львов: ГалДент, 2010. - 148 с.].
В результате, КЛКТ позволяет выполнить аналогичное исследования, при меньшей лучевой нагрузке, по сравнению с другими рентгенологическими методами, например, ОПТГ, ТРГ, что чрезвычайно важно для пациентов. Лучевая нагрузка от проведения одного исследования КЛКТ варьирует в пределах от 0,04 до 0,08 мЗв в зависимости от вида томографа. Согласно СанПин 2.6.1.802-99 для практически здоровых лиц годовая эффективная доза при проведении профилактических медицинских рентгенологических процедур не должна превышать 1 мЗв. На основании этих данных метод конусно-лучевой компьютерной томографии может быть отнесен к низкодозовым исследованиям [СанПин 2.6.1.802-99 «Гигиенические требования к устройству и эксплуатации рентгеновских кабинетов, аппаратов и проведению рентгенологических исследований»].
Из уровня техники известно, что стандартно в рамках обследования зубочелюстной системы проводят ОПТГ и/или КТ или КЛКТ челюстей, ТРГ, КТ ВНЧС. Однако, для выполнения диагностики дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли в области сочленения сустава при проведении КЛКТ черепа с 3D визуализацией одновременно возможно провести оценку зубов и зубных рядов, 3D-цефалометрию и скрининг-анализ ВНЧС. Такой подход оптимизирует объем радиологического исследования, что, в свою очередь, обеспечивает снижение лучевой нагрузки на пациента (однократная лучевая нагрузка) при одновременном полном объеме исследования, требуемого на стадии клинического исследования пациента. Кроме того, это экономически выгодно для пациента.
Данные КЛКТ дают возможность оценить положение, форму, размеры, состояние зубов, изучить строение и получить цифровое трехмерное изображение челюстных костей, околоносовых пазух, височно-нижечелюстных суставов пациента за одно исследование. Исследование не обременительное по позиционированию пациента, не инвазивное, с низкой лучевой нагрузкой при использовании КЛКТ, а именно, при осуществлении данного способа от 0,01 мЗв (для детей) и до 0,05 мЗв (у взрослых).
Использование для дополнительных исследований КЛКТ черепа с 3D визуализацией, а именно, проведение оценки зубов и зубных рядов, 3D-цефалометрию и скрининг-анализ ВНЧС, в совокупности с другими существенными признаками формулы заявленного изобретения, позволяет оптимизировать как объем исследований в общем, так и объем радиологического исследования, а именно: исключить использование ОПТГ и ТРГ и при однократной лучевой нагрузке выполнить полный объем исследования для формулировки предварительного диагноза на заключительной стадии клинических исследований.
Результаты клинических исследований, полученные в результате сбора анамнеза и физикального обследования анализируют, после чего на основании выявленных маркеров мышечно-суставной дисфункции, на основании выявленных симптомов, оказывающих максимальное влияние на дисфункцию ВНЧС, на основании полученной в результате исследований информации о параметрах, характеризующих состояния окклюзионных контактов, оказывающих максимальное влияние на дисфункцию ВНЧС, на основании информации о неврологической составляющей, полученной в результате опроса пациента и заполнения пациентом анкеты оценки качества жизни в соответствии с опросником SF-36, ставят предварительный диагноз, основанный на данных анамнеза и физикального исследования; затем проводят дополнительные исследования путем выполнения КЛКТ черепа с 3D визуализацией, а именно, проводят исследование зубов и зубных рядов, 3D-цефалометрию и скрининг-анализ ВНЧС, результаты дополнительных исследования фиксируют; затем на основании результатов дополнительных исследований уточняют или подтверждают предварительный диагноз, после чего в соответствии с поставленным предварительным диагнозом для пациента составляют индивидуальный план исследования, по результатам которого ставят окончательный диагноз дисфункции ВНЧС.
Таким образом, из вышеизложенного следует, что при использовании способа собранная информация достаточна информативна и позволяет провести анализ выявленных симптомов, оказывающих максимальное воздействие на дисфункцию ВНЧС. Поставить предварительный диагноз, основанный на данных анамнеза и физикального исследования Определить набор дополнительных лабораторно-инструментальных методов исследования, позволяющих подтвердить (обосновать) (уточнить) диагноз Составить план обследования с учетом предварительного диагноза Определить прогноз, возможность развития неотложных состояний и возможную помощь при них Определить цели и принципы лечения Выбрать конкретные медицинские технологии и методы контроля эффективности лечения.
Из этого следует, что совокупность охарактеризованных в формуле изобретения существенных признаков заявляемого способа диагностики дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли в области сочленения сустава, является оптимальной и достаточной для постановки предварительного диагноза. Это, в свою очередь, обеспечивает возможность индивидуального подхода к дальнейшему обследованию и лечению пациента: «…в соответствии с которым (с предварительным диагнозом) для пациента составляют индивидуальный план дополнительного исследования, по результатам которого ставят окончательный диагноз дисфункции ВНЧС.» При этом, поскольку предварительный диагноз ставят по совокупности симптомов дисфункции, имеющих наибольшее количество баллов, то для постановки предварительного диагноза получают значимую информацию об этиологии дисфункции. Это позволяет на основании предварительного диагноза уточнить диагностические критерии дополнительных индивидуальных исследований и сократить как их объем, так и набор методов исследования. Таким образом, происходит оптимизация объема исследований и набора методов исследования, снижая отрицательную физиологическую нагрузку на организм пациента.
В настоящее время наблюдается повышенный интерес к поиску высокоинформативных методов диагностики дисфункции, особенно на этапе доклинических проявлений. Заявляемый способ отвечает этому критерию.
Таким образом, совокупность существенных признаков, охарактеризованных в формуле изобретения заявленного способа, позволяет, без потери информации, оптимизировать объем и набор методов исследований при диагностике дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли. При этом одновременно обеспечиваются возможность оптимизации процесса диагностики, обеспечивается индивидуальный подход к выбору методов и объема исследований, обеспечивается оптимизация радиологического объема исследования, снижение лучевых и физиологических нагрузок на пациента.
Для подтверждения достоверности выбора перечня исследуемых симптомов выявленных маркеров мышечно-суставных дисфункций и параметров состояния окклюзионных контактов, принятых в заявленном способе, авторами изобретения выполнены исследования 200 пациентов с диагнозом синдром болевой дисфункции ВНЧС.
Для исследования были сформированы 3 группы: основная группа, группа сравнения, контрольная группа.
Основная группа (ОГ-1): пациенты в возрасте 18-44 года. Критерии включения пациентов в группу исследования ОГ-1:
- наличие симптомов дисфункции ВНЧС, а именно, щелчки, шумы, боль в области ВНЧС;
- наличие зубо-челюстных аномалий;
- диагноз синдром болевой дисфункции височно-нижнечелюстного сустава;
- санированная полость рта.
В соответствии с классификацией МКБ-10 всем пациентам ОГ-1 на этапе клинического исследования был поставлен предварительный диагноз синдром болевой дисфункции височно-нижнечелюстного сустава.
Группа сравнения (ГС-1): пациенты с наличием зубо-челюстных аномалий без наличия симптомов со стороны ВНЧС в возрасте 18-44 лет.
Критерии включения пациентов в группу исследования ГС-1:
- отсутствие симптомов дисфункции ВНЧС (щелчки, шумы, боль в области ВНЧС);
- наличие зубо-челюстных аномалий;
- санированная полость рта.
Контрольная группа (КГ-1): лица с физиологической окклюзией, без патологии ВНЧС, без показаний к ортодонтическому лечению в возрасте 18-44 лет.
Критерии включения пациентов в группу исследования КГ-1:
- отсутствие зубо-челюстных аномалий.
- отсутствие симптомов дисфункции ВНЧС.
Из исследования исключали пациентов с наличием критериев:
- грубые морфологические изменения височно-нижнечелюстного сустава (ВНЧС) по данным КЛКТ, МРТ ВНЧС;
- посттравматическая патология ВНЧС;
- соматическая патология в стадии декомпенсации;
- системные заболевания костной ткани и суставов;
- наследственные синдромы;
- врожденные аномалии зубочелюстно-лицевой области (расщелины верхней губы и неба);
- пациенты, отказавшиеся от участия в исследовании на любом из его этапов.
При сборе стоматологического анамнеза особенное внимание уделяли состоянию зубо-челюстной системы: поражение кариесом, причины удаления зубов, как молочных, так и постоянных, травм челюстно-лицевой области, проводилось ли ранее ортодонтическое лечение, наличие подобной патологии у родственников, динамика аномалии с возрастом и ростом ребенка.
Перед клиническим исследованием все пациенты проходили санацию полости рта и курс профессиональной гигиены.
Клиническое исследование проводилось с использованием формализованной истории болезни ортодонтического пациента, разработанной МГМСУ и медицинской карты ортодонтического пациента №043-1/у, утвержденной приказом Минздрава России от 15.12.2014 г.
С целью выявления лицевых признаков аномалии, проводили антропометрию лица. При осмотре лица анфас определяли пропорциональность и симметричность развития лица и нижней челюсти, выраженность носогубной и супраментальной складок, толщину и положение губ, характер смыкания верхней и нижней губы, степень видимости резцов верхней челюсти из-под верхней губы. Обращали внимание на форму лица: узкой, среднее, широкое, его пропорциональность (уменьшение или увеличение нижней и средней высоты лица). При осмотре лица в профиль оценивали тип профиля, положение верхней и нижней губы относительно истинной вертикали, размер средней и нижней трети лица, величину носогубного угла, величину экспозиции резцов верхней челюсти при улыбке и разговоре.
Для оценки местного статуса проводили визуального исследование черепно-лицевого отдела ВНЧС, пальпацию сустава и жевательных мышц. При пальпации мышц определяли объем и симметричность жевательных мышц, выявляли триггерные точки, наличие симптомов отраженной боли, провоцирующих боль факторов. Проводили оценку объема и возможных типов движений в каждом ВНЧС (ротационные и трансляционные), определяли траекторию движений нижней челюсти при открывании и закрывании рта. Также проводили аускультацию ВНЧС: выявляли наличие хруста и щелчков.
Обследование полости рта проводили по общепринятой методике: определяли состояние слизистой оболочки полости рта, расположение уздечек губ и языка, величину апикального базиса, расположение зубов, симметричность прорезывания, сроки прорезывания, форму зубных дуг, наличие вторичных деформаций, возникших в результате имеющейся аномалии окклюзии или раннего удаления отдельных зубов, наличие ортопедических конструкций в полости рта. Определяли гигиеническое состояние полости рта и состояние твердых тканей зубов, наличие кариеса, заболеваний тканей пародонта, отсутствующие зубы. Вид смыкания зубных рядов описывали используя классификацию Л.С. Персина (1990 г). При осмотре зубных рядов оценивали соответствие зубного и паспортного возраста, форма и размер зубных рядов, положение отдельных зубов.
Особое внимание уделяли анализу окклюзионных поверхностей зубов. Оценивали качество реставраций, искусственных коронок, выполненных с недостаточно выраженными анатомическими особенностями жевательной поверхности, не обеспечивающими позиционирование нижней челюсти.
На этапе клинических исследований анализ количества, качества и равномерности окклюзионных контактов, наличие преждевременных контактов выполняли при помощи артикуляционной бумаги, для этого использовалась бумага Bauch 40 мкм, 8 мкм.
На основании клинического осмотра формулировали предварительный диагноз по классификации Л.С. Персина. С помощью дополнительных методов исследования устанавливали окончательный диагноз.
В процессе сбора анамнеза путем опроса больного у пациентов ОГ-1 с синдромом болевой дисфункцией ВНЧС преобладали жалобы на боль - 73%;
- на функциональные нарушения: щелчки в области сустава - 46%; ограничение открывании рта - 35%, чувство скованности движений, «заклинивания» нижней челюсти в области сустава - 15%; напряжение в области жевательных мышцах в покое - 45%, усиливающиеся при приеме пищи - 23%; неудобство при смыкании зубов, чувство «поиска» положения нижней челюсти - 35%.
Эстетические жалобы у пациентов ОГ-1 встречались реже и имели второстепенный характер: 37% на неровное расположение зубов, 29% на стираемость зубов.
Пациенты ГС-1 преимущественно предъявляли жалобы на: неровное расположение зубов - 90%, затруднения при гигиене полости рта - 10%. Среди жалоб функционального характера наиболее часто встречалась жалоба на неравномерное смыкание зубов - 25%.
Активных жалоб среди лиц КГ-1 (пациенты без ЗЧА) не было.
При этом, пациентов группы ОГ-1 с синдромом болевой дисфункции возникновение болей отмечалось после травматического воздействия на ВНЧС в 30% случаев, после стоматологического лечения в 45% случаев. При активном выявлении жалоб признаки бруксизма были выявлены у 85% пациентов, стресс и/или нарушения режима работы и отдыха в 67% случаев. У 38% пациентов ранее проводилось ортодонтическое и/или ортопедическое лечение.
Среди пациентов ГС-1 отмечалось наличие признаков бруксизма в 25% случаев. Ранее пациенты данной группы ортодонтическое лечение не проходили.
У пациентов основной группы признаки дисфункции наблюдались в 100% случаев, причем у большинства (98%) определялась тяжелая степень нарушений.
Самыми распространенными жалобами в этой группе были жалобы на щелчки и боль в височной области, 54% опрошенных отмечали ограничения в движениях нижней челюсти.
В группе сравнения лишь в 41% отмечались анамнестические признаки дисфункции, причем большая часть (78%) относились к легкой степени.
У всех пациентов основной группы (100%) определялись клинические признаки дисфункции.
Среди пациентов основной группы открывание рта было ограничено в 85,7% случаев, из которых у 61.9% отмечалось легкое ограничение по классификации Helkimo (30-39 мм.), у 23,8%) - выраженное ограничение (менее 30 мм.). Легкое ограничение латеротрузивных движений нижней челюсти (движения нижней челюсти в стороны 4-6 мм.) встречалось в 15,6%, тяжелое (менее 4 мм.) - в 3,1%. Протрузионные движения амплитудой 4-6 мм (легкая степень ограничений) встречалась в 18,75%, менее 4 мм. в 3,1%, что соответствует тяжелой степени.
Обследование группы сравнения показало, что объем открывания рта был нарушен лишь в 34% случаев: незначительно в 30% наблюдений, выражение лишь в 4%. Нарушений протрузионных и латеротрузионных движения нижней челюсти в данной группе не выявлено.
Среди пациентов группы ОГ-1 наличие преждевременных контактов, приводящих к смещению нижней челюсти, было выявлено в 100% случаев, в группе ГС-1 выявлено в 14%, в группе ГС-2 выявлено в 4%.
В группе ОГ-1:
окклюзионные интерференции между задней контактной позицией и центральной окклюзией были выявлены в 100% случаев. Наиболее часто встречались выраженные - 58,8% и умеренные интерференции - 41,2%;
у 89% отмечались артикуляционные нарушения с наличием множественных преждевременных и балансирующих контактов.
У пациентов группы ГС-1 смещение нижней челюсти из задней контактной позиции в положение максимального контакта зубов встречалось только в легкой форме - 14% (сагиттальный сдвиг до 2 мм, либо трансверзальный - до 0.5 мм), выраженных смещений в данной группе не встречалось.
Особое внимание уделяли анализу окклюзионных поверхностей зубов. Оценивали качество реставраций, искусственных коронок, выполненных с недостаточно выраженными анатомическими особенностями жевательной поверхности, не обеспечивающие позиционирование нижней челюсти.
Отклонения в сохранности анатомической поверхности зубов выявили в группе ОГ-1 в 58% (наличие обширных реставраций пломбировочным материалом, вкладок, коронок).
Проводили анализ количества, качества и равномерности окклюзионных контактов, наличие преждевременных контактов при помощи артикуляционной бумаги, для этого использовалась бумага Bauch 40 мкм, 8 мкм.
Кроме того, результаты проведенных клинических исследований были подтверждены аппаратными методами, а именно: в исследуемых группах пациентам были проведены рентгено-томография, ортопантомография, панорамная зонография, магнито-резонансная томография ВНЧС, конусно-лучевая компьютерная томография; проведены функциональные исследования: электромиография жевательных мышц, MPI-анализ - индикация положения нижней челюсти, кинезиография движений нижней челюсти, анализ окклюзионных контактов при помощи компьютерной программы Т-skan.
По данным МРТ ВНЧС у пациентов группы ОГ-1 выявлены: деформации формы суставного диска в 45% случаев, дислокация диска ВНЧС с вправлением в 37% случаев (дислокация диска без вправления являлась признаком исключения из группы исследования).
Исследуемым лицам группы ГС-1 и ГС-2 не проводили МРТ ВНЧС в виду отсутствия показаний.
Согласно данным КЛКТ ВНЧС у пациентов ОГ-1, ГС-1 изменения костной ткани суставной головки ВНЧС не были выявлены (наличие изменений костной ткани -параметр исключения из групп исследования).
Среди обследованных пациентов ОГ-1 выявлено дистальное смещение суставных головок нижней челюсти в 67% случаев, асимметрия расположения суставных головок в суставной ямке в 45% случаев.
У пациентов группы ГС-1 отклонения в позиционировании суставных головок ВНЧС отмечались лишь в 15% случаев (10% - дистальное смещение головок ВНЧС, 5% - асимметрия расположения суставных головок).
По результата анализа ЭМГ у пациентов группы ОГ-1 наблюдали тенденцию к увеличению электро-биопотенциалы (ЭБП) жевательных мышц до 2.0 мкВ, височных мышц до 2.1 мкВ, что говорит о наличии гипертонуса исследуемых мышц у пациентов с дисфункцией ВНЧС.
У пациентов группы ГС-2 в состоянии физиологического покоя нижней челюсти средние значения ЭБП жевательных мышц составляли - 1.5 мкВ, височных мышц - 1.6 мкВ.
Среди пациентов группы ГС-2 при максимально волевом сжатии зубов определялись следующие значения ЭБП: правая височная мышца - 156 мкВ, левая - 119 мкВ, правая жевательная - 185 мкВ, левая - 161 мкВ.
У пациентов группы ОГ-1 отмечали более низкие значения ЭБП мышц: правая височная - 77 мкВ, левая - 82 мкВ, правая жевательная - 78 мкВ, левая - 93 мкВ (Таб. 1). Уменьшение данного показателя у пациентов с болевым синдромом в области ВНЧС позволяет говорить о меньшем функциональном вовлечении мышц.
Оценка данных кинезиографии выявила, что у всех пациентов (100%) группы ОГ-1 нарушена траектория движений нижней челюсти в трансверзальной плоскости (девиация - 66,5% или дифлексия - 33,5%).
В группе ГС-1 подобные отклонения выявлены лишь в 30% случаев. Траектория движения нижней челюсти в сагиттальной плоскости у пациентов группы ГС 2 нарушена лишь в 10%, в то время как у пациентов группы ОГ-1 изменения встречались в 3 раза чаще. Это может быть объяснено функциональным смещением нижней челюсти и/или наличием преждевременных контактов при смыкании зубов.
Анализ позиции нижней челюсти у пациентов группы ОГ-1 с болевым синдромом ВНЧС в 100% выявил отклонения от нейро-мышечной трактории: смещение нижней челюсти в сагиттальной плоскости в 96% случаев, в вертикальной - 100%, в трансверзальной - 45%. В 63% случаях выявлена не параллельность привычной траектории нижней челюсти к нейро-мышечной.
Анализ данных параметров указывает на наличие у большинства пациентов принужденного положения нижней челюсти Таким образом, анализ ЭМГ у пациентов с синдромом болевой дисфункции ВНЧС выявил: увеличение тонуса жевательных мышц в покое и признаки гипотонуса мышц при смыкании зубов, что может говорить о состоянии хронического перенапряжения мышц.
У пациентов группы СГ-1 определяли более низкие показатели индекса симметричности и параметра «торк», что свидетельствует о наличии асимметрии работы мышц и функционального смещения нижней челюсти.
У всех пациентов группы ОГ-1 имелись нарушения траектории движений нижней челюсти в трансверзальной плоскости (девиации - 66,5%, дифлексия - 33,5%), у 33% нарушения траектории в сагиттальной плоскости.
В группе ОГ-1 анализ позиции нижней челюсти относительно нейро-мышечной траектории выявил отклонения положения нижней челюсти в 100% случаев, в 63% - не параллельность к нейро-мышечной траектории.
Оценку смыкания зубных рядов проводили в полностью регулируемом артикуляторе KaVo Protar 9, гипсование моделей проводили по межчелюстному регистрату, полученному при проведении нейро-мышечного обследования. В результате оценки выявляли первичные точки контакта зубов и направление отклонения нижней челюсти для создания макисмального числа смыкаемых зубов.
Среди пациентов группы ОГ-1 наличие преждевременных контактов, приводящих к смещению нижней челюсти было выявлено в 100% случаев; в группе ГС-1 в 14%; в группе КГ-1 в 4%.
При оценке локализации окклюзионных контактов и времени их появления первоначально анализировали преждевременные окклюзионные контакты в центральном соотношении челюстей, отклоняющие нижнюю челюсть. В основной группе ОГ-1 выявлены первичные контакты со смещением нижней челюсти в 83%) случаев (наиболее частая локализация вторые моляры и первые премоляры, дистопированные зубы).
В группе сравнения ГС-1 подобные контакты встречались лишь в 17% случаев. В контрольной группе ГС-2 - отсутствовали.
Распределение окклюзионных контактов в группе ОГ-1 по сторонам преимущественно было 70:30. В группе ГС-2 среднее распределение 65:35, в контрольной группе значения приближались к норме 50:50.
Наибольшее время формирования плотных фиссурно-бугровых окклюзионных контактов было выявлено в основной группе ОГ-1 и составляло 0.45 сек. Увеличение времени объясняется наличием преждевременных контактов.
В группе ГС-1 среднее время составляло 0.37 сек. (незначительное увеличение времени), в группе ГС-2 - 0.28 сек, что соответствовало норме.
При латеротрузии среди пациентов с симптомами дисфункции ВНЧС и наличием ЗЧА наиболее часто встречался групповой тип контактов на клыках и премолярах (65%), наличие преждевременных контактов на балансирующей стороне было выявлено в 75% случаев (медиотрузивные суперконтакты).
Среди пациентов группы сравнения также наиболее часто отмечалось групповое ведение (60%), однако балансирующие суперконтакты встречались достоверно реже - в 25% случаев.
В контрольной группе клыковое ведение встречалось в 80%, наличие медиотрузивных преждевременных контактов отмечалось лишь в 10%.
Для оценки результатов исследования применяли метод многофакторного математического анализа и статистической обработки материала.
Результаты аппаратного исследования 200 пациентов подтверждают, характерность заявленного состава симптомов маркеров мышечно-суставной дисфункции ВНЧС для пациентов с болью миогенного характера и их диагностическую эффективность для уменьшения и оптимизации объема исследования.
Таким образом, из вышеизложенного следует, что заявляемый способ диагностики дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли при осуществлении решает проблему оптимизация объема и состава методов исследований. При этом, заявляемый способ диагностики дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли при осуществлении обеспечивает достижение технического результата: оптимизация процесса диагностики, индивидуальный подход к выбору методов и объема исследований, возможность оптимизации объема и состава методов исследования, оптимизация радиологического объема исследования, снижение лучевых и физиологических нагрузок на пациента.
Заявленный способ диагностики дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли осуществляют следующим образом. В процессе сбора анамнеза путем опроса пациента выявляют наличие маркеров дисфункции височно-нижнечелюстного сустава (ВНЧС), обуславливающих миогенный характер боли, а именно: выявляют наличие маркеров суставных дисфункций ВНЧС, наличие маркеров мышечных дисфункций, наличие маркеров неврологических дисфункций ВНЧС. Для выявления маркеров суставных дисфункций у пациента путем опроса выявляют наличие в отдаленном или в настоящем времени шумов или щелчков при различных движениях нижней челюсти, при каждом открывании рта, при широком открывании рта и их частоту; выявляют наличие в отдаленном или в настоящем времени ощущения невозможности движений нижней челюсти (блокирование) в суставе, частоту и условия, при которых возникают эти ощущения: при открывании рта, при смещении челюсти в сторону или вперед одним движением или при двух и более движениях.
Для выявления маркеров мышечных дисфункций путем опроса пациента выявляют наличие в отдаленном или в настоящем времени усталости и утомляемости в ВНЧС при жевании; наличие в отдаленном или в настоящем времени боли в шее, затылочной, височной, околоушной областях.
Для выявления маркеров неврологических дисфункций путем опроса устанавливают наличие скрежетания зубов, устанавливают, находятся ли в состоянии покоя зубы в сомкнутом положении, устанавливают наличие повышенного уровня стресса на работе и/или дома. Кроме того, предлагают пациенту заполнить анкеты оценки качества жизни по опроснику SF-36.
Затем путем физикального обследования пациента выявляют симптомы маркеров суставных дисфункций, оказывающих влияние на формирование боли миогенного характера, а именно: выявляют симптом ограничения движений нижней челюсти, симптом нарушения функции ВНЧС, выявляют симптом боли при пальпации ВНЧС, (выявляют) определяют отсутствие симптома боли при движениях нижней челюсти.
Выявляют симптомы маркеров мышечных дисфункций, оказывающих влияние на формирование боли миогенного характера, а именно: выявляют симптом боли при пальпации жевательных мышц.
Затем оценивают степень влияния на (дисфункцию ВНЧС) формирование боли миогенного характера выявленных симптомов суставных маркеров, результаты оценки фиксируют, сравнивают между собой и выбирают симптомы, оказывающие наибольшую степень влияния на формирование боли миогенного характера, результат фиксируют. Оценивают степень влияния на формирование боли миогенного характера выявленных симптомов мышечных дисфункций, результаты оценки фиксируют, сравнивают между собой и выбирают симптомы, оказывающие наибольшую степень влияния оказывающих влияние на формирование боли миогенного характера, результат фиксируют.
Кроме того, путем физикального обследования пациента определяют состояние окклюзионных контактов, при этом исследуют параметры, характеризующие состояние окклюзионных контактов, оказывающие влияние оказывающих влияние на формирование боли миогенного характера: число зубов в зубных рядах; число контактирующих зубов, находящихся в окклюзии; окклюзионную интерференцию между задней контактной позицией и центральной окклюзией; артикуляционную интерференцию. Оценивают степень влияния исследуемых параметров оказывающих влияние на формирование боли миогенного характера, результаты оценки степени влияния фиксируют, сравнивают и по результатам сравнения выбирают и фиксируют характеризующие состояние окклюзионных контактов параметры, оказывающие наибольшую степень влияния на формирование боли миогенного характера.
Затем проводят дополнительные исследования путем выполнения КЛКТ черепа с 3D визуализацией, а именно: проводят исследование зубов и зубных рядов, 3D-цефалометрию и скрининг-анализ ВНЧС, результаты дополнительного исследования фиксируют.
Затем результаты клинических исследований, полученные в результате сбора анамнеза, результаты физикального и дополнительного обследований анализируют. После чего на основании информации о выявленных маркерах мышечной и суставной дисфункций, на основании информации об отсутствии симптома боли при движениях нижней челюсти, на основании информации о выявленных симптомах маркеров мышечной и суставной дисфункций, оказывающих максимальное влияние на формирование боли миогенного характера, на основании полученной в результате исследований информации о параметрах, характеризующих состояния окклюзионных контактов, оказывающих максимальное влияние на формирование боли миогенного характера, на основании информации о неврологической составляющей, полученной в результате опроса пациента и заполнения пациентом анкеты оценки качества жизни в соответствии с опросником SF-36 и на основании результатов дополнительных исследований ставят предварительный диагноз, после чего в соответствии с поставленным предварительным диагнозом для пациента составляют индивидуальный план исследования, по результатам которого ставят окончательный диагноз дисфункции ВНЧС.
Степень влияния на формирование боли миогенного характера каждого выявленного симптома маркера суставных дисфункций, каждого выявленного симптома маркера мышечных дисфункций, каждого выявленного параметра, характеризующего состояние окклюзионных контактов, оценивают количественно в соответствии с критериями, принятыми в методиках расчета клинического индекса дисфункции и окклюзионного индекса дисфункции, предложенных М. Helkimo.
ПРИМЕР 1. Пациентка М. 27 лет, обратилась к врачу-ортодонту с жалобами на боль, дискомфорт в области ВНЧС, нарушение расположения зубов, отсутствие зубов.
Анамнез заболевания: ранее ортодонтическое лечение не проводилось. На момент обращения пациентка отмечала боль в области ВНЧС в течение примерно 4 месяцев. Зубы 1.6, 3.6 были удалены по терапевтическим показаниям.
Пациентке была выполнена диагностика ВНЧС в соответствии с заявляемым способом дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли.
В процессе сбора анамнеза путем опроса больного выявляли наличие маркеров дисфункции височно-нижнечелюстного сустава (ВНЧС), обуславливающих миогенный характер боли в области сочленения сустава. Выявляли наличие маркеров суставных дисфункций ВНЧС, наличие маркеров мышечных и неврологических дисфункций ВНЧС. Для выявления маркеров суставных дисфункций путем опроса выявляли наличие в отдаленном или в настоящем времени шумов или щелчков при различных движениях нижней челюсти и их частоту, выявляли наличие в отдаленном или в настоящем времени ощущения невозможности движений нижней челюсти (блокирование) в суставе, частоту и условия, при которых возникали эти ощущения: при открывании рта, при смещении челюсти в сторону или вперед одним движением или при двух и более движениях. Для выявления маркеров мышечных дисфункций путем опроса выявляли наличие в отдаленном или в настоящем времени усталости и утомляемости в ВНЧС при жевании, наличие в отдаленном или в настоящем времени боли в шее, затылочной, височной, околоушной областях. Для выявления маркеров неврологических дисфункций путем опроса устанавливали наличие скрежетания зубов, определяли, находятся ли в состоянии покоя зубы в сомкнутом положении. Устанавливали наличие повышенного уровня стресса на работе и/или дома. Кроме того, наличие маркеров неврологических дисфункций выявляли путем заполнения самим больным анкеты оценки качества жизни в соответствии с опросником SF-36.
Расчет баллов по опроснику SF-36 выполняли в соответствии «Инструкцией по обработке данных, полученных с помощью опросника SF-36» (https://therapy.irkutsk.ru/doc/sf36a.pdf).
Авторами заявляемого изобретения разработан опросник для сбора анамнеза в соответствии с заявленным способом. На фиг. 1, Таблица 1 приведен пример заполнения опросника для пациента М., исследуемого в соответствии с заявляемым способом.
Пациентка отмечала боль в области жевательных мышц, усталость и утомляемость в височно-нижнечелюстном суставе при жевании. Также отмечала наличие болей в височной, затылочной области (связывает со статичной позой на работе). Ночью отмечала интенсивное скрежетание зубов, днем отмечала во время стресса стискивание зубов. Сообщала о наличии стресса дома, на работе.
По результатам анализа анкеты SF-36:
1) Параметр физического функционирования составил 95 баллов -свидетельствует, что физическая не ограничивается состоянием здоровья.
2) Параметр ролевого функционирования (физическое) составил 50 балла, что говорит о затруднении в выполнении повседневных обязанностей.
3) Показатель шкалы интенсивности боли - 51 баллов, что свидетельствует о частичном ограничении активности пациента, связанным с болевым синдромом.
4) Общее состояния здоровья 47 баллов
5) Шкала жизненной активности снижена до 60 баллов
6) Параметр социального функционирования составлял 50 баллов, что свидетельствует о некотором ограничении социальных контактов,
7) Ролевое функционирование (эмоциональное) - 33.3 балла.
8) Параметр психического здоровья составлял 52 балла - это свидетельствует о наличии депрессивных тревожных переживаний, психологическом дискомфорте.
Таким образом, в результате сбора анамнеза выявлены мышечные суставные и неврологические маркеры дисфункции ВНЧС.
Затем, путем физикального обследования пациента выявляют симптомы маркеров суставных дисфункций, оказывающих влияние на формирование боли миогенного характера, а именно, выявляют симптом ограничения движений нижней челюсти, симптом нарушения функции ВНЧС, выявляют симптом боли при пальпации ВНЧС, (выявляют) определяют отсутствие симптома боли при движениях нижней челюсти; выявляют симптомы маркеров мышечных дисфункций, оказывающих влияние на формирование боли миогенного характера, а именно: выявляют симптом боли при пальпации жевательных мышц; затем оценивают степень влияния на формирование боли миогенного характера выявленных симптомов суставных маркеров, результаты оценки фиксируют, сравнивают между собой и выбирают симптомы, оказывающие наибольшую степень влияния на формирование боли миогенного характера, результат фиксируют; оценивают степень влияния на формирование боли миогенного характера выявленных симптомов мышечных дисфункций, результаты оценки фиксируют, сравнивают между собой и выбирают симптомы, оказывающие наибольшую степень влияния оказывающих влияние на формирование боли миогенного характера, результат фиксируют.
Степень влияния на формирование боли миогенного характера каждого выявленного симптома маркера суставных дисфункций, каждого выявленного симптома маркера мышечных дисфункций, каждого выявленного параметра, характеризующего состояние окклюзионных контактов, оценивают количественно в соответствии с критериями, принятыми в методиках расчета клинического индекса дисфункции и окклюзионного индекса дисфункции, предложенных М. Helkimo: 0 баллов - влияние отсутствует, 1 балл - влияние умеренное, 5 баллов - влияние выраженное.
В соответствии с заявляемым способом в примере выполнения заявляемого способа для оценки степени влияния симптомов маркеров суставных дисфункций в ВНЧС выявляют и оценивают в баллах: наличие симптома ограничения движений нижней челюсти, а именно, максимальное открывание рта больше 40 мм оценивают 0 баллов, от 30 до 39 мм оценивают 1 балл, менее 30 мм оценивают 5 баллов; максимальное смещение нижней челюсти вправо более 7 мм оценивают 0 баллов, от 4 до 6 мм оценивают 1 балл, от 0 до 3 мм оценивают 5 баллов; максимальное смещение нижней челюсти влево более 7 мм оценивают 0 баллов, от 4 до 6 мм оценивают 1 балл, от 0 до 3 мм оценивают 5 баллов; максимальное протрузионное движение нижней челюсти более 7 мм оценивают 0 баллов, от 4 до 6 мм оценивают 1 балл, от 0 до 3 мм оценивают 5 баллов; наличие симптома нарушения функции ВНЧС, а именно, открывание и закрывание рта без девиации или с девиацией менее 2 мм - 0 баллов, щелчки в одном или двух ВНЧС и (или) девиация более 2 мм при открывании рта - 1 балл, блокирование при движениях нижней челюсти или подвывих - 5 баллов, наличие симптома боли при пальпации ВНЧС, а именно, пальпация безболезненная - 0 баллов; болезненная пальпация сбоку - 1 балл, болезненная пальпация сбоку и с дистальной стороны через наружный слуховой проход - 5 баллов; наличие симптома боли при движениях нижней челюсти, а именно, движения безболезненны - 0 баллов; боли возникают при одном движении - 1 балл; боли возникают при двух и более движениях - 5 баллов; для оценки степени влияния симптомов маркера мышечных дисфункций выявляют и оценивают в баллах симптом боли при пальпации жевательных мышц, а именно, безболезненная пальпация жевательных мышц - 0 баллов; болезненность при пальпации от одной до трех мышц - 1 балл; болезненность при пальпации четырех и более мышц - 5 баллов.
После оценки степени влияния выбирают и фиксируют симптомы маркеров суставных и мышечных дисфункций с наибольшим значением баллов.
Результаты исследований в примере выполнения заявленного способа фиксировали: в Таблице 2 для оценки степени влияния на дисфункцию ВНЧС выявленных симптомов маркеров мышечно-суставной дисфункции (фиг. 2), и в Таблице 3. Оценка объема движений нижней челюсти пациента М. (фиг. 3).
Проведенное клиническое обследование ВНЧС и жевательных мышц показало: открывание рта ограничено (36.9 мм), определяется девиация нижней челюсти при открывании рта (3,6 мм), при максимальном открывании рта определяется болезненность в области сустава. При пальпации жевательных мышц определяется болезненность височной и собственно жевательной мышцы с двух сторон, грудино-ключично-сосцевидной мышцы справа, пальпация ВНЧС безболезненная.
При обследовании пациентки выявлено незначительное ограничение открывания рта, что говорит о легкой степени нарушений движений нижней челюсти (фиг. 3, Таблица 3).
При этом симптом боли при движении нижней челюсти не выявлен, что подтверждает миогенный характер боли.
Путем физикального обследования пациента определяли состояние окклюзионных контактов. При этом исследовали параметры, характеризующие состояние окклюзионных контактов, оказывающих влияние на формирование боли миогенного характера: число зубов в зубных рядах; число контактирующих зубов, находящихся в окклюзии; окклюзионную интерференцию между задней контактной позицией и центральной окклюзией; артикуляционную интерференцию. После чего оценивали влияние исследуемых параметров, оказывающих влияние на формирование боли миогенного характера. Результаты оценки степени влияния фиксировали, сравнивали и по результатам сравнения выбирали и фиксировали параметры, характеризующие состояние окклюзионных контактов, оказывающие наибольшую степень влияния на формирование боли миогенного характера.
Результаты обследования заносили в Таблицу 4 «Оценка состояния окклюзионных контактов пациента М.» (фиг. 4). Состояние окклюзионных контактов пациента М. иллюстрирует фото на фиг. 7.
В результате обследования состояния окклюзионных контактов выявили следующее (Таблица 4, фиг. 4).
Анализ окклюзии и артикуляции: смыкание клыков справа по III классу Энгдя, слева по II, резцовое перекрытие по сагиттали 2.0 мм, по вертикали 1.5 мм, отсутствие зубов 1.6, 3.6. Сужение верхнего зубного ряда, укорочение зубных рядов. Смещение средней линии на верхней челюсти вправо на 3.0 мм, на нижней челюсти влево на 2.5 мм. При закрывании рта определяется односторонний контакт зубов со смещением нижней челюсти из задней контактной позиции в центральную окклюзию со сдвигом нижней челюсти влево на 1.8 мм. При движениях нижней челюсти определяются множественные артикуляционные интерференции.
После оценки степени влияния состояния окклюзионных контактов на дисфункцию ВНЧС выбирали и фиксировали признаки, характеризующие состояния окклюзионных контактов, с наибольшим значением баллов, а именно: выявлены выраженные нарушения окклюзии - 5 баллов и артикуляции - 5 баллов.
Затем проводили исследования путем выполнения КЛКТ черепа с 3D визуализацией, а именно, проводят оценку зубов и зубных рядов, 3D-цефалометрию и скрининг-анализ ВНЧС.
Скрининг-анализ ВНЧС выявил: асимметрию расположения суставных головок, отсутствие морфологических признаков нарушений ВНЧС (сохранение кортикального слоя суставных головок с двух сторон). Исследование проводили на аппарате Planmeca с программным обеспечением Romexis.
Результаты клинических исследований, полученные в результате сбора анамнеза, физикального и дополнительного обследований анализируют. На основании информации о выявленных маркерах мышечной и суставной дисфункций, на основании информации об отсутствии симптома боли при движениях нижней челюсти и на основании информации о выявленных симптомах маркеров мышечной и суставной дисфункций, оказывающих максимальное влияние на формирование боли миогенного характера, на основании полученной в результате исследований информации о параметрах, характеризующих состояния окклюзионных контактов, оказывающих максимальное влияние на формирование боли миогенного характера, на основании информации о неврологической составляющей, полученной в результате опроса пациента и заполнения пациентом анкеты оценки качества жизни в соответствии с опросником SF-36 и на основании результатов дополнительных исследований ставят предварительный диагноз.
В результате анализа результатов выполненного клинического обследования можно сделать вывод о наличии у пациента дисфункции ВНЧС средней степени с выраженными окклюзионными и артикуляционными нарушениями. Деформация зубных рядов, окклюзионные и артикуляционные нарушения могли быть причиной смещения нижней челюсти, что привело к формированию мышечного типа дисфункции.
В соответствии с поставленным предварительным диагнозом для пациента составляют индивидуальный план исследования, по результатам которого ставят окончательный диагноз дисфункции ВНЧС.
Пациенту М. было назначено инструментальное исследование жевательных мышц (миография), по результату которого поставлен окончательный диагноз. Результаты миографических исследований отражены на фиг. 5 и фиг. 6: в покое отмечалось асимметрия электробиопотенциала жевательных и височных мышц в покос, гипертонус левой височной и гипотонус правой жевательной мышцы при легком смыкании зубов. Асимметрия и снижение тонуса жевательных мышц при максимальном смыкании зубов, снижение тонуса височных (улучшение распределения биопотенциала между височными и жевательными мышцами) мышц при смыкании на ватные валики. Миографию выполняли на аппарате K7 Myotronics. В дальнейшем рекомендовано:
1) Консультация и лечение врача-невролога
2) Нормализация положения нижней челюсти при помощи окклюзионной шины
3) Ортодонтическое лечение с целью устранения деформаций зубных рядов
4) Протезирование в области отсутствующих зубов.
ПРИМЕР 2. Пациентка Д. 30 лет, обратилась к врачу-ортодонту с жалобами на боль в области жевательных мышц и ВНЧС.
Пациентке была выполнена диагностика дисфункции ВНЧС в соответствии с заявляемым способом диагностики дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли, аналогично Примеру 1.
В процессе сбора анамнеза путем опроса больного выявляли наличие маркеров дисфункции височно-нижнечелюстного сустава (ВНЧС), обуславливающих миогенный характер боли в области сочленения сустава.
Анамнез заболевания: ранее проводилось ортодонтическое лечение на полной несъемной технике (брекет-система на обе челюсти). На момент обращения пациентка отмечала боль в области ВНЧС примерно в течении 6 месяцев. При активном выявлении жалоб было выявлено скрежетание зубов по ночам, стискивание зубов днем. Также пациентка отмечает выраженный стресс накануне появления болей.
Пациентке было проведено клиническое обследование в соответствии с заявленным способом диагностики дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли, по аналогии с Примером 1.
В процессе сбора анамнеза путем опроса больного выявляли наличие маркеров дисфункции височно-нижнечелюстного сустава (ВНЧС), обуславливающих миогенный характер боли в области сочленения сустава, а именно: выявляли наличие маркеров суставных дисфункций ВНЧС, наличие маркеров мышечных и неврологических дисфункций ВНЧС. Для выявления маркеров неврологических дисфункций путем опроса устанавливали наличие скрежетания зубов, определяли, находятся ли в состоянии покоя зубы в сомкнутом положении. Устанавливали наличие повышенного уровня стресса на работе и/или дома. Кроме того, наличие маркеров неврологических дисфункций выявляли путем заполнения самим больным анкеты оценки качества жизни в соответствии с опросником SF-36.
Результаты анализа анкеты SF-36:
1) Параметр физического функционирования составил 90 баллов -свидетельствует, что физическая активность не ограничивается состоянием здоровья.
2) Параметр ролевого функционирования (физическое) составил 75 балла, что говорит о затруднении в выполнении повседневных обязанностей.
3) Показатель шкалы интенсивности боли - 51 баллов, что свидетельствует о частичном ограничении активности пациента, связанным с болевым синдромом.
4) Общее состояния здоровья 67 баллов
5) Шкала жизненной активности снижена до 65 баллов
6) Параметр социального функционирования составлял 75 баллов, что свидетельствует о некотором ограничении социальных контактов,
7) Ролевое функционирование (эмоциональное) - 33,3 балла.
8) Параметр психического здоровья составлял 56 балла - это свидетельствует о наличии депрессивных тревожных переживаний, психологическом дискомфорте.
Результаты исследований на этапе сбора анамнеза заносили в таблицу (фиг. 8, Таблица 5).
После анализа результатов исследований, занесенных в Таблицу 8 (фиг. 8) выявлены суставные и мышечные маркеры дисфункции ВНЧС, а также выявлены симптомы неврологической дисфункции, что говорит о выраженном характере дисфункции ВНЧС.
Затем, путем физикального обследования пациента выявляют симптомы маркеров суставных дисфункций, оказывающих влияние на формирование боли миогенного характера. Было проведено физикальное обследование ВНЧС и жевательных мышц (фиг. 9, Таблица 6; фиг. 10, Таблица 7): открывание рта не ограничено, движения нижней челюсти плавные, безболезненные. При пальпации жевательных мышц определяется болезненность височной и собственно жевательной мышцы с двух сторон, пальпация ВНЧС безболезненная.
Симптом с наибольшей степенью влияния: симптом боли при пальпации жевательных мышц: болезненность при пальпации 4 и более мышц - 5 баллов.
При этом симптом боли при движении нижней челюсти не выявлен, что подтверждает миогенный характер боли.
Анализ окклюзии и артикуляции (фиг. 11, Таблица 8): смыкание клыков и моляров справа по I классу Энгля, слева по II, резцовое перекрытие по сагиттали 2.0 мм, по вертикали 3.0 мм.
Смещение средней линии на нижней челюсти влево на 2.0 мм. При закрывании рта определяется односторонний контакт зубов со смещением нижней челюсти из задней контактной позиции в центральную окклюзию со сдвигом нижней челюсти назад на 2.5 мм.
Таким образом, при анализе состояния окклюзионных контактов (фиг. 11) выявлены выраженные нарушения окклюзии - 5 баллов и артикуляции - 5 баллов.
При выполнении КЛКТ черепа с 3D визуализацией, проводили оценку зубов и зубных рядов, 3D-цефалометрию и скрининг-анализ ВНЧС.
Скрининг-анализ ВНЧС выявил: дистальное смещение суставных головок ВНЧС, отсутствие морфологических признаков нарушений ВНЧС (сохранение кортикального слоя суставных головок с двух сторон). Исследование проводили на аппарате Planmeca с программным обеспечением Romexis.
По результатам клинических исследований можно сделать вывод о наличии у пациента дисфункции средней степени преимущественно мышечного типа с выраженными окклюзионными и артикуляционными нарушениями, с наличием неврологических маркеров. Деформация зубных рядов, окклюзионные и артикуляционные нарушения, стресс и признаки бруксизма (ночное скрежетание зубов, стискивание зубов днем) могли быть причиной формирования мышечного типа дисфункции.
С учетом выявленных особенностей пациенту назначено инструментальное исследование жевательных мышц - миография (фиг. 12, фиг. 13). В покое отмечалась асимметрия электробиопотенциала жевательных и височных мышц. Гипертонус левой и правой (в меньшей степени) височной и левой жевательной мышцы гипотонус правой жевательной мышцы при легком смыкании зубов. Снижение тонуса жевательных мышц при максимальном смыкании зубов, увеличение тонуса жевательных мышц при смыкании на ватные валики.
Миографию выполняли на аппарате K7 Myotronics.
При обследовании пациентки не выявлено нарушений движений нижней челюсти, что говорит о сохранении функции собственно ВНЧС и подтверждает миогенный характер боли.
При движениях нижней челюсти определяются множественные артикуляционные интерференции.
Был поставлен диагноз: дистальная окклюзия, укорочение зубных рядов, аномалии положения отдельных зубов, смещение средней линии на нижней челюсти влево на 2.0 мм, функциональное смещение нижней челюсти, бруксизм.
Пациенту рекомендовано:
1) Консультация и лечение у врача-невролога,
2) Нормализация положения нижней челюсти при помощи окклюзионной шины,
3) Повторное ортодонтическое лечение фиксации нижней челюсти в новом положении.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ лечения зубочелюстных аномалий у пациентов с дисфункцией височно-нижнечелюстных суставов с миогенным характером боли | 2022 |
|
RU2783146C1 |
| Способ комплексной реабилитации пациентов с частичной утратой зубов и симптомами дисфункций височно-нижнечелюстного сустава, проблем окклюзии и лицевых болей | 2021 |
|
RU2778839C1 |
| Способ определения центрального положения нижней челюсти у пациентов с дисфункцией ВНЧС | 2020 |
|
RU2738004C1 |
| Способ лечения пациентов с мышечно-суставной дисфункцией височно-нижнечелюстного сустава | 2021 |
|
RU2762332C1 |
| Способ диагностики синдрома вынужденного положения нижней челюсти | 2020 |
|
RU2734057C1 |
| Способ определения показаний к проведению остеопатического лечения у пациентов с зубочелюстными аномалиями и мышечно-суставными дисфункциями височно-нижнечелюстного сустава | 2022 |
|
RU2777186C1 |
| СПОСОБ ЛЕЧЕНИЯ ГОЛОВНОЙ БОЛИ | 2024 |
|
RU2832243C1 |
| СПОСОБ ДИАГНОСТИКИ СИНДРОМА БОЛЕВОЙ ДИСФУНКЦИИ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА | 2015 |
|
RU2603117C1 |
| СПОСОБ ОЦЕНКИ ФУНКЦИОНАЛЬНОГО СОСТОЯНИЯ МЫШЕЧНОГО КОМПОНЕНТА ЗУБОЧЕЛЮСТНОГО АППАРАТА | 2016 |
|
RU2616179C1 |
| СПОСОБ РАННЕЙ ДИАГНОСТИКИ И КОРРЕКЦИИ ДИСФУНКЦИЙ ВИСОЧНО-НИЖНЕЧЕЛЮСТНЫХ СУСТАВОВ | 2010 |
|
RU2445043C1 |
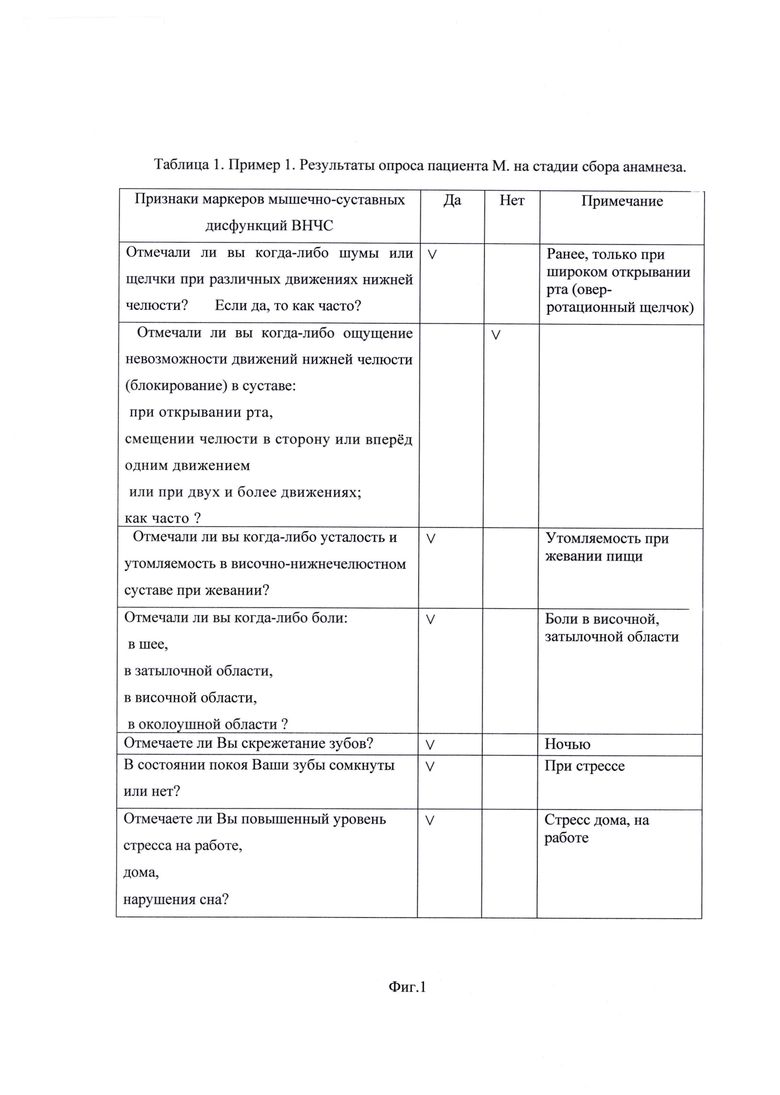
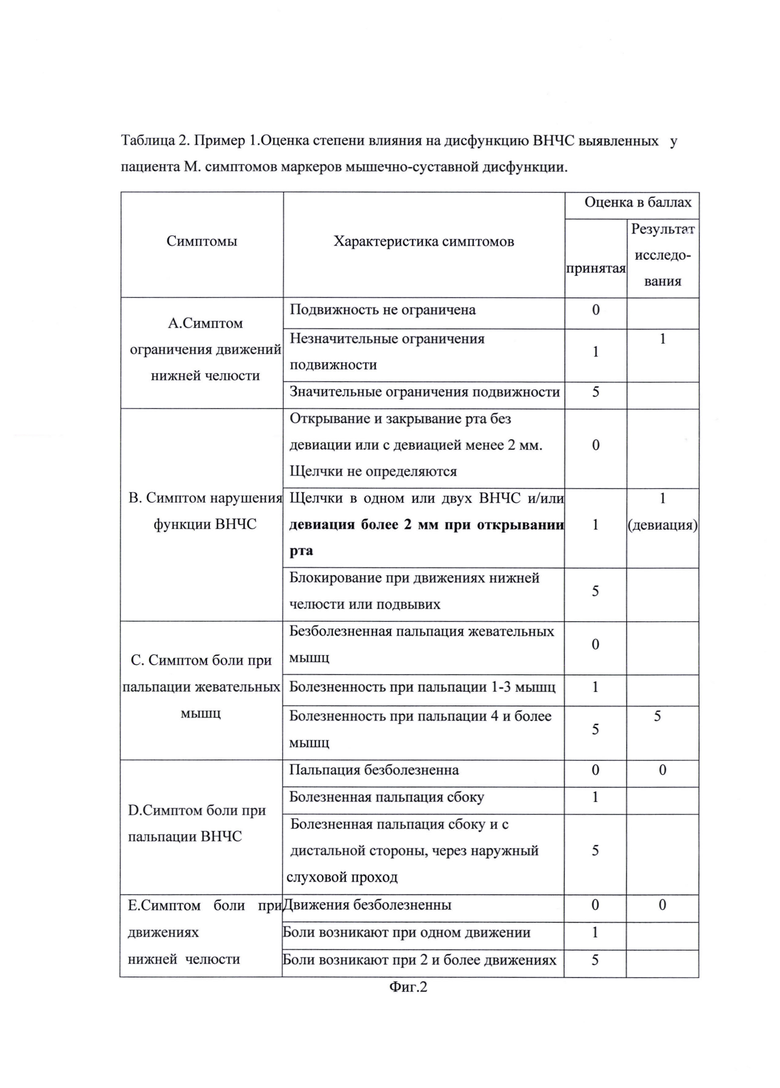
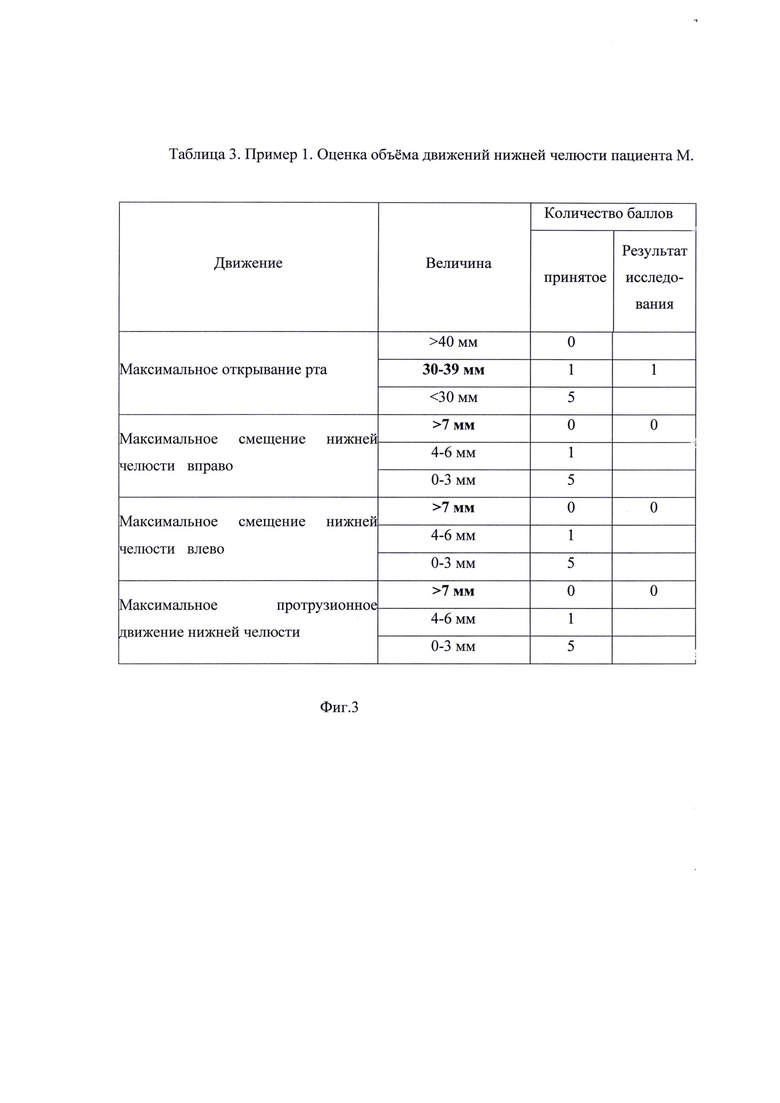
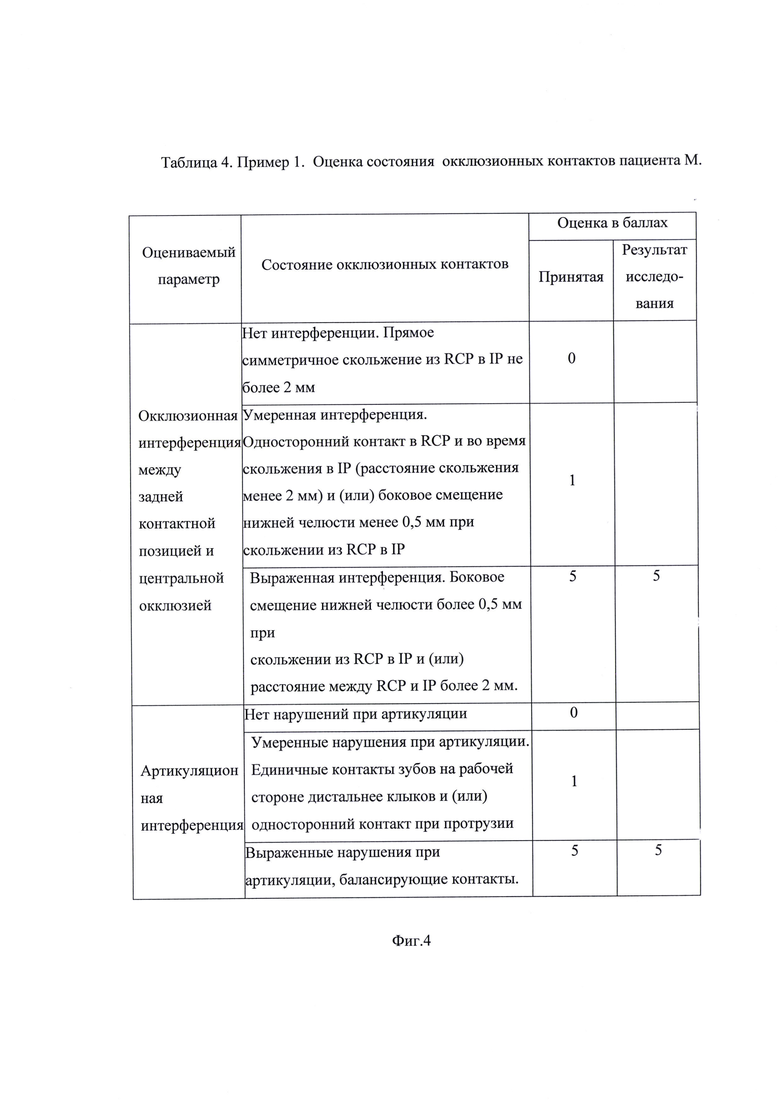
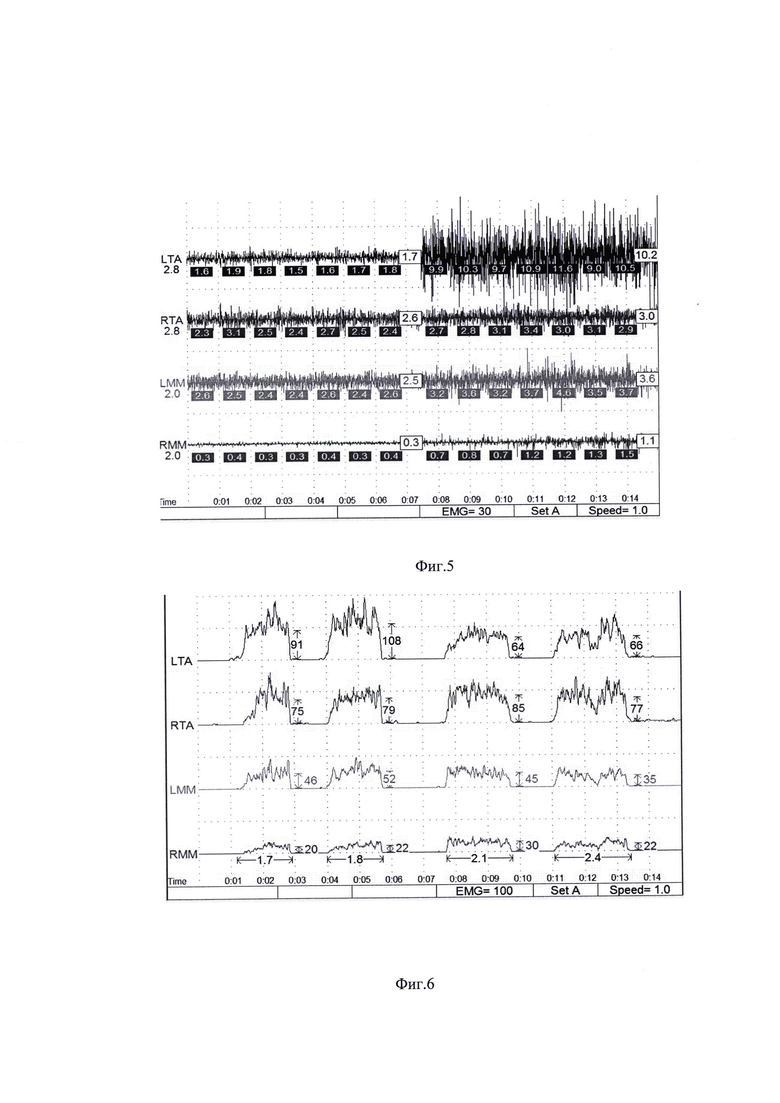
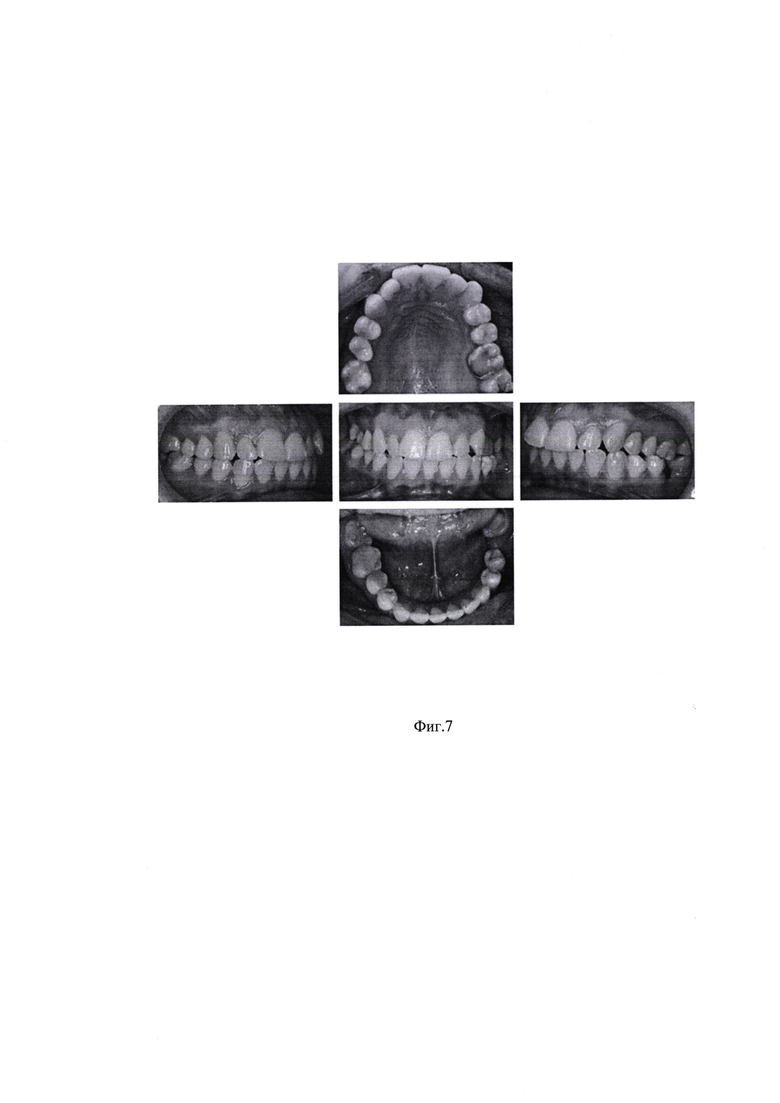
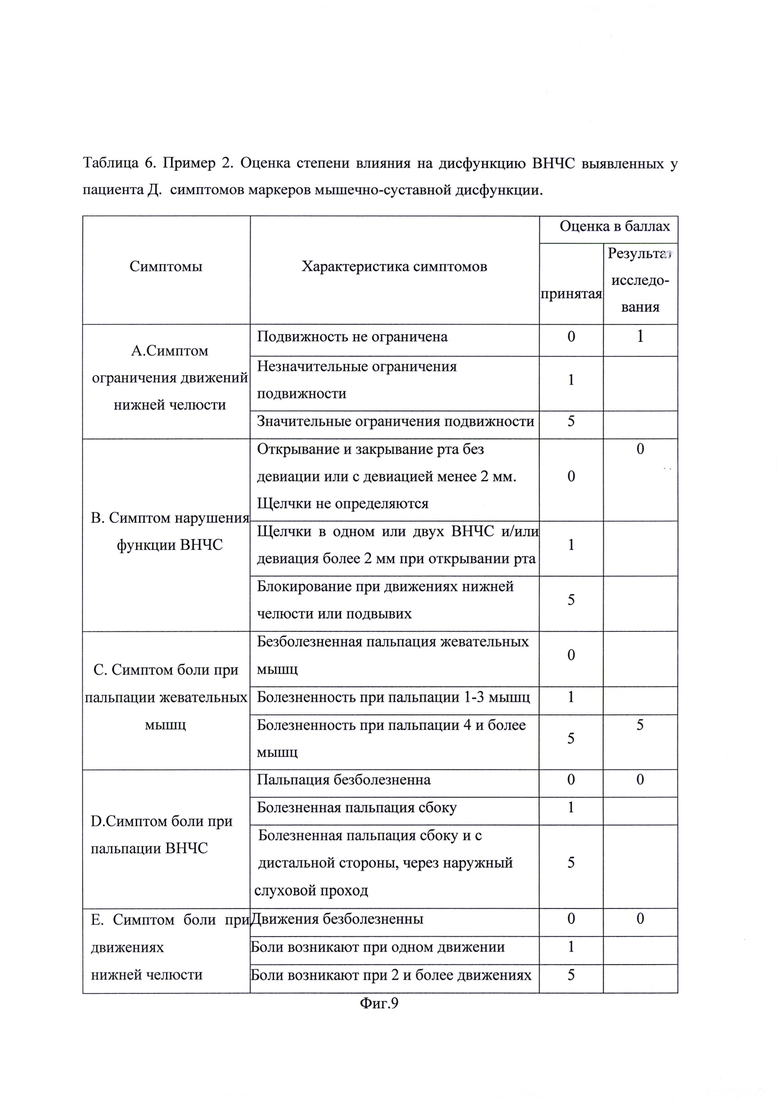
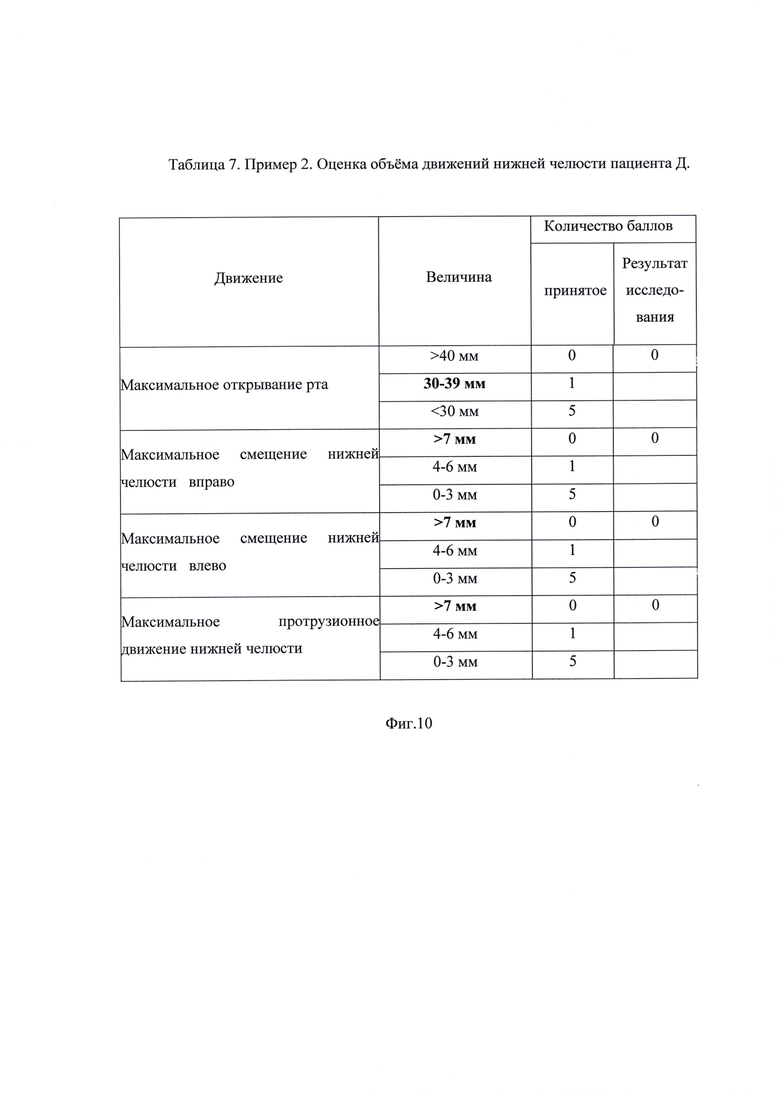
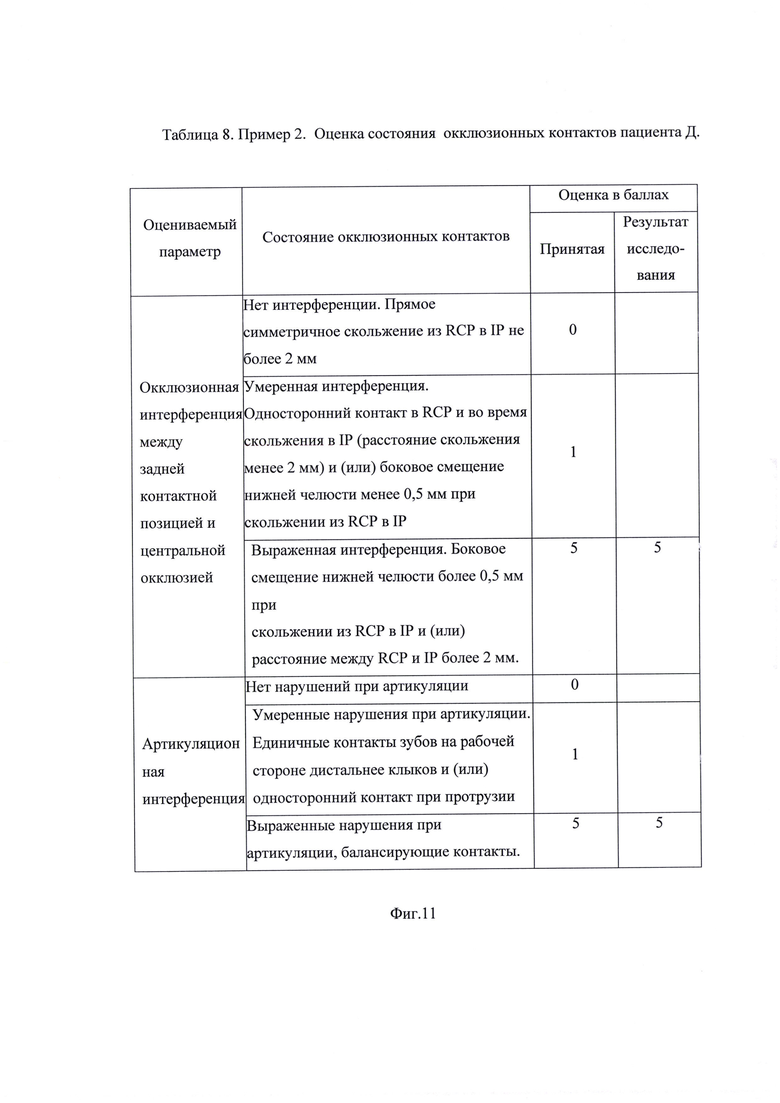
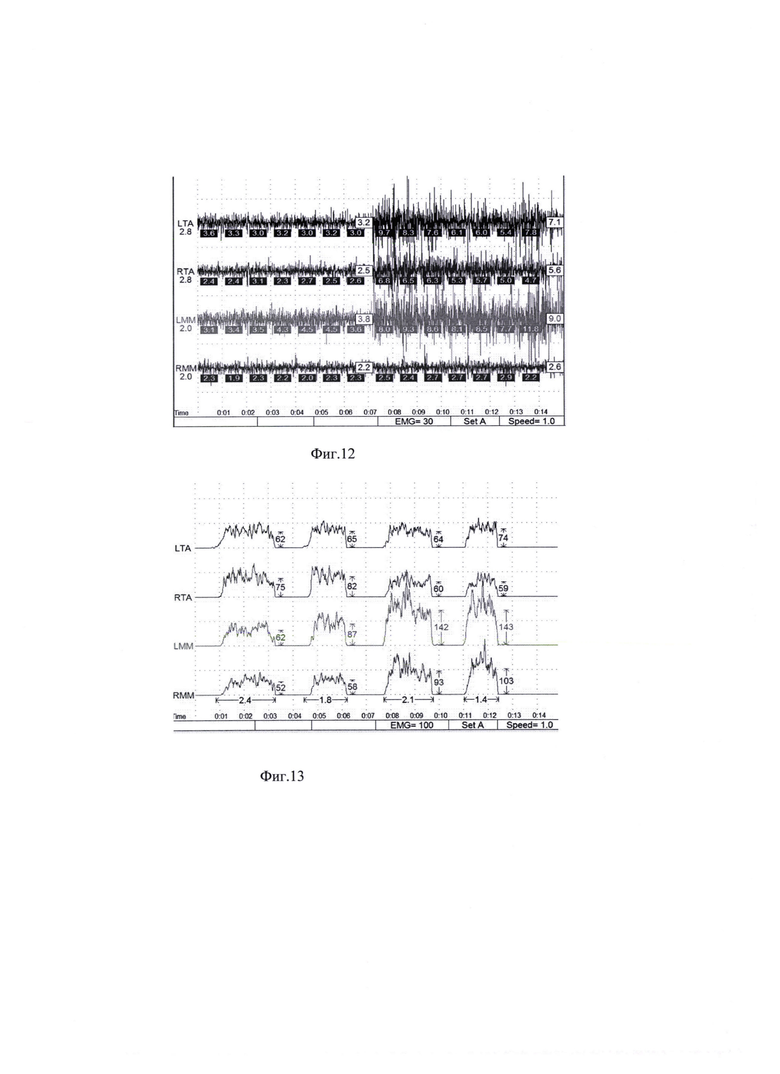
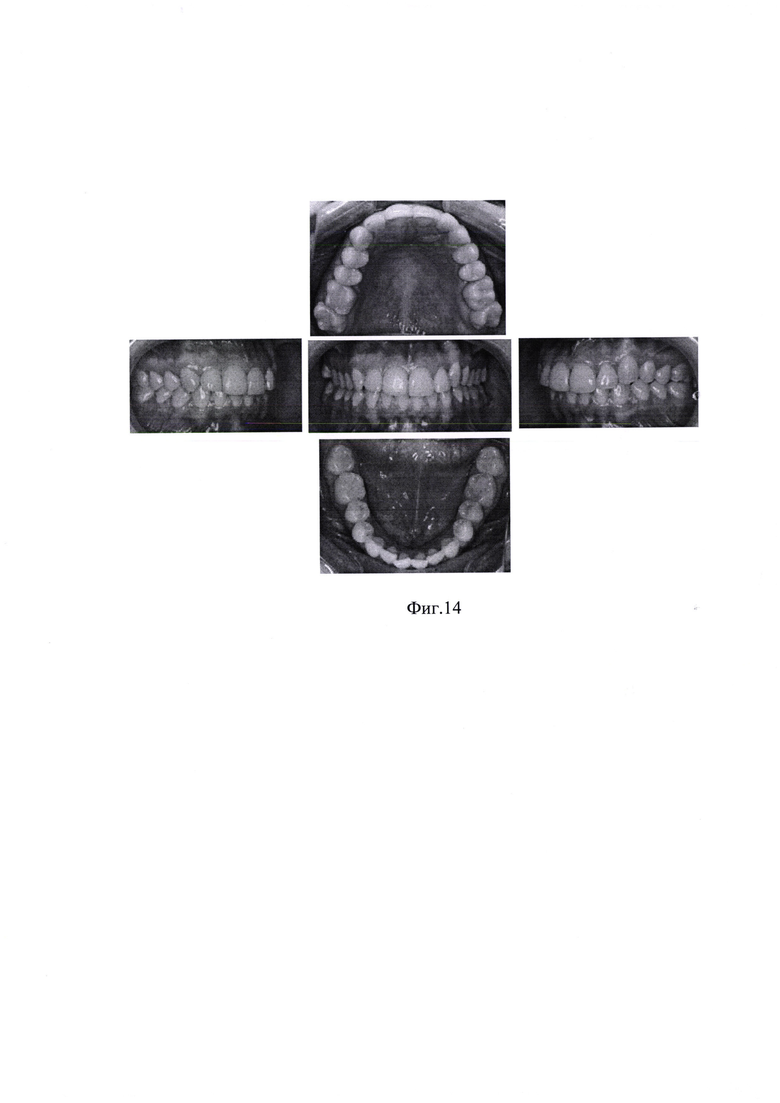
Изобретение относится к медицине, а именно к стоматологии, и может быть использовано для исследования дисфункции височно-нижнечелюстного сустава (ВНЧС) у пациентов с миогенным характером боли. У пациента по опроснику выявляют маркеры дисфункции ВНЧС суставные, мышечные, неврологические. Предлагают пациенту заполнить анкеты оценки качества жизни по опроснику SF-36. Путем физикального обследования выявляют принятые для диагностики симптомы маркеров суставных и мышечных дисфункций, определяют состояние окклюзионных контактов. Оценивают степень их влияния на формирование боли миогенного характера и выбирают с наибольшей степенью влияния. Определяют отсутствие симптома боли при движениях нижней челюсти. Проводят дополнительные исследования конусно-лучевой компьютерной томографией черепа с 3D визуализацией, а именно: проводят исследование зубов и зубных рядов, 3D-цефалометрию и скрининг-анализ ВНЧС. Способ обеспечивает оптимизацию процесса диагностики, индивидуальный подход к выбору методов и объема исследований, возможность оптимизации объема и состава методов исследования, оптимизация радиологического объема исследования, снижение лучевых и физиологических нагрузок на пациента. 14 ил., 2 пр.
Способ исследования дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли, включающий изучение жалоб, осмотр лица и полости рта пациента, сбор анамнеза, диагностику дисфункции, отличающийся тем, что в процессе сбора анамнеза путём опроса пациента выявляют наличие маркеров дисфункции височно-нижнечелюстного сустава (ВНЧС), обуславливающих миогенный характер боли, а именно: выявляют наличие маркеров суставных дисфункций ВНЧС, наличие маркеров мышечных дисфункций, наличие маркеров неврологических дисфункций ВНЧС, при этом для выявления маркеров суставных дисфункций у пациента путём опроса выявляют наличие в настоящем времени шумов или щелчков при различных движениях нижней челюсти, при открывании рта; выявляют наличие в настоящем времени ощущения невозможности движений нижней челюсти в суставе, частоту и условия, при которых возникают эти ощущения: при открывании рта, при смещении челюсти в сторону или вперёд одним движением или при двух и более движениях; для выявления маркеров мышечных дисфункций путём опроса пациента выявляют наличие в настоящем времени усталости и утомляемости в височно-нижнечелюстном суставе при жевании; наличие в настоящем времени боли в шее, затылочной, височной, околоушной областях; для выявления маркеров неврологических дисфункций путём опроса устанавливают наличие скрежетания зубов, устанавливают, находятся ли в состоянии покоя зубы в сомкнутом положении, устанавливают наличие повышенного уровня стресса на работе и/или дома, кроме того, пациент заполняет анкеты оценки качества жизни по опроснику SP-36, затем путём физикального обследования пациента выявляют оказывающие влияние на формирование боли миогенного характера симптомы маркеров суставных дисфункций, мышечных дисфункций и параметры, определяющие состояние окклюзионных контактов, и оценивают в баллах степень их влияния, при этом для выявления симптомов маркеров суставных дисфункций определяют: наличие симптома ограничения движений нижней челюсти, при этом максимальное открывание рта больше 40 мм оценивают 0 баллов, от 30 до 39 мм оценивают 1 балл, менее 30 мм оценивают 5 баллов, максимальное смещение нижней челюсти вправо более 7 мм оценивают 0 баллов, от 4 до 6 мм оценивают 1 балл, от 0 до 3 мм оценивают 5 баллов, максимальное смещение нижней челюсти влево более 7 мм оценивают 0 баллов, от 4 до 6 мм оценивают 1 балл, от 0 до 3 мм оценивают 5 баллов, максимальное протрузионное движение нижней челюсти более 7 мм оценивают 0 баллов, от 4 до 6 мм оценивают 1 балл, от 0 до 3 мм оценивают 5 баллов; выявляют и оценивают в баллах наличие симптома нарушения функции ВНЧС, а именно: открывание и закрывание рта без девиации или с девиацией менее 2 мм - 0 баллов, щелчки в одном или двух ВНЧС и/или девиация более 2 мм при открывании рта - 1 балл, блокирование при движениях нижней челюсти или подвывих - 5 баллов, выявляют и оценивают в баллах наличие симптома боли при пальпации ВНЧС, а именно: пальпация безболезненная - 0 баллов, болезненная - пальпация сбоку - 1 балл, болезненная пальпация сбоку и с дистальной стороны через наружный слуховой проход - 5 баллов, наличие симптома боли при движениях нижней челюсти, а именно: движения безболезненны - 0 баллов; боли возникают при одном движении - 1 балл, боли возникают при двух и более движениях - 5 баллов; определяют отсутствие симптома боли при движениях нижней челюсти; результаты оценки степени влияния на формирование боли миогенного характера выявленных симптомов маркеров суставных дисфункций сравнивают между собой и выбирают симптомы, оказывающие наибольшую степень влияния, результат фиксируют; затем выявляют и оценивают в баллах симптомы маркеров мышечных дисфункций, оказывающих влияние на формирование боли миогенного характера, а именно: выявляют и оценивают симптом боли при пальпации жевательных мышц, а именно: безболезненная пальпация жевательных мышц - 0 баллов, болезненность при пальпации от одной до трёх мышц - 1 балл, болезненность при пальпации четырёх и более мышц - 5 баллов; результаты оценки степени влияния на формирование боли миогенного характера выявленных симптомов мышечных дисфункций сравнивают между собой и выбирают симптомы, оказывающие наибольшую степень влияния, результат фиксируют; кроме того, путём физикального обследования пациента определяют и оценивают в баллах состояние окклюзионных контактов, при этом исследуют параметры, характеризующие состояние окклюзионных контактов, оказывающих влияние на формирование боли миогенного характера, а именно: число зубов в зубных рядах, число контактирующих зубов, находящихся в окклюзии, окклюзионную интерференцию между задней контактной позицией и центральной окклюзией, артикуляционную интерференцию, при этом степень влияния оценивают в баллах, а именно: 0 баллов - влияние отсутствует, 1 балл - влияние умеренное, 5 баллов - влияние выраженное, при этом окклюзионную интерференцию между задней контактной позицией и центральной окклюзией в случае её отсутствия или при наличии прямого симметричного скольжения из RCP в IP не более 2 мм оценивают 0 баллов; в случае одностороннего контакта в RCP и во время скольжения в IP при расстоянии скольжения менее 2 мм и/или при боковом смещении нижней челюсти менее 0,5 мм при скольжении из RCP в IP окклюзионную интерференцию между задней контактной позицией и центральной окклюзией характеризуют как умеренную интерференцию и оценивают 1 балл; при боковом смещении нижней челюсти более 0,5 мм при скольжении из RCP в IP и/или расстоянии между RCP и IP более 2 мм окклюзионную интерференцию между задней контактной позицией и центральной окклюзией характеризуют как выраженную интерференцию оценивают 5 баллов; при исследовании и оценке степени влияния на формирование боли миогенного характера артикуляционной интерференции, отсутствие преждевременных окклюзионных контактов оценивают 0 баллов; наличие единичных контактов зубов на рабочей стороне дистальнее клыков и/или односторонний контакт при протрузии оценивают 1 балл; наличие балансирующих контактов 5 баллов, результаты оценки степени влияния состояния окклюзионных контактов, оказывающих влияние на формирование боли миогенного характера, сравнивают между собой и по результатам сравнения выбирают и фиксируют параметры, характеризующие состояние окклюзионных контактов, оказывающие наибольшую степень влияния; затем проводят дополнительные исследования пациента путём выполнения конусно-лучевой компьютерной томографии (КЛКТ) черепа с 3D визуализацией, а именно: проводят исследование зубов и зубных рядов, 3D-цефалометрию и скрининг-анализ ВНЧС.
| СПОСОБ ДИАГНОСТИКИ ДИСФУНКЦИИ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА | 2006 |
|
RU2322182C2 |
| Способ комплексной диагностики окклюзии | 2018 |
|
RU2694175C1 |
| Телефонная трансляция | 1920 |
|
SU1722A1 |
| МЯГКОВА Н.В | |||
| и др | |||
| Определение выраженности мышечно-суставной дисфункции у пациентов с зубочелоюстными аномалиями методом m | |||
| Helkimo //Проблемы стоматологии | |||
| Способ восстановления спиралей из вольфрамовой проволоки для электрических ламп накаливания, наполненных газом | 1924 |
|
SU2020A1 |
| Т | |||
| Устройство для электрической сигнализации | 1918 |
|
SU16A1 |
| Переносная печь для варки пищи и отопления в окопах, походных помещениях и т.п. | 1921 |
|
SU3A1 |
| - С | |||
| Устройство для разметки подлежащих сортированию и резанию лесных материалов | 1922 |
|
SU123A1 |
Авторы
Даты
2023-05-31—Публикация
2021-12-27—Подача