Предлагаемое изобретение относится к области удовлетворения жизненных потребностей человека и может быть использовано в стоматологии для дентальной имплантологии при формировании костного ложа под дентальные имплантаты.
Использованные в тексте определения и термины:
Дентальный имплантат - изделие из биосовместимого с тканями организма материала, которое вводится в челюстную кость и служит опорой для зубного протеза [saint-dent.ru›uslugi/hirurgiya/cht].
Альвеолярный отросток - зоны костей челюстей, на которых размещаются зубы. Они состоят из костной ткани (из ее компактного и губчатого вещества). В них находятся лунки, в которых зарождаются зачатки зубов. С течением времени они растут. Развивается и костная ткань вокруг, чтобы зубам была дополнительная опора [https://fb.ru/article/222523/alveolyarnyiy-otrostok-chelyusti].
Кортикальная пластинка кости - плотная тонкая пластинка, образующая наружную часть всех костей, выполняющая механическую, защитную и другие функции [medicinekin.ru].
Остеопластические материалы - имплантируемые материалы, которые сами по себе или в комбинации с другими материалами способствуют формированию кости, обеспечивая локальную остеокондуктивную, остеоиндуктивную или остеогенную активность. Предназначены для заполнения и восстановления костных дефектов костной ткани в клинике общей и челюстно-лицевой хирургии, в хирургической стоматологии [imcon.su Компания "ИМКОН"].
Ножка - основание васкуляризованного тканевого лоскута.
Внутрикостно-поднадкостничный имплантат - имплантат, совмещающий конструктивные особенности как внутрикостного, так и поднадкостничного имплантата.
На дату подачи настоящей заявки в мире существует проблема фиксации зубных протезов в местах отсутствия зубов и недостаточного объема костной ткани челюсти.
Заявителем из исследованного уровня техники выявлены аналоги предполагаемого изобретения. При описании аналогов использована терминология их (аналогов) описаний.
Известны способы костной пластики с применением аутологичных, аллогенных, ксеногенных трансплантатов [Bieber E.J., Wood M.B. Bone reconstruction (din Plast Surgery. -1986. - Vol. 13, №94. - P. 645-655]. Сущностью является то, что реконструкция костных дефектов основывается на восстановлении кости в этой области с помощью аутологичных, аллогенных, ксеногенных трансплантатов при условии наличия адекватного сосудистого русла, позволяющего проводить их васкуляризацию. Можно использовать ножку или сосудистый костный трансплантат пациента.
Недостатком является недостаточная надежность вследствие необходимости использования остеопластического материала в виде аллогенных, ксеногенных трансплантатов, что может вызывать иммунный ответ и, как следствие, образование недостаточного объема костной ткани и непрочность образовавшейся костной структуры, что приводит к тому, что установленный в ней (рыхлой костной структуре) зубной протез не выдерживает эксплуатацию в течение приемлемой длительности, расшатывается, после чего пациенту требуется повторная стоматологическая помощь.
Известен способ направленной костной регенерации с применением барьерных мембран [Р.Г. Хафизов, Ф.А. Хафизова, И.М. Андреев. Сущностью является то, что в известном способе остеопластический материал, установленный в зонах недостаточного объема костной ткани сверху покрывается барьерной мембраной, которая ограничивает рост эпителия и соединительной ткани, что способствует полноценному остеогенезу.
Недостатком известного способа является низкая технологичность вследствие того, что специалист выбирает нужный объём костной стружки без учёта требуемого объёма стружки для наращивания необходимого и достаточного для данного пациента объёма костной ткани, вследствие чего часты нарушения такого рода, как либо объём стружки излишний, тогда нарощенная кость становится рыхлой, либо, в случае если костной стружки мало, то объёма наращенной кости становится мало, что приводит к необходимости посторного вмешательства для дополнительного наращивания костной ткани, что является не технологичным и приводит к затягиванию процесса имплантации в целом.
Известен источник «Направленная тканевая регенерация в стоматологии». Российский вестник дентальной имплантологии. - 2007/2008. - №1/4(1) (17/20). - С. 22-30]. Сущностью является то, что остеопластический материал, установленный в зонах недостаточного объёма костной ткани, сверху покрывается разными видами барьерных мембран, которые ограничивают рост эпителия и соединительной ткани, что способствует полноценному остеогенезу.
Недостатком известного способа является низкая технологичность вследствие того, что специалист выбирает объём костной стружки без учёта требуемого объёма стружки для наращивания объёма костной ткани. При этом в случае излишнего объёма стружки нарощенная кость становится рыхлой, а случае в случае недостаточного объёма необходимо повторное вмешательство для дополнительного наращивания костной ткани, что является не технологичным и приводит к затягиванию процесса имплантации в целом.
Известен эндоосально-субпериостальный имплантат («Дентальная имплантация. Критерии успеха». А.И. Жусев, А.Ю. Ремов. Центр дентальной имплантации. - М., 2004. - С. 215-216), сущностью является то, что в зоны дефицита костной ткани устанавливается имплантат, выполненный в виде согнутой под близким к 100° углом перфорированной пластины с образованием двух накостных крыльев, отличающихся длиной скатов. От сгиба накостной пластины и заодно с ним отходит вертикальная пластина с 2-3 перфорационными отверстиями. Длина пластины, как минимум, в 2 раза меньше длины скатов накостных крыльев.
Недостатком известного технического решения является сложность выполнения операции по установке имплантата в результате наличия накостных крыльев значительной площади. Эти крылья способствуют появлению ишемии, а при ушивании раны - создают помехи к эффективному наращиванию костной ткани. Кроме того, имплантат стабилизируют винтами, которые вкручивают в перфорационные отверстия, расположенные по скатам накостных крыльев. Такая подготовка к стабилизации и выполнение стабилизации имплантата существенно продлевают продолжительность операции, увеличивает её травматичность, при одновременном снижении в целом технологичность известного способа. Через некоторое время после установки имплантата в процессе его эксплуатации под воздействием функциональных динамических нагрузок, например - сопровождающих прожёвывание пищи, винты могут мигрировать, что приводит к дестабилизации протезно-имплантатной системы, после чего пациенту требуется повторная помощь стоматолога.
Известно изобретение по патенту RU №2094026 «Поднадкостничный зубной имплантат». Сущностью является поднадкостничный зубной имплантат, выполненный в виде изогнутого каркаса для зубного протеза, отличается тем, что каркас имплантата, изготовленный из материала с памятью формы, снабжен фиксирующими ножками, заостренные концевые части которых изогнуты вовнутрь и навстречу друг другу, при этом в верхней части каркаса выполнено сквозное резьбовое отверстие под опорный штифт для зубного протеза, устанавливаемый с возможностью ввинчивания в кость альвеолярного отростка челюсти.
Недостатком известного технического решения является сложность выполнения операции по установке имплантата в результате наличия значительной площади контакта накостного каркаса имплантата с мягкими тканями и костью челюсти. Такой контакт способствует появлению ишемии, что снижает качество имплантации в целом. Одинаковость длины скатов накостного каркаса имплантата не соответствует анатомическим особенностям альвеолярного отростка в связи с меньшими размерами нёбного ската. Это затрудняет адаптацию конструкции к пациенту при пользовании имплантатом. Кроме того, недостаточное для надежной эксплуатации имплантата длительное время внедрения опорного штифта в губчатую кость ослабляет устойчивость имплантата к функциональным нагрузкам, например - возникающим при приёме пищи, что приводит к дестабилизации протезно-имплантатной системы, после чего пациенту требуется повторная помощь стоматолога.
Известна полезная модель по патенту RU 48755 «Внутрикостно-поднадкостничный имплантат». Сущностью является внутрикостно-поднадкостничный имплантат, состоящий из опорной пластины с фиксирующими элементами и коническими головками, выполненный из сплава с термомеханической памятью, отличается тем, что первый фиксирующий элемент - поднадкостничный, образован двумя ножками, находящимися в дистальной части пластины, расположенными последовательно друг за другом, отходящими от нее в обе стороны под углом 90° к вертикальной плоскости опорной пластины, изогнутыми с возможностью закрепления за гребень альвеолярного отростка, а два внутрикостных фиксирующих элемента отходят вертикально вниз от опорной пластины: один из них находится в проксимальной части пластины и выполнен в виде трапециевидного выступа, направленного вниз меньшим основанием, разрезан посередине путем вертикальной прорези, направленной от нижнего края вверх до опорной пластины, с образованием двух лепестков, расходящихся в противоположные стороны от вертикальной продольной плоскости опорной пластины, второй расположен в дистальной части пластины перед поднадкостничным фиксирующим элементом, имеет вид незамкнутого кольца, причем нижняя часть кольца отогнута под углом 15-20° от вертикальной продольной плоскости опорной пластины имплантата, конические головки расположены над внутрикостными фиксирующими элементами, опорную пластину между внутрикостными фиксирующими элементами моделируют по дуге участка челюсти в месте установки имплантата.
Недостатком известного технического решения является недостаточная надежность имплантата в эксплуатации, а именно - при односторонней фиксации имплантата с помощью накостных элементов в виде ножек, при вертикальных нагрузках, например - сопровождающих разжевывание пищи, нередко наблюдается смещение, повреждение в виде вывиха (смещения) имплантата из альвеолярного отростка при наличии дефекта кости челюсти - в виде его внутрикостной части со сниженной высотой. Кроме того, снижается эстетический вид пациента вследствие того, что располагающиеся внахлест над гребнем альвеолярного отростка и находящиеся под углом 90° накостные ножки увеличивают контурирование конструкции над костью и ухудшают прилегание слизисто-надкостничного лоскута при ушивании, вследствие чего образуется гематома, нуждающаяся в продолжении лечения и продлевающая процесс выздоровления пациента. К тому же, сниженная по высоте внутрикостная часть имплантата имеет лишь один фиксирующий элемент в виде двух оппозитно расходящихся во фронтальной плоскости ножек и не обеспечивает устойчивость имплантата к воздействию динамических жевательных нагрузок. Неустойчивость имплантата приводит к дестабилизации протезно-имплантатной системы, после чего пациенту требуется повторная помощь стоматолога.
Наиболее близким аналогом, выбранном в качестве прототипа, является способ с установкой промежуточных имплантатов в расщепленное пространство для формирования костного ложа под постоянные имплантаты [E. Anitua. Two-stage split-crest technique with ultrasonic bone surgery for controlled ridge expansion: a novel modified technique (Letters to the Editor 2011, p. 708-710). Двухэтапная методика расщепления гребня с ультразвуковой костной хирургией для контролируемого расширения гребня: новая модифицированная методика]. Сущностью является то, что для достижения контролируемого и прогрессирующего расширения костного гребня процедура проводится в 2 отдельных этапа. На первом этапе расширения устанавливаются переходные имплантаты, которые на втором заменяются имплантатами большего диаметра, способствующими естественному росту кости. Разделив процедуру расширения кости на 2 последовательных этапа, объем кости, полученный во время первого вмешательства, может быть постепенно увеличен с помощью второй процедуры.
Недостатками прототипа является:
- недостаточная надежность эксплуатации зубных протезов;
- невозможность эксплуатации при атрофированном альвеолярном отростке, поскольку даже для самого минимального диаметра стандартного имплантата 3,0 мм в зоне имплантации необходимо иметь ширину кости около 6,0 мм;
- низкая технологичность способа по установке имплантатов, проходящего в 2 этапа, требующего наличия особо высокой квалификации исполнителя;
- меньший комфорт для пациента из-за более длительного времени установки имплантата;
- недостаточное качество имплантации (пониженная приживляемость) из-за отсутствия пористости и памяти формы материала, а также конструктивного исполнения формы.
Техническим результатом заявленного технического решения является расширение арсенала средств указанного назначения путем создания дентального пористо-надкостничного имплантата и способа его использования, при этом по сравнению с прототипом достигается:
- повышение надежности эксплуатации зубных протезов;
- возможность эксплуатации при атрофированном альвеолярном отростке;
- высокая технологичность заявленного технического решения, достигаемая за счёт простоты выполнения операции по установке имплантата, выполняемая в один этап;
- повышение комфорта для пациента за счёт минимального времени для установки имплантата;
- повышение качества имплантатации за счет пористости и памяти формы материала, а также заявленного конструктивного исполнения формы.
Сущностью заявленного технического решения является дентальный пористый внутрикостно-поднадкостничный имплантат, состоящий из основы имплантата, изготовленной из пористого материала, при этом в основе имплантата выполнено несквозное отверстие с резьбой, расположенное в направлении сверху вниз, при этом размер несквозного отверстия с резьбой соответствует размеру винта зубного протеза, мембраны, изготовленной из пористого материала с памятью формы, при этом в мембране выполнено сквозное отверстие, размер которого соответствует размеру несквозного отверстия с резьбой, при этом по углам мембраны выполнены крючки для фиксации за кость альвеолярного отростка, при этом несквозное отверстие с резьбой основы имплантата и сквозное отверстие мембраны совмещены, при этом основа имплантата выполнена индивидуально по размеру дефекта пациента, с возможностью погружения внутренней части основы имплантата в искусственно созданное ложе в кости альвеолярного отростка верхней челюсти, при этом мембрана выполнена индивидуально по размеру дефекта, зависящего от формы и размера основы имплантата, при этом мембрана расположена сверху основы имплантата и жестко соединена с ней. Способ использования дентального пористого внутрикостно-надкостничного имплантата по п. 1, заключающийся в том, что проводят три этапа: на 1 этапе дооперационном: у пациента производят диагностику кости челюсти с дефектом, при этом получают объёмное изображение конфигурации дефекта альвеолярного отростка кости челюсти с индивидуальными параметрами места дефицита костной ткани, далее изготавливают имплантат по п. 1, соответствующий по форме и размеру конфигурации дефекта альвеолярного отростка кости челюсти; на 2 этапе операционном: проводят операцию установки готового имплантата, для чего выполняют разрез, отслойку и откидывание слизисто-надкостничного лоскута, расщепляют костную ткань челюсти, при этом создают искусственное костное ложе, соответствующее по форме и размеру конфигурации имплантата, устанавливают имплантат в искусственное костное ложе, для чего основу имплантата погружают в внутреннюю часть челюстной кости, а мембрану фиксируют поднадкостнично в альвеолярном отростке челюсти за счет памяти формы мембраны и крючков, расположенных по углам мембраны, далее рану ушивают и проводят послеоперационное медикаментозное противовоспалительное лечение; на 3 этапе протезирования: после полной остеоинтеграции имплантата по п. 1 проводят протезирование, для чего снимают слепок с челюсти пациента, затем изготавливают и устанавливают зубной протез с фиксацией в несквозном отверстии с резьбой основы имплантата и совмещенным с ним сквозным отверстием мембраны.
Заявленное техническое решение иллюстрируется Фиг. 1 - Фиг. 4.
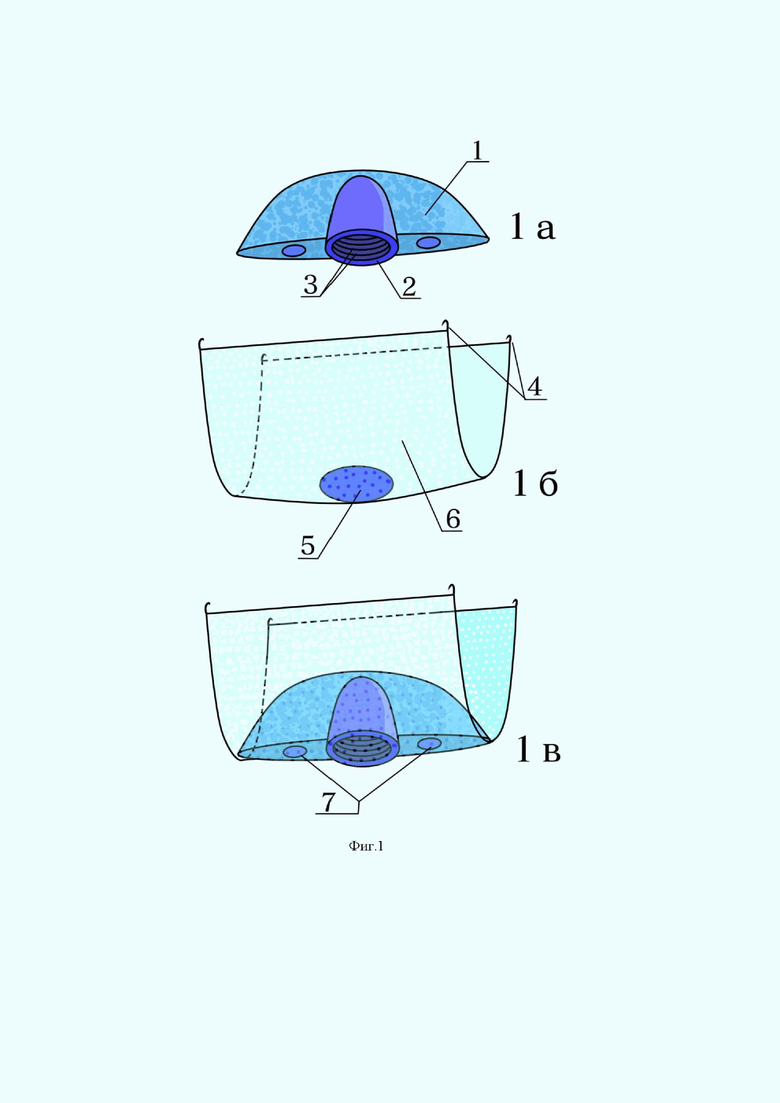
На Фиг. 1 представлен заявленный имплантат:
1а - представлена основа имплантата с «памятью формы», например, из сплава нитрида титана TiN, выполненного из пористого материала,
1б - представлена мембрана, полученная путем сверления и деформации заготовки из сплава с «памятью формы», например, из сплава нитрида титана TiNi, по углам которой выполнены крючки,
1в - представлен заявленный имплантат в сборе.
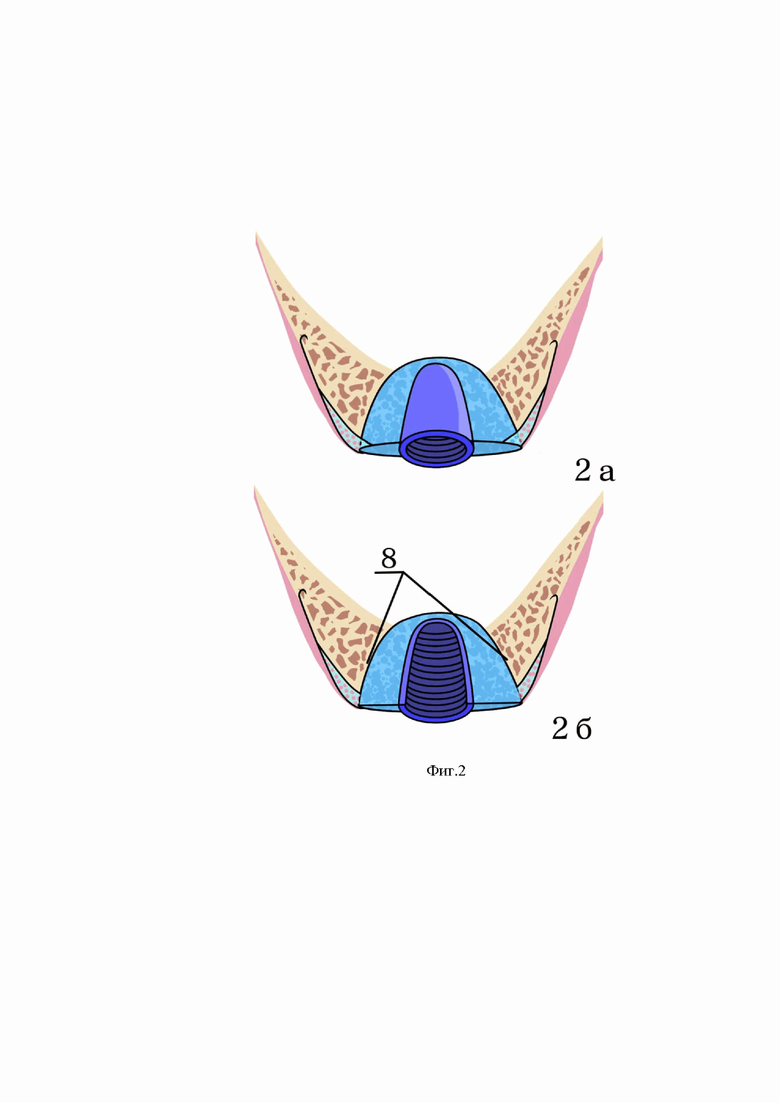
На Фиг. 2 представлен заявленный имплантат в сборе, установленный пациенту:
2а - представлен заявленный имплантат, установленный в искусственно созданное ложе кости челюсти,
2б - представлено поперечное сечение расщепленного альвеолярного отростка кости челюсти с установленным заявленным имплантатом.
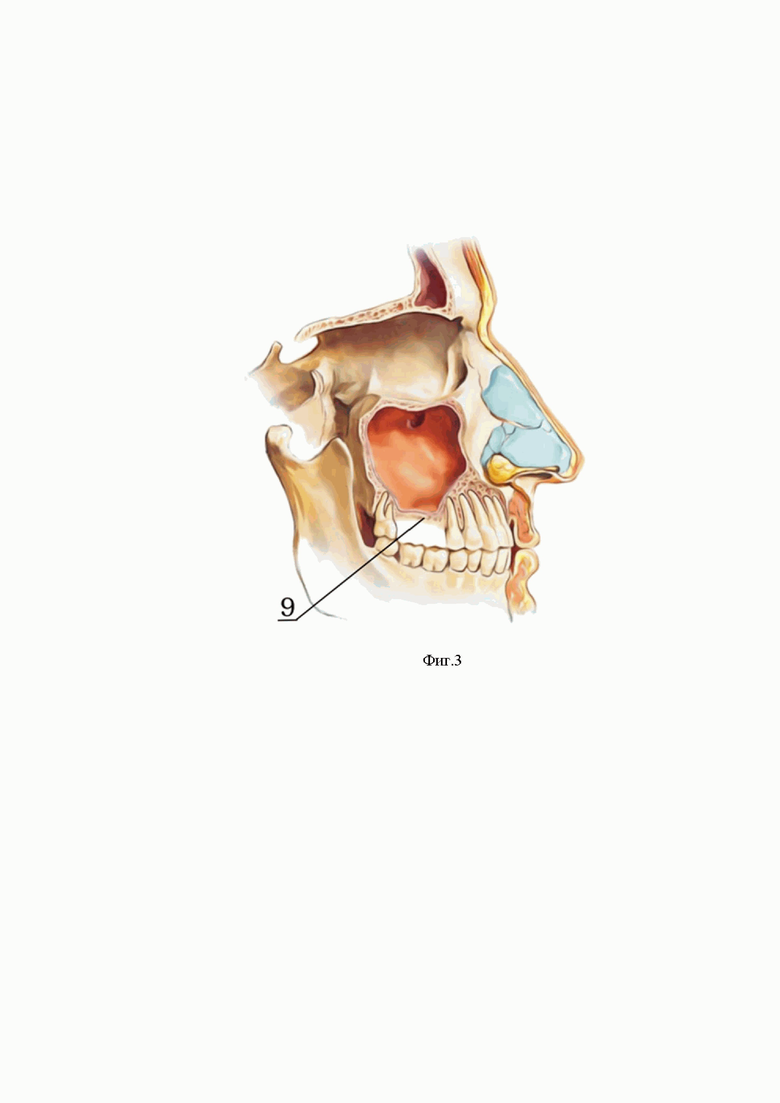
На Фиг. 3 представлена кость альвеолярного отростка кости верхней челюсти с дефектным (узким) участком, где невозможна установка зубного протеза, на дату представления заявленных материалов, вместо выпавшего естественного зуба.
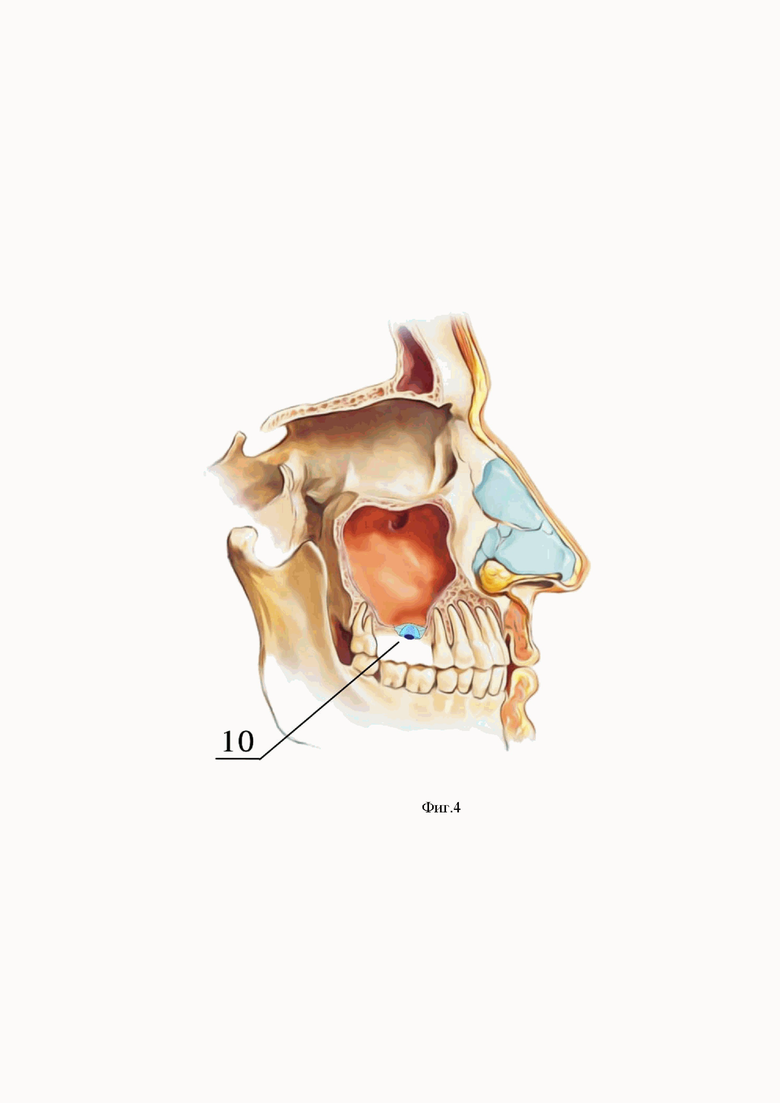
На Фиг. 4 представлена часть альвеолярного отростка кости верхней челюсти с дефектным участком после установления заявленного имплантата.
Позиции на Фиг. 1 - Фиг. 4 обозначают:
1 - основа имплантата (далее - основа);
2 - несквозное отверстие;
3 - резьба несквозного отверстия;
4 - крючки мембраны;
5 - сквозное отверстие;
6 - мембрана;
7 - точки контактной сварки основы имплантата и мембраны;
8 - искусственно созданное костное ложе альвеолярного отростка верхней челюсти;
9 - дефектный участок кости верхней челюсти, подготавливаемый для установки зубного протеза;
10 - заявленный дентальный пористый внутрикостно-поднадкостничный имплантат (далее - имплантат).
Далее заявителем приведено описание заявленного технического решения.
Технический результат достигают тем, что изготавливают и используют заявленный дентальный пористый внутрикостно-поднадкостничный имплантат, выполненный из материала с памятью формы, например, из никелида титана TiNi.
Заявленный имплантат состоит из:
- основы имплантата 1, изготовленной из пористого материала для обеспечения возможности пропитывания стволовыми клетками или активными веществами, стимулирующими остеогенез, при этом в основе 1 выполнено несквозное отверстие 2 с резьбой 3, расположенное в направлении сверху вниз, при этом размер несквозного отверстия 2 с резьбой 3 соответствует размеру винта зубного протеза,
- мембраны 6, изготовленной из пористого материала с памятью формы, при этом в мембране 6 выполнено сквозное отверстие 5, при этом размер сквозного отверстия 5 соответствует размеру несквозного отверстия 2 с резьбой 3, по углам выполнены крючки 4 для фиксации за кость альвеолярного отростка, направленные внутрь.
При этом несквозное отверстие 2 с резьбой 3 основы 1 и сквозное отверстие 5 мембраны 6 совмещены.
Основа 1 выполнена индивидуально по размеру дефекта пациента, например, в разрезе основа 1 может имеет вид трапеции, конуса, Т-образный, Г-образный, неправильной формы и др. При этом основа 1 выполнена с возможностью погружения ее в искусственно созданное ложе 8 в кости альвеолярного отростка верхней челюсти.
Мембрана 6 выполнена индивидуально по размеру дефекта, зависящего от формы и размера основы 1.
Мембрана 6 расположена сверху основы 1 и жестко соединена с ней, например, методом контактной сварки.
В качестве пористого материала используют, например, никелид титана TiNi в виде, например, пористого блока.
В качестве материала с памятью формы используют, например, никелид титана TiNi в виде, например, пористой мембраны.
Для обеспечения возможности реализации заявленного технического решения требуется изготовление индивидуального имплантата под параметры челюсти пациента.
Заявленный дентальный пористый внутрикостно-поднадкостничный имплантат изготавливают следующим образом.
Сначала у пациента производят диагностику кости челюсти и получают объёмное изображение конфигурации дефектного участка кости челюсти с индивидуальными параметрами места дефицита костной ткани.
По результатам диагностики определяют форму и размер имплантата.
Далее из пористого материала, например, никелида титана TiNi, изготавливают основу имплантата 1 определенных при диагностике формы и размера, путем механической обработки пористого блока никелида титана TiNi, например, на фрезерном станке.
Далее в основе 1 выполняют несквозное отверстие 2 с резьбой 3 для обеспечения возможности установки и фиксации зубного протеза.
Далее из материала с памятью формы, например, никелида титана TiNi, изготавливают мембрану 6 с крючками 4, соответствующую по форме и размеру основе 1, путем механической обработки, например, на фрезерном станке.
Далее в мембране 6 выполняют сквозное отверстие 5, соответствующее размеру несквозного отверстия 2 в основе 1, с возможностью установки и фиксации зубного протеза.
Далее соединяют основу 1 с мембраной 6, при этом совмещают сквозное отверстия 5 мембраны 6 и несквозное отверстие 2 с резьбой 3 основы 1, после чего мембрану 6 и основу 1 фиксируют между собой, например, методом точечной контактной сварки, в нескольких точках соединения основы 1 и мембраны 7.
Получают заявленный дентальный пористый внутрикостно-поднадкостничный имплантат 10.
Далее заявителем приведен заявленный способ использования заявленного дентального пористо-надкостничного имплантата.
Заявленный способ использования имплантата (установки) состоит из следующей последовательности действий, и проводится в три этапа.
1 этап дооперационный.
Сначала у пациента производят диагностику кости челюсти с дефектом, например, с использованием компьютерной томографии, при этом получают объёмное изображение конфигурации дефекта альвеолярного отростка кости 9 челюсти с индивидуальными параметрами места дефицита костной ткани.
Далее описанным выше способом изготавливают заявленный имплантат, соответствующий по форме и размеру конфигурации дефекта альвеолярного отростка кости 9 челюсти.
2 этап операционный.
Далее проводят операцию установки готового имплантата, для чего:
- выполняют разрез, отслойку и откидывание слизисто-надкостничного лоскута, расщепляют костную ткань челюсти, при этом создают искусственное костное ложе 8, соответствующее по форме и размеру конфигурации имплантата,
- устанавливают имплантат 10 в искусственное костное ложе 8, для чего основу имплантата 1 погружают в внутреннюю часть челюстной кости, а мембрану 6 фиксируют поднадкостнично в альвеолярном отростке челюсти за счет памяти формы мембраны 6 и крючков 4, расположенных по углам мембраны.
Далее рану ушивают, например, нитью Викрил 5.0.
Далее проводят послеоперационное медикаментозное противовоспалительное лечение стандартными методами, например, курс антибиотиков и противовоспалительных препаратов.
3 этап протезирования.
После полной остеоинтеграции заявленного имплантата 10, например, через 6 -7 месяцев, проводят протезирование, для чего снимают слепок с челюсти пациента, затем изготавливают и устанавливают зубной протез с фиксацией в несквозном отверстии с резьбой основы имплантата 2 и совмещенным с ним сквозным отверстием мембраны 5.
Далее заявителем приведены примеры осуществления заявленного технического решения.
Пример 1. Использование заявленного дентального пористо-надкостничного имплантата по заявленному способу, при этом основа имплантата имеет в разрезе форму трапеции.
Пациент Д., 45 лет, отсутствует зуб 2.6 челюсти.
В соответствии с заявленным техническим решением у пациента произвели диагностику кости челюсти с дефектом - атрофированным альвеолярным отростком, например, с использованием компьютерной томографии, при этом получили объёмное изображение конфигурации дефектного участка альвеолярного отростка кости челюсти с индивидуальными параметрами места дефицита костной ткани. Полученная конфигурация имеет в разрезе форму трапеции со следующими размерами: длина 7 мм, ширина 9 мм, ширина внутренней части основы 6 мм, высота 10 мм.
Далее описанным выше способом изготовили заявленный имплантат, соответствующий по форме и размеру описанной выше конфигурации дефектного участка альвеолярного отростка кости челюсти - в разрезе в форме трапеции со следующими размерами: длина 7 мм, ширина 9 мм, ширина внутренней части основы 6 мм, высота 10 мм.
2 этап: операционный.
Далее провели операцию установки готового имплантата, для чего:
- выполнили разрез, отслойку и откидывание слизисто-надкостничного лоскута, расщепили костную ткань челюсти, при этом создали искусственно созданное ложе, соответствующее по форме и размеру конфигурации имплантата - в разрезе в форме трапеции со следующими размерами: длина 7 мм, ширина 9 мм, ширина внутренней части основы 6 мм, высота 10 мм,
- установили имплантат в искусственно созданное ложе, для чего основу имплантата погрузили в внутреннюю часть челюстной кости, а мембрану зафиксировали поднадкостнично в альвеолярном отростке челюсти за счет памяти формы мембраны.
Далее рану ушили, например, нитью Викрил 5.0.
Далее провели послеоперационное медикаментозное противовоспалительное лечение - провели курс антибиотиков и противовоспалительных препаратов - Амоксиклав по 625 мг 2 раза в день 7 дней и Найз по 100 мг 2 раза в день 5 дней.
3 этап: протезирование.
После полной остеоинтеграции заявленного имплантата через 6 месяцев провели протезирование, для чего сняли слепок с челюсти пациента, затем изготовили и установили зубной протез с фиксацией в резьбу несквозного отверстия основы имплантата и совмещенного с ним сквозного отверстия мембраны.
В результате восстановлена жевательная эффективность челюсти пациента и достигнут удовлетворительный эстетический вид пациента.
Пример 2. Использование заявленного дентального пористо-надкостничного имплантата по заявленному способу, при этом основа имплантата имеет в разрезе форму конуса.
Пациент В., 52 лет, отсутствует зуб 1.7 челюсти.
Провели последовательность действий по Примеру 1, отличающуюся тем, что полученная конфигурация дефектного участка атрофированного альвеолярного отростка кости челюсти, а также форма заявленного имплантата и форма расщелины имеют форму конуса со следующими размерами: длина 8 мм, ширина 7 мм, ширина внутренней части основы 5 мм, высота 9 мм.
После полной остеоинтеграции заявленного имплантата через 7 месяцев провели протезирование, для чего сняли слепок с челюсти пациента, затем изготовили и установили зубной протез с фиксацией в резьбу несквозного отверстия основы имплантата и совмещенного с ним сквозного отверстия мембраны.
В результате восстановлена жевательная эффективность челюсти пациента и достигнут удовлетворительный эстетический вид пациента.
Пример 3. Использование заявленного дентального пористо-надкостничного имплантата по заявленному способу, при этом основа имплантата имеет в разрезе Т-образную форму.
Пациент А., 48 лет, отсутствует зуб 1.5. челюсти.
Провели последовательность действий по Примеру 1, отличающуюся тем, что полученная конфигурация дефектного участка атрофированного альвеолярного отростка кости челюсти, а также форма заявленного имплантата и форма расщелины имеют Т-образную форму со следующими размерами: длина 7 мм, ширина 7 мм, ширина внутренней части основы 3 мм, высота 10 мм.
После полной остеоинтеграции заявленного имплантата через 7 месяцев провели протезирование, для чего сняли слепок с челюсти пациента, затем изготовили и установили зубной протез с фиксацией в резьбу несквозного отверстия основы имплантата и совмещенного с ним сквозного отверстия мембраны.
В результате восстановлена жевательная эффективность челюсти пациента и достигнут удовлетворительный эстетический вид пациента.
Пример 4. Использование заявленного дентального пористо-надкостничного имплантата по заявленному способу, при этом основа имплантата имеет в разрезе Г-образную форму.
Пациент Н., 60 лет, отсутствует зуб 1.6. челюсти.
Провели последовательность действий по Примеру 1, отличающуюся тем, что полученная конфигурация дефектного участка атрофированного альвеолярного отростка кости челюсти, а также форма заявленного имплантата и форма расщелины имеют Г-образную форму со следующими размерами: длина 9 мм, ширина 8 мм, ширина внутренней части основы 4 мм, высота 10 мм.
После полной остеоинтеграции заявленного имплантата через 7 месяцев провели протезирование, для чего сняли слепок с челюсти пациента, затем изготовили и установили зубной протез с фиксацией в резьбу несквозного отверстия основы имплантата и совмещенного с ним сквозного отверстия мембраны.
В результате восстановлена жевательная эффективность челюсти пациента и достигнут удовлетворительный эстетический вид пациента.
Пример 5. Использование заявленного дентального пористо-надкостничного имплантата по заявленному способу, при этом основа имплантата имеет в разрезе неправильную форму.
Пациент Н., 55 лет, отсутствует зуб 2.5. челюсти.
Провели последовательность действий по Примеру 1, отличающуюся тем, что полученная конфигурация дефектного участка атрофированного альвеолярного отростка кости челюсти, а также форма заявленного имплантата и форма расщелины имеют неправильную форму со следующими размерами: длина 7 мм, ширина 7 мм, ширина внутренней части основы 6 мм, высота 8 мм.
После полной остеоинтеграции заявленного имплантата через 6 месяцев провели протезирование, для чего сняли слепок с челюсти пациента, затем изготовили и установили зубной протез с фиксацией в резьбу несквозного отверстия основы имплантата и совмещенного с ним сквозного отверстия мембраны.
В результате восстановлена жевательная эффективность челюсти пациента и достигнут удовлетворительный эстетический вид пациента.
В результате описанного выше можно сделать вывод, что заявителем достигнут заявленный технический результат, а именно - расширен арсенал средств указанного назначения путем создания дентального пористо-надкостничного имплантата и способа его использования, при этом по сравнению с прототипом достигнуто:
- повышение надежности эксплуатации зубного протеза, так как зубной протез зафиксирован на заявленном имплантате в отличие от аналогов, где зубной протез фиксируют в костной ткани челюсти,
- достигнута возможность эксплуатации зубного протеза при атрофированном альвеолярном отростке;
- достигнута высокая технологичность заявленного технического решения, достигаемая за счёт простоты выполнения операции по установке имплантата;
- достигнуто повышение качества имплантата за счет пористости и памяти формы материала, а также заявленного конструктивного исполнения формы.
При этом достигнут удовлетворительный эстетический вид пациента.
Заявленное техническое решение удовлетворяет условию патентоспособности «новизна», предъявляемому к изобретениям, так как при определении уровня техники не обнаружено средство, которому присущи признаки, идентичные (то есть совпадающие последовательностью выполняемых операций и конструктивной особенности устройства) перечисленным в независимых пунктах формуле изобретения, включая характеристику назначения.
Заявленное техническое решение удовлетворяет условию патентоспособности «изобретательский уровень», так как является неочевидным для специалистов в области стоматологии.
Заявленное техническое решение удовлетворяет условию патентоспособности «промышленная применимость», так как заявленное техническое решение прошло апробирование в условиях кафедры стоматологии и имплантологии Казанского (Приволжского) федерального университета.
| название | год | авторы | номер документа |
|---|---|---|---|
| Однофазный геростоматологический имплантат с памятью формы | 2022 |
|
RU2799130C1 |
| СПОСОБ ВНУТРИСИНУСОВОЙ ИМПЛАНТАЦИИ ДЛЯ УСТРАНЕНИЯ АДЕНТИИ ВЕРХНЕЙ ЧЕЛЮСТИ | 2018 |
|
RU2683558C1 |
| ДЕНТАЛЬНЫЙ ВНУТРИКОСТНО-ПОДНАДКОСТНИЧНЫЙ ИМПЛАНТАТ И СПОСОБ ЕГО УСТАНОВКИ | 2013 |
|
RU2529472C2 |
| ВНУТРИКОСТНО-ПОДНАДКОСТНИЧНЫЙ ИМПЛАНТАТ ТЮНИНА И СПОСОБ ПРОТЕЗИРОВАНИЯ НА ЕГО ОСНОВЕ | 2008 |
|
RU2401651C2 |
| Двухфазный геростоматологический имплантат с памятью формы | 2022 |
|
RU2798697C1 |
| СПОСОБ КОСТНОЙ ПЛАСТИКИ ПРИ АТРОФИИ АЛЬВЕОЛЯРНОЙ КОСТНОЙ ТКАНИ ЧЕЛЮСТЕЙ | 2013 |
|
RU2535913C1 |
| Устройство для временного зубного протезирования пациента на период направленной костной регенерации челюстей | 2021 |
|
RU2748200C1 |
| СПОСОБ СИНУСЛИФТИНГА ПРИ ДЕНТАЛЬНОЙ ЭНДООССАЛЬНОЙ ИМПЛАНТАЦИИ | 2003 |
|
RU2228722C1 |
| СПОСОБ ИЗГОТОВЛЕНИЯ ИНДИВИДУАЛЬНОГО ЧЕЛЮСТНО-ЛИЦЕВОГО ИМПЛАНТАТА | 2022 |
|
RU2789580C1 |
| СПОСОБ ДЕНТАЛЬНОЙ ИМПЛАНТАЦИИ | 2009 |
|
RU2416376C2 |
Изобретение относится к области медицины, а именно к стоматологии, и предназначено для использования при проведении дентальной имплантации. При осуществлении имплантации используют дентальный пористый внутрикостно-надкостничный имплантат, состоящий из основы, изготовленной из пористого материала, в которой выполнено несквозное отверстие с резьбой, расположенное в направлении сверху вниз, соответствующего размеру винта зубного протеза, мембраны, изготовленной из пористого материала с памятью формы, выполненным с сквозным отверстием, размер которого соответствует размеру несквозного отверстия с резьбой. При этом по углам мембраны выполнены крючки для фиксации за кость альвеолярного отростка, несквозное отверстие с резьбой основы имплантата и сквозное отверстие мембраны совмещены, а основа имплантата выполнена индивидуально по размеру дефекта пациента, с возможностью погружения внутренней части основы имплантата в искусственно созданное ложе в кости альвеолярного отростка верхней челюсти. При этом мембрана выполнена индивидуально по размеру дефекта, зависящего от формы и размера основы имплантата. При этом мембрана расположена сверху основы имплантата и жестко соединена с ней. Дентальную имплантацию проводят три этапа: на 1 этапе дооперационном - у пациента производят диагностику кости челюсти с дефектом, при этом получают объёмное изображение конфигурации дефекта альвеолярного отростка кости челюсти с индивидуальными параметрами места дефицита костной ткани, далее изготавливают дентальный имплантат, соответствующий по форме и размеру конфигурации дефекта альвеолярного отростка кости челюсти. На 2 этапе - операционном - проводят операцию установки готового имплантата, для чего выполняют разрез, отслойку и откидывание слизисто-надкостничного лоскута, расщепляют костную ткань челюсти, при этом создают искусственное костное ложе, соответствующее по форме и размеру конфигурации имплантата, устанавливают имплантат в искусственное костное ложе, для чего основу имплантата погружают в внутреннюю часть челюстной кости, а мембрану фиксируют поднадкостнично в альвеолярном отростке челюсти за счет памяти формы мембраны и крючков, расположенных по углам мембраны, далее рану ушивают и проводят послеоперационное медикаментозное противовоспалительное лечение. На 3 этапе - протезирования - после полной остеоинтеграции дентального имплантата проводят протезирование, для чего снимают слепок с челюсти пациента, затем изготавливают и устанавливают зубной протез с фиксацией в несквозном отверстии с резьбой основы имплантата и совмещенным с ним сквозным отверстием мембраны. Способ, за счет материала, используемого при изготовлении имплантата и его конструктивных особенностей, позволяет повысить качество имплантатации и надежность эксплуатации зубных протезов при атрофированном альвеолярном отростке. 4 ил., 5 пр.
Способ использования дентального пористого внутрикостно-надкостничного имплантата, состоящего из основы, изготовленной из пористого материала, в которой выполнено несквозное отверстие с резьбой, расположенное в направлении сверху вниз, соответствующего размеру винта зубного протеза, мембраны, изготовленной из пористого материала с памятью формы, выполненным со сквозным отверстием, размер которого соответствует размеру несквозного отверстия с резьбой, при этом по углам мембраны выполнены крючки для фиксации за кость альвеолярного отростка, несквозное отверстие с резьбой основы имплантата и сквозное отверстие мембраны совмещены, а основа имплантата выполнена индивидуально по размеру дефекта пациента, с возможностью погружения внутренней части основы имплантата в искусственно созданное ложе в кости альвеолярного отростка верхней челюсти, при этом мембрана выполнена индивидуально по размеру дефекта, зависящего от формы и размера основы имплантата, при этом мембрана расположена сверху основы имплантата и жестко соединена с ней, заключающийся в том, что проводят три этапа: на 1 этапе дооперационном - у пациента производят диагностику кости челюсти с дефектом, при этом получают объёмное изображение конфигурации дефекта альвеолярного отростка кости челюсти с индивидуальными параметрами места дефицита костной ткани, далее изготавливают дентальный имплантат, соответствующий по форме и размеру конфигурации дефекта альвеолярного отростка кости челюсти; на 2 этапе - операционном - проводят операцию установки готового имплантата, для чего выполняют разрез, отслойку и откидывание слизисто-надкостничного лоскута, расщепляют костную ткань челюсти, при этом создают искусственное костное ложе, соответствующее по форме и размеру конфигурации имплантата, устанавливают имплантат в искусственное костное ложе, для чего основу имплантата погружают во внутреннюю часть челюстной кости, а мембрану фиксируют поднадкостнично в альвеолярном отростке челюсти за счет памяти формы мембраны и крючков, расположенных по углам мембраны, далее рану ушивают и проводят послеоперационное медикаментозное противовоспалительное лечение; на 3 этапе - протезирования - после полной остеоинтеграции дентального имплантата проводят протезирование, для чего снимают слепок с челюсти пациента, затем изготавливают и устанавливают зубной протез с фиксацией в несквозном отверстии с резьбой основы имплантата и совмещенным с ним сквозным отверстием мембраны.
| US 2003232308 A1, 18.12.2003 | |||
| ПОДНАДКОСТНИЧНЫЙ ЗУБНОЙ ИМПЛАНТАТ | 1993 |
|
RU2094026C1 |
| US 5433607 A, 18.07.1995 | |||
| US 2003118968 A1, 26.06.2003 | |||
| US 5052930 A, 01.10.1991 | |||
| US 2014248583 A1, 04.09.2014 | |||
| WO 2006051401 A2, 18.05.2006 | |||
| WO 2006051401 A2, 18.05.2006. | |||
Авторы
Даты
2023-06-01—Публикация
2022-12-07—Подача