Изобретение относится к медицине, а именно к клеточной трансплантологии и регенеративной медицине, может быть использовано для изготовления тканевых эквивалентов паренхиматозных органов как средство замены части поврежденного паренхиматозного органа пациента или индуцированного восстановления нормальной функции паренхиматозного органа.
Предлагаемый способ может быть использован в клиниках, занимающихся восстановительной и регенеративной медициной при лечении или коррекции недостаточности функций паренхиматозных органов, таких как печень, поджелудочная железа, почки, селезенка и других; а также в специализированных лабораториях при исследованиях клеточно- и тканеинженерных конструкций или тканевых эквивалентов паренхиматозных органов.
Целью тканевой инженерии является создание тканевого эквивалента органа/ткани, оказывающего, как стимулирующее действие на процессы внутренней регенерации поврежденного органа, так и способствующего частичной или полной замене его функции. Тканевые эквиваленты формируют на основе функционального клеточного компонента, сигнальных молекул и биосовместимого матрикса (синонимы: носитель, каркас, скаффолд) - биомиметика внеклеточного матрикса (ВКМ), обеспечивающего более длительное выживание и эффективное функционирование клеток.
Одна из ключевых проблем при разработке тканевого эквивалента - получение оптимального матрикса, способного имитировать для клеток микроокружение биологической среды. Наиболее подходящим для клеток является тканеспецифический матрикс с характерными особенностями структуры и состава. Для получения такого матрикса органы и ткани подвергают децеллюляризации - максимально полному удалению клеточного и ядерного материала [Zhang X, Chen X, Hong Н, Hu R, Liu J, Liu С. DecellularizedExtracellular Matrix Scaffolds: Recent Trends and Emerging Strategies in TissueEngineering. Bioactive Mater. 2021. 10, 15-31]. Учитывая, насколько существенную роль играет ВКМ в обеспечении жизнеспособности и функционировании клеток, в процессе децеллюляризации важно не только освободить ткань/орган от клеточного компонента, но и, по возможности, максимально сохранить неизменными структуру и состав ВКМ. Децеллюляризованный матрикс может быть рецеллюляризован соответствующими типами клеток для формирования тканевого эквивалента с определенными функциональными свойствами.
Для оценки эффективности протокола децеллюляризации используют различные методы определения оставшихся в матриксе клеточных компонентов. Например, остаточное количество ДНК служит индикатором сохранившегося в децеллюляризованном матриксе ядерного материала, несущего большую долю антигенов, которые обеспечивают реакцию отторжения трансплантата. Критериями оценки эффективности децеллюляризации является отсутствие видимого ядерного материала в срезах ткани, окрашенных ДНК-связывающим флуоресцентным красителем 4',6-диамидино-2-фенилиндолом (DAPI) или содержание ДНК менее 50 нг на мг сухого веса матрикса [Crapo РМ, Gilbert TW, Badylak SF. An overview of tissue and whole organ decellularization processes. Biomaterials. 2011. 32(12):3233-3243].
В литературе описаны матриксы, полученные путем децеллюляризации целых паренхиматозных органов мыши, крысы, свиньи и человека [Peloso A, Urbani L, Cravedi Р, Katari R, Maghsoudlou P, Fallas MEA, Sordi V, Citro A, Purroy C, Niu G, McQuilling JP, Sittadjody S, Farney AC, Iskandar SS, Rogers J, Stratta RJ, Opara EC, Piemonti L, Furdui C, Soker S, De Coppi P, Orlando G. The human pancreas as a source of pro-tolerogenic extracellular matrix scaffold for a new generation bio-artificial endocrine pancreas, Ann Surg. 2016. 264(1): 169-179]. Однако получение децеллюляризованного матрикса из целого органа сопровождается высоким процентом его неполной децеллюляризации из-за возникающих в нем нарушений микроциркуляции в процессе перфузии органа. Кроме того, полноценная рецеллюляризация всего объема такого матрикса, а также доставка кислорода и питательных веществ ко всем донорским клеткам, особенно в глубине органного матрикса, является сложной задачей.
Альтернативный подход заключается в получении матрикса в результате децеллюляризации фрагментов тканей или органов. Такая стратегия может быть перспективной для тканевой инженерии из-за более простой технологии получения децеллюляризованного матрикса и его рецеллюляризации. Кроме того, использование децеллюляризированного матрикса в виде мелкодисперсной суспензии позволит осуществлять менее инвазивное введение тканевого эквивалента.
Однако при создании аллогенных тканевых эквивалентов паренхиматозных органов не удастся избежать той же проблемы дефицита донорских органов, как и при трансплантации органов посмертных доноров, поэтому при соблюдении критериев эффективной децеллюляризации может быть перспективным применение ксеногенных источников, например свиньи.
Большинство протоколов описывают комбинированное и последовательное применение различных физических, химических и ферментативных методов для достижения эффективной децеллюляризации паренхиматозных органов и их фрагментов. При этом наиболее актуальным вопросом усовершенствования технологии децеллюляризации паренхиматозных органов остается снижение длительности обработки поверхностно-активными веществами (ПАВ) на ткань и уменьшение их концентрации для максимального сохранения естественной морфологии, структуры и состава. Чаще всего для децеллюляризации используют ПАВ, такие как додецилсульфат натрия (SDS) и Triton Х-100, которые необходимо удалять после децеллюляризации [Porzionato A, Stocco Е, Barbon S, Grandi F, Macchi V, De Caro R. Tissue-Engineered Grafts from Human Decellularized Extracellular Matrices: A Systematic Review and Future Perspectives. Int J Mol Sci. 2018. 19(12): 4117].
В качестве аналога предлагаемого способа нами выбран известный способ изготовления тканеспецифического децеллюляризированного матрикса из фрагментов паренхиматозных органов [RU 2693432, С2].
Сущность способа-аналога заключается в следующем.
1. Извлечение и фрагментация (от 10 мм до 15 мм) донорского материала.
2. Последовательное замораживание (от -30°С до -80°С) и оттаивание фрагментов (от 35°С до 40°С), повторяют, по меньшей мере, однократно.
3. Механическое измельчение фрагментов до частиц от 0,5 мм до 5 мм.
4. Децеллюляризацию измельченных частиц паренхиматозных органов проводят путем последовательной обработки ткани в растворах ПАВ с повышающейся концентрацией при перемешивании компонентов со скоростью 2-500 оборотов в минуту.
В качестве ПАВ используют:
а) раствор фосфатно-солевого буфера (PBS, рН = 7,35), содержащий 1% Triton X-100 и 0,1% SDS;
б) раствор PBS, содержащий 2% Triton Х-100 и 0,1% SDS;
в) раствор PBS, содержащий 3% Triton Х-100 и 0,1% SDS.
5. Децеллюляризованные частицы ткани отмывают от ПАВ в условиях перемешивания при скорости, которая применялась в процессе децеллюляризации, в растворе PBS в течение 3 суток. Раствор меняют на свежий с периодичностью один раз в сутки.
6. Лиофилизацию предварительно замороженных (от -40°С до - 50°С) в течение 4-8 часов децеллюляризованных фрагментов проводят при давлении от 2 Па до 100 Па с повышением температуры до 30-35°С в течение 18-48 часов
7. Замораживание (-196°С) и измельчение частиц с помощью криомельницы до размера в диапазоне от 50 до 300 мкм.
8. Измельченный тканеспецифический матрикс стерилизуют γ-облучением в дозе 15 кГр.
К недостаткам рассмотренного способа можно отнести:
- применение высоких концентраций Triton Х-100 может привести к вымыванию из ткани помимо клеточного и ядерного материала ценных компонентов ВКМ, например, гликозаминогликанов (ГАГ);
- многостадийность рассмотренного способа децеллюляризации повышает длительность контакта ткани с растворами ПАВ, что может привести к повреждению белков и общей структуры матрикса;
- для получения тканеспецифического матрикса рассмотренным способом требуется достаточное количество исходной донорской ткани, поскольку многостадийность процесса может приводить к значительным потерям материала;
- введенная в протокол стадия лиофилизации приводит к нарушениям архитектоники и структуры ВКМ, что может способствовать снижению пролиферативной и функциональной активности клеток при последующей рецеллюляризации матрикса.
В качестве прототипа предлагаемого нами способа был выбран известный протокол получения децеллюляризованного матрикса из поджелудочной железы крысы [Баранова Н.В., Кирсанова Л.А., Пономарева А.С, Немец Е.А., Басок Ю.Б., Бубенцова Г.Н., Сургученко В.А., Севастьянов В.И. Сравнительный анализ секреторной способности островков Лангерганса, культивированных с биополимерным коллагенсодержащим гидрогелем и тканеспецифическим матриксом. Вестник трансплантологии и искусственных органов. 2019;21(4):45-53] (1).
Способ заключается в следующем:
Субтотально удаленную поджелудочную железу крысы непосредственно после извлечения механически измельчают до фрагментов не более 1×1×2 мм.
Фрагменты панкреатической ткани при комнатной температуре в условиях постоянного перемешивания при скорости 5 об/мин обрабатывают последовательно в 0,1% растворе SDS на дистиллированной воде в течение 3 часов, в 0,1% растворе SDS на IN NaCl в течение 3 часов и в 0,1% растворе SDS на PBS в течение 18 часов.
Децеллюляризованные фрагменты панкреатической ткани отмывают от ПАВ в течение 72 часов в трех сменах раствора PBS, содержащего антибиотик и антимикотик, вносят в криопробирки и стерилизуют (γ-стерилизация, 1,5 Мрад).
Стерильный тканеспецифический матрикс хранят при температуре 4-6°С.
В результате проведения децеллюляризации по описанному протоколу получают тканеспецифический матрикс, способный поддерживать жизнеспособность и инсулинпродуцирующую функцию островков Лангерганса крысы.
К недостаткам прототипа можно отнести:
- получение матрикса из непосредственно извлеченного органа без возможности хранения исходной ткани до осуществления процесса децеллюляризации;
- обработка ткани гипотоническим и гипертоническим растворами и применение SDS могут привести к потере компонентов ВКМ, например, гликозаминогликанов (ГАГ);
- двойное воздействие на ткань осмотическим шоком (обработка ткани и гипотоническим, и гипертоническим растворами) может привести низкому выходу конечного продукта.
Техническая проблема заключается в разработке доступного и эффективного способа получения достаточного количества децеллюляризованного матрикса из паренхиматозных органов млекопитающих, который может быть использован для формирования клеточно- и тканеинженерных конструкций или тканевых эквивалентов паренхиматозных органов.
Технический результат, достигаемый при осуществлении заявленного способа, заключается в следующем:
- применение стандартизованного режима хранения исходных тканей (от -30°С до -80°С, до 1 года), что обеспечивает возможность накопления биологического материала для проведения последующей децеллюляризации;
- сокращение стадий и длительности обработки ткани без изменения эффективности процесса децеллюляризации, что позволяет избежать дополнительных потерь матрикса и приводит к увеличению выхода конечного продукта;
- обеспечение сохранения компонента ВКМ - ГАГ за счет исключения использования гипертонического раствора при сохранении эффективности децеллюляризации и отсутствия цитотоксического действия полученного матрикса.
Сущность изобретения заключается в следующем.
Полученный биологический материал (паренхиматозные органы/фрагменты млекопитающих) подвергают фрагментации до размера 10-50 мм, замораживают при температуре от -30°С до -80°С и хранят до 1 года. Перед децеллюляризацией фрагменты оттаивают при комнатной температуре и механически измельчают до размеров не более 1×1×2 мм. Далее проводят децеллюляризацию при комнатной температуре в условиях постоянного перемешивания при скорости вращения 1-300 об/мин путем обработки последовательно в растворах:
- 50-400 мл раствора 0,05-0,1% SDS на дистиллированной воде в течение 3 часов (гипотонический раствор);
- 50-400 мл раствора 0,05-0,1% SDS на PBS, полученного из состава 138 мМ NaCl, 2,67 мМ KCl, 1,47 мМ KH2 РО4, 8,1 мМ Na2 НРО4, дистиллированная вода до 1 л, с рН 7,4, в течение 18 часов.
Затем проводят отмывку децеллюляризованного матрикса от ПАВ, ополасткивая 200-400 мл раствора PBS, полученного из состава 138 мМ NaCl, 2,67 мМ KCl, 1,47 мМ KH2 Р04, 8,1 мМ Na2 НР04, дистиллированная вода до 1 л, с рН 7,4 и выдерживая в условиях постоянного перемешивания в течение 72 часов в трех сменах 50-400 мл раствора PBS, полученного из состава 138 мМ NaCl, 2,67 мМ KCl, 1,47 мМ KH2 PO4, 8,1 мМ Na2 НРО4, дистиллированная вода до 1 л, с рН 7,4 и содержащего антибиотик гентамицин из расчета 20-30 мкг/мл и антимикотик амфотерицин из расчета 1-3 мкг/мл. При этом трехкратную замену раствора на свежий того же состава и количества проводят с периодичностью один раз в сутки.
Полученный матрикс хранят при температуре от -30°С до -80°С.
Децеллюляризованный матрикс стерилизуют у-облучением при 1,5 Мрад и хранят при температуре 4-8°С.
Способ поясняется следующими фигурами.
На фиг.1 представлено флуоресцентное окрашивание DAPI нативной панкреатической ткани человека; Ув. × 100; флуоресцентная микроскопия.
На фиг.2 представлено флуоресцентное окрашивание DAPI децеллюляризованного матрикса из поджелудочной железы человека; Ув. × 100; флуоресцентная микроскопия.
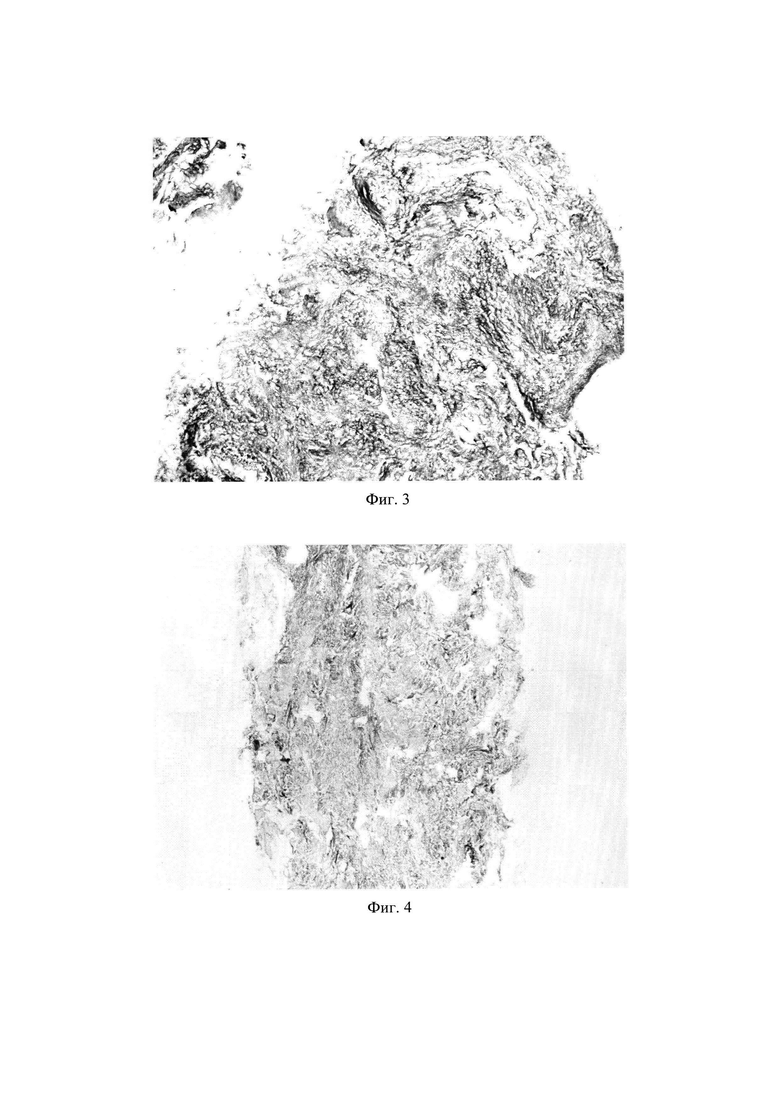
На фиг.3 представлено окрашивание на общий коллаген по методу Массона децеллюляризованного матрикса из непосредственно извлеченной поджелудочной железы свиньи; Ув. × 100.
На фиг.4 представлено окрашивание на общий коллаген по методу Массона децеллюляризованного матрикса из поджелудочной железы свиньи, хранившейся при -30°С в течение одного года; Ув. × 100.
На фиг.5 представлено окрашивание альциановым синим децеллюляризованного матрикса из поджелудочной железы человека, полученного способом-прототипом; Ув. × 100.
На фиг.6 представлено окрашивание альциановым синим децеллюляризованного матрикса из поджелудочной железы человека, полученного заявленным способом; Ув. × 100.
На фиг.7 представлена микрофотография островков Лангерганса с децеллюляризованным матриксом. Фазово-контрастная микроскопия. Ув. × 100.
Способ осуществляется следующим образом:
1. Паренхиматозную ткань подвергают фрагментации до размера 10-50 мм хирургическим скальпелем или медицинскими ножницами.
2. Фрагменты замораживают и хранят при температуре от -30°С до -80°С до проведения децеллюляризации в период до 1 года.
3. Фрагменты тканей оттаивают до комнатной температуры.
4. Фрагменты механически измельчают до размера не более 1×1×2 мм с помощью хирургического скальпеля или медицинских ножниц.
5. Децеллюляризацию проводят при комнатной температуре в условиях постоянного перемешивания при скорости вращения 1-300 об/мин путем обработки последовательно в растворах:
а) 50-400 мл раствора 0,05-0,1% SDS на дистиллированной воде в течение 3 часов (гипотонический раствор);
б) 50-400 мл раствора 0,05-0,1% SDS на PBS, полученного из состава 138 мМ NaCl, 2,67 мМ KCl, 1,47 мМ KH2 РО4, 8,1 мМ Na2 НРО4, дистиллированная вода до 1 л, с рН 7,4, в течение 18 часов.
6. Отмывка децеллюляризованного матрикса включает следующие этапы:
а) ополаскивание 200-400 мл раствора PBS, полученного из состава 138 мМ NaCl, 2,67 мМ KCl, 1,47 мМ KH2 РО4, 8,1 мМ Na2 НРО4, дистиллированная вода до 1 л, с рН 7,4;
б) выдержка в 50-400 мл раствора PBS, полученного из состава 138 мМ NaCl, 2,67 мМ KCl, 1,47 мМ KH2 Р04, 8,1 мМ Na2 НРО4, дистиллированная вода до 1 л, с рН 7,4 и содержащего антибиотик гентамицин из расчета 20-30 мкг/мл и антимикотик амфотерицин из расчета 1-3 мкг/мл условиях постоянного перемешивания при скорости вращения 1-300 об/мин в течение 24 часов;
в) ополаскивание и выдержку повторяли дважды каждые 24 часа.
7. Децеллюляризованный матрикс переносят в криопробирки объемом 2 мл и хранят до момента стерилизации при температуре от - 30°С до -80°С.
8. Стерилизацию децеллюляризованного матрикса проводят у-облучением при 1,5 Мрад.
9. Стерильный децеллюляризированный матрикс хранят при температуре 4-6°С до проведения последующей рецеллюляризации функциональными клетками.
Для доказательства возможности достижения заявленного назначения -получение децеллюляризованного матрикса для формирования тканевого эквивалента паренхиматозных органов/тканей, и достижения указанного технического результата приводим следующие примеры.
Пример 1.
Децеллюляризованный матрикс получают предложенным способом из фрагментов поджелудочной железы человека, полученных в результате резекции органа (операционный материал).
1. Панкреатическую ткань подвергали фрагментации до размера 10 мм хирургическим скальпелем или медицинскими ножницами.
2. Фрагменты замораживали и хранили 1 год при температуре -80°С до проведения децеллюляризации.
3. Фрагменты панкреатической ткани оттаивали до комнатной температуры.
4. Фрагменты механически измельчали до размера не более 1×1×2 мм с помощью хирургического скальпеля или медицинских ножниц.
5. Децеллюляризацию проводили при комнатной температуре в условиях постоянного перемешивания при скорости вращения 1 об/мин путем обработки последовательно в растворах:
а) 400 мл раствора 0,1% SDS на дистиллированной воде в течение 3 часов (гипотонический раствор);
б) 400 мл раствора 0,1% SDS на PBS, полученного из состава 138 мМ NaCl, 2,67 мМ KCl, 1,47 мМ KH2 РО4, 8,1 мМ Na2 НРО4, дистиллированная вода до 1 л, с рН 7,4, в течение 18 часов.
6. Отмывка децеллюляризованного матрикса включала следующие этапы:
а) ополаскивание 400 мл раствора PBS, полученного из состава 138 мМ NaCl, 2,67 мМ KCl, 1,47 мМ KH2 РО4, 8,1 мМ Na2 НРО4, дистиллированная вода до 1 л, с рН 7,4;
б) выдержку в 400 мл раствора PBS, полученного из состава 138 мМ NaCl, 2,67 мМ KCl, 1,47 мМ KH2 PO4, 8,1 мМ Na2 HPO4, дистиллированная вода до 1 л, с рН 7,4 и содержащего антибиотик гентамицин из расчета 20 мкг/мл и антимикотик амфотерицин из расчета 1 мкг/мл условиях постоянного перемешивания при скорости вращения 1 об/мин в течение 24 часов;
в) ополаскивание и выдержку повторяли дважды каждые 24 часа.
7. Децеллюляризованный матрикс переносили в криопробирки объемом 2 мл и хранили до момента стерилизации при температуре от -80°С.
8. Стерилизацию децеллюляризованного матрикса проводили у-облучением при 1,5 Мрад.
9. Стерильный децеллюляризированный матрикс хранили при температуре 4°С до проведения последующей рецеллюляризации функциональными клетками.
Для проверки эффективности децеллюляризации образцы децеллюляризованного матрикса фиксировали в 10% забуференном формалине, обезвоживали в спиртах восходящей концентрации (60%, 70%, 80%, 96%), выдерживали в смеси хлороформа и этанола, хлороформе и заливали в парафин. Срезы толщиной 4-5 мкм получали с помощью микротома RM2245 (Leica, Германия) и окрашивали флуоресцентным красителем DAPI (Sigma, США) для визуалиазации ядер клеток.
На фиг.1 представлено флуоресцентное окрашивание DAPI нативной панкреатической ткани человека; Ув. × 100; флуоресцентная микроскопия.
На фиг.2 представлено флуоресцентное окрашивание DAPI децеллюляризованного матрикса из поджелудочной железы человека; Ув. × 100; флуоресцентная микроскопия.
Практически полное отсутствие ядерного материала в децеллюляризованном матриксе, в отличие от нативной ткани свидетельствовало об эффективности процесса децеллюляризации, проведенного заявленным способом.
Пример 2.
Для подтверждения достаточного удаления ядерного материала в децеллюляризованном матриксе из поджелудочной железы человека, полученном по заявленному способу (см. пример 1), определяли остаточное количество ДНК.
Выделение ДНК проводили с использованием набора DNeasy Blood & Tissue Kit (QIAGEN, Германия) согласно инструкции производителя.
Для количественного определения двухцепочечной ДНК использовали флуоресцентный краситель ™Picogreen Quant-iT (Invitrogen, США).
Показания регистрировали на ридере для микропланшет Spark 10 М (Tecan Trading AG, Швейцария) при длине волны 520 нм.
Количественный анализ показал, что в децеллюляризованном матриксе, полученном по заявленному способу, содержание ДНК составило 13,8±0,7 нг/мг ткани, что соответствует общепринятому критерию эффективности децеллюляризации -содержание ДНК менее 50 нг на мг сухого веса матрикса, при этом содержание ДНК в нативной ткани составило 13693,1±327,5 нг/мг ткани.
Пример 3.
Для подтверждения возможности хранения исходных тканей до проведения процедуры децеллюляризации непосредственно извлеченную и хранившуюся в замороженном состоянии в течение года поджелудочную железу свиньи подвергали децеллюляризации заявленным способом.
1. Непосредственно извлеченную или замороженную в виде фрагментов 50 мм при -30°С в течение года и оттаянную до комнатной температуры поджелудочную железу свиньи измельчали до размеров не более 1×1×2 мм с помощью хирургического скальпеля или медицинских ножниц.
2. Децеллюляризацию проводили при комнатной температуре в условиях постоянного перемешивания при скорости вращения 300 об/мин путем обработки последовательно в растворах:
а) 50 мл раствора 0,05% SDS на дистиллированной воде в течение 3 часов (гипотонический раствор);
б) 50 мл раствора 0,05% SDS на PBS, полученного из состава 138 мМ NaCl, 2,67 мМ KCl, 1,47 мМ KH2 PO4, 8,1 мМ Na2 НРО4, дистиллированная вода до 1 л, с рН 7,4, в течение 18 часов.
3. Отмывка децеллюляризованного матрикса включала следующие этапы:
а) ополаскивание 200 мл раствора PBS, полученного из состава 138 мМ NaCl, 2,67 мМ KCl, 1,47 мМ KH2 РО4, 8,1 мМ Na2 НРО4, дистиллированная вода до 1 л, с рН 7,4;
б) выдержка в 50 мл раствора PBS, полученного из состава 138 мМ NaCl, 2,67 мМ KCl, 1,47 мМ KH2 PO4, 8,1 мМ Na2 HPO4, дистиллированная вода до 1 л, с рН 7,4 и содержащего антибиотик гентамицин из расчета 30 мкг/мл и антимикотик амфотерицин из расчета 3 мкг/мл условиях постоянного перемешивания при скорости вращения 300 об/мин в течение 24 часов;
в) ополаскивание и выдержку повторяли дважды каждые 24 часа.
4. Децеллюляризованный матрикс переносили в криопробирки объемом 2 мл и хранили до момента стерилизации при температуре от -30°С.
5. Стерилизацию децеллюляризованного матрикса проводили γ-облучением при 1,5 Мрад.
6. Стерильный децеллюляризированный матрикс хранили при температуре 6°С до проведения последующей рецеллюляризации функциональными клетками.
Сохранность структуры децеллюляризованного матрикса проверяли с помощью гистологической оценки. Образцы децеллюляризованного матрикса фиксировали в 10% забуференном формалине, обезвоживали в спиртах восходящей концентрации (60%, 70%, 80%, 96%), выдерживали в смеси хлороформа и этанола, хлороформе и заливали в парафин. Срезы толщиной 4-5 мкм получали с помощью микротома RM2245 (Leica, Германия) и окрашивали по методу Массона для визуализации коллагеновых волокон.
На фиг.3 представлено окрашивание на общий коллаген по методу Массона децеллюляризованного матрикса из непосредственно извлеченной поджелудочной железы свиньи; Ув. × 100.
На фиг.4 представлено окрашивание на общий коллаген по методу Массона децеллюляризованного матрикса из поджелудочной железы свиньи, хранившейся при -30°С в течение одного года; Ув. × 100.
После децеллюляризации свежевыделенной и хранившейся в заморозке (-30°С, 1 год) панкреатической ткани свиньи оба образца децеллюляризованного матрикса характеризовались полностью волокнистой пористой структурой.
Пример 4.
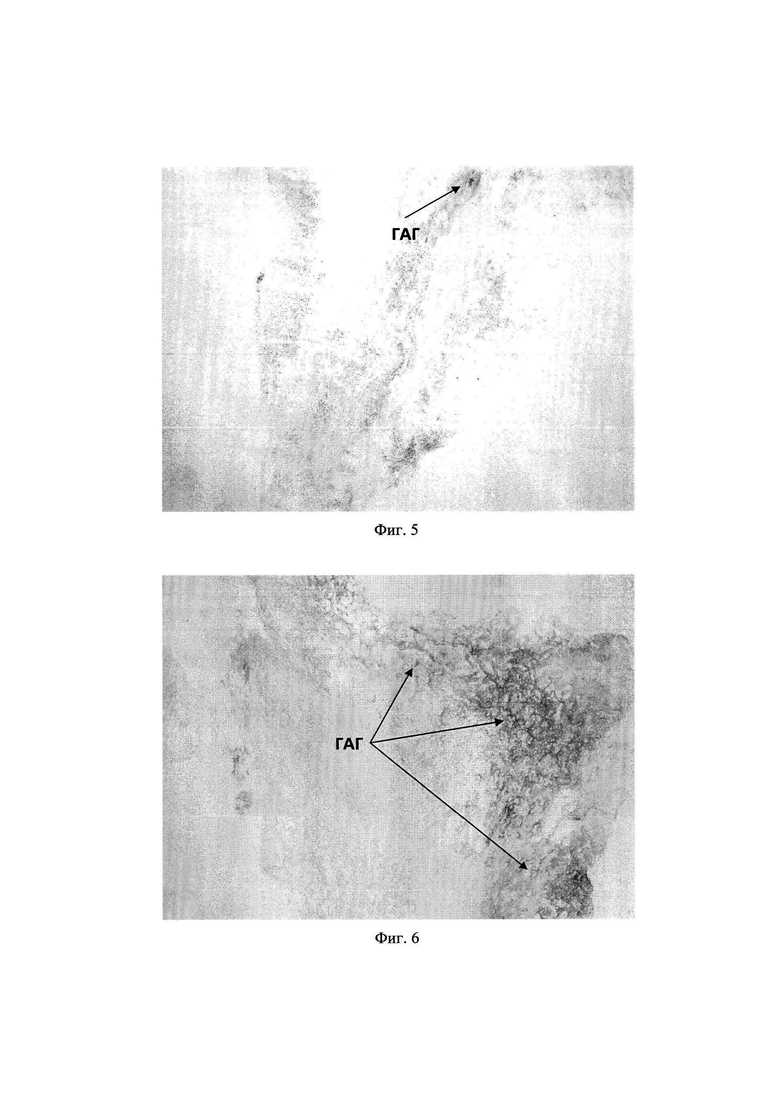
Для доказательства сохранения в децеллюляризованном матриксе компонента ВКМ - ГАГ, проводили децеллюляризацию фрагментов поджелудочной железы человека (операционный материал) заявленным способом (см. пример 1) и способом-прототипом (1). Для качественной оценки содержания ГАГ в образцах децеллюляризованных матриксов, полученных двумя способами, проводили окрашивание гистологических препаратов специфическим красителем альциановым синим (Sigma, США).
На фиг.5 представлено окрашивание альциановым синим децеллюляризованного матрикса из поджелудочной железы человека, полученного способом-прототипом; Ув. × 100.
На фиг.6 представлено окрашивание альциановым синим децеллюляризованного матрикса из поджелудочной железы человека, полученного заявленным способом; Ув. × 100.
Гистологическое окрашивание альциановым синим децеллюляризованного матрикса из поджелудочной железы человека, полученного способом-прототипом, выявило слабое окрашивание на ГАГ по сравнению с децеллюляризованным матриксом из поджелудочной железы человека, полученного заявленным способом, где отмечали выраженное окрашивание на ГАГ.
Пример 5.
Цитотоксичность образцов децеллюляризованных матриксов, полученных по заявленному способу из фрагментов поджелудочной железы человека (см. пример 1), оценивали in vitro методом прямого контакта в соответствии с межгосударственным стандартом ГОСТ ISO 10993-5-2011 «Изделия медицинские. Оценка биологического действия медицинских изделий. Часть 5. Исследование на цитотоксичность: методы in vitro» на культуре фибробластов мыши линии NIH 3Т3.
В качестве отрицательного контрольного образца использовали культуральную среду с 10% эмбриональной телячьей сывороткой (HyClone, США), в качестве положительного контрольного образца - стандарт цинка одноэлементный водный 10000 мкг/мл (Sigma-Aldrich, США).
Процедуры проводили в асептических условиях. Культуру клеток визуально оценивали с помощью инвертированного микроскопа Eclipse TS 100 (Nikon, Япония).
С помощью витального красителя prestoBlue™ Cell Viability Reagent (Invitrogen™, США) оценивали метаболическую активность фибробластов через 24 ч после прямого контакта с образцами матрикса. Изменение оптической плотности регистрировали с использованием ридера для микропланшет Spark 10 М (Tecan Trading AG, Швейцария) с программным обеспечением Spark Control™Magellan VI.2.20 на длинах волн 570 нм и 600 нм.
После прямого контакта с образцами жизнеспособность фибробластов оставалась выше 90% (96,8±4,7), что соответствует степени реакции 0 и подтверждает отсутствие цитотоксического действия образцов полученного децеллюляризованного матрикса.
Пример 6.
Для доказательства обеспечения снижения потерь децеллюляризованного матрикса получали децеллюляризованный матрикс из печени свиньи по предложенному способу (см. пример 1). В таблице 1 представлены данные о весе децеллюляризованных матриксов, полученных в соответствии с предлагаемым способом и способом-прототипом. Исходная ткань была взвешена после удаления лишней влаги с использованием нейлонового фильтра и фильтровальной бумаги. Децеллюляризованный матрикс был взвешен после инкубации в течение суток в вакуумном шкафу. Выход децеллюляризованного матрикса рассчитывали как отношение веса децеллюляризованного матрикса (мг) к весу нативной ткани (г).

Значительное увеличение выхода децеллюляризованного матрикса в 1,6 раза указывает на снижение потерь децеллюляризованного матрикса при использовании предлагаемого способа по сравнению со способом-прототипом.
Пример 7.
Для доказательства обеспечения сохранения ГАГ в децеллюляризованном матриксе получали децеллюляризованный матрикс из печени крысы по предложенному способу (см. пример 1). Было определено содержание ГАГ в децеллюляризованных матриксах, полученных в соответствии с предлагаемым способом и способом-прототипом. Для определения содержания ГАГ образцы лиофилизовали и растворяли в растворе папаина при +65°С. После инкубации с красителем 1,9-диметилметиленовым синим на планшетном спектрофлуориметре Tecan Spark 10М (Tecan Trading AG, Switzerland) определяли оптическую плотность при длине волны 525 нм. Содержание ГАГ в децеллюляризованном матриксе, полученном в соответствии с предложенным способом, составило 4,18±1,02 мкг/ мг ткани, а при использовании способа-прототипа 1,41±0,32 мкг/ мг ткани, что подтверждает сохранение ГАГ при использовании предложенного способа.
Пример 8.
Для доказательства обеспечения сохранения ГАГ в децеллюляризованном матриксе получали децеллюляризованный матрикс из селезенки крысы по предложенному способу (см. пример 1). Для определения содержания ГАГ образцы лиофилизовали и растворяли в растворе папаина при +65°С. После инкубации с красителем 1,9-диметилметиленовым синим на планшетном спектрофлуориметре Tecan Spark 10M (Tecan Trading AG, Switzerland) определяли оптическую плотность при длине волны 525 нм. Содержание ГАГ составило 6,87±1,29 мкг/ мг ткани (n=5).
Пример 9.
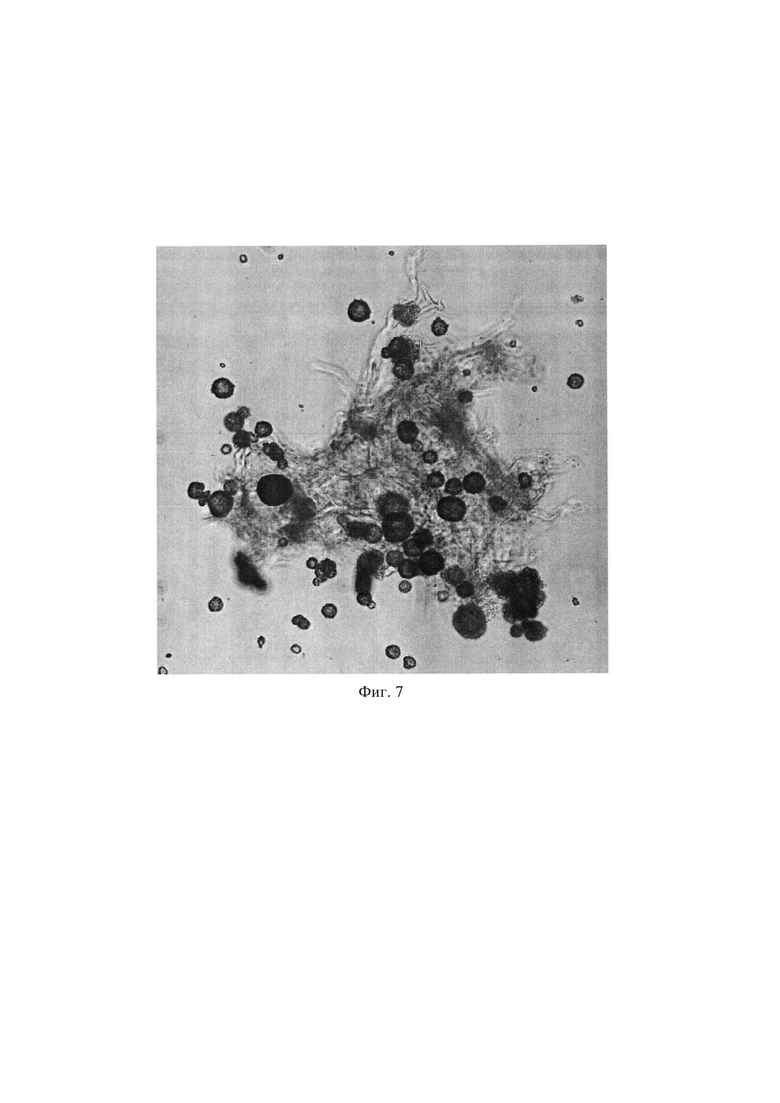
Для подтверждения пригодности децеллюляризованного матрикса для формирования тканевого эквивалента проводили культивирование островков Лангерганса человека с децеллюляризованным матриксом, полученным по заявленному способу из фрагментов поджелудочной железы человека (см. пример 1).
Для выделения островков Лангерганса механически измельченные фрагменты поджелудочной железы человека (операционный материал) инкубировали в растворе коллагеназы NB1 (активность 20 PZ U/g ткани) с нейтральной протеазой NP (активность 1,5 DMC U/g ткани) (Serva, Германия) в течение 10-15 мин при 37°С. К переваренной ткани добавляли трехкратный объем холодного (4°С) раствора Хэнкса для остановки действия ферментов и фильтровали через металлическое сито с диаметром ячеек 0,4-0,6 мм. Островки очищали центрифугированием при следующих режимах: 1 мин при скорости 900 об/мин, затем 2 мин при скорости 1300 об/мин.
Изолированные островки ресуспендировали в культуральной среде с 10% эмбриональной телячьей сывороткой (HyClone, США) и культивировали одни сутки в стандартных условиях (при 37°С в увлажненной атмосфере, содержащей 5% СО2).
Через сутки культивирования островки собирали центрифугированием в течение 2 мин при скорости 1200 об/мин, соединяли с децеллюляризованным матриксом и культивировали до 7 суток в культуральной среде с 10% эмбриональной телячьей сывороткой (HyClone, США) в стандартных условиях (при 37°С в увлажненной атмосфере, содержащей 5% СО2).
На фиг.7 представлена световая микрофотография островков Лангерганса с децеллюляризованным матриксом. Ув. × 100.
Для определения функциональной активности островков Лангерганса, культивированных с децеллюляризованным матриксом на 3 сутки инкубации проводили измерение содержания инсулина при стимуляции глюкозой. Ростовую среду заменяли свежей с низким содержанием глюкозы 2,8 ммоль/л и отбирали пробы культуральной среды через 60 минут инкубации в стандартных условиях. Затем удаляли ростовую среду и заменяли свежей с высокой концентрацией глюкозы 25 ммоль/л и отбирали пробы культуральной среды через 60 минут инкубации в стандартных условиях. Концентрацию инсулина в пробах определяли методом иммуноферментного анализа, используя набор ELISA Kit for insulin Human CEA448 Hu-96 (Cloud-Clone Copr., США) согласно инструкции производителя.
Показатели концентраций инсулина до и после стимуляции в пробах составили 48,3±2,8 пкг/мл и 101,4±4,1 пкг/мл соответственно, что подтверждает функциональную активность островков Лангерганса, культивированных с децеллюляризованным матриксом, полученным по заявленному способу.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПОЛУЧЕНИЯ ТКАНЕСПЕЦИФИЧЕСКОГО МАТРИКСА ДЛЯ ТКАНЕВОЙ ИНЖЕНЕРИИ ПАРЕНХИМАТОЗНОГО ОРГАНА | 2013 |
|
RU2539918C1 |
| Тканеспецифический матрикс для тканевой инженерии паренхиматозного органа и способ его получения | 2016 |
|
RU2693432C2 |
| Способ получения тканеспецифического матрикса для тканевой инженерии хряща | 2019 |
|
RU2716577C1 |
| СПОСОБ ПОЛУЧЕНИЯ ДЕЦЕЛЛЮЛЯРИЗИРОВАННЫХ МАТРИКСОВ ПАРЕНХИМАТОЗНЫХ ОРГАНОВ ЛАБОРАТОРНЫХ ЖИВОТНЫХ | 2016 |
|
RU2653489C2 |
| Композиция для изготовления биодеградируемых скаффолдов и способ ее получения | 2017 |
|
RU2684769C1 |
| СПОСОБ УСКОРЕННОЙ ДЕЦЕЛЛЮЛЯРИЗАЦИИ БИОЛОГИЧЕСКОЙ ТКАНИ ИЛИ ОРГАНА | 2019 |
|
RU2714327C1 |
| СПОСОБ ЛЕЧЕНИЯ ПЕЧЕНОЧНОЙ НЕДОСТАТОЧНОСТИ | 2015 |
|
RU2586952C1 |
| СПОСОБЫ РЕЦЕЛЛЮЛЯРИЗАЦИИ ТКАНИ ИЛИ ОРГАНА ДЛЯ УЛУЧШЕНИЯ ПРИЖИВЛЕНИЯ ТРАНСПЛАНТАТА | 2011 |
|
RU2611361C2 |
| СПОСОБ ПОЛУЧЕНИЯ БЕСКЛЕТОЧНОГО МАТРИКСА ДЕРМЫ ДЛЯ ПОСЛЕДУЮЩЕЙ РЕКОНСТРУКЦИИ ОБШИРНЫХ ДЕФЕКТОВ МЯГКИХ ТКАНЕЙ | 2018 |
|
RU2704489C1 |
| Способ получения модифицированных альгинатных микросфер | 2015 |
|
RU2606843C1 |

Изобретение относится к области биотехнологии, а именно к клеточной трансплантологии и регенеративной медицине, может быть использовано для изготовления тканевых эквивалентов паренхиматозных органов. Изобретение заключается в получении децеллюляризированного матрикса путем фрагментации, замораживания биологического материала, его последующего измельчения, децеллюляризации. Изобретение эффективно для накопления биологического материала для проведения последующей децеллюляризации; увеличения выхода конечного продукта из-за сокращения стадий и длительности обработки ткани без изменения эффективности процесса децеллюляризации; обеспечения сохранения компонента ВКМ - ГАГ за счет исключения использования гипертонического раствора. 3 з.п. ф-лы, 7 ил., 1 табл., 9 пр.
1. Способ получения децеллюляризованного матрикса для тканевой инженерии паренхиматозного органа млекопитающего, в котором последовательно проводят следующие этапы:
а) получение донорского материала в виде донорского паренхиматозного органа или его части;
б) фрагментацию донорского материала с формированием фрагментов размером 10-50 мм;
в) замораживание полученных фрагментов при температуре от -30°С до -80°С и хранение до 1 года с последующим оттаиванием;
г) измельчение фрагментов до получения частиц размерами не более 1×1×2 мм;
д) децеллюляризацию полученных частиц при комнатной температуре в условиях постоянного перемешивания при скорости вращения 1-300 об/мин путем последовательной обработки сначала в 50-400 мл раствора 0,05-0,1% додецилсульфат натрия (SDS) на дистиллированной воде в течение 3 часов, а затем в 50-400 мл раствора 0,05-0,1% SDS на растворе фосфатно-солевого буфера, полученного из состава 138 мМ NaCl, 2,67 мМ KCl, 1,47 мМ KH2 РО4, 8,1 мМ Na2 НРО4, дистиллированная вода до 1 л, с рН 7,4 в течение 18 часов;
е) отмывку полученного материала путем ополаскивания 200-400 мл раствора фосфатно-солевого буфера, полученного из состава 138 мМ NaCl, 2,67 мМ KCl, 1,47 мМ KH2 РО4, 8,1 мМ Na2 НРО4, дистиллированная вода до 1 л, с рН 7,4 с последующей выдержкой в 50-400 мл раствора фосфатно-солевого буфера, полученного из состава 138 мМ NaCl, 2,67 мМ KCl, 1,47 мМ KH2 РО4, 8,1 мМ Na2 НРО4, дистиллированная вода до 1 л, с рН 7,4, содержащего гентамицин из расчета 20-30 мкг/мл и амфотерицин из расчета 1-3 мкг/мл условиях постоянного перемешивания при скорости вращения 1-300 об/мин в течение 24 часов, повторяя ополаскивание и выдержку дважды каждые 24 часа с получением искомого матрикса.
2. Способ по п. 1, отличающийся тем, что полученный матрикс хранят при температуре от -30°С до -80°С.
3. Способ по п. 1, отличающийся тем, что стерилизацию полученного матрикса проводят γ-облучением при 1,5 Мрад.
4. Способ по п. 1, отличающийся тем, что после стерилизации децеллюляризированный матрикс хранят при температуре 4-6°С.
| СПОСОБ ПОЛУЧЕНИЯ ТКАНЕСПЕЦИФИЧЕСКОГО МАТРИКСА ДЛЯ ТКАНЕВОЙ ИНЖЕНЕРИИ ПАРЕНХИМАТОЗНОГО ОРГАНА | 2013 |
|
RU2539918C1 |
| Тканеспецифический матрикс для тканевой инженерии паренхиматозного органа и способ его получения | 2016 |
|
RU2693432C2 |
| СПОСОБ ПОЛУЧЕНИЯ ДЕЦЕЛЛЮЛЯРИЗИРОВАННЫХ МАТРИКСОВ ПАРЕНХИМАТОЗНЫХ ОРГАНОВ ЛАБОРАТОРНЫХ ЖИВОТНЫХ | 2016 |
|
RU2653489C2 |
| БИОИНЖЕНЕРНЫЙ КОНСТРУКТ ДЛЯ ИМПЛАНТАЦИИ ТКАНИ И СПОСОБ ИЗГОТОВЛЕНИЯ НАЗВАННОГО БИОИНЖЕНЕРНОГО КОНСТРУКТА (ВАРИАНТЫ) | 2008 |
|
RU2461622C2 |
| WO 2018127554 A1, 12.07.2018 | |||
| WO 2017114902 A1, 06.07.2017. | |||
Авторы
Даты
2024-04-02—Публикация
2023-10-30—Подача