Настоящее изобретение относится к сухому порошковому ингаляционному составу и его применению для медикаментозного лечения легких.
В настоящее время терапия ингаляцией сухого порошка (DPI) широко применяется для проведения множества типов лечения легких, например, для лечения астмы, и было приложено множество усилий для оптимизации сухих порошковых ингаляционных составов для продления удерживания активного фармацевтического ингредиента (АФИ) в легких.
Ингаляция позволяет вводить высокие дозы лекарственного средства непосредственно в легкие без предварительного распределения в организме. Это позволяет, с одной стороны, использовать меньшее количество активного фармацевтического ингредиента (АФИ), кроме того, можно снизить его потери в организме, но также, в случае вероятной токсичности АФИ, прямое введение in situ позволяет снизить токсичность.
Более того, ингаляция является многообещающим способом введения для доставки АФИ в системную циркуляцию, поскольку легкие имеют огромную поверхность всасывания.
Однако традиционные сухие порошковые ингаляционные (DPI) составы с немедленным высвобождением при этом могут удерживаться в легких в течение слишком короткого времени из-за множества механизмов клиренса экзогенных ингаляционных частиц (т.е. мукоцилиарный и макрофагальный клиренсы) и быстрого растворения частиц лекарственного средства, что приводит к быстрому всасыванию в системную циркуляцию. Следовательно, такое короткое время удерживания требует введения множества доз, что приводит к плохому соблюдению схемы лечения пациентом. Немедленное высвобождение АФИ может также приводить к плохой местной переносимости из-за быстрого растворения частиц лекарственного средства и высоких пиковых концентраций АФИ в легочном секрете после отложения в легких.
Установлено, что определенные эксципиенты продлевают время пребывания в легких для достижения устойчивого профиля пребывания АФИ в легких.
Таким образом, существует потребность в разработке дополнительных сухих порошковых ингаляционных составов для повышения эффективности терапии легких.
В этом контексте, например, были разработаны DPI-составы на основе цисплатина с контролируемым высвобождением и высоким содержанием лекарственного средства и высокой фракцией мелкодисперстных частиц (Levet et al, Int J Pharm 2016). Составы продемонстрировали контролируемое высвобождение и способность к длительному пребыванию в легких, что приводит к низкому системному распределению (Levet et al, Int J Pharm 2017).
В связи с этим Levet et al. разрабатывали специфический состав для одного противоопухолевого агента, а именно содержащие цисплатин пегилированные эксципиенты, позволяющий предотвратить слишком быстрое выведение посредством основанного на легочном эпителии защитного механизма, а также сравнивали различные носители, такие как полимеры и липидная матрица, чтобы обеспечить длительное время пребывания в легких с повышением тем самым эффективности ингаляции.
Помимо прочего, липидная матрица, описанная в работах Levet et al., содержит тристеарин, в отношении которого было установлено, что он является перспективным потенциальным агентом для получения липидной матрицы.
Кроме того, хотя полученный из липидов эксципиент для образования матрицы предпочтительнее полимеров, по причине токсичности для использования в ингаляционной фармацевтической композиции было разрешено и одобрено только несколько веществ, способных образовывать липидную матрицу, по сравнению с другими способами медикаментозного лечения (Pilcer et Amighi, Int J Pharm 2010).
К сожалению, хотя тристеарин является перспективным потенциальным агентом, его доступность на рынке в качестве фармацевтического соединения достаточно ограничена.
В настоящем изобретении необходимо устранить по меньшей мере часть этих недостатков путем получения сухого порошкового ингаляционного состава, например, для использования в монотерапии или политерапии, содержащего по меньшей мере один активный фармацевтический ингредиент (АФИ) и липидную матрицу, содержащую по меньшей мере один триглицерид, выбранный из группы, состоящей из моногидроксистеарина, дигидроксистеарина, тригидроксистеарина и их смеси.
Неожиданно было обнаружено, что указанный по меньшей мере один триглицерид, выбранный из группы, содержащей моногидроксистеарин, дигидроксистеарин, тригидроксистеарин и их смесь, для которого существует фармацевтическая степень чистоты, способен образовывать липидную матрицу с активным фармацевтическим ингредиентом (АФИ) и демонстрировать повышенные скорости отложения в легких, что подходит для применения при ингаляции в легкие.
Действительно, моногидроксистеарин, дигидроксистеарин, тригидроксистеарин и их смесь представляют собой соединения, имеющие такие физико-химические свойства, как значения Log P выше 5, предпочтительно в диапазоне от 14 до 25, более конкретно от 18 до 25 и предпочтительно около 20, при измерении способом встряхивания в колбе, и/или температура плавления, которая выше или равна 40°C, предпочтительно выше или равна 60°C, более предпочтительно выше или равна 75°C.
Это позволяет получать ингаляционный состав в форме сухого порошка, а не масляной фазы или клейкой пасты, для надлежащего применения в сухом порошковом ингаляторе.
Кроме того, в соответствии с настоящим изобретением неожиданно было установлено, что можно увеличить скорость отложения АФИ в легких по отношению к другим традиционным триглицеридам, например тристеарину, и обеспечить модулированный профиль растворения АФИ путем изменения соотношения между количеством АФИ и количеством по меньшей мере одного триглицерида, выбранного из группы, содержащей моногидроксистеарин, дигидроксистеарин, тригидроксистеарин и их смесь, что не характерно для традиционных триглицеридов.
Предпочтительно сухой порошковый ингаляционный состав в соответствии с настоящим изобретением имеет массовое соотношение между указанным по меньшей мере одним АФИ и указанным по меньшей мере одним триглицеридом: АФИ/триглицерид в диапазоне от 0,1/99,9 до 99,9/0,1, предпочтительно от 10/90 до 88/12, предпочтительно от 15/85 до 85/15, предпочтительно от 25/75 до 75/25, более предпочтительно от 30/70 до 70/30, в частности от 40/60 до 60/40, например, около 50/50.
Преимущественно в составе в соответствии с настоящим изобретением указанный по меньшей мере один триглицерид представляет собой гидрогенизированное касторовое масло.
Касторовое масло описано в литературе в длинных списках стандартных эксципиентов (см. US 2005/0042178) или средств для измельчения (WO2013/128283).
В предпочтительном варианте осуществления в соответствии с настоящим изобретением сухой порошковый ингаляционный состав содержит от 0,1% масс. до 98% масс. указанного по меньшей мере одного АФИ относительно общей массы сухого порошкового ингаляционного состава. В первом конкретном варианте осуществления в соответствии с настоящим изобретением указанный активный агент представляет собой малую химическую молекулу, имеющую растворимость в спиртах по меньшей мере 0,1% масс./об. или по меньшей мере 0,5% масс./об., более предпочтительно по меньшей мере 1% масс./об., более конкретно по меньшей мере 5% масс./об. В соответствии с этим первым конкретным вариантом осуществления указанная малая химическая молекула представляет собой любой активный фармацевтический ингредиент (АФИ), имеющий растворимость в спиртах 0,1% масс./об. или более, определенный в настоящем изобретении как спирторастворимый АФИ, такой как, например, будесонид, паклитаксел, пеметрексед, итраконазол, вориконазол, кларитромицин, сальбутамол, сальбутамола сульфат, флутиказон, беклометазон, мометазон, мометазона фуроат, циклесонид, формотерол, арформотерол, индакатерол, индакатерола малеат, олодатерол, олодатерола гидрохлорид, сальметерол, ипратропия бромид, гликопирония бромид, тиотропия бромид, умеклидиния бромид, ибупрофен, ванкомицин, ванкомицина гидрохлорид, тетрагидролипстатин, изониазид, рифампицин, пиразинамид, доцетаксел, винкристин, винкристина сульфат, этопозид, винорелбин, гемцитабин и т.д.
Более конкретно, сухой порошковый ингаляционный состав в соответствии с первым конкретным вариантом осуществления содержит от 0,1% масс. до 95% масс., предпочтительно от 1% масс. до 90% масс., более предпочтительно от 1% масс. до 85% масс. указанного по меньшей мере одного АФИ относительно массы сухого порошкового ингаляционного состава.
В предпочтительном варианте осуществления в соответствии с настоящим изобретением сухой порошковый ингаляционный состав состоит из частиц липидной матрицы, в которых указанный спирторастворимый АФИ растворен или мелко диспергирован.
Во втором конкретном варианте осуществления в соответствии с настоящим изобретением указанный активный агент представляет собой малую химическую молекулу, имеющую растворимость в спиртах менее 0,5% масс./об. В этом втором конкретном варианте осуществления указанная малая химическая молекула представляет собой любой АФИ, имеющий растворимость в спиртах менее 0,5% масс./об., в частности менее 0,1% масс./об., и в частности менее 0,01% масс./об., определяемый как спиртонерастворимый АФИ, такой как, например, цисплатин, карбоплатин, оксалиплатин, пеметрексед динатрия, азацитидин, беклометазона дипропионат, тобрамицин, аклидиния бромид и т.д.
Более конкретно, сухой порошковый ингаляционный состав в соответствии со вторым конкретным вариантом осуществления содержит от 0,1% масс. до 95% масс., предпочтительно от 1% масс. до 90% масс., более предпочтительно от 1% масс. до 85% масс. указанного по меньшей мере одного АФИ относительно массы сухого порошкового ингаляционного состава.
Соответственно, сухой порошковый ингаляционный состав содержит от 0,1% масс. до 95% масс. указанного спиртонерастворимого АФИ, предпочтительно от 1% масс. до 90% масс., более предпочтительно от 1% масс. до 85% масс., например от 1% масс. до 60 или от 1 до 50% масс., относительно общей массы указанного сухого порошкового ингаляционного состава.
В предпочтительном варианте осуществления в соответствии с настоящим изобретением сухой порошковый ингаляционный состав состоит из частиц липидной матрицы, в которых указанный спиртонерастворимый АФИ диспергирован.
В третьем конкретном варианте осуществления в соответствии с настоящим изобретением указанный активный агент представляет собой макромолекулу. В этом третьем конкретном варианте осуществления в соответствии с настоящим изобретением сухой порошковый ингаляционный состав содержит от 0,1% масс. до 95% масс., предпочтительно от 1% масс. до 90% масс., более предпочтительно от 1% масс. до 85% масс. указанного по меньшей мере одного АФИ относительно массы сухого порошкового ингаляционного состава.
Соответственно, сухой порошковый ингаляционный состав содержит от 0,1% масс. до 95% масс. указанной макромолекулы, предпочтительно от 1% масс. до 90% масс., более предпочтительно от 1% масс. до 85% масс., например, от 1% масс. до 60 или от 1 до 50% масс., относительно общей массы указанного сухого порошкового ингаляционного состава.
В еще одном предпочтительном варианте осуществления состав в соответствии с настоящим изобретением дополнительно содержит эксципиент длительного пребывания в легких, такой как пегилированный эксципиент, либо полисахариды, такие как хитозан или декстран.
В соответствии с настоящим изобретением указанный эксципиент длительного пребывания в легких предпочтительно представляет собой пегилированный эксципиент и присутствует в количестве в диапазоне от 0,1% масс. до 20% масс., предпочтительно от 0,2 до 10% масс., более предпочтительно от 0,5 до 5% масс. относительно общей массы указанного сухого порошкового ингаляционного состава.
Более конкретно, в соответствии с настоящим изобретением указанный пегилированный эксципиент получен из витамина E или из фосфолипидов, таких как токоферолполиэтиленгликоля сукцинат (TPGS) или дистеароилфосфоэтаноламин полиэтиленгликоль 2000 (DSPE-mPEG-2000).
В еще одном предпочтительном варианте осуществления состав в соответствии с настоящим изобретением дополнительно содержит один или более эксципиентов, таких как эксципиенты, которые улучшают физико-химические и/или аэродинамические свойства сухого порошка для ингаляции.
Под термином «один или более эксципиентов» подразумевают соединение, выбранное из сахарных спиртов; многоатомных спиртов (таких как сорбит, маннит и ксилит); кристаллических сахаров, включая моносахариды (такие как глюкоза, арабиноза) и дисахариды (такие как лактоза, мальтоза, сахароза, декстроза, трегалоза, мальтит); неорганических солей (таких как хлорид натрия и карбонат кальция); органических солей (таких как лактат натрия, фосфат калия или натрия, цитрат натрия, мочевина); полисахаридов (таких как декстран, хитозан, крахмал, целлюлоза, гиалуроновая кислота и их производные); олигосахаридов (таких как циклодекстрины и декстрины); диоксида титана; диоксида кремния; стеарата магния; лецитина; аминокислот (таких как лейцин, изолейцин, гистидин, треонин, лизин, валин, метионин, фенилаланин); производных аминокислот (таких как ацесульфам К, аспартам); лауриновой кислоты или ее производных (таких как сложные эфиры и соли); пальмитиновой кислоты или ее производных (таких как сложные эфиры и соли); стеариновой кислоты или их производных (таких как сложные эфиры и соли); эруковой кислоты или ее производных (таких как сложные эфиры и соли); бегеновой кислоты или ее производных (таких как сложные эфиры и соли); стеарилфумарата натрия; стеариллактилата натрия; фосфатидилхолинов; фосфатидилглицеринов; природных и синтетических поверхностно-активных веществ легких; лауриновой кислоты и ее солей (таких как лаурилсульфат натрия, лаурилсульфат магния); триглицеридов; сложных эфиров сахаров; фосфолипидов; холестерина; талька.
В определенных предпочтительных вариантах осуществления эксципиентом является маннит, декстран или лактоза.
В определенных предпочтительных вариантах осуществления эксципиентом являются фосфолипиды или холестерин.
В определенных предпочтительных вариантах осуществления эксципиентом является маннит, декстран, гиалуроновая кислота, лактоза, фосфолипиды или холестерин.
В определенных предпочтительных вариантах осуществления эксципиентом является маннит, декстран, фосфолипиды или холестерин.
В определенных вариантах осуществления указанный по меньшей мере один эксципиент представляет собой носитель.
В одном предпочтительном варианте осуществления состава в соответствии с настоящим изобретением указанный состав находится в форме мелкодисперсных частиц, имеющих геометрический гранулометрический состав (PSD) d50, который меньше или равен 30 мкм, предпочтительно меньше 15 мкм, предпочтительно меньше или равен 10 мкм, предпочтительно меньше или равен 5 мкм.
В дополнительном предпочтительном варианте осуществления состава в соответствии с настоящим изобретением указанный состав находится в форме мелкодисперсных частиц, имеющих геометрический гранулометрический состав (PSD) d90, который меньше или равен 60 мкм, предпочтительно меньше или равен 30 мкм, предпочтительно меньше или равен 15 мкм, предпочтительно меньше или равен 10 мкм, а более предпочтительно меньше или равен 7 мкм.
В еще одном дополнительном предпочтительном варианте осуществления состава в соответствии с настоящим изобретением указанный состав находится в форме частиц, имеющих средний объемный диаметр D[4,3], который меньше или равен 40 мкм, предпочтительно меньше или равен 20 мкм, предпочтительно меньше или равен 15 мкм, предпочтительно меньше или равен 10 мкм, предпочтительно меньше или равен 6 мкм.
Предпочтительно в соответствии с настоящим изобретением указанный улучшенный эксципиент и/или указанный эксципиент присутствует в количестве в диапазоне от 0,1% масс./масс. до 80% масс., предпочтительно менее 70% масс., более предпочтительно менее 60% масс., в частности менее 50% масс., например, менее 50% масс., от общей массы указанного сухого порошкового ингаляционного состава.
Термин «доза мелкодисперсных частиц» или FPD по существу относится к массе частиц с аэродинамическим диаметром менее 5 мкм относительно массы номинальной дозы (т.е. массы дозы, внесенной в ингаляционное устройство).
Доза мелкодисперсных частиц или фракция мелкодисперсных частиц представляет собой фракцию фармацевтического состава, которую можно глубоко вдохнуть и которая теоретически может проявлять фармакологическую активность (Dunbar et al, Kona 16: 7–45, 1998).
В преимущественном варианте осуществления в соответствии с настоящим изобретением состав находится в форме мелкодисперсных частиц, имеющих масс-медианный аэродинамический диаметр (MMAD), который меньше или равен 6 мкм, предпочтительно меньше или равен 5 мкм, предпочтительно меньше или равен 4 мкм.
MMAD относится к диаметру частиц, осажденных в импакторе, причем 50% (масс./масс.) частиц имеют меньший диаметр, а 50% (масс./масс.) имеют больший диаметр.
Термины «аэродинамический диаметр» или dae частицы могут быть определены как диаметр сферы с единичной плотностью (т.е. плотностью, равной 1), которая имеет такую же скорость осаждения в неподвижном воздухе, что и рассматриваемая частица. Параметр dae позволяет эффективно измерять вдыхаемые частицы и учитывает факторы, влияющие на их аэродинамические свойства. Параметр dae можно использовать для сравнения частиц разных физических размеров с учетом их плотности и формы, а также их геометрического размера.
Способы измерения dae представляют собой способы, описанные в Европейской Фармакопее или Фармакопее США с использованием импактора или импакторного устройства, такого как стеклянный импинжер, многоступенчатый жидкостный импинжер (MsLI), каскадный импактор Андерсена или импактор следующего поколения (NGI). Это позволяет измерять аэродинамические свойства DPI-составов (включая MMAD, геометрическое стандартное отклонение, тип отложения в легких, дозу мелкодисперсных частиц, фракцию мелкодисперсных частиц) в условиях моделирования дыхания.
Общая доза частиц с аэродинамическими диаметрами менее 5 мкм может быть рассчитана путем интерполяции по кривой эффективности сбора данных и принята за дозу мелкодисперсных частиц (FPD) или фракцию мелкодисперсных частиц (FPF), выраженную в процентах от номинальной дозы АФИ (т.е. от дозы, содержащейся в DPI-устройстве).
Предпочтительно сухой порошковый ингаляционный состав в соответствии с настоящим изобретением упакован, например, в блистер или капсулу для использования в сухом порошковом ингаляторе или в герметичном и/или одноразовом сухом порошковом ингаляторе.
В конкретном варианте осуществления указанный активный агент представляет собой малую химическую молекулу, обладающую бронхорасширяющей активностью, глюкокортикоидной активностью, противовоспалительной активностью, противоинфекционной активностью (например, антибиотики, противотуберкулезные средства, противогрибковые средства, противовирусные средства) и т.д.
В другом конкретном варианте осуществления указанная малая химическая молекула представляет собой любой активный фармацевтический ингредиент, всасываемый легким, для системной или местной терапии, такой как, например, будесонид, сальбутамол, флутиказон, беклометазон, мометазон, циклесонид, формотерол, сальбутамол, арформотерол, индакатерол, олодатерол, сальметерол, ипратропий, аклидиний, гликопирроний, тиотропий, унмеклидиний, мометазон, циклесонид, формотерол, арформотерол, ибупрофен, тобрамицин, ванкомицин, тетрагидролипстатин, кларитромицин, изониазид, рифампицин, пиразинамид, итраконазол, вориконазол, азтреонам, этамбутол, стрептомицин, канамицин, амикацин, колистин, колистиметат натрия, капреомицин, ципрофлоксацин, рифапентин, доксициклин, циклосерин E, этионамид, гатифлоксацин, левофлоксацин, моксифлоксацин, офлоксацин, фосфомицин, п-аминосалицилат, денуфозол тетранатрия, ланковутид, рибавирин, занамивир, ламинавир, рупинтривир, пентамидин, амфотерицин В, позаконазол, изавуконазол, капсуфунгин, микафунгин, анидулафангин, илопрост, левотироксин, их соли, сольваты, гидраты, полиморфные формы и их сложные эфиры, их комбинации, аналоги и производные.
В еще одном варианте осуществления указанный активный агент представляет собой макромолекулу, такую как пептид, белок, антитело, фрагмент антитела, нанотело, нуклеиновая кислота.
Предпочтительно указанная в соответствии с настоящим изобретением макромолекула представляет собой инсулин, проинсулин, синтетический инсулин, полусинтетический инсулин, бевацизумаб, пембролизумаб, атезолизумаб, ниволумаб, ипилимумаб, агонисты toll-подобного рецептора, грелин, моноклональное антитело IgG, малую интерферирующую рибонуклеиновую кислоту (миРНК), дорназу альфа, циклоспорин А, антитрипсин альфа-1, антагонисты интерлейкина, интерферон-α, интерферон-β, интерферон-γ, интерферон-ω, интерлейкин-2, моноклональное антитело к IgE, каталазу, кальцитонин, паратиреоидный гормон, человеческий гормон роста, инсулиноподобный фактор роста I, гепарин, rhG-CSF, GM-CSF, Epo-Fc, FSH-Fc, sFc-γ RIIb, мРНК.
В дополнительном предпочтительном варианте осуществления указанный активный агент представляет собой противоопухолевый агент, который, например, используют при раке легкого и опухолях легкого.
Рак легкого представляет собой рак с наибольшей распространенностью и смертностью в мире. В большинстве случаев рак легкого диагностируют на поздних стадиях. Следовательно, часто у пациентов уже имеются метастазы в легких или других органах, т.е. внелегочные метастазы. Способы лечения в основном применяются в комбинации и включают хирургическое вмешательство, радиотерапию, химиотерапию, нацеленную терапию и иммунотерапию.
До 60% пациентов с раком легкого подвергаются химиотерапии, в основном на поздних стадиях заболевания. Химиотерапию в настоящее время проводят путем внутривенной инъекции или инфузии или per os, т.е. используется системный способ введения, т.е. системная химиотерапия. Химиотерапия связана с тяжелой системной токсичностью из-за (i) обширного распределения химиотерапевтического препарата в организме и (ii) отсутствия селективности к раковым клеткам. Следовательно, онкологи очень нуждаются в новых более эффективных и лучше переносимых способах лечения.
В действительности химиотерапия — это поиск наибольшего количества противоопухолевого агента, позволяющего снизить на максимальном уровне необратимые связанные с токсичностью побочные эффекты и неприятные побочные эффекты, вызванные химиотерапией.
Соответственно, ожидается очень сложная терапевтическая схема, сочетающая очень часто различные терапевтические способы лечения и действия, такие как, например, хирургическое вмешательство, с первым циклом радиотерапии, с последующими сложными циклами инъекций или внутривенной инфузии противоопухолевого агента, которые могут быть одинаковыми или разными в каждом цикле и могут уменьшаться или адаптироваться в зависимости от побочного эффекта, выявленного на теле пациента.
Каждый противоопухолевый агент или молекула имеет дозолимитирующую токсичность (DLT), такую как нефротоксичность, нейротоксичность и т.д., которая требует введения в терапевтическую схему периода (-ов) отдыха, что позволяет организму пациента восстановиться от нежелательных побочных эффектов, если они обратимы.
Кроме того, противоопухолевый агент имеет период полужизни, который часто называют его периодом полужизни. Период полужизни представляет собой период времени, необходимый для уменьшения концентрации или количества лекарственного средства в организме вдвое. Период полужизни противоопухолевого агента, как правило, составляет от 12 часов до 36 часов, и он может быть коротким, поскольку соответствует времени положительного воздействия противоопухолевого агента на организм человека.
Однако из-за дозолимитирующей токсичности (DLT) противоопухолевого агента количество вводимых доз в течение нескольких периодов введения остается ограниченным и должно быть отделено друг от друга, как указано ранее, периодом отдыха или отмены.
Комбинация таких факторов, как период полужизни, дозолимитирующая токсичность, а также введение противоопухолевого агента перорально или путем инъекции или внутривенной инфузии, приводит к тому, что концентрация противоопухолевого агента, которая эффективно достигает области солидной опухоли, является низкой и оказывает ограниченное воздействие на саму опухоль и приводит к высокой системной токсичности для организма пациента.
Еще одним ограничением противоопухолевого агента является совокупная доза, которая представляет собой общую дозу, являющуюся результатом многократного воздействия противоопухолевого агента на одну и ту же часть организма или весь организм.
В случае цисплатина, вводимого внутривенно, совокупная доза составляет 300 мг/м² в течение от 4 до 6 циклов.
Эти факты позволили авторам настоящего изобретения разработать более направленные способы лечения и инъекции/инфузии в месте лечения.
Существуют различные виды ингаляционной терапии, и в ней используют небулайзеры, ингаляторы, которые по-разному доставляют АФИ в дыхательные пути. Ингаляторы также могут быть разных типов, и одним из них являются сухие порошковые ингаляторы (DPI).
По сравнению с небулайзерами сухие порошковые ингаляторы (DPI) хорошо приспособлены к химиотерапии. Они позволяют вводить высокие дозы АФИ, а также слаборастворимые в воде соединения (т.е. большинство химиотерапевтических средств при лечении рака). Более того, DPI уменьшает загрязнение окружающей среды аэрозолем вследствие (i) только их активации и инициирования вдыхаемым потоком пациента и (ii) незначительным количеством выдыхаемых доз лекарственного средства. Наконец, DPI может быть разработан как одноразовое устройство.
Таким образом, существует потребность в разработке легочного способа доставки противоопухолевого агента и глубокой адаптации существующих ингаляционных устройств и составов, использованных в клинических исследованиях, для доставки эффективных противораковых терапевтических средств в легкие, пораженные опухолью.
Существует множество преимуществ продления профиля пребывания противоопухолевого агента в легких и не слишком быстрого всасывания. Однако достижение пролонгированного профиля высвобождения в настоящее время остается проблематичным, поскольку площадь поверхности всасывания легких является очень большой, что приводит к быстрому системному всасыванию указанного агента.
Как объяснялось ранее, разработаны DPI-составы на основе цисплатина с контролируемым высвобождением и высоким содержанием лекарственного средства, а также высокой фракцией мелкодисперсных частиц, для которых характерно контролируемое высвобождение и способность к длительному пребыванию в легких, что приводит к низкому системному распределению (Levet et al, Int J Pharm 2017). В соответствии с настоящим документом в мышиной модели рака легкого такой подход приводил к сопоставимому ответу опухоли in vivo по сравнению со схемой внутривенного введения в половинной дозе (1,0 мг/кг и 0,5 мг/кг соответственно). Схема внутривенного введения показывает хорошие результаты для внелегочных метастазов, тогда как ингаляционный цисплатин оказался более активным в отношении опухолей легких.
Были также разработаны DPI-составы, состоящие из наноносителей на основе паклитаксела с увеличенной продолжительностью пребывания в легких, ограниченным системным распределением, направленные конкретно на клетки рака легкого путем прицельного воздействия на фолатный рецептор (FR) (Rosière et al, Int J Pharm 2016; Rosière et al, Mol Pharm, 2018). FR, особенно FR-α, сверхэкспрессируется на поверхностях раковых клеток во многих опухолях легкого (т.е. более 70% аденокарцином) и является многообещающим мембранным рецептором для нацеленного воздействия при раке легкого. В мышиной модели рака легкого наблюдали значимо более высокие показатели выживаемости при нацеленном на FR ингаляционном лечении в комбинации с внутривенным Taxol® (коммерческая форма паклитаксела), чем при введении одного только Taxol®.
Можно заключить, что, хотя использование DPI-химиотерапии привело к подтверждению доклинических результатов с точки зрения фармакокинетических профилей и безопасности, ее эффективность по-прежнему довольно ограничена.
Хотя достижение профиля пролонгированного высвобождения противоопухолевого агента может иметь множество преимуществ, в контексте ингаляционной химиотерапии этой проблеме также уделяется внимание, поскольку легкие имеют очень большую поверхность всасывания, что приводит к быстрому всасыванию АФИ и попаданию его в системный кровоток.
Кроме того, поскольку легкие снабжены сильными защитными механизмами, выведение АФИ при ингаляционной терапии происходит достаточно быстро из-за высокоэффективных механизмов клиренса в легких по отношению к инородным осажденным частицам.
Sebti et al (Sebti et al, Eur J Pharm Biopharm 2006a; Sebti et al, Eur J Pharm Biopharm 2006b) разработали твердые липидные макрочастицы с будесонидом и липидную матрицу из холестерина, но не наблюдали какой-либо задержки в профиле высвобождения будесонида.
С той же целью Depreter et Amighi (Depreter and Amighi, Eur J Pharm Biopharm 2010) разработали микрочастицы инсулина, покрытые липидной матрицей из холестерина, в отношении которой наблюдали лишь небольшую задержку в высвобождении инсулина.
С той же целью, как указано выше, Levet et al. смогли продлить время пребывания в легких с повышением тем самым эффективности ингаляционной химиотерапии, и выявили, что липидная матрица из тристеарина и TPGS является многообещающим потенциальным агентом.
Кроме того, хотя полученный из липидов эксципиент для образования матрицы предпочтительнее полимеров, по причине токсичности для использования в ингаляционной фармацевтической композиции разрешено и одобрено только несколько веществ, способных образовывать липидную матрицу, по сравнению с другими способами медикаментозного лечения (Pilcer and Amighi, Int J Pharm 2010).
К сожалению, хотя матрица на основе тристеарина была определена как перспективная, ее доступность на рынке в качестве фармацевтического соединения довольно ограничена, в то время как доступность указанного по меньшей мере одного триглицерида, выбранного из группы, содержащей моногидроксистеарин, дигидроксистеарин, тригидроксистеарин и их смесь, существенно выше.
Более того, матрица на основе тристеарина не была перспективной в отношении контроля профиля высвобождения вориконазола, тогда как способ получения (т.е. распылительная сушка) и композиция эксципиента были аналогичны описанным в публикации Levet et al в контексте цисплатина.
Кроме того, в соответствии с настоящим изобретением было выявлено, что указанный по меньшей мере один триглицерид, выбранный из ограниченной группы в соответствии с настоящим изобретением, позволяет, в дополнение к получению профиля замедленного высвобождения и длительному пребыванию химиотерапевтического средства в легких, значительно повысить скорость отложения легких по сравнению с ближайшим триглицеридом тристеарином.
Предпочтительно указанный противоопухолевый агент представляет собой цисплатин, карбоплатин, оксалиплатин, доцетаксел, паклитаксел, пеметрексед, этопозид, винорелбин.
Другие варианты осуществления сухих порошковых ингаляционных составов в соответствии с настоящим изобретением упоминаются в прилагаемой формуле изобретения.
Настоящее изобретение относится к способам производства сухого порошкового ингаляционного состава в соответствии с настоящим изобретением, включающим следующие стадии:
а) смешивание одного или более АФИ с предварительно заданным количеством по меньшей мере одного триглицерида, выбранного из группы, содержащей моногидроксистеарин, дигидроксистеарин, тригидроксистеарин и их смесь, с растворителем или без него;
b) восходящий или нисходящий способ, приводящий к получению вдыхаемых частиц из предыдущей смеси, такой как стадия тонкого измельчения, такая как распылительная сушка суспензии или раствора, распылительная кристаллизация раствора активного лекарственного средства или АФИ в указанном по меньшей мере одном триглицериде или экструзия с последующим размалыванием в струйной мельнице физической смеси АФИ с указанным по меньшей мере одним триглицеридом.
Например, настоящее изобретение относится к способу изготовления сухого порошкового ингаляционного состава в соответствии с настоящим изобретением, включающему стадию суспендирования или растворения порошка одного или более АФИ в предварительно заданном количестве по меньшей мере одного триглицерида, выбранного из группы, содержащей моногидроксистеарин, дигидроксистеарин, тригидроксистеарин и их смесь, с образованием суспензии частиц или раствора одного или более АФИ (например, посредством плавления и/или экструзии) с последующим уменьшением размера частиц раствора или суспензии одного или более АФИ, полученных после охлаждения (например, посредством распылительной кристаллизации) или экструзии при высокой скорости и/или давлении с получением указанного сухого порошкового ингаляционного состава (например, посредством размалывания в струйной мельнице).
В другом примере способ изготовления включает следующие стадии:
а) гомогенное смешивание по меньшей мере одного АФИ с по меньшей мере одним триглицеридом с образованием гомогенной смеси,
b) экструзию гомогенной смеси с помощью (двухшнекового) экструдера при соответствующей температуре с получением гомогенной липидной матрицы, содержащей указанный АФИ,
c) нарезание экструдата для получения крупных гранул/цилиндров,
d) необязательно преобразование триглицеридов в стабильную полиморфную форму путем хранения указанных крупных гранул/цилиндров при соответствующих условиях хранения, и
e) измельчение гранул с помощью подходящей мельницы для получения микрочастиц для ингаляции (DPI), содержащих указанный АФИ с указанным по меньшей мере одним триглицеридом.
В еще одном примере настоящее изобретение относится к способу производства сухого порошкового ингаляционного состава в соответствии с настоящим изобретением, включающему следующие стадии:
a) суспендирование или растворение порошка одного или более АФИ в растворителе с образованием суспензии частиц или раствора одного или более АФИ,
b) необязательное уменьшение размера указанных частиц одного или более АФИ при высокой скорости и/или давлении гомогенизации с охлаждением с образованием суспензии частиц одного или более АФИ уменьшенного размера,
c) смешивание предварительно заданного количества по меньшей мере одного триглицерида, выбранного из группы, содержащей моногидроксистеарин, дигидроксистеарин, тригидроксистеарин и их смесь, в растворителе с указанной микрокристаллической суспензией или раствором с получением смеси указанного по меньшей мере одного АФИ с указанным по меньшей мере одним триглицеридом,
d) распылительную сушку смеси указанного по меньшей мере одного АФИ с указанным по меньшей мере одним триглицеридом с получением указанного сухого порошкового ингаляционного состава.
В предпочтительном варианте осуществления способа в соответствии с настоящим изобретением указанная высокая скорость, применяемая для уменьшения размера частиц, составляет от 10 000 до 30 000 об./мин, предпочтительно от 15 000 до 26 000 об./мин, и применяется в течение периода времени от 8 до 15 минут, предпочтительно от 9 до 12 минут.
Предпочтительно в соответствии с настоящим изобретением указанное высокое давление на стадии гомогенизации постепенно увеличивается от первого давления, находящегося в диапазоне от 2000 до 10 000 фунтов/кв. дюйм, предпочтительно от 4000 до 6 000 фунтов/кв. дюйм, за заданное число циклов предварительного помола в диапазоне от 8 до 12, предпочтительно от 9 до 11, до второго давления, находящегося в диапазоне от 8 000 до 12 000 фунтов/кв. дюйм, предпочтительно от 9 000 до 11 000 фунтов/кв. дюйм, за заданное число циклов предварительного размалывания в диапазоне от 8 до 12, предпочтительно от 9 до 11, до третьего давления, находящегося в диапазоне от 18 000 до 24 000 фунтов/кв. дюйм, предпочтительно от 19 000 до 22 000 фунтов/кв. дюйм, за заданное число циклов предварительного размалывания в диапазоне от 18 до 22, предпочтительно от 19 до 21.
В особенно предпочтительном варианте осуществления в соответствии с настоящим изобретением указанный микрокристалл микрокристаллической суспензии имеет геометрический гранулометрический состав (PSD) d50, который меньше или равен 30 мкм, предпочтительно меньше 15 мкм, предпочтительно меньше или равен 10 мкм, предпочтительно меньше или равен 5 мкм.
В дополнительном особенно предпочтительном варианте осуществления в соответствии с настоящим изобретением указанный микрокристалл микрокристаллической суспензии имеет геометрический гранулометрический состав (PSD) d90, который меньше или равен 60 мкм, предпочтительно меньше или равен 30 мкм, предпочтительно меньше или равен 15 мкм, предпочтительно меньше или равен 10 мкм, а более предпочтительно меньше или равен 7 мкм.
В другом особенно предпочтительном варианте осуществления в соответствии с настоящим изобретением указанный микрокристалл микрокристаллической суспензии имеет средний объемный диаметр D[4,3], который меньше или равен 40 мкм, предпочтительно меньше или равен 20 мкм, предпочтительно меньше или равен 15 мкм, предпочтительно меньше или равен 10 мкм, а более предпочтительно меньше или равен 6 мкм.
В преимущественном предпочтительном варианте осуществления в соответствии с настоящим изобретением дополнительно добавляют пегилированные эксципиенты или другие эксципиенты.
Другие варианты осуществления способа в соответствии с настоящим изобретением упоминаются в прилагаемой формуле изобретения.
Настоящее изобретение дополнительно относится к применению сухого порошкового ингаляционного состава при терапии легких.
Предпочтительно применение в соответствии с настоящим изобретением предназначено для лечения местных заболеваний легких: астмы, ХОЗЛ, легочных инфекций (например, пациенты с муковисцидозом, аспергиллез, туберкулез и т.д.), или системных заболеваний (например, диабета, боли и т.д.).
В варианте в соответствии с настоящим изобретением сухой порошковый ингаляционный состав для химиотерапии применяют в политерапии для лечения рака легкого, такого как любая опухоль легкого, например, легочные метастазы, например, метастазы остеосаркомы, мелкоклеточный рак легких или немелкоклеточный рак легких.
Преимущественно указанная политерапия включает одну первичную терапию, выбранную из группы, состоящей из внутривенной инъекции или инфузии химиотерапевтического агента, иммунотерапии, абляционного хирургического вмешательства на опухоли, абляционного хирургического вмешательства для удаления части или всего органа, пораженного опухолью, излечивающего хирургического вмешательства, радиотерапии и их комбинации, и один или более химиотерапевтических препаратов в виде ингаляции в качестве дополнительной терапии.
Настоящее изобретение также относится к соответствующему способу терапии.
Подробное описание изобретения
Другие характеристики и преимущества настоящего изобретения будут получены из следующего не имеющего ограничительного характера описания и со ссылкой на примеры и фигуры.
На фиг. 1 представлены значения FPF (%) в сравнительном примере (композиция F5, Levet et al) и в примерах 1 и 2 (среднее ± СО, n = 2–3).
На фиг. 2 представлены профили высвобождения цисплатина из вдыхаемой фракции DPI-составов, полученных в соответствии с примерами 1 и 2, по отношению к сравнительному составу, состоящему только из микрочастиц цисплатина.
На фиг. 3 представлено значение FPF из примера 10 по отношению к сравнительному составу только из микрочастиц пеметрекседа (среднее ± СО, n = 3 и 1 соответственно), демонстрирующее превосходство примера 10 относительно стандартного DPI-состава с точки зрения отложения в легких.
На фиг. 4 представлены профили высвобождения пеметрекседа из вдыхаемой фракции DPI-состава, полученного в соответствии с примером 10, по отношению к сравнительному составу, состоящему только из микрочастиц пеметрекседа (среднее ± СО, n = 3).
На фиг. 5 представлены значения FPF из примера 13 (среднее ± СО), демонстрирующие высокую скорость отложения в легких DPI-композиции на основе инсулина, описанной в настоящем изобретении.
На фиг. 6 представлены профили высвобождения инсулина из вдыхаемой фракции DPI-составов, полученных в соответствии с примером 13 (до 240 мин, среднее ± СО, n = 2) (A), по отношению к сравнительным составам, описанным Depreter et al (до 180 мин) (B).
На фиг. 7 представлены профили высвобождения цисплатина из вдыхаемой фракции DPI-состава, полученного в соответствии с примером 16, по отношению к сравнительному составу, состоящему из микрочастиц цисплатина (среднее ± СО, n = 3).
На фиг. 8 представлены значения FPF из примеров 19 и 20 по отношению к сравнительным примерам BUD-TS4 и BUD-TS5 (среднее ± СО, n = 3). (***) p < 0,001, t-критерий, демонстрирующий превосходство композиций будесонида, описанных в настоящем изобретении, по сравнению с другими DPI-составами с будесонидом на основе триглицеридов с точки зрения отложения в легких.
На фиг. 9 представлены профили высвобождения будесонида из вдыхаемой фракции сравнительного примера микронизированного будесонида и DPI-составов, полученных в соответствии с примерами 19, 20 и 21 (n = 1), которые указывают на контролируемый профиль высвобождения будесонида из композиций настоящего изобретения и возможность модуляции профиля высвобождения путем модуляции соотношения лекарственное средство/липид.
Примеры
Пример 1. Получение сухого порошкового состава цисплатина для ингаляции № 1
Вкратце, неочищенные микрокристаллы цисплатина из нефасованного порошка (Shanghai Jinhe Bio-technology Co., Ltd., Shanghai, КНР) сначала суспендировали в 50 мл изопропанола до достижения концентрации 5% масс./об. и уменьшали размер посредством гомогенизации на высокой скорости (10 мин при 24 000 об./мин) (двигатель X620 и диспергирующий вал Т10, Ingenieurbüro CAT M. Zipperer GmbH, Staufen, Германия) и под высоким давлением (гомогенизатор высокого давления EmulsiFlex-C5, Avestin Inc., Ottawa, Канада) при 5000 фунтах/кв. дюйм, затем при 10 000 фунтах/кв. дюйм в течение 10 циклов предварительного размалывания, а затем при 20 000 фунтах/кв. дюйм в течение 20 циклов размалывания. Теплообменник соединяли с гомогенизирующим клапаном и поддерживали его при -15°C с помощью охлаждающего циркулятора F32-MA (Julabo GmbH, Seelbach, Германия). В конце способа из суспензии извлекали аликвоту для измерения гранулометрического состава (PSD) микрокристаллов цисплатина с помощью лазерной дифракции (см. ниже).
Затем к микрокристаллической суспензии добавляли гидрогенизированное касторовое масло (BASF, Ludwigshafen, Германия) и TPGS (Sigma-Aldrich, St-Louis, США), растворенный в нагретом изопропаноле, с получением конечной концентрации цисплатина 1,32% масс./об. и смеси (99 : 1 масс./масс.) гидрогенизированного касторового масла/TPGS 0,68% масс./об. и высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением состава DPI для применения у человека.
Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности (ОВ) 50% ОВ во время распылительной сушки.
Геометрический PSD нефасованного цисплатина, микрочастиц цисплатина, полученных с помощью способа уменьшения размера, и сухого порошкового состава цисплатина измеряли в виде суспендированных и индивидуализированных частиц. Для этого использовали лазерный дифрактометр Mastersizer 3000 (Malvern Instruments Ltd., Worcestershire, Великобритания), соединенный с дозатором Hydro MV, оснащенным ультразвуковым зондом мощностью 40 Вт (Malvern Instruments Ltd.). Измерения нефасованного цисплатина и аликвот, полученных в процессе уменьшения размера, проводили в насыщенном цисплатином изопропаноле. Сухой порошковый состав цисплатина предварительно диспергировали, встряхивали и измеряли в насыщенном цисплатином 0,1% масс./об. полоксамере 407 (BASF, Ludwigshafen, Германия) и 0,9% водном растворе NaCl. PSD выражали в виде медианного объемного диаметра d(0.5) (когда 50% частиц имеют диаметр меньше выраженного), среднего объемного диаметра D[4,3] и процентного содержания мелкодисперсных частиц, определенного по кумулятивным уменьшенным кривым (% частиц меньше 5 мкм). Результаты PSD находятся в диапазоне, предусмотренном в соответствии с настоящим изобретением.
Пример 2. Получение сухих порошковых составов цисплатина для ингаляции № 2
Вкратце, неочищенные микрокристаллы цисплатина из нефасованного порошка (Shanghai Jinhe Bio-technology Co., Ltd., Shanghai, КНР) сначала суспендировали в 50 мл изопропанола до достижения концентрации 5% масс./об. и уменьшали размер посредством гомогенизации на высокой скорости (10 мин при 24 000 об./мин) (двигатель X620 и диспергирующий вал Т10, Ingenieurbüro CAT M. Zipperer GmbH, Staufen, Германия) и под высоким давлением (гомогенизатор высокого давления EmulsiFlex-C5, Avestin Inc., Ottawa, Канада) при 5000 фунтах/кв. дюйм, затем при 10 000 фунтах/кв. дюйм в течение 10 циклов предварительного размалывания, а затем при 20 000 фунтах/кв. дюйм в течение 20 циклов размалывания. Теплообменник соединяли с гомогенизирующим клапаном и поддерживали его при -15°C с помощью охлаждающего циркулятора F32-MA (Julabo GmbH, Seelbach, Германия). В конце способа из суспензии извлекали аликвоту для измерения гранулометрического состава (PSD) микрокристаллов цисплатина с помощью лазерной дифракции (см. ниже).
Затем к микрокристаллической суспензии добавляли гидрогенизированное касторовое масло (BASF, Ludwigshafen, Германия) и TPGS (Sigma-Aldrich, St-Louis, США), растворенный в нагретом изопропаноле, с получением конечной концентрации цисплатина 1,0% масс./об. и смеси (99 : 1 масс./масс.) гидрогенизированного касторового масла/TPGS 1,0% масс./об. и высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Геометрический PSD нефасованного цисплатина, микрочастиц цисплатина, полученных с помощью способа уменьшения размера, и сухого порошкового состава цисплатина измеряли в виде суспендированных и индивидуализированных частиц. Для этого использовали лазерный дифрактометр Mastersizer 3000 (Malvern Instruments Ltd., Worcestershire, Великобритания), соединенный с дозатором Hydro MV, оснащенным ультразвуковым зондом мощностью 40 Вт (Malvern Instruments Ltd.), как описано в примере 1.
Пример 3. Анализ скорости осаждения сухих порошковых составов цисплатина, полученных в соответствии с примерами 1 и 2
Проанализировали составы в соответствии со сравнительным примером (композиция F5, Levet al) и в соответствии с примерами 1 и 2 в отношении значений фракций мелкодисперсных частиц.
Фракцию мелкодисперсных частиц (FPF), процентное содержание, относящееся к извлеченной дозе частиц на основе цисплатина с аэродинамическим диаметром (dae) менее 5 мкм и аэродинамическим PSD, характеризующимся масс-медианным аэродинамическим диаметром (MMAD), определяли с помощью MsLI (Copley Scientific, Nottingham, Великобритания), аппарат C, как описано в Европейской фармакопее 8.0. (2014). Навеску 20 мг каждого DPI-состава (сравнительный пример и в соответствии с примером 2), предварительно просеянную через сито из нержавеющей стали диаметром 355 мм, взвешивали в капсулу из ГПМЦ размером 3 (Quali-V-I, Qualicaples, Madrid, Испания) и помещали в MsLI с помощью сухого порошкового ингалятора RS.01 (RPC Plastiape, Osnago, Италия), установленного на отверстие для ингаляции с помощью его адаптера (n = 3).
Скорость потока осаждения 100 ± 5 л/мин, измеренная с помощью расходомера DFM3 (Copley Scientific, Nottingham, Великобритания), получали с помощью двух воздушных насосов HCP5 (Copley Scientific, Nottingham, Великобритания), соединенных последовательно с контроллером критического расхода TPK (Copley Scientific, Nottingham, Великобритания).
При этой скорости потока критические диаметры между каждой стадией MsLI составляли 10,0, 5,3, 2,4, 1,3 и 0,4 мм. Фильтр микродиафрагменного сборника (MOC) (т.е. стадия 5) содержал мембрану Fluoropore из ПТФЭ 9 см с порами размером 0,45 мм, наклеенную на полиэтиленовую подложку высокой плотности (Merck Millipore, Darmstadt, Германия). Контроллер критического расхода использовали для обеспечения времени осаждения 2,4 с при скорости 100 л/мин и критического расхода с соотношением P3/P2 < 0,5 в соответствии с требованиями Европейской фармакопеи 8.0. (2014).
После импакции четыре верхних стадии MsLI подвергали первому промыванию с использованием 20 мл предварительно заполненного 0,5% масс./об. полоксамера 407 в сверхчистой воде/изопропаноле (60 : 40 об./об.) в качестве фазы для разведения, второму промыванию с использованием 25 мл DMF и третьему промыванию с использованием фазы для разведения, доводили до 100,0 мл и подвергали ультразвуковой обработке в течение 30 мин. Осаждение лекарственного средства в капсуле, в устройстве, в индукционном порте и на фильтре MOC определяли после растворения в 100,0 мл фазы для разведения и ультразвуковой обработки в течение 30 мин. Подвергнутую импакции массу на каждой стадии определяли путем количественной оценки содержания цисплатина утвержденным методом электротермической атомной абсорбционной спектрометрии (ETAAS), описанным Levet el al (Levet, Int J Pharm 2016).
Затем строили график результатов в программе Copley Inhaler Testing Data Analysis Software1 (Copley Scientific, Nottingham, Великобритания) для получения FPD менее 5 мкм. Это было сделано путем интерполяции извлеченной массы в зависимости от критического диаметра соответствующей стадии. FPF выражали в процентах от номинальной дозы.
На фиг. 1 представлены значения FPF (%) сравнительного примера (композиция F5 в публикации Levet el al и примеров 1 и 2 (среднее ± СО, n = 2–3), демонстрирующие превосходство композиций с цисплатином, описанных в настоящем изобретении, в сравнении с другими DPI-составами с цисплатином на основе триглицеридов в отношении отложения в легких.
Пример 4. Анализ скорости растворения цисплатина из сухих порошковых составов цисплатина, полученных в соответствии с примерами 1 и 2
Относящиеся к растворению свойства DPI-составов определяли путем применения способа, описанного Levet et al (Levet et al, Int J Pharm 2016). Данный способ основан на способе «мешалка над диском» из USP39, и в нем используется модифицированный аппарат для растворения типа V для трансдермальных пластырей. Профиль высвобождения цисплатина определяли из всей вдыхаемой фракции (dae меньше или равен 5 мкм) DPI-состава, выбранного с помощью импактора Fast Screening Impactor (FSI, Copley Scientific, Nottingham, Великобритания). Соответствующую массу каждого DPI-состава, эквивалентную осажденной дозе 3 мг цисплатина, взвешивали в капсуле из ГПМЦ размера 3 (Quali-V-I Qualicaples, Madrid, Испания). Затем ее наносили с помощью DPI-устройства RS.01 (RPC Plastiape) на гидрофобный мембранный фильтр Fluoropore® из ПТФЭ с размером пор 0,45 мм (Merck Millipore, Darmstadt, Германия) с FSI (2,4 с, 100 л/мин), оснащенный соответствующей вставкой пресепаратора. Затем фильтр Fluoropore, обращенный осажденным порошком вверх, покрывали гидрофильным поликарбонатным фильтром Isopore® 0,4 мм (Merck-Milipore, Германия) и закрепляли на узле диска из ПТФЭ выпуклой формы (Copley, Nottingham, Великобритания) с помощью зажимов и сетки из ПТФЭ. Затем узел диска погружали в сосуд для растворения аппарата для растворения AT7 (Sotax AG, Aesch, Швейцария) с использованием 400 мл модифицированной имитации легочного секрета (mSLF) (Son and McConville, 2009), представляющей собой среду, имитирующую состав электролитов и поверхностно-активных веществ легких.
Испытание на растворение проводили в соответствии с условиями достаточного растворения при 37 ± 0,2°C, pH 7,35 ± 0,05. Лопасти, установленные на 25 ± 2 мм между лезвием и центром узла диска, были установлены на скорость вращения 50 ± 4 об./мин. Образцы объемом 2,0 мл фильтровали через ацетатцеллюлозные шприцевые фильтры с размером пор 0,22 мм (VWR, Leuven, Бельгия) в предварительно заданные моменты времени от 2 мин до 24 ч и заменяли 2,0 мл свободной предварительно нагретой mSLF.
В конце анализа растворения узел диска открывали в сосуд для растворения и подвергали ультразвуковой обработке в течение 30 мин для достижения 100% значения растворения цисплатина.
На фиг. 2 представлены профили высвобождения цисплатина из вдыхаемой фракции DPI-составов, полученных в соответствии с примерами 1 и 2, по отношению к сравнительному составу, состоящему только из микрочастиц цисплатина.
Пример 5. Получение сухого порошкового состава инсулина № 1
Инсулин сначала суспендировали в изопропаноле (2% масс./об.), а дисперсию порошка получали с помощью ультразвуковой обработки в течение 10 мин в ванне Branson 2510 40 кГц. Затем размер частиц уменьшали с помощью гомогенизатора высокого давления EmulsiFlex-C5 (Aves-tin Inc., Ottawa, Канада). Сначала проводили циклы гомогенизации при низком давлении для предварительного размалывания на суспензии инсулина для дополнительного уменьшения размера частиц (10 циклов при 7 000 фунтах/кв. дюйм и 10 циклов при 12 000 фунтах/кв. дюйм). Наконец, затем применяли HPH в 30 циклах при 24 000 фунтах/кв. дюйм. Эти циклы проводили путем рециркуляции обработанной суспензии непосредственно в резервуар для образца (замкнутый контур). Поскольку HPH вызывает повышение температуры образца (повышение на 30°C после 20 циклов при 24 000 фунтах/кв. дюйм), все операции проводили с использованием теплообменника, установленного перед гомогенизирующим клапаном, причем температуру образца поддерживали на стадии 5 ± 1°C.
В конце способа из суспензии извлекали аликвоту для измерения гранулометрического состава (PSD) микрокристаллов инсулина с помощью лазерной дифракции (см. ниже).
Затем к микрокристаллической суспензии добавляли гидрогенизированное касторовое масло (BASF, Ludwigshafen, Германия) и TPGS (Sigma-Aldrich, St-Louis, США), растворенный в нагретом изопропаноле, с получением конечной концентрации инсулина 1,0% масс./об. и смеси (99 : 1 масс./масс.) гидрогенизированного касторового масла/TPGS 1,0% масс./об. и высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Геометрический PSD нефасованного инсулина, микрочастиц инсулина, полученных с помощью способа уменьшения размера, и сухого порошкового состава инсулина измеряли в виде суспендированных и индивидуализированных частиц, и полученное значение находилось в диапазоне настоящего изобретения. Для этого использовали лазерный дифрактометр Mastersizer 3000 (Malvern Instruments Ltd., Worcestershire, Великобритания), соединенный с дозатором Hydro MV, оснащенным ультразвуковым зондом мощностью 40 Вт (Malvern Instruments Ltd.), как описано в примере 1.
Пример 6. Получение сухого порошкового состава инсулина № 2
Инсулин сначала суспендировали в изопропаноле (2% масс./об.), а дисперсию порошка получали с помощью ультразвуковой обработки в течение 10 мин в ванне Branson 2510 40 кГц. Затем размер частиц уменьшали с помощью гомогенизатора высокого давления EmulsiFlex-C5 (Aves-tin Inc., Ottawa, Канада). Сначала проводили циклы гомогенизации при низком давлении для предварительного размалывания на суспензии инсулина для дополнительного уменьшения размера частиц (10 циклов при 7 000 фунтах/кв. дюйм и 10 циклов при 12 000 фунтах/кв. дюйм). Наконец, затем применяли HPH в 30 циклах при 24 000 фунтах/кв. дюйм. Эти циклы проводили путем рециркуляции обработанной суспензии непосредственно в резервуар для образца (замкнутый контур). Поскольку HPH вызывает повышение температуры образца (повышение на 30°C после 20 циклов при 24 000 фунтах/кв. дюйм), все операции проводили с использованием теплообменника, установленного перед гомогенизирующим клапаном, причем температуру образца поддерживали на стадии 5 ± 1°C.
В конце способа из суспензии извлекали аликвоту для измерения гранулометрического состава (PSD) микрокристаллов инсулина с помощью лазерной дифракции (см. ниже).
Затем к микрокристаллической суспензии добавляли гидрогенизированное касторовое масло (BASF, Ludwigshafen, Германия) и TPGS (Sigma-Aldrich, St-Louis, США), растворенный в нагретом изопропаноле, с получением конечной концентрации инсулина 1,5% масс./об. и смеси (99 : 1 масс./масс.) гидрогенизированного касторового масла/TPGS 0,5% масс./об. и высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Геометрический PSD нефасованного инсулина, микрочастиц инсулина, полученных с помощью способа уменьшения размера, и сухого порошкового состава инсулина измеряли в виде суспендированных и индивидуализированных частиц, и полученное значение находилось в диапазоне настоящего изобретения. Для этого использовали лазерный дифрактометр Mastersizer 3000 (Malvern Instruments Ltd., Worcestershire, Великобритания), соединенный с дозатором Hydro MV, оснащенным ультразвуковым зондом мощностью 40 Вт (Malvern Instruments Ltd.), как описано в примере 1.
Пример 7. Получение сухого порошкового состава будесонида для ингаляции № 1
Будесонид (1% масс./об.) сначала растворяли в изопропаноле при перемешивании магнитной мешалкой. Затем к микрокристаллической суспензии добавляли гидрогенизированное касторовое масло (BASF, Ludwigshafen, Германия) и TPGS (Sigma-Aldrich, St-Louis, США), растворенный в нагретом изопропаноле, с получением конечной концентрации будесонида 1,0% масс./об. и смеси (99 : 1 масс./масс.) гидрогенизированного касторового масла/TPGS 1,0% масс./об. и высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Геометрический PSD сухого порошкового состава нефасованного будесонида измеряли в виде суспендированных и индивидуализированных частиц, и полученное значение находилось в диапазоне настоящего изобретения. Для этого использовали лазерный дифрактометр Mastersizer 3000 (Malvern Instruments Ltd., Worcestershire, Великобритания), соединенный с дозатором Hydro MV, оснащенным ультразвуковым зондом мощностью 40 Вт (Malvern Instruments Ltd.), как описано в примере 1.
Пример 8. Получение сухого порошкового состава будесонида для ингаляции № 2
Будесонид (1,5% масс./об.) сначала растворяли в изопропаноле при перемешивании магнитной мешалкой. Затем к микрокристаллической суспензии добавляли гидрогенизированное касторовое масло (BASF, Ludwigshafen, Германия) и TPGS (Sigma-Aldrich, St-Louis, США), растворенный в нагретом изопропаноле, с получением конечной концентрации будесонида 1,5% масс./об. и смеси (99 : 1 масс./масс.) гидрогенизированного касторового масла/TPGS 0,5% масс./об. и высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Геометрический PSD сухого порошкового состава нефасованного будесонида измеряли в виде суспендированных и индивидуализированных частиц, и полученное значение находилось в диапазоне настоящего изобретения. Для этого использовали лазерный дифрактометр Mastersizer 3000 (Malvern Instruments Ltd., Worcestershire, Великобритания), соединенный с дозатором Hydro MV, оснащенным ультразвуковым зондом мощностью 40 Вт (Malvern Instruments Ltd.), как описано в примере 1.
Примеры 9. Получение сухого порошкового состава будесонида № 3
10 г микронизированного будесонида, 9,9 г гидрогенизированного касторового масла и 0,1 г TPGS смешивали до гомогенности в смесителе Turbula® (Willy A. Bachofen AG, Muttenz, Швейцария). Затем гомогенную смесь экструдировали через двухшнековый экструдер (Process-11, Thermo Fischer Scientific, Massachusetts, США) при соответствующей температуре с получением гомогенной липидной матрицы. Экструдат затем нарезали для получения крупных гранул и гранулы помещали в инкубатор при соответствующих условиях хранения для преобразования липидной матрицы в стабильный полиморфный материал. Наконец, гранулы размалывали с помощью струйной мельницы (с соответствующей скоростью подачи гранул, давлением впрыска и давлением истирания) с получением микрочастиц для ингаляции (DPI) для применения у человека.
Пример 10. Получение сухого порошкового состава пеметрекседа для ингаляции № 1
Вкратце, неочищенные микрокристаллы пеметрекседа динатрия (гептагидратная форма) из нефасованного порошка (Carbosynth Limited, Berkshire, Великобритания) сначала суспендировали в 50 мл изопропанола для достижения концентрации 1% масс./об. в присутствии 0,05% масс./об. TPGS (Sigma-Aldrich, St-Louis, США) и уменьшали размер посредством высокоскоростной (10 мин при 24 000 об./мин) (двигатель X620 и диспергирующий вал Т10, Ingenieurbüro CAT M. Zipperer GmbH, Staufen, Германия) гомогенизации под высоким давлением (гомогенизатор высокого давления EmulsiFlex-C3, Avestin Inc., Ottawa, Канада) при 25 000 фунтов/кв. дюйм в течение 20 циклов размалывания. Теплообменник соединяли с гомогенизирующим клапаном и поддерживали его при +5°C с помощью охлаждающего циркулятора F32-MA (Julabo GmbH, Seelbach, Германия). В конце способа из суспензии извлекали аликвоту для измерения гранулометрического состава (PSD) микрокристаллов пеметрекседа с помощью лазерной дифракции (см. ниже).
Затем 1% масс./об. гидрогенизированного касторового масла (BASF, Ludwigshafen, Германия) растворяли в нагретой (50°C) суспензии микрокристаллов и высушивали распылением с использованием сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Геометрический PSD нефасованного пеметрекседа, микрочастиц пеметрекседа, полученных с помощью способа уменьшения размера, и сухого порошкового состава пеметрекседа измеряли в виде суспендированных и индивидуализированных частиц, и полученное значение находилось в диапазоне настоящего изобретения. Для этого использовали лазерный дифрактометр Mastersizer 3000 (Malvern Instruments Ltd., Worcestershire, Великобритания), соединенный с дозатором Hydro MV, оснащенным ультразвуковым зондом мощностью 40 Вт (Malvern Instruments Ltd.), как описано в примере 1.
Пример 11. Анализ скорости осаждения сухого порошкового состава пеметрекседа, полученного в соответствии с примером 10
Состав в соответствии с примерами 10 был проанализирован в отношении типа отложения в легких in vitro и значения FPF.
Значение FPF, процентное содержание, относящееся к извлеченной дозе частиц на основе пеметрекседа с аэродинамическим диаметром (dae) менее 5 мкм и аэродинамическим PSD, характеризующимся MMAD, определяли с помощью NGI (Copley Scientific, Nottingham, Великобритания), аппарат Е, как описано в Европейской фармакопее 8.0. (2014). Навеску 20 мг DPI-состава (в соответствии с примером 10 и сравнительным составом, состоящим только из микрочастиц пеметрекседа), предварительно просеянную через сито из нержавеющей стали диаметром 355 мм, взвешивали в капсулу из ГПМЦ размером 3 (Quali-V-I, Qualicaples, Madrid, Испания) и помещали в NGI с помощью сухого порошкового ингалятора RS.01 (RPC Plastiape, Osnago, Италия), установленного на отверстие для ингаляции с помощью его адаптера (n = 3).
Скорость потока осаждения 100 ± 5 л/мин, измеренная с помощью расходомера DFM3 (Copley Scientific, Nottingham, Великобритания), получали с помощью двух воздушных насосов HCP5 (Copley Scientific, Nottingham, Великобритания), соединенных последовательно с контроллером критического расхода TPK (Copley Scientific, Nottingham, Великобритания).
При этой скорости потока критические диаметры между каждой стадией NGI составляли 6,12, 3,42, 2,18, 1,31, 0,72, 0,40 и 0,24 мм. Контроллер критического расхода использовали для обеспечения времени осаждения 2,4 с при скорости 100 л/мин и критического потока с соотношением P3/P2 < 0,5 в соответствии с требованиями Европейской фармакопеи 8.0 (2014).
После импакции массу пеметрекседа, осажденную в капсуле, в устройстве, в индукционном порте, в пресепараторе, на 7 стадиях и в MOC NGI, собирали с помощью сверхчистой воды/DMF (30 : 70 об./об.) в качестве фазы для разведения и подвергали ультразвуковой обработке в течение 30 мин. Подвергнутую импакции массу на каждой стадии определяли путем количественной оценки содержания пеметрекседа с помощью утвержденного ВЭЖХ. Хроматографическую систему (HP 1200 series, Agilent Technologies, Diegem, Бельгия) оснащали четвертичным насосом, автоматическим пробоотборником и детектором на диодной матрице. Разделение проводили на колонке с обращенной фазой Hypersil Gold C18 (5 мм, 250 мм x 4,6 мм) (Thermo Fisher Scientific, Waltham, США). Подвижная фаза состояла из сверхчистой воды/ацетонитрила (86 : 14), подкисленного 0,4% муравьиной кислотой, которую доставляли со скоростью потока 1 мл/мин. Количественное определение выполняли при 256 нм. Вводимый объем составлял 20 мкл, температура была установлена на 30°C, а время анализа составляло 15 мин.
Затем строили график результатов в программе Copley Inhaler Testing Data Analysis Software1 (Copley Scientific, Nottingham, Великобритания) для получения FPD менее 5 мкм. Это было сделано путем интерполяции извлеченной массы в зависимости от критического диаметра соответствующей стадии. FPF выражали в процентах от номинальной дозы.
На фиг. 3 представлено значение FPF из примера 10 по отношению к сравнительному составу только из микрочастиц пеметрекседа (среднее ± СО, n = 3 и 1 соответственно), демонстрирующее превосходство примера 10 относительно стандартного DPI-состава с точки зрения отложения в легких.
Пример 12. Анализ скорости растворения пеметрекседа из сухого порошкового состава пеметрекседа, полученного в соответствии с примерами 10
Относящиеся к растворению свойства DPI-состава определяли путем применения адаптированного способа на основе способа, описанного Pilcer et al (Pilcer et al, J Pharm Sci 2013). Систему растворения (Copley Scientific, Nottingham, Великобритания), специально разработанную для исследований профиля высвобождения DPI, применяли вместе со способом на основе способа «мешалка над диском» (Eur.Ph. 7). Для изучения профилей высвобождения частиц, которые оседают в легких, фракционирование состава, содержащего пеметрексед, сначала проводили с помощью NGI. Чашку на стадии 3 выбирали так, чтобы она была оснащена съемной дисковой вставкой для сбора частиц. Особый интерес представляет то, что при выбранной скорости ингаляции (100 л/мин в течение 2,4 с) критические диаметры на стадии 3 находились в диапазоне от 2,18 до 3,42 мкм, что позволяло выбирать частицы с направленным воздействием на легкое. Капсулы с соответствующим количеством состава в соответствии с примером 10 взвешивали для сбора около 6 мг пеметрекседа на стадии 3. Затем дисковую вставку покрывали поликарбонатной мембраной (размер пор 0,4 мкм) (Merck Millipore) и помещали в лопастный аппарат для растворения (Erweka DT6; ERWEKA GmbH, Heusenstamm, Hesse, Германия), заполненный 400 мл mSLF (Son and McConville, 2009), средой, имитирующей состав электролитов и поверхностно-активных веществ легких.
Испытание на растворение проводили в соответствии с условиями достаточного растворения при 37 ± 0,2°C, pH 7,35 ± 0,05. Лопасти, установленные на 25 ± 2 мм между лезвием и центром узла диска, были установлены на скорость вращения 50 ± 4 об./мин. Образцы объемом 2,0 мл фильтровали через ацетатцеллюлозные шприцевые фильтры с размером пор 0,22 мм (VWR, Leuven, Бельгия) в предварительно заданные моменты времени от 2 мин до 24 ч и заменяли 2,0 мл свободной предварительно нагретой mSLF.
В конце анализа растворения узел диска открывали в сосуд для растворения и подвергали ультразвуковой обработке в течение 30 мин для достижения 100% значения растворения пеметрекседа.
На фиг. 4 представлены профили высвобождения пеметрекседа из вдыхаемой фракции DPI-состава, полученного в соответствии с примером 10, по отношению к сравнительному составу, состоящему только из микрочастиц пеметрекседа (среднее ± СО, n = 3).
Фактор подобия f2 использовали для сравнения двух профилей растворения (Shah et al, Pharm Res 1998). Кривые существенно отличались (f2 < 50). Более того, суммарные значения высвобождения во все моменты времени из примера 10 были значительно ниже по сравнению со значениями из микрокристаллов пеметрекседа (p < 0,05, t-критерий), например, через 1 ч, соответственно, 53 ± 9% и 97,9 ± 0,9% (P < 0,01), что указывает на контролируемый профиль высвобождения пеметрекседа из композиции настоящего изобретения.
Пример 13. Получение сухого порошкового состава инсулина № 3
Инсулин (Sigma-Aldrich) сначала суспендировали в изопропаноле (1% масс./об.), используя магнитную мешалку, а дисперсию порошка получали с помощью ультразвуковой обработки в течение 10 мин в ванне Branson 2510 40 кГц. Затем размер частиц уменьшали с помощью гомогенизатора высокого давления EmulsiFlex-C3 (Avestin Inc., Ottawa, Канада) в течение 30 циклов при 22 000 фунтах/кв. дюйм. Эти циклы проводили путем рециркуляции обработанной суспензии непосредственно в резервуар для образца (замкнутый контур). Поскольку HPH вызывает повышение температуры образца, все операции проводили с использованием теплообменника, установленного перед гомогенизирующим клапаном, причем температуру образца поддерживали на уровне 5 ± 1°C.
В конце способа из суспензии извлекали аликвоту для измерения гранулометрического состава (PSD) микрокристаллов инсулина с помощью лазерной дифракции (см. ниже).
Затем 1% масс./об. гидрогенизированного касторового масла (BASF, Ludwigshafen, Германия) растворяли в нагретой (50°C) суспензии микрокристаллов и высушивали распылением с использованием сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Геометрический PSD нефасованного инсулина, микрочастиц инсулина, полученных с помощью способа уменьшения размера, и сухого порошкового состава инсулина измеряли в виде суспендированных и индивидуализированных частиц, и полученное значение находилось в диапазоне настоящего изобретения. Для этого использовали лазерный дифрактометр Mastersizer 3000 (Malvern Instruments Ltd., Worcestershire, Великобритания), соединенный с дозатором Hydro MV, оснащенным ультразвуковым зондом мощностью 40 Вт (Malvern Instruments Ltd.), как описано в примере 1.
Пример 14. Анализ скорости осаждения сухих порошковых составов инсулина, полученных в соответствии с примером 13
Состав в соответствии с примером 13 был проанализирован в отношении значения FPF.
Значение FPF, процентное значение, относящееся к извлеченной дозе частиц на основе инсулина с dae менее 5 мкм, определяли с помощью импактора Fast Screening Impactor (FSI) (Copley Scientific, Nottingham, Великобритания). В FSI применяется двухстадийный способ разделения, в котором первые большие невдыхаемые болюсы захватываются в сепаратор жидкости, затем следует стадия импакции тонкой нарезки при 5 мкм (т.е. в соответствии с FPF). Навеску 10 мг DPI-составов (в соответствии с примером 13), предварительно просеянную через сито из нержавеющей стали диаметром 355 мм, взвешивали в капсулу из ГПМЦ размером 3 (Quali-V-I, Qualicaples, Madrid, Испания) и помещали в FSI с помощью сухого порошкового ингалятора RS.01 (RPC Plastiape, Osnago, Италия), установленного на отверстие для ингаляции с помощью его адаптера (n = 3).
Скорость потока осаждения 100 ± 5 л/мин, измеренная с помощью расходомера DFM3 (Copley Scientific, Nottingham, Великобритания), получали с помощью двух воздушных насосов HCP5 (Copley Scientific, Nottingham, Великобритания), соединенных последовательно с контроллером критического расхода TPK (Copley Scientific, Nottingham, Великобритания). Контроллер критического расхода применяли для обеспечения времени осаждения 2,4 с со скоростью 100 л/мин.
После импакции массу инсулина, осажденную в капсуле, в устройстве, в индукционном порте, в пресепараторе и на мембране Fluoropore из ПТФЭ размером 9 см и размером пор 0,45 мм, наклеенной на подложку из полиэтилена высокой плотности (Merck Millipore, Darmstadt, Германия), собирали с помощью 0,01 M HCl в качестве фазы для разведения и подвергали ультразвуковой обработке в течение 30 мин. Массу, подвергнутую импакции на каждой стадии, определяли путем количественной оценки содержания инсулина с помощью способа ВЭЖХ, описанного в Европейской фармакопее 9.2. (2017). FPF выражали в процентах от номинальной дозы.
На фиг. 5 представлены значения FPF из примера 13 (среднее ± СО), демонстрирующие высокую скорость отложения в легких DPI-композиции на основе инсулина, описанной в настоящем изобретении.
Пример 15. Анализ скорости растворения инсулина из сухих порошковых составов инсулина, полученных в соответствии с примером 13
Относящиеся к растворению свойства DPI-состава в соответствии с примером 13 определяли путем применения адаптированного способа на основе способа, описанного Depreter et al (Depreter et al, Eur J Pharm Biopharm 2012). Систему растворения (Copley Scientific, Nottingham, Великобритания), специально разработанную для исследований профиля высвобождения DPI, применяли вместе со способом на основе способа «мешалка над диском» (Eur.Ph. 7). Для изучения профилей высвобождения частиц, которые оседают в легких, фракционирование состава, содержащего инсулин, сначала проводили с помощью NGI. Чашку на стадии 3 выбирали так, чтобы она была оснащена съемной дисковой вставкой для сбора частиц. Особый интерес представляет то, что при выбранной скорости ингаляции (100 л/мин в течение 2,4 с) критические диаметры на стадии 3 находились в диапазоне от 2,18 до 3,42 мкм, что позволяло выбирать частицы с направленным воздействием на легкое. Капсулы с соответствующим количеством состава в соответствии с примером 13 взвешивали для сбора около 3 мг инсулина на стадии 3. Затем дисковую вставку покрывали поликарбонатной мембраной (размер пор 0,4 мкм) (Merck Millipore) и помещали в лопастный аппарат для растворения (Erweka DT6; ERWEKA GmbH, Heusenstamm, Hesse, Германия), заполненный 400 мл 0,01 мМ фосфатно-солевого буферного раствора (PBS) при рН 7,4.
Испытание на растворение проводили в соответствии с условиями достаточного растворения при 37 ± 0,2°C, pH 7,35 ± 0,05. Лопасти, установленные на 25 ± 2 мм между лезвием и центром узла диска, были установлены на скорость вращения 50 ± 4 об./мин. Образцы объемом 5,0 мл отбирали в заданные моменты времени в интервале от 2 мин до 24 ч и заменяли 5,0 мл чистого предварительно нагретого PBS.
В конце анализа растворения узел диска открывали в сосуд для растворения и подвергали ультразвуковой обработке в течение 30 мин для достижения 100% значения растворения инсулина.
Образцы лиофилизировали (Christ Epsilon 1–6) в присутствии 3% масс./об. трегалозы. Лиофилизаты растворяли в 500 мкл 0,02 Н HCl и вводили в систему ВЭЖХ с применением способа, описанного в Европейской фармакопее 9.2. (2017).
На фиг. 6 представлены профили высвобождения инсулина из вдыхаемой фракции DPI-составов, полученных в соответствии с примером 13 (до 240 мин, среднее ± СО, n = 2) (A), по отношению к сравнительным составам, описанным Depreter et al (до 180 мин) (B).
Значения совокупного высвобождения в различные моменты времени из примера 13 были ниже по сравнению с таковыми для двух составов из публикации Depreter et al, например, через 1 ч, соответственно, около 60% по сравнению с около 100%, что демонстрирует преимущества инсулиновых композиций, описанных в настоящем изобретении, с точки зрения контроля высвобождения инсулина как в случае микрокристаллов инсулина, так и в случае микрокристаллов инсулина с липидным покрытием, описанных Depreter et al (F1 и F2 на фиг. 6 соответственно).
Пример 16. Получение сухого порошкового состава цисплатина № 3 и сравнительного примера
Сначала суспендировали цисплатин (Umicore, Hanau-Wolfgang, Германия) в 50 мл этанола до достижения концентрации 5% масс./об. и уменьшали размер с помощью высокоскоростной (10 мин при 24 000 об./мин) (двигатель X620 и диспергирующий вал Т10, Ingenieurbüro CAT M. Zipperer GmbH, Staufen, Германия) гомогенизации под высоким давлением с использованием гомогенизатора высокого давления EmulsiFlex-C3 (Avestin Inc., Ottawa, Канада) в течение 40 циклов при 20 000 фунтах/кв. дюйм. Эти циклы проводили путем рециркуляции обработанной суспензии непосредственно в резервуар для образца (замкнутый контур). Поскольку HPH вызывает повышение температуры образца, все операции проводили с использованием теплообменника, установленного перед гомогенизирующим клапаном, причем температуру образца поддерживали на уровне 15 ± 1°C.
В конце способа из суспензии извлекали аликвоту для измерения PSD микрокристаллов цисплатина с помощью лазерной дифракции (см. ниже).
Затем к микрокристаллической суспензии добавляли гидрогенизированное касторовое масло (BASF, Ludwigshafen, Германия) и TPGS (Sigma-Aldrich, St-Louis, США) (или тристеарин в случае сравнительного примера), растворенный в нагретом изопропаноле, с получением конечной концентрации цисплатина 2,0% масс./об. и смеси (99 : 1 масс./масс.) триглицерида/TPGS 2,0% масс./об. и высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Геометрический PSD нефасованного цисплатина, микрочастиц цисплатина, полученных с помощью способа уменьшения размера, и сухого порошкового состава цисплатина измеряли в виде суспендированных и индивидуализированных частиц, и полученное значение находилось в диапазоне настоящего изобретения. Для этого использовали лазерный дифрактометр Mastersizer 3000 (Malvern Instruments Ltd., Worcestershire, Великобритания), соединенный с дозатором Hydro MV, оснащенным ультразвуковым зондом мощностью 40 Вт (Malvern Instruments Ltd.), как описано в примере 1.
Пример 17. Анализ скорости осаждения сухого порошкового состава цисплатина, полученного в соответствии с примером6 16
Составы в соответствии с примерами 16 были проанализированы в отношении типа отложения в легких in vitro и значения FPF.
FPF, процентное содержание, относящееся к извлеченной дозе частиц на основе цисплатина со значением dae менее 5 мкм и аэродинамическим PSD, характеризующимся MMAD, определяли с помощью NGI (Copley Scientific, Nottingham, Великобритания), аппарат Е, как описано в Европейской фармакопее 8.0. (2014). Навеску 20 мг DPI-составов (в соответствии с примером 17), предварительно просеянную через сито из нержавеющей стали диаметром 355 мм, взвешивали в капсулу из ГПМЦ размером 3 (Quali-V-I, Qualicaples, Madrid, Испания) и помещали в FSI с помощью сухого порошкового ингалятора RS.01 (RPC Plastiape, Osnago, Италия), установленного на отверстие для ингаляции с помощью его адаптера (n = 3).
Скорость потока осаждения 100 ± 5 л/мин, измеренная с помощью расходомера DFM3 (Copley Scientific, Nottingham, Великобритания), получали с помощью двух воздушных насосов HCP5 (Copley Scientific, Nottingham, Великобритания), соединенных последовательно с контроллером критического расхода TPK (Copley Scientific, Nottingham, Великобритания).
При этой скорости потока критические диаметры между каждой стадией NGI составляли 6,12, 3,42, 2,18, 1,31, 0,72, 0,40 и 0,24 мм. Контроллер критического расхода использовали для обеспечения времени осаждения 2,4 с при скорости 100 л/мин и критического расхода с соотношением P3/P2 < 0,5 в соответствии с требованиями Европейской фармакопеи 8.0. (2014).
После импакции массу цисплатина, осажденную в капсуле, в устройстве, в индукционном порте, в пресепараторе, на 7 стадиях и в MOC NGI, собирали с помощью DMF в качестве фазы для разведения и подвергали ультразвуковой обработке в течение 30 мин. Подвергнутую импакции массу на каждой стадии определяли путем количественной оценки содержания цисплатина с помощью утвержденного метода ETAAS, описанного Levet et al (Levet et al, Int J Pharm 2016).
Затем строили график результатов в программе Copley Inhaler Testing Data Analysis Software1 (Copley Scientific, Nottingham, Великобритания) для получения FPD менее 5 мкм. Это было сделано путем интерполяции извлеченной массы в зависимости от критического диаметра соответствующей стадии. FPF выражали в процентах от номинальной дозы.
Полученные результаты объединяли с результатами, полученными в примере 3, демонстрируя превосходство композиций цисплатина, описанных в настоящем изобретении, в сравнении с другими DPI-составами цисплатина на основе триглицеридов с точки зрения отложения в легких.
Пример 18. Анализ скорости растворения цисплатина из сухого порошкового состава цисплатина, полученного в соответствии с примерами 16
Относящиеся к растворению свойства DPI-состава определяли путем применения адаптированного способа на основе способа, описанного Pilcer et al (Pilcer et al, J Pharm Sci 2013). Систему растворения (Copley Scientific, Nottingham, Великобритания), специально разработанную для исследований профиля высвобождения DPI, применяли вместе со способом на основе способа «мешалка над диском» (Eur.Ph. 7). Для изучения профилей высвобождения частиц, которые оседают в легких, фракционирование состава, содержащего цисплатин, сначала проводили с помощью NGI. Чашку на стадии 3 выбирали так, чтобы она была оснащена съемной дисковой вставкой для сбора частиц. Особый интерес представляет то, что при выбранной скорости ингаляции (100 л/мин в течение 2,4 с) критические диаметры на стадии 3 находились в диапазоне от 2,18 до 3,42 мкм, что позволяло выбирать частицы с направленным воздействием на легкое, из капсулы, заполненной соответствующим количеством составов в соответствии с примером 16, для осаждения около 2 мг цисплатина на стадии 3. Затем дисковую вставку покрывали поликарбонатной мембраной (размер пор 0,4 мкм) (Merck Millipore) и помещали в лопастный аппарат для растворения (Erweka DT6; ERWEKA GmbH, Heusenstamm, Hesse, Германия), заполненный 400 мл mSLF (Son and McConville, 2009), средой, имитирующей состав электролитов и поверхностно-активных веществ легких.
Испытание на растворение проводили в соответствии с условиями достаточного растворения при 37 ± 0,2°C, pH 7,35 ± 0,05. Лопасти, установленные на 25 ± 2 мм между лезвием и центром узла диска, были установлены на скорость вращения 50 ± 4 об./мин. Образцы объемом 2,0 мл фильтровали через ацетатцеллюлозные шприцевые фильтры с размером пор 0,22 мм (VWR, Leuven, Бельгия) в предварительно заданные моменты времени от 2 мин до 24 ч и заменяли 2,0 мл свободной предварительно нагретой mSLF.
В конце анализа растворения узел диска открывали в сосуд для растворения и подвергали ультразвуковой обработке в течение 30 мин для достижения 100% значения растворения цисплатина.
На фиг. 7 представлены профили высвобождения цисплатина из вдыхаемой фракции DPI-состава, полученного в соответствии с примером 16, по отношению к сравнительному составу, состоящему из микрочастиц цисплатина (среднее ± СО, n = 3).
Фактор подобия f2 использовали для сравнения двух профилей растворения (Shah et al, Pharm Res 1998). Кривые существенно отличались (f2 < 50). Более того, суммарные значения высвобождения во все моменты времени из примера 16 были значительно ниже по сравнению со значениями из микрокристаллов цисплатина (p < 0,05, t-критерий), например, через 4 ч, соответственно, 57 ± 4% и 76 ± 5% (p < 0,01), что указывает на контролируемый профиль высвобождения цисплатина из композиции настоящего изобретения.
Пример 19. Получение сухого порошкового состава будесонида для ингаляции № 4
0,1500% масс./об. будесонида, 2,8215% масс./об. гидрогенизированного касторового масла (BASF, Ludwigshafen, Германия) (или тристеарина для сравнительных примеров BUD-TS4) и 0,0285% масс./об. TPGS (Sigma-Aldrich, St-Louis, США) при перемешивании на магнитной мешалке растворяли в горячем изопропаноле (65°C) и горячий раствор высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Пример 20. Получение сухого порошкового состава будесонида для ингаляции № 5
0,600% масс./об. будесонида, 2,376% масс./об. гидрогенизированного касторового масла (BASF, Ludwigshafen, Германия) (или тристеарина для сравнительных примеров BUD-TS5) и 0,024% масс./об. TPGS (Sigma-Aldrich, St-Louis, США) при перемешивании на магнитной мешалке растворяли в горячем изопропаноле (65°C) и горячий раствор высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Пример 21. Получение сухого порошкового состава будесонида для ингаляции № 6
1,500% масс./об. будесонида, 1,485% масс./об. гидрогенизированного касторового масла (BASF, Ludwigshafen, Германия) и 0,015% масс./об. TPGS (Sigma-Aldrich, St-Louis, США) при перемешивании на магнитной мешалке растворяли в горячем изопропаноле (65°C) и горячий раствор высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Пример 22. Анализ скорости осаждения сухих порошковых составов будесонида, полученных в соответствии с примерами 19 и 20
Составы в соответствии с примерами 19 и 20 были проанализированы в отношении типа отложения в легких in vitro и значения фракции мелкодисперстных частиц. Сравнительные примеры составов 19 и 20, т.е. BUD-TS4 и BUD-TS5 соответственно, получали с использованием тристеарина (TS) (Tokyo Chemical Company, Tokyo, Япония) вместо гидрогенизированного касторового масла согласно тем же соответствующим протоколам.
FPF, процентное содержание, относящееся к извлеченной дозе частиц на основе будесонида со значением dae менее 5 мкм и аэродинамическим PSD, характеризующимся MMAD, определяли с помощью NGI (Copley Scientific, Nottingham, Великобритания), аппарат Е, как описано в Европейской фармакопее 8.0. (2014). Навеску 10 мг DPI-составов (согласно примерам 19 и 20 и сравнительные порошки BUD-TS4 и BUD-TS5), предварительно просеянную через сито из нержавеющей стали диаметром 355 мм, взвешивали в капсулу из ГПМЦ размером 3 (Quali-V-I, Qualicaples, Madrid, Испания) и помещали в NGI с помощью сухого порошкового ингалятора RS.01 (RPC Plastiape, Osnago, Италия), установленного на отверстие для ингаляции с помощью его адаптера (n = 3).
Скорость потока осаждения 100 ± 5 л/мин, измеренная с помощью расходомера DFM3 (Copley Scientific, Nottingham, Великобритания), получали с помощью двух воздушных насосов HCP5 (Copley Scientific, Nottingham, Великобритания), соединенных последовательно с контроллером критического расхода TPK (Copley Scientific, Nottingham, Великобритания).
При этой скорости потока критические диаметры между каждой стадией NGI составляли 6,12, 3,42, 2,18, 1,31, 0,72, 0,40 и 0,24 мм. Контроллер критического расхода использовали для обеспечения времени осаждения 2,4 с при скорости 100 л/мин и критического расхода с соотношением P3/P2 < 0,5 в соответствии с требованиями Европейской фармакопеи 8.0. (2014).
После импакции массу будесонида, осажденную в капсуле, в устройстве, в индукционном порте, в пресепараторе, на 7 стадиях и в MOC NGI, собирали с помощью 0,5% масс./об. полоксамера 407 в смеси сверхчистая вода : изопропанол в соотношении 60 : 40 (об./об.) в качестве фазы для разведения и подвергали ультразвуковой обработке в течение 30 мин при 60°C. Затем растворы фильтровали через шприцевые фильтры с регенерированной целлюлозой Minisart с размером пор 0,45 мкм (Sartorius Stedim Biotech GmbH, Германия). Подвергнутую импакции массу на каждой стадии определяли путем количественной оценки содержания будесонида с помощью утвержденного способа ВЭЖХ. Хроматографическую систему (HP 1200 series, Agilent Technologies, Diegem, Бельгия) оснащали четвертичным насосом, автоматическим пробоотборником и детектором на диодной матрице. Разделение проводили на колонке с обращенной фазой Alltima С18 (5 мм, 150 мм x 4,6 мм) (Hichrom, Theale, Великобритания). Подвижная фаза состояла из смеси фосфатный буфер : ацетонитрил (65 : 35 об./об.), pH = 3,20, которую доставляли со скоростью потока 1,5 мл/мин. Количественное определение выполняли при 245 нм. Вводимый объем составлял 100 мкл, температура была установлена на 40°C, а время анализа составляло 22 мин.
Затем строили график результатов в программе Copley Inhaler Testing Data Analysis Software1 (Copley Scientific, Nottingham, Великобритания) для получения FPD менее 5 мкм. Это было сделано путем интерполяции извлеченной массы в зависимости от критического диаметра соответствующей стадии. FPF выражали в процентах от номинальной дозы.
На фиг. 8 представлены значения FPF из примеров 19 и 20 по отношению к сравнительным примерам BUD-TS4 и BUD-TS5 (среднее ± СО, n = 3). (***) p < 0,001, t-критерий, демонстрирующий превосходство композиций будесонида, описанных в настоящем изобретении, по сравнению с другими DPI-составами с будесонидом на основе триглицеридов с точки зрения отложения в легких.
Пример 23. Анализ скорости растворения будесонида из сухих порошковых составов будесонида, полученных в соответствии с примерами 19, 20 и 21
Относящиеся к растворению свойства DPI-составов в соответствии с примерами 19, 20 и 21 и сравнительного порошка будесонида (т.е. микронизированного будесонида) определяли путем применения адаптированного способа на основе способа, описанного Pilcer et al (Pilcer et al, J Pharm Sci 2013). Сравнительный порошок микронизированного будесонида получали путем распылительной сушки (Mini-Spray Dryer B-290, Büchi Labortechnik AG, Flawil, Швейцария) 3% масс./об. раствора будесонида в изопропаноле с получением DPI-состава для применения у человека.
Систему растворения (Copley Scientific, Nottingham, Великобритания), специально разработанную для исследований профиля высвобождения DPI, применяли вместе со способом на основе способа «мешалка над диском» (Eur.Ph. 7). Для изучения профилей высвобождения частиц, которые оседают в легких, фракционирование состава, содержащего будесонид, сначала проводили с помощью NGI. Чашку на стадии 2 выбирали так, чтобы она была оснащена съемной дисковой вставкой для сбора частиц. Особый интерес представляет то, что при выбранной скорости ингаляции (100 л/мин в течение 2,4 с) критические диаметры на стадии 2 находились в диапазоне от 6,12 до 3,42 мкм, что позволяло выбирать частицы с направленным воздействием на легкое, из капсулы, заполненной соответствующим количеством состава (в соответствии с микронизированным будесонидом и примерами 20, 21 и 22) для осаждения около 500 мкг будесонида на стадии 3. Затем дисковую вставку покрывали поликарбонатной мембраной (размер пор 0,4 мкм) (Merck Millipore) и помещали в лопастный аппарат для растворения (Erweka DT6; ERWEKA GmbH, Heusenstamm, Hesse, Германия), заполненный 400 мл 0,01 мМ фосфатно-солевого буферного раствора (PBS) при рН 7,4.
Испытание на растворение проводили в соответствии с условиями достаточного растворения при 37 ± 0,2°C, pH 7,35 ± 0,05. Лопасти, установленные на 25 ± 2 мм между лезвием и центром узла диска, были установлены на скорость вращения 50 ± 4 об./мин. Образцы объемом 2,0 мл фильтровали через ацетатцеллюлозные шприцевые фильтры с размером пор 0,22 мм (VWR, Leuven, Бельгия) в предварительно заданные моменты времени от 2 мин до 24 ч и заменяли 2,0 мл чистого предварительно нагретого PBS.
Значение 100% растворения будесонида соответствует массе, осажденной на стадии 3.
На фиг. 9 представлены профили высвобождения будесонида из вдыхаемой фракции сравнительного примера микронизированного будесонида и DPI-составов, полученных в соответствии с примерами 19, 20 и 21 (n = 1), которые указывают на контролируемый профиль высвобождения будесонида из композиций настоящего изобретения и возможность модуляции профиля высвобождения путем модуляции соотношения лекарственное средство/липид.
Пример 24. Получение сухого порошкового состава паклитаксела для ингаляции № 1
0,1500% масс./об. паклитаксела, 2,8215% масс./об. гидрогенизированного касторового масла (BASF, Ludwigshafen, Германия) и 0,0285% масс./об. TPGS (Sigma-Aldrich, St-Louis, США) при перемешивании на магнитной мешалке растворяли в горячем этаноле (50°C) и горячий раствор высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Пример 25. Получение сухого порошкового состава паклитаксела для ингаляции № 2
0,600% масс./об. паклитаксела, 2,376% масс./об. гидрогенизированного касторового масла (BASF, Ludwigshafen, Германия) и 0,024% масс./об. TPGS (Sigma-Aldrich, St-Louis, США) при перемешивании на магнитной мешалке растворяли в горячем этаноле (50°C) и горячий раствор высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Пример 26. Получение сухого порошкового состава паклитаксела для ингаляции № 3
1,500% масс./об. паклитаксела, 1,485% масс./об. гидрогенизированного касторового масла (BASF, Ludwigshafen, Германия) и 0,015% масс./об. TPGS (Sigma-Aldrich, St-Louis, США) при перемешивании на магнитной мешалке растворяли в горячем этаноле (50°C) и горячий раствор высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Пример 27. Получение сухого порошкового состава паклитаксела для ингаляции № 4
2,700% масс./об. паклитаксела, 0,297% масс./об. гидрогенизированного касторового масла (BASF, Ludwigshafen, Германия) и 0,003% масс./об. TPGS (Sigma-Aldrich, St-Louis, США) при перемешивании на магнитной мешалке растворяли в горячем этаноле (50°C) и горячий раствор высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Пример 28. Получение сухого порошкового состава паклитаксела для ингаляции № 5
1,50% масс./об. паклитаксела, 1,35% масс./об. гидрогенизированного касторового масла (BASF, Ludwigshafen, Германия) и 0,15% масс./об. TPGS (Sigma-Aldrich, St-Louis, США) при перемешивании на магнитной мешалке растворяли в горячем этаноле (50°C) и горячий раствор высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Пример 29. Получение сухого порошкового состава паклитаксела для ингаляции № 6
1,5% масс./об. паклитаксела, 1,2% масс./об. гидрогенизированного касторового масла (BASF, Ludwigshafen, Германия) и 0,3% масс./об. TPGS (Sigma-Aldrich, St-Louis, США) при перемешивании на магнитной мешалке растворяли в горячем этаноле (50°C) и горячий раствор высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Пример 30. Получение сухого порошкового состава паклитаксела для ингаляции № 7
1,500% масс./об. паклитаксела, 1,485% масс./об. гидрогенизированного касторового масла (BASF, Ludwigshafen, Германия), 0,015% масс./об. TPGS (Sigma-Aldrich, St-Louis, США) и 0,3% масс./об. L-лейцина (Sigma-Aldrich) при перемешивании на магнитной мешалке растворяли в горячем этаноле (50°C) и горячий раствор высушивали распылением с помощью сушилки Mini-Spray Dryer B-290 (Büchi Labortechnik AG, Flawil, Швейцария) с получением DPI-состава для применения у человека. Рабочие параметры, применяемые при распылительной сушке, были следующими: скорость подачи 3,0 г/мин, температура на входе 70°C, насадка 0,7 мм, колпачок насадки 1,5 мм, сжатый воздух со скоростью 800 л/мин и поток осушающего воздуха 35 м³/ч. Аппарат был оснащен осушителем B-296 (Büchi Labortechnik AG) для поддержания относительной влажности 50% ОВ во время распылительной сушки.
Пример 31. Получение сухого порошкового состава будесонида для ингаляции № 7
Сначала сухой порошковый состав будесонида для ингаляции № 4 был получен в соответствии с примером 19. Затем смешивали 10 г сухого порошкового состава будесонида для ингаляции № 4 и 30 г лактозы (Respitose® SV003, DFE Pharma, Goch, Германия) до гомогенности в миксере Turbula® (Willy A. Bachofen AG, Muttenz, Швейцария) с получением сухого порошкового состава для ингаляции на основе носителя.
Следует понимать, что настоящее изобретение не ограничено описанными вариантами осуществления и что могут быть внесены изменения без отступления от объема прилагаемой формулы изобретения.
| название | год | авторы | номер документа |
|---|---|---|---|
| КАТИОНЫ ОДНОВАЛЕНТНЫХ МЕТАЛЛОВ СУХИХ ПОРОШКОВ ДЛЯ ИНГАЛЯЦИЙ | 2011 |
|
RU2640921C2 |
| НАПРАВЛЕННАЯ ДОСТАВКА ВЫСУШЕННЫХ РАСПЫЛЕНИЕМ КОМПОЗИЦИЙ В ЛЕГКИЕ | 2016 |
|
RU2731212C2 |
| ПРОТИВОГРИБКОВЫЕ СУХИЕ ПОРОШКИ | 2017 |
|
RU2766086C2 |
| СУХИЕ ПОРОШКОВЫЕ КОМПОЗИЦИИ В ВИДЕ ЧАСТИЦ, КОТОРЫЕ СОДЕРЖАТ ДВА ИЛИ БОЛЕЕ АКТИВНЫХ ИНГРЕДИЕНТА, ДЛЯ ЛЕЧЕНИЯ ОБСТРУКТИВНЫХ ИЛИ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ ДЫХАТЕЛЬНЫХ ПУТЕЙ | 2012 |
|
RU2629333C2 |
| ДЕАМОРФИЗАЦИЯ ВЫСУШЕННЫХ РАСПЫЛЕНИЕМ СОСТАВОВ ПОСРЕДСТВОМ СМЕШИВАНИЯ РАСПЫЛЕНИЕМ | 2014 |
|
RU2698331C2 |
| Наполнитель для капсульного ингалятора | 2016 |
|
RU2634258C1 |
| НОВЫЕ ЧАСТИЦЫ НОСИТЕЛЯ ДЛЯ СУХИХ ПОРОШКОВЫХ СОСТАВОВ ДЛЯ ИНГАЛЯЦИИ | 2019 |
|
RU2795231C2 |
| СИСТЕМЫ И СПОСОБЫ ДОСТАВКИ СУХИХ ПОРОШКОВЫХ ЛЕКАРСТВ | 2013 |
|
RU2650035C2 |
| СУХИЕ ПОРОШКООБРАЗНЫЕ СОСТАВЫ И СПОСОБЫ ЛЕЧЕНИЯ ЛЕГОЧНЫХ ЗАБОЛЕВАНИЙ | 2010 |
|
RU2577698C2 |
| СИСТЕМЫ И СПОСОБЫ ДОСТАВКИ СУХИХ ПОРОШКОВЫХ ЛЕКАРСТВ | 2011 |
|
RU2571331C1 |
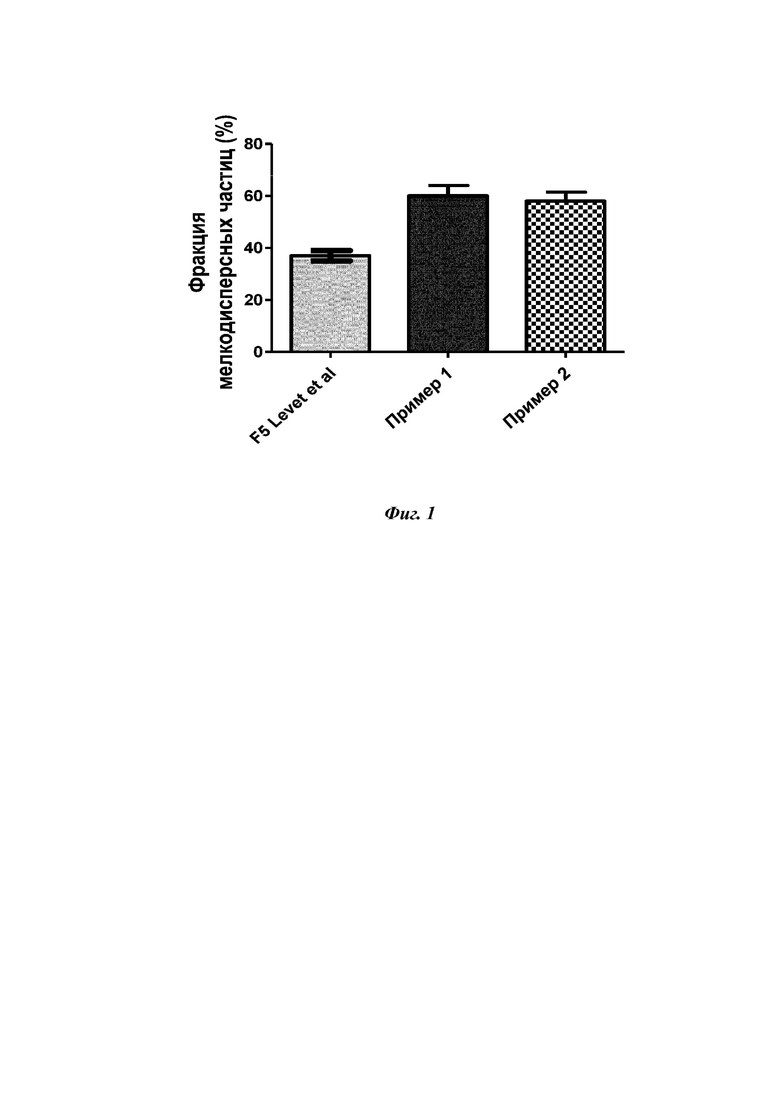
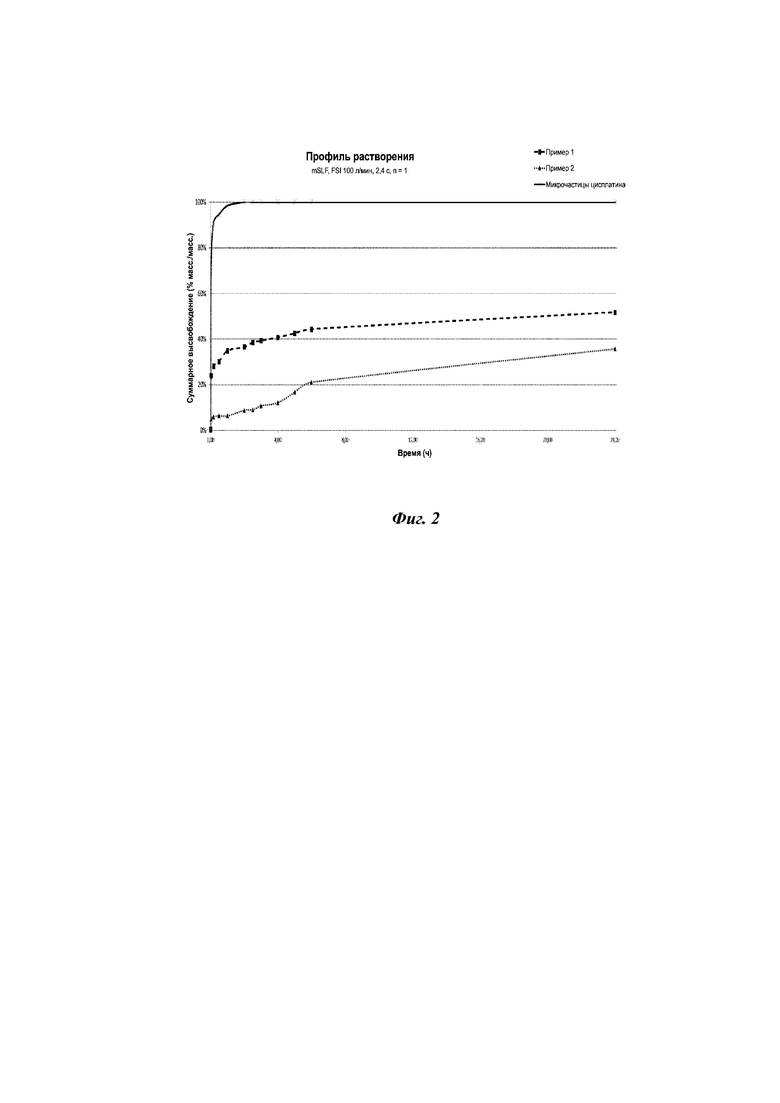
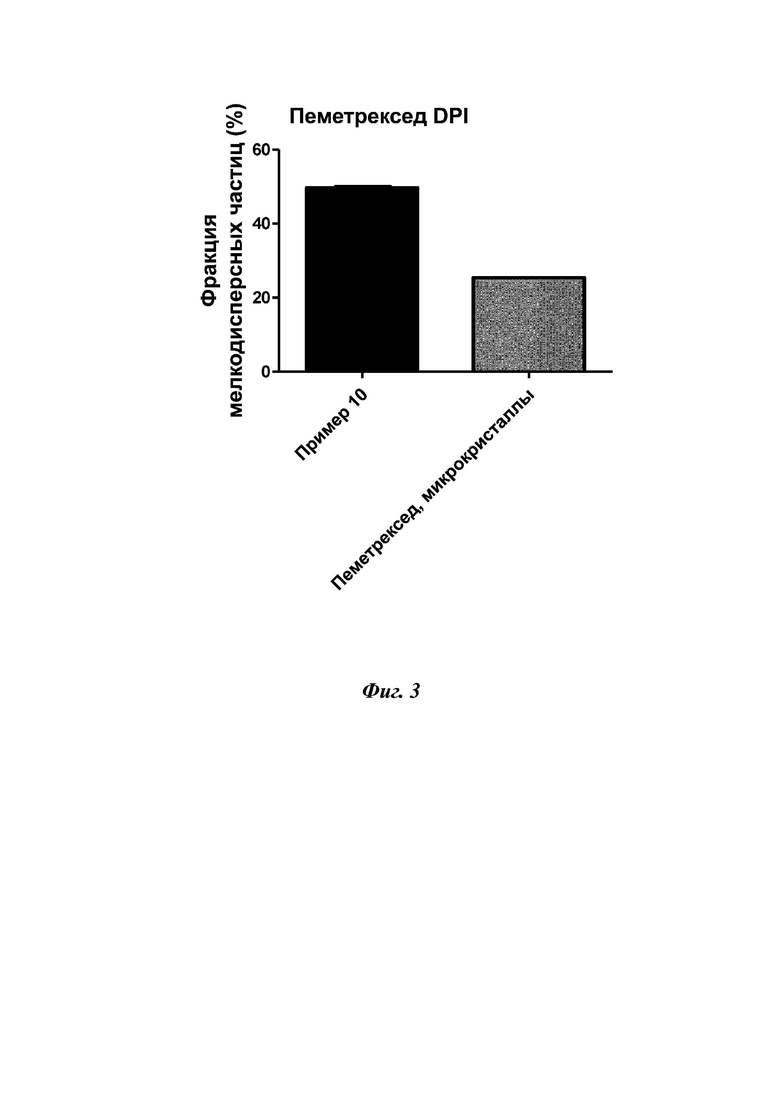
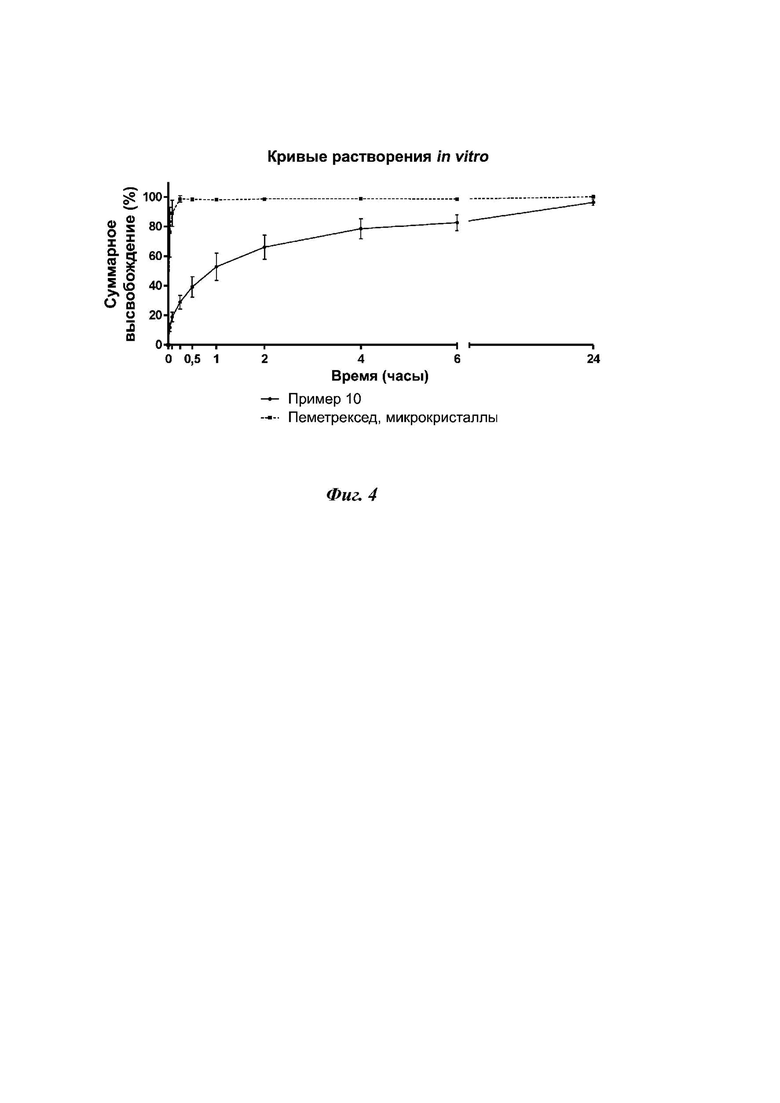
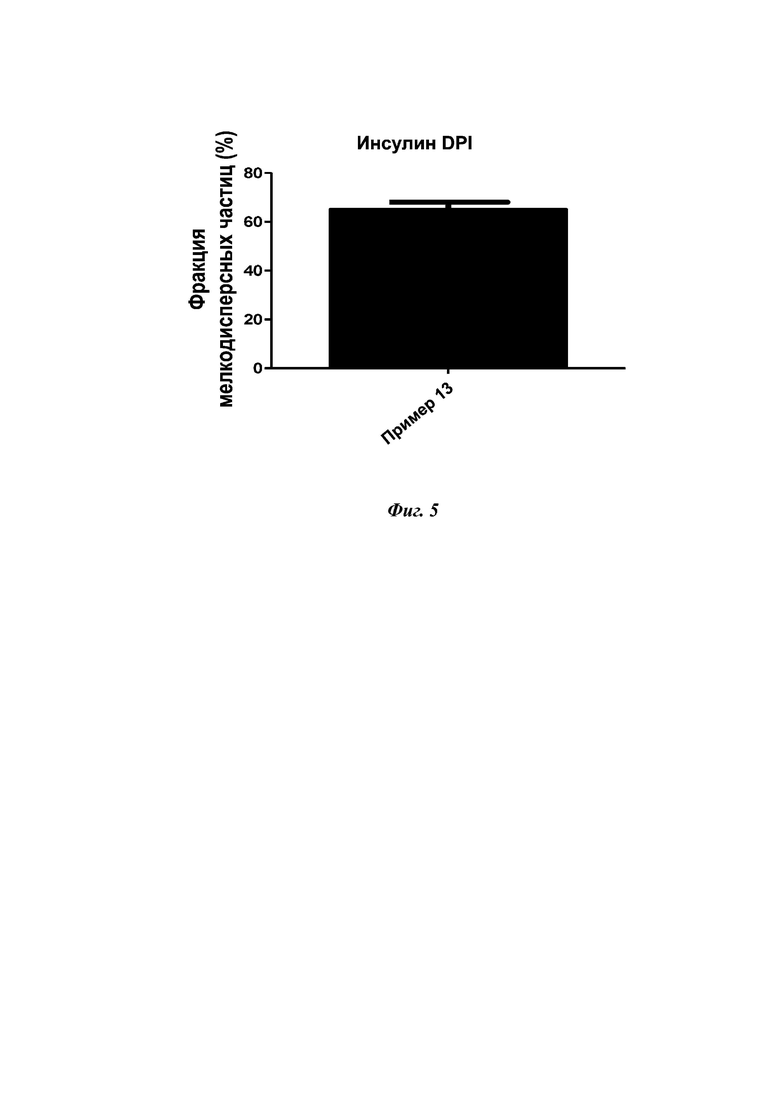
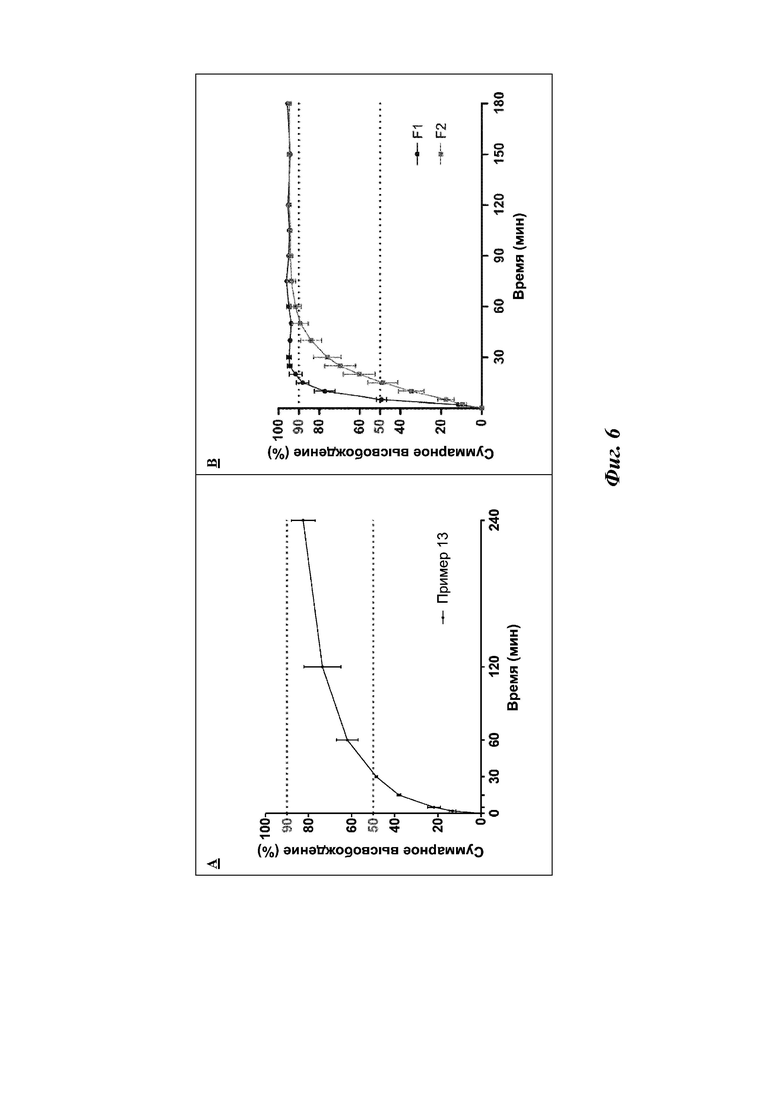
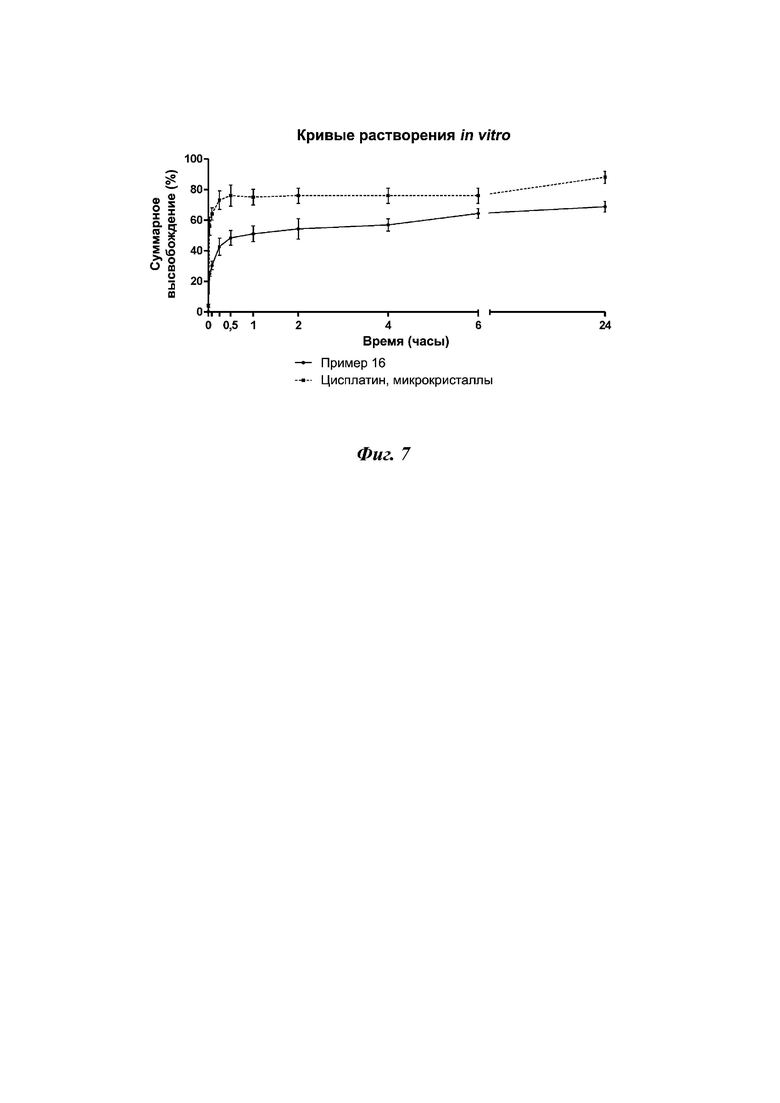

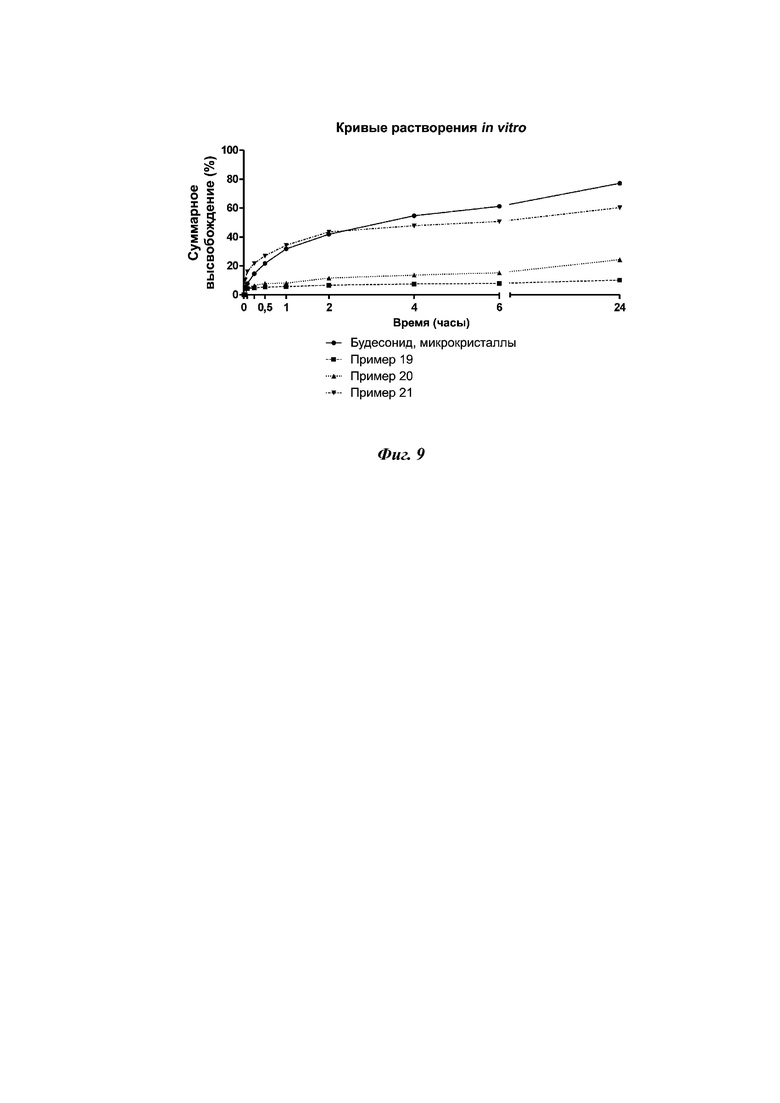
Сухой порошковый ингаляционный состав, содержащий по меньшей мере один АФИ и липидную матрицу, содержащую по меньшей мере один триглицерид, выбранный из группы, состоящей из моногидроксистеарина, дигидроксистеарина, тригидроксистеарина и их смеси, и способ его изготовления. 22 з.п. ф-лы, 9 ил., 31 пр.
1. Сухой порошковый ингаляционный состав для введения в легкие, содержащий:
- по меньшей мере один активный фармацевтический ингредиент (АФИ), всасываемый легкими для системной или местной терапии, и
- липидную матрицу, содержащую по меньшей мере один триглицерид, выбранный из группы, состоящей из моногидроксистеарина, дигидроксистеарина, тригидроксистеарина и их смеси, и
при этом указанный состав имеет массовое соотношение между по меньшей мере одним АФИ и указанной липидной матрицей: АФИ/липидная матрица в диапазоне от 0,1/99,9 до 88/12,
содержит от 0,1 мас.% до 95 мас.% указанного, по меньшей мере, одного АФИ по отношению к массе указанного сухого порошкового ингаляционного состава,
причем указанный состав находится в форме мелкодисперсных частиц, имеющих масс-медианный аэродинамический диаметр (MMAD), который меньше или равен 6 мкм.
2. Сухой порошковый ингаляционный состав по п. 1, имеющий массовое соотношение между указанным по меньшей мере одним АФИ и указанной липидной матрицей: АФИ/ липидная матрица в диапазоне от 10/90 до 88/12, предпочтительно от 15/85 до 85/15, предпочтительно от 25/75 до 75/25, более предпочтительно от 30/70 до 70/30, в частности от 40/60 до 60/40, например, около 50/50, относительно общей массы сухого порошкового ингаляционного состава.
3. Сухой порошковый ингаляционный состав по п. 1 или 2, в котором указанный по меньшей мере один триглицерид представляет собой гидрогенизированное касторовое масло.
4. Сухой порошковый ингаляционный состав по любому из пп. 1–3, в котором указанный АФИ представляет собой малую химическую молекулу, имеющую растворимость в спиртах по меньшей мере 0,1% масс./об., более предпочтительно по меньшей мере 0,5% масс./об., более предпочтительно по меньшей мере 1% масс./об., более конкретно по меньшей мере 5% масс./об.
5. Сухой порошковый ингаляционный состав по п. 4, содержащий от 1% масс. до 85% масс. указанного по меньшей мере одного АФИ, относительно массы сухого порошкового ингаляционного состава.
6. Сухой порошковый ингаляционный состав по любому из пп. 1–3, в котором указанный АФИ представляет собой малую химическую молекулу, имеющую растворимость в спиртах менее 0,5% масс./об., более предпочтительно менее 0,1% масс./об., более предпочтительно менее 0,01% масс./об.
7. Сухой порошковый ингаляционный состав по п. 6, содержащий от 1% масс. до 85% масс. указанного по меньшей мере одного АФИ, относительно массы сухого порошкового ингаляционного состава.
8. Сухой порошковый ингаляционный состав по любому из пп. 1–3, в котором указанный АФИ представляет собой макромолекулу.
9. Сухой порошковый ингаляционный состав по п. 8, содержащий от 1% масс. до 85% масс. указанного по меньшей мере одного АФИ, относительно массы сухого порошкового ингаляционного состава.
10. Сухой порошковый ингаляционный состав по любому из пп. 1–9, дополнительно содержащий эксципиент длительного пребывания в легких, такой как пегилированный эксципиент, либо полисахариды, такие как хитозан или декстран.
11. Сухой порошковый ингаляционный состав по п. 10, в котором указанный эксципиент длительного пребывания в легких представляет собой пегилированный эксципиент и присутствует в количестве в диапазоне от 0,1% масс. до 20% масс., предпочтительно от 0,2 до 10% масс., более предпочтительно от 0,5 до 5% масс., относительно общей массы указанного сухого порошкового ингаляционного состава.
12. Сухой порошковый ингаляционный состав по п. 10 или 11, в котором указанный пегилированный эксципиент получен из витамина E или из фосфолипидов, таких как токоферолполиэтиленгликоля сукцинат (TPGS) или дистеароилфосфоэтаноламин полиэтиленгликоль 2000 (DSPE-mPEG-2000).
13. Сухой порошковый ингаляционный состав по любому из пп. 1–12, в котором указанный состав находится в форме мелкодисперсных частиц, имеющих геометрический гранулометрический состав (PSD) d50 l, который меньше или равен 30 мкм, предпочтительно меньше 15 мкм, предпочтительно меньше или равен 10 мкм, предпочтительно меньше или равен 5 мкм.
14. Сухой порошковый ингаляционный состав по любому из пп. 1–12, в котором указанный состав находится в форме мелкодисперсных частиц, имеющих геометрический гранулометрический состав (PSD) d90, который меньше или равен 60 мкм, предпочтительно меньше или равен 30 мкм, предпочтительно меньше или равен 15 мкм, предпочтительно меньше или равен 10 мкм, а более предпочтительно меньше или равен 7 мкм.
15. Сухой порошковый ингаляционный состав по любому из пп. 1–12, в котором указанный состав находится в форме частиц, имеющих средний объемный диаметр D[4,3], который меньше или равен 40 мкм, предпочтительно меньше или равен 20 мкм, предпочтительно меньше или равен 15 мкм, предпочтительно меньше или равен 10 мкм, предпочтительно меньше или равен 6 мкм.
16. Сухой порошковый ингаляционный состав по любому из пп. 1–12, дополнительно содержащий эксципиент, который улучшает физико-химические и/или аэродинамические свойства, предпочтительно в количестве в диапазоне от 0,1% масс. до 80% масс. относительно общей массы указанного сухого порошкового ингаляционного состава.
17. Сухой порошковый ингаляционный состав по любому из пп. 1–12 в форме мелкодисперсных частиц, имеющих масс-медианный аэродинамический диаметр (MMAD), который меньше или равен 5 мкм, предпочтительно меньше или равен 4 мкм.
18. Сухой порошковый ингаляционный состав по любому из пп. 1–17 в блистере или капсуле для применения в сухом порошковом ингаляторе или герметичном и/или одноразовом сухом порошковом ингаляторе.
19. Сухой порошковый ингаляционный состав по любому из пп. 1–7 и 10–18, в котором указанный активный агент представляет собой малую химическую молекулу, обладающую бронхорасширяющей активностью, глюкокортикоидной активностью, противовоспалительной активностью или противоинфекционной активностью, например любой активный фармацевтический ингредиент, всасываемый легким для системной или местной терапии, такой как, например, будесонид, сальбутамол, флутиказон, беклометазон, мометазон, циклесонид, формотерол, сальбутамол, арформотерол, индакатерол, олодатерол, сальметерол, ипратропий, аклидиний, гликопирроний, тиотропий, унмеклидиний, мометазон, циклесонид, формотерол, арформотерол, ибупрофен, тобрамицин, ванкомицин, тетрагидролипстатин, кларитромицин, изониазид, рифампицин, пиразинамид, итраконазол, вориконазол, азтреонам, этамбутол, стрептомицин, канамицин, амикацин, колистин, колистиметат натрия, капреомицин, ципрофлоксацин, рифапентин, доксициклин, циклосерин E, этионамид, гатифлоксацин, левофлоксацин, моксифлоксацин, офлоксацин, фосфомицин, п-аминосалицилат, денуфозол тетранатрия, ланковутид, рибавирин, занамивир, ламинавир, рупинтривир, пентамидин, амфотерицин В, позаконазол, изавуконазол, капсуфунгин, микафунгин, анидулафангин, илопрост, левотироксин, их фармацевтически приемлемые соли, сольваты, гидраты, полиморфные формы и их сложные эфиры, или их комбинации.
20. Сухой порошковый ингаляционный состав по любому из пп. 1–3 и 8–18, в котором указанный активный агент представляет собой макромолекулу, такую как пептид, белок, антитело, фрагмент антитела, нанотело, нуклеиновую кислоту, например инсулин, проинсулин, синтетический инсулин, полусинтетический инсулин, бевацизумаб, пембролизумаб, атезолизумаб, ниволумаб, ипилимумаб, агонисты toll-подобного рецептора, грелин, моноклональное антитело IgG, малую интерферирующую рибонуклеиновую кислоту (миРНК), дорназу альфа, циклоспорин А, антитрипсин альфа-1, антагонисты интерлейкина, интерферон-α, интерферон-β, интерферон-γ, интерферон-ω, интерлейкин-2, моноклональное антитело к IgE, каталазу, кальцитонин, паратиреоидный гормон, человеческий гормон роста, инсулиноподобный фактор роста I, гепарин, rhG-CSF, GM-CSF, Epo-Fc, FSH-Fc, sFc-γ RIIb, мРНК.
21. Сухой порошковый ингаляционный состав по любому из пп. 1–18, в котором указанный активный агент представляет собой противоопухолевый агент.
22. Сухой порошковый ингаляционный состав по п. 21, в котором указанный противоопухолевый агент представляет собой цисплатин, карбоплатин, оксалиплатин, доцетаксел, паклитаксел, пеметрексед, этопозид, винорелбин.
23. Сухой порошковый ингаляционный состав по любому из предшествующих пунктов в форме сухого порошкового ингаляционного состава для перорального введения.
| US 2005042178 A1, 2005.02.24 | |||
| WO 2013128283 A2, 2013.09.06 | |||
| LEVET VINCENT | |||
| et al | |||
| Platinum pharmacokinetics in mice following inhalation of cisplatin dry powders with different release and lung retention properties, INTERNATIONAL JOURNAL OF PHARMACEUTICS, ELSEVIER, NL, Vol | |||
| МАШИНА ДЛЯ НАКЛЕИВАНИЯ ЭТИКЕТОВ НА БУТЫЛКИ | 1925 |
|
SU517A1 |
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| Production of dry | |||
Авторы
Даты
2024-04-11—Публикация
2019-12-27—Подача