Область техники.
Изобретение относится к области медицины, в частности к ортопедии, и может быть использовано при лечении больных с укорочениями и деформациями нижних конечностей.
Уровень техники.
Известен способ остеотомии бедренной кости в дистальной трети, «кортикотомия по Илизарову» (Бескровное удлинение голени методом дистракционного эпифизеолиза: Методические рекомендации / КНИИЭКОТ; Сост.: Г.А. Илизаров, В.И. Грачева, В.К. Камерин. - Курган, 1976. - 24 с.). На бедренную кость устанавливают опоры аппарата внешней фиксации. Выполняют доступ по передне-наружной поверхности бедра, в дистальной трети бедренной кости. С использованием инструмента (хирургическое долото или остеотом) пересекают кортикальную пластинку по передненаружной и частично по задне-наружной поверхности бедренной кости. Передне-внутренняя, задне-внутренняя часть кортикальной пластинки поверхности бедренной кости остается целой. Далее осуществляют перелом оставшегося непересеченным участка кости (остеоклазиея) путем ротационного поворота опор аппарата наружной фиксации в противоположных направлениях.
Кортикотомия указанным способом позволяет сохранить цельным костный мозг, но не всегда приводит к предсказуемой линия излома бедренной кости, существует риск излома непересеченной части кости по линии отличающейся от запланированной.
Известен способ остеотомии бедренной кости в дистальной трети, (Удлинение бедра после частичной кортикотомии по Илизарову у детей и подростков: Методические рекомендации / МЗ РСФСР, ВКНЦ "ВТО"; Сост.: Г.А. Илизаров, А.А. Чипизубов, С.Г. Лаврентьева-Илизарова. - Курган, 1987. – 32с.). Выполняют доступ к бедренной кости. С использованием инструмента (долото, остеотом) пересекают кортикальную пластинку по передне-наружной, задне-наружной, передне-внутренней и задне-внутренней поверхности бедренной кости.
Полная остеотомия бедренной кости по указанному способу неизбежно приводит к повреждению структур внутри костномозгового канала, костного мозга.
Таким образом проблема известных способов заключается в том, что в ходе нарушения целостности кости, при обеспечении целостности костного мозга и других структур костномозгового канала, существует риск получения линии излома отличающейся от ожидаемой, а при получении ожидаемой линии излома путем полного пересечения кортикальной пластики, не обеспечивается сохранность костного мозга и других структур костномозгового канала.
Задачей настоящего изобретения является разработка способа кортикотомии, обеспечивающего сохранение костного мозга и других структур костномозгового канала, с получением предсказуемой линией излома бедренной кости.
Сущность технического решения.
Технический результат заключается в получении кортикотомии бедренной кости в дистальной трети с предсказуемой линией излома при сохранении целостности костного мозга и других структур костномозгового канала.
Технический результат достигается тем, что в способе выполнения кортикотомии бедренной кости в дистальной трети включающий выполнение двух противоположных доступов к кости, рассечение кортикального слоя кости остеотомом выполняют последовательную встречную перфорацию кортикальных пластинок вдоль планируемой линии излома, для этого с двух противоположных сторон поверхности бедренной кости просверливают сверлом или спицей остеоперфорации на глубину кортикального слоя; для рассечения кортикального слоя кости используют остеотом оснащенный шипом на режущей кромке, шип остеотома размещают в перфорационные отверстия, и последовательно рассекают участки кортикальной пластики между отверстиями, ударяя по рукоятке остеотома.
Изобретение поясняется схемами:
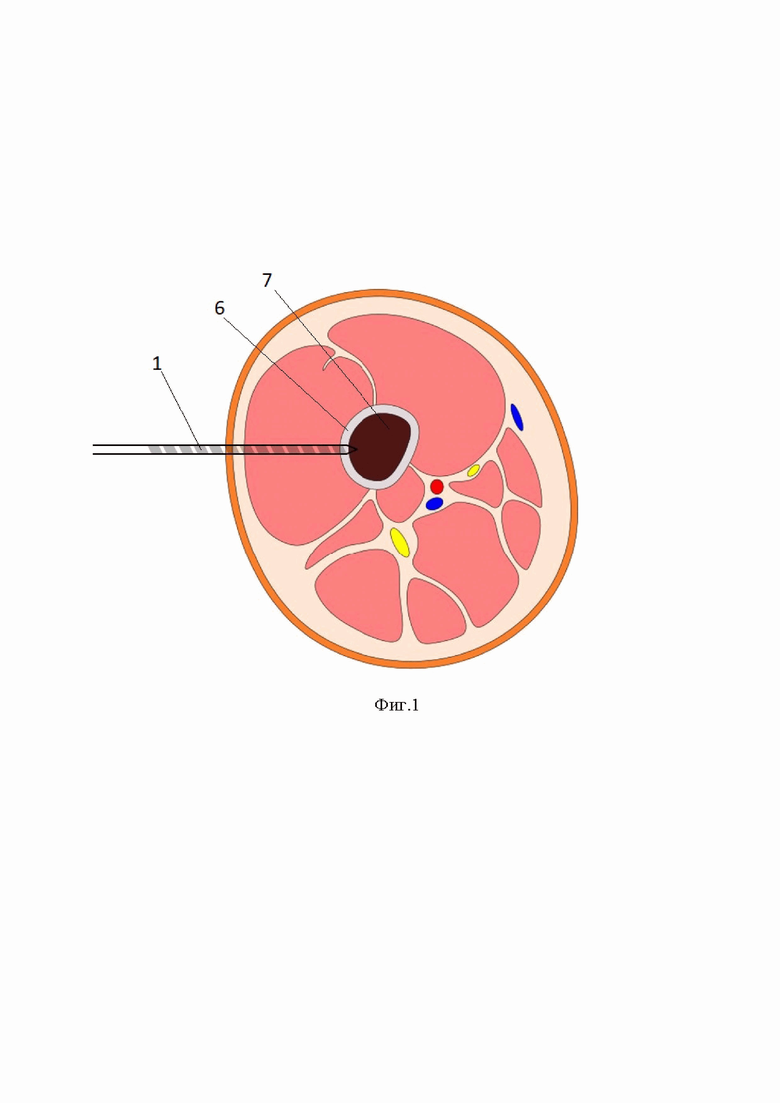
Фиг.1 – схема, показано поперечное сечение кости, сверло, формирующее перфорационное отверстие в кортикальном слое кости, с одной стороны поверхности кости;
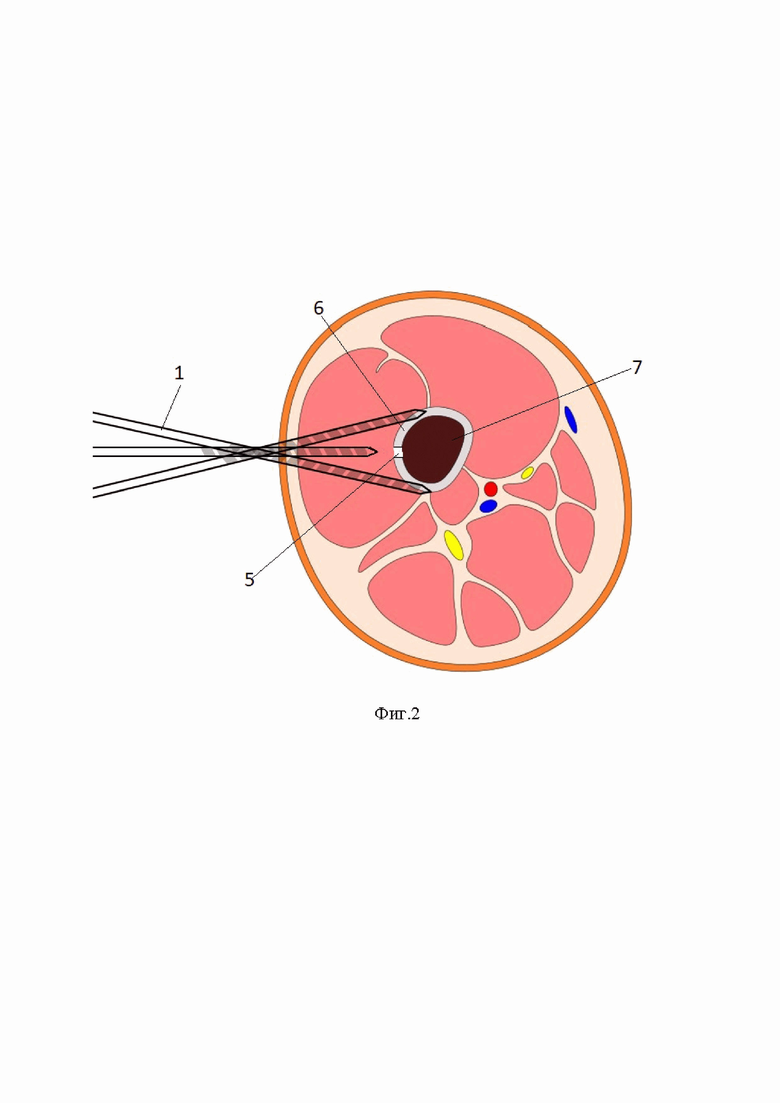
Фиг.2 – схема, показано поперечное сечение кости, последовательное положение сверла, формирующего перфорационные отверстия в кортикальном слое кости, с одной стороны;
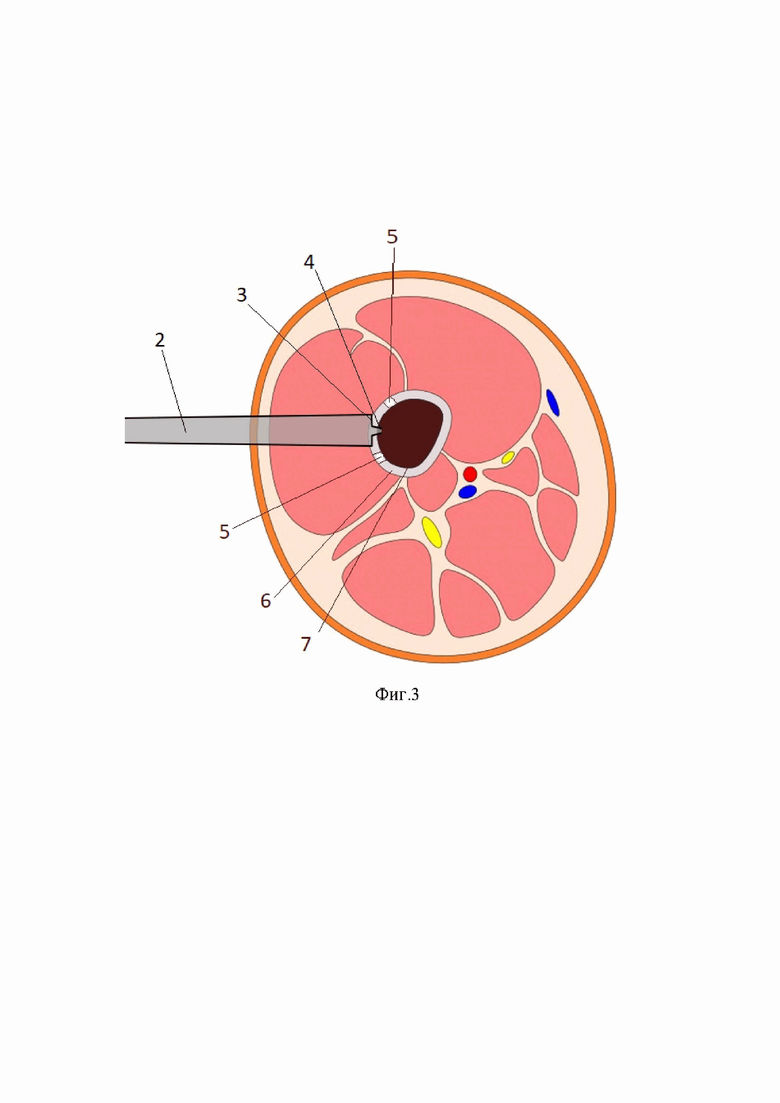
Фиг.3 – схема, показано поперечное сечение кости, остеотом с шипом входящим в перфорационное отверстие в кортикальном слое кости;
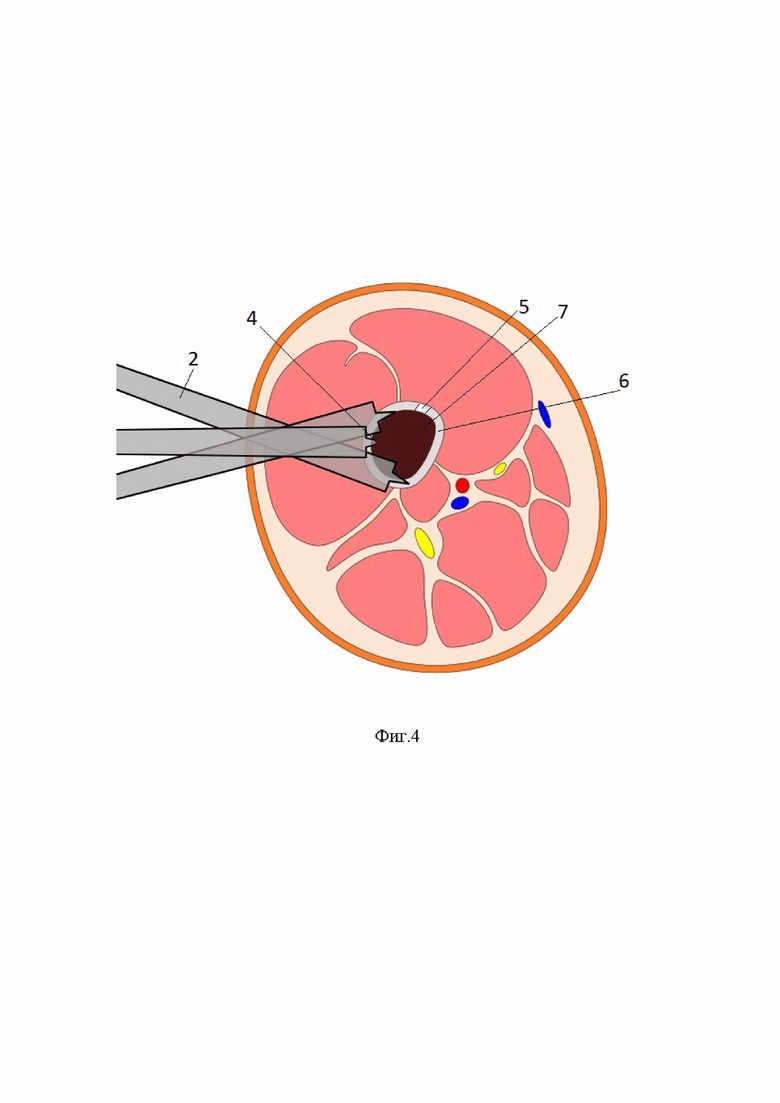
Фиг.4 – схема, показано поперечное сечение кости, последовательное положение остеотома с шипом входящим в перфорационное отверстие в кортикальном слое кости;
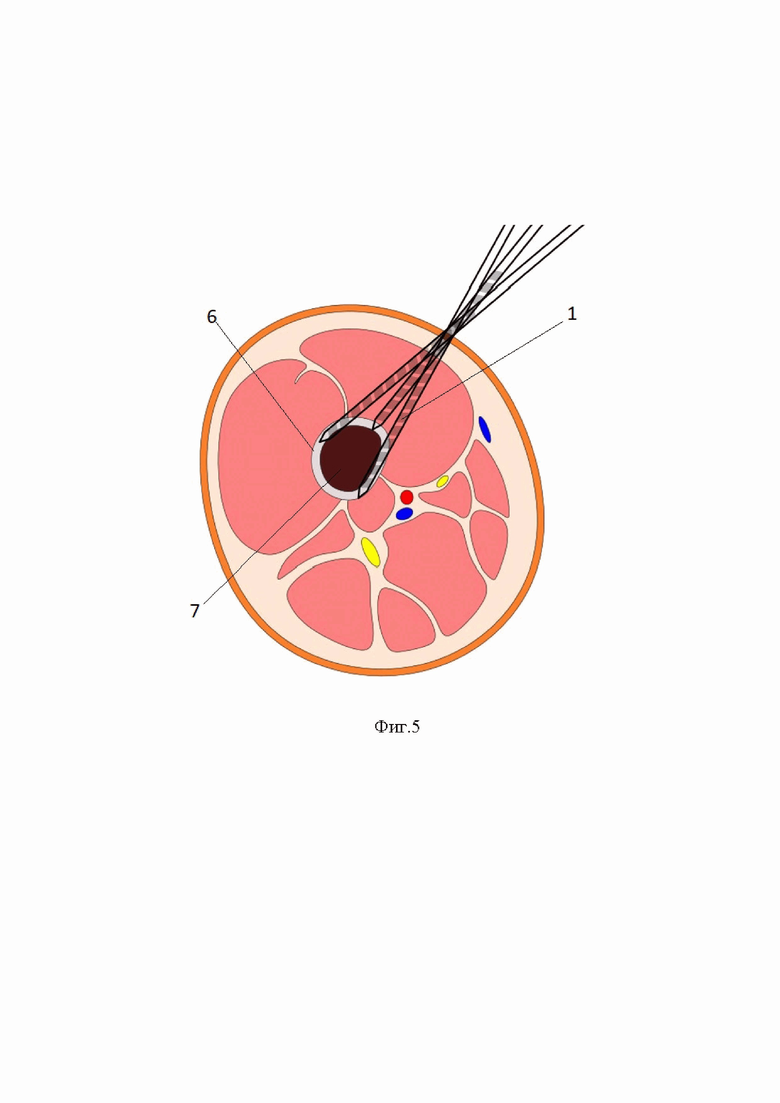
Фиг.5 – схема, показано поперечное сечение кости, последовательное положение сверла, формирующего перфорационные отверстия в кортикальном слое кости, с противоположной стороны поверхности кости.
Спецификация:
1- сверло;
2- остеотом;
3- режущая кромка;
4- шип;
5- перфорационное отверстие;
6- кортикальный слой кости
7- костный мозг.
Осуществление изобретения (см. фиг. с 1 по 5, обозначения согласно спецификации).
Способ используют для проведения операции рассечения бедренной кости в дистальной трети. В способе используют сверло 1 и остеотом 2, который имеет рукоятку (не показана на схемах) для нанесения по ней ударов, и рабочую часть содержащую режущую кромку 3. Режущая кромка 3 оснащена шипом 4, острие шипа предназначено для установки в перфорационные отверстия 5 выполненное к кортикальном слое 6 кости, с целью фиксации положения. Остеотом 2 позволяет выполнить пересечение кортикального слоя 6 на глубину кортикального слоя 6.
В способе на бедре выполняют два противоположных доступа к дистальной трети бедренной кости. С использованием инструмента (сверла или спиц и остеотома) пересекают кортикальную пластинку по периметру поверхности бедренной кости. Для этого вдоль планируемой линии излома кости выполняют перфорацию кортикальной пластинки, просверливают спицами (или сверлом) отверстия, последовательно расположенные вдоль линии кортикотомии (но не соединенные друг с другом, отверстия выполняются с шагом от 3 до 8 мм), с двух противоположных сторон поверхности бедренной кости, на глубину кортикального слоя. Затем используя остеотом, соединяют отверстия между собой, рассекая кортикальный слой по периметру кости. Шип остеотома последовательно размещают в отверстиях, выполненных в кортикальном слое кости, тем самым фиксируют его положение, ударяют по рукоятке остеотома, последовательно рассекая участки кости между отверстиями. Выполняют встречную кортикотомию из двух противоположных доступов, что обеспечивает контакт рабочего инструмента с кортикальной пластинкой по всему ее периметру без проникновения в костномозговой канал. Предварительные последовательные встречные остеоперфорации кортикальных пластинок с последующим их соединением остеотомом оснащенным шипом (носиком) создают возможность получения предсказуемо заданной линии излома бедренной кости.
Так как спицы и остетом не проникают в костномозговой канал, п заданная линия излома получается без необходимости проводить остеоклазию кортикальных пластинок ротацией, и без травматизации структур костномозгового канала. Линию излома можно выполнить заданной формы, в заданном месте и предсказуемо произвести рассечение кортикального слоя бедренной кости.
Пример использования способа.
После анестезии и обработки операционного поля, известными приемами, осуществляют остеосинтез бедренной кости аппаратом наружной фиксации укороченного и деформированного бедра. В натянутом состоянии спицы крепят на установленных на соответствующем уровне и в необходимой плоскости опорах аппарата наружной фиксации. Последние соединяют между собой резьбовыми стержнями и шарнирными узлами, обеспечивающими их разноплоскостное перемещение относительно друг друга. По передневнутренней поверхности бедра в дистальной трети: после разреза кожных покровов (в пределах от 10 до 15 мм), в проекции предполагаемой линии кориткотомии тупо формируют доступ к поверхности бедренной кости, под «защитой» канюлированного проводника сверлом диаметром от 3,0 до 3,5 мм, при помощи дрели последовательно выполняют остеоперфорации (передневнутренней, внутренней и задневнутренней кортикальных пластинок). Затем с помощью ортопедического молотка и узкого остеотома с шипом (который помогает легко найти отверстие остеоперфорации), выполняют пошаговое соединение перфорированных отверстий («окон») без проникновения остеотома в костномозговой канал. Для завершения встречной кортикотомии контралатерально выполняют разрез кожных покровов от 10 до 15 мм, формируют доступ к поверхности бедренной кости, этим же сверлом диаметром от 3,0 до 3,5 мм, под «защитой» канюлированного проводника, при помощи дрели последовательно выполняют остеоперфорации (передненаружной, наружной и задненаружной кортикальных пластинок). Ортопедическим молотком и остеотомом с шипом, выполняют пошаговое соединение перфорированных отверстий, отдельные отверстия переводят непрерывную линию без проникновения остеотома в костномозговой канал.
Ротационной остеоклазии, что необходимо производить при одном наружном доступе, как правило не требуется. В случае если требуется ротационная остеоклазия она легко выполняется, и линия излома проходит по линии отверстий.
Операцию завершают выполнением контрольной рентгенографии, стабилизацией систем аппарата, ушиванием ран и наложением асептических повязок.
Практическое выполнение способа иллюстрируется следующим клиническим наблюдением.
Больной Я., 14 лет поступил в клинику с диагнозом: псевдоахондроплазия, низкий рост, варусная деформация обеих коленных суставов.
Для коррекции деформации левого бедра и его удлинения выполнена встречная кортикотомия бедренной кости в дистальной трети, остеосинтез аппаратом наружной фиксации по Илизарову.
В ходе операции, по описанному выше способу, кортикотомию бедренной кости выполнили из двух противоположных доступов (передневнутреннего и передненаружного), предварительно выполнив остеоперфорации бедренной кости и затем объединив окна перфораций долотом с шипом в линию излома заданного направления.
Операцию завершили выполнением рентгенографии, опоры аппарата наружной фиксации стабилизировали, раны ушили, были наложены асептические повязки.
В результате лечения достигнута коррекция деформаций и запланированная величина удлинения бедренной кости. Больной ходит с полной нагрузкой на оперированную конечность. Движения в суставах в полном объеме.
Использование способа встречной кортикотомии обеспечивает заданную, предсказуемую траекторию кортикотомии, чего достигают деликатной встречной работой инструментов (сверла и остеотома) на одном уровне с противоположных сторон бедренной кости, при этом предотвращая «уход» линии излома в проксимальном направлении (в среднюю треть диафиза) или в дистальном направлении (в метадиафиз, в расположение спицы).
Помимо этого, предложенная техника сокращает время выполнения кортикотомии и, главное, оставляет интактными структуры костномозгового канала.
В целом это улучшает анатомо-функциональные результаты лечения больных с укорочениями и деформациями сегментов конечностей.
Технический результат заключается в получении кортикотомии бедренной кости в дистальной трети с предсказуемой линией излома при сохранении целостности костного мозга и других структур костномозгового канала.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ КИСТОЗНЫХ ОБРАЗОВАНИЙ ДЛИННЫХ ТРУБЧАТЫХ КОСТЕЙ | 2005 |
|
RU2307611C2 |
| Способ хирургического лечения остеоартрита коленного сустава | 2022 |
|
RU2802152C1 |
| СПОСОБ ЛЕЧЕНИЯ ДЕФОРМИРУЮЩЕГО ОСТЕОАРТРОЗА | 2007 |
|
RU2385682C2 |
| СПОСОБ ЗАКРЫТОЙ ДЕРОТАЦИОННОЙ ОСТЕОТОМИИ КОСТЕЙ ПРЕДПЛЕЧЬЯ ПРИ РИГИДНЫХ ПРОНАЦИОННЫХ КОНТРАКТУРАХ ПРЕДПЛЕЧЬЯ У ДЕТЕЙ И ПОДРОСТКОВ ПРИ СПАСТИЧЕСКИХ ФОРМАХ ДЦП | 2017 |
|
RU2646565C1 |
| СПОСОБ ЛЕЧЕНИЯ КОСТНЫХ КИСТ И ОПУХОЛЕЙ ДЛИННЫХ ТРУБЧАТЫХ КОСТЕЙ | 2007 |
|
RU2355349C1 |
| Способ оперативного лечения врожденного вывиха бедра | 2018 |
|
RU2675009C1 |
| СПОСОБ ОСТЕОТОМИИ МЕТАФИЗА КОСТИ | 1993 |
|
RU2082340C1 |
| СПОСОБ ЛЕЧЕНИЯ ПАЦИЕНТА С НЕСОСТОЯТЕЛЬНЫМ ДИСТРАКЦИОННЫМ КОСТНЫМ РЕГЕНЕРАТОМ В СТАДИИ ОССИФИКАЦИИ | 2024 |
|
RU2837475C1 |
| СПОСОБ КОМБИНИРОВАННОГО ОСТЕОСИНТЕЗА ДЛИННЫХ ТРУБЧАТЫХ КОСТЕЙ ПРИ КОРРЕКЦИИ ДЕФОРМАЦИИ У ДЕТЕЙ С НЕСОВЕРШЕННЫМ ОСТЕОГЕНЕЗОМ | 2016 |
|
RU2615279C1 |
| УСТРОЙСТВО Н.В.ВЫГОВСКОГО ДЛЯ ОСТЕОСИНТЕЗА БЕДРЕННОЙ КОСТИ | 1995 |
|
RU2118134C1 |
Изобретение относится к медицине, а именно к травматологии и ортопедии, и может быть использовано для выполнения кортикотомии бедренной кости в дистальной трети. Выполняют последовательную встречную перфорацию кортикальных пластинок вдоль планируемой линии излома. Для этого с двух противоположных сторон поверхности бедренной кости просверливают сверлом или спицей остеоперфорации на глубину кортикального слоя. Для рассечения кортикального слоя кости используют остеотом, оснащенный шипом на режущей кромке. Шип остеотома размещают в перфорационные отверстия, и последовательно рассекают участки кортикальной пластики между отверстиями, ударяя по рукоятке остеотома. Способ обеспечивает возможность проведения кортикотомии бедренной кости в дистальной трети с предсказуемой линией излома при сохранении целостности костного мозга и других структур костномозгового канала за счет использования остеотома с шипом, которым последовательно рассекают участки кортикальной пластики между отверстиями. 5 ил., 1 пр.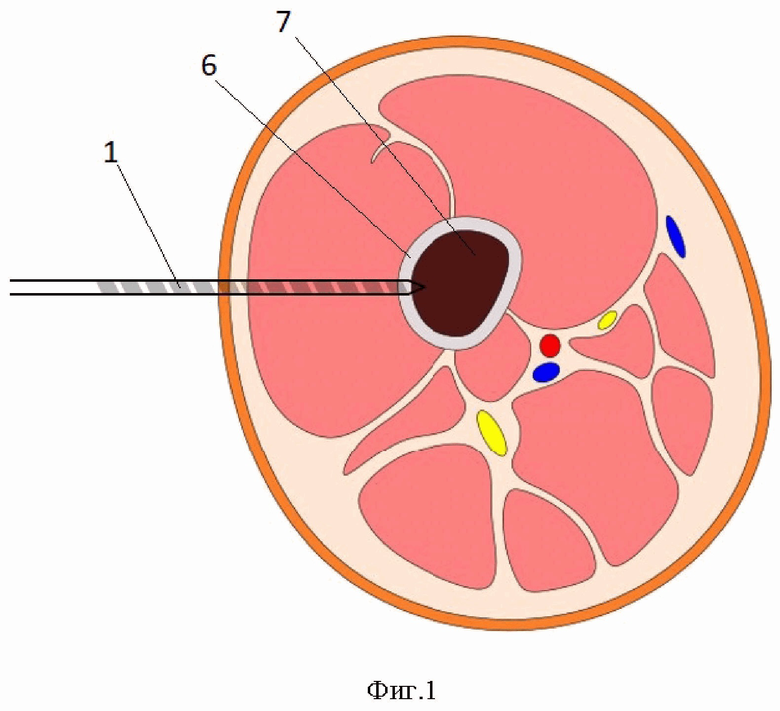
Способ выполнения кортикотомии бедренной кости в дистальной трети, включающий выполнение двух противоположных доступов к кости, рассечение кортикального слоя кости остеотомом, отличающийся тем, что выполняют последовательную встречную перфорацию кортикальных пластинок вдоль планируемой линии излома, для этого с двух противоположных сторон поверхности бедренной кости просверливают сверлом или спицей остеоперфорации на глубину кортикального слоя; для рассечения кортикального слоя кости используют остеотом, оснащенный шипом на режущей кромке, шип остеотома размещают в перфорационные отверстия и последовательно рассекают участки кортикальной пластики между отверстиями, ударяя по рукоятке остеотома.
| Удлинение бедра после частичной кортикотомии по Илизарову у детей и подростков: Методические рекомендации / МЗ РСФСР, ВКНЦ "ВТО"; Сост.: Г.А | |||
| Илизаров, А.А | |||
| Чипизубов, С.Г | |||
| Лаврентьева-Илизарова | |||
| - Курган, 1987 | |||
| Способ образования коричневых окрасок на волокне из кашу кубической и подобных производных кашевого ряда | 1922 |
|
SU32A1 |
| СПОСОБ УДЛИНЕНИЯ ДЛИННЫХ ТРУБЧАТЫХ КОСТЕЙ | 2003 |
|
RU2281707C2 |
| УСТРОЙСТВО ДЛЯ ОСТЕОТОМИИ | 2014 |
|
RU2584654C1 |
| ОСТЕОТОМ | 2005 |
|
RU2306879C2 |
| Остеотом для компактотомии трубчатых костей | 1972 |
|
SU442794A1 |
| СПОСОБ ПОЛУЧЕНИЯ КОМПОЗИЦИОННОГО ВЯЖУЩЕГО НА ОСНОВЕ ОТХОДОВ ПРОМЫШЛЕННОСТИ | 2023 |
|
RU2820103C1 |
Авторы
Даты
2024-06-04—Публикация
2023-11-29—Подача