Изобретение относится к медицине, а именно к оториноларингологии и может найти применение при лечении пациентов с хроническим гнойным средним отитом.
Основной целью тимпанопластики у пациентов с хроническим гнойным средним отитом является успешное устранение длительно существующего дефекта барабанной перепонки и улучшение слуха.
Однако процент рецидивов перфораций барабанной перепонки и неудовлетворительных функциональных результатов остается высоким.
Одной из причин неудовлетворительного функционального результата тимпанопластики является неэффективная тампонада оперированного уха, поскольку, вследствие недостаточной эвакуации раневого содержимого, существует вероятность формирования благоприятных условий для развития вторичного воспаления в зоне хирургической раны.
Также наблюдается «присыхание» и «врастание» используемых материалов в окружающие ткани, что является дополнительным отрицательным фактором для заживления меатотимпанального лоскута и тканей наружного слухового прохода.
Для адекватной реваскуляризации лоскутов и неотимпанальной мембраны у пациентов после тимпанопластики, как правило, требуется госпитализация до 14 суток для осуществления контроля за состоянием оперированного уха.
Контроль необходим за течением репаративных процессов, поскольку существует риск неполного приживления трансплантата, смещения меатотимпанального лоскута или появление повторных перфораций неотимпанальной мембраны как в раннем, так и в отдаленном послеоперационном периоде.
Контроль за состоянием оперированного уха включает ежедневное наблюдение за его тампонадой и туалеты уха для эвакуации раневого отделяемого.
В связи с этим, создание надежных и безопасных условий, позволяющих значительно сократить сроки реабилитации в послеоперационном периоде, является актуальной задачей.
Известен способ тимпанопластики I-го типа при суб- и тотальных дефектах барабанной перепонки, содержащий хирургическое вмешательство на среднем ухе, включающее в себя использование на завершающем этапе операции тампонаду наружного слухового прохода (см. патент RU №2367398, МПК A61F 11/00, 2009).
При осуществлении данного способа на завершающем этапе операции на неотимпанальную мембрану укладывают резиновые полоски. Тампонаду наружного слухового прохода производят ватными тампонами с антибиотиком на 14-17 суток.
Недостатками данного способа являются:
- применение ватных тампонов способствует врастанию материала к меатотимпанальному лоскуту и стенкам наружного слухового прохода;
- требуется нахождение пациента в стационаре не менее 2-х недель после тимпанопластики;
- необходим ежедневный туалет оперированного уха под контролем операционного микроскопа, что требует значительных затрат времени со стороны хирурга.
Наиболее близким по технической сущности к заявляемому решению является способ тимпанопластики при хроническом среднем отите, содержащий хирургическое вмешательство на среднем ухе, включающее в себя использование на завершающем этапе операции средства воздействия на раневую поверхность (см. патент RU №2414873, МПК A61F 11/00, 2011).
При осуществлении данного способа выполняют освежение краев перфорации барабанной перепонки, деэпидермизацию ее остатков, тимпанотомию с ревизией и санацией полостей среднего уха, оссикулопластику.
При этом для мирингопластики в качестве опоры и соединительнотканной основы для полимерной пленки с аллофибробластами используют пластинку аутохряща в виде мостика, поверх которой укладывают аутофасцию височной мышцы, полностью закрывая перфорацию, меатотимпанальный лоскут укладывают поверх аутофасции на естественном уровне.
Затем на неотимпанальную мембрану укладывают полимерные пленки с культивированными аллофибробластами, полностью перекрывая аутофасцию и обязательно с переходом на меатотимпанальный лоскут.
Тампонаду наружного слухового прохода осуществляют тампонами губки «Спонгостан» с антибиотиками.
Наружный слуховой проход полностью освобождают от тампонов «Спонгостана» в течение первой послеоперационной недели, полимерную пленку удаляют через 2 недели.
Недостатками данного способа являются:
- используемый для тампонады материал «Спонгостан» обладает гемостатическим эффектом с наблюдаемой биодеструкцией губки с превращением через 3-5 дней в студенистую массу, что снижает эффективность фиксации меатотимпанального лоскута, может стать причиной его смещения за счет раневого отделяемого;
- требуется ежедневный осмотр под отомикроскопическим контролем в течение первой недели.
Технический результат заявляемого решения заключается в повышении эффективности тимпанопластики путем сокращения сроков реабилитации в послеоперационном периоде за счет надежной фиксации неотимпанальной мембраны и ускорения репаративных процессов со стороны перемещенных кожных лоскутов.
Для достижения указанного технического результата в способе тимпанопластики, содержащем хирургическое вмешательство на среднем ухе, включающее в себя использование на завершающем этапе операции средства воздействия на раневую поверхность, согласно изобретению, средство воздействия на раневую поверхность выполняют в виде составной тампонады, для формирования которой послойно укладывают от стенок наружного слухового прохода кнутри следующие материалы: во-первых, силиконовые пластины толщиной 0,1 мм, причем одна из них покрывает передний меатотимпанальный угол, а другие 4-6 силиконовых пластин покрывают стенки костной части наружного слухового прохода; во-вторых, биодигродируемый гидрогель «Аргакол» в объеме 1,0-1,5 мл, который наносят между силиконовыми пластинами и на них; в-третьих, 4-5 фрагментов губчатого материала «Merocel Medtronic», пропитанных биодеградируемым гидрогелем «Аргакол», заполняя им, как передний меатотимпанальный угол, так и просвет костной части наружного слухового прохода; после чего выполняют тампонаду хрящевой части наружного слухового прохода ушной марлевой турундой, которую удаляют в первые послеоперационные сутки, а удаление составной тампонады производят на седьмые сутки после хирургического вмешательства.
Совокупность существенных признаков в одном техническом решении, а именно, выполнение составной тампонады наружного слухового прохода с одновременным формированием асептических и окклюзионных условий обеспечивает надежную фиксацию неотимпанальной мембраны, создает оптимальные условия реваскуляризации перемещенных кожных лоскутов, формирование нормотрофической рубцовой ткани, эффективно предотвращает вторичное бактериальной воспаление.
Составная тампонада выполнена на основе последовательной укладки от стенок наружного слухового прохода кнутри слоев следующих материалов:
- медицинских силиконовых пластин толщиной 0,1 мм;
- биодеградируемого гидрогеля «Аргакол»;
- фрагментов губчатого материла «Merocel Medtronic».
Использование ультратонких медицинских силиконовых пластин толщиной 0,1 мм позволяет податливо укладывать их в нужном положении и направлении.
При формировании и укреплении анатомического переднего меатотимпанального угла они способствуют фиксации тканей наружного слухового прохода и меатотимпанального лоскута в необходимом положении, предотвращают их смещение.
Одна из силиконовых пластин полностью экранирует передний меатотимпанальный угол, то есть область между передним отделом барабанной перепонки (неотимпанальной мембраны) и передней стенкой наружного слухового прохода.
Дополнительно 4-6 силиконовых пластин экранируют стенки костной части наружного слухового прохода, надежно фиксируя эту поверхность и формируя благоприятные условия для успешного заживления раны, при этом пластины уложены внахлест по типу черепицы друг на друга и не имеют диастаза между собой.
В результате достигается полная экранизация наружного слухового прохода для защиты стенок от внешнего воздействия ультратонкими силиконовыми пластинами, а просвет наружного слухового прохода остается свободным.
Внешне данная конструкция по форме представляет собой «колодец», дно которого размещено на сформированной барабанной перепонке.
Применение биодеградируемого гидрогеля «Аргакол» в качестве второго слоя, нанесенного на силиконовые пластины, обеспечивает одновременно противовоспалительный, детоксицирующий, ранозаживляющий, гемостатический, дезодорирующий, антибактериальный эффекты непосредственно в области меатотимпанального лоскута, не требует проведение аспирации раневого содержимого на всем периоде нахождения тампонады в наружном слуховом проходе, также гидрогель «Аргакол»обладает гипоаллергенными свойствами.
Создание условий проникновения гидрогеля «Аргакол» между силиконовыми пластинами на раневую поверхность, позволяет равномерно распределить его в области кожи наружного слухового прохода.
Такое решение исключает непосредственное нанесение гидрогеля «Аргакол» на раневую поверхность, так как при прямом нанесении этого средства на рану происходит латерализация меатотимпанального лоскута и тканей наружного слухового прохода из-за большой податливости указанного лоскута и тканей.
Эксперименты показали, что нанесение биодигродируемого гидрогеля «Аргакол» непосредственно на стенки наружного слухового прохода с последующей укладкой силиконовых пластин поверх него неприемлемо: ввиду избыточных клейких свойств гидрогеля «Аргакол» при внесении в наружный слуховой проход силиконовых пластин возможно смещение лоскутов кожи наружного слухового прохода и нарушение архитектоники неотимпанальной мембраны.
За счет клейкой структуры гидрогель «Аргакол» и конструкция силиконовых пластин атравматично без усилий надежно дополнительно фиксирует неотимпанальную мембрану, препятствует пересыханию меатотимпанального лоскута, удерживая в заданном положении и предупреждая его смещение, западение
Использование фрагментов губчатого материла «Merocel Medtronic» с пористой структурой, пропитанного биодеградируемым гидрогелем «Аргакол», позволяет герметично без усилия заполнить пространство, в которое помещается указанный материал.
В итоге формируется многослойная составная тампонада, оформленная в виде «колодца» с дном на барабанной перепонке, где кнаружи на коже наружного слухового прохода находится тонкий слой силиконовых пластин, а кнутри - губчатый материал, заполняющий весь просвет наружного слухового прохода.
Данная последовательность материалов тампонады сокращает срок ношения тампонады в наружном слуховом проходе до 5-7 дней, а также снижает кратность визитов к врачу в послеоперационном периоде до одного.
Из вышесказанного следует, что введенные отличительные признаки влияют на указанный технический результат, находятся с ним в причинно-следственной связи.
Способ иллюстрируется чертежами, где:
- фиг. 1 представлен вид наружного слухового прохода после тампонады в аксиальной плоскости (снаружи-кнутри);
- на фиг. 2 изображен наружный слуховой проход после тампонады, вид сбоку 2.
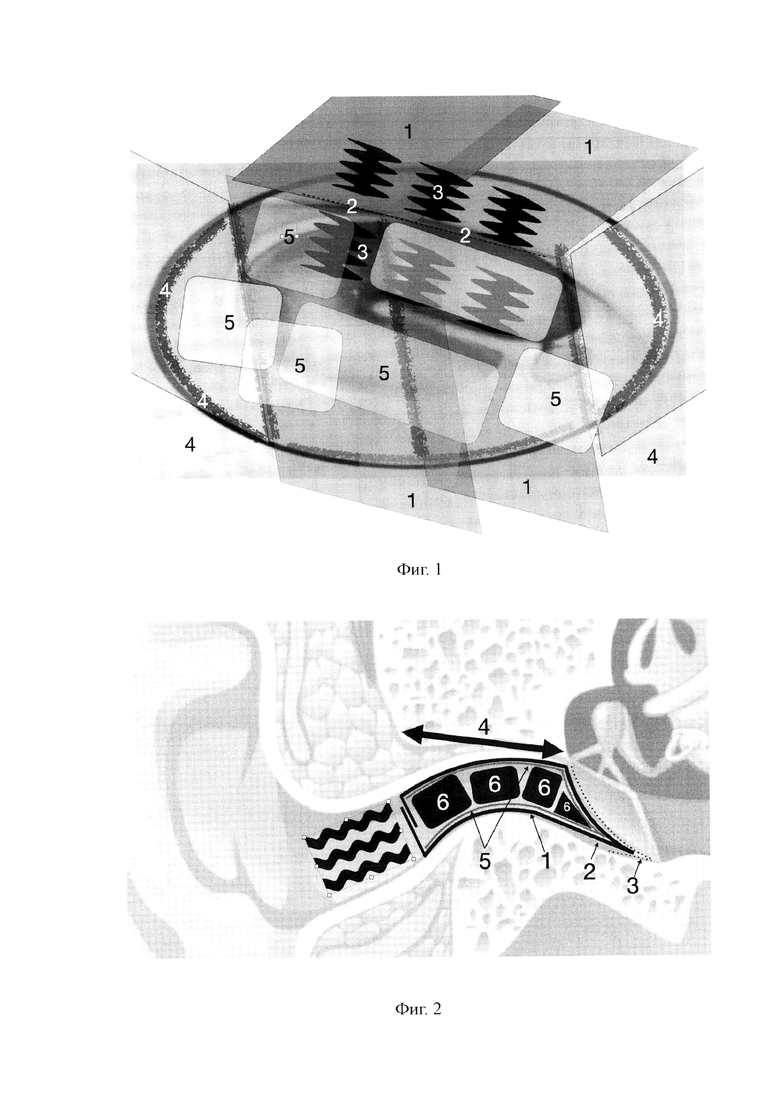
На чертежах использованы следующие позиции: 1 - силиконовая пластина; 2 - передний меатотимпанальный угол; 3 - меатотимпанальный лоскут; 4 - костная часть наружного слухового прохода; 5 - биодигродируемый гидрогель «Аргакол»; 6 - фрагмент губчатого материала «Merocel Medtronic».
Способ осуществляют следующим образом.
Этап 1.
В условиях операционной под эндотрахеальным наркозом визуализируют дефект барабанной перепонки, выполняют инфильтрацию мягких тканей заушной области 0,5% раствором ропивакаина в объеме 15,0 мл, используя одноразовый шприц на 5,0 мл.
Далее скальпелем производят разрез в заушной области оперируемого уха, затем распатором выполняют отсепаровку мягких тканей до кости.
В верхнем углу заушного разреза формируют фасциальный лоскут, покрывающий височную мышцу, из чаши ушной раковины выделяют и берут аутохрящ.
Затем отсепаровывают мягкие ткани до кости, устанавливают ранорасширитель «лира», выделяют заднюю стенку наружного слухового прохода.
Далее работу в области операционного поля выполняют под микроскопом Zeiss VARIO (Германия) с увеличением ×9 ×12, наружный слуховой проход пересекают в области spina Henle. Кожу задней, верхней, нижней стенок наружного слухового прохода отсепаровывают до фиброзного кольца.
Затем последовательно выполняют ревизию барабанной полости: определяют состоятельность и целостность цепи слуховых косточек; определяют состояние слуховой трубы; оценивают симптом Хилова.
Данный этап тимпанопластики завершают пластикой барабанной перепонки методом «аутохрящ-аутофасция» по технике Overlay или Underlay или Inlay.
При этом хрящевой трансплантат и фасциальный трансплантат фиксируют кожей наружного слухового прохода.
Этап 2.
Далее под контролем микроскопа укладывают ультратонкую медицинскую силиконовую пластину 1 толщиной 0,1 мм, шириной 5,0 мм, длинной 2,0 см по задней стенке наружного слухового прохода так, чтобы дистальный участок силиконовой пластины 1 полностью был расположен на сформированной неотимпанальной мембране для экранирования переднего меатотимпанального угла 2.
При этом дистальный конец силиконовой пластины 1 длиной 2,0-3,0 мм, начинают укладывать от переднего меатотимпанального угла 2 в направлении кзади, выстилая меатотимпанальный лоскут 3 и костную часть 4 наружного слухового прохода.
Таким образом, область между передним отделом барабанной перепонки (неотимпанальной мембраны) и передней стенкой наружного слухового прохода - передний меатотимпанальный угол 2 полностью экранирована.
Этап 3.
Далее укладывают 4-6 силиконовых пластин 1 толщиной 0,1 мм, шириной 5,0 мм, длинной 2,0 см по стенкам костной части 4 наружного слухового прохода, в результате силиконовые пластины 1 уложены внахлест по типу черепицы, чтобы один край каждой из них был размещен поверх предыдущей пластины, перекрывая ее край.
Силиконовые пластины 1 экранируют стенки костной части 4 наружного слухового прохода, при этом просвет наружного слухового прохода оставлен свободным.
Это предотвращает смещение тканей наружного слухового прохода и меатотимпанального лоскута 3 при действиях в этой области на следующих этапах способа, фиксируя раневую поверхность и создавая благоприятные условия для успешного заживления раны.
Этап 4.
Далее на силиконовые пластины 1 наносят биодигродируемый гидрогель «Аргакол» 5, а также вводят его и между ними с распределением в область меатотимпанального лоскута 3.
Для этого применяют инсулиновый шприц в объеме 1,0 мл.
При этом в инсулиновый шприц, удалив поршень, помещают 1,0 мл гидрогеля «Аргакол» 5, после чего поршень от шприца устанавливают на место.
Учитывая, что инсулиновый шприц объемом 1,0 мл имеет иглу длиной 12,0 мм, необходима его замена иглы длиной 40,0 мм для последовательного и более удобного нанесения препарата, так как длина наружного слухового прохода составляет 2,0-3,5 см.
Поэтому производят замену иглы от инсулинового шприца на иглу шприца объемом 5,0 мл и размером: 22 G 1 1/2'' (0,7×40,0 мм), а в среднем отделе иглу изгибают на угол 30-35 градусов.
Это способствует локальному, быстрому и удобному нанесению гидрогеля «Аргакол» 5.
При этом гидрогель «Аргакол» 5 проникает между силиконовыми пластинами 1 на раневую поверхность, что исключает непосредственное нанесение препарата на меатотимпанальный лоскут 3, предотвращая его латерализацию.
Биодеградируемый гидрогель «Аргакол» 5 образует на поверхности раны эластичную воздухо- и водопроницаемую пленку, при этом является средством для заживления ран мультинаправленного действия.
Указанное средство выступает как стимулятор репаративных процессов в ране и способствуют смене воспалительной стадии раневого процесса на репаративную в более короткие сроки, что в целом обеспечивает лучшие условия для приживления неотимпанальной мембраны и сокращает число рецидивов перфорации барабанной перепонки в послеоперационном периоде.
Этап 5.
Затем просвет костной части 4 наружного слухового прохода заполняют 4-5 фрагментами губчатого материала «Merocel Medtronic» 6 размером 5,0×20,0 мм, пропитанных биодеградируемым гидрогелем «Аргакол» 5.
Губчатый материал «Merocel Medtronic» 6 имеет пористую структуру, благодаря этому он герметично и без усилия облегает пространство, в которое помещен.
При его производстве используется очищенный воздух для образования пор губчатого материала вместо порообразующих химических добавок.
Материал для губок компании Merocel подвергается гамма-излучению для разрушения спор плесени и других микроорганизмов, продукт стерилен и эластичен, устойчив ко многим химикатам и долговечен, поэтому выбран для применения в многослойной составной тампонаде.
Этап 6.
Далее выполняют тампонаду хрящевой части наружного слухового прохода ушной короткой в 1,5 - 2,0 см марлевой турундой с целью предотвращения абсорбирования обильного сукровичного отделяемого в первые сутки после операции и завершают операцию.
Этап 7.
На следующем этапе осуществляют контроль результата оперативного лечения. Для этого в первые послеоперационные сутки сначала удаляют ушную марлевую турунду.
Полное удаление послойной составной тампонады производят на 7 сутки после оперативного лечения.
Сначала удаляют фрагменты губчатого материал «Merocel Medtronic» 6, смоченные биодеградируемым гелем «Аргакол» 5, затем силиконовые пластины 1 со стенок костной части 4 наружного слухового прохода, далее силиконовую пластину 1, уложенную в область переднего меатотимпанального угла 2.
После удаления тампонады осмотр пациента проводят повторно на 14-е сутки, 21-е сутки и отдаленный период от 3 до 6-ти месяцев после оперативного лечения.
Способ поясняется следующими примерами.
Пример 1.
Пациент Г., 52 лет, обратился в ФГБУ «СПб НИИ ЛОР» МЗ РФ с жалобами на снижение слуха на левом ухе в течение пяти лет после перенесенного острого среднего отита.
Пациент отмечал периодические обострения до трех раз в год. Диагноз: хронический левосторонний гнойный средний отит, мезотимпанит, вне обострения. Левосторонняя кондуктивная тугоухость II-й степени.
При осмотре: Передняя риноскопия: слизистая носовых ходов розовая, влажная, отделяемого нет. Перегородка носа по средней линии, носовые раковины не изменены, носовое дыхание свободное. Задняя риноскопия: свод носоглотки свободный.
Фарингоскопия: слизистая глотки розовая, влажная, миндалины 1 ст., налетов нет, регионарные лимфоузлы не увеличены, задняя стенка глотки розовая, чистая.
Непрямая ларингоскопия: слизистая гортани розовая, голосовые складки серые, края ровные, при фонации подвижные в полном объеме, межскладковый просвет широкий. Дыхание свободное, голос звонкий.
Отомикроскопия: справа (AD) - наружный слуховой проход широкий, свободный. Барабанная перепонка серая, контурирована, отделяемого нет; слева (AS) - наружный слуховой проход широкий, свободный. Барабанная перепонка серая, определяется округлая перфорация в задне-нижнем квадранте, отделяемого нет.
Слуховой паспорт. Субъективного шума нет. Острота слуха на шепотную речь у ушной раковины, разговорная речь 2,0 метра. Опыт Ринне отрицательный слева, в опыте Вебера латерализация звука влево. По данным тональной пороговой аудиометрии Левосторонняя кондуктивная тугоухость II степени. По данным компьютерной томографии костно-деструктивных изменений не обнаружено.
Пациенту была выполнена тимпанопластика.
В ходе оперативного лечения в условиях операционной под эндотрахеальным наркозом визуализировали дефект барабанной перепонки, выполнили инфильтрацию мягких тканей заушной области 0,5% раствором ропивакаина 15,0 мл.
Далее скальпелем произвели разрез в заушной области оперируемого уха, затем распатором выполнили отсепаровку мягких тканей до кости.
В верхнем углу разреза сформировали фасциальный лоскут, покрывающий височную мышцу, из чаши ушной раковины выделили аутохрящ.
Затем отсепаровали мягкие ткани до кости, установили ранорасширитель «лира», выделили заднюю стенку наружного слухового прохода.
Далее работу в области операционного поля выполняли под микроскопом Zeiss VARIO (Германия) с увеличением ×9 ×12, наружный слуховой проход пересекли в области spina Henle.
Кожу задней, верхней, нижней стенок наружного слухового прохода отсепаровали до фиброзного кольца.
Осуществили подготовку воспринимающего ложа по технике Overlay. Трансплантат уложили сверху на деэпидермизированный собственный слой барабанной перепонки.
При ревизии барабанной полости: цепь слуховых косточек - состоятельна, подвижна; слизистая оболочка промонториума воспалена, спаяна с барабанной перепонкой. Спайки удалили, иссекли. Слуховая труба обозрима, свободна. Симптом Хилова положительный.
Пластику барабанной перепонки аутохрящ-аутофасция выполнили по технике Overlay. Фасциально-хрящевой трансплантат зафиксировали кожей наружного слухового прохода.
Далее под контролем микроскопа уложили ультратонкую медицинскую силиконовую пластину толщиной 0,1 мм, шириной 5,0 мм, длинной 2,0 см по задней стенке слухового прохода так, чтобы дистальный участок силиконовой пластины полностью был расположен на сформированной неотимпанальной мембране, экранируя передний меатотимпанальный угол.
Далее уложили 4-е силиконовые пластины толщиной 0,1 мм, шириной 5,0 мм, длинной 2,0 см по стенкам костной части наружного слухового прохода.
Затем на силиконовые пластины и между ними нанесли биодигродируемый гидрогель «Аргакол».
Для этого применили инсулиновый шприц в объеме 1,0 мл.
При этом в инсулиновый шприц, удалив поршень, поместили 1,0 мл гидрогеля «Аргакол», после чего поршень от шприца установили на место. Заменили иглу от инсулинового шприца на иглу шприца объемом 5,0 мл, иглу в среднем отделе изогнули на угол 30 градусов.
Затем просвет костной части наружного слухового прохода заполнили 4 фрагментами губчатого материала «Merocel Medtronic» размером 5,0×20,0 мм, причем указанные фрагменты пропитали биодеградируемым гидрогелем «Аргакол».
Далее выполнили тампонаду хрящевой части наружного слухового прохода ушной короткой в 1,5 см марлевой турундой. Произвели шов раны. Наложили ватно-марлевую повязку.
Послеоперационный период протекал без осложнений.
В течение 3 дней пациенту проводили антибактериальную терапию (Sol. Ceftriaxoni), а также выполняли антисептическую обработку заушной раны.
В первые послеоперационные сутки удалили ушную марлевую турунду.
Полное удаление послойной составной тампонады произвели на 3 сутки после оперативного лечения. При этом сначала удалили фрагменты губчатого материала «Merocel Medtronic», затем силиконовые пластины со стенок костной части наружного слухового прохода, далее силиконовую пластину, уложенную в область переднего меатотимпанального угла.
После удаления тампонады наблюдалось полное приживление аутотрансплантата, послеоперационные реактивные процессы стихали, меатотипанальный лоскут умерено отечен.
Пациент был выписан из клиники на 4-е сутки после оперативного лечения.
Слуховой паспорт при выписке: шепотная речь 4 метра, разговорная речь 6,0 метров. Опыт Рине положительный с обеих сторон, в опыте Вебера латерализация звука посередине.
На 14-е сутки при отомикроскопии наблюдалось полное приживление аутотрансплантата, послеоперационные реактивные процессы стихли, меатотипанальный лоскут незначительно отечен.
На 21-е сутки при отомикроскопии также наблюдалось полное приживление аутотрансплантата, меатотипанальный лоскут состоятелен, не отечен.
В отдаленные сроки на 3-й и 6-й месяц при отоскопии определялась целая, подвижная неотимпанальная мембрана. Слуховой паспорт: шепотная речь 6,0 метров, разговорная речь более 6-и метров. По данным тональной пороговой аудиометрии на 3-й месяц после оперативного лечения получены данные за норму слуха.
Пример 2.
Пациент Д., 39 лет, обратился в ФГБУ «Санкт-Петербургский НИИ уха, горла, носа и речи» в ноябре 2022 года с жалобами на снижение слуха на оба уха, преимущественно на правое ухо, периодические выделения из ушей.
Данное состояние беспокоит в течение длительного периода времени с детства. Поступил для планового оперативного лечения в объеме тимпаноплатика с диагнозом: хронический двусторонний гнойный средний отит, мезотимпанит, вне обострения. Правосторонняя кондуктивная тугоухость III-й степени. Левосторонняя кондуктивная тугоухость II-й степени.
При осмотре: Передняя риноскопия: слизистая носовых ходов розовая, влажная, отделяемого нет. Перегородка носа умеренно отклонена влево, носовые раковины не изменены, носовое дыхание свободное. Задняя риноскопия: свод носоглотки свободный.
Фарингоскопия: слизистая глотки розовая, влажная, миндалины за пределами небных дужек, налетов нет, регионарные лимфоузлы не увеличены, задняя стенка глотки розовая, чистая.
Непрямая ларингоскопия: слизистая гортани розовая, голосовые складки серые, края ровные, при фонации подвижные в полном объеме, межскладковый просвет широкий. Дыхание свободное, голос звонкий.
Отомикроскопия: справа (AD) - заушная область без особенностей. Наружный слуховой проход свободный, широкий, кожа розовая. Барабанная перепонка, определяется субтотальная перфорация, отделяемого нет; слева (AS) - заушная область без особенностей. Наружный слуховой проход свободный, широкий, отделяемого нет. Барабанная перепонка серая, определяется перфорация в области задне-нижнего и задне-верхнего квадранта.
Слуховой паспорт: субъективного шума нет, острота слуха на шепотную речь не определяется, разговорная речь у раковины, опыт Ринне отрицательный с обеих сторон, в опыте Вебера латерализация звука вправо.
По данным тональной пороговой аудиометрии: правосторонняя кондуктивная тугоухость III степени, левосторонняя кондуктивная тугоухость II-й степени. По данным компьютерной томографии костно-деструктивных изменений не обнаружено.
Учитывая изменения со стороны звукопроводящей системы, было решено выполнить оперативное лечение на хуже слышащем ухе в объеме тимпанопластики.
На следующий день после поступления в клинику пациенту была выполнена тимпанопластика.
В ходе оперативного лечения в условиях операционной под эндотрахеальным наркозом визуализировали дефект барабанной перепонки и выполнили инфильтрацию мягких тканей заушной области 0,5% раствором ропивакаина 15,0 мл.
Далее скальпелем произвели разрез в заушной области оперируемого уха, затем распатором выполнили отсепаровку мягких тканей до кости.
В верхнем углу разреза сформировали фасциальный лоскут, покрывающий височную мышцу, из чаши ушной раковины выделили аутохрящ.
Затем отсепаровали мягкие ткани до кости, установили ранорасширитель «лира», выделили заднюю стенку наружного слухового прохода.
Далее работу в области операционного поля выполняли под микроскопом Zeiss VARIO (Германия) с увеличением ×9 ×12, наружный слуховой проход пересекают в области spina Henle.
Кожу задней, верхней, нижней стенок наружного слухового прохода отсепаровывали до фиброзного кольца, подготовили воспринимающее ложе по технике Underlay. Трансплантат уложили под остатки барабанной перепонки.
При ревизии барабанной полости: цепь слуховых косточек - не состоятельна, наковальне-стременное сочленение отсутствует, наковальня кареозно изменена, отсутствует длинный отросток.
Произвели удаление наковальни, спаек, выявленных рубцов в области круглого окна, при этом слуховая труба обозрима, свободна, симптом Хилова положительный, стремя подвижно.
На стремя был установлен частичный титановый протез VAR 0,2×2,75 мм, хрящ уложен на шляпку протеза. Пластику барабанной перепонки аутохрящ-аутофасция выполнили по технике Underlay. Фасциально-хрящевой трансплантат зафиксировали кожей наружного слухового прохода.
Далее под контролем микроскопа осуществили укладку ультратонкой медицинской силиконовой пластины толщиной 0,1 мм, шириной 5,0 мм, длинной 2,0 см по задней стенке слухового прохода так, чтобы дистальный участок указанной пластины полностью был расположен на сформированной неотимпанальной мембране для экранирования переднего меатотимпанального угла.
Далее выполнили укладку 6 силиконовых пластин толщиной 0,1 мм, шириной 5,0 мм, длинной 2,0 см по стенкам костной части наружного слухового прохода для экранирования указанных стенок, а просвет наружного слухового прохода оставлен свободным.
Далее на силиконовые пластины и между ними нанесли биодигродируемый гидрогель «Аргакол.
При этом в инсулиновый шприц поместили 1,5 мл гидрогеля «Аргакол», произвели замену иглы от инсулинового шприца на иглу шприца объемом 5,0 мл, иглу в среднем отделе изогнули на угол 35 градусов.
Затем просвет костной части наружного слухового прохода заполнили 5 фрагментами губчатого материала «Merocel Medtronic» размером 5,0×20,0 мм, пропитанных биодеградируемым гидрогелем «Аргакол».
Далее выполнили тампонаду хрящевой части наружного слухового прохода ушной 2,0 см марлевой турундой с целью предотвращения обильного сукровичного отделяемого в первые послеоперационные сутки.
Завершили операцию, наложили шов на раны, наложили ватно-марлевую повязку.
Послеоперационный период протекал без осложнений.
В течение 6 дней пациенту проводили антибактериальную терапию (Sol. Ceftriaxoni), а также выполняли антисептическую обработку заушной раны.
В первые послеоперационные сутки удалили ушную марлевую турунду.
Полное удаление послойной составной тампонады произвели на 6 сутки после оперативного лечения. При этом сначала удалили фрагменты губчатого материала «Merocel Medtronic», затем силиконовые пластины со стенок костной части наружного слухового прохода, далее силиконовую пластину, уложенную в область переднего меатотимпанального угла.
После удаления тампонады наблюдалось полное приживление аутотрансплантата, послеоперационные реактивные процессы стихали, меатотипанальный лоскут умерено отечен.
Пациент был выписан из клиники на 6-е сутки после оперативного лечения.
Слуховой паспорт при выписке: на правое ухо шепотная речь 4 метра, разговорная речь 6 метров. Опыт Ринне положительный справа, в опыте Вебера латерализация звука влево.
На 14-е сутки при отомикроскопии наблюдалось полное приживление аутотрансплантата, послеоперационные реактивные процессы стихли, меатотипанальный лоскут незначительно отечен.
На 21-е сутки при отомикроскопии также наблюдалось полное приживление аутотрансплантата, меатотипанальный лоскут состоятелен, не отечен.
В отдаленные сроки на 3-й, 6-й месяц при отоскопии определялась целая, подвижная неотимпанальная мембрана. Слуховой паспорт: шепотная речь 6 метров, разговорная речь более 6-и метров. По данным тональной пороговой аудиометрии на 3-й месяц после оперативного лечения получены данные за норму слуха. Данный пациент направлен на оперативное лечение на противоположное ухо.
Приведенные примеры демонстрируют возможность формирования неотимпанальной мембраны, как этапа тимпанопластики, у пациентов с хроническим гнойным средним отитом одновременно с сокращением периода тампонады наружного слухового прохода до 7 суток.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ УСТРАНЕНИЯ ЛАТЕРАЛИЗАЦИИ НЕОТИМПАНАЛЬНОЙ МЕМБРАНЫ | 2008 |
|
RU2371155C1 |
| Способ операции при хроническом туботимпанальном гнойном среднем отите | 2022 |
|
RU2791511C1 |
| Способ тимпанопластики при открытой форме тимпаносклероза | 2019 |
|
RU2731910C1 |
| Способ хирургического лечения хронического туботимпанального гнойного среднего отита | 2022 |
|
RU2799916C1 |
| СПОСОБ УСТРАНЕНИЯ ЛАТЕРАЛИЗИЦИИ НЕОТИМПАНАЛЬНОЙ МЕМБРАНЫ | 2010 |
|
RU2452447C1 |
| Способ операции при хроническом эпитимпаноантральном гнойном среднем отите | 2023 |
|
RU2813661C1 |
| СПОСОБ ФОРМИРОВАНИЯ НЕОТИМПАНАЛЬНОЙ МЕМБРАНЫ ПРИ СУБТОТАЛЬНЫХ ДЕФЕКТАХ БАРАБАННОЙ ПЕРЕПОНКИ | 2013 |
|
RU2537785C1 |
| Способ устранения послеоперационного латерального смещения тимпанальной мембраны | 2017 |
|
RU2648177C1 |
| Способ мастоидопластики при эндауральном хирургическом подходе | 2015 |
|
RU2610797C1 |
| Способ мирингопластики при тимпанопластике закрытого типа | 2023 |
|
RU2808546C1 |
Изобретение относится к медицине, в частности к оториноларингологии. Производят хирургическое вмешательство на среднем ухе, включающее в себя использование на завершающем этапе операции средства воздействия на раневую поверхность. Средство воздействия на раневую поверхность выполняют в виде составной тампонады. При этом послойно укладывают от стенок наружного слухового прохода кнутри следующие материалы. Во-первых, силиконовые пластины толщиной 0,1 мм, причем одна из них покрывает передний меатотимпанальный угол, а другие 4-6 силиконовых пластин покрывают стенки костной части наружного слухового прохода. Во-вторых, биодеградируемый гидрогель «Аргакол» в объеме 1,0-1,5 мл, который наносят между силиконовыми пластинами и на них. В-третьих, 4-5 фрагментов губчатого материала «Merocel Medtronic», пропитанных биодеградируемым гидрогелем «Аргакол», заполняя им как передний меатотимпанальный угол, так и просвет костной части наружного слухового прохода. После чего выполняют тампонаду хрящевой части наружного слухового прохода ушной марлевой турундой. Марлевую турунду удаляют в первые послеоперационные сутки. Удаление составной тампонады производят на седьмые сутки после хирургического вмешательства. Способ позволяет повысить эффективность тимпанопластики, за счет повышения надежности фиксации неотимпанальной мембраны, ускорения репаративных процессов со стороны перемещенных кожных лоскутов, сократить сроки реабилитации в послеоперационном периоде. 3 з.п. ф-лы, 2 ил., 2 пр.
1. Способ тимпанопластики, содержащий хирургическое вмешательство на среднем ухе, включающее в себя использование на завершающем этапе операции средства воздействия на раневую поверхность, отличающийся тем, что средство воздействия на раневую поверхность выполняют в виде составной тампонады, для формирования которой послойно укладывают от стенок наружного слухового прохода кнутри следующие материалы: во-первых, силиконовые пластины толщиной 0,1 мм, причем одна из них покрывает передний меатотимпанальный угол, а другие 4-6 силиконовых пластин покрывают стенки костной части наружного слухового прохода; во-вторых, биодеградируемый гидрогель «Аргакол» в объеме 1,0-1,5 мл, который наносят между силиконовыми пластинами и на них; в-третьих, 4-5 фрагментов губчатого материала «Merocel Medtronic», пропитанных биодеградируемым гидрогелем «Аргакол», заполняя им как передний меатотимпанальный угол, так и просвет костной части наружного слухового прохода; после чего выполняют тампонаду хрящевой части наружного слухового прохода ушной марлевой турундой, которую удаляют в первые послеоперационные сутки, а удаление составной тампонады производят на седьмые сутки после хирургического вмешательства.
2. Способ по п. 1, отличающийся тем, что размер силиконовых пластин составляет: ширина 5,0 мм, длина 20,0 мм.
3. Способ по п. 1, отличающийся тем, что силиконовые пластины на стенках костной части наружного слухового прохода размещают так, чтобы один край каждой из них был помещен поверх предыдущей пластины, перекрывая ее край.
4. Способ по п. 1, отличающийся тем, что размер фрагмента губчатого материала «Merocel Medtronic» составляет: ширина 5,0 мм, длина 20,0 мм.
| СПОСОБ ТИМПАНОПЛАСТИКИ ПРИ ХРОНИЧЕСКОМ СРЕДНЕМ ОТИТЕ С ИСПОЛЬЗОВАНИЕМ КУЛЬТИВИРОВАННЫХ АЛЛОФИБРОБЛАСТОВ | 2009 |
|
RU2414873C1 |
| СПОСОБ ТИМПАНОПЛАСТИКИ I-ГО ТИПА ПРИ СУБ- И ТОТАЛЬНЫХ ДЕФЕКТАХ БАРАБАННОЙ ПЕРЕПОНКИ СМЕЩЕННЫМ КОЖНЫМ ЛОСКУТОМ НА ДВУХ ПИТАЮЩИХ НОЖКАХ | 2007 |
|
RU2367398C1 |
| US 5501700 A, 26.03.1996 | |||
| Хамгушкеева Н | |||
| Н | |||
| и др | |||
| Материалы для тампонады среднего уха | |||
| Российская оториноларингология | |||
| Способ получения продуктов конденсации фенолов с формальдегидом | 1924 |
|
SU2022A1 |
| M.R | |||
| Anari et al | |||
| Comparison of functional outcomes of cartilage tympanoplasty with silastic sheet versus Gelfoam packing in middle ear, American | |||
Авторы
Даты
2024-07-23—Публикация
2024-02-13—Подача