Изобретение относится к медицине, а именно к хирургии, и может быть использовано для определения хирургической тактики при оказании медицинской помощи пострадавшим с огнестрельными ранениями живота для снижения риска прогрессирования перитонита и предупреждения абдоминального сепсиса.
Огнестрельные ранения живота, несмотря на совершенствование средств индивидуальной бронезащиты, занимают существенное место в структуре боевой травмы, где их удельный вес достигает 10% [1, 2]. Кроме того, повреждения органов брюшной полости и забрюшинного пространства являются одними из наиболее распространенных при огнестрельной травме мирного времени [3].
Увеличение поражающей способности современного оружия привело к существенному возрастанию степени травматического воздействия поражающих элементов на ткани организма [4, 5]. В связи с этим, как пулевые, так и осколочные огнестрельные ранения живота в большинстве случаев сопровождаются обширными мультиорганными повреждениями, приводя к развитию тяжелой травматической болезни [6, 7]. Необходимо отметить, что благодаря совершенствованию системы медицинской эвакуации, широкому применению транспортной авиации в стационарах существенно увеличилась доля раненых и пострадавших в крайне тяжелом состоянии, которые раньше погибали до оказания хирургической помощи [5, 6, 7]. Таким образом, приведенные выше факторы привели к значительному возрастанию степени тяжести огнестрельных ранений живота у пострадавших, поступающих на этап оказания специализированной медицинской помощи, что существенно усложнило реализацию лечебно-диагностических алгоритмов у данной категории пациентов.
Главной причиной госпитальной летальности пострадавших с огнестрельными ранениями живота является перитонит [6, 7]. При этом основной механизм танатогенеза как правило реализуется в три этапа: перитонит, абдоминальный сепсис, септический шок [4, 8]. Поэтому основной задачей хирургического лечения пострадавших с огнестрельными ранениями живота на этапе оказания специализированной медицинской помощи является купирование перитонита с целью предупреждения генерализации септического процесса и полиорганной недостаточности.
Необходимо отметить, что огнестрельный перитонит характеризуется значительно более тяжелым клиническим течением по сравнению со вторичным перитонитом, обусловленным ургентными заболеваниями органов живота, потому что в его основе лежит гораздо более широкий спектр патофизиологических механизмов [1, 5]. В первую очередь, это связано с непосредственным воздействием ранящего снаряда, которое вызывает обширные разрушения органов и тканей в зоне его прохождения [2, 3]. Кроме того, мгновенное высвобождение огромной кинетической энергии зачастую сопровождается феноменом «абдоминального взрыва», что приводит к формированию множественных контузионных очагов [3, 5]. Тяжелый характер повреждений запускает каскад нейрогуморальных реакций с богато иннервированной поверхности брюшины, что, в свою очередь, сопровождается массивным выбросом медиаторов воспаления в системный кровоток. Говоря об инфекционной составляющей, следует отметить, что проникновение ранящего снаряда в брюшную полость вызывает ее первичное инфицирование экзогенной флорой, которое практически во всех случаях усугубляется контаминацией эндогенной флорой, особенно агрессивной при повреждении тонкой и толстой кишки [1, 3, 5]. Последующее хирургическое лечение, в свою очередь, неизбежно приводит к вторичному инфицированию брюшной полости внутрибольничной (нозокомиальной) полирезистентной микрофлорой [2, 4, 5]. Таким образом, характерными особенностями огнестрельного перитонита являются обширная травматизация органов и тканей, а также инфицирование высоковирулентной экзо-, эндогенной и нозокомиальной микрофлорой. Данные факторы в совокупности со спровоцированной огнестрельной травмой иммуносупрессией, создают предпосылки для более агрессивного и стремительного течения инфекционно-воспалительного процесса с быстрым переходом реактивной фазы перитонита в токсическую, а также от состояния микробной контаминации к инфекционным осложнениям [1, 3, 5].
Приведенные выше клинические и патофизиологические аспекты огнестрельного перитонита существенно усложняют лечебно-диагностическую программу и зачастую требуют неоднократных хирургических вмешательств, которые могут выполняться в рамках двух тактических подходов: релапаротомия «по требованию» и «запрограммированная» ревизия брюшной полости [1, 6, 8]. Следует отметить, что реализация первого из них у пострадавших с огнестрельными ранениями живота внсьма затруднительна, в связи с тяжестью их общего состояния и многообразием проявлений травматической болезни (особенно при сочетанных ранениях), на фоне чего крайне сложно своевременно определить показания для релапаротомии «по требованию» [5, 6, 9].
Согласно последним публикациям, наиболее предпочтительным вариантом реализации лечебно-диагностической программы при огнестрельных ранениях живота является тактика многоэтапного хирургического лечения в рамках концепции контроля повреждений [2, 6, 9]. Ее неоспоримым преимуществом является более надежный динамический контроль за скомпрометированными органами и тканями с учетом состояния пациента и течения травматической болезни, который обеспечивается за счет сокращения объема первичных вмешательств [2, 3, 9]. Однако реализация данной тактики подразумевает проведение многочисленных программных санаций брюшной полости, что требует формирования лапаростомы. При этом нельзя отрицать, что сама лапаростомия, как и каждое санационное вмешательство являются факторами хирургического и анестезиологического стресса, сопряженными с рисками развития целого ряда осложнений.
Наиболее перспективным вариантом реализации тактики многоэтапного хирургического лечения больных перитонитом, согласно последним публикациям, является применение методики локального отрицательного давления или вакуум-ассистированной лапаростомии (вак-лапаростомии) [9, 10, 11]. Ее использование обеспечивает комплексное патогенетически обоснованное воздействие на раневой процесс, за счет реализации таких механизмов, как: активное удаление избыточного раневого отделяемого, ускорение бактериальной деконтаминации, усиление местного лимфо- и кровообращения, снижение межклеточного давления и интерстициального отека [12, 13, 14]. Вак-лапаростома представляет собой высокотехнологичную многокомпонентную систему, основными элементами которой являются: протективная антиадгезивная сетка, непосредственно прилегающая к внутренним органам и защищающая их от травматизации, впитывающая экссудат полиуретановая губка, герметизирующая пленка, а также собственно генератор вакуума [11, 14, 15].
Несмотря на очевидные преимущества данная методика не может применяться рутинно у всех пострадавших с огнестрельным перитонитом. Во-первых, вак-лапаростомия, как и любая инвазивная методика может сопровождаться осложнениями и побочными эффектами, среди которых описаны: формирование энтероатмосферных свищей, кровотечение, аллергические реакции и болевой синдром [11, 14]. Следует отметить, что риск развития данных осложнений при адекватной реализации методики крайне мал, однако их характер не позволяет усомниться в необходимости дифференцированного подхода к ее применению. Кроме того, для вакуум-ассистированной лапаростомии необходимы весьма дорогостоящее оборудование и расходные материалы, потребность в которых, особенно при массовом поступлении пострадавших может многократно превосходить их фактическое наличие [12, 14]. Таким образом, применение вак-лапаростомии при огнестрельных ранениях живота должно носить обоснованный характер и соответствовать четким показаниям.
В современных работах отечественных и зарубежных авторов, посвященных хирургическому лечению перитонита, вак-лапаростомия все чаще рассматривается как наиболее эффективный метод реализации концепции открытого живота [11, 14, 15]. Вместе с тем, показания для ее применения до сих пор остаются предметом дискуссий. В актуальных на сегодняшний день рекомендациях Всемирного общества неотложной хирургии, а также отечественных изданиях представлено только два четких критерия отбора пациентов к реализации данной методики: неустранимый источник перитонита и абдоминальный компартмент-синдром [16, 17]. Следует отметить, что данные клинические проявления как правило развиваются на поздних стадиях инфекционно-воспалительного процесса, что соответствует сепсису и септическому шоку. Как известно, летальность при генерализованных формах септического процесса достигает 80%, поэтому залогом эффективности любой методики лечения перитонита является своевременность ее применения [8, 9, 12]. В связи с этим в клинических рекомендациях выделяется третья категория пациентов для реализации вак-лапаростомии, которые нуждаются в контроле инфекционного процесса (перитонита), ввиду высокого риска его дальнейшего прогрессирования [15, 16, 17]. Именно эта категория пациентов представляется наиболее многочисленной и перспективной, поскольку у них данная методика может быть использована для предупреждения сепсиса и септического шока. В тоже время приведенная формулировка лишена четких критериев отбора пациентов, что требует уточнения. Используемые с этой целью в рамках ургентной хирургии мирного времени шалы, согласно проведенным клиническим исследованиям, не обладают высокой прогностической значимостью [8, 16, 17]. Кроме того, заложенные в них параметры касаются вторичного перитонита, обусловленного заболеваниями органов брюшной полости, поэтому они не могут быть экстраполированы на пациентов с огнестрельным перитонитом, развившимся вследствие боевой травмы живота, поскольку он характеризуется гораздо более широким спектром патофизиологических процессов [1, 3, 4, 5]. Таким образом, применение вак-лапаростомии является одним из наиболее перспективных и в тоже время мало изученных направлений в лечении перитонита, особенно у пострадавших с огнестрельными ранениями живота. При этом основным препятствием в реализации положительного потенциала вак-лапаростомии является отсутствие четких показаний для ее применения.
Учитывая высокую актуальность проблемы поиска критериев отбора пациентов для использования данной методики, нами предлагается способ прогнозирования течения перитонита при огнестрельных ранениях живота для обоснования показаний к вак-лапаростомии. Его суть заключается в комплексном анализе клинико-лабораторных факторов, играющих важную роль в прогрессировании перитонита. Достоверность их влияния на данный процесс подтверждена результатами проведенного статистического исследования, на основании чего разработана шкала балльной оценки 7 показателей. Каждый из них отождествляет специфичный патофизиологический механизм, активация которого усугубляет течение перитонита. Итоговая оценка показателей, согласно разработанной шкале, характеризует риск прогрессирования перитонита, на основании чего осуществляется выбор тактики хирургического лечения: уточнение показаний к вак-лапаростомии. Важными преимуществами данного способа является доступность, простота и быстрота его реализации, так как для оценки представленных в шкале показателей не требуется сложных лабораторно-инструментальных исследований. Таким образом, предлагаемый способ позволяет реализовать патогенетически обоснованный подход к своевременному применению вак-лапаростомии при перитоните у пострадавших с огнестрельными ранениями живота, что препятствует генерализации инфекционно-воспалительного процесса, уменьшает риск развития сепсиса и септического шока, обеспечивая тем самым снижение госпитальной летальности у этой сложной категории пациентов.
Наиболее близким к заявляемому решению является способ прогнозирования летальности при перитоните с помощью Мангеймского индекса перитонита (МИП), который был разработан в 1987 г. М. binder и соавт. и первоначально включал 15 параметров, однако после пересмотра в 1992 г. их число сократилось [8, 18]. В настоящее время его расчет производится путем оценки 8 критериев: возраст, пол, продолжительность перитонита, его распространенность и источник, характер отделяемого, а также наличие злокачественной опухоли и органной дисфункции. Итоговые значения МИП могут находиться в диапазоне от 0 до 47 баллов, при этом выделяют три степени тяжести перитонита: менее 21 балла -1 степень тяжести (летальность 2,3%), от 21 до 29 баллов - II степень тяжести (летальность 22,3%), более 29 баллов - III степень тяжести (летальность 59,1%). Согласно публикациям зарубежных авторов, МИП наиболее часто используется в качестве предиктора течения вторичного перитонита и выбора лечебной тактики при ургентной патологии органов брюшной полости и забрюшинного пространства [9, 10, 12].
Для решения аналогичной задачи представителями отечественной хирургической школы под руководством академика B.C. Савельева был предложен индекс брюшной полости (ИБП) [8]. Он построен на интегральной оценке степени тяжести перитонита на основании следующих критериев: распространенности процесса, характера экссудата, состояния кишки, наличия наложений фибрина, состоянии раны, наличия эвентрации и девитализированной ткани. Значение ИБП более 13 баллов является фактором неблагоприятного прогноза и может служить одним из показаний к этапной релапаротомии в программируемом режиме [8].
Следует отметить, что представленные прогностические модели достаточно широко применяются в качестве предикторов течения перитонита и дополнительных инструментов выбора хирургической тактики [11, 12, 16]. Вместе с тем, результаты клинических исследований свидетельствуют о том, что наряду с высокой специфичностью, они характеризуются низкой чувствительностью и слабой дискриминационной способностью в отношении индивидуального прогноза [8, 14, 17]. Кроме того, заложенные в них критерии не учитывают специфики и характера травматического воздействия, что, безусловно, ограничивает область их применения.
В рамках военно-полевой хирургии разработана шкала ВПХ-ХТ, которая основана на комплексной оценке 9 признаков: среднего артериального давления, объема кровопотери, потребности в инотропных препаратах, наличии сложно устранимого источника кровотечения, токсической фазы разлитого перитонита и еще трех критериев, характеризующих характер ранения [4]. Следует отметить, что данная методика в отличие от приведенных выше учитывает особенности боевой травмы, что позволяет рекомендовать ее к применению при огнестрельных ранениях живота. Однако она имеет один весьма существенный недостаток: разработанная шкала применяется для выбора хирургической тактики (контроля повреждений) только на передовых этапах оказания медицинской помощи. Ее предназначение заключается в обосновании решения о сокращении объема первичного оперативного вмешательства и необходимости выбора тактики многоэтапного хирургического лечения. Данная шкала не учитывает динамики травматической болезни и инфекционно-воспалительного процесса, что препятствует ее применению на этапах оказания специализированной медицинской помощи, в том числе при повторных вмешательствах.
Таким образом, указанные выше способы имеют определенные недостатки, нивелирующие их диагностическую ценность в отношении прогнозирования течения перитонита у пострадавших с огнестрельными ранениями живота. Очевидно, что для обоснованного подхода к выбору хирургической тактики у этого непростого контингента пациентов необходима методика, сочетающая в себе современные критерии оценки состояния органов и тканей брюшной полости, а также основных проявлений септического процесса с учетом характера полученного ранения.
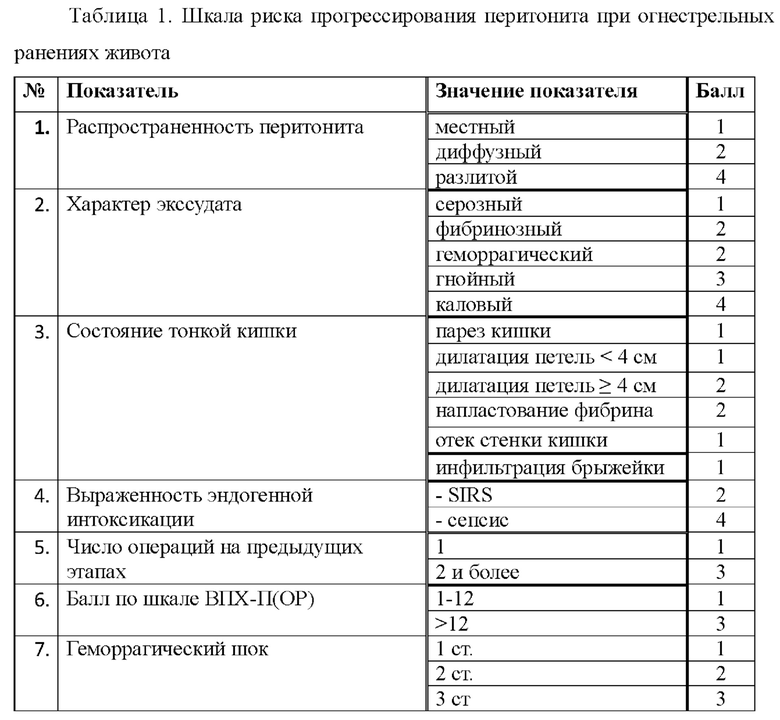
Решение поставленной задачи обеспечивается тем, что в предлагаемом способе прогнозирования течения перитонита при огнестрельных ранениях живота для обоснования показаний к вак-лапаростомии применяется специализированная шкала риска прогрессировать перитонита при огнестрельных ранениях живота по 7 показателям, первый из которых подразумевает оценку степени распространенности перитонита, второй показатель отражает характер экссудата, третий показатель характеризует состояние тонкой кишки, четвертый показатель отождествляет выраженность эндогенной интоксикации, пятый показатель отражает число операций, выполненных на предшествовавших этапах оказания хирургической помощи, шестой показатель характеризует степень тяжести повреждений по шкале ВПХ-П(ОР), седьмой показатель подразумевает оценку наличия и выраженности геморрагического шока, итоговую оценку результатов осуществляют путем суммирования баллов, соответствующих каждому из представленных в шкале значений показателей, после чего производят интерпретацию результатов, при этом: ∑ баллов >12 расценивают как предиктор неблагоприятного прогноза, который указывает на высокий риск прогрессировать перитонита, что служит обоснованием к вак-лапаростомии, значение данного показателя в диапазоне 10-12 баллов трактуют как промежуточное, при котором показано динамическое наблюдение за пациентом в условиях отделения интенсивной терапии с мониторингом витальных функций, внутрибрюшного давления и лабораторных показателей, а также выполнением интервальной компьютерной томографии с последующим решением вопроса о лечебной тактике, ∑ баллов <10 соответствует низкому риску прогрессирования перитонита, что подразумевает отсутствие показаний к вак-лапаростомии и позволяет ушивать лапаротомную рану.
Шкала риска прогрессирования перитонита при огнестрельных ранениях живота, а также алгоритм интерпретации полученных с ее помощью результатов и выбора хирургической тактики представлены в таблицах 1-2.
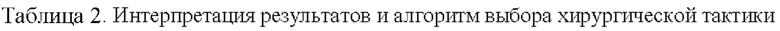
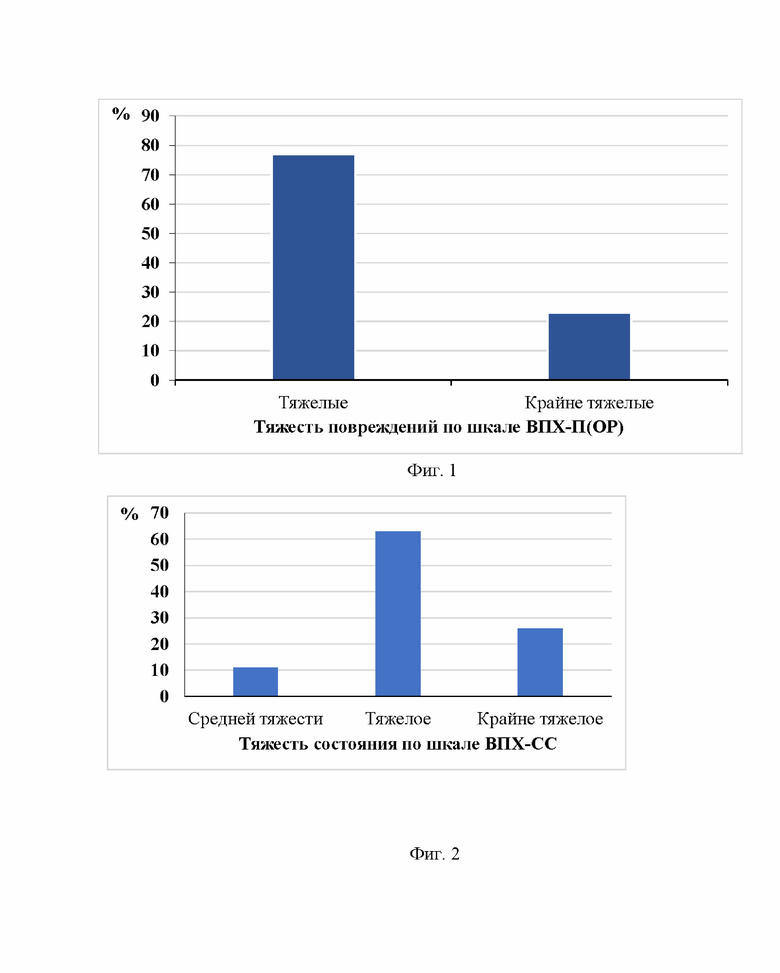
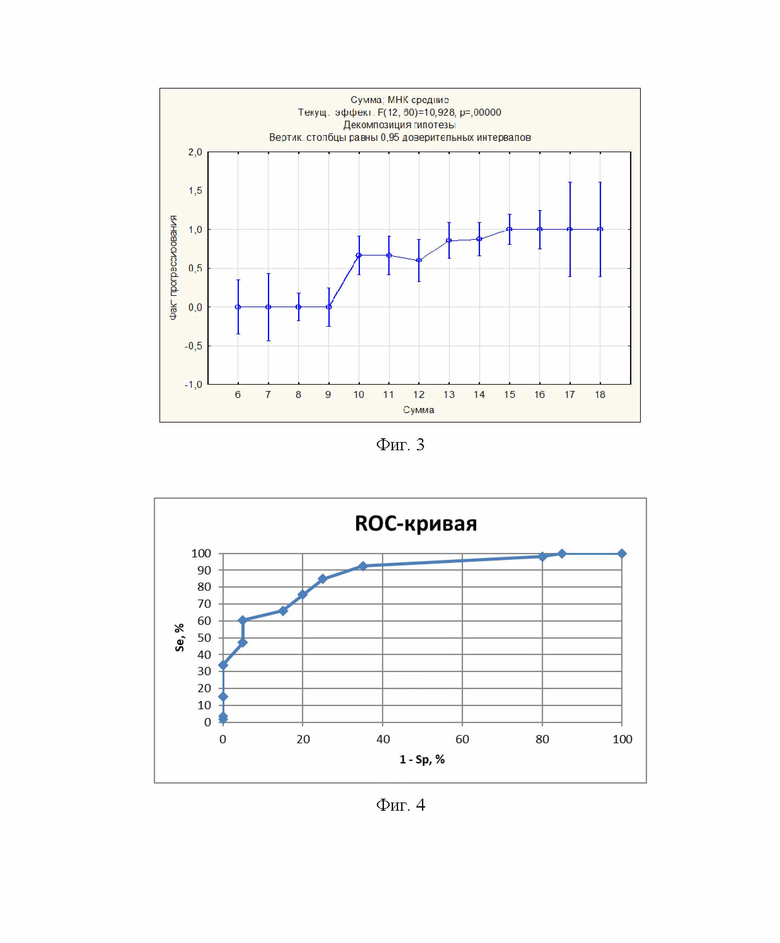
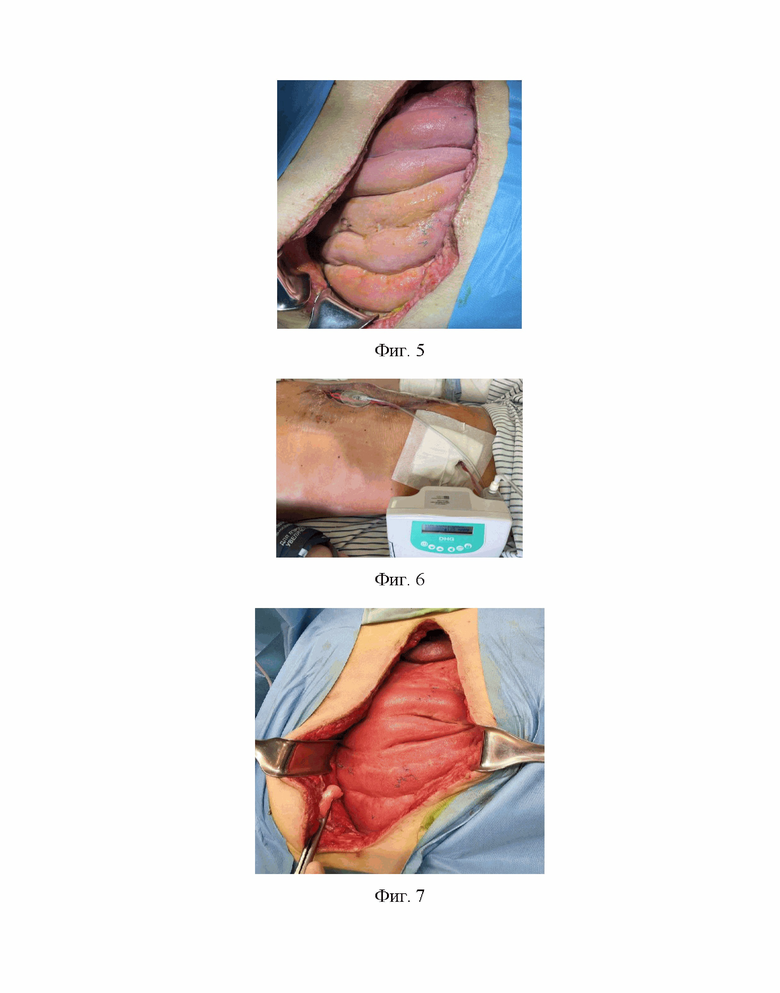
Изобретение поясняется фиг. 1, на которой представлена структура пациентов в зависимости от степени тяжести повреждений. На фиг. 2 отражена структура пациентов в зависимости от степени тяжести их состояния. На фиг. 3 приведены результаты дисперсионного анализа в виде графика, отражающего зависимость риска прогрессирования перитонита от количества баллов. На фиг. 4 представлены результаты ROC-анализа показателей диагностической ценности разработанной шкалы. На фиг. 5 представлено интраоперационное фото брюшной полости пациента Н. при первом вмешательстве в клинике. На фиг. 6 представлено интраоперационное фото сформированной у пациента Н. вак-лапаростомы. На фиг. 7 представлено интраоперационное фото пациента Н. при второй программной ревизии и санации брюшной полости.
Изобретение осуществляется следующим образом.
Способ прогнозирования течения перитонита при огнестрельных ранениях живота для обоснования показаний к вак-лапаростомии осуществляется путем использования специализированной шкалы риска прогрессирования перитонита при огнестрельных ранениях живота по 7 показателям, для оценки первого из них определяется степень распространенности перитонита, для оценки второго показателя фиксируется характер экссудата, для оценки третьего показателя регистрируется состояние тонкой кишки, для оценки четвертого показателя определяется выраженность эндогенной интоксикации, для оценки пятого показателя учитывается число операций, выполненных на предшествовавших этапах оказания хирургической помощи, для оценки шестого показателя характеризуется степень тяжести повреждений по шкале ВПХ-П(ОР), для оценки седьмого показателя определяется выраженность геморрагического шока, с целью итоговой оценки результатов осуществляется суммирование баллов, соответствующих каждому из представленных в шкале значений показателей, после чего производится интерпретация результатов, при этом: ∑ баллов >12 расценивается как предиктор неблагоприятного прогноза, который указывает на высокий риск прогрессирования перитонита, что служит обоснованием к вак-лапаростомии, значение данного показателя в диапазоне 10-12 баллов трактуется как промежуточное, при котором показано динамическое наблюдение за пациентом в условиях отделения интенсивной терапии с мониторингом витальных функций, внутрибрюшного давления и лабораторных показателей, а также выполнением интервальной компьютерной томографии с последующим решением вопроса о лечебной тактике, ∑ баллов <10 расценивается как низкий риск прогрессирования перитонита, что подразумевает отсутствие показаний к вак-лапаростомии и позволяет ушивать лапаротомную рану.
Эффективность предлагаемого нами способа была подтверждена результатами статистического анализа, в ходе которого было изучено влияние клинико-лабораторных показателей на риск прогрессирования перитонита у 80 пострадавших с огнестрельными ранениями живота. Всем пациентам была оказана специализированная хирургическая помощь в соответствии с современной концепцией контроля повреждений.
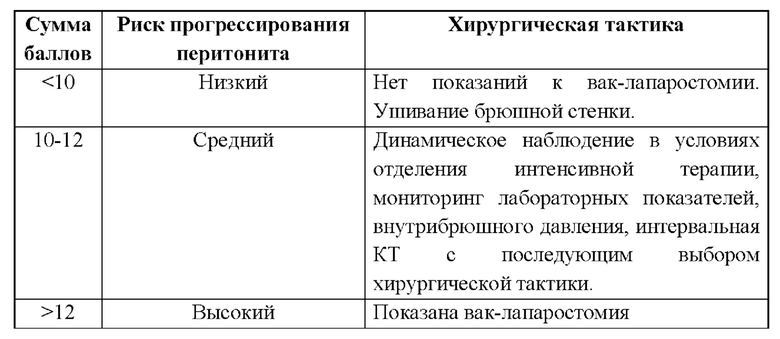
В общей структуре доминировали осколочные ранения (89%), которые в 77% случаев носили сочетанный характер. Чаще всего огнестрельные ранения живота сочетались с повреждениями верхних и нижних конечностей (67%) и малого таза (18%). У всех пострадавших они носили проникающий характер и в большинстве случаев (62%) сопровождались повреждением двух и более органов брюшной полости и забрюшинного пространства, что оказывало негативное влияние на их общее состояние и усложняло реализацию лечебно-диагностического процесса. Наиболее частыми мишенями воздействия ранящих снарядов были толстая (46%) и тонкая кишка (39%). Меньшую долю составили повреждения паренхиматозных органов: печени (18%), почек (14%) и селезенки (11%).
Представленные выше особенности огнестрельных ранений закономерно повлияли на степень тяжести повреждений. При их интегральной оценке с использованием шкалы ВПХ-П(ОР) среднее значение составило 8,6 балла. Таким образом, повреждения у поступивших в клинику раненых соответствовали тяжелой и крайне тяжелой степени. Схожая ситуация наблюдалась и при оценке степени тяжести состояния пострадавших по шкале ВПХ-СС. В 90% случаев оно расценивалось как тяжелое или крайне тяжелое. Структура пациентов в зависимости от степени тяжести полученных повреждений и развившихся состояний представлена на фиг. 1-2.
Пострадавшие были госпитализированы в клинику на 1-3 сутки от момента получения ранения с предшествовавших этапов медицинской эвакуации, где в рамках концепции контроля повреждений им было выполнено от 1 до 3 операций, как правило, в сокращенном объеме. При этом у 47% пациентов на момент поступления в клинику были выявлены клинические и лабораторно-инструментальные признаки перитонита и/или продолжающегося кровотечения, что послужило основанием для выполнения неотложных операций. Программные санации, реализация тактики «second look», а также удаление ранящих снарядов были основными показаниями для срочных хирургических вмешательств, которые были выполнены у 53% пострадавших. Вак-лапаростомия была использована в 35% случаев (у 28 пациентов). Показаниями к ее применению были неустраненный источник инфекции и абдоминальный компартмент синдром.
В качестве операционного доступа во всех случаях использовалась срединная лапаротомия. Структура основных этапов хирургических вмешательств представлена в таблице 3.
Прогрессирование перитонита было отмечено у 23 пациентов, при этом у 19 из них вак-лапаростомия не применялась. Частота прогрессирования перитонита составила: 14% - при использовании вак-лапаростомии и 37% -при ушивании брюшной стенки и реализации подхода релапаротомия «по требованию» (р=0,04). Таким образом, были прослежены достоверные различия по данному показателю, что свидетельствует об эффективности вак-лапаростомии и целесообразности расширения показаний к ее применению.
Для реализации данной задачи был осуществлен статистический анализ значимости влияния отдельных клинико-лабораторных показателей на прогрессирование перитонита у представленной выше группы пациентов. В том случае, если значение критерия %2 превышало критическое, делался вывод о наличии статистической взаимосвязи между изучаемым фактором риска и исходом при соответствующем уровне значимости. В рамках приведенного алгоритма произведена оценка 65 клинико-лабораторных показателей. В отношении 7 из них прослежена статистическая значимость, в связи с чем они были включены в перечень для построения шкалы.
Для определения степени влияния каждого из показателей на прогрессирование перитонита рассчитывались относительные риски (ОР), отражающие вероятность исхода при определенном значении показателя. Пропорционально полученным результатам каждому значению показателя присваивался соответствующий балл. Для последующего статистического анализа и построения шкалы был проведен дисперсионный анализ. При этом была прослежена достоверная прямо пропорциональная зависимость прогрессирования перитонита от количества баллов (фиг. 3). Также были установлены интервальные значения шкалы, соответствующие определенным степеням риска прогрессирования перитонита: менее 10 баллов - риск приближается к нулевым значениям, в диапазоне от 10 до 12 баллов - риск средний, более 12 баллов - риск приближается к 100% (р<0,05) (фиг. 3). Результаты статистического анализа позволили разработать прогностическую шкалу риска прогрессирования перитонита. Для оценки ее эффективности (диагностической ценности) был использован метод ROC-анализа. Чувствительность и специфичность шкалы составили 89,6% и 77,2%) соответственно (фиг. 4). Таким образом, полученные значения ключевых показателей свидетельствуют о надежности предлагаемой методики и целесообразности ее применения в клинической практике для прогнозирования риска прогрессирования перитонита и определения хирургической тактики у пострадавших с огнестрельными ранениями живота.
С целью наглядной демонстрации преимуществ предлагаемого способа, а также для подтверждения его простоты и доступности приводим следующие клинические примеры.
Пример 1. Пострадавший Н., 39 лет поступил в клинику с диагнозом: огнестрельное осколочное проникающее ранение живота с повреждением тонкой кишки и селезенки, осложненное развитием геморрагического шока II ст., на 3-и сутки от момента его получения. Тяжесть повреждений по шкале ВПХ-П(ОР) - 13 баллов. Из анамнеза было известно, что на предыдущем этапе пациенту была оказана квалифицированная хирургическая помощь с элементами специализированной в объеме: лапаротомии, спленэктомии, ушивания поврежденных участков (2) тонкой кишки, санации и дренирования брюшной полости. Сформирована традиционная лапаростома (ушиты кожные края раны). На момент поступления в клинику состояние пациента тяжелое, стабильное. Сознание ясное, дыхание самостоятельное, гемодинамика стабильная. Температура тела 38,1. Живот незначительно вздут, при глубокой пальпации умеренно болезненный во всех отделах, без перитонеальной симптоматики. Перистальтика ослаблена, газы и стул не отходили. По дренажу из малого таза 50 мл серозно-сукровичного отделяемого. Абдоминального компартмент-синдрома не отмечено (внутрибрюшное давление 8 мм рт. ст.). Лабораторно определялись признаки анемии средней степени тяжести (гемоглобин 80 г/л), а также повышение острофазовых показателей: лейкоцитоз - 16x109, повышение С-реактивного белка - 138 мг/л, что в совокупности с гипертермией указывало на развитие синдрома системного воспалительного ответа (SIRS).
Интраоперационно: в верхних отделах живота визуализирован фибринозный выпот (около 100 мл), эвакуирован, взят на посев. В 60 и 170 см от связки Трейца определяются ушитые участки тонкой кишки протяженностью на 1/3 и 1/4 окружности. Швы состоятельны. Тонкая кишка не интубирована, дилатирована до 5 см, ее стенка отечная, перистальтика не определяется (фиг. 5). Выполнена назоинтестинальная интубация, санация брюшной полости. Для уточнения тактики хирургического лечения интраоперационно (в течение двух минут) произведена оценка риска прогрессирования перитонита у данного пациента в соответствии с предлагаемым способом. Итоговая сумма баллов достигла 15, за счет: диффузного фибринозного перитонита (4 балла), пареза, отека и дилатации тонкой кишки ≥4 см (4 балла), наличия синдрома системного воспалительного ответа (2 балла), одной операции (лапаротомии) в анамнезе (1 балл), показателя шкалы ВПХ-П(ОР) (2 балл), геморрагического шока II ст. (2 балла). Таким образом, полученные результаты свидетельствовали о высоком риске прогрессировании перитонита, в связи с чем были установлены показания к вак-лапаростомии. Для ее реализации с помощью портативной аппаратуры и специализированного расходного материала наложена система для ведения открытого живота в условиях управляемого отрицательного давления (фиг. 6).
Спустя 48 часов выполнена программная ревизия и санация брюшной полости, при которой отмечена положительная динамика, в виде постепенного очищения брюшной полости с остающимися локальными фибринозными наложениями. Также отмечено уменьшение отека и дилатации петель тонкой кишки. Швы в области ее дефектов состоятельны. Гемостаз устойчивый. Осуществлена смена элементов вакуум-ассистированной лапаростомы. Еще через двое суток при второй программной ревизии отмечено полное очищение брюшной полости и регресс пареза тонкой кишки с восстановлением активной перистальтики, признаков несостоятельности ранее ушитых участков кишки нет, гемостаз устойчивый, в связи с чем принято решение об устранении вак-лапаростомы и ушивании брюшной стенки (фиг. 7).
Послеоперационный период протекал без осложнений. Пациент был выписан на 21 сутки в удовлетворительном состоянии.
Пример 2. Пострадавший К., 29 лет поступил в клинику на 2-е сутки от момента получения травмы с диагнозом: огнестрельное (пулевое) проникающее слепое ранение живота с повреждением правой почки, восходящей ободочной кишки. Тяжесть повреждений по шкале ВПХ-П(ОР) - 18 баллов. Из анамнеза было известно, что на предыдущем этапе пациенту была оказана квалифицированная хирургическая помощь с элементами специализированной в объеме: лапаротомии, нефрэктомии справа, правосторонней обструктивной гемиколэктомии, санации и дренирования брюшной полости. Сформирована традиционная лапаростома. На момент поступления в клинику состояние пациента тяжелое, стабильное. Сознание ясное, гемодинамика стабильная. Температура тела 37,9. Живот незначительно вздут, при глубокой пальпации умеренно болезненный во всех отделах, без перитонеальной симптоматики. Перистальтика ослаблена, по назоинтестинальному зонду 700 мл кишечного отделяемого. По дренажам из малого таза и правого бокового канала 150 мл серозно-сукровичного отделяемого. Абдоминального компартмент-синдрома не отмечено (внутрибрюшное давление 10 мм рт. ст.). Лабораторно определялись признаки анемии легкой степени тяжести (гемоглобин 98 г/л), а также повышение острофазовых показателей: лейкоцитоз - 18x109, С-реактивный белок - 143 мг/л, что в совокупности с гипертермией указывало на развитие синдрома системного воспалительного ответа (SIRS).
Интраоперационно: по правому фланку живота отмечается умеренная гиперемия париетальной брюшины, около 100 мл мутного выпота с нитями фибрина (эвакуирован, взят на посев). Швы на заглушенной культе поперечной ободочной кишки состоятельны, илеостома состоятельна. Тонкая кишка интубирована, дилатирована до 3,5 см, перистальтика не определяется. Выполнена санация брюшной полости. Для уточнения тактики хирургического лечения интраоперационно (в течение двух минут) произведена оценка риска прогрессирования перитонита у данного пациента в соответствии с предлагаемым способом. Итоговая сумма баллов достигла 11, за счет: диффузного фибринозного перитонита (4 балла), пареза, и дилатации тонкой кишки <4 см (2 балла), наличия синдрома системного воспалительного ответа (2 балла), одной операции (лапаротомии) в анамнезе (1 балл), показателя шкалы ВПХ-П(ОР) (2 балла). Таким образом, полученные результаты свидетельствовали о среднем риске прогрессировании перитонита, в связи с чем выполнено ушивание брюшной стенки с последующей комплексной терапией и наблюдением за пациентом в условиях отделения интенсивной терапии. При этом отмечалась положительная динамика, в виде регресса эндогенной интоксикации, восстановления перистальтики, снижения внутрибрюшного давления до 7 мм рт ст. По данным интервальной КТ: жидкостных скоплений в брюшной полости и забрюшинном пространстве не выявлено. Через двое суток после вмешательства пациент переведен на общее отделение. Выписан из стационара в удовлетворительном состоянии на 16-е сутки.
Пример 3. Пострадавший Е., 34 лет поступил в клинику на 3-й сутки от момента получения травмы с диагнозом: сочетанное огнестрельное живота и правой нижней конечности. Осколочное проникающее ранение живота с повреждением тонкой кишки. Осколочное ранение правой голени с огнестрельным переломом большеберцовой кости. Тяжесть повреждений по шкале ВПХ-П(ОР) - 5 баллов. Из анамнеза было известно, что на предыдущих этапах пациенту была оказана квалифицированная хирургическая помощь с элементами специализированной. Через три часа после ранения выполнено вмешательство в объеме: лапаротомия, обструктивная резекция тонкой кишки в 70 см от связки Трейца, санация и дренирование брюшной полости, первичная хирургическая обработка ран голени, внеочаговый остеосинтез аппаратом внешней фиксации. Спустя сутки выполнена релапаротомия, санация и дренирование брюшной полости, сформирован тонко-тонкокишечный анастомоз и лапаростома. На момент поступления в клинику состояние пациента тяжелое, стабильное. Сознание ясное, гемодинамика стабильная. Температура тела 36,9. Живот незначительно вздут, при глубокой пальпации умеренно болезненный во всех отделах, без перитонеальной симптоматики. Перистальтика ослаблена, по назогастральному зонду 400 мл желудочного отделяемого. По дренажу из малого таза следы серозно-сукровичного отделяемого. Абдоминального компартмент-синдрома не отмечено (внутрибрюшное давление 7 мм рт. ст.). Лабораторно определялись признаки анемии легкой степени тяжести (гемоглобин 94 г/л). Уровень лейкоцитов и С-реактивного белка в пределах референсных значений, что в совокупности с нормотермией указывало на отсутствие синдрома системного воспалительного ответа (SIRS).
Интраоперационно: между петлями тонкой кишки отмечается незначительное количество серозно-фибринозного выпота (до 50 мл), эвакуирован, взят на посев. В 70 см от связки Трейца визуализируется тонко-тонкокишечный анастомоз без признаков несостоятельности. Тонкая кишка незначительно дилатирована до 3 см, активно перистальтирует. Выполнена санация брюшной полости. Для уточнения тактики хирургического лечения интраоперационно (в течение двух минут) произведена оценка риска прогрессирования перитонита у данного пациента в соответствии с предлагаемым способом. Итоговая сумма баллов достигла 7, за счет: фибринозного выпота (2 балла), дилатации тонкой кишки <4 см (1 балл), двух операций в анамнезе (3 балла), показателя шкалы ВПХ-П(ОР) (1 балл). Таким образом, полученные результаты свидетельствовали о низком риске прогрессировании перитонита, в связи с чем выполнено ушивание брюшной стенки с последующей комплексной терапией в условиях общего отделения. В послеоперационном периоде осложнений не отмечено. Пациент был выписан из стационара в удовлетворительном состоянии на 12-е сутки после вмешательства.
Приведенные выше примеры демонстрируют, что предлагаемый способ позволяет объективизировать оценку риска прогрессирования перитонита и своевременно скорректировать хирургическую тактику. Простота использования и отсутствие потребности в выполнении дополнительных инструментальных исследований являются несомненными преимуществами разработанной методики, которые наряду с высокой эффективностью позволяют рекомендовать ее применение в клинической практике.
СПИСОК ЛИТЕРАТУРЫ.
1. Алисов П.Г., Самохвалов И.М. Огнестрельные ранения живота. Особенности, диагностика и лечение в современных условиях. - СПб.: Синтез Бук. - 2018. -320 с.
2. Jeffery S. The Management of Combat Wounds: The British Military Experience // Adv. Wound Care. - 2016. - Vol. 5, №10. - P. 464-173.
3. Livingston D.H., Lavery R.F., Lopreiato M.C. et al. Unrelenting violence: an analysis of 6,322 gunshot wound patients at a Level I trauma center // J. Trauma Acute Care Surg. - 2014. - Vol. 76, №1. - P. 2-9.
4. Военно-полевая хирургия локальных войн и вооруженных конфликтов: руководство для врачей // под ред. Е.К. Гуманенко, И.М. Самохвалова - М.: ГЭОТАР-Медиа. - 2011. - 672 с.
5. Миннулин И.П., Магамадов А.Х., Таранов И.И. Повреждения живота при взрывах. - СПб.: СпецЛит.- 2022. - 191 с.
6. Тришкин Д.В., Крюков Е.В., Чуприна А.П. и др. Методические рекомендации по лечению боевой хирургической травмы. - М. - 2022. - 373 с.
7. Waibel В.Н., Rotondo М. Damage control surgery: it's evolution over the last 20 years // Rev. Col. Bras. Cir. - 2012. - Vol. 39, №4. - P. 314-321
8. Перитонит: практическое руководство / Под ред. В.С. Савельева, Б.Р. Гельфанда, М.И. Филимонова - М.: Литтерра, 2006. - 208 с.
9. Du Bose J.J. Open abdominal management after damage-control laparotomy for trauma: A prospective observational American Association for the Surgery of Trauma multicenter study // J. Trauma. - 2013. - Vol. 74, №1. - P. 113-122.
10. Li H.Z., Xu X.H., Wang D.W. et al. Negative pressure wound therapy for surgical site infections: a systematic review and meta-analysis of randomized controlled trials // Clin. Microbiol. Infect. - 2019. - Vol. 25, №11. - P. 1328-1338.
11. Ge D. The safety of negative-pressure wound therapy on surgical wounds: an updated meta-analysis of 17 randomized controlled trials // Adv. Skin Wound Care. -2018. - Vol. 31, №9. - P. 421-28.
12. Coccolini F., Montori G., Ceresoli M. et al. IROA: International Register of Open Abdomen, preliminary results // World J Emerg Surg. 2017. - Vol. 12. - P. 1-10.
13. MintzirasL, MiligkosM., Bartsch D.K. High risk of fistula formation in vacuum-assisted closure therapy in patients with open abdomen due to secondary peritonitis - a retrospective analysis // Langenbecks Arch Surg. - 2016. - Vol. 401, №.5. - P. 619-625.
14. Сажин А.В., Иванов Г.Б., Теплых А.В., Калинина А.А. Вакуум-ассистированная лапаростомия в комплексном лечении распространенного перитонита (обзор литературы) // Московский хирургический журнал. - 2020. - Т. 4, №74. - С. 65-74.
15. MullerV, Piper S.К., Pratschke J., Raue W. Intraabdominal continuous negative pressure therapy for secondary peritonitis: An observational trial in a maximum care center. // Acta Chirurgica Belgica. - 2020. - Vol. 120, №3. - P. 179-185.
16. Клинические рекомендации: острый перитонит // Российское общество хирургов. - М. - 2017. - 91 с.
17. Sartelli et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intraabdominal infections // World Journal of Emergency Surgery. - 2017. - №12. - P. 1-34.
18. Linder M.M., Wacha H., Feldmann U. et al. Der Mannheimer Peritonitis Index. Ein Instrument zur intraoperativen Prognose der Peritonitis // Chirurg - 1987. -Vol. 58. - P. 84-91.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ выбора тактики ведения лапаротомных ран передней брюшной стенки при огнестрельных ранениях живота | 2023 |
|
RU2809434C1 |
| Способ оценки тяжести травмы груди | 2023 |
|
RU2815219C1 |
| СПОСОБ ЛЕЧЕНИЯ ПЕРИТОНИТА | 2021 |
|
RU2766294C1 |
| СПОСОБ ДИАГНОСТИКИ ПОСЛЕОПЕРАЦИОННОГО ПЕРИТОНИТА | 2011 |
|
RU2456621C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ЛЕЧЕБНОЙ ТАКТИКИ ПРИ СОЧЕТАННЫХ ТРАВМАХ ПОЗВОНОЧНИКА | 2012 |
|
RU2487654C1 |
| СПОСОБ СТИМУЛЯЦИИ МОТОРНОЙ АКТИВНОСТИ КИШЕЧНИКА | 2002 |
|
RU2217139C1 |
| Способ оценки риска развития венозных тромбоэмболических осложнений у раненых и тяжелопострадавших | 2016 |
|
RU2657196C2 |
| СПОСОБ ИНТРАОПЕРАЦИОННОГО ОПРЕДЕЛЕНИЯ ПОКАЗАНИЙ К ПРОВЕДЕНИЮ ЭТАПНОГО ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРИ РАСПРОСТРАНЕННОМ ПЕРИТОНИТЕ | 2010 |
|
RU2427318C2 |
| ЭКСПРЕСС-ВЫБОР ТАКТИКИ ВЕДЕНИЯ БОЛЬНОГО В ОСТРОМ ПЕРИОДЕ ТЯЖЕЛОЙ ТРАВМЫ | 2008 |
|
RU2411914C2 |
| СПОСОБ ВЫБОРА ТЕХНОЛОГИИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РАСПРОСТРАНЕННОГО ПЕРИТОНИТА | 2010 |
|
RU2432124C1 |
Изобретение относится к медицине, а именно к абдоминальной хирургии. На основании клинико-лабораторных исследований определяют степень распространенности перитонита, характер экссудата, состояние толстой кишки, выраженность эндогенной интоксикации, число операций на предыдущих этапах, степень геморрагического шока, балл по шкале ВПХ-П(ОР). Проводят балльную оценку указанных показателей. Суммируют полученные баллы и определяют показания к вак-лапаростомии и дальнейшую хирургическую тактику лечения. Способ позволяет оперативно оценить вероятность прогрессирования перитонита у пострадавших с огнестрельной травмой живота, своевременно скорректировать хирургическую тактику, в том числе реализовать патофизиологически обоснованный подход к вак-лапаростомии, позволяетт улучшить результаты хирургического лечения пострадавших с огнестрельными ранениями живота за счет снижения частоты развития таких жизнеугрожающих осложнений, как абдоминальный сепсис и септический шок. 3 табл., 7 ил., 3 пр.
Способ прогнозирования течения перитонита при огнестрельных ранениях живота для обоснования показаний к вак-лапаростомии, включающий определение прогностических факторов с последующей балльной оценкой, отличающийся тем, что на основании клинико-лабораторных исследований определяют: степень распространенности перитонита: местный – 1 балл, диффузный – 2 балла, разлитой – 4 балла; характер экссудата: серозный – 1 балл, фибринозный или геморрагический – 2 балла, гнойный – 3 балла, каловый – 4 балла; состояние толстой кишки: парез кишки – 1 балл, отек стенки кишки – 1 балл, инфильтрация брыжейки – 1 балл; дилатация петель меньше 4 см – 1 балл, дилатация петель больше или равно 4 см – 2 балла, напластование фибрина – 2 балла; выраженность эндогенной интоксикации: SIRS – 2 балла, сепсис – 4 балла; число операций на предыдущих этапах: 1 операция – 1 балл, 2 операции и более – 3 балла; степень геморрагического шока: 1 степень – 1 балл, 2 степень – 2 балла, 3 степень – 3 балла; балл по шкале ВПХ-П(ОР): 1-12 баллов – 1 балл, более 12 баллов – 3 балла; затем суммируют полученные баллы и при сумме баллов больше 12 определяют высокий риск прогрессирования перитонита, применяют вак-лапаростомию, при сумме 10-12 баллов – средний риск прогрессирования перитонита, проводят динамическое наблюдение за пациентом в условиях отделения интенсивной терапии с мониторингом витальных функций, внутрибрюшного давления и лабораторных показателей, выполнением интервальной компьютерной томографии, при сумме баллов меньше 10 – низкий риск прогрессирования перитонита, нет показаний к вак-лапаростомии, ушивают лапаротомную рану.
| Способ выбора тактики ведения лапаротомных ран передней брюшной стенки при огнестрельных ранениях живота | 2023 |
|
RU2809434C1 |
| RU 2776557 C1, 22.07.2022 | |||
| Способ прядения нити из волокнистых веществ | 1927 |
|
SU8984A1 |
| WO 2015048864 A1, 09.04.2015 | |||
| МАЙСТРЕНКО Н | |||
| А | |||
| и др | |||
| Профилактика осложнений лапаротомной раны при огнестрельной травме живота | |||
| Вестник хирургии имени И | |||
| И | |||
| Грекова | |||
| Электромагнитный прерыватель | 1924 |
|
SU2023A1 |
| CONGER NICHOLAS G | |||
| et al | |||
| Prevention and Management of Infections Associated With | |||
Авторы
Даты
2024-10-10—Публикация
2024-01-09—Подача