Изобретение относится к медицине, а именно к хирургии, и может быть использовано для определения тактики ведения лапаротомных ран при вмешательствах по поводу огнестрельных ранений живота с целью снижения риска гнойно-септических осложнений.
Оказание хирургической помощи раненым и пострадавшим с огнестрельными ранениями живота является одним из актуальных и сложных вопросов хирургии [1, 2]. В первую очередь, это связано с тем, что ранения живота доминируют среди огнестрельной травмы мирного времени [3]. Весьма существенное место они занимают и в структуре боевой травмы, где их удельный вес достигает 7-10% и не имеет тенденции к снижению, несмотря на использование бронежилетов и других средств защиты [4, 5].
Совершенствование стрелкового оружия и артиллерийского вооружения, наряду с активным применением в современных вооруженных конфликтах реактивных снарядов с кассетными боеприпасами привело к существенному возрастанию степени травматического воздействия поражающих элементов на ткани организма [5, 6]. В связи с этим, как пулевые, так и осколочные огнестрельные ранения живота в большинстве случаев характеризуются обширными зонами альтерации тканей и множественным характером повреждения внутренних органов, приводя к развитию тяжелой травматической болезни [1, 3]. Необходимо отметить, что благодаря совершенствованию системы медицинской эвакуации, широкому применению транспортной авиации существенно возросли возможности доставки в лечебные учреждения раненых в крайне тяжелом состоянии, которые раньше погибали до оказания квалифицированной хирургической помощи [7, 8]. Таким образом, увеличение поражающих свойств современного оружия, наряду с повышением эффективности эвакуационных мероприятий привело к значительному возрастанию степени тяжести огнестрельных ранений живота у пострадавших, поступающих на этап оказания специализированной медицинской помощи.
Несмотря на активное внедрение в неотложную хирургическую практику видеоэндоскопических технологий срединная лапаротомия остается основным операционным доступом и выполняется более чем в 90% случаев при огнестрельных ранениях живота [2, 4, 6]. Кроме того, необходимо отметить, что современная концепция оказания специализированной медицинской помощи при данной патологии подразумевает реализацию тактики «контроля повреждений» (damage control) путем многоэтапного хирургического лечения [1, 2, 7]. В связи с этим в последние годы отмечается тенденция к увеличению релапаротомий и программных ревизий брюшной полости, которые выполняются у 30-50% пострадавших и раненных в живот [5, 8, 9].
Представленная выше хирургическая тактика позволяет осуществлять более надежный динамический контроль за скомпрометированными травматической болезнью органами и тканями, что, безусловно, является ее неоспоримым преимуществом [1, 3, 5]. Однако нельзя отрицать, что каждое вмешательство оказывает негативное влияние на репаративный потенциал тканей и увеличивает риск контаминации операционного поля патогенной внутригоспитальной флорой, что создает предпосылки для развития инфекционно-септических осложнений [9, 10].
Актуальность данной проблемы при огнестрельных ранениях живота не вызывает сомнений, так как все они априори являются инфицированными, причем как экзо-, так и эндогенной флорой. Трудность ее решения многократно возрастает при массовом поступлении раненых и их этапном лечении в нескольких стационарах. Данные обстоятельства могут препятствовать своевременному назначению этиотропной антибактериальной терапии, а также увеличивать интервалы между выполнением оперативных вмешательств и перевязок [2, 5, 7].
В последних публикациях, посвященным хирургической инфекции, большое внимание уделяется способности микроорганизмов к фенотипической изменчивости, которая при необоснованном назначении противомикробных препаратов приводит к увеличению их вирулентности и появлению полирезистентных штаммов, устойчивых к системной антибактериальной терапии [10, 11]. В этой связи исключительно важное значение для профилактики и эффективного лечения инфекционных осложнений при огнестрельных ранениях живота имеет грамотная реализация хирургической тактики.
Ее основной принцип, подразумевающий своевременную санацию и адекватное дренирование раны на протяжении многих десятилетий остается незыблемым постулатом [1, 5]. Вместе с тем, для его реализации в последние годы предлагаются новые способы физического воздействия (ультразвуковая кавитация, гидрохирургическая обработка), позволяющие ускорить процесс очищения раневой поверхности и стимулировать рост грануляционной ткани [6, 12]. Наибольшее распространение среди них получила методика лечения ран отрицательным давлением (NPWT - negative pressure wound treatment), или вакуумная терапия [11, 13]. Ее применение обеспечивает комплексное патогенетически обоснованное воздействие на раневой процесс, за счет реализации таких механизмов, как: активное удаление избыточного раневого отделяемого и ускорение деконтаминации раны, сохранение влажной раневой среды, стимуляция местного кровообращения и роста грануляционной ткани [14, 15]. Кроме того, закрытие раневой поверхности адгезивной пленкой снижает риск ее контаминации внутрибольничной инфекцией, что особенно актуально при огнестрельных ранениях живота, учитывая длительное сроки лечения пострадавших на разных этапах медицинской эвакуации при реализации концепции «damage control» [11, 14].
Изначально вакуумная терапия использовалась в рамках комплексного лечения хронических ран. С накоплением клинического опыта диапазон ее применения существенно расширился, и в настоящее время данная методика успешно используется для лечения травматических повреждений, в том числе огнестрельных ран живота [12, 13]. В частности, обоснована эффективность вакуумной терапии в лечении пострадавших с такими тяжелыми инфекционными осложнениями раневого процесса, как перитонит и флегмона брюшной стенки. Рядом исследований доказано, что применение NPWT в этих случаях не только позволяет купировать местные септические проявления, но и способствует регрессу системной воспалительной реакции, предупреждая развитие сепсиса [11, 15]. Таким образом, целесообразность использования вакуумной терапии у пострадавших с огнестрельной травмой живота при развитии гнойно-септических осложнений на сегодняшний день не вызывает сомнений.
Относительно новым и мало изученным направлением является использование методики NPWT при огнестрельных ранениях живота с профилактической целью: не для лечения, а для предупреждения гнойно-септических осложнений. Актуальность его реализации особенно высока при боевой травме живота, учитывая представленные выше сведения о возрастании степени ее тяжести, в связи с применением современного вооружения, а также внедрение концепции многоэтапного хирургического лечения. Об этом свидетельствуют данные отечественных и зарубежных авторов, согласно которым, нагноение срединной лапаротомной раны отмечается у 15-25% пострадавших с огнестрельными ранениями живота и зачастую сопровождается эвентрацией, что, в свою очередь, требует выполнения повторных вмешательств, приводя к существенному увеличению сроков реабилитации, а в ряде случаев и к инвалидизации пациентов [1, 8, 9]. Таким образом, применение методики NPWT для снижения риска развития гнойно-воспалительных осложнений со стороны лапаротомной раны и ускорения ее заживления у пострадавших с огнестрельными ранениями живота представляется весьма перспективным.
Несмотря на очевидные преимущества методики лечения ран отрицательным давлением, она не может применяться рутинно у всех пострадавших с огнестрельной травмой живота. Во-первых, для проведения вакуумной терапии необходима весьма дорогостоящая аппаратура и расходные материалы, потребность в которых при массовом поступлении пострадавших может многократно превосходить их фактическое наличие [7, 9]. Кроме того, применение NPWT, как и любой инвазивной методики, может сопровождаться осложнениями и побочными эффектами, среди которых в литературе описаны: кровотечение, формирование пролежней и свищей, а также аллергические реакции [11, 14]. Следует отметить, что риск развития данных осложнений при адекватной реализации методики крайне мал, но их характер не позволяет усомниться в необходимости соблюдения обоснованного подхода к ее применению [12, 13]. Исходя из этого эффективное и безопасное использование вакуумной терапии для профилактики гнойно-септических осложнений со стороны лапаротомной раны при огнестрельных ранениях живота возможно только при наличии четких показаний.
Необходимо отметить, что в представленных на сегодняшний день руководствах и клинических рекомендациях приводятся алгоритмы применения методики NPWT с лечебной целью для разрешения уже развившихся осложнений раневого процесса [1, 11, 12]. При этом в доступной медицинской литературе отсутствуют четкие показания к использованию вакуумной терапии для профилактики гнойно-септических осложнений. Так, в методических рекомендациях по лечению боевой травмы приводятся лишь общие сведения о том, что данная методика может применяться при необходимости выполнения запрограммированной релапаротомии, а также для профилактики абдоминального компартмент-синдрома [4, 5]. В немногочисленных научных статьях, посвященных данной проблеме, подробно рассматриваются лишь технические аспекты применения методики NPWT [12, 15]. В частности, в исследовании А.П. Трухана проанализировано влияние морфологических характеристик ран на особенности проведения терапии отрицательным давлением, на основании чего автором разработаны рекомендации выбора способа технической реализации методики NPWT [16].
Учитывая отсутствие общепринятых показаний к применению методики NPWT у рассматриваемой категории пациентов, нами предлагается способ оценки репаративного потенциала тканей передней брюшной стенки при огнестрельных ранениях живота для выбора тактики ведения лапаротомных ран. Его основная суть заключается в комплексном анализе клинико-лабораторных показателей, играющих наиболее важную роль в обеспечении регенерации тканей и развитии гнойно-септических осложнений. Достоверность их влияния на данные процессы подтверждена результатами проведенного статистического исследования, на основании чего разработана шкала балльной оценки 5 критериев. Каждый из них отождествляет специфичный патофизиологический механизм, активация которого замедляет репарацию тканей и способствует развитию инфекционного процесса. Итоговая оценка критериев, согласно разработанной шкале, характеризует риск развития осложнений со стороны лапаротомной раны, на основании чего осуществляется выбор тактики ее дальнейшего ведения. Важными преимуществами данного способа является доступность, простота и быстрота его реализации, так как для оценки представленных в шкале критериев не требуется выполнения сложных лабораторно-инструментальных исследований (бактериологических посевов, компьютерной томографии). Таким образом, предлагаемый способ позволяет реализовать патогенетически обоснованный подход к проведению вакуумной терапии лапаротомных ран при огнестрельной травме живота с профилактической целью, обеспечивая тем самым снижение риска развития осложнений (раневой инфекции, эвентрации) и ускоряя реабилитацию пострадавших.
Наиболее близким к заявляемому решению является способ прогнозирования заживления операционной раны при ушивании, заключающийся в измерении микрокровотока тканей в краях операционной раны до и после ушивания. Измерение проводят отечественным аппаратом ЛАКК-ОП (анализатор лазерной микроциркуляции крови для врача общей практики). Вычисляют отношение первого ко второму и при величине его значения, меньше или равном 1,2, делают вывод о заживлении раны первичным натяжением, а при величине, больше 1,2, делают вывод о необходимости дополнительной мобилизации краев раны, после мобилизации накладывают наводящие швы и повторно измеряют микрокровоток и при величине отношения, меньше или равном 1,2, рану ушивают наглухо (Степанкина Е.С., Трофимов Е.И., Степанкин С.Н., Бармин Е.В. Способ прогнозирования заживления операционной раны при ушивании; RU 2616268, МПК А61В 8/06, А61В 17/00, опубл. 13.04.2017).
Однако следует отметить, что представленная методика разработана только для оценки кожной раны у больных хирургического профиля, и, следовательно, не адаптирована к применению у пострадавших с огнестрельными ранениями живота. Кроме того, для ее реализации необходимо применение специального устройства (анализатора лазерной микроциркуляции крови) с последующим проведением сложных вычислений, что сопряжено с дополнительными временными и материальными затратами. Таким образом, указанный способ имеет определенные недостатки, препятствующие его использованию для оценки репаративного потенциала тканей при огнестрельной травме живота, особенно в условиях массового поступления раненых и пострадавших.
Решение поставленной задачи обеспечивается тем, что в предлагаемом способе оценки репаративного потенциала тканей передней брюшной стенки при огнестрельных ранениях живота для выбора тактики ведения лапаротомных ран применяется специализированная шкала комплексной оценки репаративного потенциала и риска развития инфекционных осложнений по пяти критериям, первый из которых подразумевает регистрацию имеющихся у пациента сопутствующих системных заболеваний, негативно влияющих на процессы регенерации и реактивность организма (ВИЧ, вирусные гепатиты В и С, сахарный диабет, хроническая болезнь почек), второй критерий отражает оценку конституциональных особенностей пациента (наличие ожирения), третий критерий характеризует данные лабораторной диагностики крови пациента (гемоглобин менее 100 г/л, общий белок менее 50 г/л, лейкоцитоз более 15х109/л, С-реактивный белок более 100 мг/л), четвертый критерий отождествляет макроскопическую оценку состояния лапаротомной раны (наличие фибрина и/или сгустков крови), наконец пятый критерий характеризует предшествовавшие этапы оказания хирургической помощи (выполнение релапаротомии и/или формирование кишечной стомы), балльную оценку результатов осуществляют следующим образом: наличие любого из представленных выше признаков у пострадавшего подразумевает оценку критерия, эквивалентную одному баллу, таким образом каждый критерий оценивается в один балл в независимости от того, сколько из характеризующих его признаков оказались положительными, далее баллы суммируют, после чего производят итоговую интерпретацию результатов, при этом: ∑ баллов ≥ 4 расценивают как предиктор неблагоприятного прогноза, который указывает на низкий репаративный потенциал тканей и высокий риск инфекционных осложнений, значение данного показателя в диапазоне 2-3 баллов трактуют как промежуточное, ∑ баллов ≤ 1 расценивают, как фактор хорошего прогноза заживления лапаротомной раны.
Специализированная шкала комплексной оценки репаративного потенциала тканей и риска развития инфекционных осложнений, а также алгоритм интерпретации полученных с ее помощью результатов и выбора хирургической тактики представлены в таблицах 1-2.
Каждый критерий при наличии хотя бы одного признака оценивается в 1 балл. Максимальная сумма баллов - 5, минимальная - 0.
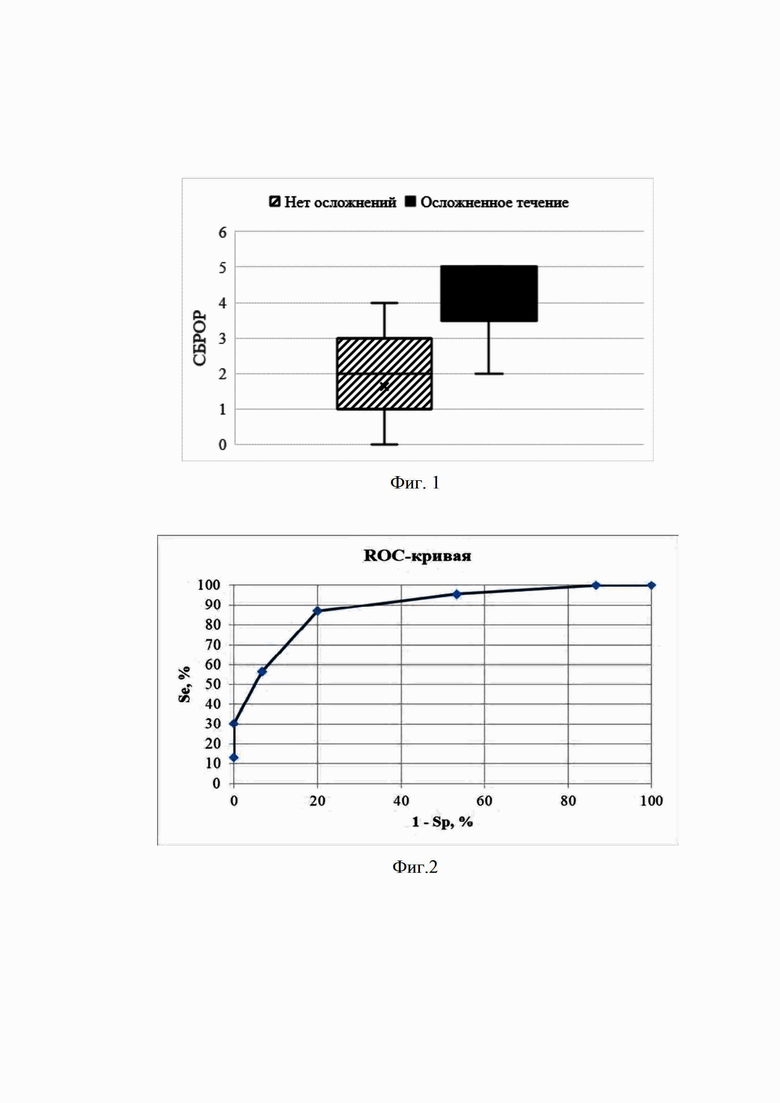
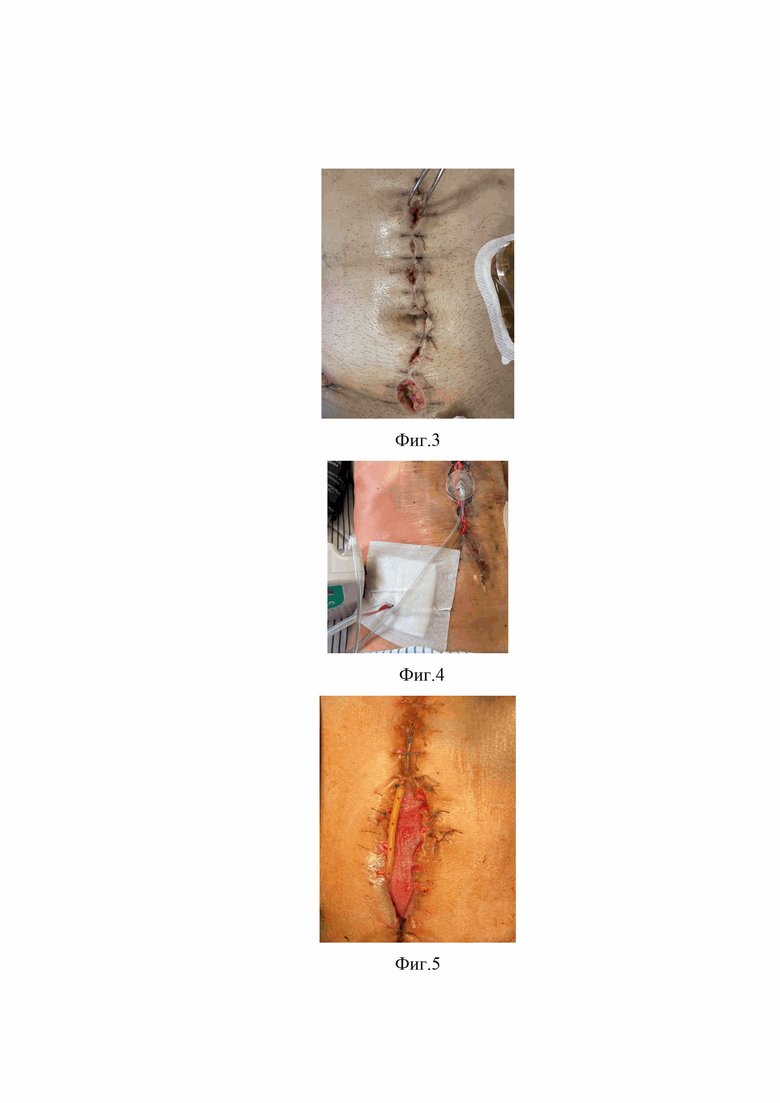
Изобретение поясняется фиг.1, на которой показан СБРОР у пострадавших с огнестрельными ранениями живота при наличии или отсутствии осложнений со стороны лапаротомной раны. На фиг.2 представлена оценка эффективности прогностической модели риска развития инфекционных осложнений в области лапаротомной раны при огнестрельной травме живота. На фиг.3 показана лапаротомная рана на момент поступления пострадавшего в клинику: нагноения нет, однако при ее ревизии между швами определяются наложения фибрина. На фиг.4 представлена система вакуумной терапии лапаротомной раны. На фиг.5 приведен внешний вид раны на 5-е сутки проведения вакуумной терапии: рана полностью очистилась, представлена грануляциями.
Изобретение осуществляется следующим образом.
Способ оценки репаративного потенциала тканей передней брюшной стенки при огнестрельных ранениях живота для выбора тактики ведения лапаротомных ран осуществляется путем использования специализированной шкалы комплексной оценки репаративного потенциала и риска развития инфекционных осложнений по пяти критериям, для оценки первого из них регистрируются имеющиеся у пациента сопутствующие системные заболевания, негативно влияющие на процессы регенерации и реактивности организма (ВИЧ, вирусные гепатиты В и С, сахарный диабет, хроническая болезнь почек), в рамках оценки второго критерия фиксируются конституциональные особенности пациента (наличие ожирения), в качестве третьего критерия учитываются показатели лабораторного исследования крови пациента (гемоглобин менее 100 г/л, общий белок менее 50 г/л, лейкоцитоз более 15х109/л, С-реактивный белок более 100 мг/л), для стратификации четвертого критерия производится макроскопическая оценка состояния лапаротомной раны (наличие фибрина и/или сгустков крови), наконец пятый критерий определяется на основании сведений о предшествовавших этапах оказания хирургической помощи (выполнение релапаротомии и/или формирование кишечной стомы), балльная оценка результатов осуществляется следующим образом: наличие любого из представленных выше признаков у пострадавшего подразумевает оценку критерия, эквивалентную одному баллу, таким образом каждый критерий оценивается в один балл в независимости от того, сколько из характеризующих его признаков оказались положительными, далее баллы суммируются, после чего производится итоговая интерпретация результатов, при этом: ∑ баллов ≥ 4 расценивается как предиктор неблагоприятного прогноза, который указывает на низкий репаративный потенциал тканей и высокий риск инфекционных осложнений, значение данного показателя в диапазоне 2-3 баллов трактуется как промежуточное, ∑ баллов ≤ 1 расценивается, как фактор хорошего прогноза заживления лапаротомной раны.
Эффективность предлагаемого нами способа была подтверждена результатами статистического анализа, в ходе которого оценивалось влияние отдельных клинико-лабораторных показателей на риск развития осложнений со стороны лапаротомной раны у 65 пострадавших с проникающими огнестрельными ранениями живота. Всем пациентам была оказана специализированная хирургическая помощь в соответствии с современной концепцией «damage control».
Наиболее частыми мишенями воздействия ранящих снарядов были толстая и тонкая кишка, а также их брыжейка. Существенную долю составили повреждения паренхиматозных органов: печени, почек и селезенки. Необходимо отметить, что у большинства пострадавших (59%) было диагностировано повреждение двух и более органов брюшной полости и забрюшинного пространства, что, безусловно, оказывало негативное влияние на их общее состояние и усложняло реализацию лечебно-диагностического процесса.
В качестве операционного доступа во всех случаях использовалась срединная лапаротомия. Структура основных этапов хирургических вмешательств представлена в таблице 3.
Осложнения со стороны лапаротомной раны в виде ее нагноения были отмечены у 14 пострадавших (21,5%). В 6 случаях оно сопровождалось развитием эвентрации, что требовало выполнения повторных вмешательств в экстренном порядке.
Для построения шкалы на первом этапе был осуществлен статистический анализ значимости влияния отдельных клинико-лабораторных показателей на развитие осложнений со стороны лапаротомной раны у представленной выше группы пациентов. В том случае, если значение критерия χ2 превышало критическое, делался вывод о наличии статистической взаимосвязи между изучаемым фактором риска и исходом при соответствующем уровне значимости. В рамках приведенного алгоритма произведена оценка 70 клинико-лабораторных показателей. В отношении 13 из них прослежена статистическая значимость, в связи с чем они были включены в перечень для построения шкалы. Для упрощения ее использования данные показатели были распределены между 5 критериями, в зависимости от характеризуемого ими клинического признака (таблица 1).
Для определения степени влияния каждого из критериев на развитие осложнений со стороны лапаротомной раны рассчитывались относительные риски (ОР). Пропорционально полученным результатам каждому фактору присваивался весовой коэффициент (ВК). Для последующего статистического анализа и построения шкалы было введено понятие суммарного балла риска осложнений со стороны раны (СБРОР), который с учетом числа оцениваемых критериев и сопоставимости полученных весовых коэффициентов находился в диапазоне от 0 до 5. Медиана и квартили СБРОР у пострадавших с огнестрельными ранениями живота, в зависимости от наличия или отсутствия осложнений со стороны лапаротомной раны представлены на фиг.1. Результаты последующей оценки СБРОР продемонстрировали достоверные различия относительных рисков развития осложнений со стороны лапаротомной раны у пострадавших в зависимости от выделенных интервальных значений данного показателя, на основании чего была разработана прогностическая шкала (табл. 4).
Результаты проведенного статистического анализа позволили разработать прогностическую шкалу комплексной оценки репаративного потенциала тканей и риска развития инфекционных осложнений. Для оценки ее эффективности был использован метод ROC-анализа. Чувствительность и специфичность шкалы составили 89,6% и 80,3% соответственно (фиг.2). Таким образом, полученные значения ключевых показателей свидетельствуют о ее надежности и целесообразности применения в клинической практике для прогнозирования риска развития осложнений со стороны лапаротомной раны у пострадавших с огнестрельной травмой живота.
С целью наглядной демонстрации преимуществ предлагаемого способа, а также для подтверждения его простоты и доступности приводим следующие клинические примеры.
Пример 1. Пострадавший К., 37 лет поступил в клинику с диагнозом: огнестрельное осколочное проникающее ранение живота с повреждением тонкой и толстой (сигмовидной) кишки на 2-е сутки от момента его получения. Из анамнеза было известно, что на предыдущем этапе пациенту была оказана квалифицированная хирургическая помощь с элементами специализированной в объеме: лапаротомии, ушивания поврежденных участков тонкой кишки и обструктивной резекции сигмовидной кишки, санации и дренирования брюшной полости. Послеоперационная рана послойно ушита. На момент поступления в клинику состояние пациента средней степени тяжести, сознание ясное, гемодинамика стабильная. Температура тела 37,3. Живот незначительно вздут, при глубокой пальпации умеренно болезненный во всех отделах, без перитонеальной симптоматики. Перистальтика ослаблена, газы и стул по колостоме в следовых объемах. По дренажу из малого таза 50 мл серозно-сукровичного отделяемого. Имеются признаки алиментарно-конституционального ожирения 2 степени.
При оценке местного статуса: лапаротомная рана без признаков нагноения, однако при ее ревизии между швами определяются наложения фибрина (фиг.3).
По данным лабораторной диагностики: гемоглобин - 105 г/л, лейкоциты - 17х109/л, общий белок - 56 г/л, С-реактивный белок 96 мг/л, другие показатели в пределах референтных значений.
По данным КТ живота: следовое количество жидкости в малом тазу.
При уточнении эпидемиологического анамнеза установлено, что пациент страдает гепатитами В и С.
После получения данных лабораторно-инструментальной диагностики для уточнения дальнейшей лечебной тактики произведена оценка репаративного потенциала тканей и риска развития инфекционно-гнойных осложнений по разработанной методике. Итоговая сумма баллов достигла максимального значения (5), в связи с выявлением следующих признаков: сопутствующие системные заболевания, негативно влияющие на регенерацию тканей и реактивность организма (гепатиты В и С), лабораторный (лейкоцитоз выше 15х109/л), состояние раны (наличие фибриновых наложений), конституция (ожирение) и сформированная на предыдущем этапе колостома. Таким образом, полученные результаты свидетельствовали о высоком риске осложнений со стороны лапаротомной раны, на основании чего были установлены показания к вакуумной терапии. Для ее реализации в перевязочной с помощью портативной аппаратуры наложена система ведения лапаротомной раны в условиях управляемого отрицательного давления (фиг.4).
Спустя 3 суток также в условиях перевязочной выполнена смена элементов вакуум-аспирационной системы. На 5-е сутки достигнуто полное очищение раны от фибрина, отмечено появление грануляционной ткани (фиг.5).
Выполнено ушивание лапаротомной раны, которая в дальнейшем заживала первичным натяжением. Инфекционных осложнений и эвентрации отмечено не было. На 13-е сутки сняты швы с лапаротомной раны и пациент выписан в удовлетворительном состоянии.
Пример 2. Пострадавший Н., 29 лет поступил в клинику на 3-и сутки от момента получения травмы с диагнозом: сочетанное огнестрельное ранение живота, левой нижней конечности. Осколочное слепое проникающее ранение живота с повреждением левой почки, нисходящей ободочной кишки, касательное осколочное ранение передней брюшной стенки, сквозное осколочное ранение мягких тканей левого бедра. Из анамнеза было известно, что на предыдущем этапе пациенту была оказана квалифицированная хирургическая помощь с элементами специализированной в объеме: лапаротомии, левосторонней нефрэктомии и обструктивной резекции ободочной кишки, санации и дренирования брюшной полости, первичной хирургической обработки раны левого бедра. Лапаротомная рана послойно ушита. На момент поступления в клинику состояние пациента средней степени тяжести, сознание ясное, гемодинамика стабильная. Температура тела 37,5. Живот незначительно вздут, при глубокой пальпации умеренно болезненный во всех отделах, без перитонеальной симптоматики. Перистальтика ослаблена, газы и стул по колостоме в следовых объемах. По дренажам из малого таза и левого бокового канала следы серозно-сукровичного отделяемого.
При оценке местного статуса: лапаротомная рана без признаков нагноения, однако при ее ревизии в нижней трети между швами определяются сгустки крови (лизированная гематома). Рана левого бедра без признаков воспаления.
При нативной микроскопии мазка из лапаротомной раны явных признаков инфекционного процесса также не выявлено: эритроциты густо покрывают поля зрения, единичные лейкоциты.
По данным КТ живота: следовое количество жидкости в малом тазу.
По данным лабораторной диагностики: гемоглобин - 109 г/л, лейкоциты - 13х109/л, общий белок - 54 г/л, С-реактивный белок - 126 мг/л, глюкоза - 6,8 ммоль/л. Другие показатели в пределах референтных значений.
При уточнении анамнеза установлено, что пациент на протяжении 10 лет страдает сахарным диабетом II типа.
После получения данных лабораторно-инструментальной диагностики для уточнения дальнейшей лечебной тактики произведена оценка репаративного потенциала тканей и риска развития инфекционно-гнойных осложнений по разработанной методике. У пациента было выявлены признаки неблагоприятного прогноза по 4 критериям из 5: сопутствующее системное заболевание, негативно влияющее на регенерацию тканей и реактивность организма (сахарный диабет), лабораторный (С-реактивный белок выше 100 мг/л), состояние раны (наличие сгустков крови) и сформированная на предыдущем этапе колостома.
Таким образом, итоговая сумма баллов составила 4, что свидетельствовало о высоком риске осложнений со стороны лапаротомной раны и позволило сформулировать показания к применению вакуумной терапии. Методика NPWT проводилась в течение 5 суток по алгоритму, подробно рассмотренному в рамках предыдущего клинического примера. После этого выполнено ушивание лапаротомной раны, которая в дальнейшем заживала первичным натяжением. Инфекционных осложнений и эвентрации отмечено не было. На 12-е сутки сняты швы с лапаротомной раны и пациент выписан в удовлетворительном состоянии.
Приведенные выше примеры демонстрируют, что предлагаемый способ позволяет объективизировать оценку риска развития инфекционных осложнений со стороны лапаротомной раны и своевременно скорректировать тактику ее дальнейшего ведения. Простота использования и отсутствие потребности в выполнении дополнительных инструментальных исследований являются несомненными преимуществами разработанной методики, которые наряду с высокой эффективностью позволяют рекомендовать ее применение в клинической практике.
СПИСОК ЛИТЕРАТУРЫ.
1. Алисов П.Г., Самохвалов И.М. Огнестрельные ранения живота. Особенности, диагностика и лечение в современных условиях. - СПб.: Синтез Бук. - 2018. - 320 с.
2. Jeffery S. The Management of Combat Wounds: The British Military Experience // Adv. Wound Care. - 2016. - Vol. 5, № 10. - P. 464-473.
3. Livingston D.H., Lavery R.F., Lopreiato M.C. et al. Unrelenting violence: an analysis of 6,322 gunshot wound patients at a Level I trauma center // J. Trauma Acute Care Surg. - 2014. - Vol. 76, № 1. - P. 2-9.
4. Тришкин Д.В., Крюков Е.В., Чуприна А.П. и др. Методические рекомендации по лечению боевой хирургической травмы. - М. - 2022. - 373 с.
5. Военно-полевая хирургия локальных войн и вооруженных конфликтов: руководство для врачей // под ред. Е.К. Гуманенко, И.М. Самохвалова - М.: ГЭОТАР-Медиа. - 2011. - 672 с.
6. Миннулин И.П., Магамадов А.Х., Таранов И.И. Повреждения живота при взрывах. - СПб.: СпецЛит. - 2022. - 191 с.
7. Waibel B.H., Rotondo M. Damage control surgery: it’s evolution over the last 20 years // Rev. Col. Bras. Cir. - 2012. - Vol. 39, № 4. - P. 314-321
8. Walker J.J. Combat-related gunshot wounds in the United States military: 2000 - 2009 (cohort study) // Int. J. Surg. - 2012. - Vol. 10, № 3. - P. 140-143.
9. Du Bose J.J. Open abdominal management after damage-control laparotomy for trauma: A prospective observational American Association for the Surgery of Trauma multicenter study // J. Trauma. - 2013. - Vol. 74, № 1. - P. 113-122.
10. Goldberg S.R. Prophylactic antibiotic use in penetrating abdominal trauma: An Eastern Association for the Surgery of Trauma practice management guideline // J. Trauma. - 2010. - Vol. 69, №1.- S. 321-325.
11. Руководство по лечению ран методом управляемого отрицательного давления // под ред. С.В. Горюнова, И.С. Абрамова, Б.А. Чапарьяна и соавт. - М.: Апрель. - 2013. - 130 с.
12. Lalezari S., Lee C.J., Borovikova A.A. et al. Deconstructing negative pressure wound therapy // Int. Wound J. - 2017. - Vol. 14, № 4. - Р. 649- 657.
13. Janssen A.H., Johannes A.W., De Vries Reilingh T.S. Negative pressure wound therapy for patients with hard-to heal wounds: a systematic review // J. Wound Care. - 2020. - Vol. 29, № 4. - P. 206-212.
14. Li H.Z., Xu X.H., Wang D.W. et al. Negative pressure wound therapy for surgical site infections: a systematic review and meta-analysis of randomized controlled trials // Clin. Microbiol. Infect. - 2019. - Vol. 25, № 11. - P. 1328-1338.
15. Ge D. The safety of negative-pressure wound therapy on surgical wounds: an updated meta-analysis of 17 randomized controlled trials // Adv. Skin Wound Care. - 2018. - Vol. 31, № 9. - P. 421-428.
16. Трухан А.П., Самохвалов И.М., Васильев Д.В., Сухарев А.А. Опыт применения вакуумной терапии в лечении огнестрельных и взрывных ранений мирного времени // Хирургия. Восточная Европа. - 2020. - Т. 9, №4. - С. 402-410.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ прогнозирования течения перитонита при огнестрельных ранениях живота для обоснования показаний к вак-лапаростомии | 2024 |
|
RU2828376C1 |
| Способ оценки риска развития венозных тромбоэмболических осложнений у раненых и тяжелопострадавших | 2016 |
|
RU2657196C2 |
| Способ эндоскопической хирургической обработки огнестрельных слепых ранений | 2023 |
|
RU2813954C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ СО СМЕШАННЫМ РАЗРЫВОМ МОЧЕВОГО ПУЗЫРЯ ПРИ АБДОМИНАЛЬНОЙ ТРАВМЕ | 2010 |
|
RU2434590C1 |
| ЭКСПРЕСС-ВЫБОР ТАКТИКИ ВЕДЕНИЯ БОЛЬНОГО В ОСТРОМ ПЕРИОДЕ ТЯЖЕЛОЙ ТРАВМЫ | 2008 |
|
RU2411914C2 |
| Способ оценки тяжести травмы груди | 2023 |
|
RU2815219C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ТЯЖЕЛЫХ ПОВРЕЖДЕНИЙ ПЕЧЕНИ | 2001 |
|
RU2209042C2 |
| СПОСОБ ЛЕЧЕНИЯ РАН | 2006 |
|
RU2326657C1 |
| СПОСОБ ВЫБОРА ТАКТИКИ ЛЕЧЕНИЯ ПАЦИЕНТОВ С КОЛОТО-РЕЗАНЫМИ РАНЕНИЯМИ ЖИВОТА | 2016 |
|
RU2637418C1 |
| Способ формирования вакуум-ассистированной лапаростомы у пациентов с разлитым перитонитом | 2024 |
|
RU2833342C1 |
Изобретение относится к медицине, а именно к хирургии, и касается выбора тактики ведения лапаротомных ран передней брюшной стенки при огнестрельных ранениях живота. Способ включает использование шкалы комплексной оценки репаративного потенциала и риска развития инфекционных осложнений, включающей определение следующих показателей: наличие у пациента сопутствующих заболеваний: ВИЧ, вирусные гепатиты В и С, сахарный диабет, хроническая болезнь почек, ожирения; гемоглобина менее 100 г/л, общего белка менее 50 г/л, лейкоцитоза более 15×109/л, С-реактивного белка более 100 мг/л; наличие фибрина и/или сгустков крови в лапаротомной ране; наличие проведенной релапаротомии и/или кишечной стомы. Затем осуществляют балльную оценку полученных результатов: наличие у пациента перечисленных выше показателей оценивают в один балл. Далее баллы суммируют, после чего осуществляют интерпретацию результатов. При сумме баллов, равной 4 или более, оценивают низкий репаративный потенциал тканей и высокий риск инфекционных осложнений, проводят вакуумную терапию лапаротомной раны. При сумме баллов от 2 до 3 оценивают как среднее заживление лапаротомной раны и осуществляют ушивание кожи редкими швами с обязательным дренированием подкожно-жировой клетчатки. При сумме баллов, равной 1 или менее, оценивают хорошее заживление и осуществляют послойное ушивание лапаротомной раны. Изобретение позволяет объективизировать оценку риска развития инфекционных осложнений со стороны лапаротомной раны и своевременно скорректировать тактику ее дальнейшего ведения. 5 ил., 4 табл., 2 пр.
Способ выбора тактики ведения лапаротомных ран передней брюшной стенки при огнестрельных ранениях живота, включающий использование шкалы комплексной оценки репаративного потенциала и риска развития инфекционных осложнений, включающей определение следующих показателей: наличие у пациента сопутствующих заболеваний: ВИЧ, вирусные гепатиты В и С, сахарный диабет, хроническая болезнь почек, ожирения; гемоглобина менее 100 г/л, общего белка менее 50 г/л, лейкоцитоза более 15×109/л, С-реактивного белка более 100 мг/л; наличие фибрина и/или сгустков крови в лапаротомной ране; наличие проведенной релапаротомии и/или кишечной стомы; затем осуществляют балльную оценку полученных результатов: наличие у пациента перечисленных выше показателей оценивают в один балл, далее баллы суммируют, после чего осуществляют интерпретацию результатов: при сумме баллов, равной 4 или более, оценивают низкий репаративный потенциал тканей и высокий риск инфекционных осложнений, проводят вакуумную терапию, при сумме баллов от 2 до 3 оценивают как среднее заживление лапаротомной раны и осуществляют ушивание кожи редкими швами с обязательным дренированием подкожно-жировой клетчатки, при сумме баллов, равной 1 или менее, оценивают как хорошее заживление и осуществляют послойное ушивание лапаротомной раны.
| Способ прогнозирования заживления операционной раны при ушивании | 2016 |
|
RU2616268C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ТЕЧЕНИЯ РАНЕВОГО ПРОЦЕССА | 1997 |
|
RU2146367C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ПОСЛЕОПЕРАЦИОННЫХ ОСЛОЖНЕНИЙ | 1997 |
|
RU2149580C1 |
| СПОСОБ УШИВАНИЯ ЛАПАРОТОМНОЙ РАНЫ | 2006 |
|
RU2314049C1 |
| УСТРОЙСТВО для ПРАВКИ ПРЕССОВАННЫХ ПРОФИЛЕЙ НЕПОСРЕДСТВЕННО ПОСЛЕ ПРЕССОВАНИЯ | 0 |
|
SU170030A1 |
| Сергеев В | |||
| А | |||
| и др | |||
| Цитологическая оценка заживления гнойных ран при флегмонах мягких тканей с применением программируемых санационных технологий | |||
| Раны и раневые инфекции | |||
| Кипятильник для воды | 1921 |
|
SU5A1 |
Авторы
Даты
2023-12-11—Публикация
2023-05-23—Подача