Изобретение относится к области клинической медицины, а именно к терапии, и может быть использовано для скрининговых или профилактических диспансерных обследований пациентов терапевтического профиля.
В современной клинической медицине возрастает встречаемость сочетанной патологии у терапевтических больных, однако распознавание ее наличия на догоспитальном и раннем госпитальном этапах остается проблематичной. В этой связи важным является разработка и совершенствование методов оценки выраженности сочетанной патологии у пациентов на раннем госпитальном этапе, при проведении скрининговых профилактических осмотров с целью оптимизации дальнейшего обследования и ускорения постановки клинического диагноза и динамического наблюдения на амбулаторном этапе.
В настоящее время в клинической практике в отношении пациентов с одновременно протекающими несколькими патологическими процессами применяются термины: «сочетанная патология», «полиморбидность», «коморбидность» [Тарловская Е.И. Коморбидность и полиморбидность - современная трактовка и насущные задачи, стоящие перед терапевтическим сообществом// Кардиология. - 2018. - 58(S9). - C. 29-38; Севостьянова Е.В., Николаев Ю.А., Поляков В.Я. Проблема полиморбидности в современной терапевтической клинике // Бюллетень сибирской медицины. - 2022. - Т 21, №1. - С. 162-170].
Термин «сочетанная патология» в большей степени подходит для применения в персонифицированной медицине, при индивидуальном подборе диагностических, лечебных процедур, профилактических мероприятий. Термин «сочетанная патология» может рассматриваться как клинический эквивалент терминов «полиморбидность», «коморбидность», «мультиморбидность», обозначающий наличие одновременно нескольких заболеваний у больных. При этом под коморбидностью понимают состояние, при котором у пациента имеется два или более хронических заболевания, патогенетически связанных между собой, возникающих одновременно или как следствие основного заболевания. Не существует общепринятого определения полиморбидности, часто она определяется как наличие, по меньшей мере, двух хронических заболеваний у одного пациента одновременно, при этом одно заболевание не обязательно более значимое, чем другие. Мультиморбидность, так же как коморбидность и полиморбидность, - это наличие множественной сочетанной патологии у одного больного [Тарловская Е.И. Коморбидность и полиморбидность - современная трактовка и насущные задачи, стоящие перед терапевтическим сообществом // Кардиология. 2018. Т.58. № S9. С.29-38].
Актуальность совершенствования диагностических подходов у больных терапевтического профиля с сочетанной патологией подтверждается многочисленными исследованиями [Violan C., Foguet-Boreu Q., Flores-Mateo G., Salisbury Ch., Blom J., Freitag M et al. Prevalence, determinants and patterns of multimorbidity in primary care: a systematic review of observational studies// PLoS One. - 2014. - № 9(7). - P. 102-149; Roberts K.C., Rao D., Bennett T.L., Loukine L., Jayaraman G.C. Prevalence and patterns of chronic disease multimorbidity and associated determinants in Canada // Health Promot Chronic Dis Prev Can. - 2015. - № 35(6). - P. 87-94; Белялов Ф.И. Лечение внутренних болезней в условиях коморбидности. Москва: ГЭОТАР-Медиа, 2016. - 544 с.; Noe G., Koyanagi A., Chatterji S., Tyrovolas S., Olaya B., Leonardi M. et al. Global Multimorbidity Patterns: A Cross-Sectional, Population-Based, Multi-Country Study // The Journals of Gerontology. - 2016. - № 71 (2). - P. 205- 214; Ryan B.L., Jenkyn S.Z,, Sariff S.Z. et al. Beyond the grey tsunami: a population-based study of multimorbidity in Ontario // Can. J. Public Health. - 2018. - № 109. - P. 845- 854; Vos T. et al. Global burden of 369 diseases and injuries in 204 countries and territories, 1990- 2019: a systematic analysis for the Global Burden of Disease Study 2019// Lancet. - 2020. - № 396. P. 1204 - 1222]. Эпидемиологические исследования последних лет убедительно показывают высокую распространенность сочетанной патологии по всему миру, связанную с комплексом факторов, в том числе, с постарением населения и увеличением ожидаемой продолжительности жизни [Violan C., Foguet-Boreu Q., Flores-Mateo G., Salisbury Ch., Blom J., Freitag M et al. Prevalence, determinants and patterns of multimorbidity in primary care: a systematic review of observational studies// PLoS One. - 2014. - № 9(7). - P. 102-149; Roberts K.C., Rao D., Bennett T.L., Loukine L., Jayaraman G.C. Prevalence and patterns of chronic disease multimorbidity and associated determinants in Canada // Health Promot Chronic Dis Prev Can. - 2015. - № 35(6). - P. 87-94; Ahmadi B., Alimohammadian M., Yaseri M., Majidi A., Boreiri M., Islami F., Poustchi H., Derakhshan M.H., Feizesani A., Pourshams A., Abnet C.C., Brennan P., Dawsey S.M., Kamangar F., Boffetta P., Sadjadi A., Malekzadeh R. Multimorbidity: Epidemiology and Risk Factors in the Golestan Cohort Study, Iran: A Cross-Sectional Analysis. Medicine (Baltimore). - 2016. - № 95(7). - e2756; Sum G., Salisbury C., Koh G.C., Atun R., Oldenburg B., McPake B., Vellakkal S., Lee J.T. Implications of multimorbidity patterns on health care utilisation and quality of life in middle-income countries: cross-sectional analysis// J. Glob. Health. - 2019. - Vol. 9, № 2. - P. 020413; Vos T. et al. Global burden of 369 diseases and injuries in 204 countries and territories, 1990- 2019: a systematic analysis for the Global Burden of Disease Study 2019 // Lancet. - 2020. - № 396. P. 1204 - 1222; Wetterling T. Pathogenesis of multimorbidity - what is known? // Z Gerontol Geriat. - 2021. - № 54. - P. 590- 596; Skou S.T., Mair F.S., Fortin M., Guthrie B., Nunes B.P., Miranda J.J., Boyd C.M., Pati S., Mtenga S., Smith S.M. Multimorbidity // Nat Rev Dis Primers. - 2022. - V.48. - №8; Ho I.S.-S. et al. Measuring multimorbidity in research: a Delphi consensus study // BMJ Med. - 2022. - Vol. 1, №1. - e000247; Zheng Z., Xie Y., Huang J., Sun X., Zhang R., Chen L. Association rules analysis on patterns of multimorbidity in adults: based on the National Health and Nutrition Examination Surveys database // BMJ Open. - 2022. - Vol. 12, № 12. - e063660].
Масштабные оценки распространенности сочетанной патологии среди разных возрастных групп варьируют от 14% до 90% [Noe G, Koyanagi A, Chatterji S, Tyrovolas S, Olaya B, Leonardi M. et al. Global Multimorbidity Patterns: A Cross-Sectional, Population-Based, Multi-Country Study // The Journals of Gerontology. - 2016. - № 71 (2). - P. 205- 214]. Во всем мире около трети взрослых и более половины всех взрослых с любым хроническим заболеванием имеют сочетанную патологию [Nguyen H. et al. Prevalence of multimorbidity in community settings: a systematic review and meta-analysis of observational studies // J. Comorb. - 2019. - № 9. P. 2235042X19870934; Vos T. et al. Global burden of 369 diseases and injuries in 204 countries and territories, 1990- 2019: a systematic analysis for the Global Burden of Disease Study 2019 // Lancet. - 2020. - № 396. P. 1204 - 1222]. Исследования на уровне медицинских сообществ в различных странах, выявили распространенность сочетанной патологии в 15-43%, наиболее высокую в странах с низким и средним уровнем дохода [Nguyen H. et al. Prevalence of multimorbidity in community settings: a systematic review and meta-analysis of observational studies // J. Comorb. - 2019. - № 9. P. 2235042X19870934; Asogwa O.A. et al. Multimorbidity of non-communicable diseases in low-income and middle-income countries: a systematic review and meta-analysis// BMJ Open. - 2022. - № 2. - e049133]. Глобальные оценки распространенности сочетанной патологии среди разных возрастных групп варьируют от 13% до 95% [Skou S.T., Mair F.S., Fortin M., Guthrie B., Nunes B.P., Miranda J.J., Boyd C.M., Pati S., Mtenga S., Smith S.M. Multimorbidity / // Nat Rev Dis Primers. - 2022. - V.48. - №8]. Такое большое различие в величине вряд ли может быть связано только с реальной разницей между популяциями, но также может быть связано с разными методологическими критериями ее оценки [Skou S.T., Mair F.S., Fortin M., Guthrie B., Nunes B.P., Miranda J.J., Boyd C.M., Pati S., Mtenga S., Smith S.M. Multimorbidity // Nat Rev Dis Primers. - 2022. - V.48. - №8]. Так, по данным С. Violan и соавторов, распространенность сочетанной патологии варьирует от 13 до 95 % в зависимости от изученной популяции и способа сбора и регистрации данных о заболеваемости [Violan C., Foguet-Boreu Q., Flores-Mateo G., Salisbury Ch., Blom J., Freitag M et al. Prevalence, determinants and patterns of multimorbidity in primary care: a systematic review of observational studies// PLoS One. - 2014. - № 9(7). - P. 102-149]. По данным C. Buffel du Vaure и соавторов 55% пациентов с хроническими заболеваниями являются больными с сочетанной патологией [Buffel du Vaure C., Ravaud P., Baron G., Barnes C., Gilberg S., Boutron I. Potential workload in applying clinical practice guidelines for patients with chronic conditions and multimorbidity: a systematic analysis // BMJ Open. - 2016. - № 6(3). - e010119].
В России по данным А.Л. Вeрткина, частота встречаемости сочетанной патологии у больных с декомпенсацией хронической патологии (средний возраст 67,8 ± 11,6 года) составляет 94,2%. Наиболее часто в работе врача встречаются комбинации из двух и трех нозологий, но в 2,7% случаев у одного пациента сочетаются до 6-8 болезней одновременно [Верткин А.Л. Коморбидный пациент. Руководство для практических врачей. ООО «Издательство «Эксмо», 2015. - 101 c.].
Сочетанную патологию необходимо учитывать для проведения комплексной диагностики патологии, что позволит в полной мере проанализировать факторы риска развития и прогрессирования заболеваний, эффективно решать вопросы их первичной и вторичной профилактики, адекватного лечения и прогнозирования осложнений. Недостаток практических разработок в данной области приводит к дефектам в организации современной медицинской помощи. Так, анализ 10 исследований, проведенных в семи странах (Бельгии, Англии, Германии, Ирландии, Шотландии, Нидерландах и США), показал, что наибольшие сложности при лечении больных с сочетанной патологией возникают в результате дезорганизации и фрагментации медицинской помощи, неадекватностью руководств и доказательной медицины [Sinnott C, Mc Hugh S, Browne J, Bradley S. GPs’ perspectives on the management of patients with multimorbidity: systematic review and synthesis of qualitative research// BMJ Open. - 2013. - № 3. - e003610].
Сочетанная патология связана с существенным ухудшением прогноза заболеваемости, сниженными функциональными возможностями и качеством жизни [Wey M.Y. Mukamal K.J. Multimorbidity, mortality, and long-term physical functioning in 3 prospective cohorts of community-dwelling adults // Am J Epidemiol. - 2018. - № 187. - P. 103- 112; Ларина В.Н., Барт Б.Я., Карпенко, Д.Г. Старостин И.В., Ларин В.Г., Кульбачинская О.М. Полиморбидность и ее связь с неблагоприятным течением хронической сердечной недостаточности у амбулаторных больных в возрасте 60 лет и старше // Кардиология. - 2019. - Т. 59, № 12S. - С. 25- 36; Bao X., Xie Y., Zhang X. et al. The association between multimorbidity and health-related quality of life: a cross-sectional survey among community middle-aged and elderly residents in southern China // Health Qual Life Outcomes. - 2019. - № 17. - P. 107; Skou S.T., Mair F.S., Fortin M., Guthrie B., Nunes B.P., Miranda J.J., Boyd C.M., Pati S., Mtenga S., Smith S.M. Multimorbidity // Nat Rev Dis Primers. - 2022. - V.48. - №8; Ho I.S.-S. et al. Measuring multimorbidity in research: a Delphi consensus study // BMJ Med. - 2022. - Vol. 1, №1. - e000247], повышением риска инвалидизации и смертности [Nunes B.P., Flores T.R., Mielke G.I.,  Facchini L.A. Multimorbidity and mortality in older adults: A systematic review and meta-analysis // Arch Gerontol Geriatr. - 2016. - № 67. - P. 130- 138;
Facchini L.A. Multimorbidity and mortality in older adults: A systematic review and meta-analysis // Arch Gerontol Geriatr. - 2016. - № 67. - P. 130- 138;  I., Recalde E., Viviane-Wunderling P., Pinar T., Borghesi F., Aguirre T., Recio M.,
I., Recalde E., Viviane-Wunderling P., Pinar T., Borghesi F., Aguirre T., Recio M.,  Asua J. Mortality in a cohort of complex patients with chronic illnesses and multimorbidity: a descriptive longitudinal study // BMC Palliat Care. - 2016. - № 15. - P. 42; Willadsen T.G., Siersma V.,
Asua J. Mortality in a cohort of complex patients with chronic illnesses and multimorbidity: a descriptive longitudinal study // BMC Palliat Care. - 2016. - № 15. - P. 42; Willadsen T.G., Siersma V.,  K
K ster-Rasmussen R.,
ster-Rasmussen R.,  , Reventlow S., Mercer S.W., Olivarius N.F. Multimorbidity and mortality: A 15-year longitudinal registry-based nationwide Danish population study // J Comorb. - 2018. - Vol. 14, № 8(1). - P. 2235042X18804063; Wey M.Y., Mukamal K.J. Multimorbidity, mortality, and long-term physical functioning in 3 prospective cohorts of community-dwelling adults // Am J Epidemiol. - 2018. - № 187. - P. 103- 112; Skou S.T., Mair F.S., Fortin M., Guthrie B., Nunes B.P., Miranda J.J., Boyd C.M., Pati S., Mtenga S., Smith S.M. Multimorbidity // Nat Rev Dis Primers. - 2022. - V.8. - №1. Р. 48. doi: 10.1038/s41572-022-00376-4].
, Reventlow S., Mercer S.W., Olivarius N.F. Multimorbidity and mortality: A 15-year longitudinal registry-based nationwide Danish population study // J Comorb. - 2018. - Vol. 14, № 8(1). - P. 2235042X18804063; Wey M.Y., Mukamal K.J. Multimorbidity, mortality, and long-term physical functioning in 3 prospective cohorts of community-dwelling adults // Am J Epidemiol. - 2018. - № 187. - P. 103- 112; Skou S.T., Mair F.S., Fortin M., Guthrie B., Nunes B.P., Miranda J.J., Boyd C.M., Pati S., Mtenga S., Smith S.M. Multimorbidity // Nat Rev Dis Primers. - 2022. - V.8. - №1. Р. 48. doi: 10.1038/s41572-022-00376-4].
Существует множество способов оценки сочетанной патологии, однако они основаны либо на изначальном широком обследовании пациентов по многим показателям с целью оценки степени тяжести сочетанной патологии, либо для оценки вероятности смерти при сочетанной патологии, либо для оценки эффективности лечения сочетанной патологии и т.д. [Huntley A.L., Johnson R., Purdy S., Valderas J.M., Salisbury C. Measures of Multimorbidity and Morbidity Burden for Use in Primary Care and Community Settings: A Systematic Review and Guide // Ann Fam Med. 2012. Vol. 10. N. 2. P. 134- 141. doi: 10.1370/afm.1363; Fortin M., Steenbakkers K., Hudon C., Poitras M.E., Almirall J., van den Akker M. The electronic Cumulative Illness Rating Scale: a reliable and valid tool to assess multi-morbidity in primary care // J Eval Clin Pract 2011. Vol. 17. N. 6. P. 1089-1093. doi: 10.1111/j.1365-2753.2010.01475.x; Ерина А.М., Ротарь О.П., Солнцев В.Н., Шальнова С.А., Деев А.Д., Баранова Е.И., Конради А.О., Бойцов С.А., Шляхто Е.В. Эпидемиология артериальной гипертензии в Российской Федерации - важность выбора критериев диагностики // Кардиология. 2019. Т. 59. № 6. С. 5-11; патент на изобретение РФ № 2788897 «Способ прогнозирования вероятности неблагоприятного исхода у пациентов с хронической обструктивной болезнью легких, туберкулезом и коморбидной сердечно-сосудистой патологией», Опубл: 25.01.2023. Бюл. № 3]. Указанные способы не подходят для скрининговых или профилактических диспансерных обследований и прогноза наличия у пациента сочетанной патологии на начальных стадиях диагностики.
Известен способ оценки сочетанной патологии по системе CIRS (Cumulative Illness Rating Scale), который основан на оценке заболеваний, поражающих различные органы и системы организма пациента и их тяжести [Linn B.S., Linn M.W., Gurel L. Cumulative illness rating scale. J Am Geriatr Soc. 1968. Vol. 16. N. 5. P. 622-626]. Система CIRS подразумевает отдельную суммарную оценку состояния каждой из систем органов: сердечно-сосудистая система (только сердце); сосудистая система (кровь, кровеносные сосуды и клетки, костный мозг, селезенка, лимфатические сосуды); респираторная система (легкие, бронхи, трахея ниже гортани); органы (глаза, уши, нос, горло, гортань); желудочно-кишечный тракт (ЖКТ): верхний отдел ЖКТ (пищевод, желудок, двенадцатиперстная кишка, желчные и поджелудочные железы), нижние отделы ЖКТ (кишечник, грыжи), печень; мочеполовая система; почки, другие органы (мочеточники, мочевой пузырь, уретра, простата, половые органы); скелетно-мышечно-покровная система (мышцы, кости¸ кожа); нервно-психическая система: неврологический аспект (головной, спинной мозг, нервы), психиатрический аспект (психика); общая система: эндокринно-метаболические аспекты, в том числе диффузные инфекции, отравления. Кумулятивная оценочная шкала заболевания предполагает, что для заболеваний, которые вызывают ухудшение более чем одного из показателей, оценивают более одного пункта, например, если заболевание может нанести ущерб неврологической, сосудистой и опорно-двигательной системам. Опухоль с метастазами требует оценки по пункту, описывающему первичную локализацию рака, и оценку по сосудистой системе, описывающей степень поражения лимфатических узлов. Если по данному признаку возникает более одного заболевания, оцениваются общие нарушения, вызванные этими заболеваниями. Каждую систему следует оценивать следующим образом: 0 соответствует отсутствию заболеваний выбранной системы, 1 - лёгким отклонениям от нормы или перенесенным в прошлом заболеваниям, 2 - болезни, нуждающейся в назначении медикаментозной терапии, 3 - заболеванию, ставшему причиной инвалидности, а 4 - тяжелой органной недостаточности, требующей проведения неотложной терапии. Данная система оценивает сочетанную патологию по сумме баллов, которая может варьировать от 0 до 56. Недостатком системы CIRS является то, что она рассчитана на полное комплексное обследование пациента и подходит для завершающих стадий диагностики, но не для скрининговых обследований на начальных стадиях обследования пациентов.
Наиболее близким к заявленному является способ оценки сочетанной патологии в амбулаторной терапевтической практике, включающий оценку 58 показателей здоровья, распределенных по следующим пяти кластерам индикаторов здоровья:
Кластер 1. Немодифицируемые индикаторы здоровья (5 показателей, включая возраст и пол пациента, давность менопаузы у женщин, семейный анамнез ранних сердечно-сосудистых и онкологических заболеваний).
Кластер 2. Модифицируемые индикаторы здоровья (21 показатель, включая среди прочих индекс массы тела, уровень систолического и пульсового артериального давления, уровень общего холестерина, холестерина липопротеидов (липопротеинов) низкой плотности и липопротеидов высокой плотности, глюкозы сыворотки крови натощак и через 2 часа после перорального приема глюкозы).
Кластер 3. Сердечно-сосудистые синдромы и нозологии (10 показателей: стадия гипертонической болезни, инфаркт миокарда, стенокардия напряжения, нарушения сердечного ритма, наличие искусственного водителя ритма, состояние после коронарной реваскуляризации, хроническая сердечная недостаточность, сахарный диабет, симптомное поражение периферических артерий, острое нарушение мозгового кровообращения или транзиторная ишемическая атака).
Кластер 4. Другие нозологии (15 показателей, отражающих наличие злокачественных заболеваний, болезни почек, другие заболевания органов кровообращения, болезни периферических сосудов, психические расстройства и расстройства поведения, болезни нервной системы, органов дыхания, пищеварения, органов зрения и слуха, кожи и подкожной клетчатки, костно-мышечной и соединительной ткани, крови, мочеполовой системы и другие заболевания эндокринной системы с учетом стадии и тяжести течения нозологий.
Кластер 5. Функциональный статус (7 показателей функциональных расстройств, связанных с дыхательной недостаточностью, нарушением функции суставов и статодинамической функции, стадией печеночно-клеточной недостаточности, уровнем общей функциональной способности и степенью выраженности тревоги и депрессии у пациента.
Оценку каждого показателя осуществляют в баллах в диапазоне от 0 до 6 баллов прямо пропорционально степени патологического влияния конкретного индикатора на состояние здоровья и прогноз пациента. Конечный результат исследования вычисляют по формуле 1 и рассматривают как индекс полиморбидности ИП.
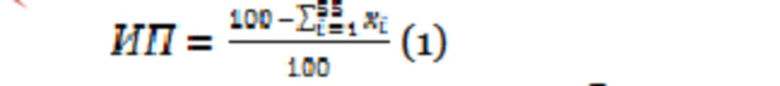
ИП может принимать значения в диапазоне от 0 до 1,0 у.е. Значение 0 у.е. соответствует полиморбидности (далее - сочетанной патологии), несовместимой с жизнью; 1,0 у.е. - отсутствию сочетанной патологии. Значения в диапазоне 1,0- 0,80 у.е. соответствовали низкому уровню сочетанной патологии, 0,79- 0,50 у.е. - среднему уровню сочетанной патологии и 0,49- 0 у.е. высокому уровню сочетанной патологии [Журавлев Ю.И., Тхорикова В.И. Оптимизация оценки полиморбидности в амбулаторной терапевтической практике. Научные ведомости Белгородского государственного университета. Серия Медицина. Фармация. 2014. № 11 (182). С. 164-172]. По существу ИП является оценкой степени выраженности или тяжести сочетанной патологии. В дальнейшем, на основании полученного значения ИП осуществляют экспресс-анализ степени утраты трудоспособности и ее продолжительности, санаторно-курортный отбор и др. Недостатком указанного способа является очень большое количество показателей здоровья, что ограничивает его применение для скрининговых обследований.
Технической проблемой является создание способа оценки выраженности сочетанной патологии у пациента на этапе скринингового обследования с целью выявления больных с индивидуальным риском высокой выраженности сочетанной патологии, их дальнейшего обследования и лечения.
Решение технической проблемы достигается тем, что дополнительно определяют концентрацию в сыворотке крови С- реактивного белка (CРБ), выявляют наличие у пациента обследуемого неалкогольной жировой болезни печени (НАЖБП), артериальной гипертензии (АГ), по индексу ИМТ выявляют наличие ожирения, по содержанию холестерина ЛПНП - выявляют наличие гиперхолестеринемии липопротеинов низкой плотности (гипер ХС ЛНП), по содержанию альфа-холестерина ЛПВП выявляют наличие гипохолестеринемии липопротеинов высокой плотности (гипо ХС ЛВП), определяют расчетный коэффициент Y для оценки выраженности сочетанной патологии по формуле:
Y = 3,387451 + 0,3994689 * x1 + 1,240534 * x2 + 0,6011361 * x3 + 0,392105 * x4 + 0,07857636 * x5 + 0,0695682 * x6 + 0,001535169 * x7 - 1,427382 * x8,
где Y - расчетный коэффициент; x1 равен 1 для пациентов мужского пола или 2 для пациентов женского пола, x2 равен 0 при отсутствии у пациента НАЖБП или 1 при наличии НАЖБП, x3 равен 0 при отсутствии АГ или 1 при наличии АГ, x4 равен 0 при отсутствии ожирения или 1 при наличии ожирения, x5 равен 0 при отсутствии гипер ХС ЛНП или 1 при её наличии, x6 равен 0 при отсутствии гипо ХС ЛВП или 1 при её наличии, x7 - концентрация глюкозы в сыворотке крови (ммоль/л), x8 - концентрация в сыворотке крови CРБ (мг/л), * - знак умножения.
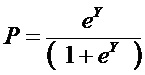 ,
,
где P - риск высокого уровня сочетанной патологии;
e - число Эйлера = 2,7182
при значении показателя P от 0,5 до 1,0 делают заключение о наличии риска высокого уровня сочетанной патологии; от 0,0 до 0,49 - об отсутствии риска высокого уровня сочетанной патологии.
Техническим результатом является формирование небольшой группы показателей здоровья пациентов, позволяющей с вероятностью 88,2% выявить при скрининговом обследовании пациентов с риском высокого уровня сочетанной патологии, соответствующей наличию одновременно 5 и более нозологий.
Раскрытие изобретения
Способ оценки индивидуальной выраженности сочетанной патологии у терапевтических больных, включает определение пола пациента, индекса массы тела (ИМТ), артериального давления, концентраций холестерина липопротеинов низкой плотности (ЛПНП), альфа-холестерина липопротеинов высокой плотности (ЛПВП), глюкозы в сыворотке крови, С-реактивного белка (CРБ). Устанавливают наличие или отсутствие у пациента неалкогольной жировой болезни печени (НАЖБП), артериальной гипертензии (АГ), ожирения. По содержанию холестерина ЛПНП выявляют наличие гиперхолестеринемии липопротеинов низкой плотности (гипер ХС ЛНП), по содержанию альфа-холестерина ЛПВП выявляют наличие гипохолестеринемии липопротеинов высокой плотности (гипо ХС ЛВП). Оценку выраженности сочетанной патологии определяют по формуле:
Y = 3,387451 + 0,3994689 * x1 + 1,240534 * x2 + 0,6011361 * x3 + 0,392105 * x4 + 0,07857636 * x5 + 0,0695682 * x6 + 0,001535169 * x7 - 1,427382 * x8,
где Y - расчетный коэффициент; x1 равен 1 для пациентов мужского пола или 2 для пациентов женского пола, x2 равен 0 при отсутствии у пациента НАЖБП или 1 при наличии НАЖБП, x3 равен 0 при отсутствии АГ или 1 при наличии АГ, x4 равен 0 при отсутствии ожирения или 1 при наличии ожирения, x5 равен 0 при отсутствии гипер ХС ЛНП или 1 при её наличии, x6 равен 0 при отсутствии гипо ХС ЛВП или 1 при её наличии, x7 - концентрация глюкозы в сыворотке крови (ммоль/л), x8 - концентрация в сыворотке крови CРБ (мг/л).
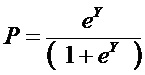 ,
,
где P - риск высокого уровня сочетанной патологии; e - число Эйлера = 2,7182;
при значении показателя P от 0,5 до 1,0 делают заключение о наличии риска высокого уровня сочетанной патологии; от 0,0 до 0,49 - об отсутствии риска высокого уровня сочетанной патологии.
НАЖБП устанавливают по результатам ультразвукового исследования печени при наличии у пациента избыточного количества жировых отложений в печени, при условии отрицания пациентом в анамнезе хронического употребления алкоголя в токсичных дозах и исключении других причин жировой инфильтрации печени (гепатотропные вирусы, генетически детерминированные заболевания, лекарственное поражение печени) [Клинические рекомендации «Неалкогольная жировая болезнь печени у взрослых» (Разработчики: Российское научное медицинское общество терапевтов, Научное общество гастроэнтерологов России. 2022. 95 стр. file:///D:/_Downloads/%D0%9A%D0%A0748.pdf].
Верификацию диагноза АГ осуществляют при повышении систолического артериального давления ≥ 140 мм рт ст, диастолического артериального давления - ≥ 90 мм рт ст в медицинском учреждении. Артериальное давление измеряют с применением сертифицированных аппаратов по методу Короткова. Измерение артериального давления проводят сидя, после 5-минутного отдыха. Проводят не менее двух измерений артериального давления с интервалом в 1-2 минуты и еще одно дополнительное измерение при разнице между первыми двумя более 10 мм рт ст. Уровнем артериального давления считают среднее из последних двух измерений [Клинические рекомендации «Артериальная гипертензия у взрослых» (Разработчик: Российское кардиологическое общество. 2020. 136 стр.) https://scardio.ru/content/Guidelines/Clinic_rek_AG_2020.pdf].
Верификацию гипер ХС ЛНП и гипо ХС ЛВП осуществляют в соответствии с Клиническими рекомендациями 2023 [Нарушения липидного обмена. Клинические рекомендации 2023 // Российский кардиологический журнал 2023. Т. 28. № 5. С.5471. doi:10.15829/1560-4071-2023-5471 ISSN 1560-4071 (print); https://russjcardiol.elpub.ru ISSN 2618-7620 (online)]: гипер ХС ЛНП определяют при повышении концентрации холестерина ЛПНП в сыворотке крови ≥ 3 ммоль/л; гипо ХС ЛВП определяют при понижении содержания холестерина ЛПВП менее 1,0 ммоль/л у мужчин, менее 1,2 ммоль/л у женщин.
Ожирение определяют при индексе массы тела ≥30 кг/м2; при этом ИМТ определяют по формуле ИМТ= вес (кг) / рост (м)2.
Осуществление изобретения
Пример 1. Больной Л., 44 года, мужчина. Жалобы: изжогу, боли в эпигастрии после приема пищи. При объективном осмотре: состояние удовлетворительное, кожные покровы чистые, нормальной окраски, питание нормальное. Диагноз при поступлении: хронический гастродуоденит, обострение.
Результаты обследования по заявленному способу: Рост - 182 см, вес - 80 кг, АД = 130/80 мм рт. ст.; ИМТ = 24,15 кг/м2. ХС ЛНП - 2,3 ммоль/л, ХС ЛВП - 1,4 ммоль/л, СРБ - 4,82 мг/л, глюкоза - 5,37 ммоль/л. По результатам УЗИ печени не выявлено избыточного количества жировых отложений (НАЖБ отсутствует).
Формализованные значения показателей отражены в таблице 1.
Таблица 1. Формализованные значения показателей для расчета индивидуальной оценки выраженности сочетанной патологии.
Для данного пациента формула расчета имеет следующий вид:
Y = 3,387451 + 0,3994689 * 1 + 1,240534 * 0 + 0,6011361 * 0+ 0,392105 * 0 + 0,07857636 * 0 + 0,0695682 * 0 + 0,001535169 * 5,37 - 1,427382 * 4,82 = - 3,0848
P=0 (0,04).
Заключение: отсутствие риска высокого уровня сочетанной патологии.
Проведено дополнительное обследование пациента: эзофагогастродуоденоскопия - без патологии, Hp отрицательный, УЗИ внутренних органов - без патологии. Клинический диагноз: Функциональная диспепсия (нозологических форм - 1).
Пример 2. Больная К., женщина 28 лет. При объективном осмотре: состояние удовлетворительное, кожные покровы чистые, нормальной окраски. Жалобы: чувство тяжести в эпигастрии и раннее насыщение после еды, изжога, тошнота при приеме обычного объема пищи. Диагноз при поступлении: хронический гастрит, обострение.
Результаты обследования по заявленному способу: Рост - 168 см, вес - 60 кг, АД = 110/70 мм рт. ст.; ИМТ = 21,25 кг/м2. ХС ЛНП - 2,14 ммоль/л, ХС ЛВП - 1,52 ммоль/л, СРБ - 3,45 мг/л, глюкоза - 4,28 ммоль/л. По результатам УЗИ печени не выявлено избыточного количества жировых отложений (отсутствие НАЖБ).
Формализованные значения показателей отражены в таблице 2.
Таблица 2. Формализованные значения показателей для расчета индивидуальной оценки выраженности сочетанной патологии
Для данной пациентки формула расчета индивидуального риска развития высокой степени коморбидности имеет следующий вид:
Y = 3,387451 + 0,3994689 * 2 + 1,240534 * 0 + 0,6011361 * 0 + 0,392105 * 0 + 0,07857636 * 0 + 0,0695682 * 0+ 0,001535169 * 4,28- 1,427382 * 3,45 = -0,7315
P=0,33.
Заключение: - отсутствие риска высокого уровня сочетанной патологии.
Проведено дополнительное обследование пациента: эзофагогастродуоденоскопия - без патологии, Hp отрицательный, УЗИ внутренних органов - без патологии.
Клинический диагноз: функциональная диспепсия (нозологических форм - 1).
Пример 3. Больная Л., 48 лет, женщина. Поступила с жалобами на головные боли, боли в поясничном отделе позвоночника, плохой сон, эмоциональную неустойчивость. При объективном осмотре: состояние удовлетворительное, кожные покровы чистые, нормальной окраски, питание повышенное.
Результаты обследования по заявленному способу: Рост - 162 см, вес - 80 кг, АД = 150/90 мм рт ст; ИМТ = 30,48 кг/м2. ХС ЛНП - 4,2 ммоль/л, ХС ЛВП - 1,43 ммоль/л, СРБ - 3,71 мг/л, глюкоза - 4,3 ммоль/л. По результатам УЗИ печени не выявлено избыточного количества жировых отложений.
Формализованные значения показателей отражены в таблице 3.
Таблица 3. Формализованные значения показателей для расчета индивидуальной оценки выраженности сочетанной патологии.
Для данной пациентки формула имеет вид:
Y = 3,387451 + 0,3994689 * 2 + 1,240534 * 0 + 0,6011361 * 1+ 0,392105 * 1 + 0,07857636 * 1 + 0,0695682 * 0 + 0,001535169 * 4,3 - 1,427382 * 3,71 = -0,03078
P=0,49
Полученная вероятность 0,49 укладывается в интервал от 0 до 0,5 и указывает на отсутствие риска высокого уровня сочетанной патологии у данной пациентки.
В ходе расширенного обследования поставлен клинический диагноз: гипертоническая болезнь 2стадии, 2 степени. Дорсопатия поясничного отдела позвоночника. (2 нозологии)
Пример 4. Больная Л., 54 года, женщина. Поступила с жалобами на тяжесть в эпигастрии и правом подреберье после приема пищи, вздутие живота, запоры, головные боли, головокружение, слабость. При объективном осмотре: состояние удовлетворительное, кожные покровы чистые, нормальной окраски, питание повышенное.
Диагноз при поступлении: Функциональная диспепсия.
Результаты обследования по заявленному способу: Рост - 168 см, вес - 86 кг, АД = 150/100 мм рт ст; ИМТ = 30,47 кг/м2. ХС ЛНП - 3,8 ммоль/л, ХС ЛВП - 0,8 ммоль/л, СРБ - 4,58 мг/л, глюкоза - 5,1 ммоль/л. По результатам УЗИ печени выявлено избыточное количество жировых отложений (НАЖБ). Пациентка отрицает в анамнезе хроническое употребление алкоголя в токсичных дозах. Исключены другие причины жировой инфильтрации печени (гепатотропные вирусы, генетически детерминированные заболевания, лекарственное поражение печени).
Формализованные значения показателей отражены в таблице 4.
Таблица 4. Формализованные значения показателей для расчета индивидуальной оценки выраженности сочетанной патологии
Для данной пациентки формула расчета имеет вид:
Y = 3,387451 + 0,3994689 * 2 + 1,240534 * 1 + 0,6011361 * 1+ 0,392105 * 1 + 0,07857636 * 1 + 0,0695682 * 1 + 0,001535169 * 5,1 - 1,427382 * 4,58 = 0,0387
P=0,509
Полученная вероятность 0,509 укладывается в интервал от 0,5 до 1,0 и указывает на наличие риска высокого уровня сочетанной патологии у данной пациентки.
Результаты дополнительного обследования: ЭКГ - признаки гипертрофии левого желудочка. ЭГДС - признаки хронического атрофического гастродуоденита, Hp отрицательный. УЗИ внутренних органов - признаки хронического холецистита, стеатоза печени.
Клинический диагноз: Хронический атрофический гастродуоденит. Hp (-). Обострение. Сопутствующие: Хронический некалькулезный холецистит, неполная ремиссия. Неалкогольный стеатогепатоз (НАЖБП). Гипертоническая болезнь 2 стадии, 2 степени. Дислипидемия. Ожирение 1 ст. (6 нозологий)
Пример 5. Больная Л., 38 лет, женщина. Жалобы: на выраженные боли в поясничной области, отдающие в левую ногу, чувство онемения в левой ноге. При объективном осмотре: состояние удовлетворительное, кожные покровы чистые, нормальной окраски. Диагноз при поступлении: Дорсопатия поясничного отдела позвоночника. Патология почек ?
Результаты обследования по заявленному способу: Рост - 165 см, вес - 80 кг, АД = 125/80 мм рт. ст.; ИМТ = 30,48 кг/м2 (ожирение первой степени). ХС ЛНП - 4,7 ммоль/л, ХС ЛВП - 1,4 ммоль/л, СРБ - 3,68 мг/л, глюкоза - 5,37 ммоль/л. По результатам УЗИ печени выявлено избыточное количество жировых отложений (НАЖБ). Пациентка отрицает в анамнезе хроническое употребление алкоголя в токсичных дозах. Исключены другие причины жировой инфильтрации печени (гепатотропные вирусы, генетически детерминированные заболевания, лекарственное поражение печени).
Формализованные значения показателей представлены в таблице 5.
Таблица 5. Формализованные значения показателей для расчета индивидуальной оценки выраженности сочетанной патологии
Для данной пациентки формула имеет вид:
Y = 3,387451 + 0,3994689 * 2 + 1,240534 * 1 + 0,6011361 * 0 + 0,392105 * 1 + 0,07857636 * 1 + 0,0695682 * 0+ 0,001535169 *5,37 - 1,427382 * 3,68 = 0,65308
P=0,658 . Заключение - наличие риска высокого уровня сочетанной патологии
Данные инструментальных методов исследования: ЭКГ - без патологии, УЗИ внутренних органов - признаки стеатоза печени.
Клинический диагноз: Дорсопатия позвоночника с преимущественным поражением поясничного отдела. Радикулопатия L4 слева. Ожирение 1 степени, дислипидемия. НАЖБП (нозологических форм - 5).
Пример 6: Больной Н., 44 года, мужчина, поступил с жалобами на головные боли, головокружение, слабость, тяжесть в правом подреберье. При объективном осмотре: состояние удовлетворительное, питание повышенное, кожные покровы чистые, нормальной окраски. Диагноз при поступлении: Артериальная гипертензия.
Результаты обследования по заявленному способу: Рост - 182 см, вес - 104 кг, АД = 160/100 мм рт. ст.; ИМТ = 31,39 кг/м2 (ожирение первой степени). ХС ЛНП - 4,30 ммоль/л, ХС ЛВП - 0,86 ммоль/л, СРБ - 3,36 мг/л, глюкоза - 5,36 ммоль/л. По результатам УЗИ печени выявлено избыточное количество жировых отложений (НАЖБ). Пациентка отрицает в анамнезе хроническое употребление алкоголя в токсичных дозах. Исключены другие причины жировой инфильтрации печени (гепатотропные вирусы, генетически детерминированные заболевания, лекарственное поражение печени).
Формализованные значения показателей представлены в таблице 6.
Таблица 6. Формализованные значения показателей для расчета индивидуальной оценки выраженности сочетанной патологии
Для данного пациента формула имеет вид:
Y = 3,387451 + 0,3994689 * 1 + 1,240534 * 1 + 0,6011361 * 1 + 0,392105 * 1 + 0,07857636 * 1 + 0,0695682 * 1 + 0,001535169 * 5,4 - 1,427382 * 3,36 = 1,3811
P=0,799
Полученная вероятность 0,799 укладывается в интервал от 0,5 до 1,0 и указывает на наличие риска высокого уровня сочетанной патологии у данного пациента.
Данные инструментальных методов исследования: ЭКГ - признаки гипертрофии левого желудочка, УЗИ внутренних органов - признаки стеатоза печени (НАЖБП), хронического холецистита вне обострения.
Клинический диагноз: Гипертоническая болезнь 2 стадии, 2 степени, ожирение 1 ст., дислипидемия, дисциркуляторная энцефалопатия, неалкогольная жировая болезнь печени, хронический некалькулезный холецистит вне обострения (нозологических форм - 6).
Пример 7. Больная К., женщина 62 года. При объективном осмотре: состояние удовлетворительное, кожные покровы чистые, нормальной окраски, питание повышенное
Жалобы: чувство тяжести за грудиной при физической нагрузке, одышка при подъеме на 2 этаж, головные боли, головокружение, боли в области шеи и поясницы.
Диагноз при поступлении: Ишемическая болезнь серда.
Результаты обследования по заявленному способу: Рост - 165 см, вес - 84 кг, АД = 154/92 мм рт. ст.; ИМТ = 30,85 кг/м2 (ожирение первой степени). ХС ЛНП - 4,20 ммоль/л, ХС ЛВП - 0,98 ммоль/л, СРБ - 1,42 мг/л, глюкоза - 5,49 ммоль/л. По результатам УЗИ печени выявлено избыточное количество жировых отложений (НАЖБ). Пациентка отрицает в анамнезе хроническое употребление алкоголя в токсичных дозах. Исключены другие причины жировой инфильтрации печени (гепатотропные вирусы, генетически детерминированные заболевания, лекарственное поражение печени).
Формализованные значения показателей представлены в таблице 7.
Таблица 7. Формализованные значения показателей для расчета индивидуальной оценки выраженности сочетанной патологии
Для расчета по формуле определены следующие переменные: «Пол пациента» x1 = 2, «НАЖБП» x2 = 1, «АГ» x3=1, «Ожирение» x4 =1, «ГЛПНП» x5=1, «ГипоЛПВП» x6 =1, «Глюкоза» x7=5,99, «CРБ» x8=4,2
Для данной пациентки формула расчета имеет следующий вид:
Y = 3,387451 + 0,3994689 * 2 + 1,240534 * 1 + 0,6011361 * 1 + 0,392105 * 1 + 0,07857636 * 1 + 0,0695682 * 1 + 0,001535169 * 5,49 - 1,427382 * 1,42= 4,54985
P=1,0 (0,99)
Полученная оценка находится в интервале от 0,5 до 1,0 и указывает на наличие риска высокого уровня сочетанной патологии. Результаты расширенного обследования пациента: ЭКГ - признаки гипертрофии левого желудочка. УЗИ внутренних органов - признаки стеатоза печени. Клинический диагноз: ИБС, стенокардия напряжения ФК 2, гипертоническая болезнь 3 стадии, риск 4, неконтролируемая. ХСН 2А ФК II. Дорсопатия множественная, хроническое течение с умеренным болевым синдромом, Ожирение 1, НАЖБП (Нозологических форм - 6).
При проверке способа индивидуальной оценки выраженности сочетанной патологии у больных терапевтического профиля на группе пациентов численностью 1500 человек получены следующие результаты, отраженные в таблице 8.
Как видно из таблицы 8, для 947 чел. при обследовании по заявленному способу получена величина Р от 0 до 0,49, что соответствует отсутствию риска высокого уровня сочетанной патологии. При расширенном клиническом обследовании данной группы показано, что 84,2% пациентов данной группы имеют от 0 до 4 сопутствующих заболеваний, 15,8% - более или равно 5 сопутствующих заболеваний.
Для 53 чел. при обследовании по заявленному способу получена величина Р от 0,5 до 1,0, что соответствует наличию риска высокого уровня сочетанной патологии. При расширенном клиническом обследовании данной группы показано, что 88,2% пациентов данной группы имеют от 5 и более сопутствующих заболеваний, 11,8% - от 0 до 4 сопутствующих заболеваний.
Таким образом, заявленный способ позволяет выявить при скрининговом обследовании с вероятностью 88,2% пациентов с наличием риска высокого уровня сочетанной патологии, т.е. с количеством сопутствующих заболеваний более или равно 5.
Таблица 8. Результаты проверки заявленного способа индивидуальной оценки выраженности сочетанной патологии у терапевтических больных в клинических условиях
| название | год | авторы | номер документа |
|---|---|---|---|
| ПРИМЕНЕНИЕ ТРЕКРЕЗАНА ДЛЯ ЛЕЧЕНИЯ БОЛЬНЫХ АРТЕРИАЛЬНОЙ ГИПЕРТОНИЕЙ И ОЖИРЕНИЕМ | 2010 |
|
RU2429832C1 |
| Способ прогнозирования эффективности литолиза при желчнокаменной болезни в сочетании с неалкогольной жировой болезнью печени | 2023 |
|
RU2813033C1 |
| Способ комплексной терапии ожирения у пациентов с артериальной гипертонией | 2015 |
|
RU2607186C1 |
| Способ прогнозирования сердечно-сосудистых осложнений у больных низкого или умеренного сердечно-сосудистого риска путем оценки их психологического статуса | 2020 |
|
RU2750716C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ АТЕРОСКЛЕРОТИЧЕСКОГО ПОРАЖЕНИЯ СОСУДОВ СОННЫХ АРТЕРИЙ У БОЛЬНЫХ СИСТЕМНОЙ КРАСНОЙ ВОЛЧАНКОЙ | 2020 |
|
RU2736610C1 |
| СПОСОБ ПОВЫШЕНИЯ ПРИВЕРЖЕННОСТИ К ГИПОЛИПИДЕМИЧЕСКОЙ ТЕРАПИИ | 2011 |
|
RU2470579C1 |
| СПОСОБ ВЕРИФИКАЦИИ ХРОНИЧЕСКОЙ ПАТОЛОГИИ ПЕЧЕНИ У ЛИЦ С АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИЕЙ | 2013 |
|
RU2547246C1 |
| Способ коррекции состояния больных ожирением и артериальной гипертонией | 2019 |
|
RU2729352C1 |
| Способ коррекции состояния больных артериальной гипертонией и ожирением | 2019 |
|
RU2740374C2 |
| СПОСОБ ОЦЕНКИ АТЕРОГЕННОСТИ АПОЛИПОПРОТЕИН В-СОДЕРЖАЩИХ ЛИПОПРОТЕИНОВ | 2015 |
|
RU2601117C1 |
Изобретение относится к медицине, а именно к терапии, и может быть использовано для определения наличия сочетанной патологии - 5 и более сопутствующих заболеваний у терапевтических больных. Проводят определение пола пациента, индекса массы тела (ИМТ), артериального давления, концентраций холестерина липопротеинов низкой плотности (ЛПНП), альфа-холестерина липопротеинов высокой плотности (ЛПВП), глюкозы в сыворотке крови. Определяют концентрацию в сыворотке крови С-реактивного белка (CРБ), выявляют наличие у обследуемого пациента неалкогольной жировой болезни печени (НАЖБП), артериальной гипертензии (АГ). По индексу ИМТ выявляют наличие ожирения, по содержанию холестерина ЛПНП выявляют наличие гиперхолестеринемии липопротеинов низкой плотности (гипер ХС ЛНП), по содержанию альфа-холестерина ЛПВП выявляют наличие гипохолестеринемии липопротеинов высокой плотности (гипо ХС ЛВП). Определяют расчетный коэффициент Y для оценки выраженности сочетанной патологии по формуле
Y=3,387451+0,3994689*x1+1,240534*x2+0,6011361*x3+0,392105*x4+0,07857636*x5+0,0695682*x6+0,001535169*x7-1,427382*x8,
где Y - расчетный коэффициент; x1 равен 1 для пациентов мужского пола или 2 для пациентов женского пола, x2 равен 0 при отсутствии у пациента НАЖБП или 1 при наличии НАЖБП, x3 равен 0 при отсутствии АГ или 1 при наличии АГ, x4 равен 0 при отсутствии ожирения или 1 при наличии ожирения, x5 равен 0 при отсутствии гипер ХС ЛНП или 1 при её наличии, x6 равен 0 при отсутствии гипо ХС ЛВП или 1 при её наличии, x7 - концентрация глюкозы в сыворотке крови (ммоль/л), x8 - концентрация в сыворотке крови CРБ (мг/л), * - знак умножения. Определяют наличие сочетанной патологии по формуле
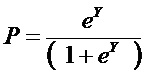 ,
,
где P – показатель наличия сочетанной патологии; e - число Эйлера = 2,7182. При значении показателя P от 0,5 до 1,0 определяют наличие сочетанной патологии. При Р от 0,0 до 0,49 определяют отсутствие сочетанной патологии. Способ обеспечивает возможность выявления при скрининговом обследовании пациентов с риском высокого уровня сочетанной патологии, соответствующей наличию одновременно 5 и более нозологий, за счет формирования группы показателей здоровья пациентов. 8 табл., 7 пр.
Способ определения наличия сочетанной патологии - 5 и более сопутствующих заболеваний у терапевтических больных, включающий определение пола пациента, индекса массы тела (ИМТ), артериального давления, концентраций холестерина липопротеинов низкой плотности (ЛПНП), альфа-холестерина липопротеинов высокой плотности (ЛПВП), глюкозы в сыворотке крови, отличающийся тем, что дополнительно определяют концентрацию в сыворотке крови С-реактивного белка (CРБ), выявляют наличие у обследуемого пациента неалкогольной жировой болезни печени (НАЖБП), артериальной гипертензии (АГ), по индексу ИМТ выявляют наличие ожирения, по содержанию холестерина ЛПНП выявляют наличие гиперхолестеринемии липопротеинов низкой плотности (гипер ХС ЛНП), по содержанию альфа-холестерина ЛПВП выявляют наличие гипохолестеринемии липопротеинов высокой плотности (гипо ХС ЛВП), определяют расчетный коэффициент Y для оценки выраженности сочетанной патологии по формуле
Y=3,387451+0,3994689*x1+1,240534*x2+0,6011361*x3+0,392105*x4+0,07857636*x5+0,0695682*x6+0,001535169*x7-1,427382*x8,
где Y - расчетный коэффициент; x1 равен 1 для пациентов мужского пола или 2 для пациентов женского пола, x2 равен 0 при отсутствии у пациента НАЖБП или 1 при наличии НАЖБП, x3 равен 0 при отсутствии АГ или 1 при наличии АГ, x4 равен 0 при отсутствии ожирения или 1 при наличии ожирения, x5 равен 0 при отсутствии гипер ХС ЛНП или 1 при её наличии, x6 равен 0 при отсутствии гипо ХС ЛВП или 1 при её наличии, x7 - концентрация глюкозы в сыворотке крови (ммоль/л), x8 - концентрация в сыворотке крови CРБ (мг/л), * - знак умножения, далее определяют наличие сочетанной патологии по формуле
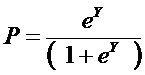 ,
,
где P - показатель наличия сочетанной патологии;
e - число Эйлера = 2,7182,
при значении показателя P от 0,5 до 1,0 определяют наличие сочетанной патологии; при Р от 0,0 до 0,49 определяют отсутствие сочетанной патологии.
| СЕВОСТЬЯНОВА Е.В | |||
| Системные механизмы формирования коморбидности у пациентов с соматической патологией | |||
| Диссер., 2023, Новосибирск, стр.1-317 | |||
| US 20190371472 A, 05.12.2019 | |||
| US 8679009 B2, 25.03.2014 | |||
| ЧУКАЕВА И.И | |||
| и др | |||
| Сочетанная патология: дискуссионные вопросы терминологии, учета и влияния на выбор тактики ведения пациента | |||
| Терапевтический |
Авторы
Даты
2024-11-19—Публикация
2024-03-06—Подача