Изобретение относится к медицине, в частности к детской хирургии, и может быть использовано для профилактики рецидива спонтанного первичного пневмоторакса при буллезной болезни легких.
Известен способ плеврэктомии и декортикации легкого, предполагающий использование инструмента, который состоит из функциональной и несущей части (RU 84211, U1). Функциональная (рабочая) часть представлена ложкообразной конструкцией сферической формы с максимальным диаметром 10 мм, глубиной 4 мм с заостренным краем. Аналогична рабочей части классической ложечки Фолькмана. Материал - хирургическая сталь. Несущая часть состоит из короткого стержня формы усеченного конуса длиной 1,5 см, соединяющего рабочую часть с фиксирующей конструкцией. Последняя представлена устройством в виде наперстка с приспособлением для фиксации на пальце оператора. Модификации крепления - замок по типу кремальеров, пружинное или резиновое кольцо, стопорное кольцо на торце фиксатора. Имеются пазы для дополнительного удерживания соседними пальцами. Манипуляции с использованием инструмента для плеврэктомии и декортикации легкого осуществляются следующим образом. Несущая часть надевается на указательный или другой удобный в оперативной ситуации палец как наперсток. Крепление плотно фиксируется в соответствии с размером рабочего пальца. Функциональная часть устанавливается на поверхности патологического образования под острым углом, и сгибательными возвратными движениями пальца с надавливанием, степень которого зависит от свойств препарируемой ткани, осуществляется отделение, соскабливание измененной плевры.
Недостатком данного способа является выполнение миниторакотомии, отсутствие визуального контроля в месте манипуляций и длительность оперативного вмешательства.
Известен инструмент для отделения плевры от ребра, который содержит рабочую часть и элемент для удержания инструмента во время работы (RU 34859, U1). Рабочая часть инструмента выполнена в виде загнутой лопаточки, снабженной режущими кромками - торцовой и двумя боковыми. На стороне операции в плевральную полость устанавливают торакопорт в 4 межреберье по среднеподмышечной линии. В торакопорт вводят видеоторакоскоп и осматривают плевральную полость и легкое. Инструмент вводится через торакопорт в полость легкого, подводится к месту начала отделения плевры, включается электрохирургический блок, к которому с помощью устройства подключен инструмент с режущими кромками: торцовой и двумя боковыми, осуществляют отделение лоскута париетальной плевры в проекции ребер, без захвата межреберных промежутков. При отделении лоскутов плевры используют торцевую режущую кромку инструмента, которой рассекают плевру у вершины плевральной раны, затем с помощью двух боковых режущих кромок рассекают плевру по краям резецируемого лоскута, при этом с помощью торцовой режущей кромки отслаивают плевру от внутригрудной фасции и одновременно с помощью торцовой и двух боковых режущих кромок коагулирует разрез плевры на вершине плевральной раны, по ее краям и дну плевральной раны.
Недостатком данного способа является частичная плеврэктомия, что повышает риск рецидива пневмоторакса и высокий риск травматизации крупных сосудов за счет неконтролируемой монополярной коагуляции.
Известен способ плеврэктомии (RU 2472448, С1), которую выполняют от купола до уровня 10 межреберья с предварительным формированием четко лимитированного со всех сторон фрагмента - «плеврального лекала». Рассечение плевры выполняют электродом типа «крючок». Секцию начинают на уровне впадения в грудную полость венозного брахицефального ствола справа, подключичной вены слева. Рассечение проводят в дорсальной плоскости паравертебрально вниз до уровня 10 межреберья, отступая 1,5 см от плечевого сплетения и симпатического ствола; вверху секцию продолжают парастернально, отступая 1,5 см от внутренней грудной артерии; эти две линии секции соединяют в апикальной зоне в проекции 1 ребра, огибая названные сосуды, нервные сплетения. В нижней зоне паравертебрального рассечения плевры выполняют формирование угла с направлением по соответствующему межреберью. Образованные таким образом две плевральные «створки» (в проекции 1 ребра и в проекции нижней границы плевротомии) соединяют. Собственно, способ плеврэктомии заключается в наматывании плеврального листка на эндоскопический зажим и отслоении его, таким образом, от грудной стенки.
Данная методика обеспечивает формирование максимального симфиза в послеоперационном периоде между стенкой грудной клетки и легким. Однако способ требует много времени для выполнения вмешательства, так как предполагает вначале выполнить рассечение плевры с формированием «плеврального лекала», а также включает длительный процесс наматывания на инструмент плевральных листков.
В качестве прототипа нами выбран способ плеврэктомии (Клинические рекомендации по диагностике и лечению спонтанного пневмоторакса. Версия 2013-2017 гг. РФ). Сущность методики заключается в следующем - с помощью длинной иглы вводят субплеврально физиологический раствор в межреберные промежутки от верхушки легкого до уровня заднего синуса. Вдоль позвоночника на уровне реберно-позвоночных сочленений рассекают париетальную плевру на всем протяжении с помощью электрохирургического крючка. Затем рассекают плевру по самому нижнему межреберью на уровне заднего диафрагмального синуса. Угол плеврального лоскута захватывают зажимом, плевральный лоскут отслаивают от грудной стенки. Отслоенную таким образом плевру отсекают ножницами и удаляют через торакопорт. Гемостаз осуществляют при помощи шарикового электрода.
Предварительная гидравлическая препаровка плевры позволяет безопасно отделить плевру париетальную плевру. Однако, процесс гидропрепаровки плевры достаточно трудоемкий и длительный. Несмотря на безопасность методики, тем не менее описаны случае кровотечения в послеоперационном периоде.
Нами поставлена задача - разработать миниинвазивный метод хирургического лечения буллезной болезни, осложненной спонтанным пневмотораксом у детей, позволяющий вызвать стойкий плевродез, снижающий интраоперационный риск повреждения крупных сосудов и время проведения операции.
Технический результат, достигаемый при осуществлении изобретения, заключается в
- снижении времени операции за счет оптимального доступа и использования одного инструмента для выполнения плеврэктомии, которое в одно движение инструмента, позволяет отделить плевру на большом расстоянии;
- удобстве для оперирующего хирурга, за счет изогнутости, повторяющей грудную стенку;
- безопасности проведения манипуляции, за счет выполнения плеврэктомии на безопасном расстоянии от крупных сосудов и за счет наличия Т-образной рукоятки, позволяющей точно, поэтапно отделять париетальную плевру;
- предотвращении рецидива спонтанного пневмоторакса за счет равномерного сращения ткани легкого с грудной клеткой путем выполнения плеврэктомии оригинальным способом;
- улучшении качества жизни пациента и отсутствии дыхательных расстройств в послеоперационном периоде за счет оптимального уровня плеврэктомии, который позволяет нижним долям легких оставаться свободными для экскурсии легких и не вовлекаться в спаечный процесс.
Сущность изобретения заключается в следующем.
При хирургическом лечении буллезной болезни легких, осложненной спонтанным пневмотораксом, у детей, вмешательство выполняют с использованием эндоскопической техники. Вводят торакопорт в восьмом межреберье по средней подмышечной линии на стороне поражения. Через него с помощью торакоскопа осуществляют визуальный осмотр плевральной полости, выявляют буллезно-измененные сегмент или сегменты ткани легкого и определяют уровень нижней границы плеврэктомии в зависимости от локализации буллезного поражения легкого. При этом при буллезном поражении в верхушечном и/или заднем сегментах легкого нижнюю границу плеврэктомии определяют на уровне 6 межреберья, а при буллезном поражении в переднем и/или латеральном, и/или медиальном сегментах легкого нижнюю границу плеврэктомии определяют на уровне 8 межреберья. Далее в 6 межреберье по задней подмышечной линии на стороне поражения выполняют разрез кожи длиной 1 см, разделяют подкожно-жировую клетчатку и мышцы. После чего через сформированный доступ под контролем торакоскопа вводят в плевральную полость туннелизатор-проводник, имеющий Т-образную рукоятку и тело, изогнутое под углом 30° относительно продольной оси рукоятки, таким образом, чтобы вогнутая часть тела была обращена к легкому. Конец туннелизатора-проводника проводят под париетальную плевру в проекции кожного разреза, поддевают им свободный край париетальной плевры и поэтапно отслаивают ее. При этом субплеврально перемещают туннелизатор-проводник в направлении от грудной клетки к легкому и одновременно продвигая его в направлении границы плеврэктомии: книзу до определенного ранее уровня нижней границы плеврэктомии, кзади до уровня симпатического ствола, вверх в направлении купола плевры до уровня подключичных сосудов, кпереди до уровня внутренней грудной артерии. Затем удаляют отсепарованную плевру и выполняют атипичную резекцию легкого в пределах здоровых тканей легкого.
Способ осуществляется следующим образом.
Под эндотрахеальным наркозом в положении больного на здоровом боку подкладывают валик под грудную клетку. В 8 межреберье по средней подмышечной линии скальпелем выполняют разрез кожи длиной 1-2 см, инструментом по типу Москит разделяют подкожно-жировую клетчатку и мышцы. Тупоконечный торакопорт диаметром 10 мм вводят в плевральную полость. Далее через торакопорт вводят торакоскоп диаметром 10 мм с углом обзора 30 градусов.
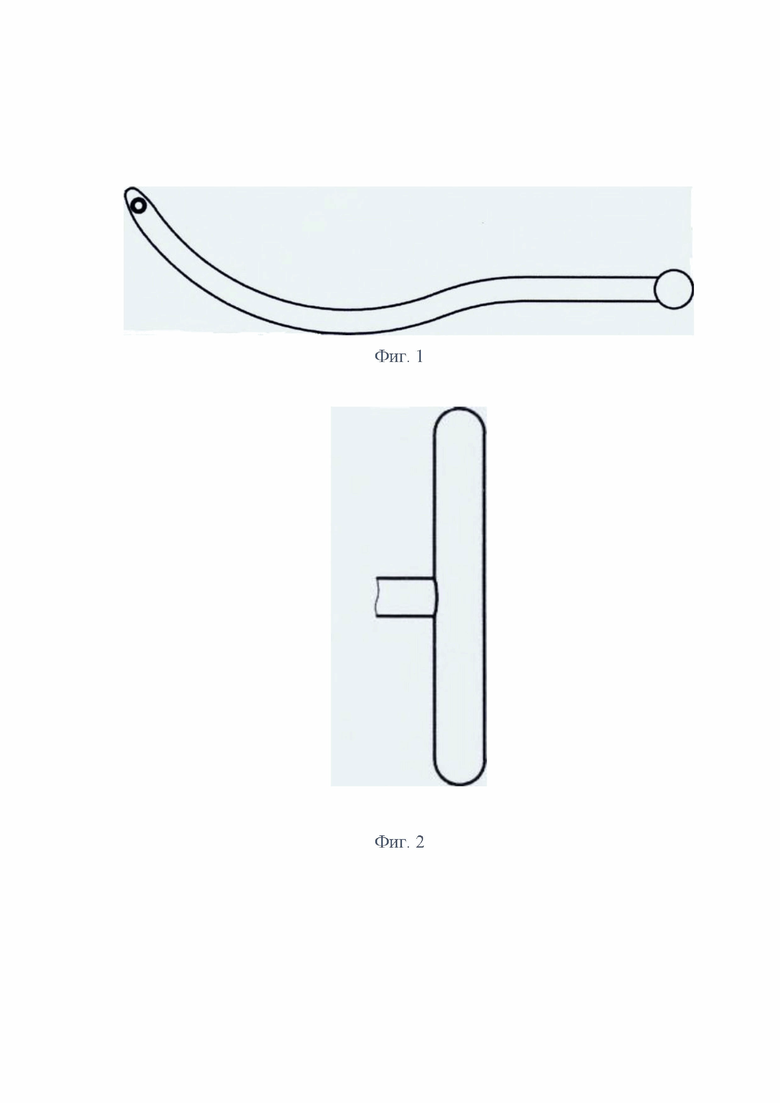
Для выполнения плеврэктомии используют туннелизатор-проводник, имеющий Т-образную рукоятку и тело, изогнутое под углом 30° относительно продольной оси рукоятки.
В качестве туннелизатора-проводника может быть использован, например, инструмент-направитель, предложенный для проведения пластины при коррекции воронкообразной грудной клетки. Инструмент изготовлен из нержавеющей стали, с твердостью рабочей поверхности по шкале Роквела (HRC) в пределах 50÷56 единиц. Проводник имеет тело длиной 560 мм, изогнутое под углом 30° и Т-образную рукоятку.
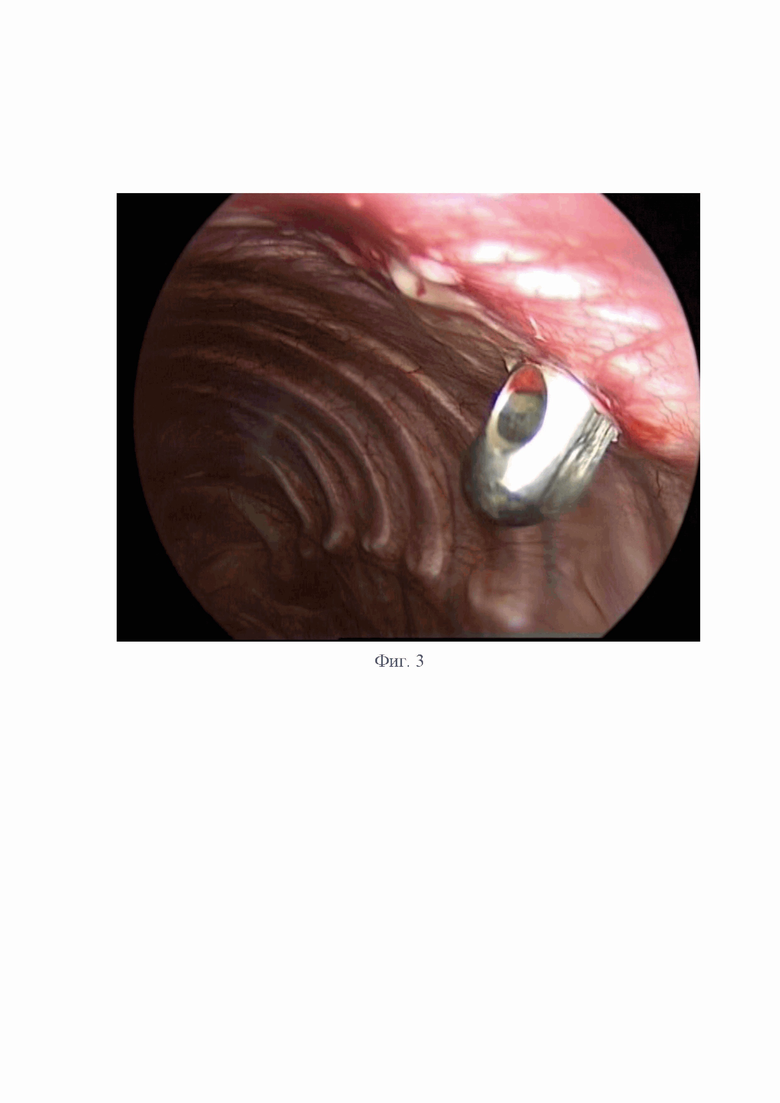
На фиг.1 представлен туннелизатор-проводник, изготовленный из нержавеющей стали, длиной 560 мм и имеющей тело, изогнутое под углом 30° относительно продольной оси рукоятки.
На фиг.2 представлена Т-образная рукоятка туннелизатора-проводника.
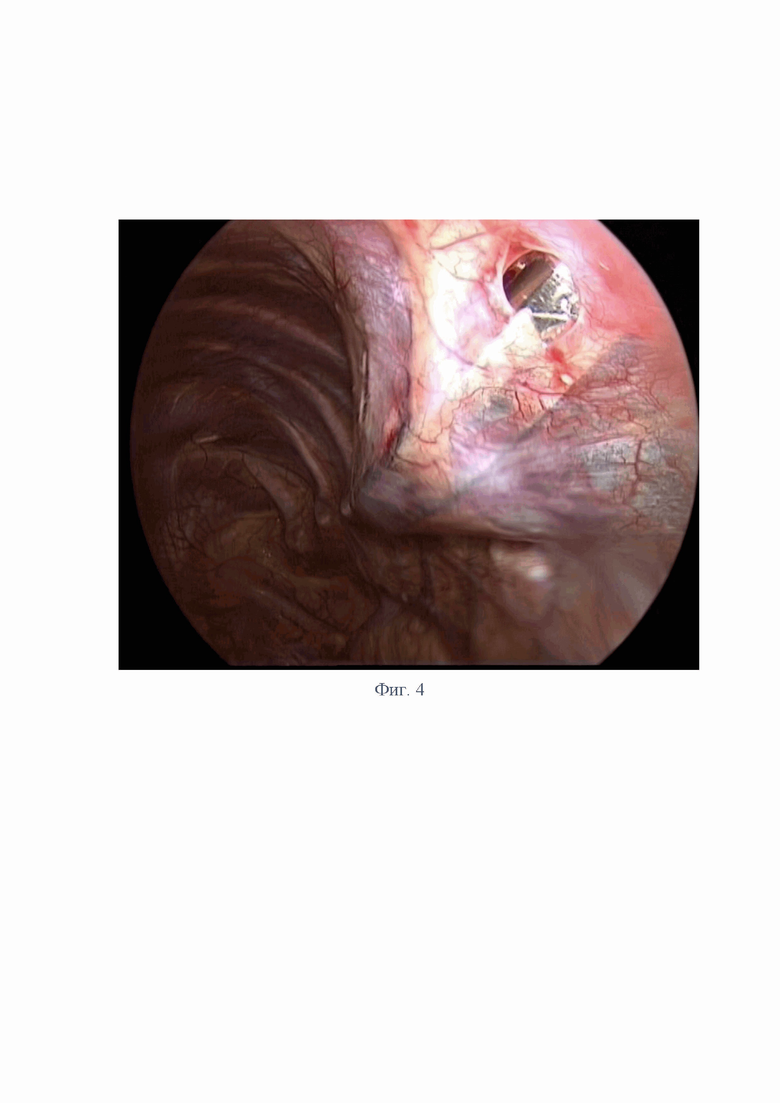
После визуального осмотра плевральной полости в 6 межреберье по задней подмышечной линии скальпелем выполняют разрез кожи длиной 1 см, разделяют подкожно-жировую клетчатку и мышцы. Под визуальным контролем оптики конец туннелизатора-проводника проводят через сформированный доступ в плевральную полость. На фиг.3 представлен момент ввода инструмента в плевральную полость.
Форма инструмента повторяет изгиб грудной клетки, что позволяет быстро и удобно выполнить плеврэктомию. Кончик инструмента вводят под плевру и дальнейшие манипуляции проводят субплеврально. На фиг.4 представлен этап отделения плевры.
Движением инструмента, кончиком поддевая свободный край плевры, от грудной клетки к легкому, отсепаровывают плевру до нижнего уровня плеврэктомии. От границы освобожденной плевры кончик инструмента заводят под плевру, движением инструмента от стенки грудной клетки в направлении к легкому, поэтапно оттягивают плевру в направлении кзади до уровня симпатического ствола; в направлении купола плевры до уровня подключичных сосудов. В сторону переднего края плевры по межреберным промежуткам, поддевая плевру кончиком инструмента, оттягивают плевру от грудной клетки в направлении к легкому, до уровня внутренней грудной артерии.
Уровень нижней границы плеврэктомии подбирают в зависимости от буллезно-измененного сегмента легкого. При буллезном поражении сегмента легкого, верхушечном и/или заднем сегментах легкого (S1, S2) - плеврэктомия до уровня 6 межреберья (нижняя граница плеврэктомии на уровне 6 межреберья); в переднем и/или латеральном, и/или медиальном сегментах легкого (S3-S5) - плеврэктомия до уровня 8 межреберья (нижняя граница плеврэктомии на уровне 8 межреберья).
Инструмент для плеврэктомии извлекают из плевральной полости и в месте разреза устанавливают торакопорт. В 5 межреберье по передней подмышечной линии выполняют разрез кожи до 6 мм, разделяют подкожно-жировую клетчатку и мышцы. Под контролем оптики в плевральную полость вводят 5 мм торакопорт для эндоскопического зажима. Эндоскопическим инструментом удаляют отсепарованную плевру.
Далее выполняют атипичную резекцию легкого в пределах здоровых тканей. В плевральную полость вводят эндоскопический линейный сшивающий аппарат через разрез в 6 межреберье по задней подмышечной линии, при помощи которого прошивают патологическую верхушку легкого. Резецированный участок легкого удаляют через торакопорт.
В плевральной полости оставляют дренаж через разрез в 6 межреберье по задней подмышечной линии.
В результате выполнения предлагаемого способа создается надежный плевродез, а использование туннелизатора-проводника позволяет сделать это быстро, эффективно и безопасно.
Клинический пример 1
Больной 16 лет, поступил с диагнозом: «спонтанный пневмоторакс справа». При осмотре отмечалось отсутствие дыхания справа, выполнено дренирование плевральной полости. После стабилизации состояния ребенку проведена мультиспиральная компьютерная томография (МСКТ) грудной клетки, на которой визуализированы буллы на верхушке правого легкого на верхушечных сегментах легких. Выполнена видеоторакоскопия, что подтвердило наличие буллезного поражения ткани легкого в верхушечном сегменте (S1). Выполнена атипичная резекция легкого в пределах здоровых тканей и плеврэктомия до уровня 6 межреберья. В послеоперационном периоде сброса воздуха по плевральному дренажу у ребенка не отмечалось. На контрольной рентгенограмме на 3 сутки правое легкое полностью расправлено. Дыхательных расстройств не отмечено. Больной выписан на 7 сутки после операции в удовлетворительном состоянии. Наблюдение в катамнезе в течение 5 лет. Дыхательных расстройств не отмечалось. Ребенок занимается активно спортом, жалоб не отмечено. Рецидива пневмоторакса не отмечено.
Клинический пример 2
Больной 17 лет, поступил в клинику после неоднократных эпизодов спонтанного пневмоторакса слева. Ребенок обследован, по данным МСКТ грудной клетки у ребенка выявлены буллы на верхушке левого легкого. Проведена видеоторакоскопия, на которой выявлено буллезное поражение легких в латеральном и медиальном сегментах легкого (S4, S5), ребенок оперирован в соответствии с предлагаемым способом с нижней границей плеврэктомии - 8 межреберье. В течение 2 суток отмечалось сукровичное отделяемое по дренажу до 50 мл. На контрольной рентгенограмме на 5 сутки левое легкое полностью расправлено, скопления жидкости в синусах не отмечено. Больной выписан на 8 сутки после операции в удовлетворительном состоянии. Наблюдение в катамнезе в течение 3 лет. В течение двух недель после выписки у ребенка отмечались незначительные боли в грудной клетке, которые самостоятельно купировались. Рецидива пневмоторакса не отмечено.
Таким образом, предлагаемый способ хирургического лечения буллезной болезни легкого у детей позволяет снизить продолжительность хирургического вмешательства, исключает повторные случаи спонтанного пневмоторакса после операции, повышает качество жизни пациентов и сохраняет возможность активного дыхания.
Для проведения этой операции не требуется высокотехнологическое медицинское оборудование, что делает ее доступной для применения в условиях общехирургических стационаров.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ТОТАЛЬНОЙ ПЛЕВРЭКТОМИИ В ПРОТИВОРЕЦИДИВНОМ ПОСОБИИ ПРИ ПЕРВИЧНОМ СПОНТАННОМ ПНЕВМОТОРАКСЕ | 2011 |
|
RU2472448C1 |
| СПОСОБ ХИМИЧЕСКОГО ПЛЕВРОДЕЗА | 2016 |
|
RU2616271C1 |
| Способ лечения спонтанного пневмоторакса | 2017 |
|
RU2654419C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СПОНТАННОГО ПНЕВМОТОРАКСА | 2007 |
|
RU2340291C1 |
| СПОСОБ ПРОФИЛАКТИКИ И ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННОГО БОЛЕВОГО СИНДРОМА ПРИ ТОРАКОСКОПИЧЕСКИХ ОПЕРАЦИЯХ | 2010 |
|
RU2469712C2 |
| ТРАНСОРАЛЬНЫЙ ТОРАКОСКОПИЧЕСКИЙ ДОСТУП У КОШЕК И СОБАК (способ) | 2021 |
|
RU2768964C1 |
| СПОСОБ ВЫПОЛНЕНИЯ ОБЪЕМНЫХ ВИДЕОАССИСТИРОВАННЫХ РЕЗЕКЦИЙ ЛЕГКОГО | 1999 |
|
RU2144794C1 |
| СПОСОБ И УСТРОЙСТВО ДЛЯ ВЫПОЛНЕНИЯ ПЛЕВРОДЕЗА | 2007 |
|
RU2347538C1 |
| СПОСОБ ПЛЕВРОДЕЗА | 2013 |
|
RU2535408C1 |
| СПОСОБ ОПЕРАЦИИ ЭКСТРАПЛЕВРАЛЬНОГО ПНЕВМОЛИЗА ПРИ ТУБЕРКУЛЕЗЕ ЛЕГКИХ | 2006 |
|
RU2290878C1 |
Изобретение относится к медицине, в частности к детской хирургии. Вводят торакопорт в 8 межреберье по средней подмышечной линии на стороне поражения. С помощью торакоскопа выявляют буллезно-измененные сегмент или сегменты ткани легкого и определяют уровень нижней границы плеврэктомии. При поражении в верхушечном и/или заднем сегментах легкого нижнюю границу плеврэктомии определяют на уровне 6 межреберья, а при поражении в переднем, и/или латеральном, и/или медиальном сегментах легкого нижнюю границу плеврэктомии определяют на уровне 8 межреберья. Далее в 6 межреберье по задней подмышечной линии на стороне поражения выполняют разрез кожи, разделяют подкожно-жировую клетчатку и мышцы. Через сформированный доступ вводят в плевральную полость туннелизатор-проводник, имеющий Т-образную рукоятку и тело, изогнутое под углом 30° относительно продольной оси рукоятки, таким образом, чтобы вогнутая часть тела была обращена к легкому. Конец туннелизатора-проводника проводят под париетальную плевру в проекции кожного разреза, поддевают им свободный край париетальной плевры и поэтапно отслаивают ее. При этом субплеврально перемещают туннелизатор-проводник в направлении от грудной клетки к легкому и одновременно продвигая его в направлении границы плеврэктомии. Удаляют отсепарованную плевру и выполняют атипичную резекцию легкого в пределах здоровых тканей. Способ позволяет снизить время операции при хирургическом лечении спонтанного первичного пневмоторакса при буллезной болезни легких у детей, повысить безопасность проведения манипуляции, предотвратить развитие рецидива спонтанного пневмоторакса и дыхательных расстройств в послеоперационном периоде. 4 ил., 2 пр.
Способ хирургического лечения буллезной болезни легких, осложненной спонтанным пневмотораксом, у детей, включающий выполнение плеврэктомии, отличающийся тем, что вмешательство выполняют с использованием эндоскопической техники, вводят торакопорт в 8 межреберье по средней подмышечной линии на стороне поражения, через который с помощью торакоскопа осуществляют визуальный осмотр плевральной полости, выявляют буллезно-измененные сегмент или сегменты ткани легкого и определяют уровень нижней границы плеврэктомии в зависимости от локализации буллезного поражения легкого, причем при буллезном поражении в верхушечном и/или заднем сегментах легкого нижнюю границу плеврэктомии определяют на уровне 6 межреберья, а при буллезном поражении в переднем, и/или латеральном, и/или медиальном сегментах легкого нижнюю границу плеврэктомии определяют на уровне 8 межреберья; далее в 6 межреберье по задней подмышечной линии на стороне поражения выполняют разрез кожи длиной 1см, разделяют подкожно-жировую клетчатку и мышцы; после чего через сформированный доступ под контролем торакоскопа вводят в плевральную полость туннелизатор-проводник, имеющий Т-образную рукоятку и тело, изогнутое под углом 30° относительно продольной оси рукоятки, таким образом, чтобы вогнутая часть тела была обращена к легкому; конец туннелизатора-проводника проводят под париетальную плевру в проекции кожного разреза, поддевают им свободный край париетальной плевры и поэтапно отслаивают ее, субплеврально перемещая туннелизатор-проводник в направлении от грудной клетки к легкому и одновременно продвигая его в направлении границы плеврэктомии: книзу до определенного ранее уровня нижней границы плеврэктомии, кзади до уровня симпатического ствола, вверх в направлении купола плевры до уровня подключичных сосудов, кпереди до уровня внутренней грудной артерии; затем удаляют отсепарованную плевру и выполняют атипичную резекцию легкого в пределах здоровых тканей.
| Хмара А.В | |||
| и др | |||
| Новое в тактике хирургического лечения пациентов с буллезной эмфиземой легких | |||
| Вестник Национального медико-хирургического Центра им | |||
| Н.И | |||
| Электромагнитный прерыватель | 1924 |
|
SU2023A1 |
| Способ использования делительного аппарата ровничных (чесальных) машин, предназначенных для мериносовой шерсти, с целью переработки на них грубых шерстей | 1921 |
|
SU18A1 |
| СПОСОБ ТОТАЛЬНОЙ ПЛЕВРЭКТОМИИ В ПРОТИВОРЕЦИДИВНОМ ПОСОБИИ ПРИ ПЕРВИЧНОМ СПОНТАННОМ ПНЕВМОТОРАКСЕ | 2011 |
|
RU2472448C1 |
| Способ разрезки алмазов | 1959 |
|
SU123866A1 |
| Furi S | |||
| et al | |||
| Primary spontaneous pneumothorax in children and adolescents: a systematic review | |||
Авторы
Даты
2025-02-21—Публикация
2024-08-30—Подача