Изобретение относится к медицинской технике, а именно к имплантантам, применяемым для замены в организме естественных или моделирования экстраанатомических трубчатых или других полых частей органов, а также к способам их изготовления. Изобретение может быть использовано в качестве протеза во внутрисосудистой хирургии, хирургии протоков экстрасекреторных органов, хирургической онкологии, гастроэнтерологии, урологии, гинекологии, нейрохирургии и пульмонологии, а также для экстраанатомического использования.
Известны протезы кровеносных сосудов из пористого политетрафторэтилена. Недостатком известных конструкций является их невысокая радиальная прочность и неудовлетворительная вживляемость. Повышение прочности достигается либо использованием дополнительного усиливающего элемента в виде пленки, которая затрудняет прорастание протеза извне, либо увеличением толщины тела протеза. При использовании толстостенных протезов кровеносных сосудов наблюдается проявление следующих нежелательных явлений: клеточные элементы и соединительнотканные волокна не могут глубоко проникнуть в структуру вследствие фильтрообразного эффекта лабиринтных пор. В результате снижается "вживляемость" протеза, затрудняется или прекращается биообмен с организмом клеток и элементов соединительной ткани, глубоко проникших в структуру, приводя к их катаболизму и разрушению, что напоминает процесс отторжения.
Известен полый протез кровеносного сосуда из политетрафторэтилена, изготовленный способом экструзии, в виде цилиндрической трубки, толщина стенки которой не может быть менее 0,3-0,4 мм. Такое ограничение по толщине накладывается технологией изготовления протезов. ( Европейский патент N 0293090 A2, A 61 L 27/00, 1988 г.).
Известен, являющийся наиболее близким к изобретению, способ изготовления полого протеза из политетрафторэтилена, по которому производят смешение исходного материала в виде порошка со связующим с получением пасты, прессование пасты, экструзию с получением профильной заготовки/экструдата/, удаление связующего, растяжение заготовки для получения необходимой пористости материала, образующего тело протеза ( Европейский патент N 0293090 A2, A 61 L 27/00, 1988 г.).
Однако этот способ не может быть использован для изготовления тонкостенных трубчатых протезов или полых протезов сложной конфигурации.
Задачей изобретения является создание конструкции полого протеза или составной части протеза внутреннего органа живого организма с заданной биоактивностью, замещающего структуру с соответствующей функцией или функцию и обеспечивающего высокую проницаемость для тканей организма в процессе их генеза, "обитаемость" матрицы протеза для живых элементов организма.
Поставленная задача достигается тем, что тело протеза, состоящее как минимум из одного слоя, выполнено из материала, структура которого характеризуется двумя связанными взаимопроникающими матрицами, а именно матрицей полимера в виде узлов, соединенных фибриллами, и матрицей пространства пустот, элементы которого соединены в трехмерную сеть, причем количество узлов, фибрилл и элементов пространства пустот в единице объема непостоянно, преимущественно в виде ленты, намотанной на формообразующий тело протеза сердечник, форма, размер и конфигурация которого соответствуют замещаемому органу или его части, тем, что лента выполнена из материала: политетрафторэтилена (ПТФЭ), или сополимеров тетрафторэтилена (ТФЭ) с гексафторпропиленом, или тетрафторэтилена с перфторвинилпропиловым эфиром, с содержанием сомономера не более 2%, тем, что толщина ленты не меньше 0,005 мм, тем, что угол намотки ленты больше 0 и меньше или равен 90 градусов, тем, что ширина перекрытия витков намотки составляет от 0,2 до 5 мм, либо шаг намотки равен или меньше ширины ленты, что формообразующий тело протеза сердечник выполнен, преимущественно, в виде тела вращения или в виде ствола с разветвлениями или ответвлениями, например бифуркация, тем, что в зависимости от назначения протеза лента выполнена из материала, имеющего объемную долю пространства пустот от 25 до 94%, удельную поверхность пространства пустот от 0,1 до 9,0 мкм2/мкм3 среднее расстояние между пустотами в объеме от 1,5 до 50 мкм, среднюю хорду объемную от 0,4 до 30 мкм или из материала, имеющего объемную долю пространства пустот от 1 до 35%, удельную поверхность пространства пустот от 0,5 до 20 мкм2/мкм3, среднее расстояние между пустотами в объеме от 0,5 до 15 мкм, среднюю хорду объемную от 0,1 до 10 мкм.
В случае, если тело протеза состоит из нескольких слоев, поставленная задача достигается тем, что шаг намотки ленты равен или больше ширины ленты, тем что угол намотки ленты больше 0 и меньше или равен 90 градусов, тем что либо весь протез или как минимум один слой выполнен из материала имеющего объемную долю пространства пустот от 25 до 94%, удельную поверхность пространства пустот от 0,1 до 9,0 мкм2/мкм3, среднее расстояние между пустотами в объеме от 1,5 до 50 мкм, среднюю хорду объемную от 0,4 до 30 мкм или из материала, имеющего объемную долю пространства пустот от 1 до 35%, удельную поверхность пространства пустот от 0,5 до 20 мкм2/мкм3, среднее расстояние между пустотами в объеме от 0,5 до 15 мкм, среднюю хорду объемную от 0,1 до 10 мкм, тем, что тело протеза может быть снабжено винтообразно нанесенным жгутом, который выполнен из материалов: политетрафторэтилена, или сополимера тетрафторэтилена и гексафторпропилена, или сополимера тетрафторэтилена и перфторвинилпропилового эфира, или металла, или углеродного волокна.
Задачей изобретения в части способа является расширение его технологических возможностей и повышение производительности.
Достигается поставленная задача тем, что в способе изготовления протезов из политетрафторэтилена, по которому производят смешение исходного материала в виде порошка со связующим с получением пасты, прессование пасты, экструзию с получением профильной заготовки/экструдата/, удаление связующего, растяжение /вытяжку/ заготовки для получения необходимой пористости материала, образующего тело протеза, согласно изобретения профильная заготовка переформовывается в слой материала, одноосное или двухосное растяжение слоя материала производится до формирования тела протеза для получения структуры, характеризующейся двумя связанными взаимопроникающими матрицами, а именно, матрицей полимера в виде узлов, соединенных фибриллами, и матрицей пространства пустот, элементы которого соединены в трехмерную сеть, причем количество узлов, фибрилл и элементов пространства пустот в единице объема непостоянно, а формирование тела протеза, состоящего как минимум из одного слоя, производится путем разрезания предварительно растянутого слоя материала, преимущественно в виде пленки, на ленты, намотки ленты на формообразующий тело протеза сердечник и последующей термообработки, тем, что заготовка переформовывается до получения слоя материала толщиной от 0,03 до 0,2 мм, тем, что одноосное растяжение слоя материала в продольном направлении от 20 до 1400% первоначального размера производится со скоростью от 5% в сек. до 40000% в сек. при температуре от 50oC до 225oC с последующей термофиксацией при температуре 330-350oC в течение 2-5 минут, тем, что одноосное растяжение слоя материала в поперечном направлении от 20 до 1400% первоначального размера производится со скоростью от 5% в сек. до 40000% в сек. при температуре от 50oC до 225oC с последующей термофиксацией при температуре 330-350oC в течение 2-5 минут, тем, что материал протеза характеризуется либо: объемной долей пространства пустот от 25 до 94%, удельной поверхностью пространства пустот от 0,1 до 9,0 мкм2/мкм3, средним расстоянием между пустотами в объеме от 1,5 до 50 мкм, средней хордой объемной от 0,4 до 30 мкм; либо: объемной долей пространства пустот от 1 до 35%, удельной поверхностью пространства пустот от 0,5 до 20 мкм2/мкм3, средним расстоянием между пустотами в объеме от 0,5 до 15 мкм, средней хордой объемной от 0,1 до 10 мкм; тем, что протез подвергается дополнительной вытяжке от 50 до 500%, тем, что термообработка производится при температуре выше температуры плавления полимера для обеспечения сварки ленты в местах перекрытий, тем, что термообработка производится в течение 2-30 минут. В случае, если тело протеза состоит из нескольких слоев, поставленная задача достигается тем, что на слой, образованный лентой из полимера наматывется спираль из металла или волокна, преимущественно из сополимера тетрафторэтилена (ТФЭ) с гексафторпропиленом, или сополимера тетрафторэтилена с перфторвинилэфиром, с содержанием сомономера не более 15%, либо наносится раствор эластомера с последующей термообработкой при температуре от 20-160oC, тем, что поверх последнего слоя, образованного полимерной лентой, наматывается спираль из волокна, преимущественно из сополимера тетрафторэтилена (ТФЭ) с гексафторпропиленом, или сополимера тетрафторэтилена с перфторвинилэфиром, с содержанием сомономера не более 15%.
Сущность изобретения иллюстрируется следующими чертежами:
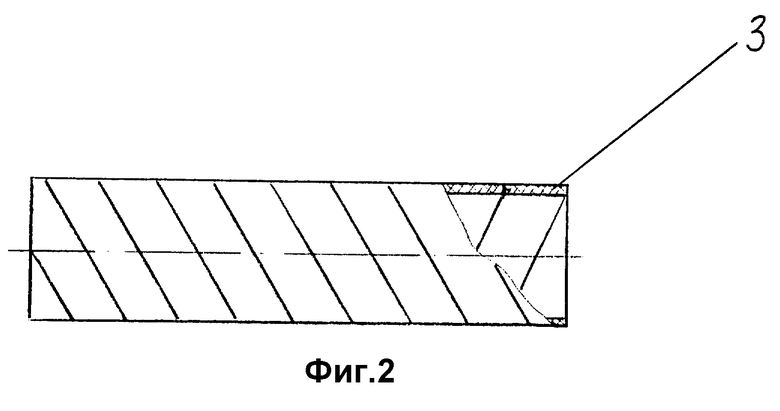
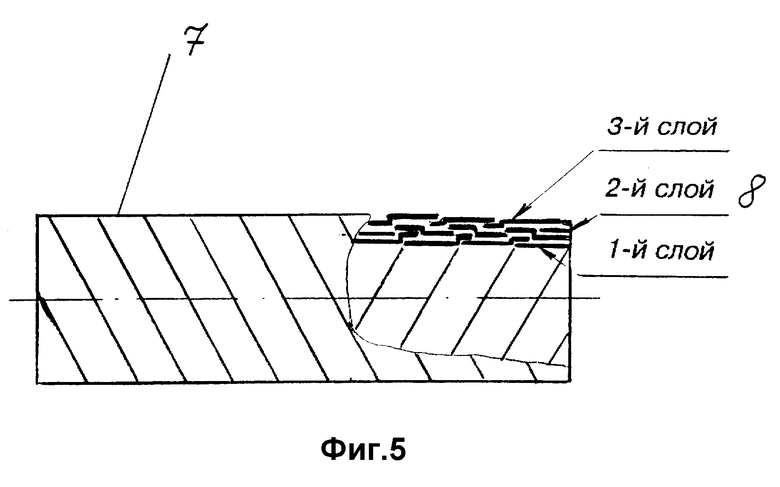
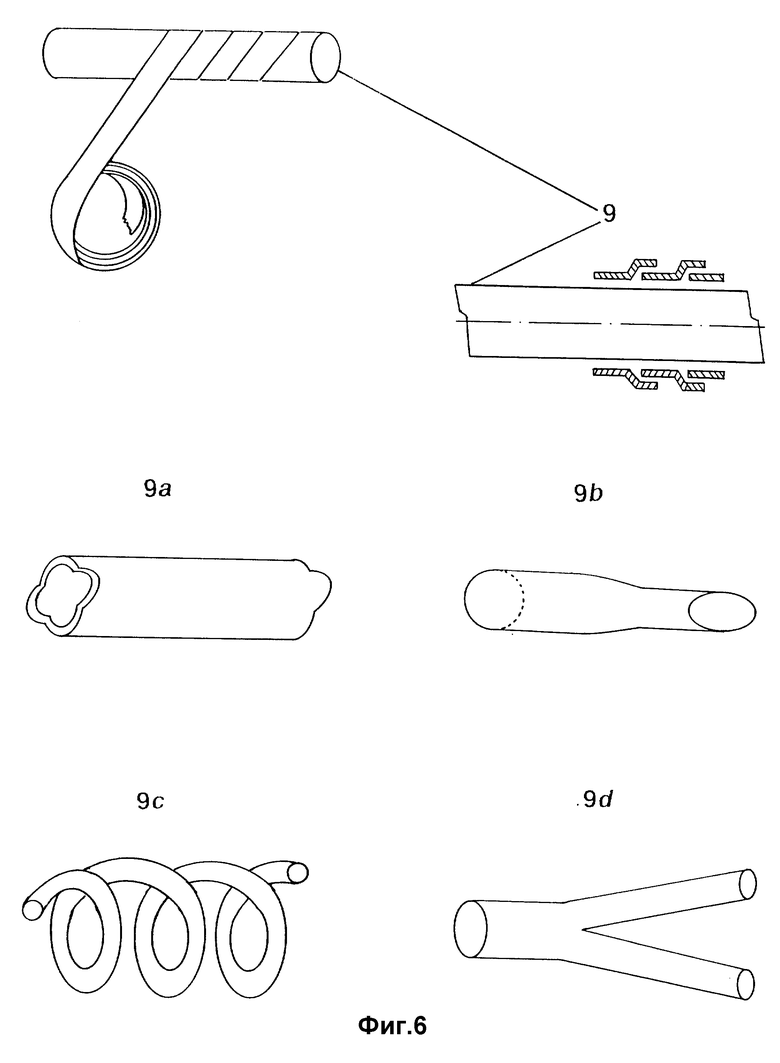
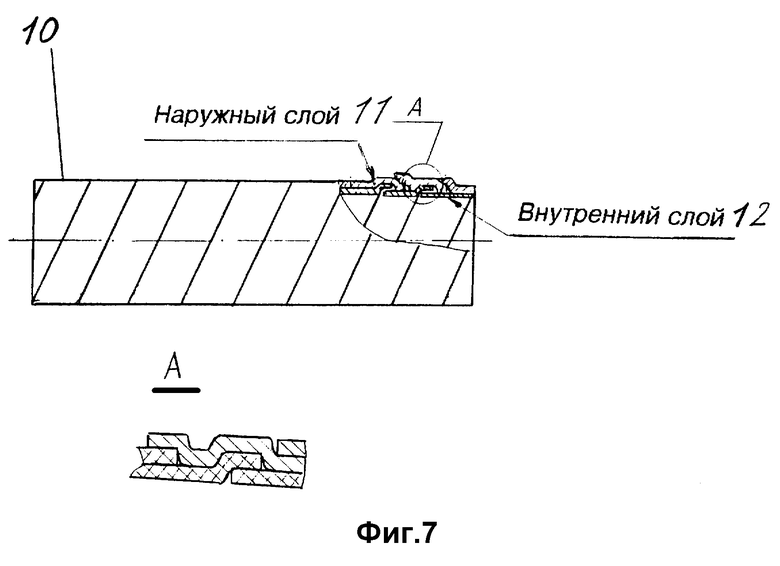
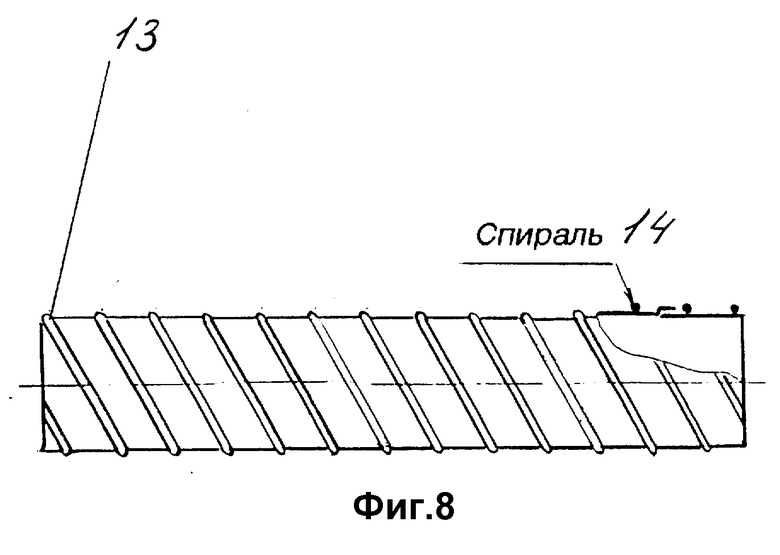
На фиг. 1 изображен однослойный полый цилиндрический протез, тело которого выполнено из ленты, намотанной на формообразующий сердечник с различными углами намотки; на фиг. 2 - многослойный протез из ленты с шагом угла намотки равным ширине ленты; на фиг. 3 - многослойный протез из ленты, навитой с перекрытием витков намотки; на фиг. 4 - многослойный цилиндрический протез с крестообразной намоткой витков ленты; на фиг. 5 - многослойный протез, во втором слое которого шаг намотки больше ширины ленты; на фиг. 6 - схема намотки ленты на формообразующий тело протеза сердечник; на фиг. 7 - двухслойный протез с высокой пористостью внутреннего слоя и низкой пористостью наружного; на фиг. 8 - упрочненный наружной спиралью протез; на фиг. 9 - протез, снабженный внутренней металлической спиралью; на фиг. 10 - графическое изображение стереологических параметров тела протеза с высокой пористостью; на фиг. 11 - снимок поперечного сечения тела протеза с высокой пористостью, сделанный на электронном микроскопе.
Тело 1 однослойного тонкостенного имплантируемого полого протеза 2 выполнено из пленки толщиной не менее 0,005 мм, разрезанной на ленты и намотанной на формообразующий тело протеза сердечник, пленка изготовлена из ориентированного материала: политетрафторэтилена (ПТФЭ), или сополимеров тетрафторэтилена (ТФЭ) с гексафторпропиленом или тетрафторэтилена с перфторвинилпропиловым эфиром, с содержанием сомономера не более 2%, структура которого характеризуется двумя связанными взаимопроникающими матрицами, а именно, матрицей полимера в виде узлов, соединенных фибриллами, и матрицей пространства пустот, элементы которого соединены в трехмерную сеть, причем количество узлов, фибрилл и элементов пространства пустот в единице объема непостоянно. В зависимости от вида устраняемой патологии угол намотки ленты α, образующей тело протеза 2 или многослойного протеза 3, больше 0 и меньше или равен 90 градусов, а шаг намотки равен ширине ленты.
Толщина стенки протеза 0,005 мм соизмерима с клеточными размерами и диаметром пор, что облегчает проникновение и обмен клеток как со стороны внутренней, так и со стороны наружной поверхностей протеза, исключая биодеградацию в стенке конструкции. Высокая биопроницаемость тонкостенного протеза обеспечивается отсутствием глубоких слоев залегания клеточных элементов, которые подвержены биодеградации и гибели. Небольшая глубина залегания клеток и соединительнотканных элементов в стенке конструкции позволяет им активно участвовать в процессах биообмена, обеспечивая тем самым нормальную жизнедеятельность. В случае протеза кровеносного сосуда (ПКС) это облегчает организацию и функционирование неоинтимы, обеспечивая возможность активной трофики не только со стороны кровеносного русла, но и со стороны неоазвенции. Более короткие поры, соединяющие наружную и внутреннюю поверхности, облегчают врастание кровеносных сосудов из неоазвенции, обеспечивая гнездное нарастание неоинтимы по всей протяженности протеза.
В имплантированном протезе происходит заполнение матрицы пространства пустот элементами тканей организма с использованием матрицы полимера в качестве каркаса - "вживление протеза". Матрица пространства пустот заполняется клеточными элементами, элементами соединительной ткани. Врастание тканей в матрицу полимера обеспечивает создание живой структуры, оформленной в трубчатый орган матрицей полимера с воспроизведением функции и свойств естественного органа.
При моделировании паренхиматозного (специализированного) органа, преимущественно внутрисекреторных органов, происходит заполнение матрицы пространства пустот паренхиматозными единицами с использованием матрицы полимера как опорной (клетки поджелудочной железы, семенника и др.).
Возможно заполнение матрицы пространства пустот различными биоактивными соединениями для получения протезов с заданными биологическими свойствами и характеристиками (антимикробными - используя анисептические вещества; ускоряющими или замедляющими регенерацию и т.д.).
Ширина перекрытия 4 витков намотки ленты, образующей тело однослойного или первый слой 5 многослойного протезов, составляет от 0,2 до 5 мм, что определяется требованиями к продольной прочности протеза.
Многослойный протез 6 обладает высокой изомерностью и прочностью за счет эффективного распределения его отдельных элементов в виде крестообразно расположенных слоев ленты и может использоваться в точках с высокими нагрузками: дуга аорты, рабочая часть протеза насосного органа и т.д.
Многослойный протез 7, в котором второй слой 8 выполнен с шагом намотки ленты превышающим ее ширину, может использоваться в качестве антимикробных протезов с длительным сроком действия при заполнении полостей бактерицидными веществами.
Формообразующий тело протеза сердечник 9 воспроизводит форму, размер и конфигурацию замещаемого органа или его части, например, 9a - тело линейного протеза с постоянной по длине площадью поперечного сечения; 9b - тело линейного протеза с изменяющейся по длине площадью поперечного сечения; 9c - тело линейного протеза со сложной пространственной конфигурацией; 9d - бифуркация.
Структура материала для изготовления заявляемого протеза описывается следующими стереологическими(объемными) параметрами (См. Пантелеев В.Г., Рамм К. С. "Перспективы применения стереологии при исследовании взаимосвязи структура - свойства в керамике" ж-л "Неорганические материалы", том 22. N 12, 1986 г. стр. 1941-1951; Автангилов Г.Г. и др. "Системная стереометрия в изучении патологического процесса", М, Медицина, 1981 г.; К.С.Чернявский "Стереология в металловедении", М, Металлургия, 1977 г.):
Объемная доля матрицы /мкм3/мкм3/ - объем матрицы, отнесенный к объему всего материала. При умножении на 100 получим объемную долю матрицы в %.
Удельная поверхность матрицы /мкм2/мкм3/ - отношение поверхности матрицы к ее объему.
Среднее расстояние между элементами матрицы в объеме /мкм/ -среднее расстояние от поверхности до поверхности элементов матрицы. Уменьшение среднего расстояния указывает на уплотнение матрицы либо за счет увеличения количества ее элементов, либо за счет увеличения размера элементов.
Средняя хорда (поперечник) объемная матрицы /мкм/ - размер объемной матрицы. Увеличение хорды указывает на увеличение размеров отдельных элементов матрицы.
Многослойный протез 10, наружный слой 1 которого выполнен из материала, имеющего объемную долю пространства пустот от 1 до 35%, удельную поверхность пространства пустот от 0,5 до 20 мкм2/мкм3, среднее расстояние между пустотами в объеме от 0,5 до 15 мкм, среднюю хорду объемную от 0,1 до 10 мкм, а внутренний слой 12 - из материала, имеющего объемную долю пространства пустот от 25 до 94%, удельную поверхность пространства пустот от 0,1 до 9,0 мкм2/мкм3 среднее расстояние между пустотами в объеме от 1,5 до 50 мкм, среднюю хорду объемную от 0,4 до 30 мкм, может быть использован в качестве постоянного или временного протеза кровеносных сосудов в условиях с опасностью развития инфекции в зоне вмешательства. Данная конструкция предохранит от проникновения бактерий в просвет с последующим тромбозом, обеспечив при этом надежную фиксацию неоинтимы.
Многослойный протез 13, снабженный винтообразно нанесенным на наружный слой жгутом 14 из политетрафторэтилена или сополимера тетрафторзтилена и гексафторпропилена, применяется при протезировании с условием сохранения просвета в местах анатомических изгибов или компрессии тканями.
Многослойный протез 15, снабженный винтообразно нанесенным между наружным и внутренним слоями жгутом 16 из металла, применяется в эндоваскулярных вмешательствах.
Предлагаемые полые протезы апробированы в Санкт-Петербургском медицинском университете.
Изготовление имплантируемых протезов осуществляется следующим способом.
Готовят пасту, для чего ПТФЭ смешивают с жидкой углеводородной смазкой, например вазелиновым маслом, в герметично закрытой таре, преимущественно на валковой машине. Затем путем прессования при давлении 3,5-4 мПа из пасты приготавливают таблетку. Полученную таблетку помещают в цилиндр плунжерного экструдера, где под воздействием плунжера она продавливается через калиброванное отверстие, например, диаметром 6 мм при коэффициенте сжатия 100. Полученный в результате экструзии жгут раскатывают до получения слоя материала толщиной от 0,03 до 0,2 мм. Путем экстракции перхлорэтиленом из полученной пленки удаляют смазку. Пленку подвергают сушке для удаления остатков растворителя.
Одноосное растяжение слоя материала в продольном направлении от 20 до 1400% первоначального размера осуществляют одним из известных способов со скоростью от 5% в сек. до 40000% в сек. при температуре от 50oC до 225oC с последующей термофиксацией при температуре 330-350oC в течение 2-5 минут. Полученный таким образом материал обладает следующими стереологическими (объемными) параметрами: объемная доля пространства пустот от 1 до 35%, удельная поверхность пространства пустот от 0,5 до 20 мкм2/мкм3, среднее расстояние между пустотами в объеме от 0,5 до 15 мкм, средняя хорда объемная от 0,1 до 10 мкм.
При необходимости материал подвергается одноосному растяжению в поперечном направлении от 20 до 1400% первоначального размера, производится со скоростью от 5% в сек. до 40000% в сек. при температуре от 50oC до 225oC с последующей термофиксацией при температуре 330-350oC в течение 2-5 минут. В результате материал обладает следующими стереологическими (объемными) параметрами: объемная доля пространства пустот от 25 до 94%, удельная поверхность пространства пустот от 0,1 до 9,0 мкм2/мкм3, среднее расстояние между пустотами в объеме от 1,5 до 50 мкм, средняя хорда объемная от 0,4 до 30 мкм.
Как при одноосном так и при двухосном растяжении слоя материала регулирование степени пористости достигается путем изменения кратности и скорости вытяжки, а также изменением температурно-временных параметров ориентации и термофиксации.
Одноосно или двухосно растянутый материал разрезается на ленты и наматывается на катушки. Формирование тела сосуда осуществляется путем послойной намотки ленты на вращающийся сердечник, форма размер и конфигурация которого соответствуют замещаемому органу или его части. При этом в зависимости от назначения протеза помимо степени пористости выбираются параметры намотки: угол и шаг намотки, усилие намотки, ширина перекрытия витков намотки.
При изготовлении упрочненного протеза спираль из металла или волокна, преимущественно из сополимера тетрафторзтилена (ТФЭ) с гексафторпропиленом, или сополимера тетрафторэтилена с перфторвинилэфиром, с содержанием сомономера не более 15%, наматывается либо между слоями, образованными лентой из полимера, либо поверх последнего слоя.
Сформированная сырая заготовка вместе с сердечником помещается в термостат, где выдерживается в течение 2-30 минут при температуре выше температуры плавления полимера. С помощью теплового воздействия происходит сварка ленты внутри одного слоя и сварка слоев при изготовлении многослойного протеза. Плотность контакта между свариваемыми поверхностями обеспечивается в результате усадки пленки под воздействием температуры. После охлаждения изделие /протез/ снимают с сердечника.
В случае необходимости протез подвергается дополнительной осевой вытяжке от 50 до 500% при температуре, например, 250oC.
Для изготовления протезов, обладающих полной непроницаемостью для жидкостей и микроорганизмов, при формировании тела протеза на слой, образованный лентой из полимера, наносится раствор эластомера. В этом случае последующая термообработка производится при температуре от 20-160oC.
Пример 1. Готовят пасту, состоящую из 80% фторопласта 4Д по ГОСТ 14906 марки Л и 20% углеводородной смазки, для чего 4000 г порошка фторопласта 4Д, предварительно просеянного через сито с ячейкой 2 мм, смешивают с 1000 г жидкой углеводородной смазки, например, вазелинового масла в герметично закрытой таре на валковой машине. Затем путем прессования при давлении 3,5-4 мПа из пасты приготавливают таблетку диаметром 60 мм и высотой 300 мм. Полученную таблетку помещают в цилиндр плунжерного экструдера, где под воздействием плунжера она продавливается через калиброванное отверстие диаметром 6 мм при коэффициенте сжатия 100. Полученный в результате экструзии жгут раскатывают на каландре до получения пленки толщиной 50-60 микрон. Путем экстракции перхлорэтиленом из полученной пленки удаляют смазку. Пленку подвергают сушке для удаления остатков растворителя. Вытяжку исходной пленки в продольном направлении при скорости 100% в секунду осуществляют одним из известных способов с тремя степенями вытяжки: 100, 200, 300%. В результате получают три образца пленки, которым соответственно присвоены номера: 1а, 1б, 1в. Полученную таким образом пленку подвергают термообработке при температуре 225oC в течение 5 минут.
Образцы пленки имеют характеристики, приведенные в таблице 1. Полученный продукт может быть использован для имплантации в виде заплат или хирургических мембран.
Пример 2. Получают образец 1a согласно примеру 1. Образец подвергают вытяжке в поперечном направлении на 100, 200 и 300%, используя один из известных способов. Таким образом площадь исходной пленки увеличивается в 4, 6 и 8 раз. Полученные после вытяжки образцы пленки подвергают термообработке при температуре 340oC в течение 5 минут в фиксированном состоянии. Охлажденный до комнатной температуры рулон освобождают от зажимов и после обрезки кромок перематывают на бабину.
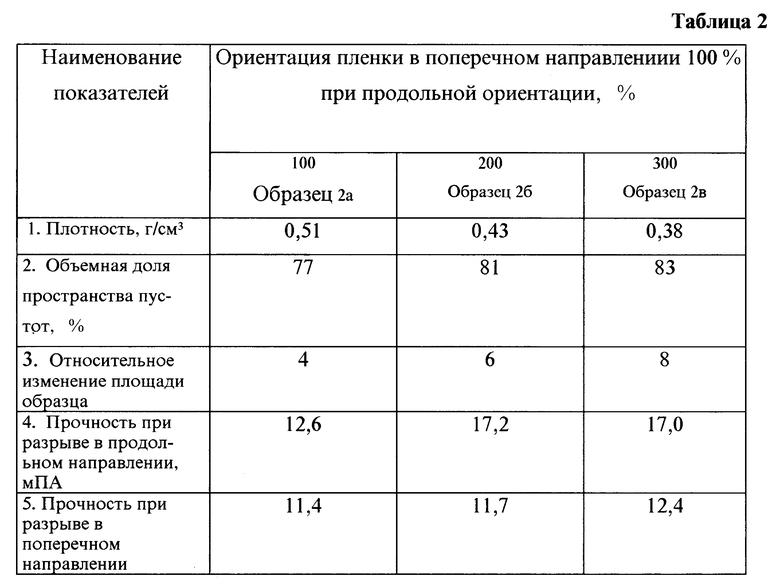
В результате образцы растянутой пленки имеют характеристики, приведенные в таблице 2. Образцы 2а, 2б и 2в могут быть использованы для имплантации в виде заплат или хирургических мембран.
Пример 3. Получают образец 1б согласно примеру 1. Образец подвергается вытяжке в поперечном направлении на 100, 200 и 300%, используя один из известных способов. Таким образом площадь исходной пленки увеличивается в 6, 9 и 12 раз. После вытяжки образцы пленки подвергают термообработке при температуре 340oC в течение 5 минут в фиксированном состоянии. Охлажденный до комнатной температуры рулон освобождают от зажимов и после обрезки кромок перематывают на бабину.
В результате образцы полученной пленки имеют характеристики, приведенные в таблице 3. Образцы За и 3б могут быть использованы для имплантации в виде заплат или хирургических мембран.
Пример 4. Получают образец 16 согласно примеру 1. Образец подвергается вытяжке в поперечном направлении на 100, 200 и 300%, используя один из известных способов. Таким образом площадь исходной пленки увеличивается в 8, 12 и 16 раз. После вытяжки образцы пленки подвергают термообработке при температуре 340oC в течение 5 минут в фиксированном состоянии. Охлажденный до комнатной температуры рулон освобождают от зажимов и после обрезки кромок перематывают на бабину.
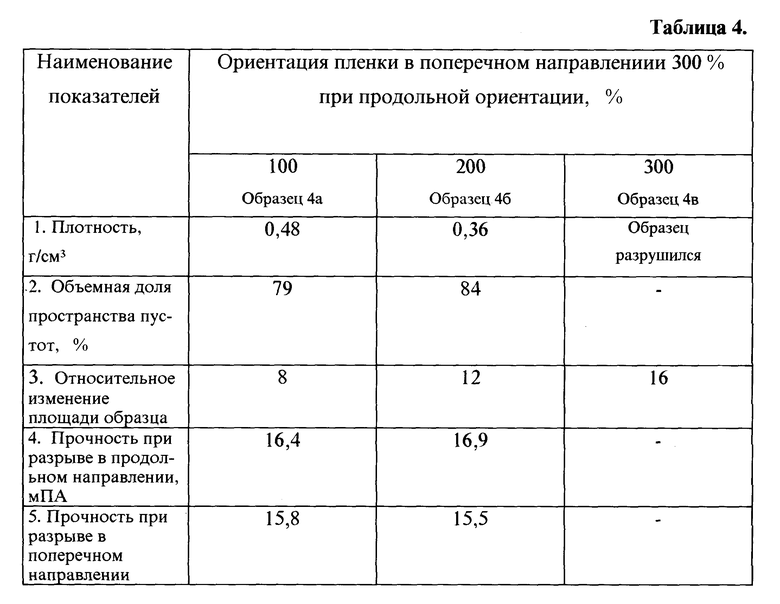
В результате образцы полученной пленки имеют следующие характеристики, приведенные в таблице 4. Образцы 4а и 4б могут быть использованы для имплантации в виде заплат или хирургических мембран.
Пример 5. Получают образец пленки 16 согласно примеру 1. Полученную пленку разрезают на полоски шириной 10 мм и наматывают на вращающийся металлический сердечник диаметром 10 мм по спирали с шагом 8 мм и шириной перекрытия витков намотки 2 мм. Угол намотки составляет 60o. Частота вращения сердечника - 60 мин-1. После этого сердечник с намотанной пленкой помещают в печь, нагретую до температуры 340oC, и выдерживают там в течении 7 мин. После охлаждения изделие /протез/ снимают с сердечника.
Участки протеза диаметром 10 мм и длиной 4.0 см были имплантированы в инфраренальный отдел брюшной аорты экспериментальных животных (беспородные собаки - самцы массой 10-15 кг) в 4-х случаях. На сроках наблюдения до 2-х месяцев все протезы оставались проходимыми, при заборе материала макроскопически вокруг тела протеза была сформирована тонкая соединительнотканная оболочка, легко выделяющаяся из окружающих тканей. Оболочка легко отделялась от поверхности тела протеза, образуя капсулу.
Неоинтима была представлена только на небольшом протяжении от линии анастомоза (0.5 см) и была тонкой, гладкой, без тромботических наложений. Вся остальная внутренняя поверхность протеза была свободной от тканей, в том числе и от тромботических.
При микроскопии неоадвентиция представлена молодой соединительной тканью. Неоинтима в зоне анастомозов представлена молодой дифференцирующейся соединительной тканью, покрытой эндотелием.
Сочетание описанных свойств позволяет использовать протез в качестве временного шунта при операциях на сосудах, временного шунта для гемодиализа, а также временного имплантата, предназначенного для создания соединительнотканной капсулы.
Пример 6. Получают изделие согласно примеру 5 и подвергают его осевой вытяжке на 300% с последующей термообработкой в фиксированном состоянии при температуре 340oC в течении 5 минут.
Полученное изделие 6а было имплантировано экспериментальным животным ( собаки ) при аналогичных условиях и в том же количестве что и в примере 5. При заборе материала на сроке наблюдения два мес. макроскопически наружная оболочка в отличие от случая в примере 5 не имела, однако была прочно сцеплена с наружной поверхностью тела протеза. Неоинтима была гладкой, блестящей, без тромботических наложений, представлена по всей внутренней поверхности протеза и прочно спаяна со стенкой протеза.
Микроскопически неоинтима и наужная капсула представлены молодой дифференцирующейся соединительной тканью, проникающей волокнами в многочисленные поры протеза, что обеспечивает прочную фиксацию тканей. Поверхность неоинтимы покрыта эндотелием.
Описанные свойства позволяют использовать изделие в качестве протезов кровеносных лимфатических сосудов или оболочки для эндопротезов.
Пример 7. Согласно примеру 5 из образца пленки 2а получают изделие 7а. Образец изделия был исследован с помощью электронного микроскопа и подвергнут анализу пористой структуры на автоматическом анализаторе изображений (ААИ). Был получен снимок поперечного сечения изделия и его стереологические характеристики, отраженные в таблице 5. На фиг. 11 - снимок поперечного сечения стенки изделия 7а.
Пример 8. Получают образец пленки 1а согласно примеру 1. Полученную пленку разрезают на полоски шириной 12 мм и наматывают в три слоя на вращающийся металлический сердечник диаметром 8 мм по спирали с шагом 10 мм и шириной перекрытия витков намотки 2 мм. Угол намотки составляет 60o. Частота вращения сердечника - 60 мин-1. Каждый последующий слой наносится под углом 90o по отношению к предыдущему/крест на крест/. После этого сердечник с намотанной пленкой помещают в печь, нагретую до температуры 355oC, и выдерживают там в течении 5 мин. После охлаждения изделие снимают с сердечника.
Пример 9. Получают образец пленки 3б, нарезают на ленты шириной 12 мм, наматывают на конусную оправку длиной 500 мм и диаметрами 6/8 мм с шагом 10 мм при скорости вращения 60 об/мин. На первый слой из ленты наматывают жгут из политетрафторэтилена не прошедший термообработку, полученный по традиционной технологии / А.К.Пугачев и др. "Переработка фторопласта" Л-д, Химия, 1987г. стр. 76-77 /. Шаг намотки - 4 мм. На слой из жгута наматывают третий слой ленты из образца пленки 36 аналогично первому слою. Оправка помещается в термостат с температурой 350oC, где выдерживается в течении 15 мин. После охлаждения конусный протез снимают с оправки и подвергают осевой вытяжке на 100% при температуре 250oC. Затем температуру повышают до 350oC и выдерживают протез в течение 20 мин.
Полученное изделие использовано при замещении дефектов дыхательных органов для обеспечения функции каркасности.
Пример 10. Получают образец пленки 3б, нарезают на ленты шириной 10 мм, наматывают на цилиндрическую оправку длиной 500 мм и диаметром 8 мм с шагом 8 мм при скорости вращения 60 об/мин. В процессе вращения оправки на первый слои из ленты наносят с помощью кисти или пульверизатора слой эластомера в виде 20% раствора в этилацетате силиконового каучука марки СКТ-ЛЭСТ-МЕД/блоксополимер фенилсилоксана и диметилсилоксана в молярном соотношении 70:200 / с системой отверждения. Третий слой из образца пленки 26 наматывают аналогично первому слою. Оправку с многослойной заготовкой помещают в термостат с температурой 100oC и выдерживают в течение 2-х часов. Затем температуру повышают до 150oC и продолжают выдержку еще 2 часа. После охлаждения готовое изделие снимают с оправки.
Пример 11. Получают образец пленки 16 согласно примеру 1. Полученную пленку разрезают на полоски шириной 10 мм и наматывают на вращающийся металлический сердечник диаметром 10 мм по спирали с шагом 8 мм и шириной перекрытия витков намотки 2 мм. Угол намотки составляет 60o. Частота вращения сердечника - 60 мин-1. На первый слой из ленты наматывают жгут из политетрафторэтилена, полученный по традиционной технологии / А.К.Пугачев и др. "Переработка фторопласта" Л-д, Химия, 1987 г. стр. 76-77/, не прошедший термообработку. Шаг намотки - 4 мм.
После этого сердечник с намотанной пленкой помещают в печь, нагретую до температуры 340oC, и выдерживают там в течение 7 мин. После охлаждения изделие снимают с сердечника.
Таким образом использование заявляемых технических решений позволяет изготавливать очень широкий ассортимент полых имплантируемых протезов, обладающих новыми свойствами и конструктивными особенностями, получение которых с использованием известных технологий невозможно.
| название | год | авторы | номер документа |
|---|---|---|---|
| ИМПЛАНТИРУЕМЫЙ ПОЛЫЙ ПРОТЕЗ | 1996 |
|
RU2117459C1 |
| ИМПЛАНТИРУЕМЫЙ ПОЛЫЙ ПРОТЕЗ | 2002 |
|
RU2207825C1 |
| ИМПЛАНТИРУЕМЫЙ ПОЛЫЙ ПРОТЕЗ И СПОСОБ ФОРМИРОВАНИЯ КАРКАСА | 2021 |
|
RU2774590C1 |
| ВРЕМЕННЫЙ ПРОТЕЗ КРОВЕНОСНОГО СОСУДА | 2004 |
|
RU2266721C1 |
| САМОРАСШИРЯЮЩИЙСЯ ЭНДОВАСКУЛЯРНЫЙ СТЕНТ (ЕГО ВАРИАНТЫ) | 2003 |
|
RU2234884C1 |
| ПОЛИТЕТРАФТОРЭТИЛЕНОВЫЙ ИМПЛАНТАТ ДЛЯ ДОСТИЖЕНИЯ ГЕМОСТАЗА ПРИ ОПЕРАЦИЯХ НА ПАРЕНХИМАТОЗНЫХ ОРГАНАХ | 2005 |
|
RU2293542C1 |
| ПОЛИТЕТРАФТОРЭТИЛЕНОВАЯ МЕМБРАНА ДЛЯ НАПРАВЛЕННОЙ РЕГЕНЕРАЦИИ ОКОЛОЗУБНЫХ ТКАНЕЙ | 2003 |
|
RU2257232C1 |
| ЭНДОВАСКУЛЯРНЫЙ БИФУРКАЦИОННЫЙ ИМПЛАНТИРУЕМЫЙ ПРОТЕЗ | 2005 |
|
RU2314778C2 |
| КЕРАТОПРОТЕЗ | 2004 |
|
RU2270643C1 |
| ИМПЛАНТАТ ДЛЯ ВОССТАНОВИТЕЛЬНОЙ ХИРУРГИИ | 2001 |
|
RU2203685C2 |








Изобретение относится к медицине, в частности в качестве протеза во внутрисосудистой хирургии, хирургии протоков экстрасекреторных органов, хирургической онкологии, гастроэнтерологии, урологии, гинекологии, нейрохирургии и пульмонологии, а также для экстраанатомического вмешательства. Создание конструкции полого протеза (П) или составной части протеза внутреннего органа живого организма с заданной биоактивностью, замещающего структуру с соответствующей функцией или функцию, достигается за счет того, что тело (Т) протеза, состоящее как минимум из одного слоя (С), выполнено из материала (М), структура которого характеризуется двумя связанными взаимопроникающими матрицами, а именно матрицей полимера в виде узлов, соединенных фибриллами, и матрицей пространства пустот, элементы которого соединены в трехмерную сеть, причем количество узлов, фибрилл и элементов пространства пустот в единице объема непостоянно, преимущественно в виде ленты (Л), намотанной на формообразующий тело протеза сердечник (ФС), форма, размер и конфигурация которого соответствуют замещаемому органу или его части. Расширение технологических возможностей и повышение производительности способа изготовления П из ПТФЭ, по которому производят смешение исходного материала в виде порошка со связующим с получением пасты, прессование пасты, экструзию с получением профильной заготовки (ПЗ), удаление связующего, растяжение ПЗ, для получения необходимой пористости М, образующего Т, достигается за счет того, что ПЗ переформовывается в слой материала, одноосное или двухосное растяжение слоя материала производится до формирования ТП для получения структуры, характеризующейся двумя связанными взаимопроникающими матрицами, а именно матрицей полимера в виде узлов, соединенных фибриллами, и матрицей пространства пустот, элементы которого соединены в трехмерную сеть, причем количество узлов, фибрилл и элементов пространства пустот в единице объема непостоянно, а формирование Т, состоящего как минимум из одного С, производится путем разрезания предварительно растянутого слоя материала (СМ), преимущественно в виде П, на Л, намотки Л на ФС и последующей термообработки. 2 с. и 27 з.п. ф-лы, 11 ил., 5 табл.
10 Протез по п.1 или 7, отличающийся тем, что формообразующий тело протеза сердечник выполнен в виде тела вращения.
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
Авторы
Даты
1999-03-27—Публикация
1997-08-07—Подача