Изобретение относится к медицине, а именно к брюшной хирургии, и предназначено для профилактики образования и рецидива спаечных сращений органов брюшной полости с передней брюшной стенкой при выполнении повторных операций.
Известны способы профилактики сращений органов брюшной полости с послеоперационным рубцом, заключающиеся в различном воздействии на формирующиеся спайки, в частности путем введения лекарственных препаратов (лидазы, хемотрипсина, ранидазы и др.) в область послеоперационного шва с целью рассасывания этих сращений (Н. Г.Гатауллин. Послеоперационная спаечная болезнь брюшины. - Уфа: Башкирское книжн. из-во., 1978. -160 с.).
Прототипом предлагаемого изобретения является способ, направленный на механическое разрушение формирующихся спаечных сращений органов с париетальной брюшиной путем лапароскопической процедуры через временно оставленное в брюшной стенке устройство для введения лапароскопа и манипулятора, описанный в А. С. N 1273067. Согласно данному способу процедура выполняется в ранний послеоперационный период под общим обезболиванием на фоне введенного в брюшную полость газа. Под контролем лапароскопа веерообразными движениями манипулятора производится разделение формирующихся рыхлых висцеро-париетальных спаек. Предусматривается возможность неоднократного повторного выполнения этих манипуляций по мере необходимости, после чего имплантированное устройство удаляется.
Данный способ имеет ряд существенных недостатков.
1. Каждая процедура является операционным вмешательством в брюшную полость, требующим специального анестезиологического обеспечения, и влечет за собой возможность всех связанных с этим осложнений.
2. Длительное нахождение достаточно громоздких устройств для введения лапароскопа и манипулятора в слоях брюшной стенки затрудняет ведение активного послеоперационного периода, плохо переносится больными, может привести к инфицированию слоев брюшной стенки и самой брюшной полости.
Целью предлагаемого изобретения является устранение необходимости инвазивных поднаркозных процедур, улучшение переносимости способа пациентами, уменьшение опасности развития гнойно-воспалительных осложнений.
Поставленная цель достигается тем, что в конце операции, перед ушиванием доступа в брюшную полость устанавливают устройство, представляющее собой эластичный тяж, располагаемый поперек лапаротомной раны с выведенными по параректальным линиям на поверхность кожи и закрепленными на прокладках обоими концами, к середине которого фиксирована длинная нить из нерассасывающегося псевдомонофиламентного хирургического шовного материала с антимикробным действием с выведенными наружу в стороне от верхнего и нижнего углов раны свободными концами, в послеоперационном периоде перемещением эластичного тяжа путем подтягивания сначала за один, потом за другой свободный конец нити производят разделение висцеро-париетальных брюшинных спаек, после восстановления перистальтики кишечника устройство удаляют, а раневые каналы пломбируют медицинским клеем "Сульфакрилат".
На фиг. 1-3 изображены этапы выполнения предлагаемого способа. На схемах цифрами обозначено:
1 - лапаротомная рана;
2 - эластичный тяж;
3 - фиксирующие концы тяжа прокладки;
4 - хирургическая нить и выведенные наружу ее концы;
5 - петли кишечника;
6 - висцеро-париетальные спаечные сращения.
На фиг.1 изображены схема расположения и принцип действия устройства, с помощью которого осуществляется способ.
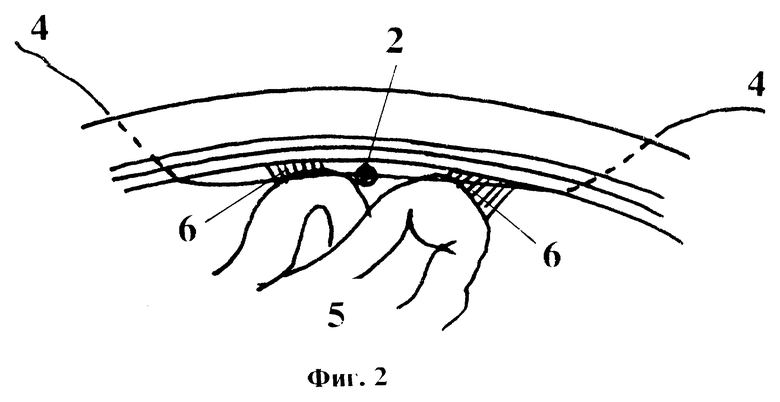
На фиг. 2 изображена схема брюшной полости в латеропозиции до начала выполнения процедуры разделения спаечных сращений.
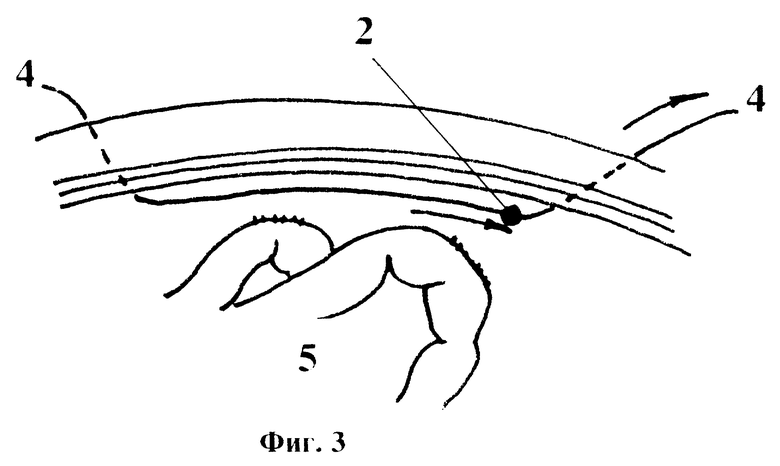
На фиг. 3 изображена схема брюшной полости после выполнения процедуры разделения спаечных сращений.
Способ профилактики висцеро-париетальных брюшинных спаек осуществляется следующим образом. После завершения основного этапа операции, перед ушиванием брюшной полости в средней трети лапаротомной раны (1) в поперечном направлении устанавливают эластичный тяж (2), концы которого через сквозные проколы брюшной стенки по параректальным линиям выводят наружу и фиксируют с небольшим натяжением на любых подходящих прокладках (3), препятствующих погружению концов тяжа в брюшную полость. В качестве тяжа могут быть использованы любые стерильные полимерные эластические материалы (трубки, катетеры, жгуты и др.) медицинского назначения, имеющие достаточный рессурс растяжения по длине, диаметр которых составляет 2 - 4 мм. К средней части тяжа фиксируют путем прошивания и завязывания длинную хирургическую нить (4) из нерассасывающегося псевдомонофиламентного шовного материала с пролонгированным антимикробным действием. Концы ее через проколы, отступя 2-3 см по линии разреза от верхнего и нижнего углов раны (1), выводят наружу. Длину нити (4) подбирают таким образом, чтобы каждый наружный конец ее превышал общую длину лапаротомной раны. На концах нити закрепляют любые фиксаторы, например марлевые шарики, препятствующие случайному ускользанию нитей в брюшную полость, эти же фиксаторы используются для накручивания свободных участков нити в промежутке между выполнением процедур. Лапаротомную рану ушивают наглухо. На брюшную стенку накладывают асептическую марлевую повязку, полностью покрывающую операционный шов и фиксированные концы установленного устройства. Известно, что спаечные сращения начинают формироваться в первые часы послеоперационного периода на участках выпадения фибрина, служащего "биологическим клеем", и в первую очередь - в зоне хирургического шва брюшной стенки. Сначала эти сращения - рыхлые, в последующем происходит их организация с интимной фиксацией внутренних органов к послеоперационному рубцу, что является одной из основных причин клинических проявлений спаечной болезни брюшины вплоть до развития спаечной кишечной непроходимости. Наиболее подвержены вовлечению в спаечный процесс десерозированные петли кишечника на фоне послеоперационного их пареза. По мере восстановления перистальтики вероятность фиксации участков желудочно-кишечного тракта к брюшной стенке значительно уменьшается. Этому же способствует процесс восстановления поврежденного мезотелия и стихание воспаления брюшины. Поэтому способы, направленные на механическое разрушение брюшинных сращений, наиболее эффективны в первые 5-7 дней после операции. Исходя из этого, через 10-12 часов после операции, во время первой перевязки удалят повязку, распускают свободные концы выведенной нити (4) и потягивают сначала за один, а затем за другой, при этом перемешают эластичный тяж (2) по внутренней поверхности брюшной стенки до точек прокола и выведения нити. За счет этого происходит разделение рыхлых спаек (6) и освобождение фиксированных ими к операционному шву органов (5). После завершения процедуры накладывают новую стерильную повязку. Для обезболивания процедуры достаточно предварительного введения аналгетиков. Целесообразно выполнение данной манипуляции 1-2 раза в сутки. После нормализации состояния и восстановления перистальтики, обычно на 4 - 5 сутки, устройство из брюшной полости извлекают. Для этого удаляют одну из фиксирующих эластичный тяж прокладок, концы нитей срезаются сразу ниже уровня кожи и устройство вытягивают через канал брюшной стенки в сторону второй оставленной фиксирующей прокладки. Места проколов герметизируют медицинским клеем "Сульфакрилат", накладывают асептическую повязку. В процессе выполнения способа могут проводится любые общепринятые мероприятия комплексной профилактики спаечной болезни брюшины.
Пример 1. Больной К., 38 лет, оперирован в плановом порядке по поводу спаечной болезни брюшины с явлениями частичной кишечной непроходимости. Выполнена срединная лапаротомия с иссечением старого послеоперационного рубца. Со стороны брюшной полости к зоне рубца интимно фиксирован конгломерат внутренних органов. Произведено разделение спаечных сращений. При рассечении спаек произошло повреждение париетальной брюшины по краям операционной раны. В конце операции выполнена установка в брюшную полость устройства для осуществления предлагаемого способа. В средней трети лапаротомной раны (1) в поперечном направлении через сквозные проколы брюшной стенки, произведенные по правой и левой параректальным (спигелевым) линиям, зажимами проведен эластичный тяж (2), в качестве которого использована трубка из латексной резины диаметром 3 мм, полученная из длинной части стандартного Т-образного дренажа Кера. Концы тяжа закреплены с небольшим натяжением узловыми швами на прокладках (3) из латексной резины, под которые установлены марлевые подкладки. Латексная трубка посередине прошита длинной хирургической псевдомонофиламентной капроновой нитью N 5 "Абактолат", обладающей пролонгированным антибактериальным действием (Патент РФ N 1473147). Концы ее (4) выведены на брюшную стенку через отдельные дополнительные проколы по срединной линии, на 3 см отступя от верхнего и нижнего углов операционной раны. Длина каждой наружной нити соответствует общей длине срединной раны. К концам нити подшиты марлевые шарики, на которые накручены избытки лигатуры до места прокола брюшной стенки. Брюшная полость ушита послойно наглухо. Между швами оставлен микроирригатор для введения в брюшную полость лекарственных препаратов и газа. Операционное поле укрыто асептической марлевой наклейкой, покрывающей и места проколов брюшной стенки. Больному проводилось комплексное медикаментозное лечение, направленное на восстановление перистальтики кишечника, в брюшную полость через микроирригатор ежесуточно вводили до 4 мг дексазона на 0,25% растворе новокаина. Через 10 часов после операции на фоне введенных аналгетиков во время перевязки нити, намотанные на марлевые шарики, расправлены. Сначала подтянута верхняя нить до ощущения упора, при этом перемещение эластичного тяжа контролировалось погружением нижней нити в брюшную полость. Затем подобная манипуляция выполнена нижней нитью, после чего оба наружных отрезка нити снова накручены на концевые марлевые шарики. Произведена смена повязки. Данная процедура далее выполнялась 2 раза в сутки во время перевязок. К 4 дню послеоперационного периода состояние больного нормализовалось, восстановилась нормальная кишечная перистальтика. На 5 сутки в перевязочной удалена повязка, правая прокладка, фиксирующая латексную трубку, срезана ножницами. Концы капроновой нити после легкого подтягивания срезаны ниже уровня кожи, после чего все устройство извлечено из брюшной полости простым вытягиванием через левый прокол. В раневые каналы шприцом-тюбиком введено по капле медицинского клея "Сульфакрилат", обладающего собственным антибактериальным действием. Кожные швы сняты на 8 сутки. Выписан из стационара на 9 день. Через 3 месяца выполнено контрольное исследование: рентгенография брюшной полости в латеропозиции с двойным контрастированием - пассажем бариевой взвеси по кишечнику и наложением искусственного пневмоперитонеума. На рентгенограмме висцеро-париетальных сращений не обнаружено.
Пример 2. Больной С., 47 лет, оперирован в экстренном порядке по поводу острой спаечной кишечной непроходимости. При лапаротомии срединным доступом и ревизии брюшной полости установлено, что причиной непроходимости явился конгломерат петель тонкой кишки, фиксированный плотными сращениями к послеоперационному рубцу передней брюшной стенки. Спаечные сращения разделены, непроходимость устранена. Операция завершена установкой в брюшную полость устройства как описано в примере 1, но в качестве эластичного тяжа использована кромка от раструба хирургической резиновой перчатки, концы ее закреплены на пластмассовых пуговицах, а на концах капроновой нити укреплены полиэтиленовые колпачки от одноразовых систем. В послеоперационном периоде процедура разделения спаечных сращений выполнялась 1-2 раза в сутки до 6 дня, всего 8 раз, после чего была удалена из брюшной полости вышеописанным приемом, а каналы из-под тяжа и лигатур герметизированы клеем "Сульфакрилат". Послеоперационное течение без осложнений, выписан в удовлетворительном состоянии на 11 сутки. При контрольном обследовании через 2 месяца висцеро-париетальных сращений в брюшной полости не определяется.
Предлагаемый способ отработан в клинике на механической модели, затем техника установки устройства и последующих манипуляций апробирована в патолого-анатомическом отделении. Выполнение данного способа не представляет сложностей, установка устройства в брюшную полость по технике не многим отличается от установки системы дренажей, само устройство не причиняет больным каких-либо неудобств. Уход за ним соответствует соблюдению обычных правил асептики. Процедуры разделения спаек и извлечение самого устройства из брюшной полости малоболезненны и могут выполняться на фоне введения обычных аналгетиков. Использование псевдомонофиламентных хирургических нитей с антимикробным действием (в частности, "Абактолат") и пломбировка раневых каналов клеем "Сульфакрилат" после удаления устройства предотвращают развитие гнойных раневых осложнений.
В клинике госпитальной хирургии Башкирского государственного медицинского университета с применением предлагаемого способа выполнено 8 операций больным с послеоперационным спаечным процессом в брюшной полости. Каких-либо осложнений, связанных с методикой выполнения способа, не отмечено. Изучение результатов лечения в сроки от 2 месяцев до полугода показали эффективность данного способа профилактики висцеро-париетальных брюшинных спаек. Способ может быть рекомендован при выполнении повторных операций на органах брюшной полости при наличии выраженного спаечного процесса.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОФИЛАКТИКИ ВИСЦЕРО-ПАРИЕТАЛЬНЫХ БРЮШИННЫХ СПАЕК | 2003 |
|
RU2240053C1 |
| СПОСОБ ПРОФИЛАКТИКИ СПАЕЧНОЙ КИШЕЧНОЙ НЕПРОХОДИМОСТИ | 1998 |
|
RU2159082C2 |
| СПОСОБ УШИВАНИЯ БРЮШНОЙ СТЕНКИ ПРИ ДРЕНИРОВАНИИ ЧЕРЕЗ ОПЕРАЦИОННУЮ РАНУ | 1995 |
|
RU2115370C1 |
| СПОСОБ ПРОФИЛАКТИКИ ОБРАЗОВАНИЯ ВИСЦЕРО-ПАРИЕТАЛЬНЫХ СПАЕК БРЮШИНЫ | 2004 |
|
RU2271756C1 |
| Способ хирургического лечения спаечной болезни | 1988 |
|
SU1641287A1 |
| СПОСОБ ХИМИЧЕСКОЙ ДЕНЕРВАЦИИ НЕПАРНЫХ ВИСЦЕРАЛЬНЫХ ВЕТВЕЙ БРЮШНОЙ АОРТЫ | 1999 |
|
RU2169531C2 |
| СПОСОБ ЧЕРСИ Г. ГУДИЕВА ПРЕДОТВРАЩЕНИЯ РАЗВИТИЯ ПОСЛЕОПЕРАЦИОННОГО СПАЕЧНОГО ПРОЦЕССА БРЮШИНЫ | 2011 |
|
RU2477993C2 |
| СРЕДСТВО ДЛЯ ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ СПАЕК В ОРГАНАХ БРЮШНОЙ ПОЛОСТИ | 2004 |
|
RU2282454C2 |
| СПОСОБ ПРОФИЛАКТИКИ ОБРАЗОВАНИЯ СПАЕК И ИХ РЕЦИДИВА | 2007 |
|
RU2331367C1 |
| СПОСОБ ЛЕЧЕНИЯ СПАЕЧНОЙ БОЛЕЗНИ | 1998 |
|
RU2177741C2 |
Изобретение относится к медицине, а именно к брюшной хирургии. Перед ушиванием доступа в брюшную полость устанавливают устройство. Устройство представляет собой эластичный тяж, который располагают поперек лапаротомной раны, с выведенными по параректальным линиям на поверхность кожи и закрепленными на прокладках обоими концами. К средней части тяжа фиксирована длинная нить из нерассасывающегося псевдомонофиламентного хирургического шовного материала с антимикробным действием. Концы нити через проколы в стороне от верхнего и нижнего углов раны выводят наружу. На концах нити закрепляют любые фиксаторы, препятствующие ускользанию нитей в брюшную полость. В послеоперационном периоде перемещением эластичного тяжа путем подтягивания сначала за один, потом за другой свободный конец нити производят разделение висцеропариетальных брюшинных спаек. После восстановления перистальтики кишечника устройство удаляют. Раневые каналы пломбируют медицинским клеем "Сульфакрилат". Способ позволяет устранить необходимость инвазивных поднаркозных процедур, уменьшить опасность развития гнойно-воспалительных осложнений. 3 ил.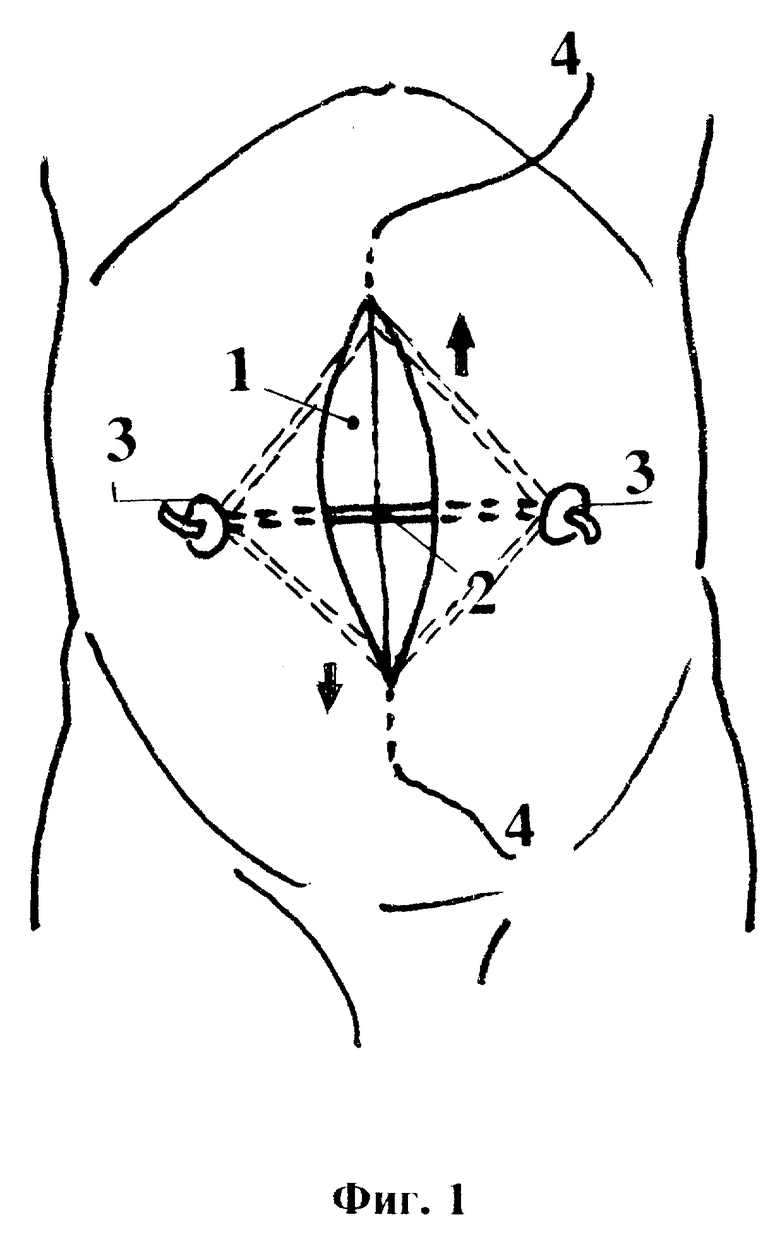
Способ профилактики висцеро-париетальных брюшинных спаек, включающий оперативное вмешательство, программированные повторные механические разделения формирующихся сращений между внутренними органами и брюшной стенкой в послеоперационном периоде, отличающийся тем, что в конце операции перед ушиванием доступа в брюшную полость устанавливают устройство, представляющее собой эластичный тяж, располагаемый поперек лапаротомной раны, с выведенными по параректальным линиям на поверхность кожи и закрепленными на прокладках обоими концами, к середине которого фиксирована длинная нить из нерассасывающегося псевдомонофиламентного хирургического шовного материала с антимикробным действием с выведенными наружу в стороне от верхнего и нижнего углов раны свободными концами, в послеоперационном периоде перемещением эластичного тяжа путем подтягивания сначала за один, потом за другой свободный конец нити производят разделение висцеро-париетальных брюшинных спаек, после восстановления перистальтики кишечника устройство удаляют, а раневые каналы пломбируют медицинским клеем "Сульфакрилат".
| Устройство для профилактики спаек | 1983 |
|
SU1232228A1 |
| Способ хирургического лечения спаечной болезни | 1988 |
|
SU1641287A1 |
| Способ лечения спаечной болезни | 1984 |
|
SU1273067A1 |
Авторы
Даты
2000-06-20—Публикация
1998-04-22—Подача