Изобретение относится к области медицины - офтальмологии и предназначено для лечения кровоизлияний во внутренние среды и оболочки глаза, сопровождающихся гиперагрегацией тромбоцитов.
Распространенность осложнений различных сосудистых заболеваний глазного дна (центральная хориоретинальная дистрофия, диабетическая дистрофия, тромбозы ретинальных вен и др.), сочетающие в себе геморрагическую активность и гиперагрегацию тромбоцитов в периферической крови, колеблется от 10 до 80%. Поэтому эти осложнения, имеющие свои патогенетические особенности, которые должны учитываться при выборе способа лечения, целесообразно выделить в отдельную форму. Терапия и профилактика вышеуказанной патологии на сегодняшний день остается недостаточно эффективной.
Адекватным лекарственным средством для рассасывания кровоизлияний и восстановления функциональной активности окружающих его тканей могло бы быть средство, сочетающее в себе действие как фибринолитика, так и антиоксиданта, поскольку при кровоизлияниях высвобождаются ионы железа и образуются продукты деградации гемоглобина, например феррилрадикал гемоглобина, оказывающий отрицательное влияние на окружающие ткани, так как он инициирует образование гидроксильного радикала [17]. Однако этого все-таки недостаточно для достижения после лечения высоких функциональных показателей в тех ситуациях, когда кровоизлияние (особенно на микроциркуляторном уровне) сочетается с гиперагрегацией тромбоцитов. Общеизвестно, что гиперагрегация приводит к накоплению в циркулирующей крови тромбоцитарных агрегатов и в конечном итоге к окклюзии сосудов [4, 11, 16]. Это напрямую сопряжено с ишемией тканей вообще и с окружающими кровоизлияние тканями в частности. А это, в свою очередь, связано как с препятствием доступа вводимого фибринолитика и антиоксиданта к очагу с кровоизлиянием, так и с трудностью эвакуации биологических деградантов из этого очага. При современном подходе лечения кровоизлияний в их комплексной терапии используют фибринолитики, антиоксиданты и дезагреганты. Все эти препараты являются ксенобиотиками, имеют противопоказания к применению и осложнения. Кроме того, ни один из известных препаратов не сочетает в себе свойств фибринолитика-антиоксиданта и(или) фибринолитика-дезагреганта. Так, в настоящее время в терапии заболеваний, сопровождающихся кровоизлияниями (диабетическая ретинопатия, экссудативно-геморрагическая стадия центральной хориоретинальной дистрофии, тромбозы вен сетчатки, гемофтальмы нетравматического происхождения и др. ) широко используют тромболитическую терапию (плазминоген, стрептодеказа, их комбинация и т.д.) [6, 14, 15].
Недостатком вышеуказанной терапии считается высокая ее аллергенность и недостаточная эффективность. Терапевтическое действие стрептодеказы обусловлено тем, что она обладает выраженной тромболитической активностью, связанной с ее способностью превращать плазминоген крови в плазмин и инактивировать его ингибиторы. Стрептодеказа обладает также и высокой аллергенностью, которая объясняется тем, что активным веществом ее является стрептокиназа, то есть продукт жизнедеятельности β-гемолитического стрептококка. Хорошо известно, что практически каждый человек переносит инфекции, вызванные этим наиболее широко распространенным микроорганизмом. Известно также, что существование большинства очагов хронической инфекции (отиты, тонзиллиты, пиелонефриты, ревматизм и др.) этиологически тоже связаны с β-гемолитическим стрептококком. Поэтому практически у каждого человека существует различный титр антител к стрептодеказе и чем он выше, тем большую аллергологическую реакцию можно ожидать от применения стрептодеказы. Все это резко ограничивает применение стрептодеказы в лечении кровоизлияний.
В настоящее время считается доказанным, что для того, чтобы резорбировать кровоизлияние, необходимо высокое содержание плазминогена и его активаторов.
Известно, что превращение плазминогена в плазмин осуществляется при действии активаторов плазминогена. Последние, то есть активаторы плазминогена, разделяют по механизму действия на три группы:
1) вещества, активирующие плазминоген прямо и специфично: урокиназа, плазменный и тканевой активатор;
2) вещества, сначала превращающие неактивный проактиватор в активатор, действующий затем на плазминоген: стрептокиназа, тканевые лизокиназы;
3) протеолитические ферменты, расщепляющие пептидные связи в плазминогене на трипсин и плазмин [1, 18].
Кроме того, помимо ферментной фибринолитической системы [2, 8] в организме функционирует система неферметативного фибринолиза. "Этот фибринолиз осуществляется комплексными соединениями гепарина с гормонами (особенно активен комплекс "гепарин-адреналин") и компонентами свертывающей или фибринолитической системы. Неферментативный фибронолиз особенно важен для поддержания жидкого состояния крови и предупреждения тромбообразования при стрессовых ситуациях, поскольку эта система трансформирует адреналин из фактора риска в компонент противосвертывающей системы. Неферметативный фибринолиз не ингибируется антиплазминами и антиактиваторами плазмида, в связи с чем он функционирует в физиологических условиях, уравновешивая субклинические сдвиги в системе гемостаза" [2]. Для лечения вышеуказанной патологии современная фармакология не располагает препаратами, влияющими на повышение уровня неферментативного фибринолиза, что могло бы иметь огромное значение в предотвращении окклюзии микрососудов на фоне гиперагрегации тромбоцитов.
В настоящее время в комплексной терапии кровоизлияний различного генеза применяются также и антиоксиданты, в частности эмоксипин и токоферол [12, 13] . Однако выраженная аллергическая реакция и другие осложнения ограничивают их применение.
В результате многочисленных экспериментальных и клинических исследований установлено, что повышенная способность тромбоцитов к агрегации сопровождает течение ряда тяжелых болезней человека: инфаркта миокарда, сердечной и церебральной ишемии, сахарного диабета, гипертонической болезни, тромбоза ретинальных вен, центральной хориоретинальной дистрофии [4, 5, 10, 16]. При сахарном диабете, в частности, гиперкоагуляция является одним из этиологических факторов диабетических ангиопатий, которые становятся ведущей причиной инвалидизации и смертности больных. Известно, что при прогрессировании вышеуказанных заболеваний нарастает гиперкоагуляция крови и депрессия фибронолиза.
В терапии и профилактике заболеваний и состояний, сопровождающихся гиперагрегацией тромбоцитов, в настоящее время широко используют антиагреганты - трентал, тиклопедин (тиклид) [12, 13].
Недостатком вышеуказанных препаратов как при внутривенном, так и при оральном их применении являются геморрагические осложнения, тромбопения, лейкопения, агранулоцитоз, выраженные аллергические реакции, а также невозможность использования этих препаратов из-за их противопоказаний при выраженном склерозе коронарных сосудов и сосудов мозга, при обострении язвенной болезни желудка и двенадцатиперстной кишки, заболеваниях печени, беременности и кормлении грудью [12, 13].
Задачей предлагаемого способа является лечение кровоизлияний во внутренние среды и оболочки глаза, сопровождающихся гиперагрегацией тромбоцитов, с помощью препарата, одновременно обладающего фибринолитическим, антиоксидантным и дезагрегирующим эффектом при отсутствии осложнений, свойственных вышеуказанным препаратам.
Доказано, что тромбоцитам принадлежит ведущая роль в поддержании нормальной резистенции и функции кровеносных сосудов. Кроме этого, тромбоциты содержат более полусотни биологически активных веществ [8]. Особого внимания заслуживает то, что тромбоциты несут в себе биологически активные вещества диаметрально противоположного действия, например активаторы и ингибиторы фибринолитической системы, агреганты и дезагреганты. Поэтому трудно себе представить, что в процессе необратимой агрегации тромбоцитов, когда одновременно происходит и выделение биологически активных веществ и формирование тромбоцитарной пробки, чтобы последняя удерживала в себе равновесное содержание активаторов и ингибиторов фибринолитической системы, а также агрегантов и дезагрегантов. В этом случае тромбоцитам вряд ли удалось бы реализовать свою основную физиологическую функцию в закрытии дефекта кровеносного сосуда. Поэтому вещества, усиливающие агрегацию и угнетающие, фибринолиз "остаются" в образуемом агрегате-тромбе, а вещества противоположного действия (дезагреганты, вещества, усиливающие фибринолиз, и т.д.) уносятся током крови от очага повреждения.
Известно также, что тромбоциты содержат глутатион, который занимает ключевую позицию среди аутоантиоксидантов. Он защищает клетки и ткани от активных форм кислорода и продуктов перекисного окисления липидов, участвуя в восстановлении перекисей, поддерживает уровень витаминов C и E, а также активность тиоловых ферментов антиоксидантной защиты. Глутатион участвует в восстановлении метгемоглобина и в предохранении эритроцитов от гемолиза, а гемоглобина от денатурации под влиянием перекисей. Глутатион поддерживает функции клеточных мембран и жизнедеятельность нервных клеток и, наконец, он защищает ткани от воздействия ионов металлов, в частности от ионов железа, которые высвобождаются при кровоизлияниях и обладают прооксидантным действием [9]. Глутатион участвует в защите организма от ксенобиотиков и в повышении резистентности клеток к вредным воздействиям. В процессе катаболизма глутатиона образуется таурин, который защищает ткани от повреждающего действия гипохлорита. Последний образуется под влиянием фермента миелопероксидазы, находящейся в фагоцитирующих клетках, например нейтрофилах и пигментном эпителии сетчатки. Таким образом, защитная роль таурина существенна при повреждениях сетчатки.
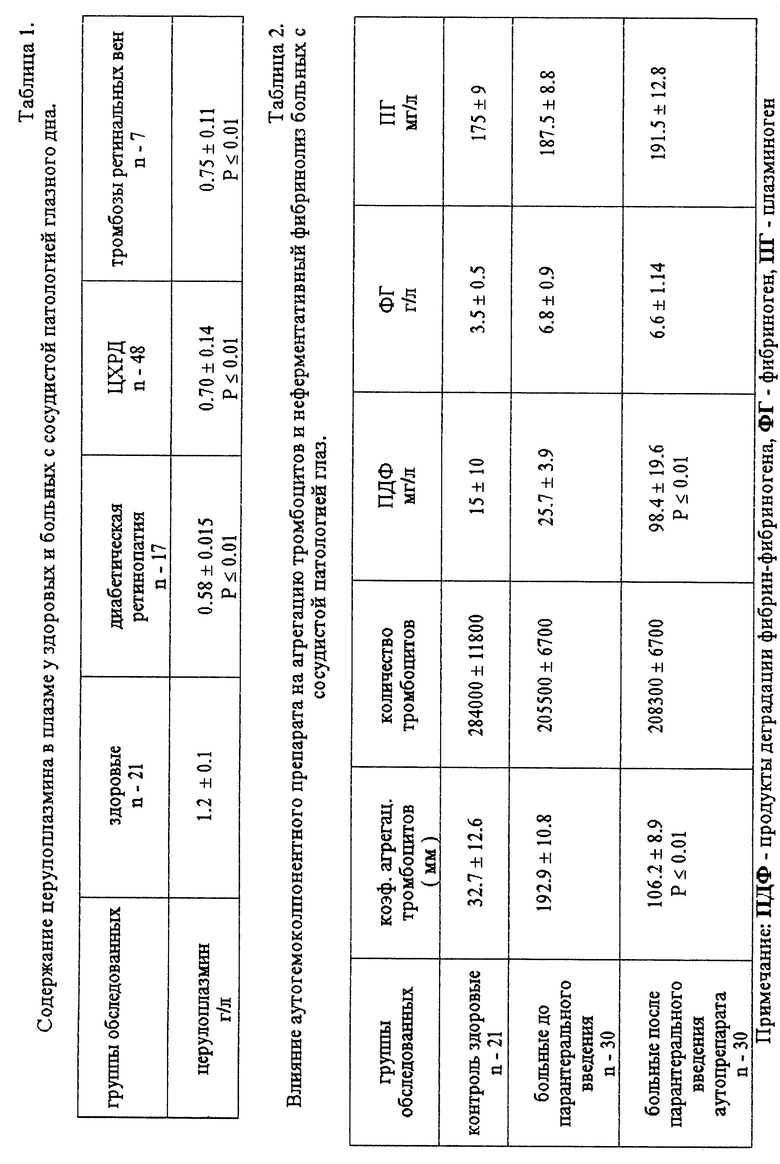
Учитывая вышесказанное, при кровоизлияниях любого генеза и локализации целесообразно повысить антиоксидантную защиту очага повреждения. На это указывают полученные нами данные, свидетельствующие о существенном снижении уровня (с (1,2 ± 0,1) г/л в норме, до (0,58 ± 0,015) г/л при сосудистой патологии глаз) основного плазменного антиоксиданта - церулоплазмина (табл. 1).
Исходя из этого была поставлена задача - получение препарата из аутоплазмы, обладающего фибринолитическим, дезагрегирующим и антиоксидантным действием. Основная идея состоит в том, что в тромбоцитарной пробке преобладают вещества, угнетающие фибринолиз, и агреганты, а вещества сгустка (тромба) выделяются тромбоцитами в плазму и уносятся током крови, поэтому, запустив механизм необратимой агрегации тромбоцитов (in vitro) с последующим гравитационным удалением тромбоцитарных агрегатов, получают плазменный аутогемокомпонентный препарат, обладающий дезагрегирующим, фибринолитическим и антиоксидантным действием. Необратимая агрегация происходит при воздействии на тромбоциты тромбина, коллагена и АДФ (аденозин дифосфорной кислоты). Перечисленные агреганты широко используются в повседневной клинико-лабораторной практике. Известно, что аденозин трифосфорная кислота (АТФ) не относится к агрегантам, и поэтому в этом качестве ее никогда не использовали. Однако еще в 1965 г. G. Marr показал, что в плазме уже через несколько секунд 50% АТФ превращается в АДФ. (Баркаган З.С., Геморрагические заболевания и синдромы. - М., 1980, с. 12-13). Принимая во внимание этот факт, мы предположили, что при турбулентном перемещении плазмы добавленная к ней АТФ переходит в АДФ, которая и выступает как агрегант.
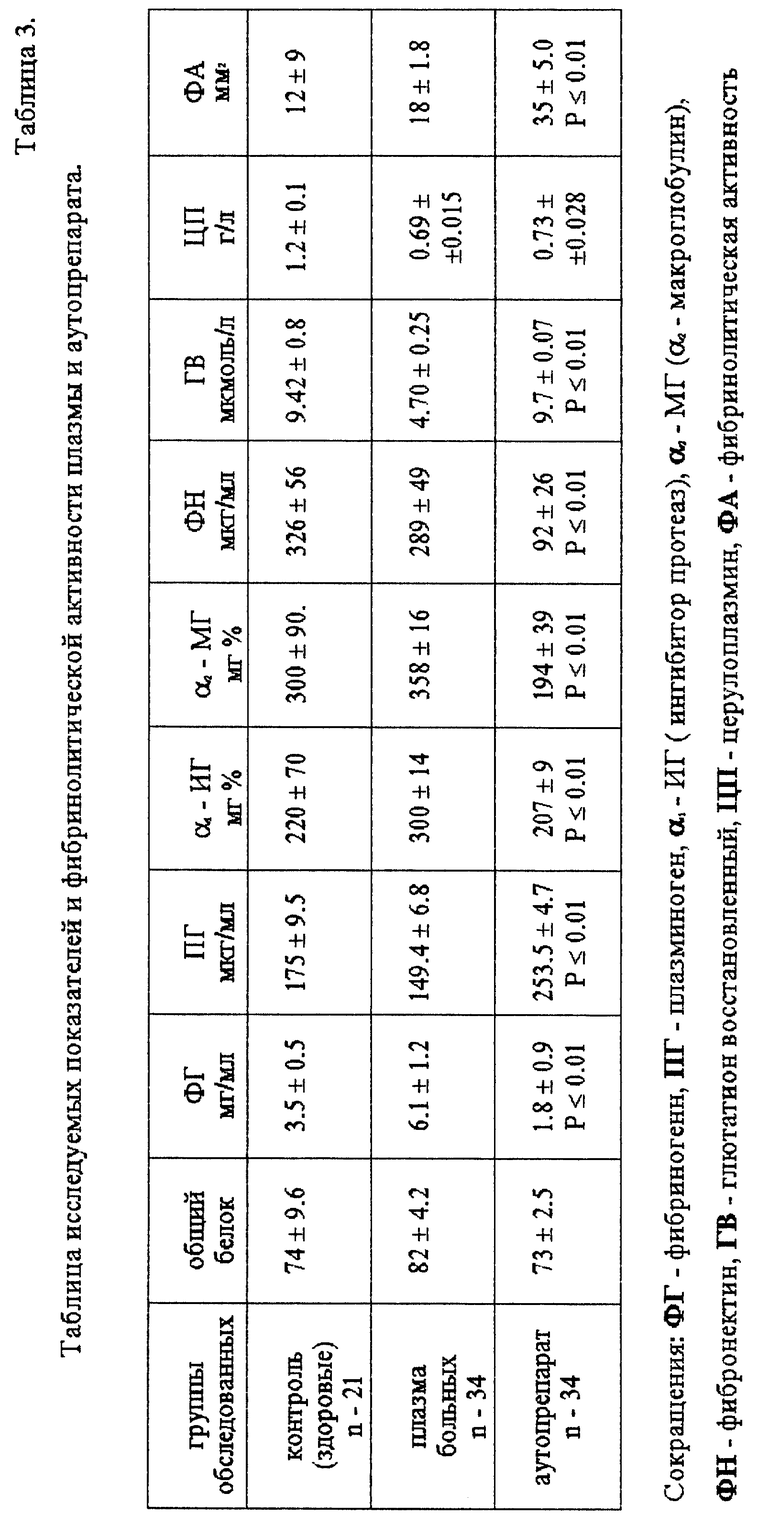
Предпринятые нами исследования показали, что при предлагаемом способе лечения кровоизлияний во внутренние среды и оболочки глаза, сопровождающихся гиперагрегаций тромбоцитов, путем введения аутогемокомпонентного препарата парабульбарно и внутривенно или парабульбарно и внутримышечно достоверно снижается агрегация тромбоцитов (P ≤ 0,01) - см. табл. 2. Парантеральное воздействие аутопрепарата на неферментативный фибринолиз указывает тот факт, что при исследовании периферической крови до и после его парентерального введения достоверно повышается (P ≤ 0,01) в 4-7 раз уровень продуктов деградации фибрин - фибриногена при неизменном уровене плазминогена, фибриногена и количества тромбоцитов - табл. 2. Кроме того, в аутопрепарате, по сравнению с интактной плазмой, происходят следующие качественные и количественные изменения: повышается более чем в 2 раза концентрация глутатиона (P ≤ 0,01) - табл. 3, повышается концентрация плазминогена (P ≤ 0,01), снижается (P ≤ 0,01) концентрация ингибиторов протеолитических ферментов (α1 - ингибитор протеаз; α2 - макроглобулин), снижается (P ≤ 0,01) концентрация фибриногена и фибронектина при одновременно повышении фибринолитической активности (P ≤ 0,01) - табл. 3. Методики определения указанных в таблице показателей общеизвестны (Sedlak J., Jindsay R. - Analyt. Bioch. 1968, vol. 25, p. 192-205 - для количественного определения глутатиона на отечественном спектрофотометре СФ-26; агрегацию тробоцитов определяли по известному способу Born V.R. - O'Brien. Aggregation of blood plateletes by adenosinc diphoshate and its reversal. Nature, 1962, vol. 194. p. 927-939; для определения показателей гемостаза - Калашников В.В., Маркова О.А., Платонова Т.К., Свищев А. В.// Тезисы международного симпозиума "Проблемы развития работ по лабораторно-диагностической технике" ВНМТО МЗ СССР, Смоленск, 1988, с. 41-44 и с. 47-50; Андреенко Г.В., Карабасова М.А., Лютови Л.В. и др. Методы исследования фибринолитической системы крови. - М.: Издательство Московского Университета, 1981, с. 43-46; Manchini G., Vaerman I.P., Carbonava A.O., Heremans I.E. A singe - radialdiffusion method for the immunological quantitation of proteins, in Peeters (Ed.). Protedes of the biological Fluids, Elsevier Publisching Comp. Amsterdam, London. New-Iork, 1964; 11th Colloquim. Brudes, 1963, p. 370-373).
Техническим результатом предлагаемого способа является рассасывание кровоизлияний с одновременной антиоксидантной защитой ткани глаза. Технический результат достигается за счет использования аутогемокомпонентного препарата с антиоксидантным, фибронолитическим и дезагрегирующим свойствами, который получают при условии одновременного введения в пробирку с интактной аутоплазмой АТФ и тромбина, необходимых для необратимой, визуально регистрируемой агрегации аутотромбоцитов. Результаты этих исследований и послужили основой для предлагаемого способа лечения.
Способ осуществляется следующим образом. Взятие крови производится шприцем емкостью 10,0 мл, содержащим 34 ЕД гепарина. Кровь берут, как правило, из локтевой вены в количестве 10,0 - 20,0 мл. Далее кровь из шприца переливают в стерильную центрифужную пробирку, закрывают ее стерильной резиновой пробкой, помещают в центрифугу и центрифугируют при скорости 1000 об/мин в течение 10 мин. По истечении 10 мин кровь в пробирке разделяют на две части, нижнюю - красного цвета, содержащую эритроциты и лейкоциты и, в зависимости от гематокрита, занимающую 40-50% объема пробирки, и верхнюю - желтого цвета, содержащую обогащенную тромбоцитами плазму. Затем 5,0-10,0 мл этой плазмы отсасывают из пробирки одноразовым шприцом и переливают ее в другую пустую стерильную центрифужную пробирку, куда одновременно добавляют 0,3 - 0,4 мг/мл АТФ и 0,1 - 0,3 ЕД/мл тромбина; пробирку закрывают стерильной резиновой пробкой и 10-20 раз энергично встряхивают в горизонтальном направлении. После этого в течение 5-20 с в ранее однородной плазме по всему объему появляются видимые тромбоцитарные агрегаты различной величины. При продолжении встряхивания эти агрегаты не исчезают. Далее для осаждения появившихся тромбоцитарных агрегатов пробирку помещают опять в центрифугу и при скорости 3000 об/мин центрифугируют в течение 15 мин. После этого тромбоцитарные агрегаты осаждаются на дно пробирки и аутогемокомпонентный препарат - супернатант приобретает прозрачность и равномерный желтоватый цвет. Через 30 - 40 мин после осаждения тромбоцитарных агрегатов супернатант извлекают из пробирки одноразовым шприцем и вводят его в количестве 0,3 - 0,5 мл парабульбарно и 7,0 - 10,0 внутривенно. Вышеуказанные инъекции, как парабульбарные, так и внутримышечные, можно проводить по следующей схеме: два дня по одному разу в сутки, после одного дня перерыва опять 1 раз в сутки в течение двух дней, затем интервал в течение двух суток, далее повторение цикла до 10-12 парабульбарных и до 10-20 внутримышечных инъекций. При сочетании парабульбарных и внутривенных инъекций парабульбарно препарат вводится, как описано выше, а внутривенно 1 раз в неделю, всего 3-4 инъекции на курс лечения.
Выбор режима, чередование способов введения препарата определяется индивидуально у каждого больного в зависимости от функциональной активности тромбоцитов и технических возможностей.
Следует отметить, что только при вышеуказанном способе приготовления препарата и указанных способах его введения достигается более быстрый и выраженный фибронолитический эффект, а также дезагрегирующее действие на тромбоциты. Дезагрегирующий эффект, очевидно, связан с неферметативным фибронолизом, в результате которого в крови повышается уровень ПДФ (продуктов деградации фибрин - фибриногена), которые, как известно, являются мощными дезагрегантами.
Примера 1. Больная Н. КП. 52 года.
Диагноз: OD - полный тромбоз центральной вены сетчатки
OS - гипертонический ангиосклероз сетчатки.
Страдает гипертонической болезнью в течение 10 лет, тромбоз ЦВС OD развился четыре месяца назад. Несмотря на вовремя предпринятое лечение: стрептодеказа, диаплазмин, коллализин, эмоксипин, тиклид - зрительные функции и состояние глазного дна имели отрицательную динамику. Коэффициент агрегации оставался повышенным и находился в пределах 180,0 - 230,0 мм.
До лечения коэффициент агрегации тромбоцитов 200,0 мм. На глазном дне обширные геморрагии в виде языков пламени и пятен овальнокруглой формы, кровоизлияние и явления застоя распространяются от макулярной области до периферии глазного дна.
Острота зрения правого глаза 0,01, не коррегируется; острота зрения левого глаза 0,6, с коррекцией 1,0.
Лечение. Кровь брали из локтевой вены 20,0 мл стерильным шприцем емкостью 10,0 мл, в котором до забора крови находился гепарин 34,0 ЕД. Общепринятым способом отделяли эритроциты от плазмы крови. Полученную плазму делили для удобства на 2 порции по 5,0 мл. В каждую порцию одновременно добавляли АТФ в количестве 0,3 мг/мл и тромбина в количестве 0,1 ЕД/мл. Затем каждую пробирку энергично встряхивали 10-20 раз в горизонтальном направлении до появления по всему объему плазмы видимых тромбоцитарных агрегатов. При продолжении встряхивания эти агрегаты не исчезли. Далее для осаждения появившихся тромбоцитарных агрегатов пробирку помещали в центрифугу и при скорости 3000 об/мин центрифугировали в течение 15 мину, в результате чего тромбоцитарные агрегаты осаждаются на дно пробирки и аутогемокомпонентный препарат - супенатант приобретает прозрачность и равномерный желтоватый цвет. Через 30 мин после осаждения тромбоцитарных агрегатов - супернатант извлекали из пробирки одноразовым шприцем и вводили в количестве 0,5 мл парабульбарно в правый глаз по следующей схеме: два дня по одному разу в сутки, затем интервал в течение двух суток, далее повторяли цикл до 12 парабульбарных инъекций; оставшееся количество - 9,0 мл супенатанта вводили внутривенно - 1 раз в неделю в течение 1 месяца.
Результаты лечения. Коэффициент агрегации тромбоцитов снизился более чем в три раза и составил 60,0 мм. Острота зрения правого глаза повысилась и составила 0,3, не корригируется; острота зрения левого глаза 0,8, с коррекцией 1,0.
На глазном дне правого глаза количество геморрагий резко сократилось как в центре, так и на периферии, большая часть геморрагий фрагментировалась, в макулярной области отек сетчатки.
Пример 2. Больной К.Л.С. 48 лет.
Диагноз: сахарный диабет 1 тип. Препролиферативная диабетическая ретинопатия обоих глаз. Страдает диабетом в течение 12 лет. Снижение остроты зрения на обоих глазах отмечает в течение последних 5 лет. Коэффициент агрегации тромбоцитов повышен и колеблется в пределах 110,0 - 180,0 мм. В течение 3-х лет длительными курсами (по 6-9 месяцев) принимает тиклид, трентал, однако коэффициент агрегации тромбоцитов остается резко повышенным.
До лечения. Коэффициент агрегации тромбоцитов 190,0 мм. Острота зрения правого глаза 0,2, с коррекцией 0,3; левого глаза 0,4, с коррекцией 0,5. На глазном дне обоих глаз как на периферии, так и в центре геморрагии различной формы и давности, мягкие экссудаты, в макулярной области отек сетчатки. На флюоресцентной ангиограмме глазного дна обоих глаз выявлены зоны ишемии сетчатки.
Лечение было проведено на обоих глазах. Аутоплазма - препарат технологически готовился так же, как в примере N 1. Препарат вводился парабульбарно с обеих сторон, 12 раз, по такой же схеме, как в примере N 1. Кроме этого, в дни парабульбарного введения препарата его вводили и внутримышечно в количестве 7,0-9,0 мл.
Результаты лечения. Коэффициент агрегации тромбоцитов снизился до 90,0 мм. Острота зрения правого глаза 0,5, не корригирует: острота зрения левого глаза 0,8, не корригирует. На глазном дне обоих глаз кровоизлияния в сетчатку почти полностью резорбировались, в макулярной области отек сетчатки значительно уменьшился; уменьшилось число зон ишемии сетчатки.
Всего предложенным способом было пролечено 34 больных (10 с центральной хориоретинальной дистрофией - экссудативно-геморрагическая форма; 17 с диабетической ретинопатией, 7 тромбозы вен сетчатки) с различной локализацией кровоизлияний во внутренние среды и оболочки глаза, сопровождающихся выраженной агрегацией тромбоцитов. Отмечен выраженный клинический эффект, подтвержденный клинико-лабораторными методами исследования и длительным (до 2-х лет) наблюдением после лечения. Препарат хорошо переносится. Осложнений и противопоказаний не отмечено.
Литература
1. Андреенко Г.В. Методы исследования фибринолитической системы крови. - М.: Издательство Московского Университета, 1981, с. 40.
2. Баркаган З.С. Геморрагические заболевания и синдромы. - М.: 1980, с. 28-37.
3. Гаффни П. Дж. Фибринолиз., Современные фундаментальные и клинические концепции. - М.: Медицина, 1982, с. 240.
4. Ена Я.М., Токарь А.В., Сушко Е.А. и др. Внутрисосудистое микросвертывание крови при гипертонической болезни // Клиническая медицина, 1994, N 2, с. 5-10.
5. Ефимов А.С. Диабетическая ангиопатия. - М., 1989, с. 253-256.
6. Кацнельсон Л.А., Гуртовая Е.Е., Никольская В.В. и др. Стрептодеказа в лечении тромбозов вен сетчатки // Вестник офтальмологии. 1993, N 5, с. 60-62.
7. Кузник Б. И. , Скипетров В.П. Форменные элементы крови: сосудистая стенка, гемостаз и тромбоз. - М.: 1974, с. 307.
8. Кузник Б.И. Васильев Н.В., Цыбиков Н.Н. Иммуногенез, гемостаз и неспецифическая резистентность организма. - М.: Медицина, 1989, с. 40-55.
9. Кулинский В. И. Колисниченко Л.С. // Успехи современной биологии, 1990, т. 110, вып. 1 (4), с. 20-23.
10. Лысенко В.С. Муха А.И. Результаты операции флебодеструкции и гемореологические показатели у больных с центральной хориоретинальной дистрофией // Вестник офтальмологии. - 1991, N 6, с. 26-28.
11. Люсов В.А., Савенков М.П. Современные проблемы нарушений реологических свойств у больных ишемической болезнью сердца // Кардиология. 1988, N 5, с. 5-9.
12. Машковский М.Д. Лекарственные средства Издание тринадцатое. Харьков: Торсинг, 1998, том. 2, с. 95, 196.
13. Машковский М. Д. Лекарственные средства: Издание тринадцатое. - Харьков: Торсинг, 1998, том 1, с. 441, 474.
14. Никольская В.В. Патогенез, клиника и лечение гипертонических тромбозов вен сетчатки. - Москва, 1986, с. 195 (дис... д.м.н).
15. Овайда Д.М. Оптимальные медикаментозно-хирургические методы лечения гемофтальмов нетравматического генеза. - Москва, 1992, с. 14 (дис. к.м.н.).
16. Пименов И.В., Зайцева Н.С., Волколакова Р.Ю. Состояние гемостаза у больных ишемической болезнью сердца // Кардиология., 1988, N 5, с. 5-9.
17. Теселкин Н.О. Бабенкова И.В., Любицкий О.Б., Клебанов Г.И., Владимиров Ю.А. // Вопросы мед. химии - 1997 - т. 43, N 2, с. 87-93.
18. Уимен Б. Биохимия превращения плазминогена в плазмин // Фибринолиз. - М.: Медицина, 1982, с. 28-37.
19. Чазов Е.И. Тромбозы и эмболии в клинике внутренних болезней. - М., 1966.
20. Jeffrey Lefkovits M.B., B.S., Edward F. Plow Platelet glycoprotein II6 IIIa The New England, Journal of Medicine, 1995, V. 332, N 23, p. 1553-1559.
Изобретение относится к области офтальмологии и предназначено для лечения кровоизлияний во внутренние среды и оболочки глаза, сопровождающихся гиперагрегацией тромбоцитов. Одновременно воздействуют на фибринолиз, снижают агрегацию тромбоцитов и повышают антиоксидантную защиту поврежденных тканей глаза. Для этого парабульбарно и парентерально вводят супернатант аутоплазмы, полученный в результате необратимой агрегации тромбоцитов при одновременном воздействии АТФ, в количестве 0,3 - 0,4 мг/мл и тромбина в количестве 0,1 - 0,3 ЕД/мл. 3 з.п.ф-лы, 3 табл.
| НИКОЛЬСКАЯ В.В | |||
| Патогенез, клиника и лечение гипертонических тромбозов вен сетчатки | |||
| Автореф | |||
| дисс | |||
| на соиск | |||
| уч | |||
| степ | |||
| д.м.н | |||
| Пневматический водоподъемный аппарат-двигатель | 1917 |
|
SU1986A1 |
| Переносная печь для варки пищи и отопления в окопах, походных помещениях и т.п. | 1921 |
|
SU3A1 |
| ОВАЙДА Д.М | |||
| Оптимальные медикаментозно-хирургические методы лечения гемофтальмов нетравматического генеза | |||
| Автореф | |||
| дисс | |||
| на соиск | |||
| уч | |||
| степ | |||
| д.м.н | |||
| Пуговица для прикрепления ее к материи без пришивки | 1921 |
|
SU1992A1 |
| Кипятильник для воды | 1921 |
|
SU5A1 |
Авторы
Даты
2000-12-27—Публикация
1998-09-23—Подача