Изобретение относится к медицине, преимущественно к брюшной хирургии, и может быть использовано для профилактики возникновения калового перитонита при прорезывании швов концевой колостомы.
Наложение концевой колостомы является одним из видов хирургической помощи больным с опухолями толстого кишечника, осложнившихся острой непроходимостью или его перфорацией /Гешелин С.А. "Неотложная онкохирургия". - Киев: Здоровье. - 1988. - С. 87-88/. Применяется данный вид хирургического вмешательства при перфорации толстой кишки другой этиологии с размерами прободного отверстия больше половины периметра кишечника или меньших размерах перфоративного отверстия, но в случаях позднего обращения пациентов в стационар /позже 6 часов после прободения/ при явлениях фибринозно-гнойного перитонита или явлениях острой непроходимости кишечника, а также выраженных метаболических сдвигах в организме больных или тяжелых сопутствующих заболеваниях, или неоперабельных опухолях толстого кишечника.
Выведение концевой колостомы осуществляется чаще всего при локализации патологического процесса в левой половине толстой кишки. Для этого выполняют поперечное пересечение толстой кишки. Дистальную часть ее зашивают наглухо и оставляют в брюшной полости. На проксимальном конце просвет кишки зашивают временными швами /на время проведения получившейся культи через рану передней брюшной стенки и первые сутки после операции/ и через дополнительный разрез в левой половине передней брюшной стенки выводят наружу. Чтобы выведенная культя толстой кишки не погружалась в свободную брюшную полость и для предупреждения попадания калового содержимого в нее между тканями дополнительного разреза передней брюшной стенки и стенкой толстой кишки, их сшивают отдельными швами. Классически в шов захватывают париетальную брюшину и кожу дополнительного разреза передней брюшной стенки, и стенку культи толстой кишки субсерозно. Вокруг выведенного конца толстой кишки укладывают на кожу марлевый валик, пропитанный фурациллиновой мазью или мазью Вишневского. При этом один конец лигатуры каждого наложенного шва дополнительно проводят под марлевым валиком и завязывают над ним с другим концом лигатуры. Это обеспечивает фиксацию концевой колостомы на коже передней брюшной стенки и предупреждает инфицирование линии швов по периметру выведенной культи каловым содержимым, истекающим из просвета колостомы. Через 1 сутки зашитый просвет культи толстой кишки "открывают" путем отсечения дистальной части ее около наложенных швов, закрывающих ее просвет.
Поскольку такие операции выполняются при явлениях непроходимости толстого кишечника, то в стенке толстой кишки имеются выраженные нарушения микроциркуляции. Кроме того, очень часто встречается короткая брыжейка толстой кишки в области выводимой колостомы, что при наложении швов, фиксирующих ее к тканям дополнительного разреза передней брюшной стенки, создает натяжение кишечной стенки колостомы, тем самым усугубляет нарушения кровообращения в культе. Наложение швов по периметру выведенной культи толстой кишки для фиксации к передней брюшной стенке в свою очередь еще более нарушает кровообращение. В результате очень часто наступает омертвление выведенной части толстой кишки с прорезыванием наложенных по ее периметру швов. Оно наблюдается, как правило, на 1-3 сутки после операции. При прорезывании всех швов выведенная часть толстой кишки погружается в свободную брюшную полость. Естественно в таких случаях каловое содержимое из колостомы неконтролируемо начинает поступать в свободную брюшную полость, вызывая каловый перитонит, а при неполном прорезывании /не всех швов сразу/ вначале происходит инфицирование брюшной полости и мягких тканей дополнительного разреза передней брюшной стенки /Н.Н.Каншин "Закрытое аспирационно-промывное лечение нагноительных процессов". - М. - 1993. - С. 79; Гешелин С.А. "Неотложная онкохирургия". - Киев: Здоровье. - 1988. - С. 94/.
С целью предупреждения прорезывания швов вокруг концевой колостомы в условиях уже существующего перитонита рекомендуют не накладывать швы между тканями дополнительного разреза передней брюшной стенки и выводимой частью толстой кишки /Каншин Н.Н., та же, с. 78-79/. В этих случаях концевую часть выведенной толстой кишки фиксируют отдельными швами к марлевому валику вокруг колостомы, который в свою очередь пришивают к коже передней брюшной стенки. В процессе такого удержания выведенной части толстой кишки наступает сращение между стенкой толстой кишки и тканями дополнительного разреза передней брюшной стенки.
При двухствольной колостоме для предупреждения погружения ее в свободную полость при прорезывании швов ее фиксируют на трубке, подведенной в поперечном направлении под выведенную петлю толстой кишки в области "шпоры", которая одновременно служит для предупреждения попадания каловых масс в дистальный отдел толстой кишки /Нидерле Б. и соавт. "Экстренные специальные операционные вмешательства". - Прага: Авицениум. - 1984. - С. 150-151/.
Для лечения погрузившейся в свободную брюшную полость колостомы вследствие прорезывания фиксирующих ее швов применяют: 1 - релапаратомии с повторной мобилизацией толстой кишки выше зоны прорезанных швов с последующим выведением колостомы через этот или другой дополнительный разрез передней брюшной стенки. Однако этот вариант спасения ситуации не всегда возможен из-за крайне тяжелого состояния больного из-за развившегося перитонита, инфицирования мягких тканей дополнительного разреза передней брюшной стенки или возникшей ее флегмоны. Не исключается также повторный некроз выведенной стенки колостомы. Смертность при этих операциях весьма высока.
В патентной литературе описан "Способ лечения некроза низведенной кишки" /патент РФ N 2008810, МКИ A 61 B 17/00, опубл. бюл. N 5 1994 г./, предусматривающий выполнение релапаратомии, повторного низведения сигмовидной кишки и дополнительных манипуляций в области анального сфинктера; 2 - консервативный метод: изоляция марлевыми тампонами, пропитанными мазью Вишневского места прорезанных швов от свободной брюшной полости в надежде на развитие грануляционной ткани и отграничения воспалительного процесса. Данный способ также мало эффективен. Как правило, кишечное содержимое /жидкий кал/ пропитывает марлевые тампоны, мацерирует мягкие ткани дополнительного разреза передней брюшной стенки и кожу вокруг колостомы, а также попадает в свободную брюшную полость, вызывая каловый перитонит.
Применяется также способ отведения калового содержимого из колостомы с помощью целлофанового /полихлорвинилового/ рукава, который надевают на выведенную на переднюю брюшную стенку культю толстой кишки и фиксируют прищепками к белью, тем самым изолируя выводимый отрезок толстой кишки от окружающей среды и направляя каловое содержимое в емкость для ее сбора. Однако при погрузившейся в свободную брюшную полость этот способ не применим, так как не позволяет подсоединить наружное отверстие колостомы к данному рукаву путем одевания на культю.
Из патентной литературы известен также "Способ выполнения колостомы" /патент США N 4024872, МКИ A 61 B 17/00, опублик. бюл. N 4 1979 г./. Основным предназначением данного способа является асептическое выведение колостомической культи через дополнительный разрез передней брюшной стенки. Для этого предварительно на всю длину выводимой культи толстой кишки после поперечного пересечения надевают стерильный пластиковый чехол. После этого культя толстой кишки вместе с надетым на нее чехлом протягивают через дополнительный разрез передней брюшной стенки наружу. В результате с раной передней брюшной стенки контактирует только стерильный пластиковый чехол. После проведения колостомической культи чехол легко снимается вытягиванием его наружу над концом колостомической культи. Недостатком данного способа является то, что он предохраняет от инфицирования мягких тканей дополнительного разреза только в момент выведения колостомической культи.
Описаны также способы защиты зоны толстокишечных анастомозов, предусматривающие изоляцию линии швов сшитой кишки полихлорвиниловым рукавом со стороны слизистой оболочки /"Способ предупреждения несостоятельности анастомозов полых органов", А.С. 643150, МКИ A 61 B 17/00, опубл. бюл. N 3 1979 г. и "Способ защиты кишечного анастомоза", патент РФ N 1825619, МКИ A 61 B 17/00, опубл. бюл. 25 1993 г./. Однако они не предназначены для предупреждения перитонита при уже развившейся несостоятельности швов концевой колостомы.
В качестве прототипа заявляемого технического решения взят "Способ выполнения колостомы" /патент США N 4024872, МКИ A 61 B 17/00, опубл. бюл. 4 1977 г./. Сущность способа, взятого в качестве прототипа, состоит в том, что с целью предупреждения контакта выводимой культи толстой кишки с раной дополнительного разреза передней брюшной стенки и тем самым профилактики инфицирования ее на поперечно пересеченную толстую кишку с культей надевают стерильный пластиковый чехол на всю выводимую часть кишки. После протягивания культи толстой кишки вместе с чехлом через рану дополнительного разреза передней брюшной стенки чехол снимают.
Данный способ имеет ряд недостатков: 1 - он предупреждает инфицирование раны дополнительного разреза передней брюшной стенки только в период выведения культи толстой кишки наружу. После снятия чехла инфекция через стенку толстой кишки может проникать в мягкие ткани дополнительного разреза передней брюшной стенки; 2 - поскольку чехол снимается с культи толстой кишки сразу после выведения ее на переднюю брюшную стенку, то он не может выполнять роль канала для оттока калового содержимого в емкость для ее сбора.
Указанные недостатки устраняются в заявляемом техническом решении. Цель изобретения - предупреждение развития перитонита при несостоятельности швов концевой колостомы. Поставленная цель достигается тем, что к краям концевой колостомы с помощью аппарата кишечных анастомозов герметично пришивается полихлорвиниловый рукав длиной 0,8 м, который предупреждает попадание калового содержимого между стенкой толстой кишки колостомы и мягкими тканями дополнительного разреза передней брюшной стенки и отводит его в емкость для сбора.
Подробное описание способа и примеры его практической реализации
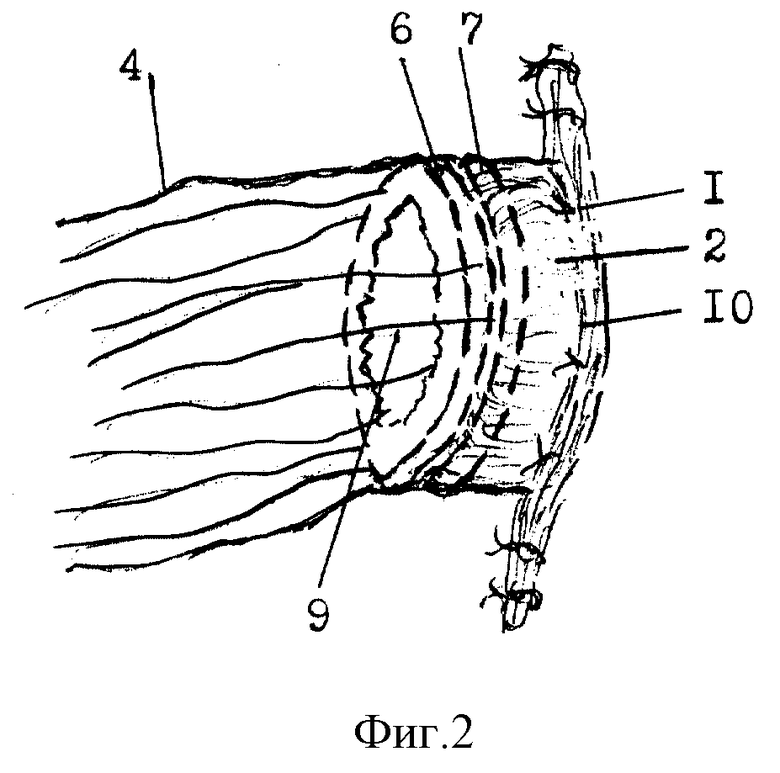
При возникновении несостоятельности /фиг. 1/ нескольких швов /1/, удерживающих концевую колостому /2/, появляется реальная угроза погружения ее в брюшную полость и выхождения калового содержимого через промежуток /10/ между стенкой толстой кишки и раной дополнительного разреза передней брюшной стенки с развитием перитонита. При возникновении такого состояния края концевой колостомы /2/ захватывают "мягкими" зажимами в трех-четырех местах для удержания, а рану вокруг нее обрабатывают раствором антисептика, например 0,5% хлорамином, или 1:5000 фурациллином, и обкладывают стерильными марлевыми салфетками. После этого, отступя на 0,5-0,7 см от края колостомы, толстую кишку прошивают по периметру кисетным швом /3/, но лигатуру не затягивают. Затем на аппарат кишечных анастомозов /АКА-2 или АКА-4/, гофрируя, надевают полихлорвиниловый рукав /4/ диаметром 5-7 см, длиной 0,7-0,8 м. Через шпульку этого аппарата вводят стержень /5/ с соединительными кольцами: дистальным /6/ и пластикантным проксимальным /7/. /Этот стержень с соединительными кольцами придается в комплект к каждому аппарату/. Над дистальным соединительным кольцом /6/ конец полихлорвинилового рукава /4/, надетого на аппарат, перевязывают лигатурой /8/ на стержне /5/. Проксимальное пластикантное соединительное кольцо /7/ на стержне /5/ вводят в просвет концевой колостомы /2/, снимают "мягкие" зажимы с ее краев и затягивают лигатуру кисетного шва /3/.
Закручиванием ходовой гайки аппарата сближают соединительные кольца 6 и 7. Затем, сняв с предохранителя подвижную рукоятку аппарата, сводят ее до упора с неподвижной рукояткой, прошивая тем самым соединительные кольца скрепками и одновременно иссекая специальным ножом центральную часть пластикантного проксимального соединительного кольца /7/ и излишки тканей, выступающие в просвет кишки в зоне анастомоза. После этого аппарат извлекают из полихлорвинилового рукава /4/.
В результате /фиг. 2/ прошивания аппаратом край концевой колостомы /2/ оказывается сшитым герметично с краем полихлорвинилового рукава /4/ двумя соединительными кольцами /6 и 7/ и имеет внутри достаточно широкое отверстие /9/. Поэтому каловое содержимое, отходящее из концевой колостомы /2/ не попадает в брюшную полость через промежуток /10/ между стенкой толстой кишки колостомы и раной дополнительного разреза передней брюшной стенки. В результате брюшная полость не инфицируется и тем самым не развивается перитонит. Вокруг получившего анастомоза концевой колостомы /2/ с полихлорвиниловым рукавом /4/ убирают марлевые салфетки, повторно обрабатывают кожу растворами антисептиков и укладывают тампоны с мазью Вишневского. Дистальный конец полихлорвинилового рукава /4/ опускают в емкость для сбора каловых масс. Ежедневно делают перевязки раны вокруг колостомы с промыванием растворами антисептиков и укладывают новые марлевые тампоны с мазью Вишневского. В течение 7-8 суток вокруг колостомы развивается грануляционная ткань, которая фиксирует колостому в ране дополнительного разреза передней брюшной стенки и препятствует проникновению инфекции в брюшную полость. На 8-10 сутки после сшивания концевой колостомы /2/ с полихлорвиниловым рукавом /4/ происходит отторжение соединительных колец /6 и 7/ и они отходят вместе с полихлорвиниловым рукавом /4/. Концевая колостома к этому времени хорошо фиксируется в ране дополнительного разреза передней брюшной стенки и выходящее из нее каловое содержимое не затекает в брюшную полость.
Пример 1. Б-ной П-в, 62 г. /и.б. N 2287/ поступил в хирургическое отделение Ростовской БСМП N 1 по поводу рака сигмовидной кишки, острой толстокишечной непроходимости. У больного вздутие живота, его асимметрия, задержка отхождения газов и стула, схваткообразные боли. АД 150/90 мм рт. ст., пульс 88 в 1 минуту, ритмичный. После кратковременной предоперационной подготовки пациенту выполнена лапаратомия с ревизией органов брюшной полости, операция Гартмана /резекция сигмовидной кишки с опухолью, выведение одноствольной колостомы и ушивание дистального отдела толстого кишечника наглухо/. Через 1 сутки концевую колостому "открыли" путем отсечения дистального ее конца. Газы и каловое содержимое стало отходить в калоприемник. На 3-и сутки после операции при перевязке обнаружено омертвение толстой кишки по линии швов, удерживающих колостому в дополнительном разрезе передней брюшной стенки, а также прорезывание трех из них. Для предупреждения инфицирования брюшной полости каловым содержимым и удержания колостомы в дополнительном разрезе передней брюшной стенки решено пришить к концевой колостоме полихлорвиниловый рукав. В перевязочной края колостомы взяты "мягкими" зажимами, омертвевшая часть ее отсечена. Раствором 0,5% хлорамина, а затем фурациллина 1: 5000 обработана кожа и рана дополнительного разреза передней брюшной стенки вокруг колостомы. На это же место уложены стерильные марлевые салфетки. По краю колостомы, отступя на 0,7 см, наложен незатянутый кисетный шов. Взят аппарат кишечных анастомозов АКА-2, на его конец надет гофрированно полихлорвиниловый рукав диаметром 5 см и длиной 0,8 м. В аппарат введен стержень с соединительными кольцами. Над дистальным соединительным кольцом полихлорвиниловый рукав завязан лигатурой на стержне. Проксимальное соединительное кольцо на стержне проведено в просвет концевой колостомы. "Мягкие" зажимы сняты, кисетный шов затянут. Закручиванием ходовой гайки аппарата соединительные кольца сближены на стержне и нажатием подвижной рукоятки аппарата край концевой колостомы герметично сшит с краем полихлорвинилового рукава. Аппарат извлечен из полихлорвинилового рукава. Произведена смена салфеток вокруг колостомы на мазевые тампоны после повторной обработки этой области растворами антисептиков. Ежедневные перевязки с проведением обработки вокруг колостомы растворами антисептиков и укладкой мазевых тампонов. Зона анастомоза концевой колостомы с полихлорвиниловым рукавом герметична. Каловое содержимое из колостомы поступает только по полихлорвиниловому рукаву в емкость для ее сбора. На 9-е сутки появились признаки отторжения соединительных колец с полихлорвиниловым рукавом от концевой колостомы. Вокруг колостомы уже развилась грануляционная ткань, которая удерживала концевую колостому от погружения в брюшную полость и предупреждала инфицирование ее каловым содержимым. Хирургическими ножницами отсечены отдельные места, удерживающие соединительные кольца с колостомой. Полихлорвиниловый рукав вместе с соединительными кольцами удален. Больному наложены марлевые салфетки с фурациллиновой мазью вокруг колостомы и установлен калоприемник. В дальнейшем после эпителизации грануляционной ткани вокруг концевой колостомы пациент выписан из стационара.
Пример 2. Б-ная Б-а, 53 г. /и.б. N 139/ поступила в хирургическое отделение БСМП N 2 г. Ростова-на-Дону с диагнозом: стенозирующая опухоль сигмовидной кишки, полная толстокишечная непроходимость. Больная жалуется на схваткообразные боли в животе, неотхождение газов и стула, вздутие живота. АД 140/100 мм рт. ст., пульс 96 в 1 минуту, ритмичный. После предоперационной подготовки в тот же день больной выполнена экстренная лапаратомия, операция Гартмана /резекция участка сигмовидной кишки с опухолью с наложением одноствольной концевой колостомы и ушиванием наглухо дистального отрезка толстого кишечника/. Через 1 сутки колостома "открыта" для отхождения газов и стула. На 3-и сутки после операции у больной появились резкие боли в левой половине живота, положительные симптомы раздражения брюшины над лоном слева. При осмотре концевой колостомы выявлено, что вокруг нее имеется гиперемия кожи передней брюшной стенки, между стенкой толстой кишки и раной дополнительного разреза передней брюшной стенки прорезались 4 шва и каловое содержимое поступает в брюшную полость. Экстренно выполнена релапаратомия, при которой обнаружен частичный некроз толстой кишки в зоне наложенных по ее периметру швов с отрывом колостомы от мягких тканей дополнительного разреза передней брюшной стенки и развитием затека калового содержимого в брюшную полость с началом фибринозно-гнойного перитонита. Выполнено иссечение некротизированной части концевой колостомы с повторным ее выведением на переднюю брюшную стенку через тот же дополнительный разрез, а также произведен лаваж нижнего этажа брюшной полости с дренированием. Состояние больной не улучшилось. Через 1 сутки она умерла от прогрессирующего перитонита. Паталогоанатомическое исследование трупа не производилось.
Предлагаемый способ предупреждения перитонита при несостоятельности швов концевой колостомы апробирован на 4 пациентах. Развития перитонита не отмечено ни у одного из них. Все выписаны из стационара.
По сравнению с прототипом заявляемый способ обладает следующими преимуществами: 1 - создает герметичный анастомоз края концевой колостомы с краем полихлорвинилового рукава, что предупреждает поступление калового содержимого между стенкой толстой кишки и мягкими тканями дополнительного разреза передней брюшной стенки и тем самым развитие перитонита; 2 - надежно удерживает выведенную концевую колостому от погружения ее в брюшную полость при несостоятельности всех швов между ее стенкой и раной дополнительного разреза передней брюшной стенки; 3 - способствует развитию вокруг колостомы грануляционной ткани и заживлению раны дополнительного разреза передней брюшной стенки при несостоятельности швов, удерживающих колостому.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ИСТИННОЙ ЭВЕНТРАЦИИ ТОЛСТОЙ КИШКИ, НЕСУЩЕЙ КОЛОСТОМУ | 2009 |
|
RU2408299C1 |
| СПОСОБ ПЛАСТИКИ ГЕПАТИКОХОЛЕДОХА | 1999 |
|
RU2156610C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДЕСТРУКТИВНОГО ПАНКРЕАТИТА | 2006 |
|
RU2334474C1 |
| СПОСОБ ЛЕЧЕНИЯ ОСЛОЖНЕНИЯ КОЛОСТОМЫ | 2012 |
|
RU2491891C1 |
| Способ закрытия одноствольной колостомы после обструктивной резекции толстой кишки | 2023 |
|
RU2820958C1 |
| СПОСОБ ЛЕЧЕНИЯ ГНОЙНОГО ПАНКРЕАТИТА | 1992 |
|
RU2064779C1 |
| СПОСОБ КОМБИНИРОВАННОГО ДРЕНИРОВАНИЯ БРЮШНОЙ ПОЛОСТИ И РАНЫ БРЮШНОЙ СТЕНКИ | 2009 |
|
RU2417768C2 |
| СПОСОБ ЛЕЧЕНИЯ ДЕСТРУКТИВНОГО ПАНКРЕАТИТА | 1998 |
|
RU2141355C1 |
| СПОСОБ УШИВАНИЯ КУЛЬТИ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 1999 |
|
RU2143850C1 |
| СПОСОБ ДВУХЭТАПНОГО ФОРМИРОВАНИЯ ТОЛСТО-ТОЛСТОКИШЕЧНОГО АНАСТОМОЗА | 2005 |
|
RU2297800C2 |
Изобретение относится к медицине, хирургии, может быть использовано для предупреждения перитонита при несостоятельности швов концевой колостомы. По периметру концевой колостомы рану и кожу вокруг нее обрабатывают антисептиками. На края колостомы накладывают кишечный шов. На сшивающий аппарат надевают полихлорвиниловый рукав. Через шпульку аппарата вводят стержень с соединительными кольцами. Проксимальное кольцо вводят в просвет концевой колостомы. Затягивают кисетный шов. С помощью аппарата сводят кольца и прошивают их скрепками между собой. Сшивают конец рукава с краем концевой колостомы. Аппарат извлекают из рукава. Способ позволяет предупредить прорезывание швов вокруг концевой колостомы. 2 ил.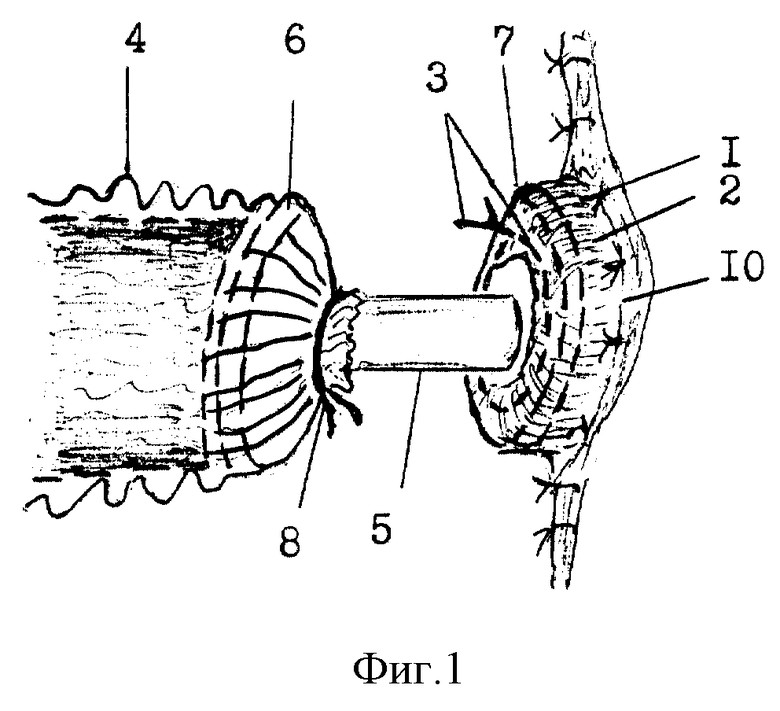
Способ предупреждения перитонита при несостоятельности швов концевой колостомы, предусматривающий отведение калового содержимого из колостомы через полихлорвиниловый рукав, отличающийся тем, что при появлении признаков несостоятельности швов по периметру концевой колостомы рану и кожу вокруг нее обрабатывают растворами антисептиков, например, 0,5%-ным хлорамином, обкладывают стерильными марлевыми салфетками и, отступая на 0,5 - 0,7 см от края колостомы, по периметру кишки накладывают незатянутый кисетный шов, затем на аппарат кишечных анастомозов, например, АКА-2 или АКА-4, гофрируя, надевают полихлорвиниловый рукав диаметром 5 - 7 см, длиной 0,7 - 0,8 м, через шпульку аппарата вводят стержень с соединительными кольцами, дистальным и пластикантным проксимальным, над дистальным кольцом протягивают конец полихлорвинилового рукава и перевязывают его лигатурой на стержне в поперечном направлении, а проксимальное кольцо вводят в просвет концевой колостомы и затягивают кисетный шов, с помощью аппарата сводят соединительные кольца и прошивают их скрепками между собой, одновременно герметично сшивают конец полихлорвинилового рукава с краем концевой колостомы, после чего аппарат извлекают из полихлорвинилового рукава, а рану вокруг колостомы вновь обрабатывают растворами антисептиков и накладывают мазевые марлевые тампоны, которые меняют ежедневно при перевязках для развития грануляционной ткани и эпителизации.
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
Авторы
Даты
2001-02-27—Публикация
1999-02-02—Подача