Изобретение относится к медицине, а именно к методам определения патоморфологических изменений кожи.
Для изучения патоморфологических изменений кожного покрова используются цитологические, гистологические и морфометрические методы [1, 2].
Применение данных методов требует удаление исследуемого участка кожи, то есть сопровождается травматизацией обследуемого, что снижает физиологичность данных методов и ограничивает их применение в практической медицине. Исследование оптических свойств кожи в условиях in vivo позволяет лишь косвенно судить о патоморфологических изменениях в ней, поскольку данное исследование проводится только в отраженном свете, что снижает его информативность [3, 4] .
Наиболее близким по техническому решению является способ распознавания типа ткани и аппарат для его осуществления, в котором для распознавания патоморфологических изменений на исследуемую поверхность воздействуют энергетическими раздражителями [5].
Однако данный способ не дает возможности оценивать патоморфологические изменения кожного покрова путем измерения в основных диапазонах видимой области спектра коэффициентов поглощения кожей света (а), коэффициентов светопроводности (t), интенсивности фотолюминесценции (f) и частоты просветления (П).
Поставлена задача снижения травматичности и повышения эффективности определения патоморфологических изменений кожи по ее оптическим параметрам, регистрируемым in vivo.
Сущность изобретения: по отличительным признакам оптических параметров кожи в очаге поражения и оптических параметров здоровой кожи определяют патоморфологические изменения в коже согласно закономерностям их отражения оптическими параметрами кожи, регистрируемыми in vivo.
Решение данной задачи осуществляется следующим образом.
С помощью разработанных нами способов и устройства [6, 7] проводится измерение в условиях in vivo оптических параметров здоровой кожи и кожи очагов поражения в основных диапазонах видимой области спектра. При этом регистрируются коэффициент поглощения кожей света (а), коэффициент светопроводности кожи (t), интенсивность фотолюминесценции (f) и частота просветления в тканях кожи (П), возникающего под воздействием проходящего света. После этого устанавливаются статистически достоверные отличия между зарегистрированными оптическими параметрами здоровой кожи и кожи очагов поражения и характер данных отличий: превышение или уменьшение оцениваемых оптических параметров кожи очагов поражения относительно оптических параметров здоровой кожи.
Далее по характеру указанных отличий осуществляется определение патоморфологических изменений кожи в очагах поражения. При этом учитываются закономерности отражения регистрируемыми in vivo оптическими параметрами кожи ее структур: величина рогового слоя имеет прямую зависимость (ПЗ) с "а" в диапазоне 400-760 нм, ПЗ с "t" в диапазоне 400-495 нм и не имеет зависимости (НЗ) с "f" и "П"; величина зернистого слоя имеет ПЗ с "а" в диапазоне 495-580 нм, обратную зависимость (ОЗ) с "t" в диапазоне 400-495 нм, ПЗ с "f" в диапазоне 400-440 нм и НЗ с "П"; величина шиповатого слоя имеет ПЗ с "а" в диапазоне 400-760 нм, ОЗ с "t" в диапазонах 400-495 нм и 580-760 нм, ПЗ с "f" в диапазонах 400-440 нм и 580-640 нм, ПЗ с "П" в диапазоне 400-440 нм; относительная доля сосудов в дерме имеет ОЗ с "t" в диапазоне 580-640 нм, ПЗ с "f" в диапазоне 580-640 нм, НЗ с "а" и "П"; митотическая активность кератиноцитов имеет ПЗ с "f" в диапазоне 400-440 нм и НЗ с "а", "t" и "П"; величина сосочкового слоя дермы имеет ПЗ с "а" в диапазоне 400-760 нм, ОЗ с "t" в диапазоне 400-495 нм и НЗ с "f" и "П"; плотность кератиноцитов имеет ПЗ с "а" в диапазоне 400-760 нм, ОЗ с "t" в диапазоне 400-760 нм, ПЗ с "f" в диапазоне 400-640 нм, ПЗ с "П" в диапазоне 400-440 нм; наличие воспалительных инфильтратов имеет ПЗ с "t" в диапазонах 400-495 нм и 580-760 нм, ПЗ с "f" в диапазонах 400-495 нм и 640-760 нм, НЗ с "а" и "П"; наличие клеточных пролифератов имеет ПЗ с "а" в диапазоне 400-760 нм, ОЗ с "t" в диапазоне 400-760 нм, ПЗ с "f" в диапазоне 400-760 нм и ПЗ с "П" в диапазоне 400-760 нм; митотическая активность клеток пролифератов имеет ПЗ с "f" в диапазонах 400-495 нм и 640-760 нм, ПЗ с "П" в диапазонах 400-495 нм и 580-640 нм, НЗ с "а" и "t".
Примеры конкретного применения
Исследование оптических параметров здоровой кожи и кожи очагов поражения осуществлялось с помощью разработанных нами методов и устройства (6, 7, 8). При этом регистрировали в основных диапазонах видимой области спектра in vivo коэффициенты поглощения кожей света (а), коэффициенты ее светопроводности (t), интенсивность фотолюминесценции (f) и частоту просветления тканей кожи (П). После этого по зарегистрированным таким образом оптическим параметрам проводили определение патоморфологических изменений данных участков кожного покрова. Далее изученные участки кожного покрова иссекались и изучались гистологическими методами. При этом парафиновые срезы окрашивались гематоксилин-эозином и по Ван-Гизону (1).
Больная Л. , 72 лет, обратилась 18.11.98 в онкологический центр с жалобами на опухолевое образование в области левой щеки. Больна в течение 5 лет. В последний месяц отмечала быстрый рост новообразования. Объективно: на коже левой щеки располагался узел шаровидной формы диаметром 1,0 см, возвышающийся над поверхностью окружающей кожи на 0,7 см, темно-красного цвета, с гладкой поверхностью, без изъязвлений, мягкоэластической консистенции, малоболезненный, с подлежащими тканями не спаянный. Кожа вокруг очага поражения не изменена. Регионарные лимфатические узлы не пальпировались. Предположительный диагноз: воспаленный невус.
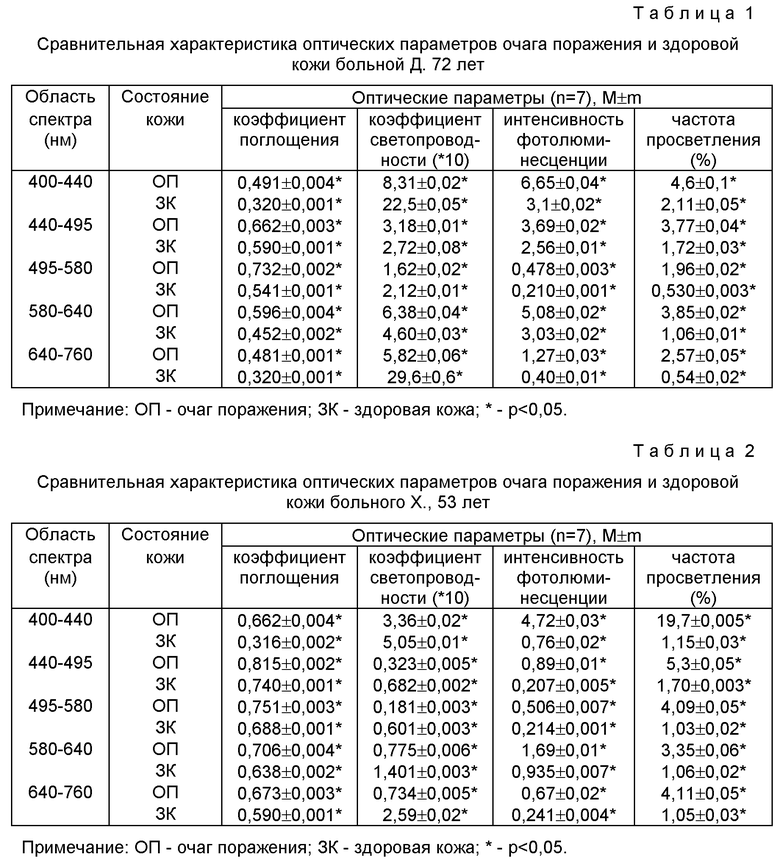
Оптические параметры здоровой кожи и кожи очага поражения представлены в табл.1. Как видно из таблицы, в очаге поражения по сравнению со здоровой кожей отмечались отличия оптических параметров во всех диапазонах видимой области спектра: повышенные коэффициенты поглощения кожей света во всех диапазонах видимой области спектра, сниженные коэффициенты светопроводности, повышенную интенсивность фотолюминесценции и повышенную частоту просветления. Эти результаты свидетельствовали о наличии в очаге поражения клеточных пролифератов с выраженной митотической активностью, то есть, говорили об опухолевом процессе. Основываясь на клинических данных и результатах определения патоморфологических изменений в коже по зарегистрированным in vivo оптическим параметрам, был установлен диагноз: базалиома.
При гистологическом исследовании диагностирована базалиома преимущественно аденоидного строения.
Больной X., 53 лет, обратился в онкологический центр 12.01.96 с жалобами на образование узла на коже левой щеки. Болен в течение 3 месяцев. Объективно: на коже левой скуловой области имелся узел 1,5 см в диаметре, возвышавшийся над поверхностью кожи на 0,6 см, коричневого цвета с кератозом на поверхности, без изъязвлений. Узел с подлежащими тканями не спаян, плотной консистенции, малоболезнен. Окружающая кожа обычной окраски. Регионарные лимфатические узлы не пальпировались. Предварительный диагноз: плоскоклеточный рак кожи, экзофитная форма, T1N0M0.
Оптические параметры здоровой кожи и кожи очага поражения данного пациента представлены в табл.2. Как видно из таблицы, имели место отличия регистрируемых оптических показателей во всех диапазонах видимой области спектра: повышенные (по сравнению со здоровой кожей) коэффициенты поглощения кожей света, сниженные коэффициенты светопроводности кожи, повышенная интенсивность фотолюминесценции и частота просветления. Характер данных отличий свидетельствовал о наличии в очаге поражения клеточного пролиферата с высокой митотической активностью. Основываясь на клинических данных и результатах определения патоморфологических изменений кожи по оптическим параметрам, был установлен диагноз: плоскоклеточный рак кожи.
Гистологически диагностирован ороговевающий плоскоклеточный рак.
Таким образом, использование предлагаемого технического решения позволяет снизить травматичность и повысить эффективность способа за счет возможности определения патоморфологических изменений кожи по ее оптическим параметрам, регистрируемым in vivo.
Источники информации
1. Цветкова Г.М., Мордовцев В.Н., Патоморфологическая диагностика заболеваний кожи. М., 1986.
2. Автандилов Г.Г. Медицинская морфометрия. М., 1990.
3. Утц С.Р. Физические методы исследования в дерматологии. Часть 1. Вестник дерматологии, 1995, 1.
4. Dawson J.B., Barker D.J., Grassam E. et al. Theorerical and experemental study of light absorption and scattering by in vivo skin. Phys, Med. Biol. 1980. 25.
5. Журавель В.Г. Способ определения светопроводности кожи человека. Патент СССР 1802869, 1992.
6. Журавель В.Г. Устройство для определения светопроводности кожи in vivo. Патент РФ 2057344, 1996.
7. Журавель В. Г. Способ определения величины фотолюминесценции в коже человека. Патент РФ 2090891, 1997.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ИЗБИРАТЕЛЬНОГО ИЗМЕНЕНИЯ ЧУВСТВИТЕЛЬНОСТИ КЛЕТОК С РАЗЛИЧНОЙ ИНТЕНСИВНОСТЬЮ ДЕЛЕНИЯ К ЛУЧИСТОЙ ЭНЕРГИИ | 2000 |
|
RU2188423C2 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ПОКАЗАНИЙ К ПРОТИВОРЕЦИДИВНОМУ ЛЕЧЕНИЮ БОЛЬНЫХ ПСОРИАЗОМ | 2004 |
|
RU2267981C2 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ИЗМЕНЕНИЯ ОПТИЧЕСКИХ СВОЙСТВ КОЖИ В УСЛОВИЯХ IN VIVO ПОД ВОЗДЕЙСТВИЕМ БЕЛОГО СВЕТА | 1993 |
|
RU2130182C1 |
| СПОСОБ ПОВЫШЕНИЯ РЕЗИСТЕНТНОСТИ КЛЕТОК В УСЛОВИЯХ IN VIVO К ЛУЧИСТОЙ ЭНЕРГИИ И ЕЕ ПОСЛЕДЕЙСТВИЮ | 1993 |
|
RU2098817C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ВЕЛИЧИНЫ ФОТОЛЮМИНЕСЦЕНЦИИ В КОЖЕ ЧЕЛОВЕКА | 1992 |
|
RU2090891C1 |
| Способ определения светопроводности кожи человека | 1991 |
|
SU1802869A3 |
| УСТРОЙСТВО ДЛЯ ОПРЕДЕЛЕНИЯ СВЕТОПРОВОДНОСТИ КОЖИ IN VIVO | 1992 |
|
RU2057344C1 |
| СПОСОБ ЛАЗЕРНОЙ ГИПЕРТЕРМИИ ОПУХОЛЕЙ ПРИ ВВЕДЕНИИ ПЛАЗМОННО-РЕЗОНАНСНЫХ НАНОЧАСТИЦ С ПРИМЕНЕНИЕМ ТЕХНИКИ ИММЕРСИОННОГО ОПТИЧЕСКОГО ПРОСВЕТЛЕНИЯ | 2022 |
|
RU2800156C1 |
| ФОТОМЕТР МЕДИЦИНСКИЙ | 2003 |
|
RU2301972C2 |
| Способ дифференциальной диагностики грибовидного микоза от хронических дерматозов | 2018 |
|
RU2687274C1 |
Изобретение может быть использовано в медицине, а именно в методах определениях патоморфологических изменений кожи. Способ определения патоморфологических изменений кожи по ее параметрам, регистрируемым in vivo, отличается тем, что измерение здоровой кожи и кожи в очагах поражения проводят в основных диапазонах видимой области спектра путем регистрации коэффициентов поглощения кожей света (а), коэффициентов светопроводности (t), интенсивности фотолюминесценции (f) и частоты просветления (П) и при повышении значения а по сравнению со здоровой кожей, снижении t, увеличении f и увеличении П определяют патоморфологические изменения кожи. Способ обеспечивает снижение травматичности и повышение эффективности определения патоморфологических изменений кожи за счет возможности регистрации состояния структуры кожи по ее оптическим параметрам, регистрируемым в условиях in vivo. 2 табл.
Способ определения патоморфологических изменений кожи по ее параметрам, регистрируемым in vivo, отличающийся тем, что измерение здоровой кожи и кожи в очагах поражения проводят в основных диапазонах видимой области спектра путем регистрации коэффициентов поглощения кожей света (а), коэффициентов светопроводности (t), интенсивности фотолюминесценции (f) и частоты просветления (П) и при повышении значения а по сравнению со здоровой кожей, снижение t, увеличении f и увеличении П определяют патоморфологические изменения кожи.
| Способ определения светопроводности кожи человека | 1991 |
|
SU1802869A3 |
| СПОСОБ РАСПОЗНАВАНИЯ ТИПА ТКАНИ И АППАРАТ ДЛЯ ОСУЩЕСТВЛЕНИЯ СПОСОБА | 1995 |
|
RU2138192C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ПОКАЗАНИЙ К ХИРУРГИЧЕСКОМУ ЛЕЧЕНИЮ КЕРАТОАКАНТОМЫ | 1992 |
|
RU2038048C1 |
| ЦВЕТКОВА Г.М., МОРДОВЦЕВ В.Н | |||
| Патоморфологическая диагностика заболеваний кожи | |||
| - М., 1986. | |||
Авторы
Даты
2002-08-27—Публикация
2000-04-17—Подача