Изобретение относится к области медицины, в частности к хирургии, реанимации.
Известно, что распространенный гнойный перитонит является септическим процессом, при котором повреждаются все органы и системы с формированием сложной ответной реакции, ведущей к инфекционно-токсическому шоку - состоянию с высокой вероятностью летального исхода. Летальность при перитоните у детей до сих пор составляет 13-23% и обусловлена безуспешностью борьбы с синдромом эндогенной интоксикации.
Инфицированная брюшная полость и парез кишечника приводят к образованию огромного количества токсических веществ, поступающих в общий кровоток. Эндотоксины из брюшной полости поступают в малый круг кровообращения, вызывают повреждение легких, затем, попадая в общий кровоток, вызывают нарушение метаболизма всех органов и систем. При воздействии токсических веществ на клетки организма изменяется структура мембран, что ведет к нарушению внутриклеточного гомеостаза и выделению токсических продуктов метаболизма из клеток в общий кровоток.
Попытки выделить субстрат синдрома эндогенной интоксикации выявили среднемолекулярные пептиды (СМП), продукты перекисного окисления липидов - диеновы коньюгаты (ДК), кетодиены, а также интерлейкины, лейкотриены, фактор некроза опухоли и др.
Исследование последних лет показали, что прогноз абдоминального сепсиса определяется выраженностью синдрома эндогенной интоксикации. И потому, при распространенных формах перитонита применяются различные методы детоксикации (гемосорбция, плазмаферез, лимфосорбция и др.).
Однако с помощью данных методов можно удалить лишь небольшую часть токсинов из крови, тогда как их основная масса заключена в тканях.
Применение лапаростомии (открытого метода ведения брюшной полости) способствует постоянному оттоку гнойного экссудата из брюшной полости, а следовательно, меньшему его всасыванию в кровоток и эффективному снижению синдрома эндогенной интоксикации.
Известно, что ушивание брюшной полости при лапаростомии проводится при купировании воспаления брюшины (А.К. Ерамишанцев, И.Е. Кожокару / О показаниях и технике программированной лапаростомии у больных перитонитом в сочетании с синдромом полиорганной недостаточности. -Первый Московский международный конгресс хирургов. - М., 1995. - С. 9-11). Авторами указаны основные критерии ушивания лапаротомной раны: отсутствие воспаления со стороны передней брюшной стенки, брюшной полости, а также симптомов генерализации воспаления, таких как септический шок, синдром полиорганной недостаточности. Автором предлагается также ориентировка на бактериологические методы исследования: микробное число в экссудате менее 1000/мл.
Недостатком данного исследования является отсутствие четких лабораторных показателей, характеризующих общевоспалительный синдром, основываясь на которых можно прогнозировать отсутствие осложнений после закрытия лапаростомы.
У детей использование метода лапаростомии рекомендуется сразу при поступлении, еще до того, как развился синдром полиорганной недостаточности (И.Д. Муратов, П. П. Кузьмичев, С. В. Клименко, М. В. Шепелева, М.Н. Дардина /Комплексное лечение разлитого гнойного перитонита у детей с использованием лапаростомы. - Российский вестник перинатологии и педиатрии. - 6. - 1995г. - С. 43-46). Авторами указывается на эффективность применения лапаростомии при распространенном гнойном перитоните, позволяющей снизить летальность до 3,3%. В качестве критерия ушивания брюшной полости используется только субъективная оценка хирургом степени воспаления брюшины, отсутствие гнойного выпота, прекращение экссудации, а также общеклинические признаки уменьшения интоксикации - снижение тахикардии, исчезновение одышки.
Недостатком исследования является отсутствие объективных лабораторных критериев, позволяющих оценить степень интоксикации и прогнозировать отсутствие осложнений в послеоперационном периоде после закрытия лапаростомы.
Наиболее близким к заявляемому является исследование (Я.Б. Юдин, Ю.Д. Прокопенко, К. К. Федоров, Т.А. Габинская /Острый аппендицит у детей. -М.: Медицина. - 1998. - 256 с.). Основными показаниями к закрытию лапаростомии считают ликвидацию пареза кишечника, отсутствие выпота в брюшной полости. Авторами указывается на показатели, характеризующие снижение интоксикации в послеоперационном периоде, в виде СМП, которые к 3-м суткам уменьшались на 50-60%, и лейкоцитарного индекса интоксикации, который снижался на 35-40%.
Недостатком исследования является также отсутствие критериев, позволяющих прогнозировать благоприятное течение перитонита после закрытия брюшной полости, а также определить количество необходимых ревизий брюшной полости. Оценка воспаления проводится только визуально, на основании которой строится прогноз количества плановых ревизий, необходимых для полной ликвидации воспалительного процесса брюшной полости.
Задача изобретения: в прогнозировании оптимального времени ушивания брюшной полости при лапаростомии, когда поступление экссудата из брюшной полости в кровоток уже не способно запустить патологический процесс, ведущий к декомпенсации состояния.
Поставленная задача достигается тем, что с 1-х суток после операции проводится исследование СМП и ДК в артериальной и венозной крови. При восстановлении данных показателей до физиологической нормы прогнозируется дальнейшее благоприятное течение послеоперационного периода и выставляются показания к ушиванию брюшной полости.
Научная новизна.
1. Выбраны объективные лабораторные показатели (СМП и ДК), позволяющие всесторонне оценить динамику интоксикации в послеоперационном периоде при распространенном перитоните.
2. Впервые у детей в послеоперационном периоде при использовании метода лапаростомии исследована динамика СМП и ДК.
3. При снижении СМП и ДК в артериальной и венозной крови до нормы прогнозируем благоприятное течение послеоперационного периода, а их нарастание после ушивания брюшной полости не ведет к утяжелению состояния пациентов.
При развитии воспаления происходит накопление продуктов перекисного окисления липидов, которые вызывают деформацию липопротеинового комплекса мембран клеток, повышение проницаемости для протонов воды, появление пор в структуре мембран, что в итоге ведет к цитолизу и гибели клетки, при этом в кровь поступают пептиды, фосфолипиды, протеолитические ферменты, которые, в свою очередь, воздействуют на другие клетки, вызывая их гибель, так запускается каскадный патологический процесс.
Самым ранним индикатором повреждения клеток является концентрация продуктов перекисного окисления липидов, в частности ДК, так как уже через 4-6 часов после начала воспаления определяется их нарастание в крови. По динамике ДК можно не только оценивать степень синдрома эндогенной интоксикации, но и прогнозировать формирование гнойных осложнений.
При глухом ушивании брюшной полости только устранение источника перитонита не приводит к ощутимому снижению концентрации ДК, которые в дальнейшем послеоперационном периоде нарастают. Большинство пациентов нуждается в проведении активных методов детоксикации (гемосорбция, плазмаферез), но уже через 18-20 часов после их проведения значение ДК приходит к прежнему уровню. Это подтверждает положение о том, что если элиминация из крови токсических продуктов не подкрепляется стойкой ликвидацией источника интоксикации, то эндотоксемия вновь возрастает.
СМП характеризуются содержанием веществ полипептидной природы, дикарбоновых кислот, лизина, глицина. Когда другие биохимические показатели не выходят за пределы нормы, по уровню СМП можно судить о степени интоксикации и прогнозировать развитие осложнений. Так, при глухом ушивании брюшной полости уже через сутки после ликвидации источника перитонита уровень СМП увеличивается, что сопровождается клиническим утяжелением состояния больных.
Самым эффективным способом удаления СМП и ДК из крови хирургами признается устранение источника перитонита и адекватная санация брюшной полости, а применение экстракорпоральных методов детоксикации ведет к их временному снижению. По нашим представлениям, наиболее эффективное снижение интоксикации возможно только при хорошем оттоке гнойного экссудата из брюшной полости при применении лапаростомии.
Наибольшие концентрации СМП и ДК при лапаростомии отмечены в 1-е послеоперационные сутки и обусловлены тем, что в это время максимально выражен синдром эндогенной интоксикации. При этом у больных имеется наибольшее увеличение клинических и лабораторных показателей интоксикации: одышка, тахикардия, лейкоцитоз, лейкоцитарный индекс интоксикации.
Таким образом, одновременная оценка СМП и ДК позволяет полноценно охарактеризовать синдром эндогенной интоксикации, так как охватывает белковый и липидный спектр нарушений метаболизма.
Сущность способа заключается в следующем.
После операции наложения лапаростомии проводилось исследование СМП (по Н. И. Габриэлян, 1981), а также ДК (спектрофотометрическим методом по В.Б. Гаврилову, 1983) в артериальной и венозной крови. Нормой общего количества СМП считали 0,254-0,375 у.е. и ДК - 1,3-1,7 ед./мл.
При восстановлении показателей СМП и ДК в артериальной и венозной крови до нормы ставили показания к ушиванию брюшной полости, что в последующем не вело к утяжелению состояния пациентов и формированию гнойных осложнений со стороны брюшной полости. А временное повышение СМП и ДК в венозной крови после ушивания лапаротомной раны уже не способно запустить патологический процесс до уровня декомпенсации.
Пример 1.
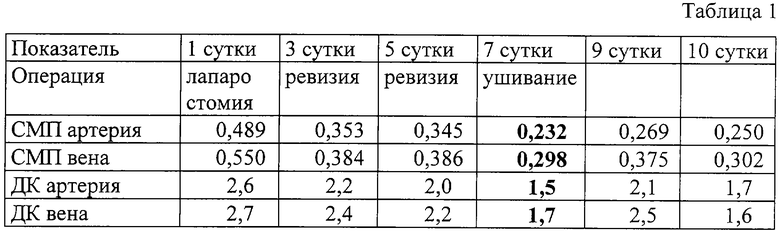
Больной Ч. , 14 лет, ист. болезни 4230, поступил с диагнозом: распространенный гнойный перитонит, оментит. Давность заболевания 2,5 суток. В 1-е послеоперационные сутки СМП составляли 0,489 у.е. и 0,550 у.е., а ДК 2,6 ед. /мл и 2,7 ед./мл. Выполнена санация брюшной полости, оставлена лапаростома. Проводилось стандартное лечение послеоперационного периода распространенного гнойного перитонита (антибактериальная, инфузионно-трансфузионная терапия, нормализация реологии крови). К 7-м суткам СМП составляли 0,232 у.е. и 0,298 у. е., а ДК - 1,5 ед./мл и 1,7 ед./мл. При этих показателях выставлены показания к ушиванию брюшной полости наглухо. После операции концентрация СМП не выходила за границы нормы, а ДК увеличивались в 1,4-1,5 раз в артериальной и венозной крови, с их дальнейшей нормализацией. Осложнений в послеоперационном периоде у ребенка не было. На 14-е сутки он выписан в отделение детской хирургии.
Таким образом, пациенту потребовалось 4 операции для купирования перитонита и полной стабилизации состояния. Повышение ДК после ушивания брюшной полости уже не способствовало утяжелению состояния, быстро нормализовалось, осложнений не возникло.
Пример 2.
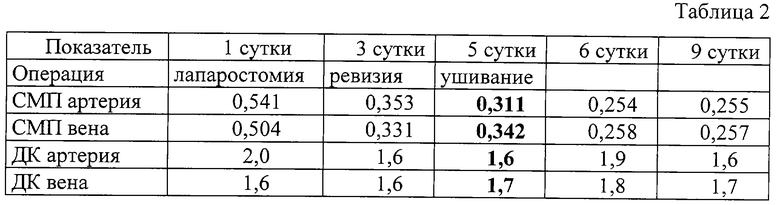
Больная А., 13 лет, ист. болезни 5638, поступила с диагнозом: гангренозно-перфоративный аппендицит, общий гнойный перитонит, оментит. Давность заболевания 5 суток. В 1-е послеоперационные сутки СМП составляли 0,541 у.е. и 0,504 у.е., а ДК 2,0 ед./мл и 1,6 ед./мл. Выполнена санация брюшной полости, оставлена лапаростома. Проводилась стандартная терапия распространенного гнойного перитонита и плановые ревизии брюшной полости через каждые 48 часов. К 5-м суткам СМП составили 0,311 у.е. и 0,342 у.е., а ДК 1,6 и 1,7 ед. /мл, что позволило ушить брюшную полость наглухо. После операции концентрация СМП оставалась нормальной, а ДК повысились в 1,2 раза и нормализовались на 10-е сутки. Осложнений в послеоперационном периоде у больной не было.
Таким образом, для купирования перитонита и стабилизации состояния больной потребовалось 3 операции. Закрытие лапаротомной раны проведено при нормализации СМП и ДК. Повышение ДК после ушивания брюшной полости подтверждает нарастание интоксикации за счет всасывания остаточного экссудата, но это уже не способно вызвать осложнения, поскольку защитные силы организма восстановлены.
Пример 3.
Больной Л. , 13 лет, ист. болезни 1580, поступил с диагнозом: травма кишки, каловый перитонит. Давность заболевания 1-и сутки. Выполнена операция Гартмана, лапаростомия.
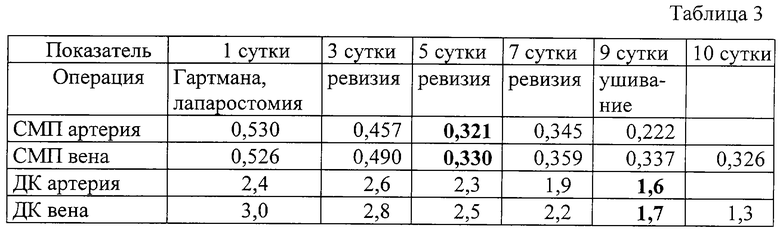
В 1-е послеоперационные сутки СМП были 0,530 у.е. и 0,526 у.е., а ДК 2,3 ед. /мл и 2,5 ед./мл. Выполнена санация брюшной полости, оставлена лапаростома. Проводилось стандартное лечение перитонита и плановые ревизии брюшной полости каждые 48 часов. К 5-м суткам СМП соответствовали норме (0,321 у.е. и 0,330 у. е.), но ДК оставались повышенными (2,3 ед./мл и 2,5 ед./мл). ДК нормализовались только к 9-м суткам (1,6 ед./мл и 1,7 ед./мл). Ушивание брюшной полости проведено на 9-е сутки, когда были нормализованы ДК и полностью ликвидированы явления перитонита.
Таким образом, СМП нормализовались на 5-е, а ДК только на 9-е сутки, что позволило ушить брюшную полость наглухо. Ребенок перенес 5 операций для полной ликвидации перитонита. Дальнейший послеоперационный период протекал без осложнений.
Данный способ прогнозирования оптимального времени ушивания брюшной полости при лапаростомии у детей использован у 28 больных в МЛПУ "Клиническая больница 7 - Таргай" г.Новокузнецка. При таком подходе к определению времени ушивания брюшной полости не развивалось каких-либо осложнений в послеоперационном периоде.
Таким образом, предлагаемый мониторинг оценки интоксикации в виде СМП и ДК позволяет с помощью объективных биохимических показателей оценить тяжесть воспалительного процесса, адекватность проводимой терапии и прогнозировать количество плановых ревизий, необходимых для ликвидации воспаления, когда повышение всасывания остаточного экссудата после ушивания брюшной полости будет не способно вызвать перегрузку защитных сил организма и декомпенсацию состояния с развитием послеоперационных осложнений. Кроме того, своевременное закрытие лапаротомной раны позволяет оградить пациента от развития госпитальной инфекции, которая возможна при необоснованно длительном использовании лапаростомии.
Изобретение относится к области медицины, а именно к хирургии. Способ обеспечивает объективность оценки тяжести воспалительного процесса и адекватность проводимой терапии, а также повышение точности определения показаний к ушиванию брюшной полости при лапаростомии у детей и течения послеоперационного периода. Проводят исследование содержания среднемолекулярных пептидов (СПМ) и диеновых конъюгатов (ДK) в артериальной и венозной крови больного с первых послеоперационных суток и восстановление этих показателей до физиологической нормы определяют как показание к ушиванию брюшной полости и благоприятному течению послеоперационного периода. 3 табл.
Способ определения показаний к ушиванию брюшной полости при лапаростомии у детей и течения послеоперационного периода, включающий исследование содержания среднемолекулярных пептидов, отличающийся тем, что проводят исследование содержания среднемолекулярных пептидов (СПМ) и диеновых конъюгатов (ДК) в артериальной и венозной крови больного с первых послеоперационных суток и восстановление этих показателей до физиологической нормы определяют как показание к ушиванию брюшной полости и благоприятному течению послеоперационного периода.
| Я.Б | |||
| ЮДИН и др | |||
| Острый аппендицит у детей | |||
| - М.: Медицина, 1998, с.256 | |||
| СПОСОБ ЛАПАРОСТОМИИ ПРИ РАЗЛИТОМ ПЕРИТОНИТЕ | 1992 |
|
RU2128946C1 |
| СПОСОБ ОЦЕНКИ ТЯЖЕСТИ ТЕЧЕНИЯ И ПРОГНОЗИРОВАНИЯ ИСХОДА РАЗЛИТОГО ПЕРИТОНИТА | 1996 |
|
RU2158427C2 |
| СПОСОБ УШИВАНИЯ ОСЛОЖНЕННЫХ ДЕФЕКТОВ СТЕНКИ ПОЛЫХ ОРГАНОВ | 1996 |
|
RU2132649C1 |
Авторы
Даты
2003-06-27—Публикация
2001-07-18—Подача