Изобретение относится к медицине, в частности к неврологии, нейрохирургии, мануальной терапии, травматологии, ортопедии, акушерству и гинекологии, функциональной диагностике, электрофизиологии, и касается своевременной диагностики синдрома грушевидной мышцы, возникающего при поясничном остеохондрозе, длительной работе в однообразной позе (водители-дальнобойщики), после хирургических операций (и/или их осложнений) на органах малого таза, а также в период ношения гипса или протезов нижних конечностей.
Известны клинический и клинико-статистический методы диагностики синдрома грушевидной мышцы. Самым достоверным считается трансректальная пальпация грушевидной мышцы, когда она определяется в виде упругого, резко болезненного тяжа. Возможна также пальпация грушевидной мышцы через большую ягодичную мышцу в положении больного "лежа на боку" (Кипервас И.П. Периферические нейроваскулярные синдромы, М.: Медицина, 1985, с.65). Клинико-статистический метод не дает диагноза, а определяет степень его вероятности (Кипервас И.П. Периферические нейроваскулярныe синдромы, М.: Медицина, 1985, с.120).
Однако существенным недостатком вышеописанных проб является то, что они либо сложны и занимают много времени, либо болезненны и малоприятны и для больного, и для врача, не возможно документировать результаты обследования (кроме чисто описательного).
Целью настоящего изобретения является повышение точности и ускорение постановки диагноза в сочетании со значительным улучшением комфортности исследования и для врача, и для пациента. Кроме того, предлагаемый способ диагностики, примененный до и после лечения, позволяет оценить эффективность последнего.
Цель достигается тем, что лежащему на спине больному проводят стандартное исследование вызванных кожных симпатических потенциалов на здоровой стороне и на стороне предполагаемого синдрома грушевидной мышцы, определяется увеличение латентного периода вегетативного ответа от седалищного нерва в пределах 200-400 мс. Увеличение разницы задержки сигнала (латентного периода) до 200-400 мс характерно для синдрома грушевидной мышцы. Укорочение латентного периода после лечения является признаком эффективности последнего.
На чертеже представлена кривая вызванных кожных симпатических потенциалов при исследовании седалищного нерва, где 1 - метка времени начала ответа на здоровой стороне (2,040 с), 2 - метка времени начала ответа на стороне синдрома грушевидной мышцы (2,320 с). Задержка составляет 0,280 с.
Способ поясняют следующие клинические примеры.
Пример 1.
Больной А., 35 лет, водитель-дальнобойщик.
Диагноз - поясничный остеохондроз, правосторонняя ишиалгия, правосторонний синдром грушевидной мышцы.
Из анамнеза: впервые жалобы на боли в правой ягодице с иррадиацией в правую ногу и онемение стопы возникли около месяца назад, когда отправился в дальний рейс на недавно отремонтированной машине с очень тугой педалью газа. Через сутки почувствовал боль в пояснице с иррадиацией в бедро и голень, еще через сутки боли локализовалась в глубине правой ягодицы, утром не мог встать на правую ногу, после нескольких шагов боль уменьшалась, после отдыха усиливалась. Применение анальгетиков не имело эффекта, после массажа спины и поясницы боли усиливались, физиотерапия резко усиливала боли, появлялись судороги в мышцах правых бедра и голени.
На рентгенограммах поясничного отдела позвоночника имеются не грубые проявления остеохондроза, антальгический сколиоз, выпрямление поясничного лордоза.
Через прямую кишку пальпаторно исследованы грушевидные мышцы: правая напряжена и резко болезненна. Левая мягкая и безболезненная. Тонус правой икроножной и ягодичной мышц снижен.
Методика вызванных кожных симпатических потенциалов выявила латентный период 280 мс по правому седалищному нерву (см. чертеж).
После 3-х блокад и 6-ти сеансов мануальной терапии контрольное исследование вызванных кожных симпатических потенциалов выявило уменьшение латентного периода ответа по седалищному нерву в 3 раза.
Вывод: методика вызванных кожных симпатических потенциалов информативна при диагностике и оценке эффективности лечения синдрома грушевидной мышцы методами мануальной терапии и новокаиновыми блокадами.
Пример 2.
Больная Ф. 48-ми лет, рабочая склада.
Диагноз - распространенный остеохондроз позвоночника с преобладанием поражения в поясничном отделе, левосторонний синдром грушевидной мышцы, выраженный болевой синдром.
Из анамнеза: впервые жалобы на боль в пояснице, онемение и слабость в обеих ногах отметила год назад после сверхурочной работы на складе. В поликлинике по месту жительства лечилась у невропатолога, витаминотерапия, не стероидные противовоспалительные средства - без эффекта. После физиотерапии боли в пояснице и правой ягодице усилились, как и онемение правой голени и наружной поверхности правой стопы.
При рентгенографии поясничного отдела позвоночника отмечены выраженные проявления остеохондроза, выпрямление поясничного лордоза, снижение высоты дисков L3-L4-L5-S1.
Ультразвуковая допплерография артерий нижних конечностей признаков интравазального поражения не выявила.
Исследование вызванных кожных симпатических потенциалов определило латентный период вегетативного ответа по седалищному нерву 350 мс на стороне боли (правая нога).
После 2-х блокад правой грушевидной мышцы и 6-ти сеансов мануальной терапии методика вызванных кожных симпатических потенциалов определила латентный период 50 мс с 2-х сторон, что соответствует норме.
Вывод: методика вызванных кожных симпатических потенциалов информативна при диагностике и оценке эффективности лечения синдрома грушевидной мышцы комплексом лекарственных (блокада грушевидной мышцы) и нелекарственных (мануальная терапия) методик не зависимо от генеза заболевания.
Пример 3.
Больная М. 62-х лет, пенсионерка.
Диагноз - состояние после экстирпации матки и ее придатков, кокцигодиния, правосторонний синдром грушевидной мышцы.
Из анамнеза: впервые жалобы на боли внизу живота отметила 6 месяцев назад, затем появились боли в правом тазобедренном суставе, изменилась походка, лечение у невропатолога без эффекта, во время проведения курса физиотерапии открылось кровотечение из матки. При обследовании у гинеколога установлен диагноз новообразования матки, тогда же определена кокцигодиния и болезненность правой грушевидной мышцы. Оперирована, выписана с диагнозом "Аденокарцинома матки, без метастазирования". После операции боли в правой ягодице, пояснице и бедре сохранялись.
На рентгенограммах поясничного отдела позвоночника выраженный остеохондроз поясничного отдела позвоночника со снижением высоты всех поясничных дисков, не заращение правой дужки L4-L5.
УЗИ малого таза: состояние после экстирпации матки и яичников.
Трансректальное исследование - кокцигодиния, болезненность и напряжение правой грушевидной мышцы.
Ультразвуковая допплерография артерий нижних конечностей выявила изменения кровотока, характерные для начального атеросклеротического поражения подвздошных, бедренных и подколенных артерий, интактность артерий голеней.
Исследование вызванных кожных симпатических потенциалов выявило латентный период до 380 мс на стороне болей (правая нога).
После 3-х новокаиновых блокад правой грушевидной мышцы боли регрессировали. При трансректальном исследовании сохраняется кокцигодиния, данных за синдром грушевидной мышцы не выявлено.
Контрольное исследование вызванных кожных симпатических потенциалов выявило задержку вегетативного ответа по седалищным нервам в пределах 100-110 мс, что соответствует норме.
Вывод: методика вызванных кожных симпатических потенциалов независимо от генеза и длительности течения и возраста пациента помогает подтвердить диагноз и оценить эффективность лечения синдрома грушевидной мышцы.
Несмотря на то, что синдром грушевидной мышцы знаком неврологам давно, врачами общей практики это заболевание диагностируется не часто. До последнего времени сложность диагностики этого синдрома была обусловлена несколькими причинами.
Во-первых, практическая медицина не требовала никакой объективизации, так как большинством врачей боли в области ягодицы и поясницы относятся исключительно к корешковым болям.
Во-вторых, наиболее точным диагностическим тестом была трансректальная пальпация грушевидной мышцы, что часто сложно для врача и малоприятно для пациента.
В клинике мануальной терапии, куда больные обращаются после длительного и безрезультатного лечения, синдром грушевидной мышцы встречается часто и требует быстрой и комфортной диагностики, особенно с учетом того, что пациенты длительно страдают от сильных болей.
При синдроме грушевидной мышцы компрессия седалищного нерва нарушает симпатическую регуляцию во всей ноге, особенно страдают ее периферические отделы. Компрессия седалищного нерва вызывает изменение проведения импульса по нему, эти изменения наиболее выражены при исследовании вызванных кожных симпатических потенциалов, так как седалищный нерв содержит самое большое количество вегетативных волокон из всех нервов человека. Несмотря на то, что технические возможности для этого существуют давно, электрофизиологическая диагностика синдрома не была освоена.
Предлагаемый нами способ может быть легко реализован на компьютеризированных миографах с минимальным программным обеспечением.
Для создания работающей диагностической методики исследовано 132 пациента с верифицированным клинически (трансректальная пальпация грушевидной мышцы) синдромом грушевидной мышцы. Но наиболее важно то, что выработан метод диагностики состояния седалищного нерва при синдроме грушевидной мышцы.
Несмотря на простоту и эффективность нашей методики, способ остается неочевидным для широкого круга специалистов.
Методика, заявленная впервые нами, потребовала разработки новых теоретических и клинических подходов в диагностике мионейрокомпрессии, приводящей к нарушениям функции седалищного нерва при синдроме грушевидной мышцы. В результате работы появилась возможность использования объективной и простой в исполнении диагностической методики, легко документирующей наличие заболевания, а также оценивающей эффективность проводимого лечения.
Исследовано 147 больных с подозрением на синдром грушевидной мышцы, развившийся вследствие поясничного остеохондроза, перегрузки одной ноги, вследствие заболеваний органов малого таза. У 132-х больных трансректально определена напряженная и болезненная грушевидная мышца. У 120-х больных (91%) методикой вызванных кожных симпатических потенциалов выявлен латентный период (период задержки вегетативного ответа по седалищному нерву) на больной стороне в пределах 200-400 мс.
Предложенный способ электрофизиологического исследования позволяет с высокой точностью инструментально подтверждать наличие синдрома грушевидной мышцы и оценивать эффективность проводимого лечения.
Изобретение относится к медицине, а именно к неврологии, нейрохирургии, мануальной терапии, травматологии, ортопедии, акушерству, гинекологии, и предназначено для диагностики развития синдрома грушевидной мышцы. Диагностика проводится инструментально методом вызванных кожных симпатических потенциалов, при этом на стороне синдрома грушевидной мышцы определяется увеличение латентного периода вегетативного ответа от седалищного нерва в пределах 200-400 мс. Способ позволяет ускорить и уточнить постановку правильного диагноза, а также оценить результаты лечения. 1 ил.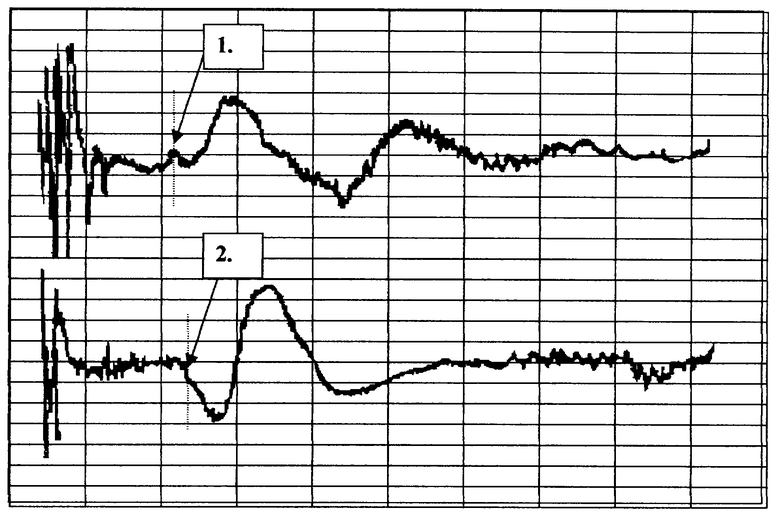
Способ диагностики синдрома грушевидной мышцы, отличающийся тем, что диагностика проводится инструментально методом вызванных кожных симпатических потенциалов, при этом на стороне синдрома грушевидной мышцы определяется увеличение латентного периода вегетативного ответа от седалищного нерва в пределах 200-400 мс.
| КИПЕРВАС И.П | |||
| Периферические нейроваскулярные синдромы | |||
| - М.: Медицина, 1985, с.65 | |||
| СПОСОБ ДИАГНОСТИКИ НЕСПЕЦИФИЧЕСКИХ БОЛЕВЫХ МЫШЕЧНЫХ СИНДРОМОВ В ПОЯСНИЧНОМ ОТДЕЛЕ ПОЗВОНОЧНИКА | 2000 |
|
RU2178263C2 |
| СПОСОБ ДИАГНОСТИКИ СИНДРОМА СРЕДНЕЙ ЛЕСТНИЧНОЙ МЫШЦЫ | 1999 |
|
RU2168936C2 |
| МИХАЙЛЕНКО А.А | |||
| и др | |||
| Клинико-патогенетические варианты синдрома грушевидной мышцы | |||
| Журн | |||
| неврологии и психиатрии им | |||
| С.С | |||
| Корсакова, 1996, № 4, с.26-28 | |||
| СЕЛИВАНОВ В.П | |||
| О синдроме грушевидной мышцы | |||
| Вестник хирургии им | |||
| И.И | |||
| Грекова, 1989, № 7, с.70-71. | |||
Авторы
Даты
2003-11-27—Публикация
2001-12-27—Подача