Изобретение относится к медицине, в частности к торакальной хирургии, и может быть использовано при резекции бифуркации трахеи совместно с легким или других участков бронхиального дерева с долями легкого.
Известны способы гофрирования мембранозной части более широкой культи П-образными швами (Ч. М. Джафаров - Способ соединения трахеи с бронхом Грудная и сердечно-сосудистая хирургия, 1986, 4, с.64-66); коническим иссечением слизисто-подслизистого слоя трахеи и наружного слоя бронха на ширину хрящевого полукольца (Д.Б. Гиллер, Б.М. Гиллер, Г.В. Гиллер - О технике пневмонэктомии с циркулярной резекцией бифуркации трахеи "Грудная и сердечно-сосудистая хирургия", 1996, 4, с.50-54).
Известен способ клиновидного иссечения участка хрящевой и мембразной частей с ушиванием дефекта узловыми швами (Г.П. Этерия, 1974) [Б.В. Петровский, М. И. Перельман, Н.С. Королева/Трахеобронхиальная хирургия. - М: Медицина, 1978. - с.213-214).
При продольном рассечении хрящевой части стенки бронха поперечно пересеченные хрящевые пластины выступают на линии среза вследствие большого сокращения слизистой и фиброзно-мышечного слоев бронхиальной стенки. При проведении швов через торцы пересеченных хрящей последние продольно лопаются. При проведении нитей в межхрящевых промежутках торцы хрящей плохо укрываются и выступают за линию швов, что ведет к повышенному риску несостоятельности анастомоза в этом месте, а в последующем по всей боковой части. В результате формируется трахеобронхоплевральный свищ.
Задачей изобретения является улучшение анастомоза воздухоносных путей при трахео- или межбронхиальной резекции.
Поставленная задача решается тем, что в способе сопоставления воздухоносных путей разного диаметра при трахео- или межбронхиальной резекции, включающем прошивание клиновидного участка хрящевой и мембранозной тканей; на излишний участок ткани наискосок накладывают прямой зажим и крутящим движением руки надламывают захваченные хрящи, зажим снимают и по его следу производят боковой аппаратный шов, после чего накладывают анастомоз между культями.
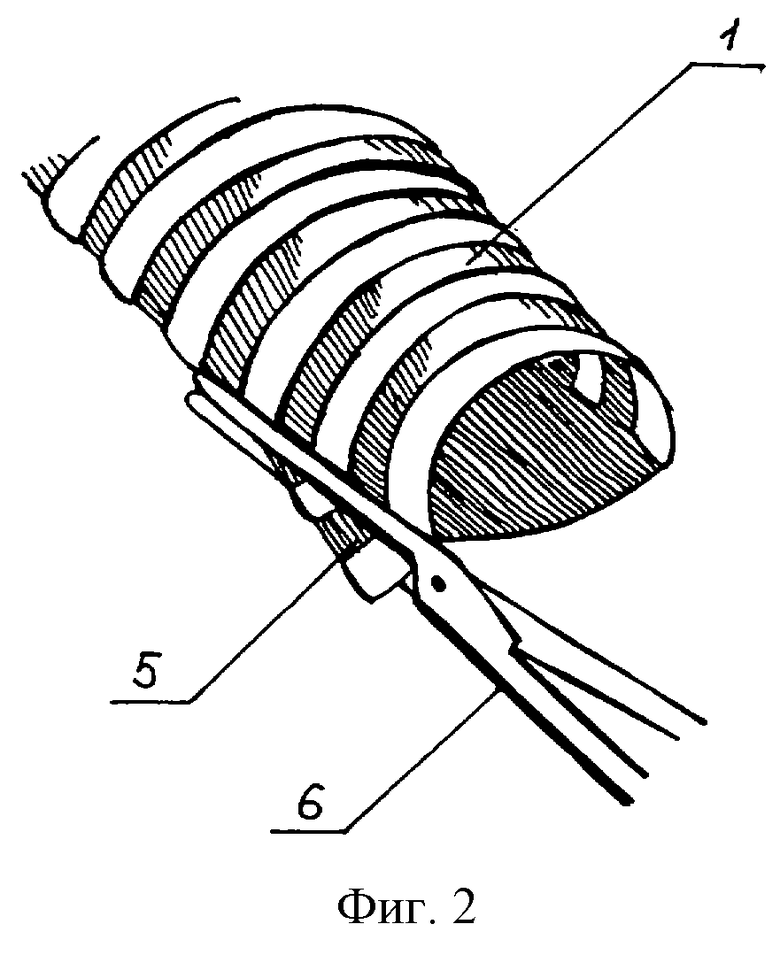
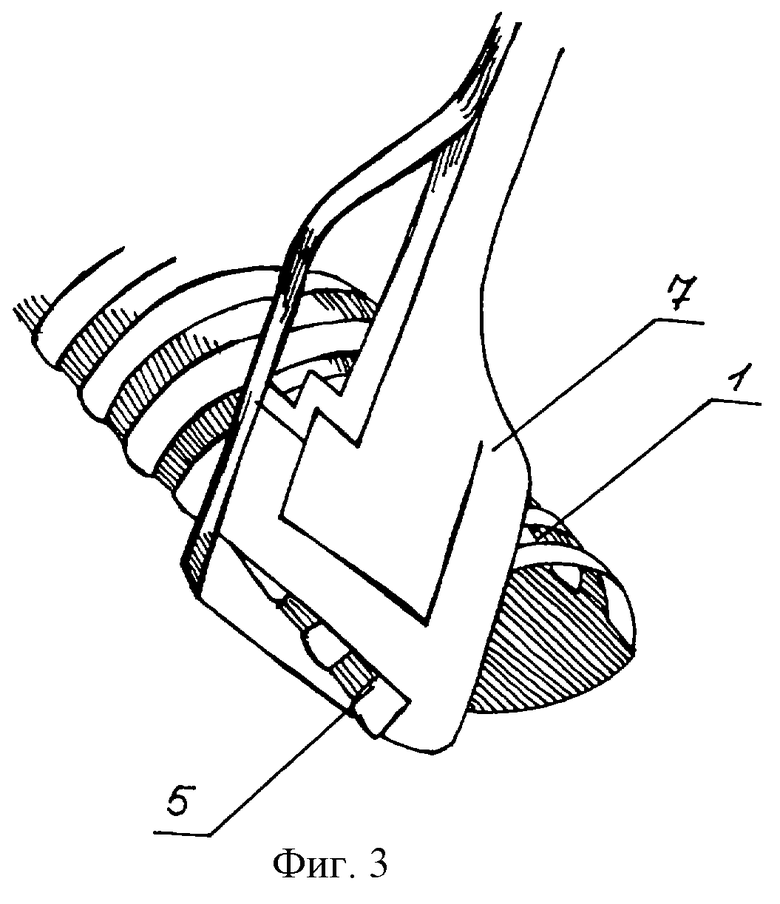
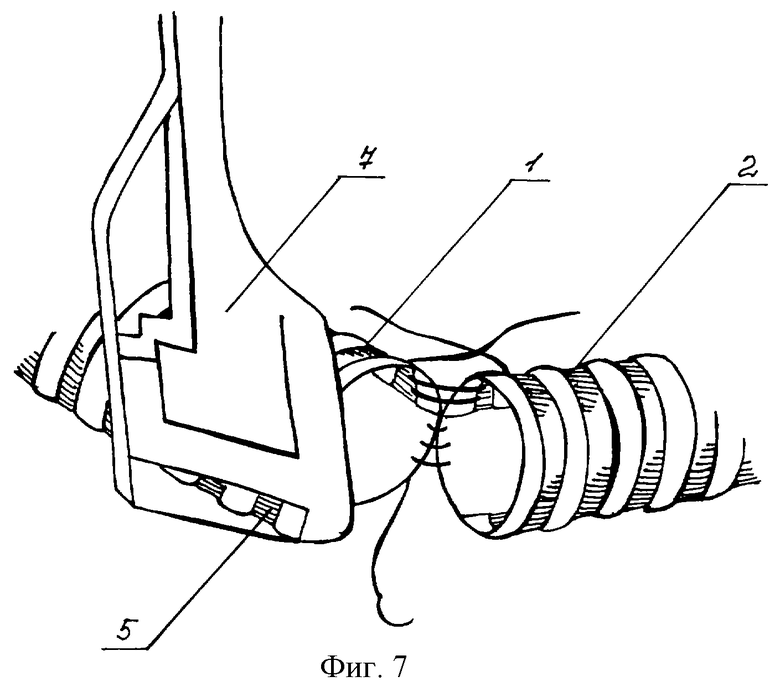
На фиг.1-8 схематично показаны варианты способа адаптации трахеи и бронхов, где 1 - краниальный конец большего диаметра, 2 - каудальная культя бронха, 3 - хрящевое полукольцо, 4 - мембранозная часть, 5 - излишние ткани, 6 - зажим, 7 - аппарат УБ, 8 - излишние ткани, прошитые танталовыми скрепками, 9 - 2/3 анастомоза сшиты, 10 - метка длины хряща каудальной культи.
Способ осуществляют следующим образом.
Анастомоз пересеченных культей 1 и 2 воздухоносных путей начинают с наложения узловых швов на дальние от хирурга концы хрящевых полуколец 3 с равномерным шагом на обеих культях. После сшивания примерно 2/3 хрящевого отдела воздухоносных путей обвивным швом сшивают мембранозную часть 4 на такую же длину 9, тщательно адаптируя ее слой, особенно слизистую оболочку. После этого хорошо видно, насколько протяженность мембразной и хрящевой частей стенок краниальной культи 1 длиннее этих же на каудальной культе 2. С лишними по периметру тканями 5 хрящевой и мембранозной частей поступают следующим образом. На свободные концы 1-го, 2-го и 3-го хрящевых полуколец с захватом мембранозной части правой рукой накладывают прямой зажим 6. Таким образом, что "лишние ткани" полностью зажимают между его браншами. Это делают наискось, то есть его участок 2-го полукольца меньше 1-го, а у 3-го межхрящевого промежутка от линии резекции. Резким крутящим движением в кисти надламывают захваченные хрящи по краю верхней бранши зажима. На образовавшийся след накладывают механический шов аппаратом УБ 7. Таким образом, в нижнем отделе краниальной 1 культи на боковой стенке из мембранозной и хрящевой частей, прошитых танталовыми скрепками, образуют защип 8 треугольной формы. При этом происходит точное уменьшение диаметра краниальной 1 культи до диаметра каудальной 2 без иссечения клина. Далее накладывают недостающие швы на хрящевой участок 3 анастомоза и продолжают обвивной шов на мембранозном 4.
В другом варианте сначала измеряют периметр хрящевой части 3 сшиваемых культей воздухоносных путей гибкой измерительной лентой. Откладывают и отмечают на 1-ом хряще от линии резекции на краниальной культе 1 длину 10 хрящевой части периметра каудальной 2 культи и от этой точки ведут боковой аппаратный шов по вышеописанной методике. После этого анастомозируют культи.
Способ разработан в патологоанатомическом эксперименте на 6 мужских и 1 женском трупе. В клинике применен у 5 больных с резекцией бифуркации трахеи и правой пневмонэктомией, у 1 - с клиновидной резекцией бифуркации трахеи с верхней билобэктомией и циркуляцией резекций промежуточного бронха, у 4 - с резекцией доли левого легкого с циркулярной резекцией бифуркации левого главного бронха.
Во всех случаях удалось достичь точной адаптации просветов сшиваемых воздухоносных путей с заживлением линии анастомоза по типу первичного напряжения.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ АДАПТАЦИИ ДИАМЕТРОВ ВОЗДУХОНОСНЫХ ПУТЕЙ ПРИ ТРАХЕО- ИЛИ МЕЖБРОНХИАЛЬНОЙ РЕЗЕКЦИИ | 2001 |
|
RU2226073C2 |
| СПОСОБ ТРАХЕОБРОНХИАЛЬНОГО АНАСТОМОЗА ПОСЛЕ РАСШИРЕННО-КОМБИНИРОВАННОЙ ПНЕВМОНЭКТОМИИ СПРАВА С ЦИРКУЛЯРНОЙ РЕЗЕКЦИЕЙ БИФУРКАЦИИ ТРАХЕИ | 2002 |
|
RU2237445C2 |
| СПОСОБ НАЛОЖЕНИЯ ТРАХЕОБРОНХИАЛЬНОГО АНАСТОМОЗА ПРИ ПРАВОСТОРОННЕЙ ПНЕВМОНЭКТОМИИ | 1990 |
|
RU2012249C1 |
| СПОСОБ НАЛОЖЕНИЯ ТРАХЕО-БРОНХИАЛЬНОГО И МЕЖБРОНХИАЛЬНОГО АНАСТОМОЗОВ | 1994 |
|
RU2112437C1 |
| СПОСОБ НАЛОЖЕНИЯ БРОНХИАЛЬНОГО АНАСТОМОЗА | 1999 |
|
RU2189787C2 |
| СПОСОБ ОБРАБОТКИ КУЛЬТИ ГЛАВНОГО БРОНХА ПРИ ПНЕВМОНЭКТОМИИ | 2007 |
|
RU2354306C1 |
| Способ укрепления шва трахеи и бронха | 2021 |
|
RU2774787C1 |
| Способ пластического закрытия дефекта задней мембранозной стенки трахеи или бронха | 2023 |
|
RU2820325C1 |
| СПОСОБ НАЛОЖЕНИЯ ТРАХЕОТРАХЕАЛЬНОГО АНАСТОМОЗА | 2005 |
|
RU2309686C2 |
| СПОСОБ ТРОХЕАЛЬНОГО АНАСТОМОЗА ПО М.И.ДАВЫДОВУ | 1993 |
|
RU2066978C1 |




Изобретение относится к медицине, а именно к торакальной хирургии. После трахео- или межбронхиальной резекции на излишний участок ткани наискосок накладывают прямой зажим. Крутящим движением руки надламывают захваченные хрящи. Зажим снимают. Прошивают клиновидный участок хрящевой и мембранозной тканей, накладывая боковой аппаратный шов по следу зажима. После этого накладывают анастомоз между культями. Способ позволяет предупредить послеоперационные осложнения. 8 ил.
Способ сопоставления воздухоносных путей разного диаметра при трахео- или межбронхиальной резекции, включающий прошивание клиновидного участка хрящевой и мембранозной тканей, отличающийся тем, что на излишний участок ткани наискосок накладывают прямой зажим и крутящим движением руки надламывают захваченные хрящи, зажим снимают, по его следу производят боковой аппаратный шов, после чего накладывают анастомоз между культями.
| СПОСОБ НАЛОЖЕНИЯ ТРАХЕОБРОНХИАЛЬНОГО АНАСТОМОЗА ПРИ ПРАВОСТОРОННЕЙ ПНЕВМОНЭКТОМИИ | 1990 |
|
RU2012249C1 |
| ПЕТРОВСКИЙ Б.В | |||
| и др | |||
| Трахеобронхиальная хирургия | |||
| - М., 1978, с.213 и 214. | |||
Авторы
Даты
2004-01-27—Публикация
2001-12-06—Подача