Изобретение относится к области медицины, в частности к разделу медицинского обследования полостей или трубовидных органов, а именно к диагностике заболеваний большого дуоденального сосочка (БДС] с помощью гибких эндоскопов.
Известен способ биопсии слизистой БДС при проведении прицельной дуоденоскопии. Способ заключается в проведении одной из стандартных моделей биопсийных щипцов через рабочий канал дуоденоскопа, выведении дистального конца щипцов через боковое отверстие прибора, подведение бранш-захватов к БДС с помощью винта-подъемника и забор тканей БДС, визуально оцениваемых как патологически измененные [1].
Недостатком является то, что известная стандартная методика забора ткани чаще всего позволяет осуществить поверхностный забор материала. Это снижает его информативность при последующей морфологической оценке. В способе не предусмотрена предварительная подготовка пациента к исследованию, что ухудшает его переносимость и отрицательно влияет на качество его выполнения, а получаемый при этом низкоинформативный материал не оправдывает тяжести процедуры для пациента.
Наиболее близким к данному изобретению является способ биопсии БДС, описанный в исследованиях Арсангереевой Г.Ж. [2]. Способ заключается в предварительной ревизии устья БДС закрытыми биопсийными щипцами, после чего осуществляют попытку приоткрыть щипцы и захватить внутриампуллярную ткань БДС, и/или при небольших размерах БДС пробуют ввести одну из бранш-захватов в устье БДС и таким образом захватить более глубокие слои ткани для дальнейшего морфологического исследования.
Недостатком данного способа является то, что он не предполагает применение определенной модели щипцов и, как показывает практика, часто приводит к неудачным попыткам введения одной из бранш щипцов в устье БДС и, как следствие, снижает информативность получаемого материала. Предусмотренная данным способом инструментальная пальпация устья БДС закрытыми браншами биопсийных щипцов повышает риск повреждения протоков БДС, их перфорации и развития кровотечений. Способ не учитывает также топографо-анатомического расположения выводных отделов общего желчного и главного панкреатического протоков, что имеет большое значение в связи с риском травмирования главного панкреатического протока (ГПП) при выполнении биопсии и развития таких серьезных осложнений, как острый панкреатит и стриктура ГПП. В способе не приведено четких рекомендаций по предварительной подготовке пациентов к исследованию. Способ не предполагает также дополнительных мер, позволяющих предотвратить и/или облегчить ближайший восстановительный период для пациентов после завершения процедуры. Таким образом, риск проведения подобного исследования часто превышает риск для состояния пациента и в то же время данный способ далеко не во всех случаях позволяет получить достаточно информативный материал.
Задачей изобретения является создание способа биопсии слизистой БДС при проведении дуоденоскопии, позволяющего получать максимально информативный диагностический материал при минимальном травмировании органа исследования, а также обеспечивающего хорошую переносимость процедуры пациентами и минимальный риск развития осложнений вследствие данного вмешательства.
Задача решена тем, что в известном способе биопсии слизистой БДС, включающем визуальную оценку БДС с определением места расположения устья, инструментальную пальпацию устья закрытыми браншами биопсийных щипцов, попытку ввести одну из бранш в устье БДС и забор участка ткани БДС, предварительно пациенту проводят медикаментозную подготовку, включающую парентеральное введение растворов М-холинолитиков и седативных препаратов. Перед выполнением биопсии уточняют топографо-анатомическое расположение устьев общего желчного и главного панкреатического протоков путем визуальной оценки, канюляции и инструментальной пальпации устья БДС мягким тефлоновым катетером и, при необходимости, рентгеноконтрастирования выводных отделов общего желчного и главного панкреатического протоков и/или проведения эндоскопического ультразвукового исследования. Для биопсии слизистой БДС берут щипцы, бранши которых открываются под прямым углом, и только с одной стороны. Браншу, сохраняющую исходное, прямое положение, вводят в устье БДС. Открытую браншу путем поворота щипцов устанавливают в позицию, позволяющую осуществить забор представляющего диагностический интерес участка ткани из положения, максимально удаленного от выходного отдела главного панкреатического протока. Затем осуществляют захват слизистой и забор ткани для последующего морфологического исследования. По окончании процедуры пациентам с профилактической целью назначают Н-2 блокаторы, спазмолитики и/или анальгетики, прием пищи разрешают не ранее чем через 6 часов после процедуры.
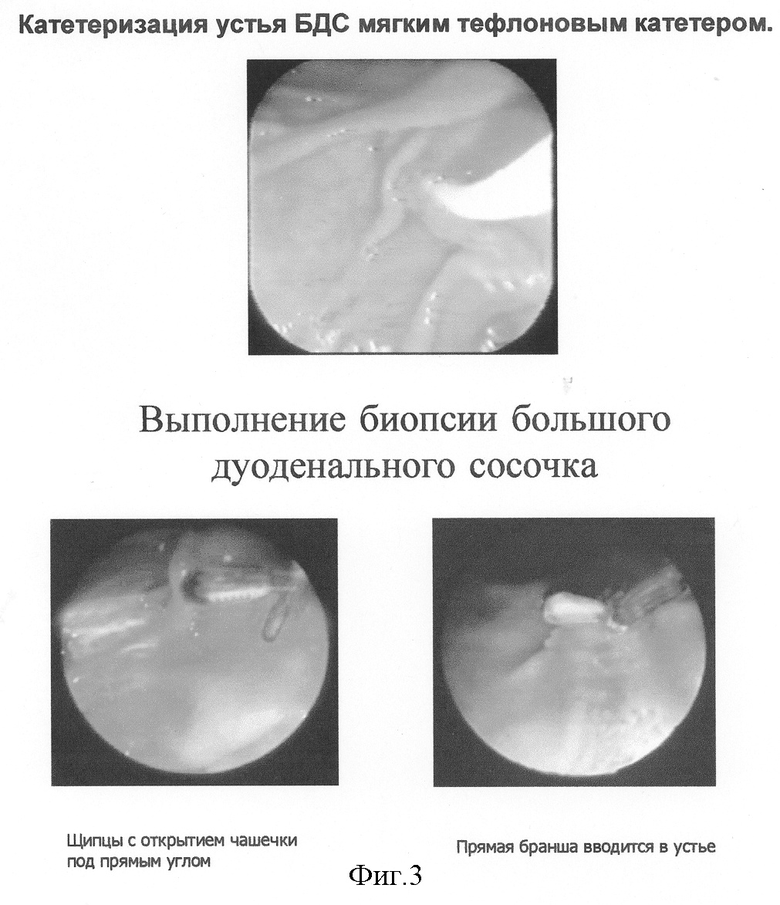
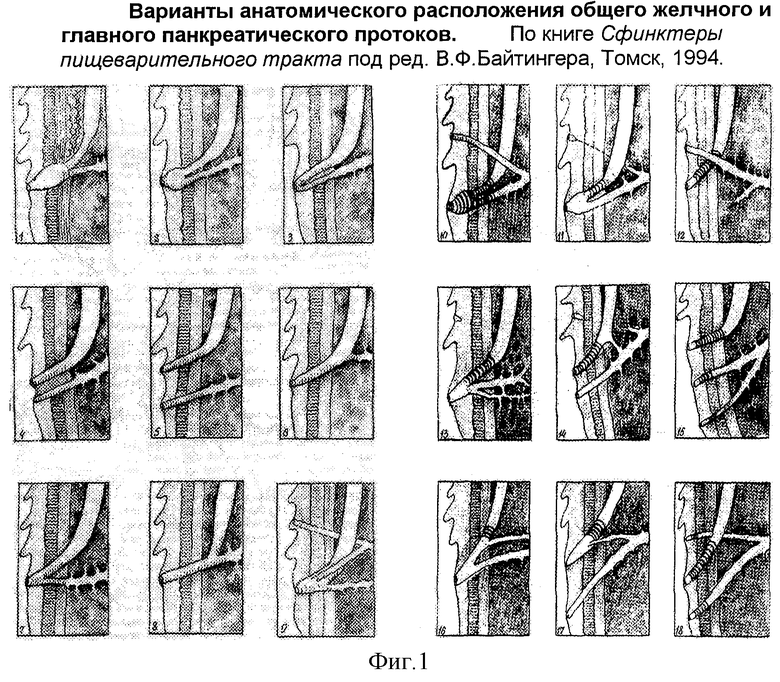
Способ осуществляют следующим образом. Перед исследованием пациентам парентерально вводят растворы М-холинолитиков: 0,1% раствор атропина 1,0 мл, 0,2% раствор платифиллина 1,0 мл, 0,1% раствор метацина 1,0 мл или раствор бускопана 1,0 мл, что предотвращает избыточную секрецию и повышенную перистальтику, а также растворы седативных препаратов: раствор диазепама (седуксен 2 мл или реланиум 2 мл), что обеспечивает спокойное состояние пациента при проведении исследования. Для снятия рвотного рефлекса осуществляют местное орошение глотки 10% раствором лидокаина. Перед проведением биопсии уточняют топографо-анатомическое расположение устьев главного панкреатического и общего желчного протоков, что необходимо учитывать с целью избежания их повреждения при заборе материала. Известно 18 вариантов впадения протоков в двенадцатиперстную кишку [4] Фиг.1. Индивидуальный вариант строения в каждом отдельном случае определяют путем визуальной оценки наружного строения БДС, канюляции и инструментальной пальпации устья БДС мягким тефлоновым катетером, обеспечивающим безопасность таких манипуляций, и, в случае необходимости, рентгеноконтрастирования выводных отделов протоков и/или проведения эндоскопического ультразвукового исследования.
Только после выполнения всего вышеперечисленного переходят к непосредственному забору материала методом, который обеспечивает его высокую информативность при дальнейшей морфологической оценке.
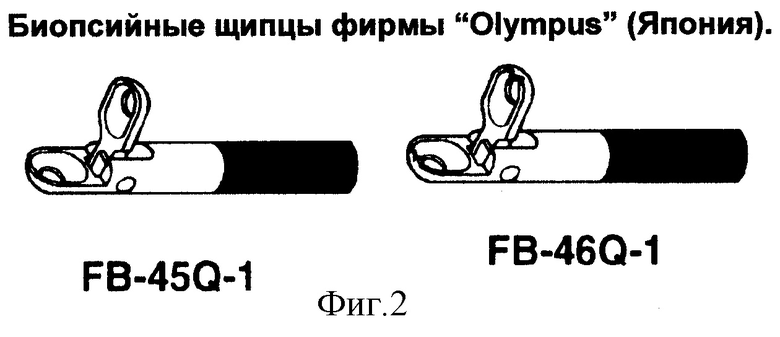
Для биопсии слизистой БДС применяют биопсийные щипцы с открывающимися под прямым углом браншами, где одна из бранш сохраняет исходное прямое положение, например, типа FB - 45Q - 1: тип " Аллигатор" и FB - 46Q - 1: тип "Аллигатор с крысиным зубом" фирмы Olympus (Япония), имеющих также отверстия в браншах (Фиг.2). В инструкции по эксплуатации к вышеуказанным щипцам нет четких рекомендаций по их практическому использованию для выполнения биопсии БДС [3]. Щипцы имеют следующие технические характеристики:
Наружный диаметр вводимой
в рабочий канал части 1,95 мм
Рабочая длина 1950 мм
Бранши снабжены отверстиями +
Щипцы могут применяться с любыми моделями дуоденоскопов, имеющими достаточный для их введения диаметр рабочего канала и соответствующую рабочую длину.
Биопсию слизистой БДС осуществляют следующим образом (Фиг.3). После предварительной медикаментозной подготовки пациента растворами М-холинолитиков и седативных препаратов, прицельного визуального исследования зоны БДС с определением участка, представляющего наибольший диагностический интерес, уточнения топографо-анатомического расположения и предварительной оценки состояния устьев общего желчного и главного панкреатического протоков путем визуальной оценки, канюляции и инструментальной пальпации устья БДС мягким тефлоновым катетером и, при недостаточности или неэффективности этих мер, рентгеноконтрастирования выводных отделов протоков и/или проведения эндоскопического ультразвукового исследования биопсийные щипцы вышеуказанной модели проводят через рабочий канал дуоденоскопа к БДС. После открытия щипцов сохраняющую исходное, прямое положение браншу вводят в устье БДС или, при наличии двух раздельных выходных отверстий ГПП и общего желчного протока, в устье последнего. Открытую браншу путем поворота щипцов устанавливают в положение, максимально удаленное от устья ГПП, после чего осуществляют захват и забор ткани БДС. Обычно достаточно 2-3 фрагментов. С целью профилактики развития приступов панкреатита, для устранения спазма сфинктера Одди и избыточной секреции соляной кислоты сразу после процедуры назначают сублингвально 1 таблетку нитроглицерина, парентерально вводят растворы Н-2 блокаторов (кваматела 5,0 мл) и/или баралгина 5,0 мл, прием пищи разрешают не ранее чем через 6 часов после процедуры.
Таким образом, поставленную задачу решают, благодаря следующему: предварительная медикаментозная подготовка обеспечивает спокойное состояние пациента при проведении процедуры, устраняет рвотный рефлекс, избыточные секрецию, перистальтику и позволяет проводить качественное прицельное исследование зоны БДС. Уточнение топографо-анатомического расположения устьев главного панкреатического и общего желчных протоков позволяет выработать оптимальную тактику проведения биопсии, правильно сориентировать персонал, выполняющий процедуру в оптимальном месте забора участка ткани БДС, что позволяет избежать повреждения выводного отдела главного панкреатического протока (ГПП) и развития таких осложнений, как острый панкреатит и стриктура ГПП. Профилактике данных осложнений служит также дополнительное назначение Н-2 блокаторов, спазмолитиков и/или анальгетиков, а также ограничения в приеме пищи после окончания процедуры. Применение для взятия биопсии специальных щипцов, бранши которых открываются под прямым углом, а одна из бранш сохраняет исходное прямое положение, позволяет проводить одну из бранш в устье БДС, обеспечивая тем самым глубокий захват ткани и получение высокоинформативного материала для дальнейшей морфологичекой оценки.
Пример осуществления предлагаемого способа.
Предложенный способ биопсии слизистой БДС применен у 264 пациентов за период 1998 - 2001 гг. В группу вошли пациенты с заболеваниями панкреато-билиарной зоны, у которых имелись макроскопические изменения слизистой БДС, требовавшие морфологической верификации. Мужчин было 52, женщин - 212, в возрасте от 23 до 85 лет, средний возраст 51,6± 9,5 г. Основной патологией явились: хронический калькулезный и бескаменный холецистит, хронический панкреатит, а также холестероз стенки и полипы желчного пузыря. Клинические проявления заболевания в виде периодических желчных колик, опоясывающих болей, тяжести в правом подреберье и горечи во рту имели место в 219 случаях (82,9%), у 45 пациентов жалоб со стороны органов панкреатобилиарной системы не было. При ультразвуковом исследовании (УЗИ) у 19 больных отмечено расширение гепатикохоледоха, в 8 случаях носившее бессимптомный характер. В 18 наблюдениях ранее была произведена эндоскопическая папиллосфинктеротомия (ЭПСТ). Всем пациентам выполнены: а) дуоденоскопия с прицельным осмотром зоны БДС, при этом во всех случаях перед процедурой производили местное орошение глотки раствором лидокаина; 248 исследований (94%) выполнены с премедикацией, включавшей парентеральное введение 2,0 мл седуксена и 1,0 - 2,0 мл растворов платифиллина, метацина или бускопана, что обеспечивало спокойное поведение пациентов и позволило детально обследовать зону БДС; б) инструментальная пальпация с ревизией устья БДС; в) биопсия по предложенной усовершенствованной методике, предупреждающей повреждение устья главного панкреатического протока (ГПП), развитие острого панкреатита и угрожающее формированием стриктуры ГПП; г) сразу после исследования всем пациентам назначали сублингвально 1 таблетку нитроглицерина, внутримышечное введение 5,0 раствора баралгина, в 38 (15%) случаях, у пациентов, имевших в анамнезе язвенную болезнь, дополнительно назначали 5,0 мл раствора кваматела (фамотидин); всем пациентам рекомендовали голод не менее 6 часов после процедуры. Во всех случаях полученный материал позволил установить диагноз, который был подтвержден двойной независимой патогистологической экспертизой. Осложнений от проведенных вмешательств зарегистрировано не было.
Источники информации
1. M.Vogt, R.Jakobs, J.F.Riemann "Rationale for endoscopic management of adenoma of the papilla of Vater: options and limitation"// Langenbeck's Arch. Surg. (2001) 386: 176-182.
2. Арсангереева Г.Ж. Диагностика и лечение полипов БДС// Дисс. к.м.н., М., 1992 (прототип).
3. Instructions Olympus endo-therapy for biopsy forceps FB - 39Q - 1, FB - 40Q -1, FB - 45Q – 1, FB - 46Q – 1, Japan, 1999.
4. Сотников А.А. Морфология сфинктера Одди.// В кн. "Сфинктеры пищеварительного тракта" под ред. Байтингера В.Ф., Томск, 1994, с.132-138.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЭНДОСКОПИЧЕСКОГО УДАЛЕНИЯ АДЕНОМ БОЛЬШОГО ДУОДЕНАЛЬНОГО СОСОЧКА | 2002 |
|
RU2226363C1 |
| СПОСОБ ИЗВЛЕЧЕНИЯ ВКЛИНЕННОГО КОНКРЕМЕНТА УСТЬЯ БОЛЬШОГО ДУОДЕНАЛЬНОГО СОСОЧКА | 2006 |
|
RU2314761C1 |
| Способ лечения новообразований большого сосочка двенадцатиперстной кишки | 2022 |
|
RU2783850C1 |
| Способ эндоскопического лечения холедохолитиаза и профилактики постманипуляционных осложнений | 2016 |
|
RU2644307C1 |
| СПОСОБ ЭНДОСКОПИЧЕСКОЙ СФИНКТЕРОСОХРАНЯЮЩЕЙ НЕТИПИЧНОЙ ПАПИЛЛОТОМИИ ПРИ ХОЛЕДОХОЛИТИАЗЕ | 2021 |
|
RU2771260C1 |
| СПОСОБ ЭНДОСКОПИЧЕСКОЙ ПАПИЛЛОСФИНКТЕРОТОМИИ | 2011 |
|
RU2463975C1 |
| СПОСОБ ЭНДОСКОПИЧЕСКОЙ ПАПИЛЛОСФИНКТЕРОТОМИИ С ЛАПАРОСКОПИЧЕСКИМ ПОСОБИЕМ | 2003 |
|
RU2272595C2 |
| СПОСОБ ЛЕЧЕНИЯ ОСТРОГО ПОСТМАНИПУЛЯЦИОННОГО ПАНКРЕАТИТА | 2014 |
|
RU2562135C1 |
| Способ чрескожной чреспеченочной щипковой внутрипротоковой биопсии | 2022 |
|
RU2798679C1 |
| Способ лечения острого панкреатита | 2018 |
|
RU2688720C1 |
Изобретение относится к медицине, а именно к эндоскопической диагностике, и может быть применимо для биопсии слизистой оболочки большого дуоденального сосочка при проведении дуоденоскопии. Проводят предварительно медикаментозную подготовку с парентеральным введением растворов М-холинолитиков и седативных препаратов. Уточняют индивидуальное топографо-анатомическое расположение и предварительно оценивают состояние устьев общего желчного и главного панкреатического протоков. Осуществляют забор ткани БДС биопсийными щипцами с браншами, открывающимися под прямым углом с одной стороны, следующим образом. Вводят сохраняющую исходное прямое положение браншу открытых щипцов в устье БДС или, в случае раздельного впадения главного панкреатического и общего желчного протоков, в устье последнего. Устанавливают открытую браншу путем поворота щипцов в позицию, позволяющую осуществить захват ткани БДС из положения, максимально удаленного от устья главного панкреатического протока. В частном случае, визуальную оценку строения БДС при необходимости дополняют канюляцией, инструментальной пальпацией устья БДС мягким тефлоновым катетером, рентгеноконтрастированием и/или эндоскопическим ультразвуковым исследованием выводных отделов протоков. В частном случае, сразу после забора ткани БДС и завершения дуоденоскопии пациенту назначают сублингвально нитроглицерин, парентерально вводят раствор Н-2 блокаторов и/или баралгина, прием пищи разрешают не ранее чем через 6 часов после процедуры. В частном случае, в качестве Н2-блокатора вводят квамател. Способ позволяет уменьшить травматичность, получить максимально информативный диагностический материал. 3 з.п. ф-лы, 3 ил.
| АРСАНГЕРЕЕВА Г.Ж | |||
| Диагностика и лечение полипов БДС | |||
| Диссертация канд | |||
| мед | |||
| наук | |||
| - М., 1992 | |||
| RU 1608867 A1, 20.07.1997 | |||
| US 4421106 C1, 20.12.1983 | |||
| Справочник Видаль | |||
| - М.: АстраФармСервис, издание пятое, 1999, Б-446, Б-282, Б-62, Б-63. |
Авторы
Даты
2004-06-20—Публикация
2002-04-10—Подача