Изобретение относится к вопросу оперативного лечения больных острым тромбозом геморроидальных узлов.
Целью изобретения является усовершенствование техники оперативного лечения больных острым тромбозом геморроидальных узлов с целью улучшения результатов лечения больных, сокращения сроков госпитализации, уменьшения частоты послеоперационных осложнений. В отделении хирургии неотложной проктологии ГНЦК МЗ РФ на базе ГКБ №15 г. Москвы для лечения больных острым тромбозом геморроидальных узлов применялись методики оперативного лечения больных с использованием двух модификаций операции Миллигана - Моргана, разработанных в ГНЦК для лечения хронического геморроя.
При решении вопроса о тактике хирургического лечения больных с острым тромбозом геморроидальных узлов наиболее важной является оценка клинической картины острого тромбоза геморроидальных узлов, а именно распространенности тромботического процесса, наличия или отсутствия дифференциации узлов, некроза и его обширности, вторичного воспаления слизистой тромбированных узлов, выраженности отека перианальных тканей. По клиническим проявлениям выделяют три степени тяжести острого тромбоза геморроидальных узлов - легкую, среднюю и тяжелую.
При легкой степени острого тромбоза геморроидальных узлов и средней без перианального отека, показана срочная радикальная операция, проводимая в первые 24 часа с момента госпитализации больного.
У больных с тяжелой степенью заболевания и средней с наличием перианального отека показана отсроченная (ранняя или поздняя) радикальная операция, проводимая позже 24 часов с момента госпитализации. Такая тактика диктуется необходимостью проведения предоперационной консервативной терапии для ликвидации перианального отека, вторичного воспаления, появления дифференциации геморроидальных узлов с целью создания наиболее благоприятных условий для выполнения операции и сведения до минимума возможности возникновения осложнений в послеоперационном периоде.
До настоящего времени в практике хирургического лечения больных острым тромбозом геморроидальных узлов широко использовались две методики геморроидэктомии. Это методика геморроидэктомии с подшиванием двух слизисто-кожных краев раны к ее дну, и методика геморроидэктомии с ушиванием послеоперационных ран наглухо.
Использование этих двух модификаций геморроидэктомии нередко приводило к возникновению в непосредственном послеоперационном периоде серьезных осложнений.
Указанные недостатки позволили разработать новую методику операции подслизистой геморроидэктомии с лидированием концевых ветвей верхней прямокишечной артерии, которая была специально разработана в клинике именно для радикального хирургического лечения больных острым тромбозом геморроидальных узлов.
Нами изучены ближайшие и отдаленные результаты хирургического лечения 132 больных с острым тромбозом геморроидальных узлов, перенесших экстренную геморроидэктомию. Из них у 73 пациентов произведено ушивание послеоперационных ран наглухо отдельными швами и у 59 человек подслизистая геморроидэктомия с лигированием концевых ветвей прямокишечной артерии.
Отмечено, что постоянные боли в анальном канале в течение всего пребывания больного в стационаре наблюдались у 26 (35%) больных с наложением узловых швов и у 7 (12%) пациентов, оперированных по методике операции подслизистой геморроидэктомии.
Боли в анальном канале при первой дефекации отмечались у 51 (70%) больных с ушиванием ран узловыми швами и у 21 (36%) - при подслизистой геморроидэктомии.
Кровотечение развилось у 4 (5%) больных, у которых производилось ушивание ран узловыми швами. Кровотечения были остановлены путем легирования кровоточащего сосуда. Необходимо подчеркнуть, что это осложнение не возникло ни у одного больного после подслизистой геморроидэктомии.
Выделение крови во время акта дефекации, не носившее характер обильного кровотечения, мы наблюдали в ближайшем послеоперационном периоде у 17 (23%) больных после наложения узловых швов и лишь у 3 (5%) человек после подслизистой геморроидэктомии.
Причинами выраженного отека перианальных тканей было присоединение инфекции и оставшиеся наружные не удаленные геморроидальные бахромки, что имело место у 7 (9%) больных с узловыми швами и у 1 (2%) пациента, оперированного по методике подслизистой геморроидэктомии.
Оставшиеся наружные геморроидальные бахромки были иссечены через 6-7 дней после геморроидэктомии.
Причинами несостоятельности послеоперационных швов и расхождения краев послеоперационных ран после операции с ушиванием послеоперационных ран узловыми швами мы считаем механическую травму при дефекации, особенно при ее затруднении. Данное осложнение отмечалось у 4 (6%) больных после наложения узловых швов и совершенно не наблюдалось у больных, оперированных по альтернативной методике.
Гипертермия в ближайшем послеоперационном периоде была отмечена после геморроидэктомии у 16 (22%) больных после ушивания ран узловыми швами и у 6 (10%) пациентов при подслизистой геморроидэктомии.
Рефлекторная задержка мочи, продолжавшаяся в течение 2-6 дней, наблюдалась у 14 (19%) больных с узловыми швами и у 1 (2%) больного оперированного по методике подслизистой геморроидэктомии.
В отдаленные сроки боли при акте дефекации отмечали 11 (15%) больных, у которых раны ушивались узловыми швами и лишь у 1 (2%) пациента при подслизистой геморроидэктомии.
Сужение анального канала имело место у 2 (3%) больных после наложения узловых швов. Для ликвидации этого осложнения было произведено иссечение рубцов, суживающих просвет анального канала. Аналогичное осложнение не имело места у больных, оперированных с применением методики подслизистой геморроидэктомии.
Отдаленные результаты хирургического лечения больных, оперированных в отсроченном периоде двумя методиками геморроидэктомии, прослежены у 105 пациентов в сроки от 6 месяцев до 1 года.
У 62 больных раны ушивались узловыми швами и 43 пациента были оперированы по методике подслизистой геморроидэктомии.
Лечение в стационаре после выполнения геморроидэктомии с ушиванием ран узловыми швами продолжалось в среднем 8-9 дней, амбулаторное лечение длилось в среднем 18-19 дней. После выполнения операции подслизистой геморроидэктомии с легированием концевых ветвей прямокишечной артерии стационарное лечение составило в среднем 6-7 дней, и амбулаторное лечение сократилось в среднем до 6 дней.
Таким образом, полученные нами данные свидетельствуют, что частота развития послеоперационных осложнений и сроки заживления ран у больных острым тромбозом геморроидальных узлов, оперированных по методике подслизистой геморроидэктомии с легированием концевых ветвей верхней прямокишечной артерии, выгодно отличаются от таковых показателей у пациентов, оперированных по методике с ушиванием послеоперационных ран узловыми швами.
Описание методики операции
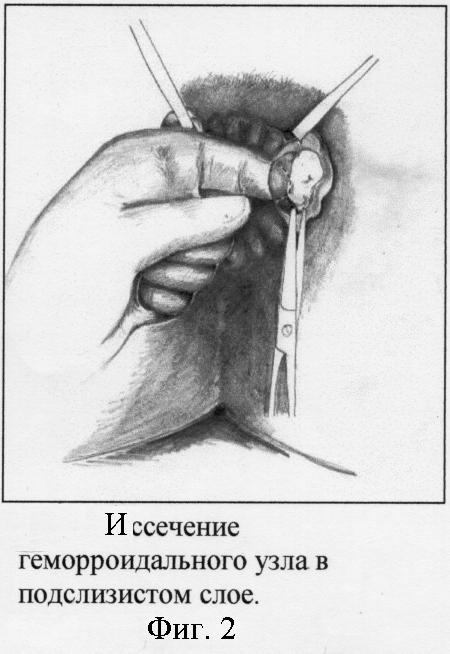
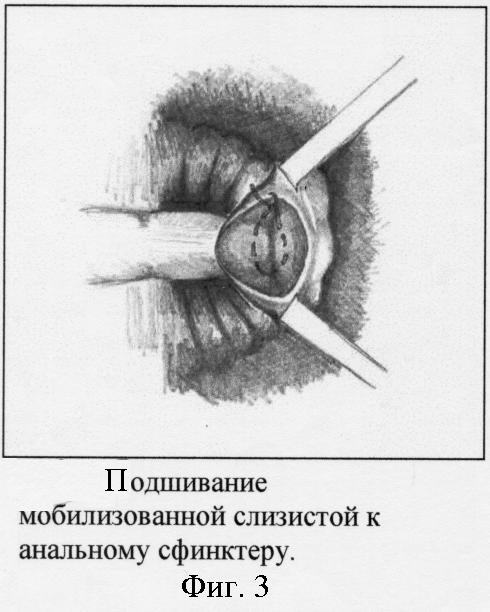
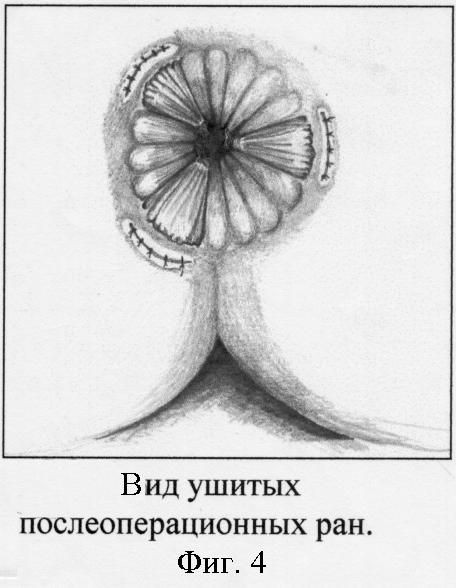
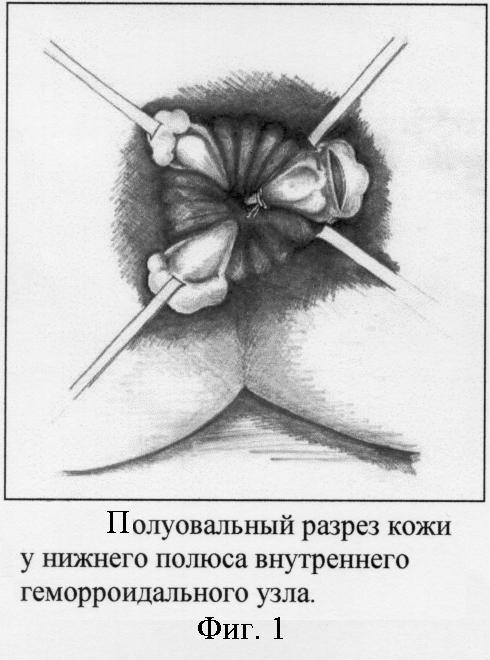
Вначале выполняем легирование концевых ветвей верхних прямокишечных артерий, питающих внутренние геморроидальные узлы. Для этого с помощью круглой иглы проводим лигатуру (хромированный кетгут) в подслизистом слое вокруг всего сосудистого пучка ножки узла. Концы лигатуры завязываем тремя узлами. После отсечения нитей узел погружается в подслизистый слой. Легирование сосудистых пучков в ножках узлов на 3, 7 и 11 часах осуществляем на разных уровнях. Производим полуовальный разрез на коже длиной 2-2,5 см в 1 см от белой линии Хилтона в проекции расположения основания внутреннего геморроидального узла (фиг. 1). Кожные края раны разводятся зажимами Алиса. Под контролем указательного пальца хирурга, введенного в просвет анального канала, отпрепаровывается слизистая оболочка, покрывающая тромбированный узел, до верхнего уровня геморроидального узла. Затем указательным пальцем, введенным в анальный канал, узел выпячивается в рану, удаляется тромб и иссекаются все компоненты геморроидального узла - тромбированные кавернозные вены и тельца (фиг. 2). Выполняется тщательный гемостаз. Если острый тромбоз геморроидальных узлов возник на фоне хронического геморроя 3-4 стадии, то в ряде случаев для предотвращения выпадения мобилизованной слизистой и для ликвидации образовавшегося подслизистого тоннеля, со стороны раны фиксируем мобилизованную слизистую к анальному сфинктеру узловыми кетгутовыми швами (фиг. 3). Аналогичным путем удаляются остальные узлы. При наличии наружных геморроидальных узлов, располагающихся в проекции внутренних, производят их иссечение через эти же кожные разрезы. Края кожной раны ушиваются редкими узловыми кетгутовыми подкожными швами с захватом дна раны (фиг.4).
Источники информации
1. Аминев А.М. Руководство по проктологии. Т.1-4. Куйбышев, 1965-1979.
2. Генри М., Свош М. (под ред.). Колопроктология и тазовое дно / Пер. с англ. М.: Медицина, 1988.
3. Заремба А.А. Клиническая проктология. Рига: Звайгзне, 1987.
4. Канделис Б.Л. Неотложная проктология. Л.: Медицина, 1980.
5. Масляк В.М., Павловский М.П., Лозинский Ю.А. Практическая проктология. Львов, 1989.
6. Общая хирургия / Под ред. Шмидта В., Хартига В., Кузина М.И. Т.2. М.: Медицина, 1985.
7. Ривкин В.Л., Дульцев Ю.В., Капулер Л.Л. Геморрой и другие заболевания заднепроходного канала. М.: Медицина, 1994.
8. Рыжих А.Н. Атлас операций на прямой и толстой кишках. М.: Медучпособие, 1968.
9. Федоров В.Д., Дульцев Ю.В. Проктология. М.: Медицина, 1984.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ хирургического подхода к лечению пациентов с осложненным течением геморроя и острым тромбозом геморроидальных узлов | 2021 |
|
RU2763248C1 |
| СПОСОБ ГЕМОРРОИДЭКТОМИИ С ПОДСЛИЗИСТЫМ ЛИГИРОВАНИЕМ НОЖКИ ВНУТРЕННЕГО ГЕМОРРОИДАЛЬНОГО УЗЛА | 2009 |
|
RU2402283C1 |
| Способ лечения острого геморроя с использованием лазерной геморроидектомии | 2021 |
|
RU2765920C1 |
| Способ геморроидэктомии | 1986 |
|
SU1386171A1 |
| СПОСОБ РАДИКАЛЬНОЙ ГЕМОРРОИДЭКТОМИИ | 2009 |
|
RU2419389C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОСТРОГО ТРОМБОЗА ГЕМОРРОИДАЛЬНЫХ УЗЛОВ | 2000 |
|
RU2197182C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЕМОРРОЯ | 2004 |
|
RU2270619C2 |
| СПОСОБ ГЕМОРРОИДЭКТОМИИ | 2013 |
|
RU2551943C1 |
| СПОСОБ БЕСШОВНОЙ ГЕМОРРОИДЭКТОМИИ ИЗЛУЧЕНИЕМ ВОЛОКОННОГО ЛАЗЕРА | 2011 |
|
RU2471433C1 |
| СПОСОБ ЛЕЧЕНИЯ ГЕМОРРОЯ | 2019 |
|
RU2709143C1 |
Изобретение относится к вопросу оперативного лечения больных острым тромбозом геморроидальных узлов. Лигатуру проводят в подслизистом слое вокруг всего сосудистого пучка ножки узла с погружением последнего в подслизистый слой. Выполняют разрез на ножке в проекции расположения основания внутреннего геморроидального узла. Отпрепаровывают слизистую оболочку, покрывающую тромбированный узел до верхнего уровня геморроидального узла. Затем выпячивают узел в рану и иссекают все компоненты геморроидального узла. При хроническом геморрое 3-4 стадии дополнительно фиксируют мобилизованную слизистую к анальному сфинктеру, а наружные геморроидальные узлы, располагающиеся в проекции внутренних, иссекают через те же кожные разрезы. Способ позволяет усовершенствовать методы оперативного лечения больных острым тромбозом геморроидальных узлов. 2 з.п. ф-лы, 4 ил.
| КОПЛАТАДЗЕ А.М | |||
| и др | |||
| Новые модификации геморроидэктомии у больных с острым тромбозом геморроидальных узлов | |||
| В кн | |||
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| Москве, 1989, с.69 и 70 | |||
| МАТЯШИН И.М., ГЛУЗМАН А.М | |||
| Справочник хирургических операций | |||
| - Киев, 1079, с.215, операция Аминева | |||
| КОПЛАТАДЗЕ А.М | |||
| Хирургические методы лечения больных с острым тромбозом геморроидальных узлов | |||
| Вестник хирургии | |||
| Механизм для сообщения поршню рабочего цилиндра возвратно-поступательного движения | 1918 |
|
SU1989A1 |
| RU 2000113667 C, 20.06.2002. | |||
Авторы
Даты
2004-10-10—Публикация
2002-11-15—Подача