Настоящее изобретение относится к хирургии, в частности к операциям при травматических разрывах селезенки.
Известно, что при травматическом разрыве селезенки более чем в 99% случаев выполняется ее удаление, повреждения селезенки при сочетанной и локальной травме встречается в 23-40%. Случаи развития молниеносного сепсиса, с летальностью 50-70% после спленэктомии, лишь одно из проявлений дефицита органа (Mooney D.P. Multiple trauma: liver and spleen injury. 19: Curr Opin Pediatr 2002 Aug; 14(4):482-5; - Toutouzas KG et all. /Leukocytosis after posttraumatic splenectomy: a physiologic event or sign of sepsis?/ Arch Surg. 2002 Aug; 137(8):924-8; discussion 928-9).
Известно так же, что резко возросшее количество повреждений селезенки за последние десятилетия в связи с увеличением сочетанной автотравмы потребовало более пристального внимания к ее сохранению. С этой целью разработана классификация четырех степеней повреждений селезенки для возможного ее сохранения. (Абакумов М.М., Смоляр А.Н. //Показания к органосохраняющим операциям при травме селезенки. //Методические рекомендации. Московский НИИ скорой помощи им. Н.В.Склифосовского М., 1997 г., 0,7 п.л., 10 с.
В методических рекомендациях к видам органосохраняющих операций при разрывах I степени относится широкая лапаротомия, дополняемая при неудобных случаях (ожирение III) разрезом вдоль реберной дуги слева, устраняется разрыв селезенки нанесением на рану цианакрилового клея, либо рана прижимается гемостатической коллагеновой губкой на 5-10 мин, применяется также электрокоагуляция раневой поверхности, плазменная или лазерная коагуляция. При II степени разрывов селезенки авторы предлагают устранять повреждения, нанося коллагеновую пленку Белкозин-М, рассасывающуюся полигалактиновую сетку (викроловую), наложением швов. При III степени повреждения Абакумов М.М. и Смоляр А.Н. считают целесообразным выполнять резекцию, чаще одного из полюсов. Выполнив один из приемов временного гемостаза и мобилизацию селезенки, лигируют и пересекают сосуды ножки (короткие желудочно-селезеночные сосуды), соответствующие зоне повреждения. Поврежденный участок резецируют. Раневую поверхность обрабатывают одним из перечисленных выше способов (плазменным потоком, лазерной коагуляцией, наложением швов). Возможно выполнение резекции селезенки при помощи сшивающих аппаратов, например УО-60% или степплера (ТА-90 или ТА-55 фирм “Auto Suture Instruments” или “Ethicon” США). Любая операция завершается дренированием поддиафрагмального пространства слева. Течение послеоперационного периода у больных после органосохраняющих операций, в том числе лапароскопических (Balique J.G., Porcheron J., Gayet B., Luxembourger О., Bourbon M., Breton С., Blanc P. Chirurgie 1999 Apr; 124(2):154-8 [Laparoscopic splenorraphy using a resorbable prosthesis in splenic injuries. Apropos of 5 cases] [Article in French]), отличается меньшим числом осложнений и более низкой летальностью, чем у пострадавших с удаленной селезенкой.
Однако операция имеет отдельные недостатки, к которым относится травматичность широкого лапаротомного доступа с дополнительной кровопотерей и усугублением болевых послеоперационных ощущений, требующих дополнительного наркотического обезболивания, необходимостью длительного постельного режима с целью профилактики рецидива кровотечения из мест прошивания повреждений, поздней реабилитацией. В раннем послеоперационном периоде в 3-7% случаев развивается рецидив кровотечения из мест прошивания травмированной селезенки, что требует релапаротомии, иногда спленэктомии.
Известно также, что предложен способ сохранения селезенки, в основе которого лежит широкая срединная лапаротомия, но для более надежного гемостаза осуществляется перевязка селезеночной артерии в надпанкреатическом отделе дистальнее тыльной панкреатической артерии. Это резко снижает кровоток селезенки, уменьшает ее размеры, сохраняя ее питание за счет коротких желудочных ветвей. Остановку кровотечения осуществляют ушиванием разрывов селезенки любых размеров, глубины и локализации обвивными или узловыми швами с подведением к линии швов пряди большого сальника на ножке и ушиванием ветвей селезеночной артерии в воротах селезенки. (Авторское свидетельство №1602480 от 01.06.1990 г. Сафронов Э.П. и соавт.). При этом показанием к спленэктомии оставались (IY степень повреждений) обширное размозжение органа или отрыв от ножки селезенки. За период с 1987 по 1999 гг. авторами выполнено 96 органосохраняющих операций у пострадавших в возрасте от 15 до 77 лет, по поводу травматических повреждений селезенки, с удовлетворительным результатом. (Сафронов Э.П. и соавт. //Роль органосохраняющих операций на селезенке при сочетанной травме. М. Актуальные вопросы неотложной специализированной помощи в городской клинической больнице г. Москвы, ноябрь, 2001 г., стр. 134-137).
Однако недостатками операции являются большая травматичность, вызывающая дополнительную кровопотерю, длительный период обезболивания наркотическими анальгетиками и увеличение срока реабилитации.
Цель изобретения состоит в снижение операционной травмы, послеоперационных осложнений и длительности реабилитации оперированных больных с травматическим разрывом селезенки, острой кровопотерей.
Эта цель достигается тем, что больному с травматическим разрывом селезенки производят видеолапароскопию, устанавливают характер повреждения селезенки и величину кровопотери, коагулируют и прошивают разрыв селезенки с остановкой кровотечения, рассекают желудочно-ободочную связку, выделяют и клипируют ствол селезеночной артерии в начальном надпанкреатическом отделе, дистальнее тыльной артерии поджелудочной железы, контролируют сокращение селезенки на 15-20%, сохранение периферического кровообращения, цвет селезенки, гемостаз и заканчивают операцию дренированием брюшной полости через троакарные доступы.
Перечень фигур:
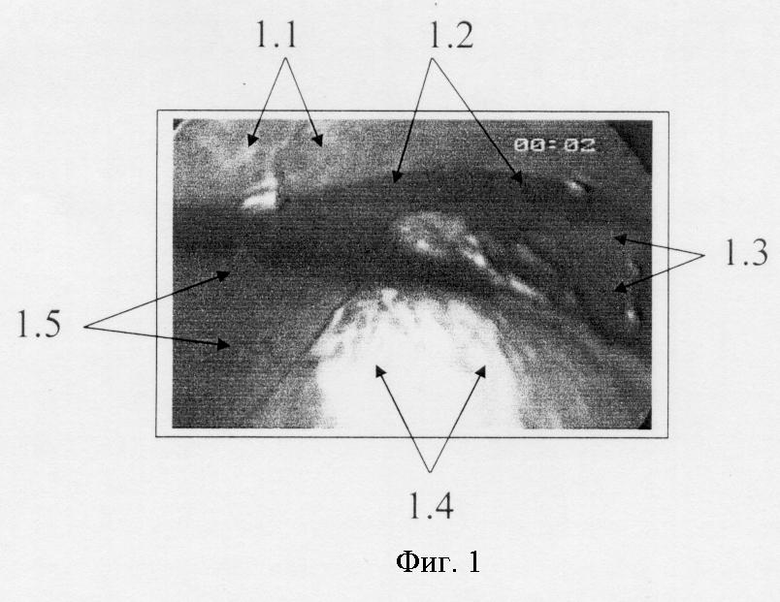
Фиг.1. Мониторная лапароскопия - гемоперитонеум. Гемолизированная кровь в поддиафрагмальном, околоселезеночном пространстве слева над левой долей печени. (1.1 - диафрагма слева, 1.2 - кровь, 1.3 - верхний полюс селезенки, 1.4 - тело и дно желудка, 1.5 - левая доля печени.)
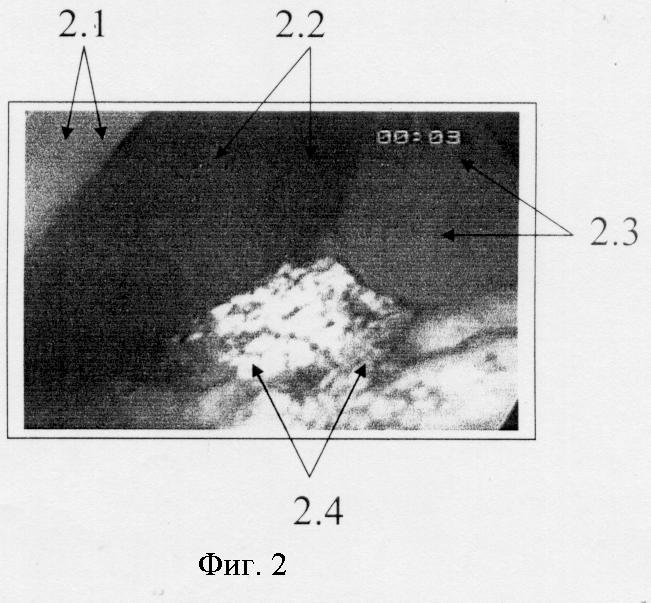
Фиг.2. Мониторная лапароскопия - гемоперитонеум. Кровь в поддиафрагмальном пространстве справа и околопеченочном пространстве по латеральному каналу, справа. (2.1 - париетальная брюшина брюшной стенки латерального канала справа, 2.2 - гемолизированная кровь, 2.3 - правая доля печени, 2.4 - большой сальник).
Фиг.3. Мониторная лапароскопия - гемолизированная кровь в левом латеральном канале и на большом сальнике. (3.1 - париетальная брюшина брюшной стенки левого латерального канала, 3.2 - гемолизированная кровь, 3.3 - большой сальник, прикрывающий кишечник, с налетом гемолизированной крови, 3.4 - посттравматические кровоизлияния в большой сальник).
Фиг.4. Мониторная лапароскопия - гемолизированная кровь в правом латеральном канале с видом на слепую кишку (4.1 - гемолизированная кровь, 4.2 - париетальная брюшина брюшной стенки правого латерального канала, 4.3 - купол слепой кишки).
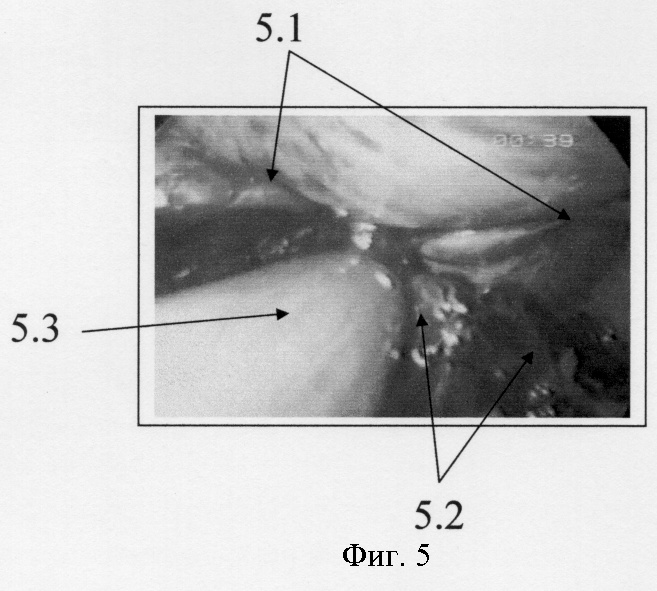
Фиг.5. Этап операции - эндохирургическое инструментальное удаление сгустков крови из места разрыва селезенки, отсосом. Размер разрыва 4 см × 0,8 см, локализация - задневнутренняя поверхность в поперечном направлении от ворот селезенки до диафрагмальной лилии (5.1 - участок травматического разрыва ворот селезенки, тампонированный сгустком крови, 5.2 - сгусток крови, 5.3 - лапароскопический отсос, аспирирующий сгусток крови из зоны разрыва селезенки).
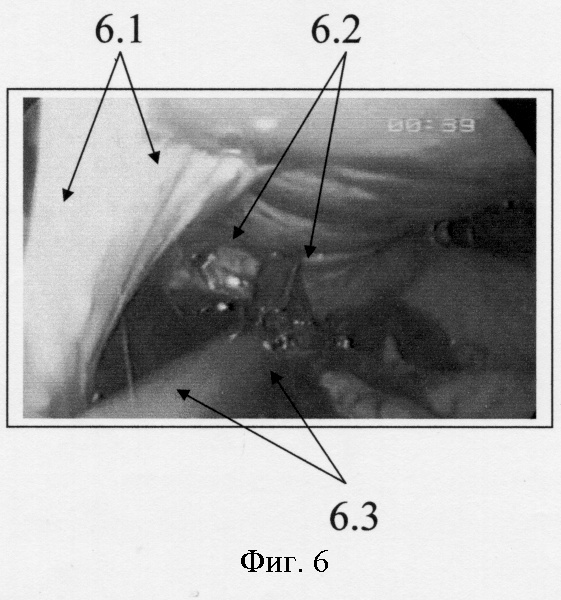
Фиг.6. Этап операции - эндохирургическое инструментальное удаление сгустков крови из места разрыва селезенки. Вид раны со стороны “ворот селезенки”, расположенных слева (6.1 - “ворота селезенки”, 6.2 - “линия” разрыва селезенки, 6.3 - отсос аспирирующий сгусток крови из места разрыва селезенки).
Фиг.7. Этап эндохирургической операции. Остановка кровотечения в месте разрыва селезенки электрокоагуляцией, до момента клипирования селезеночной артерии. Селезенка собственных размеров напряжена, нормальной окраски. (7.1 - зона разрыва селезенки с активным кровотечением, 7.2 - диссектор, используемый для коагуляции места разрыва и пальпации селезенки, 7.3 - диафрагма слева, 7.4 - “ворота селезенки”).
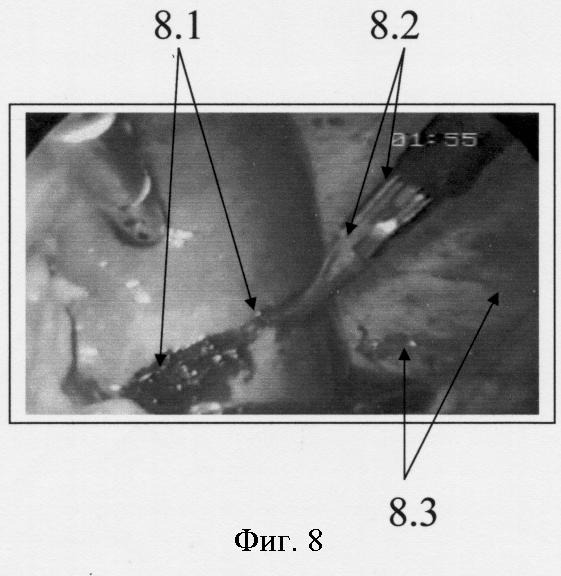
Фиг.8. Этап эндохирургической операции. Остановка кровотечения в месте разрыва селезенки электрокоагуляцией, после момента клипирования селезеночной артерии. Селезенка уменьшена в размере на 20%, мягко-эластичная, прежней окраски. (8.1 - зона разрыва селезенки с образовавшимся струпом после коагуляции, 8.2 - диссектор, используемый для коагуляции места разрыва селезенки, 8.3 - диафрагма слева).
Фиг.9. Этап эндохирургической операции - разделение перигастральных сращений между антральным отделом желудка и поджелудочной железой для доступа к селезеночной артерии, через сальниковую сумку. Бурсоскопия. (9.1 - антральный отдел желудка, 9.2 - эндоскопические ножницы, 9.3 - тело поджелудочной железы, 9.4 - желудочно-поджелудочные сращения).
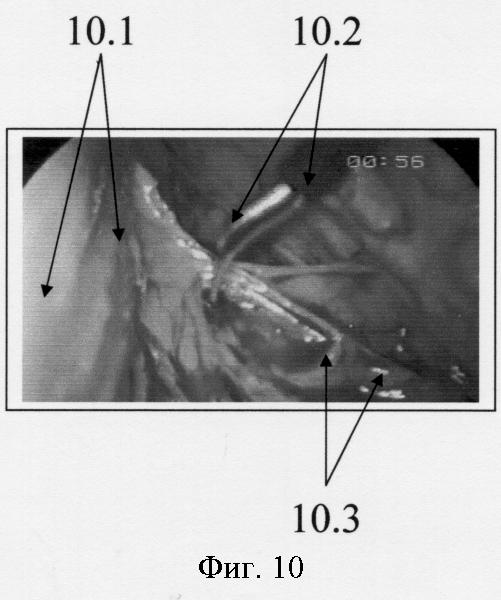
Фиг.10. Этап эндохирургической операции - разделение задних перигастральных сращений между телом желудка и поджелудочной железы для доступа к селезеночной артерии, через сальниковую сумку. Бурсоскопия. (10.1 - тело желудка, 10.2 - рассечение эндоскопическими ножницами желудочно-поджелудочных сращений, 10.3 - тело поджелудочной железы).
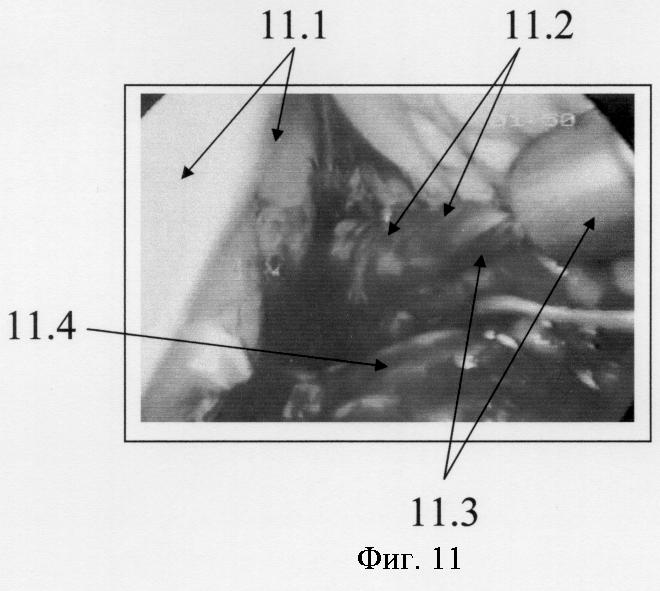
Фиг.11. Этап эндохирургической операции. Подведение клипсопликатора к выделенной селезеночной артерии для ее клипирования. Бурсоскопия. (11.1 - тело желудка, 11.2 - надпанкреатический отдел селезеночной артерии, 11.3. - клипсопликатор, 11.4 - тело поджелудочной железы).
Фиг.12. Этап эндохирургической операции. Контроль за наложенной клипсой на селезеночную артерию. Бурсоскопия. (12.1 - тело желудка, 12.2 - передавливающая сосуд клипса на селезеночной артерии, 12.3 - тело поджелудочной железы с помарками гемолизированной крови).
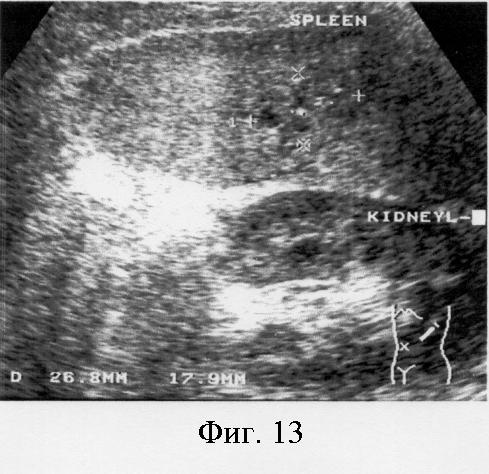
Фиг.13. Послеоперационное ультразвуковое исследование на 6 сутки. В области ворот селезенки, лоцируется неоднородное изоэхогенное образование размером 26,8×17,9 мм с неровными нечеткими контурами с гиперэхогенными включениями.
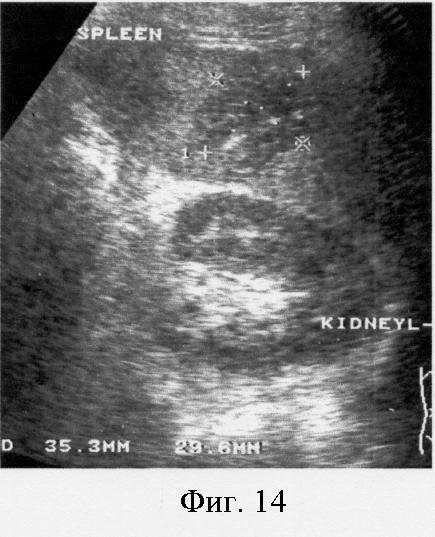
Фиг.14. Послеоперационное ультразвуковое исследование на 13 сутки (амбулаторно). Лоцируемый участок несколько увеличился 35,3 × 28,6 мм, стал более эхогенным.
Заявленный способ поясняется на конкретных примерах его осуществления.
Пример 1
Пациент А., 15 лет, и/б-17529, поступил экстренно, через 10 часов с момента травмы, предварительный диагноз: тяжелая сочетанная травма, закрытая травма живота с повреждением селезенки?, острая кровопотеря, гемоперитонеум. Геморрагический шок I. Ушиб мягких тканей головы, грудной клетки, поясницы.
Оперирован: 31.05.02 выполнена видеомониторная лапароскопическая остановка кровотечения из разрыва селезенки, клипирование селезеночной артерии, санация и дренирование брюшной полости.
Из протокола операции: в брюшной полости, во всех отделах 2 литра старой крови со сгустками (фиг.1-4). Наибольшее количество сгустков располагается у нижнего полюса селезенки. Сгустки и кровь аспирированы, брюшная полость санирована физиологическим раствором. Селезенка увеличена в размере, по передневнутренней поверхности умеренный пересплинит, без признаков травмы, диафрагмальная поверхность без повреждений. По задневнутренней поверхности имеется поперечный разрыв селезенки от ворот до диафрагмальной линии, глубокий с подкравливанием, с фиксированным к месту разрыва сгустком (фиг.5-6). Имеется так же кровоизлияние в желудочно-ободочную связку.
Выполнена операция: видеомониторная лапароскопическая остановка кровотечения из разрыва селезенки (фиг.7-8), клипирование селезеночной артерии (фиг.11-12), санация и дренирование брюшной полости (четырьмя дренажами).
С заместительной целью в послеоперационном периоде перелито 500 мл свежезамороженной плазмы и 520 мл крови.
Послеоперационное течение гладкое. Наркотические анальгетики пациент получал только в 1 сутки после операции. Самостоятельных болей в животе не отмечал, слабость к 3 суткам купировалась. На 3 сутки дренажи удалены. Вставание на ноги на 3 сутки, в присутствии врача. На 4 сутки больному разрешено ходить самостоятельно. В последующем жалоб не предъявлял. Питание по диетическому столу №15, физиологические отправления ежедневно в норме.
При рентгенологическом исследовании (5.06.02) органов грудной клетки легочные поля прозрачные, корни структурные. Сердце - конфигурация не изменена. Диафрагма слева ограничено, подвижна, в левом синусе следы жидкости. Под куполами диафрагмы остатки газа.
При ультразвуковом исследовании (УЗИ - 6.06.02) печень, желчный пузырь, поджелудочная железа без изменений. Селезенка не увеличена 117 × 49 мм, неоднородная в области ворот селезенки, где лоцируется неоднородное изоэхогенное образование размером 26,8 × 17,9 мм с неровными нечеткими контурами с гиперэхогенными включениями (фиг.13.).
При УЗИ контроле (10-13.06.02 г.) селезенка увеличилась в размерах 130×50-52 мм. Лоцируемый участок несколько увеличился 39,7 × 26,6 мм, стал более эхогенным (фиг.14).
Увеличение селезенки в размерах к 11 суткам после операции позволяет думать о более раннем восстановлении дооперационных размеров и сократительной функции органа после операции по сравнению с традиционным, лапаротомным методом (3,5 недели).
В анализах крови: (4.06.02 г.) Нв - 138 г/л, Л - 9,7 тыс. в 1 мкл, (п/я - 6, с/я - 60; э - 2, л - 26, м - 6) СОЭ - 40 мм/час. Общий белок - 81,9 г/л, креатинин - 82,3 мкм/л, мочевина - 5,25 ммоль/л, АЛТ - 15,1 ед/л, АСТ - 40,9 ед/л, глюкоза - 4, (моль/л, натрий – 143 ммоль/л, калий - 4,8 ммоль/л.
В общем анализе мочи: цвет с/ж, прозрачность - м, относительная плотность - 1020, реакция - щел, белок - нет, глюкоза - нет, лейк - 5-6 в п/зр, эритроциты - нет, слизь - много, соли - фосфаты.
Пациент в удовлетворительном состоянии выписан домой. Амбулаторный осмотр через 2 мес. Состояние удовлетворительное. Активно двигается (плавает, бегает, прыгает). Аппетит хороший, подрос на 3 см.
Пример 2
Пациент С., 37 лет, и/б-23129, поступил экстренно, через 3 часа с момента травмы, предварительный диагноз: тяжелая сочетанная травма, закрытая травма живота с повреждением селезенки?, острая кровопотеря, гемоперитонеум. Геморрагический шок I. Ушиб грудной клетки, мягких тканей левых отделов груди, живота.
Оперирован: 21.06.02 выполнена видеомониторная лапароскопическая остановка кровотечения из разрыва селезенки, клипирование селезеночной артерии, санация и дренирование брюшной полости.
Из протокола операции: в брюшной полости, во всех отделах 1000 мл крови со сгустками. Наибольшее количество сгустков располагается у нижнего полюса селезенки. Сгустки и кровь аспирированы, брюшная полость санирована физиологическим раствором. Селезенка средних размеров, диафрагмальная поверхность без повреждений. В области нижнего полюса селезенки имеется его надрыв до 3 см, тампонированный сгустком, из-под которого продолжается подкравливание. Имеется так же кровоизлияние в желудочно-ободочную связку.
Выполнена операция: видеомониторная лапароскопическая остановка кровотечения из разрыва селезенки, клипирование селезеночной артерии, санация и дренирование брюшной полости (четырьмя дренажами).
С заместительной целью в послеоперационном периоде перелито 500 мл свежезамороженной плазмы и 150 мл эр. массы.
Послеоперационное течение гладкое. Наркотические анальгетики пациент получал только в 1 сутки после операции. Самостоятельных болей в животе не отмечал, слабость ко 2 суткам купировалась. На 3 сутки дренажи удалены. Вставание на ноги на 3 стуки, в присутствии врача. На 4 сутки больному разрешено ходить самостоятельно. В последующем жалоб не предъявлял. Питание по диетическому столу №15, физиологические отправления ежедневно в норме с 4 суток.
При рентгенологическом исследовании (25.06.02) органов грудной клетки легочные поля прозрачные, корни структурные. Сердце - конфигурация не изменена. Диафрагма слева ограничена, подвижна, синусы свободные.
При ультразвуковом исследовании (УЗИ - 26.06.02) печень, желчный пузырь, поджелудочная железа без изменений. Селезенка не увеличена 114×52 мм, неоднородная в области нижнего полюса, где лоцируется неоднородное изоэхогенное образование размером 23,4×1,3 мм с неровными нечеткими контурами с гиперэхогенными включениями. В брюшной полости жидкости нет. В анализах крови: (24.06.02 г) Нв - 127 г/л, Л - 8,6 тыс. в 1 мкл, (п/я - 4, с/я - 63, э - 2, л - 26, м - 6) СОЭ - 24 мм/час. Общий белок - 70,9 г/л, креатинин - 79,3 мкм/л, мочевина - 4,8 ммоль/л, АЛТ - 31,1 ед/л, АСТ - 42,9 ед/л, глюкоза - 4,3 (моль/л, натрий – 144 ммоль/л, калий - 5,1 ммоль/л.
В общем анализе мочи: цвет с/ж, прозрачная, относительная плотность - 1014, реакция - кисл., белок - нет, глюкоза - нет, лейк - 1-2 в п/зр, эритроциты - нет, слизь - много.
Пациент в удовлетворительном состоянии выписан домой. Амбулаторный осмотр через 2 мес. Состояние удовлетворительное. Активно двигается. Аппетит хороший. Работает на прежней работе.
Несмотря на кажущуюся простоту, предложенный способ не очевиден для специалистов, работающих в данной области, в том числе имеющих опыт работы лапароскопических операций на селезенке.
Нами впервые путем лапароскопического доступа осуществлена органосохраняющая операция при разрыве селезенки с клипированием селезеночной артерии в надпанкреатическом отделе дистальнее тыльной артерии поджелудочной железы у больного с тяжелой острой кровопотерей.
Решение поставленной задачи связано с преодолением сложных психоэмоциональных, моральных и технических преград оператором в пользу сохранения органа, выполняющего крайне важную иммунологическую функцию, удаление которого в 3-5% сопровождается в послеоперационном периоде молниеносным сепсисом с летальным исходом.
Многолетняя личная клиническая практика в хирургии закрытых повреждений селезенки и постоянная работа в лапароскопической хирургии позволили решиться на эндоскопический метод операции, менее травматичный для больного, преодолев мнение о необходимости широкого лапаротомного доступа для обязательной тщательной ревизии брюшной полости и как можно более быстрых действий по остановке кровотечения в целях скорого предотвращения острой кровопотери.
Совершенно неожиданным для высококвалифицированного хирурга оказалось, что лапароскопической доступ позволяет более рационально использовать время операции в интересах больного, чем лапаротомный доступ, поскольку:
- позволяет исключить траты времени на разрез и преодоление шока в связи с лапаротомным доступом, используя это время на полноценные общепринятые в хирургии этапы диагностики и остановку кровотечения из троакарных доступов;
- возможность кратного увеличения органов (в 20 и более раз) во время операции за счет видеолапароскопического оборудования позволяет делать более детальную ревизию органов, прецизионно манипулировать с хорошо визуализированными участками травмированной селезенкой, селезеночной артерией, резко повышая качество манипуляций, сохраняя возможность повтора любой из них, для увеличения надежности;
- отсутствие лапаротомной раны является фактором уменьшения общей кровопотери и сокращает время операции, затрачиваемое на ушивание раны в связи с ее отсутствием.
Заявленный способ имеет важное социально-экономическое значение:
- сокращает в 2 и более раза пребывание больного в стационаре на хирургической койке;
- уменьшает и удешевляет расходы на медикаментозное лечение и оказание помощи больным в послеоперационном периоде;
- резко сокращает время заживления послеоперационных ран, имеет неоспоримое косметическое преимущество, уменьшает количество осложнений и длительность реабилитации до полного выздоравливания.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ВЫБОРА ТАКТИКИ ЛЕЧЕНИЯ ПАЦИЕНТОВ С ТРАВМАТИЧЕСКИМ ПОВРЕЖДЕНИЕМ СЕЛЕЗЕНКИ (ВАРИАНТЫ) | 2024 |
|
RU2825960C1 |
| СПОСОБ ВЫПОЛНЕНИЯ ЛАПАРОСКОПИЧЕСКОЙ СПЛЕНЭКТОМИИ | 2010 |
|
RU2444309C1 |
| Способ органосохраняющей операции при травматических разрывах селезенки | 1988 |
|
SU1602480A1 |
| Способ органосохраняющей операции на селезёнке | 2016 |
|
RU2649495C1 |
| СПОСОБ ВНУТРИСЕЛЕЗЕНОЧНОЙ РЕДУКЦИИ КРОВОТОКА В ЗАДАННОМ СЕГМЕНТЕ | 1996 |
|
RU2145806C1 |
| СПОСОБ МАНУАЛЬНО-АССИСТИРОВАННОЙ ЛАПАРОСКОПИЧЕСКОЙ СПЛЕНЭКТОМИИ ПРИ ЗАКРЫТОЙ ТРАВМЕ ЖИВОТА | 2018 |
|
RU2690907C1 |
| СПОСОБ РЕЗЕКЦИИ СЕЛЕЗЕНКИ | 1994 |
|
RU2113177C1 |
| Способ интраоперационного профилактического лечения ишемических повреждений поджелудочной железы и печени при сочетанной шокогенной травме | 2016 |
|
RU2620496C1 |
| СПОСОБ ВИДЕОЛАПАРОСКОПИЧЕСКОГО ДОСТУПА К СЕЛЕЗЕНОЧНЫМ СОСУДАМ, ВОРОТАМ СЕЛЕЗЕНКИ И ЖЕЛУДОЧНО-СЕЛЕЗЕНОЧНОЙ СВЯЗКЕ | 2008 |
|
RU2363415C1 |
| Способ бескровной резекции селезенки | 2018 |
|
RU2675355C1 |





Изобретение относится к медицине, а именно к хирургии, травматологии при лечении травматических разрывов селезенки, как способ органосохраняющей операции. Целью изобретения является снижение операционной травмы, послеоперационных осложнений и длительности реабилитации оперированных больных с травматическим разрывом селезенки, острой кровопотерей. Сущность: больному с травматическим разрывом селезенки производят видеолапароскопию, устанавливают характер повреждения селезенки и величину кровопотери, коагулируют и прошивают разрыв селезенки с остановкой кровотечения, рассекают желудочно-ободочную связку, выделяют и клипируют ствол селезеночной артерии в начальном надпанкреатическом отделе, дистальнее тыльной артерии поджелудочной железы, и при контроле сокращения селезенки на 15-20%, сохранении периферического кровообращения, цвета селезенки заканчивают операцию дренированием брюшной полости через троакарные доступы. 14 ил.
Способ лапароскопической органосохраняющей операции при травматических разрывах селезенки, отличающийся тем, что устанавливают характер повреждения селезенки и величину кровопотери, коагулируют и прошивают разрыв селезенки с остановкой кровотечения, рассекают желудочно-ободочную связку, выделяют и клипируют ствол селезеночной артерии в начальном надпанкреатическом отделе дистальнее тыльной артерии поджелудочной железы и при контроле сокращения селезенки на 15-20%, сохранении периферического кровообращения, цвета селезенки заканчивают операцию дренированием брюшной полости через троакарные доступы.
| Способ органосохраняющей операции при травматических разрывах селезенки | 1988 |
|
SU1602480A1 |
| САЖИН В.П | |||
| и др | |||
| Лапароскопическая хирургия | |||
| Ч | |||
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| Реком | |||
| Металлический водоудерживающий щит висячей системы | 1922 |
|
SU1999A1 |
| ФЕДОРОВ И.В | |||
| и др | |||
| Эндоскопическая хирургия | |||
| ГЭОТАР | |||
| - Медицина, 1998, с.309-312 | |||
| ЛИТТМАН Н.И | |||
| Брюшная хирургия | |||
| - Венгрия, Будапешт, 1970, с.498-504 | |||
| Эндоскопическая хирургия /Под ред | |||
| Акчурина Р.С., ГЭОТАР | |||
| - Медицина, 1998, с.309-312 | |||
| Эндоскопическая хирургия | |||
| Электрическое сопротивление для нагревательных приборов и нагревательный элемент для этих приборов | 1922 |
|
SU1997A1 |
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| Электрическое сопротивление для нагревательных приборов и нагревательный элемент для этих приборов | 1922 |
|
SU1997A1 |
| Актуальные вопросы неотложной специализированной помощи в городской клинической больнице г | |||
| Москвы | |||
| - М., 2001, с.134-137. | |||
Авторы
Даты
2004-10-10—Публикация
2003-02-19—Подача