Изобретение относится к медицине, а именно к пластической хирургии. Может быть использовано для восставления устойчивых к нагрузке покровных тканей конечностей или их культей.
В результате механических повреждений, ожогов, отморожений, гнойно-некротических заболеваний часто разрушаются покровные ткани конечностей. Утрата кожи или ее рубцово-язвенная трансформация приводит к нарушениям опорно-двигательной функции конечности и требует хирургического лечения. Сохранение конечности как органа опоры и движения или длины культи для последующего протезирования возможно лишь при восстановлении утраченных покровных тканей путем кожной пластики.
Наиболее простым способом восстановления кожных покровов является свободная пересадка расщепленных трансплантатов, взятых с помощью дерматома (Zoltan, J., 1984, Д.И. Черкес-Заде, Ю.Ф. Каменев, 1995). Однако покровные ткани, восстановленные путем свободной кожной пластики, тонки, малоподвижны, особенно при трансплантации на кость, подвержены ретракции и рубцовой трансформации. Данные обстоятельства делают прижившиеся кожные трансплантаты на рабочих поверхностях конечностей или их культей малоустойчивыми к функциональным нагрузкам. Лоскуты часто изъязвляются, значительно снижая результаты восстановительного лечения (Юсевич М.С., 1946, Иванов А.М. и соавт., 2000).
Недостатки свободной кожной пластики заставляют пересаживать на рабочие поверхности конечностей кожно-жировые лоскуты на временной питающей ножке из отдаленных участков тела (Годунов С.Ф., 1967, Иванов А.М. и соавт., 2000). Чаще других из данной группы восстановительных операций используется способ комбинированной кожной пластики по А.К. Тычинкиной (Тычинкина А.К., 1972), принятый нами за прототип.
Способ предусматривает выполнение пластики в три этапа. Во время первого этапа выкраивают кожно-жировой лоскут на временной питающей ножке, в который с целью повышения его устойчивости к нагрузкам, раневой инфекции и для предупреждения повреждений питающих сосудов включают фасцию. Выкроенный лоскут отделяют от подлежащих мышц. Ложе выкроенного лоскута закрывают погружным расщепленным кожным аутотрансплантатом толщиной 0,4-0,5 мм. Лоскут на питающей ножке возвращают и подшивают на прежнее место.
Второй этап операции и выполняют через 6-10 дней. Лоскут, сформированный во время первого этапа, повторно выкраивают по свежему послеоперационному рубцу. Подковообразную рану вокруг погружного трансплантата ушивают. Иссекают слой грануляций, сформировавшейся на внутренней поверхности лоскута. После этого иссекают вместе с окружающими рубцами участок, подлежащий пластическому замещению. Лоскут на питающей ножке переносят в зону дефекта тканей и подшивают к его краям.
Во время третьего, заключительного этапа, который выполняют через 3-4 недели, отсекают временную питающую ножку лоскута и на образовавшиеся раны накладывают швы.
Недостатками способа является то, что фасция, представляющая высокодифференцированную ткань, из-за нарушения питания или натяжения подвергается дегенерации и рубцеванию. Это делает лоскут ригидным, снижает его пластические возможности и заставляет прибегать к иссечению фасции во время второго этапа операции. Иссечение сопряжено с риском повреждения питающих сосудов, частичным или полным некрозом лоскута. После иссечения фасции обнажается жировая клетчатка, не устойчивая к раневой инфекции, вследствие чего при нагноении лоскут не приживается. Кроме того, включение в лоскут фасции приводит к значительным функциональным и эстетическим дефектам в донорской зоне: образуются мышечные грыжи, болезненные, спаянные с мышцами, сосудисто-нервными пучками рубцы. Указанные недостатки снижают эффективность данного вида кожной пластики.
Задачей предлагаемого изобретения является создание способа кожной пластики рабочих поверхностей конечностей лоскутом на временной питающей ножке, позволяющего восстановить устойчивые к функциональным нагрузкам покровные ткани, повысить сопротивляемость лоскута раневой инфекции, а также сократить травматичность операции при формировании лоскута, избежать образования грубых, болезненных рубцов и мышечных грыж в донорской зоне.
Сущностью изобретения является закрытие внутренней поверхности формируемого кожно-жирового лоскута на питающей ножке дермальным трансплантатом толщиной 0,3-0,6 мм, взятым у оперируемого больного. Техническим результатом предложения является то, что в интервале между первым и вторым этапами операции дермальный трансплантат приживается к внутренней поверхности кожно-жироврго лоскута, предотвращает образование грануляционного и рубцового слоев, тем самым исключает необходимость травмировать лоскут при иссечении данных слоев. В связи с тем что в пересаживаемый лоскут включается дополнительный слой дермы, покровные ткани рабочих поверхностей конечностей или их культей имеют большую устойчивость к функциональным нагрузкам. Кроме того, создание лоскута на питающей ножке без включения фасции позволяет избежать образования грубых, спаянных с мышцами, сосудисто-нервными пучками рубцов, не нарушает фасциальные футляры, предупреждает формирование в донорской зоне мышечных грыж. Все это снижает травматичность операции, улучшает функциональные и эстетические результаты восстановительного лечения.
Предлагаемый способ пластики рабочих поверхностей конечностей состоит из трех этапов и осуществляется следующим образом. Во время первого этапа в запланированном месте разрезом до фасции выкраивают лоскут языкообразной формы необходимых размеров. На границе подкожной клетчатки и фасции лоскут отслаивают. С бедра конечности, на которой выкраивают лоскут, дерматомом срезают расщепленный трансплантат толщиной 0,35-0,6 мм. Данный трансплантат (погружной) укладывают на фасцию в ложе выкроенного лоскута и подшивают к ней. С передней или наружной поверхности того же бедра дерматомом срезают расщепленный эпидермо-дермальный трансплантат толщирой 0,3-0,35 мм. На этом же донорском участке дерматомом срезают дермальный трансплантат толщиной 0,3-0,6 мм. Толщина дермального трансплантата зависит от пола и возраста оперируемого больного. Первый эпидермо-дермальный трансплантат укладывают и подшивают на прежнее место.
Дермальный трансплантат переносят на внутреннюю поверхность выкроенного кожно-жирового лоскута и подшивают. Сформированный лоскут на питающей ножке укладывают на прежнее место и подшивают узловыми швами. Конечность фиксируют гипсовой лонгетой.
Второй этап выполняют через 8-10 дней. Интервал между этапами необходим для приживления дермального и погружного трансплантатов. Кроме того, за это время в сформированном лоскуте кровеносные сосуды приобретают осевую ориентацию, что улучшает его питание на последующих этапах операции. Во время второго этапа по свежему послеоперационному рубцу повторно выкраивают лоскут на питающей ножке. Прижившийся дермальный трансплантат представляет эластичную пластину белесовато-розового цвета, плотно фиксированную к подлежащим тканям. На его поверхности могут быть наложения фибрина, которые легко удаляются марлевыми шариками. При освобождении дермального трансплантата от фибрина на его поверхности появляется капиллярное кровотечение.
Края раны подшивают узловыми швами к погружному трансплантату. Путем иссечения рубцов и язв готовят рану в зоне дефекта кожи на рабочей поверхности конечности. Лоскут на питающей ножке укладывают на рану и подшивают к ее краям. Конечности фиксируют гипсовой повязкой.
Третий этап выполняют через 3-4 недели после второго. Данное время необходимо для приживления лоскута на ране. Одномоментно или этапно пересекают питающую ножку лоскута, раны в месте пересеченной ножки ушивают.
Через 4-5 недель после завершения пластики разрешают дозированную нагрузку на восстановленные покровные ткани рабочей поверхности конечности. В данный период происходит адаптация пересаженного лоскута к нагрузкам и начинается его органотипическая перестройка. Полную нагрузку разрешают через 12-14 недель.
Клинические примеры.
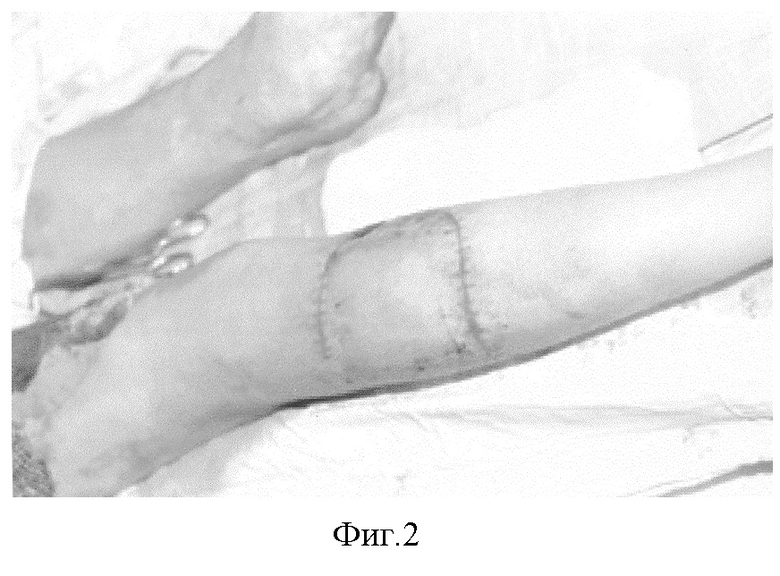
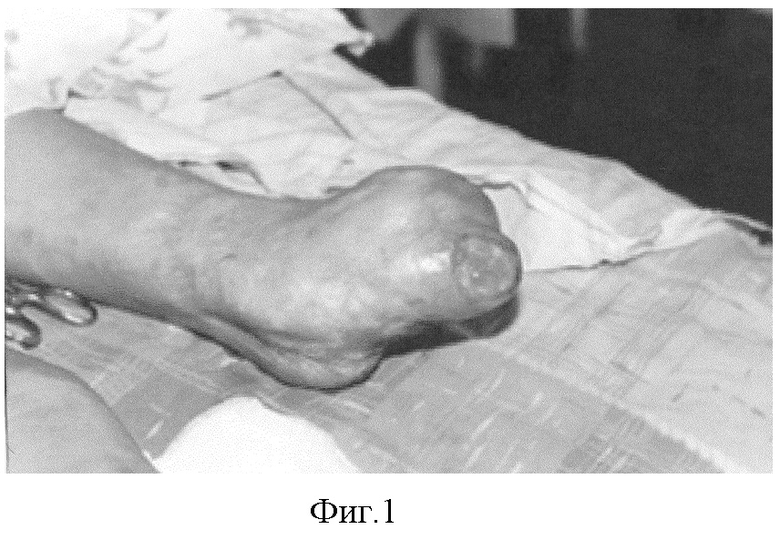
1. Больной И-н, 9 лет, история болезни №904, поступил в ожоговое отделение Краснодарской краевой клинической больницы им. С.В. Очаповского с диагнозом: порочная культя правой голени, изъязвившиеся рубцы культи (фиг.1). 14.01.03 г. на задней поверхности левой голени сформирован кожно-жировой лоскут на питающей ножке, внутренняя поверхность которого закрыта дермальным трансплантатом толщиной 0,3 мм, взятым с правого бедра (фиг.2). Послеоперационное течение без осложнений.
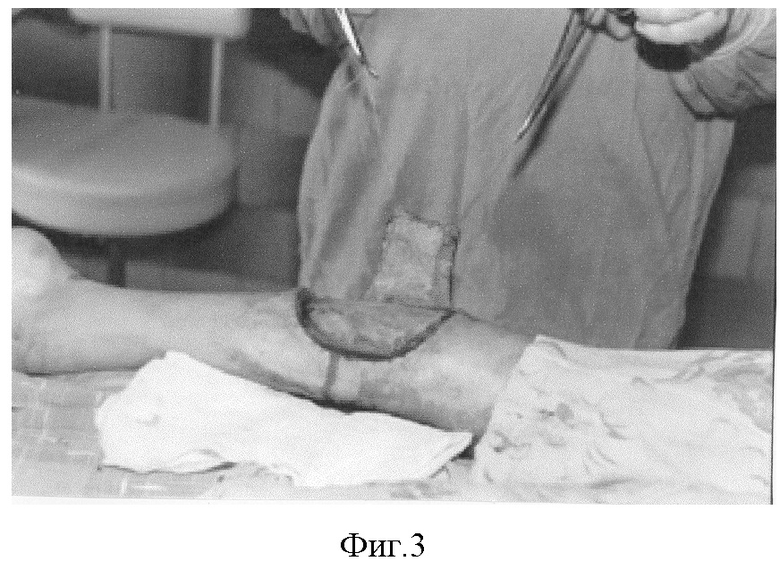
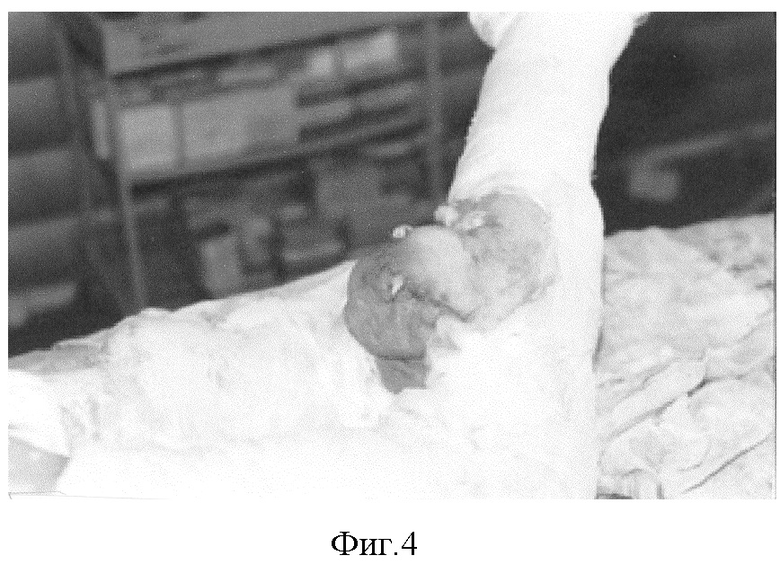
23.01.03 г. повторно выкроен лоскут на питающей ножке. Приживление дермального трансплантата полное (фиг.3). Иссечен рубцово-язвенный массив на культе голени, выполнена пластика лоскутом на питающей ножке (фиг.4). Приживление лоскута хорошее.
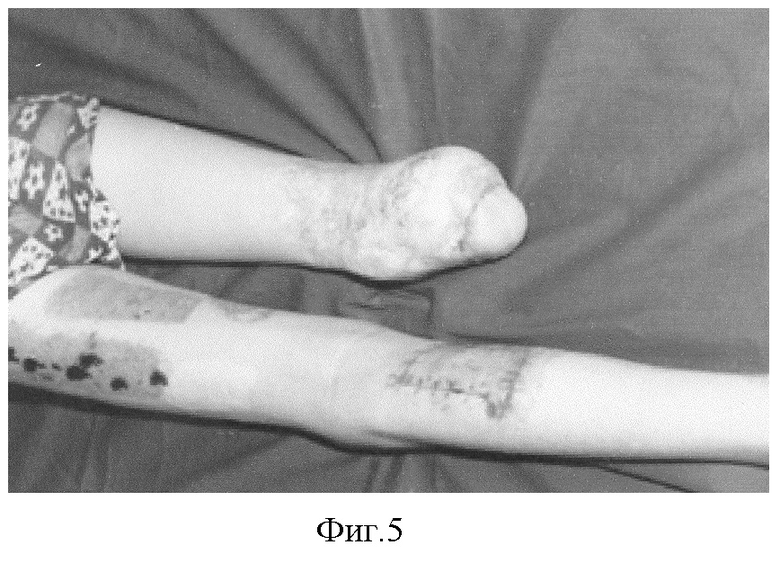
18.02.03 г. пересечена питающая ножка лоскута, образовавшиеся раны ушиты. Послеоперационное течение гладкое (фиг.5).
Через 8 недель после завершение пластики начал ходить с использованием протеза. Восстановленные кожные покровы устойчивы к нагрузкам, в месте формирования кожно-жирового лоскута плоскостной, безболезненный рубец.
2. Больной Ч-в, 44 года, история болезни №22002, поступил 11.11.02 г. с диагнозом обширная посттравматическая язва левой пяточной области, остеомиелит пяточной кости. 12.11.02 г. выполнена операция: на задней поверхности правого бедра сформирован лоскут на питающей ножке. Внутренняя поверхность заготовленного лоскута закрыта дермальным трансплантатом толщиной 0,6 мм, взятым с левого бедра. Послеоперационный период протекал без осложнений.
21.11.02 г. выполнен основной этап операции - иссечена остеомиелитическая язва, резецирована пораженная часть пяточной кости. Повторно выкроен лоскут на питающей ножке. Приживление дермального трансплантата полное. Выполнена пластика лоскутом на питающей ножке. Послеоперационный период протекал без осложнений, приживление лоскута хорошее.
17.12.02 г. отсечена питающая ножка лоскута, образовавшиеся раны ушиты. Послеоперационное течение гладкое.
Пациент осмотрен через 3 месяца после завершения пластики. Ходит в ортопедической обуви. Рецидива остеомиелита нет, восстановленные покровные ткани устойчивы к нагрузкам. В области формирования лоскута имеется плоскостной, безболезненный рубец.
Предлагаемый по заявке способ использован у 3 больных с посттравматическими дефектами покровных тканей стоп и культи голени. У всех пациентов достигнут желаемый клинический эффект, восстановлены покровные ткани, устойчивые к нагрузкам, купировано хроническое воспаление. У всех больных в области формирования кожно-жировых лоскутов образовались мягкие, плоскостные, безболезненные рубцы, мышечных грыж нет.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ КОЖНОЙ АУТОПЛАСТИКИ | 2006 |
|
RU2301636C1 |
| СПОСОБ ОДНОМОМЕНТНОЙ ДЕРМАТОТЕНОПЛАСТИКИ ПРИ КОЖНО-СУХОЖИЛЬНЫХ ДЕФЕКТАХ ТЫЛЬНОЙ ПОВЕРХНОСТИ КИСТИ | 2004 |
|
RU2269958C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ С ТОТАЛЬНЫМИ РУБЦОВЫМИ ДЕФОРМАЦИЯМИ ЛИЦА | 2016 |
|
RU2655832C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ МНОЖЕСТВЕННЫХ РУБЦОВЫХ ДЕФОРМАЦИЙ КИСТИ | 2019 |
|
RU2701602C1 |
| СПОСОБ ЗАКРЫТИЯ РАНЕВОГО ДЕФЕКТА ПОСЛЕ ИССЕЧЕНИЯ ЭПИТЕЛИАЛЬНОГО КОПЧИКОВОГО ХОДА НА СТАДИИ АБСЦЕССА | 2009 |
|
RU2398532C1 |
| Способ закрытия раневого дефекта после хирургического лечения флегмон мягких тканей верхней конечности | 2019 |
|
RU2709726C1 |
| СПОСОБ ПЛАСТИКИ МЯГКОТКАНЫХ ДЕФЕКТОВ ЛАДОННОЙ ПОВЕРХНОСТИ КИСТИ С ИСПОЛЬЗОВАНИЕМ "ПРЕФОРМИРОВАННОГО" КОЖНО-ФАСЦИАЛЬНОГО ЛОСКУТА | 2004 |
|
RU2275171C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЛУБОКИХ ТОТАЛЬНЫХ ОЖОГОВ ЛИЦА | 2016 |
|
RU2632776C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ТРОФИЧЕСКИХ ЯЗВ НИЖНИХ КОНЕЧНОСТЕЙ | 1995 |
|
RU2132647C1 |
| СПОСОБ ПЛАСТИКИ КОЖНЫХ ПОКРОВОВ КОНЕЧНОСТЕЙ ПОСЛЕ РАННЕЙ НЕКРЭКТОМИИ | 2003 |
|
RU2248757C2 |
Изобретение относится к медицине, в частности к хирургии, и может быть использовано для пластики рабочих поверхностей конечностей. Способ включает формирование лоскута на питающей ножке и выполнение данным лоскутом пластики дефекта. При этом при формировании кожно-жирового лоскута на его внутреннюю поверхность пересаживают предварительно подготовленный дермальный трансплантат. Сформированный лоскут укладывают на прежнее место и подшивают, после приживления дермального трансплантата лоскут выкраивают повторно. Способ позволяет предотвратить образование грануляционного и рубцового слоев, что исключает необходимость травмировать лоскут при их иссечении, включение дополнительного слоя дермы повышает устойчивость к функциональным нагрузкам. Все это позволяет снизить травматичность операции, улучшить функциональные и эстетические результаты лечения. 1 з.п. ф-лы, 5 ил.
| Способ комбинированной местной кожной пластики торцовых поверхностей кисти | 1990 |
|
SU1835266A1 |
| СПОСОБ ФОРМИРОВАНИЯ СДВОЕННОГО КОЖНО-ЖИРОВОГО ЛОСКУТА | 1994 |
|
RU2112448C1 |
| ЧЕРКЕС-ЗАДЕ Д.И | |||
| "Хирургия стопы" | |||
| Топка с качающимися колосниковыми элементами | 1921 |
|
SU1995A1 |
Авторы
Даты
2004-12-27—Публикация
2003-05-22—Подача