Изобретение относится к медицине, а именно к травматологии и ортопедии.
Переломы лодыжек и дистального конца берцовых костей встречаются весьма часто и составляют от 20 до 22% по отношению ко всем повреждениям костей скелета (Шабанов А.Н., Каем И.Ю., Сартан В.А., 1972).
При этом каждый автор упоминает о множественности и большом разнообразии повреждений области голеностопного сустава. Это объясняют сложностью анатомо-функциональных особенностей голеностопного сустава. Переломы лодыжек со смещением отломков составляют - 61,4% (Мартынюк Г.Я., 1974).
Наиболее распространенный метод фиксации внутренней лодыжки - винтами, перпендикулярно плоскости перелома внутренней лодыжки после предварительной репозиции (Мюллер М.Е., Алльговер М., Шнейдер Р., Виллингер X. «Руководство по внутреннему остеосинтезу» 1996 г., стр.604-611).
Недостатки этого метода:
недостаточная прочность фиксации отломков внутренней лодыжки ввиду особенностей строения дистального метаэпифиза большеберцовой кости.
Известен метод «напряженной петли» по Веберу для фиксации внутренней лодыжки (Мюллер М.Е., Альговер М., Шнейдер Р., Виллингер X. «Руководство по внутреннему остеосинтезу», стр.606-611). Способ заключается в фиксации отломка внутренней лодыжки после удаления интерпозиции мягких тканей, предварительной репозиции двумя спицами и создании межфрагментарной компрессии стягиванием проволочной петли.
Недостатки данного способа следующие:
- возможность вторичного смещения из-за недостаточной стабильности фиксации отломков;
- обширность повреждения мягких тканей области внутренней лодыжки для проведения остеосинтеза;
- возможность миграции спиц.
Известен способ применения внутрикостного фиксатора, который применяют для лечения переломов трубчатых костей (А.С № 1489748, кл. А 61 В 17/58, Бюл. № 24, 1989 г.), выбранный в качестве прототипа, при котором для усиления жесткости фиксации остеосинтез проводится конструкцией из двух внутрикостных элементов уголковообразной формы, совмещаемых между собой. Уголки имеют накостную часть и внутрикостную часть, расположенные под углом 90 градусов по отношению друг к другу. Смежные полки уголков выполнены с продольными и поперечными выступами с прорезями у основания. Поперечные выступы одного уголка предназначены для расположения в прорезях другого с возможностью контакта. Продольные и поперечные выступы отогнуты кнаружи уголка. Недостатки прототипа:
- сложность совмещения элементов;
- значительный объем интраоперационной травмы из-за величины конструкции.
Технический результат заключается в улучшении функциональных результатов лечения больных с переломами внутренней лодыжки путем создания условий для лучшей консолидации перелома за счет прочной фиксации отломков внутренней лодыжки голени при минимальной интраоперационной травме мягких тканей области внутренней лодыжки и предотвращения смещения отломков при ранней нагрузке на поврежденную конечность.
Этот результат достигается с помощью устройства для остеосинтеза внутренней лодыжки при поперечных переломах, включающего накостную часть и отходящую от нее под углом 90 градусов внутрикостную часть, имеющую прямоугольный продольный участок с выступами с обоих концов. Накостная часть выполнена продольной, узкой, шириной 2 мм, и снабжена поперечными выступами, моделируемыми по переднему контуру внутренней лодыжки, с отверстиями под крепежные элементы. Выступы внутрикостной части выполнены закругленными и заостренными по дуге закругления.
Новизна устройства заключается в том, что:
накостная часть выполнена продольной, узкой, шириной 2 мм, и снабжена поперечными выступами, моделируемыми по переднему контуру внутренней лодыжки, с отверстиями под крепежные элементы;
- выступы внутрикостной части выполнены закругленными и заостренными по дуге закругления.
Предложенная форма накостной части позволяет ввести крепежные винты для дополнительной фиксации отломка внутренней лодыжки при минимальных размерах накостной части, что позволяет произвести остеосинтез внутренней лодыжки при минимальной травме мягких тканей и создать условия для лучшего заживления послеоперационной раны. Фиксирующие винты проходят в иной плоскости, что повышает надежность крепления.
Внутрикостная часть имеет прямоугольный продольный участок с закругленными выступами с обеих сторон. Такая конфигурация внутрикостной части позволяет создать оптимальную форму, при которой прямоугольный продольный участок служит опорной площадкой в кортикальной пластинке внутренней лодыжки и расположен именно в зоне перелома, а закругленные участки отстоят от этой зоны и глубже погружаются в кость, что увеличивает жесткость фиксации. За счет такой формы в месте перелома остается минимум металла и выигрывается площадь для прорастания костной тканью, что улучшает консолидацию перелома. Выступы размещаются в удалении от перелома и создают лучший контакт с губчатым веществом, исключают ротационные смещения отломков при ранней нагрузке на поврежденную конечность.
Предлагаемое нами устройство изображено на чертеже, где показан общий вид установки устройства.
Устройство для остеосинтеза внутренней лодыжки голени при поперечных переломах состоит из внутрикостной части 1 и отогнутой под 90 градусов накостной части 2. Накостная часть 2 выполнена продольной, узкой, шириной 2 мм, и имеет поперечные выступы 3 с отверстиями 4 под крепежные элементы, например винты. Внутрикостная часть 1 имеет прямоугольный продольный участок с закругленными выступами 5 с обоих концов. Выступы заострены по дуге закругления.
Устройство изготовлено из нержавеющей стали, толщина 1 мм, ширина накостной части 2 мм, от нее отходят поперечные выступы 3, отстоящие друг от друга на расстоянии 15 мм. На выступах выполнены отверстия круглой формы диаметром 3 мм. Винты вводят в накостную часть для дополнительной фиксации отломков. Внутрикостная часть 1 имеет высоту 3 мм, высота закругленных выступов 5-5 мм.
Остеосинтез внутренней лодыжки голени при поперечных переломах предлагаемым устройством осуществляется следующим образом.
Линейным разрезом длиной до 5 см по внутренней поверхности голеностопного сустава в проекции перелома внутренней лодыжки рассекается кожа. Если в ране находится большая подкожная вена, она тупо выделяется и отводится кнутри. Скальпелем аккуратно выделяется место перелома внутренней лодыжки, удаляются интерпонирующие мягкие ткани при свежих переломах и грануляционная ткань или рубцы при несвежих и застарелых переломах. Осуществляется репозиция перелома внутренней лодыжки (возможна временная фиксация отломка спицами) с дозированной компрессией в месте перелома. Моделируется форма поперечных выступов 3 накостной части 2 в соответствии с контуром внутренней лодыжки. Осцилляторной пилой соразмерно величине внутрикостной части 1 делается линейный канал, в который вводится внутрикостная часть пластины 1. Сверлом 2,5 мм создаются каналы для крепежных винтов. Через отверстия в поперечных выступах накостной части устройства проводятся крепежные винты диаметром 3,5 мм. Причем направление проведения винтов задается так, чтобы создавалась компрессия в зоне перелома, и винты проходили через оба кортикальных слоя внутренней лодыжки. Гемостаз осуществляется в ходе операции с помощью термокоагулятора. После контроля фиксации рана послойно ушивается. Асептическая повязка.
Клинический пример
Пациент В., 20 лет, поступил в отделение травматологии МСЧ (ГНКЦОЗШ) г.Ленинск-Кузнецкого по поводу Закрытого перелома внутренней лодыжки правой голени со смещением 15.01.2002 г.
Травма у пациента 07.01.2002 г. Лечение в городском травматологическом пункте г.Ленинск-Кузнецкий - консервативное (гипсовой лонгетной повязкой). После консультативного приема травматолога поликлиники МСЧ (ГНКЦОЗШ) пациент был направлен на оперативное лечение в отделение травматологии МСЧ (ГНКЦОЗШ).
Пациенту 17.01.2002 была проведена операция - открытая репозиция, остеосинтез внутренней лодыжки правой голени предлагаемым устройством. В асептических условиях после 2-х кратной обработки спиртовым раствором хлоргексидином под жгутом в средней трети правого бедра линейным разрезом по внутренней поверхности правого голеностопного сустава послойно открыто место перелома внутренней лодыжки правой голени. Скальпелем аккуратно иссечена плотная надкостница большеберцовой кости и грануляционная ткань, лежащие в месте перелома внутренней лодыжки правой голени, и подготовлено место на поверхности внутренней лодыжки для накостной части устройства. С помощью элеватора в положении приведения правой стопы осуществлена репозиция перелома внутренней лодыжки. Осцилляторной пилой произведен линейный канал на глубину 3 мм. Цапкой произведена компрессия в месте перелома. В сформированный линейный канал внутренней лодыжки введено устройство, у которого были отмоделированы по переднему контуру внутренней лодыжки поперечные выступы накостной части. Сверлом диаметром 2,5 мм во внутренней лодыжке выше и ниже перелома в направлении, близком к поперечному, сформированы каналы для крепежных винтов. Отверткой в каналы введены винты диаметром 3,5 мм, длина которых была несколько больше длины каналов. Движением правой стопы проверена стабильность остеосинтеза - подвижности в месте перелома не определялось. Гемостаз по ходу операции с помощью термокоагулятора. Рана послойно ушита. Асептическая повязка.
Послеоперационный период протекал гладко. Послеоперационная рана зажила первичным натяжением, швы сняты через 10 суток. С 3 дня после операции начаты активные движения в правом голеностопном суставе. Пациенту разрешена ходьба на костылях с увеличивающейся дозированной нагрузкой на правую стопу на 7 сутки после операции. Стационарное лечение в течение 10 суток. Амбулаторное наблюдение осуществлялось в травматологическом кабинете поликлиники МСЧ (ГНКЦОЗШ). Пациент занимался разработкой активных движений в правом голеностопном суставе. Объем движений в правом голеностопном суставе восстановился на 14 сутки. Ходьба с полной нагрузкой на правую стопу была начата с 14 суток. Пациент приступил к выполнению служебных обязанностей через 1 месяц. Рентгенографический контроль через 2 месяца выявил консолидацию перелома внутренней лодыжки правой голени. Удаление фиксатора было предпринято через 6 месяцев (23.07.2002). Результаты лечения оценены через 1 год. Пациент жил полноценной жизнью без ограничений. Болевой синдром в области правого голеностопного сустава не беспокоил. Объем движений в правом голеностопном суставе не ограничен по сравнению с левым. На рентгенографии правого голеностопного сустава - консолидированный перелом внутренней лодыжки правой голени, признаков деформирующего артроза правого голеностопного сустава нет.
Вывод: Применение устройства для остеосинтеза внутренней лодыжки при ее поперечном переломе у пациента В., 20 лет позволило произвести стабильный остеосинтез внутренней лодыжки, начать раннюю разработку движений в поврежденном суставе, раннюю нагрузку на правую нижнюю конечность, улучшить качество жизни.
Таким образом, предложенное устройство для остеосинтеза внутренней лодыжки при поперечных переломах позволяет улучшить функциональные результаты лечения. Устройство позволяет произвести стабильную фиксацию перелома внутренней лодыжки и при ранних движениях в поврежденном суставе и ранней нагрузке на поврежденную конечность предотвратить вторичные смещения отломка внутренней лодыжки.
Остеосинтез внутренней лодыжки при поперечных переломах предложенным устройством произведен в отделении травматологии Федерального лечебно-профилактического учреждения «Научно-клинический центр охраны здоровья шахтеров» г.Ленинск-Кузнецкого у 5 пациентов с поперечными переломами внутренней лодыжки. В 100% наблюдений получены хорошие результаты.
| название | год | авторы | номер документа |
|---|---|---|---|
| УСТРОЙСТВО ДЛЯ ОСТЕОСИНТЕЗА НАРУЖНОЙ ЛОДЫЖКИ ГОЛЕНИ | 2003 |
|
RU2243742C1 |
| УСТРОЙСТВО ДЛЯ ОСТЕОСИНТЕЗА ВНУТРЕННЕЙ ЛОДЫЖКИ ПРИ ЕЁ ВЕРТИКАЛЬНЫХ ПЕРЕЛОМАХ | 2002 |
|
RU2228155C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СВЕЖИХ И ЗАСТАРЕЛЫХ ПОВРЕЖДЕНИЙ ГОЛЕНОСТОПНОГО СУСТАВА | 2002 |
|
RU2233133C1 |
| СПОСОБ ОТКРЫТОЙ РЕПОЗИЦИИ И ОСТЕОСИНТЕЗА ПЕРЕЛОМОВ ДИСТАЛЬНОГО ОТДЕЛА КОСТЕЙ ГОЛЕНИ | 2016 |
|
RU2623298C1 |
| СПОСОБ ЛЕЧЕНИЯ ПОВРЕЖДЕНИЙ МЕЖБЕРЦОВОГО СИНДЕЗМОЗА | 2006 |
|
RU2326612C1 |
| СПОСОБ ЛЕЧЕНИЯ ПЕРЕЛОМОВ ПРИ НАКОСТНОМ ОСТЕОСИНТЕЗЕ | 2013 |
|
RU2526472C1 |
| Рукоятка для ручных инструментов и чрескостных элементов | 2020 |
|
RU2750517C1 |
| Способ оперативного лечения переломов лодыжек | 2015 |
|
RU2611742C1 |
| Способ лечения переломов лодыжек, сочетающихся с повреждением межберцового синдесмоза | 2022 |
|
RU2793720C1 |
| СПОСОБ ЛЕЧЕНИЯ РАЗРЫВА ДИСТАЛЬНОГО МЕЖБЕРЦОВОГО СИНДЕСМОЗА | 2001 |
|
RU2187269C1 |
Изобретение относится к медицине, а именно к травматологии и ортопедии. Изобретение обеспечивает улучшение функциональных результатов лечения больных с переломами внутренней лодыжки путем создания условий для лучшей консолидации перелома за счет прочной фиксации отломков внутренней лодыжки голени при минимальной интраоперационной травме мягких тканей области внутренней лодыжки и предотвращения смещения отломков при ранней нагрузке на поврежденную конечность. Устройство включает накостную часть и отходящую от нее под углом 90 градусов внутрикостную часть, имеющую прямоугольный продольный участок с выступами с обоих концов. Накостная часть выполнена продольной, узкой, шириной 2 мм, и снабжена поперечными выступами, моделируемыми по переднему контуру внутренней лодыжки, с отверстиями под крепежные элементы. Выступы внутрикостной части выполнены закругленными и заостренными по дуге закругления. 1 ил.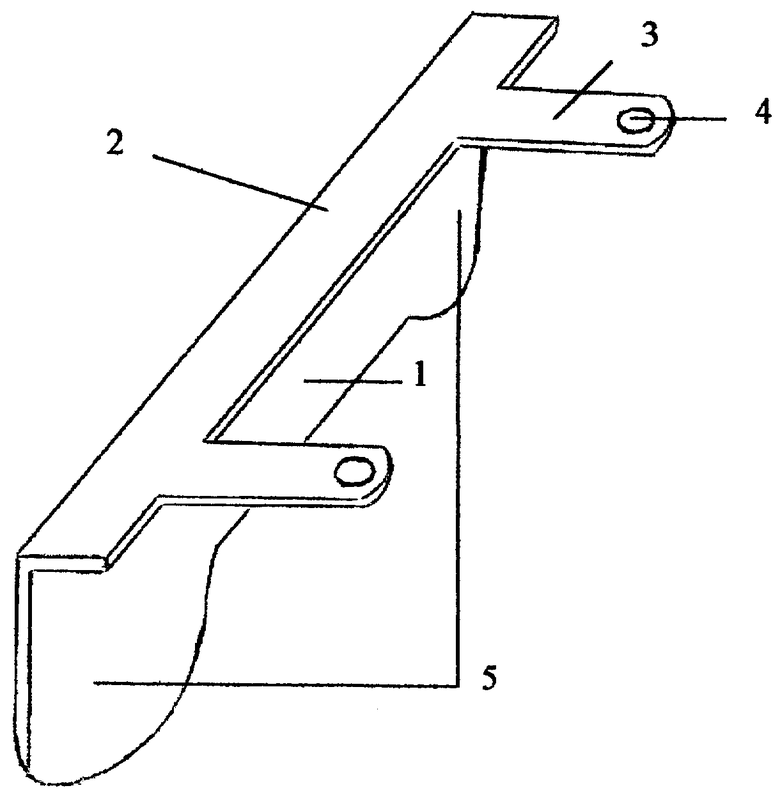
Устройство для остеосинтеза внутренней лодыжки при поперечных переломах, включающее накостную часть и отходящую от нее под углом 90° внутрикостную часть, имеющую прямоугольный продольный участок с выступами с обоих концов, отличающееся тем, что накостная часть выполнена продольной, узкой, шириной 2 мм и снабжена поперечными выступами, моделируемыми по переднему контуру внутренней лодыжки с отверстиями под крепежные элементы, а выступы внутрикостной части выполнены закругленными и заостренными по дуге закругления.
| SU 1489748 A1, 30.06.1989 | |||
| УСТРОЙСТВО для ОСТЕОСИНТЕЗА ВЕРТЕЛЬНЫХ ПЕРЕЛОМОВ БЕДРА | 0 |
|
SU388740A1 |
| ФИКСАТОР ДЛЯ внутрикостного СОЕДИНЕНИЯ отломков | 0 |
|
SU264613A1 |
| Фиксатор для скрепления отломков хирургической шейки плечевой кости при остеосинтезе | 1951 |
|
SU109361A1 |
Авторы
Даты
2005-10-10—Публикация
2003-07-14—Подача