Изобретение относится к медицине, а именно к хирургии, и может быть использовано при лечении заболеваний толстой кишки.
В настоящее время известен однорядный непрерывный способ наложения толсто-толстокишечного анастомоза [1, 2, 3]. Недостатки его в том, что: 1) он накладывается серозно-мышечно-подслизистым швом с тангенциальным захватом слизистой оболочки, при этом страдает глубокое подслизистое сосудистое сплетение; 2) возможно формирование «удавки» с последующим анастомозитом и даже стенозом; 3) имеется необходимость «подкрепления» первого ряда швов отдельными узловыми швами в так называемых слабых местах (брыжейка, углы анастомоза); 4) наложение шва на заднюю губу анастомоза затруднительно из-за плохой дифференцировки стенок слоев сшиваемых органов ввиду пролабирования слизистой оболочки в зону будущего соустья и подтекания крови и кишечного содержимого.
Цель изобретения: облегчение техники формирования и повышение надежности толсто-толстокишечного анастомоза.
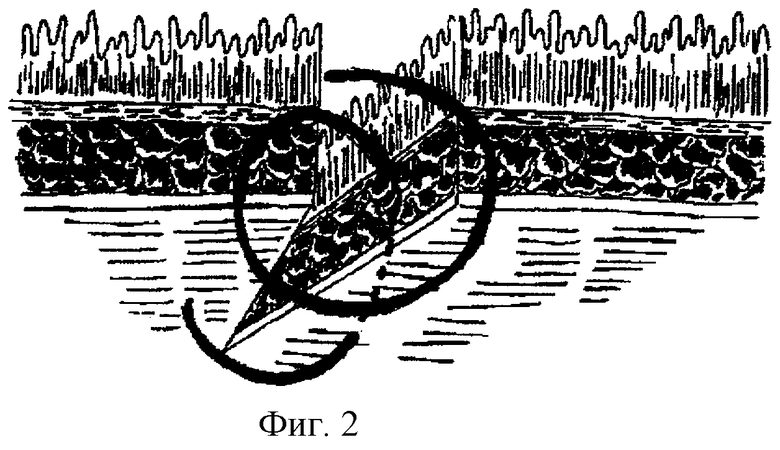
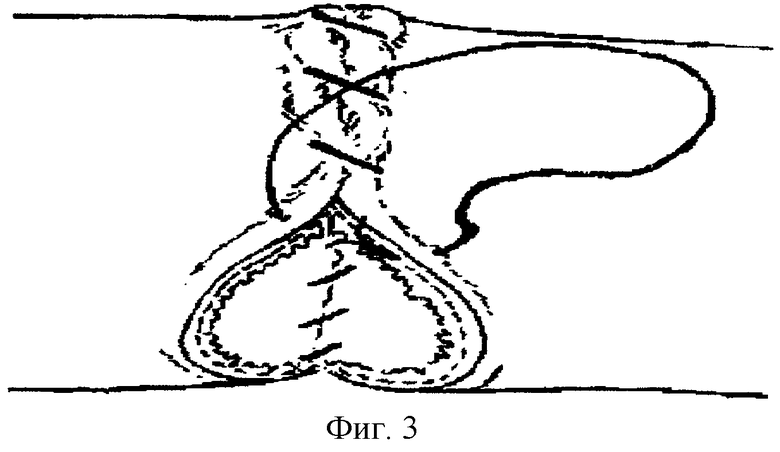
Способ заключается в следующем. Подготовленные к анастомозу по типу «конец в конец» приводящая и отводящая петли толстой кишки под зажимом, наложенным поперечно оси кишечной трубки, рассекаются до подслизистого слоя. Соустье формируется атравматичным шовным материалом (полисорб 3/0, викрил 4/0) однорядным «полунепрерывным» швом «полузакрытым» способом, то есть формирование задней губы соустья производится без вскрытия просвета сшиваемых полых органов. Особенностями шва (фиг. 1, 2, 3) являются: первый вкол производится, отступя на 1,0-1,2 см от края кишечной стенки дистального сегмента, при этом прокалываются серозный, мышечный и подслизистый слои без захвата слизистой оболочки; выкол производится, отступя 0,2-0,3 см от края разреза. В проксимальном сегменте все действия производятся в обратном порядке (вкол, отступя на 0,2-0,3 см от края соответствующего участка, выкол - на расстоянии 1,0-1,2 см). Лигатура завязывается с сохранением короткого конца, который используется в дальнейшем в качестве держалки (первый шов является модифицированным швом Ламбера, только в отличие от последнего с захватом подслизистого слоя). В дальнейшем задняя губа формируется непрерывным швом: вкол на расстоянии 1,0-1,2 см, выкол - на границе слизистого и подслизистого слоев (без захвата слизистой оболочки); расстояние между турами кишечного шва 0,5-0,6 см с прочным затягиванием лигатур до сопоставления однородных слоев кишечной стенки после каждого тура. Заканчивается наложение швов задней губы швом, аналогичным первому, после чего лигатура фиксируется узлом и срезается с сохранением короткого конца (держалка). Затем отсекаются находящиеся между браншами зажимов участки сшиваемых сегментов кишки, таким образом вскрывается просвет полых органов, и дальнейшее наложение анастомоза производится открытым способом. Передняя губа анастомоза формируется по той же методике, за исключением первого вкола иглы, который производится в проксимальном сегменте кишки. Первый и последний фиксирующий швы накладываются, отступя на 0,4-0,5 см от соответствующих швов задней губы. Узелки лигатур передней и задней губы анастомоза после завязывания остаются со стороны серозной оболочки.
Таким образом, предложенный способ формирования межкишечного анастомоза сочетает в себе все положительные стороны кишечных швов Хардера и Кула, Ламбера, Пирогова, и, на наш взгляд, лишен их недостатков: 1) не захватывается в шов глубокое подслизистое сосудистое сплетение и не стенозируется просвет кишечной трубки (в отличие от однорядного шва Хардера и Кула); 2) формируя «углы» анастомоза модифицированным швом Ламбера, добиваемся наряду с удовлетворительной прочностью шва и широкой послойной адаптацией слоев кишечной стенки, отсутствия узелков шовного материала в просвете полых органов, а также контакта серозных оболочек обоих анастомозируемых органов; отпадает необходимость «подкрепления» линии швов однорядными узловыми швами; кроме того, остающийся свободным от компрессии лигатурой участок кишечной стенки (0,2-0,3 см) способствует сохранению кровоснабжения в этом участке анастомоза; 3) большая герметичность анастомоза и меньшее количество шовного материала, оставляемого в кишечной ране, отличает предложенный способ от шва Пирогова; 4) вскрытие просвета полых органов после формирования задней губы анастомоза создает условия для точной дифференцировки слоев стенок сшиваемых органов, так как не пролабирует слизистая кишки, не затекает кровь и кишечное содержимое.
Пример 1
Больной Т., 53 лет, поступил в клинику 2.05.2003 с клинической картиной: острой обтурационной толстокишечной непроходимостью. На обзорной рентгенограмме брюшной полости определялись тонко- и толстокишечные уровни жидкости. Начата консервативная терапия, в результате которой был достигнут положительный эффект - стали отходить газы, был стул, купировались схваткообразные боли в животе. При ирригоскопии выявлена опухоль средней трети нисходящей ободочной кишки, суживающая просвет до 0,4-0,5 см с перифокальным воспалением. Данных за метастазирование процесса не выявлено.
Установлен диагноз: рак средней трети нисходящей ободочной кишки T4NxMxo; разрешившаяся толстокишечная непроходимость. Нарушение кишечной проходимости II-III ст. Перифокальное воспаление.
В отсроченном порядке 15.05.2003 г. выполнена операция: инраоперационно помимо опухоли выявлена конкурирующая патология: болезнь Крона поперечно-ободочной кишки. Долихосигма. Кроме того найдены увеличенные до 1,0 см в диаметре плотные, подвижные, гладкие лимфоузлы общим количеством 7-8 шт, по ходу терминальной ветви нижней брыжеечной артерии. Объем операции расширен до субтотальной колэктомии с ротацией правых отделов ободочной кишки и асцендо-сигмоидным анастомозом по типу «конец в конец» однорядным полунепрерывным швом полузакрытым способом по предложенной методике (Полисорб №3/0). Операция завершена дренированием левого бокового канала и малого таза, ушиванием брюшной полости наглухо, после введения в последнюю 40,0 мл. 1% раствора диоксидина. Послеоперационный диагноз: местнораспространенный рак нисходящей ободочной кишки T4N2M0. Перифокальное воспаление. Нарушение кишечной проходимости II-III ст. Болезнь Крона поперечно-ободочной кишки. Долихосигма.
Гистологическое заключение: высокодифференцированная аденокарцинома толстой кишки. В присланных лимфоузлах опухолевая ткань аналогичного строения. Болезнь Крона толстой кишки.
Послеоперационный период протекал гладко. Больной получал наряду с обычной схемой послеоперационного ведения полостных колопроктологических больных, стимуляцию перистальтики церукалом с первых суток послеоперационного периода. Перистальтика полностью восстановилась на 3 сутки, стул был на 5 сутки. Выписан на 14 сутки, заживление кожной раны первичным натяжением. Стул на момент выписки 1-2 раза в сутки, кашицеобразный; лабораторные анализы в пределах нормы.
Пример 2
Больная С., 51 года, поступила в клинику 19.05.2003 г. с клинико-рентгенологической картиной тонкокишечной непроходимости, диагностированной ранее опухолью слепой кишки. Консервативная терапия в течение 12 часов без эффекта. 20.05.2003 г. выполнена экстренная операция (на высоте кишечной непроходимости). Интраоперационный диагноз: местнораспространенный рак слепой кишки T4N2M0. Нарушение кишечной проходимости III ст. Выполнена правосторонняя гемиколонэктомия с формированием илеотрансверзоанастомоза по типу «конец в конец» полунепрерывным швом полузакрытым способом по предложенной методике (викрил 4/0). Послеоперационный период протекал гладко. Восстановление перистальтики отмечено на 2 сутки. Первый стул на 4 сутки. Швы сняты на 12 сутки, заживление раны первичным натяжением. Больная выписана на 15 сутки На момент выписки - жалоб нет, стул регулярный оформленный, лабораторные анализы в пределах нормы.
Гистология опухоли: умереннодифференцированная аденокарцинома с метастазами в присланные лимфоузлы.
Источники информации
1. Корепанов В.И., Мумладзе Р.Б., Марков И.Н., Васильев И.Т. Кишечный шов. (Иллюстрированный обзор литературы). - РМА Последипломного образования. - Москва, 1997. - С.24-26.
2. Harder F., Kull Ch. Fortlaufende einreihije Darmanastomose. // Chirurgie. - 1987. - V.58. P.269-273.
3. Harder F., Vogelbah P. Single-lauer end-on continuous suture of colonic anastomoses. // American Journal of Surgery. - 1988. - V.155. - P.611-614.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ НАЛОЖЕНИЯ РУЧНОГО КИШЕЧНОГО ШВА ПРИ ФОРМИРОВАНИИ КИШЕЧНЫХ АНАСТОМОЗОВ В АБДОМИНАЛЬНОЙ ХИРУРГИИ | 2010 |
|
RU2432129C1 |
| СПОСОБ ФОРМИРОВАНИЯ ОДНОРЯДНОГО ДУБЛИКАТУРНОГО ТОЛСТОКИШЕЧНОГО АНАСТОМОЗА | 2003 |
|
RU2273459C2 |
| СПОСОБ КИШЕЧНОГО ШВА | 1999 |
|
RU2202293C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ФОРМИРОВАНИЯ ИНВАГИНАЦИОННОГО ОДНОРЯДНОГО ТОЛСТОКИШЕЧНОГО АНАСТОМОЗА | 2006 |
|
RU2328992C1 |
| СПОСОБ НАЛОЖЕНИЯ КИШЕЧНЫХ ШВОВ | 1999 |
|
RU2180531C2 |
| Способ формирования илеоректального надампулярного анастомоза у детей | 2022 |
|
RU2803944C1 |
| СПОСОБ НЕПРЕРЫВНОГО СЕРОЗНО-МЫШЕЧНО-ПОДСЛИЗИСТОГО ОДНОРЯДНОГО КИШЕЧНОГО ШВА С ВИЗУАЛЬНЫМ КОНТРОЛЕМ ПО ВСЕЙ ОКРУЖНОСТИ КИШКИ | 2019 |
|
RU2718281C1 |
| СПОСОБ КОНЦЕ-БОКОВОГО ИНВАГИНАЦИОННОГО ТОНКО-ТОЛСТОКИШЕЧНОГО АНАСТОМОЗА | 2001 |
|
RU2215482C2 |
| СПОСОБ НАЛОЖЕНИЯ АНАСТОМОЗА МЕЖДУ ПОЛЫМИ ОРГАНАМИ БРЮШНОЙ ПОЛОСТИ | 2011 |
|
RU2456943C1 |
| Способ формирования тонко-толстокишечного анастомоза в условиях острой кишечной непроходимости и перитонита | 2019 |
|
RU2709253C1 |
Изобретение относится к медицине, хирургии, может быть использовано при лечении заболеваний толстой кишки. При наложении толсто-толстокишечного анастомоза накладывают однорядный серозно-мышечно-подслизистый шов. При этом для наложения швов на заднюю и переднюю губы анастомоза используют отдельные лигатуры. Первый и последний фиксирующие швы выполняют, производя вкол, отступя 1,0-1,2 см от края одного анастомозируемого сегмента. Прокалывают серозный, мышечный и подслизистый слои. Выкол производят, отступя 0,2-0,3 см от края. В другом анастомозируемом сегменте действия производят в обратном порядке. Завязывают лигатуру. Остальные швы каждой губы выполняют в виде непрерывного шва. Способ позволяет облегчить технику формирования анастомоза. 3 ил.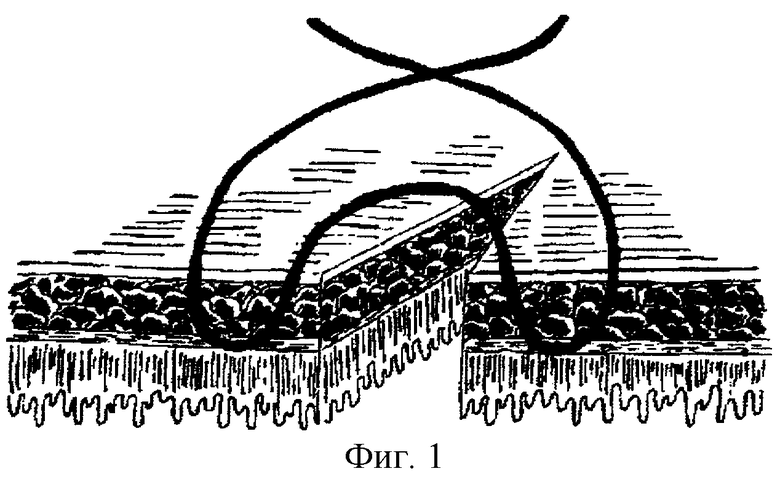
Способ наложения толсто-толстокишечного анастомоза, включающий наложение однорядного серозно-мышечно-подслизистого шва, формирование задней губы соустья без вскрытия просвета полых органов, отличающийся тем, что для наложения швов на заднюю и переднюю губы анастомоза используют отдельные лигатуры, первый и последний фиксирующие швы каждой губы выполняют следующим образом производят вкол, отступя 1,0-1,2 см от края одного анастомозируемого сегмента, прокалывают серозный, мышечный и подслизистый слои, а выкол производят, отступя 0,2-0,3 см от края, в другом анастомозируемом сегменте действия производят в обратном порядке и завязывают лигатуру, остальные швы каждой губы выполняют в виде непрерывного шва.
| ЕГИЕВ В.Н | |||
| Однорядный непрерывный шов анастомозов в абдоминальной хирургии | |||
| М.: Медпрактика, 2002, 82-95 | |||
| ПОЛУЗАКРЫТЫЙ СПОСОБ НАЛОЖЕНИЯ ХОЛЕДОХОДУОДЕНОАНАСТОМОЗА | 1999 |
|
RU2186534C2 |
| Способ формирования межкишечного анастомоза | 1990 |
|
SU1806630A1 |
| СПОСОБ КИШЕЧНОГО ШВА | 1999 |
|
RU2202293C2 |
| WANINGER J | |||
| et | |||
| all Influence of the Distance Between Interupted sutures and the Tension of sutures on the Healing of Experimental Colonic anastomoses, Am | |||
| J | |||
| Surg., 1992, 163, 319-323. | |||
Авторы
Даты
2005-12-20—Публикация
2003-12-01—Подача