Изобретение относится к области медицины, а именно к детской хирургии, и может быть использовано при лечении больных с гинекомастией.
Гинекомастия - увеличение молочных желез у лиц мужского пола до размеров, присущих женскому фенотипу, может сопровождать различные заболевания эндокринной системы и состояния (общесоматическая патология, неопластические процессы, ятрогения), при которых нарушается метаболизм гормонов, влияющих на развитие молочных желез. Не находят изменений гормонального профиля и сопутствующей патологии примерно у 1/3 пациентов. Односторонний характер гинекомастия носит у 13% больных. В этих случаях предполагается наличие генных предпосылок (повышенная экспрессия нефункционирующих в норме у мужчин генов), нарушения рецепторной чувствительности или эмбриогенеза молочной железы. Гинекомастию отмечают при таких врожденных заболеваниях как синдром Клайнфельтера и синдром тестикулярной феминизации (неполная форма).
Косметический дефект, обусловленный увеличением молочных желез у ребенка, вызывает проблемы психосоциального характера: юноши избегают занятий физкультурой, посещения пляжа, бассейна, носят специальную скрывающую одежду, зачастую испытывают проявления неосознанного детского садизма и т.п. В результате формируется патологическая личность. Психологическое обследование выявляет у всех пациентов элементы дисморфофобии. Иногда выявляют неполную идентификацию с полом у этих больных.
При гинекомастии существует вероятность малигнизации. Констатируют возникновение злокачественной опухоли на фоне гинекомастии у взрослых в 3,9-17% случаев. Подавляющее большинство исследователей считают, что в 20-60% рак мужской молочной железы возникает на фоне гинекомастии. Некоторые указывают на повышенную вероятность малигнизации у больных с синдромом Клайнфельтера.
Известны консервативные и хирургические методы лечения гинекомастии.
Консервативная терапия не приносит положительного результата и не оправдывает себя на современном этапе из-за большой вероятности рецидива, побочного действия препаратов на организм детей, высокой стоимости лечения при его недостаточной эффективности.
Своевременная и адекватная хирургическая помощь во многом определяет успешную социальную реабилитацию этих больных. При этом большинство оперативных методик не обеспечивают удовлетворительного косметического результата и нежелательны в детском возрасте из-за травматичности, а также высокой вероятности рецидива заболевания. После использования большинства доступов к молочной железе (субмаммарный, экстраареолярный, радиальный, линейный, чрезареолярный и др.) остаются заметные и зачастую деформирующие рубцы. Иссечение избытка кожи при мастэктомии, предлагаемое некоторыми пластическими хирургами, у детей не является необходимым даже при большом объеме удаляемой железы, так как детская кожа обладает высокими эластическими свойствами и быстро сокращается после операции, кроме этого, подобное действие может привести к деформации передней поверхности грудной клетки. Радикальность и травматичность онкологических методик не оправдана при этой относительно доброкачественной патологии.
Известен способ хирургического лечения гинекомастии у детей, включающий выполнение субареолярного разреза кожи и удаление молочной железы через данный доступ с последующим ушиванием раны (К.У.Ашкрафт, Т.М.Холдер. Детская хирургия. T.III, - С.-П.: ИЧП «Хардфорд», 1996, с.292-293).
Однако указанный способ не учитывает такое осложнение, как возникновение кратерообразных деформаций на передней грудной стенке вследствие возникающего дефицита ткани после удаления молочных желез, что значительно ухудшает косметический результат операции.
В качестве ближайшего аналога принят способ хирургического лечения гинекомастии у детей («Подкожная мастэктомия с применением жировых лоскутов», М.Р.Стейтье и соавт., International surgery, vol.75, №1, 1990). Способ заключается в том, что по краю ареолы выполняют латеральный экстраареолярный или периареолярный разрез, длина которого зависит от размеров удаляемой молочной железы; подкожно разрез углубляют до капсулы железы, которую выделяют из окружающих тканей; сначала отделяют от подкожной жировой клетчатки латеральный край железы и заднюю глубокую поверхность, которая обычно лежит на фасции груди, а затем выделение продолжают подкожно медиально до центрального молочного протока, который пересекают, оставляя 2 мм участок, связанный с соском; ареолу собирают в складки кисетным швом, чтобы эвентрировать (сделать выпуклым) сосок; создают аксилярный жировой лоскут путем подкожной препаровки клетчатки латерально от наружной границы кратерообразного дефекта, образовавшегося после удаления молочной железы, на длину, равную 3/4 диаметра молочной железы, - это производят путем глубокого подкапывания под клетчатку переднебоковой поверхности грудной клетки так, что образуется подвижный жировой лоскут; верхний и нижний жировые лоскуты мобилизуют тем же способом, соответственно от верхней и нижней границ кратера на расстояние, равное 1/4 диаметра железы каждый; три подкожных жировых лоскута сближают наводящими швами, заполняя кратерообразный дефект; между лоскутами и грудной фасцией устанавливают вакуумный отсасывающий дренаж; рану ушивают нитью 4/0; дренаж и повязку удаляют через 48 часов, швы - на седьмые сутки.
Известный способ имеет ряд недостатков. После применения экстраареолярного доступа формируются заметные рубцы. Нарушается кровоснабжение наружной части соскового комплекса, т.к. разрез производят перпендикулярно ветвям латеральной грудной артерии и пересекают их, что усложняет заживление раны и трофику соска вследствие вызванной ишемии. Прошивание ареолы кисетным швом создает фиксированную складчатость и эвентрацию последней, происходит блокирование гладкомышечных волокон в ее составе, в результате чего значительно снижаются ее эластические свойства, отсутствует сосковый рефлекс. Травматична и технически сложна препаровка подмышечного жирового лоскута на большом протяжении, при этом повреждается множество сосудов, что сопровождается кровотечением, приводит к образованию гематом и сером в послеоперационном периоде, ухудшает питание и иннервацию кожи этой области. Снятие адаптирующей давящей повязки со вторых суток послеоперационного периода увеличивает вероятность жидкостных скоплений и длительность сращения слоев раны: фасции, подкожной клетчатки, дермы.
Задачей изобретения является создание способа хирургического лечения гинекомастии у детей, позволяющего получить более высокий косметический эффект, сократить количество возможных осложнений, предупредить возникновение рецидива заболевания.
Сущность изобретения состоит в том, что в способе хирургического лечения гинекомастии у детей, включающем выполнение разреза по краю ареолы, выделение молочной железы с пересечением центрального молочного протока, удаление ее единым блоком с последующим заполнением кратерообразного дефекта жировой клетчаткой и ушиванием раны, разрез выполняют по нижнему краю ареолы, равный 1/2 длины ее окружности, выделение молочной железы начинают с нижнего края, затем через ретромаммарное пространство отделяют ее заднюю поверхность, последовательно освобождают передний, верхний и боковые участки, после удаления молочной железы клетчатку вокруг образовавшегося дефекта прошивают кисетным швом, оставляя концы нитей свободными, стягиванием которых смещают подкожный жир в область дефекта до его заполнения, при этом соединительнотканные сращения, деформирующие кожу при перемещении жира, пересекают; через отдельный прокол по передней подмышечной линии к ложу удаленной железы устанавливают резиновый выпускник для проведения дренирования; после ушивания раны на грудную клетку накладывают эластичную давящую повязку.
Использование изобретения позволяет получить следующий технический результат.
Достигается высокий и надежный косметический эффект при минимальной травматизации. Сохраняются функциональные эластические свойства ареолярного комплекса, определяющие наличие соскового рефлекса после операции, который существует в норме. Способ предупреждает грубые заметные рубцы после хирургического вмешательства, деформации, некроз, атрофию ареолы, соска и кожи данной области, кратерообразные дефекты на грудной стенке, неизбежно образующиеся после удаления молочных желез.
Исключается вероятность рецидива гинекомастии.
Кроме этого, способ уменьшает количество таких осложнений, как возникновение гематом и сером в послеоперационном периоде, улучшает заживление и адаптацию краев раны длительное ношение эластичной давящей повязки.
Достигнутый результат значительно улучшает психосоциальную реабилитацию больных с гинекомастией, сексуальную адаптацию в будущем пациентов с нарушениями половой дифференцировки, зарегистрированных в мужском поле воспитания, тем самым повышая качество их жизни.
Технический результат достигается за счет того, что авторами разработан принципиально новый подход к выполнению мастэктомии у детей с гинекомастией, позволяющий эффективно и радикально удалять гипертрофированные молочные железы, максимально придерживаясь эстетических принципов при данной операции. Субареолярный разрез (по нижнему краю ареолы) проходит по границе пигментированной кожи, что делает формирующийся в последующем рубец на этом фоне незаметным. Нарушение трофики ареолы избегается путем сохранения в составе соскового комплекса гладкомышечных волокон, которые по предложенной методике не прошивают в отличие от известного способа. Равномерное сведение подкожной клетчатки по окружности дефекта кисетным швом предупреждает кратерообразные деформации на передней грудной стенке. Мобилизация клетчатки достигается пересечением только тех соединительнотканных сращений, которые деформируют кожу при перемещении жирового слоя, что снижает травматичность и уменьшает количество таких осложнений, как кровотечение, образование гематом и сером, ишемическое повреждение ареолы и кожи вокруг нее.
Способ осуществляется следующим образом.
Хирургическое вмешательство проводят под эндотрахеальным наркозом. Начинают операцию с выполнения полулунного субареолярного разреза по нижнему краю ареолы непосредственно по границе пигментированной кожи. Длина разреза составляет 1/2 длины окружности ареолы. Обнажают капсулу молочной железы, которую отделяют от ареолы, пересекают центральный молочный проток. При этом придерживаются минимальной травматизации гладкомышечных волокон в составе соскового комплекса. Затем тупым и острым путем, продвигаясь вдоль капсулы молочной железы, выделяют последнюю из окружающей клетчатки. Сначала освобождают ее нижний край, ближе всего расположенный к кожной ране. Затем, приподнимая его, входят в ретромаммарное пространство, таким образом отделяя заднюю поверхность железы от мышц грудной стенки. Далее последовательно освобождают передний, боковые и верхний участки. Удаляют молочную железу единым блоком, не повреждая капсулу. Проверяют ее целостность и проводят визуальную и пальпаторную ревизию раны для подтверждения радикальности операции и тщательного гемостаза. Клетчатку вокруг образовавшегося кратерообразного дефекта прошивают кисетным швом (2/0), оставляя концы нитей свободными, стягиванием которых смещают подкожный жир в область дефекта до его заполнения. При этом соединительнотканные сращения, деформирующие кожу при перемещении жира, пересекают. Проводят гемостаз. Через отдельный прокол по передней подмышечной линии к ложу удаленной железы устанавливают резиновый выпускник для проведения дренирования. Рану ушивают отдельными узловыми швами (атравматическая монофиламентная нерассасывающаяся нить 5-6/0). Заканчивают операцию наложением асептической и давящей повязки на грудную клетку с использованием эластичного бинта средней растяжимости. Смену повязки производят через 1 сутки и далее ежедневно. Резиновые выпускники подтягивают и удаляют при отсутствии отделяемого через 2-3 суток. Швы снимают на седьмые сутки. Тогда же проводят контрольную пункцию операционной области и эвакуацию жидкостных скоплений, если таковые обнаруживаются. После снятия швов пациенты три недели носят давящую повязку, перебинтовывая грудную клетку 2 раза в день эластичным бинтом. В течение этого же времени ограничивают физическую нагрузку, а в последующем назначают лечебную физкультуру, направленную на развитие мышц груди и плечевого пояса. Со второй недели послеоперационного периода проводят противорубцовую терапию (гель и мазь «контрактубекс» 2 раза в день на рубец - 1 месяц).
Клинические испытания проведены в отделе детской хирургии НИЦ РМАПО на базе эндокринологического отделения Тушинской детской городской больницы. Предложенным способом оперированы 20 детей в возрасте от 12 до 16 лет. Результаты прослежены в сроки от 1-3 месяцев до 2-3 лет после операции. Удовлетворительный результат достигнут у 18 детей.
Клинический пример.
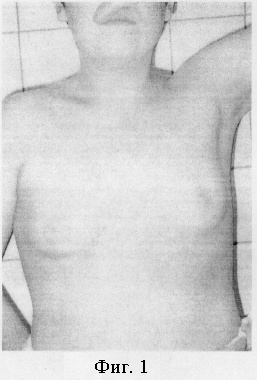
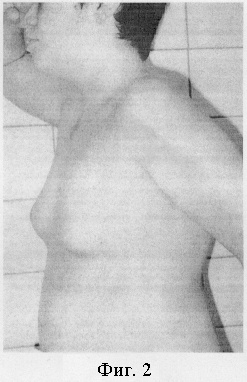
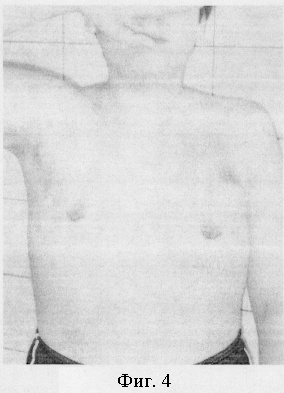
Больной Дмитрий К., 14 лет, поступил в клинику 5.02.03 с диагнозом: двухсторонняя гинекомастия. Обследован амбулаторно. Сопутствующей патологии не выявлено. Учитывая выраженность косметического дефекта, обусловленного увеличением молочных желез по феминному типу, вызывающего проблемы психосоциального характера, отсутствие положительной динамики 3 года, желание пациента и его родителей рекомендовано оперативное лечение гинекомастии. 7.02.03 проведена операция: подкожная мастэктомия с двух сторон с пластикой ложа молочных желез перемещенной жировой клетчаткой. Хирургическое вмешательство проведено под интубационным наркозом в положении больного на спине. Выполнен полулунный субареолярный разрез справа по границе пигментированной кожи, равный 1/2 длины окружности ареолы. Капсула молочной железы отделена от ареолы с сохранением гладкомышечных волокон в составе последней. Пересечены протоки. Молочная железа тупым и острым путем выделена из окружающих тканей сначала в области нижнего полюса, а затем по задней, передней, боковым поверхностям. После высвобождения верхних участков произведено удаление молочной железы единым блоком, не нарушая целостности капсулы. Вес удаленной ткани составил 200 г. Образовавшийся после первого этапа вмешательства кратерообразный дефект на передней поверхности груди ликвидирован сведением подкожной клетчатки из окружающих областей кисетным швом (капрон №4). Мобилизация последней достигнута отсечением соединительнотканных сращений, которые деформировали кожу при перемещении жира. Через контраппертуру по передней подмышечной линии к ложу удаленной железы установлен резиновый выпускник. После гемостаза рана ушита отдельными узловыми швами (резопрен 5/0). Аналогичная операция выполнена слева. Наложена асептическая адсорбирующая повязка. Грудная клетка забинтована эластичным бинтом. Смена повязки проводилась ежедневно. Резиновые выпускники удалены на вторые сутки после операции. Больной получал гемостатическую терапию (этамзилат 2,0 мл × 3 раза/сутки внутримышечно 5 дней), обезболивание в первые сутки (анальгин 50% 1,5 мл внутримышечно 1 раз). Швы сняты на седьмые сутки. Заживление первичным натяжением. Чувствительность и сосковый рефлекс не нарушены. Деформаций на грудной клетке не отмечалось. Произведена контрольная пункция операционных областей - жидкостных скоплений не обнаружено. Пациент выписан из стационара на седьмые сутки в удовлетворительном состоянии. В течение 1 месяца начиная с пятых суток после снятия швов проводилась противорубцовая терапия (втирание геля «контрактубекс» в рубец 2 раза в день). Без осложнений достигнут хороший косметический результат. Последний установлен на основании субъективного мнения пациента и его родителей, отсутствия деформаций и заметных рубцов на передней поверхности груди, сохранения чувствительности ареолы и соскового рефлекса, полной ликвидации косметического дефекта - увеличенных молочных желез, консультации психолога (см. фиг. 1-4).
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ профилактики косметического дефекта при истинной гинекомастии | 2018 |
|
RU2700259C1 |
| ХИРУРГИЧЕСКИЙ СПОСОБ ЛЕЧЕНИЯ ИСТИННОЙ ГИНЕКОМАСТИИ | 2002 |
|
RU2217071C2 |
| СПОСОБ КОРРЕКЦИИ КОНТУРА МЯГКИХ ТКАНЕЙ ПЕРЕДНЕЙ ГРУДНОЙ СТЕНКИ ПРИ ЯДЕРНОЙ ФОРМЕ ЖЕНСКОГО ТРАНССЕКСУАЛИЗМА | 2020 |
|
RU2741254C1 |
| СПОСОБ ИССЕЧЕНИЯ ГИНЕКОМАСТИИ | 2003 |
|
RU2257154C2 |
| СПОСОБ МАСТОПЕКСИИ | 2007 |
|
RU2337628C1 |
| СПОСОБ ЛЕЧЕНИЯ ГИНЕКОМАСТИИ | 2009 |
|
RU2395246C1 |
| СПОСОБ ПОДКОЖНОЙ МАСТЭКТОМИИ | 2001 |
|
RU2225168C2 |
| СПОСОБ МАСТОПЕКСИИ В СОЧЕТАНИИ С РЕДУКЦИЕЙ МОЛОЧНОЙ ЖЕЛЕЗЫ | 2007 |
|
RU2339316C1 |
| СПОСОБ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ МАСТОПТОЗА ИЗ ПЕРИАРЕОЛЯРНОГО ДОСТУПА ПО ТЕНЧУРИНОЙ | 2003 |
|
RU2234260C1 |
| Способ выполнения хирургической операции по устранению гинекомастии при птозе кожи III, IV степени | 2023 |
|
RU2810449C1 |

Изобретение относится к области медицины, а именно к хирургии, и предназначено для лечения гинекомастии у детей. Для этого выполняют разрез по краю ареолы, равный 1/2 длины ее окружности. Выделяют молочную железу начиная с нижнего ее края, затем через ретромаммарное пространство отделяют ее заднюю поверхность, последовательно освобождают передний, верхний и боковые участки. После удаления молочной железы клетчатку вокруг образовавшегося дефекта прошивают кисетным швом. При этом концы нитей оставляют свободными, стягиванием которых смещают подкожный жир в область дефекта до его заполнения, причем соединительнотканные сращения, деформирующие кожу при перемещении жира, пересекают. Через отдельный прокол по передней подмышечной линии к ложу молочной железы устанавливают резиновый выпускник для проведения дренирования. После ушивания раны на грудную стенку накладывают эластичную давящую повязку. Способ позволяет добиться высокого косметического результата, сократить количество послеоперационных осложнений, предупредить рецидив заболевания. 4 ил.
Способ хирургического лечения гинекомастии у детей, включающий выполнение разреза по краю ареолы, выделение молочной железы с пересечением центрального молочного протока, удаление ее единым блоком с последующим заполнением кратерообразного дефекта жировой клетчаткой и ушиванием раны, отличающийся тем, что разрез выполняют по нижнему краю ареолы, равный 1/2 длины ее окружности, выделение молочной железы начинают с нижнего края, затем через ратромаммарное пространство отделяют ее заднюю поверхность, последовательно освобождают передний, верхний и боковые участки, после удаления молочной железы клетчатку вокруг образовавшегося дефекта прошивают кисетным швом, оставляя концы нитей свободными, стягиванием которых смещают подкожный жир в область дефекта до его заполнения, при этом соединительнотканые сращения, деформирующие кожу при перемещении жира, пересекают; через отдельный прокол по передней подмышечной линии к ложу удаленной железы устанавливают резиновый выпускник для проведения дренирования; после ушивания раны на грудную клетку накладывают эластичную давящую повязку.
| STEITIYEH MR et al, Gynatcomastia | |||
| Subcutaneus mastectomy with adipose tissue flap, Int Surg | |||
| Способ приготовления консистентных мазей | 1919 |
|
SU1990A1 |
| ХИРУРГИЧЕСКИЙ СПОСОБ ЛЕЧЕНИЯ ИСТИННОЙ ГИНЕКОМАСТИИ | 2002 |
|
RU2217071C2 |
| ОКУЛОВ А.Б., БРОВИН Д.Н | |||
| Маммопластика при гинекомастии у детей | |||
| Детская хирургия, 2003, №3, с.37-41 | |||
| КУЗИН М.И | |||
| Хирургические болезни | |||
| М.: Медицина, 1986, с.40 | |||
| ТИМЕРБУЛАТОВ В.М | |||
| и др | |||
| Мамопластика при коррекции объема и формы молочной железы | |||
| М., 2002, С.125. | |||
Авторы
Даты
2006-01-10—Публикация
2004-03-31—Подача