Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано при хирургическом лечении нистагма.
Нистагм - это такое состояние дисбаланса глазодвигательной системы, при котором глаза находятся в состоянии постоянного движения, отклоняясь от точки фиксации вправо и влево на расстояние, разное по амплитуде, с различной частотой, с разной скоростью и постоянством. Эти параметры определяют характеристику нистагма.
При обоих типах нистагма отсутствуют условия для нормального восприятия и интерпретации видимого изображения. Это обусловлено снижением фовеального времени, то есть времени нахождения образа в зоне центральной ямки сетчатки. Результатом этого является возникновение у пациента функционального снижения зрения - амблиопии.
Поскольку нистагм патофизиологически является проявлением мышечного дисбаланса, то имеются ситуации, при которых динамический тонус мышц уравновешивается. Одним из таких физиологических механизмов является синдром блокирования нистагма при фиксации близкорасположенного объекта. Иными словами, явно выраженные проявления нистагма при фиксации далеко расположенных объектов исчезают или значительно уменьшаются при переводе взгляда на объекты, которые расположены вблизи.
Функционально сниженная острота зрения может быть улучшена путем создания условий, при которых мышечный дисбаланс полностью или в большей степени будет устранен и создадутся условия для более комфортного зрения.
Известны различные способы создания моделируемого синдрома блокирования нистагма оптическими и хирургическими способами.
Известен, например, способ призматического индуцирования гиперфункции внутренних прямых глазодвигательных мышц (создание конвергентных усилий), заключающийся в том, что для создания дивергентного перемещения зрительных осей глаз перед ними устанавливают призмы Френеля основаниями кнаружи. При сохранной функции бинокулярного зрения пациент будет напрягать медиальные мышцы для устранения индуцированной призматической экзодивиации. Вследствие этого нистагм стабилизируется, увеличивается фовеальное время, улучшаются возможности для повышения зрительных функций (Binocular vision and ocular motility. Gunter K. Von Noorden, St. Louis: 1995, p.490).
Описанный выше способ призматического лечения нистагма имеет ряд недостатков:
1. Аппликация призм Френеля для создания конвергентной гиперфункции возможна на ограниченный временной промежуток.
2. Неизбежные хроматические аберрации снижают качество зрительных функций.
3. Невозможность применения данного метода пациентам с отсутствием фузии.
Ближайшим к заявляемому способу - прототипом является способ хирургического лечения горизонтального маятникообразного нистагма (Spielmann A. Sur la chirurgie du strabisme, Paris, 1984, p.413) путем ослабления действия внутренних прямых мышц, заключающийся в следующем.
После подготовки операционного поля, местной анестезии и освобождения доступа к внутренней прямой мышце правого глаза мышцу очищают от перегородок с эписклерой максимально в дистальном направлении и приподнимают на крючке над склерой. На верхнюю и нижнюю треть мышцы в 1 миллиметре от ее прикрепления к склере накладывают два двойных узловых шва нитью викрил 6-0. Мышцу отекают от склеры. С помощью измерительного циркуля помечают формируемое место прикрепления мышцы. Мышцу фиксируют к склере с помощью ранее наложенных на нее нитей с атравматическими иглами. При этом вкол иглы в поверхностные слои склеры производят параллельно лимба на расстояние, равное трети ширины мышцы. Каждый шов фиксируют тремя двойными узлами. Свободные концы нитей отсекают. Конъюнктиву и эписклеру расправляют. Накладывают два двойных узловых шва мерсилен 8-0 у начала радиальных разрезов. Затем переходят к выполнению рецессии внутренней прямой мышцы на левом глазу с той лишь разницей, что меридианы радиальных разрезов конъюнктивы и эписклеры соответствуют 7 и 11 часам.
Объем оперативного вмешательства от 5 до 12 миллиметров. Известный способ приводит к ослаблению действия внутренних прямых мышц и создает искусственную дивергенцию. При сохранном бинокулярном зрении и фузии усиление конвергенции стабилизирует нистагм при зрении вдаль и создает условия для повышения остроты зрения.
Однако известный способ лечения горизонтального нистагма с помощью выполнения рецессии внутренних прямых мышц имеет ряд существенных недостатков:
Во-первых, после выполнения данной операции у всех пациентов развивается вторичное скрытое или явное расходящееся косоглазие.
Во-вторых, индуцирование расходящегося косоглазия вызывает возникновение у пациентов астенопических жалоб и провоцирует развитие или прогрессирование имеющейся близорукости.
В-третьих, вмешательство на внутренних прямых мышцах неизменно влечет за собой пересечение передних ресничных артерий, что провоцирует ишемию переднего отрезка глаза.
Технической задачей изобретения является повышение эффективности лечения и снижение побочных осложнений.
Поставленная техническая задача достигается предлагаемым способом, заключающимся в следующем.
После соответствующей подготовки операционного поля и выполнения внутривенной многокомпонентной сбалансированной или ретробульбарной анестезии освобождают доступ к внутренней прямой мышце и в ретроэкваториальное пространство. На мышцу накладывают два двойных обвивных узловых шва, фиксирующих ее к склере в зоне, расположенной за экватором глазного яблока (фиг.1). Операционную рану ушивают. Аналогичным способом выполняют хирургические манипуляции на внутренней прямой мышце другого глаза.
Место наложения фиксирующих швов для достижения минимального эффекта должно быть в 11 мм от их физиологического места прикрепления, для достижения максимального эффекта швы накладывают на внутренние прямые мышцы в 15 мм. Объем оперативного вмешательства зависит от характеристик нистагма, величины зоны блокирования нистагма и переднезаднего размера глазного яблока пациента.
Существенным отличием заявляемого способа от прототипа является то, что на внутренние прямые мышцы горизонтального действия обоих глаз пациента накладывают фиксирующие швы в зоне, лежащей за экватором глазного яблока, что позволяет повысить стабильность операции, уменьшить ее травматичность и снизить побочные осложнения. При этом швы накладывают, отступя 11-15 мм от места физиологического прикрепления мышцы, на экспериментально подобранную ширину - 1/3 ширины мышцы с захватом определенной части склеры - на 1/3 ее толщины.
Положительный эффект оперативного вмешательства достигается за счет следующих индуцируемых биомеханических изменений, создающихся при наложении ретроэкваториальных фиксирующих швов на обе внутренние прямые мышцы:
- уменьшается плечо экстраокулярной мышцы;
- укорачивается динамометрическая часть мышцы;
- повышается тонус ретроспективной части мышцы;
- мышечная, контактная с глазом точка смещается в дистальном направлении (фиг.2).
Совокупность вышеперечисленных механизмов вызывает снижение динамометрических и динамостатических показателей внутренних прямых мышц, что индуцирует повышенный тонус этих экстраокулярных мышц при любом перемещении зрительных осей вправо, влево или ближе точки фиксации, расположенной в 5 метрах по средней линии взора. Это, в свою очередь, вызывает снижение осцилляции нистагма. В результате создаются более благоприятные условия для повышения остроты зрения.
Поиск по источникам научно-технической и патентной информации не выявил способа, идентичного заявляемому, в связи с чем можно сделать вывод о соответствии заявляемого технического решения критериям "новизна" и "изобретательский уровень".
Изобретение иллюстрируется следующим примером конкретного выполнения способа.
Пример 1
Пациент Ш., 20 лет, поступил в клинику с диагнозом: горизонтальный среднеразмашистый разночастотный нистагм смешанного типа. Синдром блокирования нистагма «+». Амблиопия средней степени обоих глаз.
При обследовании: острота зрения - правый глаз 0,15, левый - 0,15. Рефракция правого глаза - близорукость 2,0 D, левого глаза - близорукость 3,0 D. Острота зрения с коррекцией правого глаза sph - 1,75 D - 0,3, левого глаза - sph - 2,75 D - 0,3.
Амплитуда нистагма: при фиксации далеко расположенных объектов - до 15°, при переводе взгляда вблизь - до 1-3°. Субъективно при зрении вблизи повышение комфорта и улучшение четкости видения.
Передний отрезок глаз, оптические среды и глазное дно без патологических особенностей.
Пациенту была выполнена операция заявляемым способом. После внутривенной многокомпонентной сбалансированной анестезии и обработки операционного поля ввели векорасширитель, максимально обнажив правое глазное яблоко. Далее для обеспечения доступа к внутренней прямой мышце пинцетом захватили конъюнктиву на 3 часах и отвели глазное яблоко. Конъюнктивальными пружинными ножницами выполнили два радиальных разреза конъюнктивы и теноновой капсулы длиной 7-8 мм по меридианам 2 и 4 часа. Отсепаровали теноновую капсулу от эписклеры, формируя тоннель. Выполнили разрез конъюнктивы и теноновой капсулы конгруэнтно лимбу, соединяя проксимальные границы радиальных разрезов. Сформированный П-образный лоскут откинули. Ножницами отсепаровали теноновую оболочку от эписклеры в верхнемедиальном и нижнемедиальном направлении. В сформированное нижнее-назальное пространство поместили параллельно склере мышечный крючок без ограничителя, наконечник крючка при этом направлен в сторону от предполагаемого места прикрепления мышцы. Вращая ручку крючка по часовой стрелке на 180° (при этом наконечник крючка свободно скользит по склере), зафиксировали мышцу у места ее прикрепления. На мышцу наложили два уздечных шва непосредственно у места ее прикрепления к склере шелковыми нитями. Мышечный крючок удалили. Швы захватили зажимами, глазное яблоко отвели на 40-50°, после этого зажимы зафиксировали на операционной салфетке. Далее конъюнктиву и теноновую капсулу приподняли пинцетом, обнажая мышцу и натягивая ее фасциальные связки с теноновой капсулой. Связки и межмышечные перегородки пересекли ножницами, скользя вдоль мышцы в дистальном направлении на глубину около 20-25 мм. Теноновую капсулу и конъюнктиву сместили с помощью шпателя в сторону орбиты, освобождая доступ в ретроэкваториальное пространство. Отмерили место предполагаемого наложения фиксирующего шва на склере по нижнему и верхнему краю мышцы с помощью линейки - 11 мм от физиологического места прикрепления и маркировали. Затем сместили мышцу с помощью мышечного крючка к противоположному от места наложения шва краю. Склеру прошили в отмеченном месте с помощью мерсилена 5-0 с иглой, длина которой равна 3/8 окружности. Глубина прокола - 1/3 толщины склеры от ее поверхности, протяженность - 3 мм, направление - перпендикулярно осевой проекции мышцы на склеру от ее края к середине. Мышцу прошили на 1/3 ее ширины. После чего выполнили второй прокол через склеру и мышцу, проксимальнее первого на 2 мм. Нити шва затянули тройным узлом и отсекли. Аналогичным способом наложили шов с противоположного края мышцы. Под мышцу, дистальнее сформированного нового места прикрепления мышцы к склере, подвели мышечный крючок и с помощью тракционного теста проверили качество наложения швов. Вывели шпатель из операционного поля, с мышцы удалили уздечные швы и расправили П-образный лоскут конъюнктивальной и теноновой оболочки. Рану ушили с помощью абсорбируемой нити 7-0. Узловые швы при этом наложили по углам П-образного лоскута и в средней части его радиальных краев.
Под конъюнктиву ввели 0,3 мл 1% раствора Дексазона и засыпали сухой Альбуцид. Удалили векорасширитель и наложили стерильную повязку.
После этого перешли к выполнению операции на внутренней прямой мышце на левом глазу по вышеописанной технологии с той лишь разницей, что два радиальных разреза конъюнктивы и теноновой капсулы длиной 7-8 мм выполнили по меридианам 8 часов и 4 часа.
В послеоперационном периоде в конъюнктивальные полости инсталлировали 0,25% раствор Левомицетина 4 раза в день в течение 10 дней.
Через 20 дней после операции проведено контрольное обследование.
При обследовании: острота зрения - правый глаз 0,2, левый - 0,2. Рефракция правого глаза - близорукость 2,0 D, левого глаза - 3,0 D. Острота зрения с коррекцией правого глаза sph - 1,75 D - 0,45, левого глаза - sph - 2,75 D - 0,5.
Амплитуда нистагма: при фиксации далеко расположенных объектов - 3-7°, при переводе взгляда в близь - до 1-2°. Субъективно при зрении вдаль и вблизи комфортность и четкость зрения одинаковые.
При осмотре через 1 год.
Острота зрения - правый глаз 0,2, левый - 0,2. Острота зрения с коррекцией правого глаза sph - 1,75 D - 0,6, левого глаза - sph - 2,75 D - 0,6.
Амплитуда нистагма: при фиксации далеко расположенных объектов - до 5°, при переводе взгляда в близь - около 1-2°. Комфортность и четкость зрения при зрении вдаль и вблизи субъективно примерно равны.
Пример 2
Пациентка А., 11 лет, поступила в клинику с диагнозом: горизонтальный толчкообразный нистагм с перемежающейся зоной относительного покоя. Синдром блокирования нистагма «+». Амблиопия слабой степени обоих глаз.
При обследовании: острота зрения - правый глаз 0,7, левый - 0,7. Рефракция правого глаза - дальнозоркость 0,75D, левого глаза - дальнозоркость 1,25 D. Острота зрения с коррекцией не повышается.
Нистагм толчкообразный, перемежающийся по направлению, разноамплитудный. Четко выраженной зоны относительного покоя нет. При фиксации близко расположенных объектов нистагм стабилизируется. Передний отрезок глаз, оптические среды и глазное дно без патологических особенностей.
Пациентке была выполнена операция заявляемым способом аналогично примеру 1 с той лишь разницей, что задние фиксационные швы были наложены на обе внутренние прямые мышцы в 15 мм дистальнее их физиологического места прикрепления.
Через 10 дней после операции проведено контрольное обследование.
Острота зрения - правый глаз 0,8, левый - 0,75. Рефракция правого глаза - дальнозоркость 0,75D, левого глаза - дальнозоркость 1,25 D. Острота зрения не коррегируется. По амплитуде нистагм перешел в разряд среднеразмашистого. Нистагм стал носить интермиттирующий характер.
При осмотре через 9 месяцев.
Острота зрения - правый глаз 0,95, левый - 0,9.
Проявление нистагма носит эпизодический характер.
Предложенный способ имеет ряд преимуществ по сравнению с известными способами:
1. Изменение биомеханики внутренних прямых глазодвигательных мышц создается без нарушения их анатомической целостности и без изменения их физиологического места прикрепления. Поэтому эффект, стабилизирующий нистагм, создается без изменения положения глаз в орбитах. Таким образом, наложение задних фиксирующих швов на две внутренние мышцы горизонтального действия сводит к минимуму риск возникновения вторичного косоглазия.
2. Послеоперационное течение более спокойное, потому что во время операции не происходит грубого нарушения анатомической целостности мышц, заживление наступает в более ранние сроки.
3. Сохранение во время операции целостности передних цилиарных сосудов не вызывает ишемию переднего отрезка глаз в послеоперационном периоде.
4. При работе на мышцах не возникают ретракционные механизмы, поэтому не меняется положение глазных яблок в орбите и ширина глазных щелей, что исключает возникновение косметических дефектов.
Таким образом, способ позволяет изменить биомеханику глазодвигательных мышц горизонтального действия без грубого нарушения их анатомического строения и исходного места прикрепления, дозировано повысить тонус внутренних прямых мышц, что обеспечивает уменьшение амплитуды нистагма при любом перемещении зрительных осей вправо, влево или ближе точки фиксации, расположенной в 5 метрах по средней линии взора, и создает условия для повышения зрительных функций.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГОРИЗОНТАЛЬНОГО ТОЛЧКООБРАЗНОГО НИСТАГМА | 2004 |
|
RU2272601C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГОРИЗОНТАЛЬНОГО МАЯТНИКООБРАЗНОГО НИСТАГМА | 2001 |
|
RU2201184C1 |
| Способ лечения горизонтального толчкообразного нистагма, ассоциированного с экзотропией | 2022 |
|
RU2789745C1 |
| СПОСОБ УСТРАНЕНИЯ ГОРИЗОНТАЛЬНОГО НИСТАГМА МЕТОДОМ РОТАЦИИ ПРЯМЫХ МЫШЦ ГЛАЗА | 2007 |
|
RU2343888C1 |
| СПОСОБ ЛЕЧЕНИЯ ВЕРТИКАЛЬНОГО НИСТАГМА | 2009 |
|
RU2406470C1 |
| Способ хирургического лечения паралитического косоглазия, ассоциированного с парезом отводящего нерва | 2022 |
|
RU2793259C1 |
| СПОСОБ КОРРЕКЦИИ АНОМАЛИЙ РЕФРАКЦИИ ПРИ НИСТАГМЕ | 2010 |
|
RU2440082C1 |
| Способ хирургического лечения прогрессирующей миопии | 2018 |
|
RU2697240C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДЛИТЕЛЬНО СУЩЕСТВУЮЩЕГО КОСОГЛАЗИЯ | 2001 |
|
RU2201185C1 |
| Способ хирургического лечения прогрессирующей близорукости | 1982 |
|
SU1132941A1 |
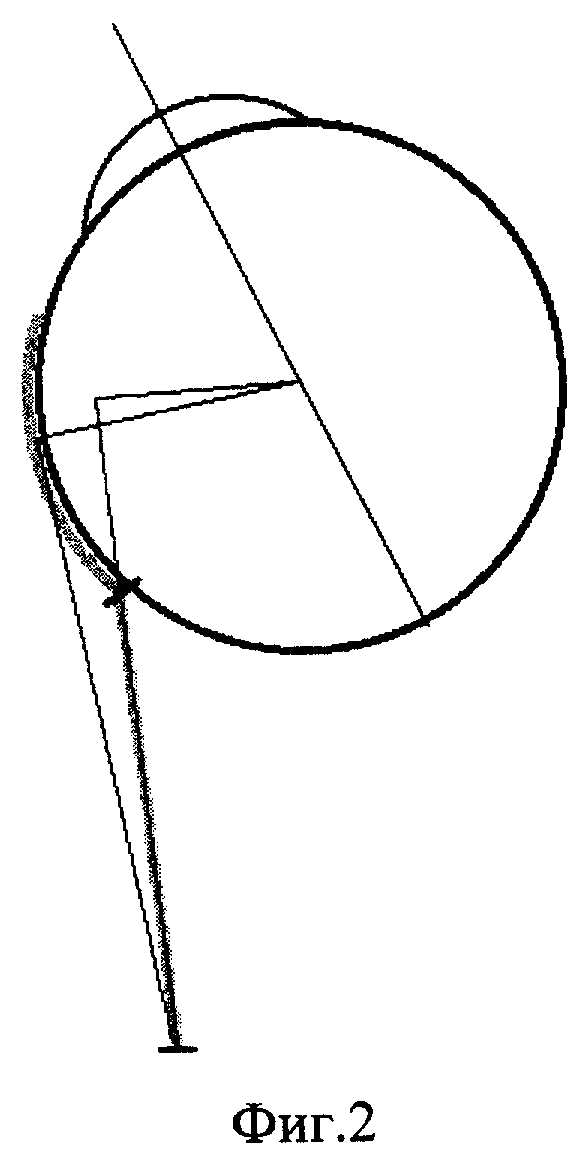
Изобретение относится к офтальмологии, точнее к способам хирургического лечения горизонтального нистагма путем ослабления действия внутренних прямых мышц горизонтального действия обоих глаз пациента. На внутреннюю прямую мышцу обоих глаз накладывают фиксирующие швы к склере в зоне, лежащей за экватором глазного яблока. Швы накладывают, отступя 11-15 мм от места их физиологического прикрепления. При этом мышцы фиксируют с склере двумя двойными обивными узловыми швами мерсилен 5-0, а швы накладывают на 1/3 ширины мышцы с захватом 1/3 толщины склеры. Способ позволяет изменить биомеханику глазодвигательных мышц горизонтального действия без грубого нарушения их анатомического строения и исходного места прикрепления, дозировано повысить тонус внутренних прямых мышц, а также обеспечивает уменьшение амплитуды нистагма при любом перемещении зрительных осей вправо, влево или ближе точки фиксации, расположенной в 5 метрах по средней линии взора, и создает условия для повышения зрительных функций. 2 з.п. ф-лы, 2 ил.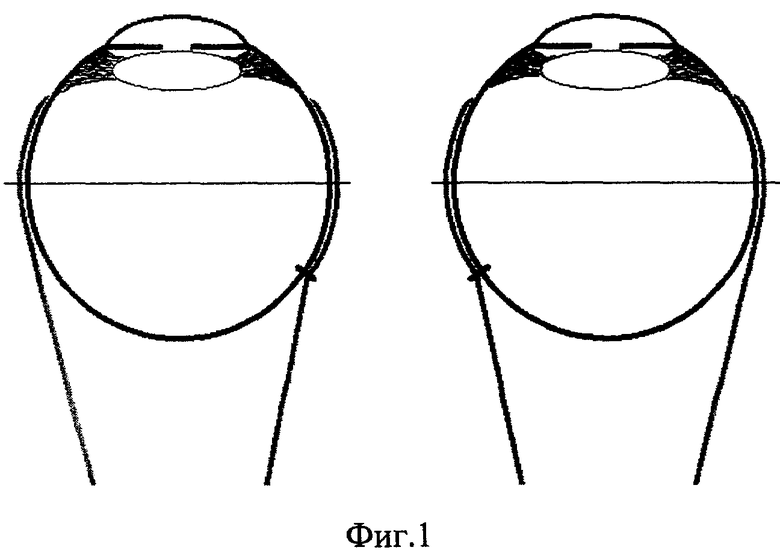
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГОРИЗОНТАЛЬНОГО МАЯТНИКООБРАЗНОГО НИСТАГМА | 2001 |
|
RU2201184C1 |
| СПОСОБ ЛЕЧЕНИЯ НИСТАГМА И АМБЛИОПИИ | 1993 |
|
RU2103961C1 |
| АВЕТИСОВ Э.С., Нистагм, Москва, Гэотар-Мед, 2001, стр | |||
| Прибор для промывания газов | 1922 |
|
SU20A1 |
| ВОЛКОВ В.В | |||
| и др., Офтальмохирургия с использованием полимеров, Санкт-Петербург, Гиппократ, 2003, стр | |||
| Приспособление для плетения проволочного каркаса для железобетонных пустотелых камней | 1920 |
|
SU44A1 |
| LEIGH R.J | |||
| et al | |||
| Effectiveness of botulinum toxin administered to abolish acquired nystagmus, Ann Neurol, 1992, vol.32, №5, p.633-642. | |||
Авторы
Даты
2006-02-20—Публикация
2004-04-20—Подача