Изобретение относится к области медицины, а именно к способам прогнозирования эффективности лечения инфекционных и воспалительных заболеваний рекомбинантными цитокинами, и может быть использовано при иммунотерапии, иммунокоррекции, иммунореабилитации или иммунопрофилактики различных заболеваний, в частности заболеваний ЛОР-органов, хронического гепатита С и туберкулеза легких.
Различные виды иммунопатологии, синдромы, протекающие в виде рецидивов инфекционно-воспалительных процессов, иммунодефицитные болезни, аллергические и аутоаллергические заболевания возникают как следствие транзиторных и стойких нарушений иммунного ответа [1].
Естественны попытки, воздействуя на эти иммуномодуляции, купировать патологический процесс. Иммунотерапия как понятие объединяет различные способы воздействия на систему иммунитета с целью прекращения патологического процесса в организме. Иммунокоррекция это совокупность методов лечения, обеспечивающих исправление дефектов в системе иммунитета. Этим понятием подчеркивается целенаправленность применяемых средств на коррекцию, восстановление иммунореактивности. Иммунореабилитация это комплекс иммунологических, иммунокоррегирующих, иммунопрофилактических, социальных, экологических, биомедицинских мероприятий, направленных на восстановление измененной иммунологической реактивности больного.
Каждый возрастной период характеризуется своими особенностями иммунопатологии: если у детей это врожденная иммунопатология и иммунодефицита, реализуемые как вирусно-бактериальные процессы, то в юношеский период это особенности дальнейшего становления системы иммунитета, в среднем возрасте - профессиональные и экологические виды патологии, и в пожилом возрасте преобладают системно-соматические, комбинированные нарушения [2]. По характеру действия на систему иммунитета различают стимулирующие и подавляющие виды иммунотерапии, - коррекции и - реабилитации. Однако такая классификация во многом ориентировочна, так как, в зависимости от условий и доз воздействующего агента, можно вызвать как стимуляцию, так и угнетение ряда показателей системы иммунитета.
Для специфического лечения используют препараты антигенов или антител, специфичные по отношению к возбудителю или антигену. Неспецифические методы включают воздействия на систему иммунитета химических веществ, физических факторов и антигенов, неспецифичных по отношению к возникшему патологическому процессу. Заместительная неспецифическая иммунотерапия характеризуется тем, что готовые неспецифические факторы иммунитета и клетки вводятся больному, у которого имеется их недостаточность.
Для этой цели помимо иммуноглобулинов, стали широко использовать рекомбинантные цитокины, в частности цитокины, регулирующие воспаление - интерлейкин-1 (далее IL-1), фактор некроза опухолей (TNFa), «пролиферативные» - IL-2, или «стимуляторы аллергии» - IL-4, IL-5 и др. Они могут возмещать недостающие регуляторные факторы и тем усиливать иммунные реакции.
В настоящее время, очевидно, что как для стимулирующих, так и для подавляющих вариантов иммунотерапии применение аналогов цитокинов наиболее перспективно [3].
Цитокины представляют собой регуляторные пептиды, продуцируемые клетками организма. К цитокинам относятся простые полипептиды, более сложные молекулы с внутренними дисульфидными связями и белки, состоящие из двух и более одинаковых либо разных субъединиц, с молекулярной массой от 5 до 50 кДа.
Цитокины являются эндогенными медиаторами, которые могут синтезироваться практически всеми ядросодержащими клетками организма, причем, гены некоторых цитокинов экспрессируются во всех без исключения клетках организма. К системе цитокинов в настоящее время относят около 200 индивидуальных полипептидных веществ. Все они имеют ряд общих биохимических и функциональных характеристик, среди которых важнейшими считаются следующие: плейотропность и взаимозаменяемость биологического действия, отсутствие антигенной специфичности, проведение сигнала путем взаимодействия со специфическими клеточными рецепторами, формирование цитокиновой сети. В связи с этим цитокины выделены в новую самостоятельную систему регуляции функций организма, существующую наряду с нервной и гормональной регуляцией.
При этом цитокины являются наиболее универсальной системой регуляции, так как способны проявлять биологическую активность как дистантно после секреции клеткой-продуцентом (местно и системно), так и при межклеточном контакте, будучи биологически активными в виде мембранной формы. Этим система цитокинов отличается от молекул адгезии, выполняющих более узкие функции только при непосредственном контакте клеток. В то же время система цитокинов отличается от гормонов, которые в основном синтезируются специализированными органами и оказывают действие после попадания в систему циркуляции.
Цитокины оказывают плейотропные биологические эффекты на различные типы клеток, главным образом, участвуя в формировании и регуляции защитных реакций организма. Защита на местном уровне развивается путем формирования типичной воспалительной реакции после взаимодействия патогенов с паттерн-распознающими рецепторами (мембранными Toll рецепторами) с последующим синтезом, так называемых провоспалительных цитокинов.
Синтезируясь в очаге воспаления, цитокины воздействуют практически на все клетки, участвующие в развитии воспаления, включая гранулоциты, макрофаги, фибробласты, клетки эндотелия и эпителиев, а затем на Т- и В-лимфоциты. В рамках иммунной системы цитокины осуществляют взаимосвязь между неспецифическими защитными реакциями и специфическим иммунитетом, действуя в обоих направлениях.
Примером цитокиновой регуляции специфического иммунитета служит дифференцировка и поддержание баланса между Т-лимфоцитами хелперами 1 и 2 типов. В случае несостоятельности местных защитных реакций цитокины попадают в циркуляцию, и их действие проявляется на системном уровне, что приводит к развитию острофазового ответа на уровне организма. При этом цитокины оказывают влияние практически на все органы и системы, участвующие в регуляции гомеостаза.
Действие цитокинов на ЦНС приводит к изменению всего комплекса поведенческих реакций, меняется синтез большинства гормонов, острофазовых белков в печени, экспрессия генов ростовых и дифференцировочных факторов, изменяется ионный состав плазмы.
Однако ни одно из происходящих изменений не носит случайный характер: все они, либо нужны для непосредственной активации защитных реакций, либо выгодны в плане переключения энергетических потоков для одной лишь задачи - борьбы с внедрившимся патогеном. Цитокины являются главными медиаторами противоинфекционной резистентности, включая защиту от вирусов. На уровне организма цитокины осуществляют связь между иммунной, нервной, эндокринной, кроветворной и другими системами и служат для их вовлечения в организацию и регуляцию единой защитной реакции.
Таким образом, цитокины служат той организующей системой, которая формирует и регулирует весь комплекс патофизиологических сдвигов при внедрении патогенов.
Следует также отметить, что регуляторная роль цитокинов в организме не ограничивается только иммунным ответом и может быть разделена на 4 основных составляющих: регуляция эмбриогенеза, закладки и развития ряда органов, в том числе органов иммунной системы; регуляция отдельных нормальных физиологических функций, например, регуляция нормального кроветворения; регуляция защитных реакций организма на местном и системном уровне; регуляция процессов регенерации для восстановления поврежденных тканей.
К цитокинам относят интерфероны, колониестимулирующие факторы (КСФ), хемокины, трансформирующие ростовые факторы; фактор некроза опухолей; интерлейкины со сложившимися исторически порядковыми номерами и некоторые другие. К интерлейкинам относят про- и противовоспалительные цитокины, ростовые и дифференцировочные факторы лимфоцитов, отдельные регуляторные цитокины.
Название «интерлейкин» присваивается вновь открытому медиатору в том случае, если соблюдены критерии, выработанные номенклатурным комитетом Международного союза иммунологических обществ. Критерии составляют: молекулярное клонирование и экспрессия гена изучаемого фактора, наличие уникальной нуклеотидной и соответствующей ей аминокислотной последовательности, получение нейтрализующих моноклональных антител. Кроме того, новая молекула должна продуцироваться клетками иммунной системы (лимфоцитами, моноцитами или другими типами лейкоцитов), иметь важную биологическую функцию в регуляции иммунного ответа, а также дополнительные функции, из-за чего ей не может быть дано функциональное название.
К провоспалительным цитокинам в настоящее время относят IL-1a, IL-1b, IL-2, IL-6, IL-8, TNFa, интерферон гамма (IFNg), к противовоспалительным цитокинам - рецепторный антагонист IL-1 (IL-1Ra), IL-4, IL-10. В настоящее время получено большое число рекомбинантных аналогов цитокинов, в том числе, участвующих в регуляции воспаления, кроме того, их число постоянно растет.
Наблюдается переход от терапии массовой к терапии индивидуальной, позволяющей вылечить конкретного больного, в том числе, путем коррекции индивидуальных нарушений иммунитета экзогенным введением рекомбинантных аналогов белков иммунного ответа. Однако отсутствие значимых прогностических факторов эффективности делает такую терапию, зачастую, непредсказуемой.
Результаты цитокиновой терапии оказались столь обнадеживающими, что это направление быстро развивается. Однако опыт клинического применения рекомбинантных аналогов цитокинов показал, что действуют они выборочно. Многим пациентам такая терапия существенно помогает, в ряде случаев позволяя вылечить после первого применения, части пациентов помогает в меньшей степени, части - не помогает вообще, в ряде случаев наблюдаются выраженные побочные реакции.
Очевидно, что использование препарата, являющегося аналогом медиатора какой-либо иммунной реакции, предполагает вмешательство, прежде всего в природу этой реакции, а значит, до терапии необходимо учитывать исходное индивидуальное состояние той реакции, которую предполагают модулировать.
В связи с этим, поиск и использование факторов, позволяющих индивидуально прогнозировать степень эффективности и побочный эффект цитокиновой терапии, является актуальным.
Кроме того, установление причинных связей между носительством генетических вариантов, предрасположенностью и характером развития патологии может дать возможность для проведения превентивных мероприятий с целью предотвращения тяжелых проявлений болезни.
Индивидуальный характер функционирования цитокиновой системы может определяться несколькими факторами, в числе которых - различия в продукции цитокинов, обусловленные рядом биологических особенностей. Поиск наследственных основ, определяющих предрасположенность к развитию воспалительных и инфекционных заболеваний, направлен на выявление генов, ответственных за контроль иммунных реакций.
В настоящее время показано, что функциональный (ответственный за измененную экспрессию и продукцию соответствующего белка) полиморфизм генов, кодирующих ряд известных про- и противовоспалительных цитокинов, несущих небольшие мутационные изменения (точечные замены нуклеотидов (SNP, single nucleotide polymorphism) или тандемные повторы частей гена (VNTR, variable number tandem repeat)), может приводить к дисбалансу воспалительного и противоинфекционного иммунного ответа.
Выявлены аллельные варианты генов ряда про-и противовоспалительных цитокинов, ответственные за повышенную продукцию кодируемых ими белков: IL-1a - замена нуклеотидов в позиции (-889), IL-1b(+3953), IL-1Ra (VNTR), TNFa (-308), IL-6 (-174), IL-4 (-590), IL-10 (-1082), IFNg (+874), IL-2 (-330) и др., частота встречаемости которых в ряде популяций в гетерозиготном виде достигает 40-50%, а в гомозиготном 10-15%.
Таким образом, в зависимости от индивидуального ансамбля высоко- или низкопродуцирующих (нормальных) вариантов этих генов, характер воспалительного ответа может варьироваться между индивидуумами с «полярными» сочетаниями: например, «провоспалительный генотип» - большинство генов провоспалительных цитокинов (IL-1a, IL-1b, TNFa, IFNgamma и др.) являются высокопродуцирующими, а противовоспалительных цитокинов (IL-1Ra, IL-4, IL-10 и др.) - низкопродуцирующими; или «противовоспалительный генотип» - носительство нормальных вариантов генов провоспалительных цитокинов в сочетании с высокопродуцирующими вариантами генов противовоспалительных цитокинов.
Очевидно, что эти факторы могут оказывать существенное влияние на характер и способы иммунотерапии, - коррекции и - реабилитации инфекционных и воспалительных заболеваний.
Так как активность всех цитокинов, участвующих в реакциях воспаления, практически реализуется и регулируется по сходному механизму, то влияние функционального полиморфизма генов цитокинов на характер иммунного ответа и эффективность терапии на основе их рекомбинантных аналогов, далее рассмотрены на примере белков семейства IL-1, поскольку IL-1 является главным медиатором развития воспаления и всего комплекса реакций острофазного ответа.
Этот цитокин полифункционален и выполняет не менее 50 различных функций, мишенями которых служат клетки практически всех органов и тканей. Основными продуцентами IL-1 являются моноциты и макрофаги, также вырабатывать IL-1 могут многие другие клетки организма человека, в частности, кератиноциты [4].
В семейство IL-1 принято включать IL-1a, IL-1b, рецепторы IL-1 (IL-1Re) и рецепторный антагонист этого цитокина (IL-Ra). Равновесие между продукцией, экспрессией и ингибицией синтеза белков семейства IL-1 играет одну из ключевых ролей в развитии, регуляции и исходе воспалительного процесса. Кластер генов IL-1 (430 Kb) находится на 2q13 хромосоме и содержит гены IL-1а, IL-1b, рецептора IL-1Re и IL-1Ra, строение которых достаточно консервативно [5].
Некоторые аллельные ассоциации генов семейства IL-1 ответственны за измененный характер экспрессии и продукции кодируемых ими белков. Выявлен ряд SNP-маркеров высокопродуцирующего варианта гена IL-1b, наследуемых, как правило, совместно (+3953, -511, -3737, -1469, -999). Носительство полиморфного варианта 2 гена IL-1Ra(VNTR), несущего ряд повторов по 86 п.о. (IL-1Ra*2) связано с повышенным уровнем циркулирующего IL-1Ra и уровнем экспрессии мРНК этого белка в ходе воспаления [6].
У лиц, гомо- или гетерозиготных по варианту гена IL-1b(+3953), продуцируется, соответственно, в 4 и 2 раза большее количество этого цитокина при воспалительном ответе, чем у лиц, гомозиготных по нормальному варианту этого гена (IL-1b*1) [7].
Присутствие в геноме сочетаний (знак «+» - вариант гена присутствует, знак «-» - отсутствует) IL-1b (SNP)+/IL-1Ra*2-, IL-1b (SNP)-/IL-1Ra*2+ и IL-1b (SNP)+/IL-1Ra*2+ может оказывать существенное влияние на соотношение экспрессии и продукции этих белков и являться одной из главных причин дисрегуляции воспалительного ответа. Согласно данным популяционных исследований, вариант IL-1Ra*2 чаще встречается в ассоциации с нормальным (низкопродуцирующим) вариантом гена IL-1b (IL-1b*1) и редко присутствует совместно с высокопродуцирующим вариантом - IL-1b*2 (маркер - одна из замен нуклеотидов, перечисленных выше). Феномен такого наследования объясняется тем, что эти варианты генов, расположенных близко друг к другу, наследуются, как правило, совместно.
У лиц, гетерозиготных по этим вариантам генов, одна из хромосом несет гаплотип IL-1b*1/IL-1Ra*2, вторая - IL-1b*2/IL-1Ra*1, в результате давая сочетание «1/2»IL-1b+«1/2»IL-1Ra. Гаплотип IL-1b*2/IL-1Ra*2 встречается у 1-2% популяции и, по всей видимости, является результатом мейотической рекомбинации [8].
Рекомбинантный IL-1b под коммерческим названием Беталейкин (далее БЛ) разрешен Минздравом РФ к клиническому применению (№97/51/6). Биологические свойства этого цитокина, а именно стимуляция костномозгового кроветворения, перестройка иммунопоэза, активация метаболизма соединительной ткани, усиление пролиферации фибробластов и эпителиальных клеток (ранозаживляющее действие), в настоящее время с успехом используются в клинической практике для лечения ряда патологий (онкологических, инфекционных, хирургических, ЛОР и др.). Побочным эффектом терапии БЛ является повышение температуры тела (лихорадка) [4].
Известен способ использования IL-1 для подавления развития гепатита [9].
Недостатками данного способа являются отсутствие прогностического критерия, определяющего индивидуальную восприимчивость и побочный эффект терапии IL-1, а также то, что этот способ подтвержден только данными терапии животных с экспериментальным поражением печени, а результаты применения данного препарата на людях отсутствуют.
Известен способ лечения туберкулеза легких с преимущественно продуктивным типом тканевой реакции путем проведения терапии препаратом БЛ [10].
Недостатками данного способа являются отсутствие прогностического критерия, определяющего индивидуальную восприимчивость и побочный эффект терапии IL-1.
Наиболее близким по технической сущности к заявляемому решению является способ лечения хронических гнойных риносинуситов путем иммунотерапии препаратом БЛ, включающий его системное и местное применение [11].
После терапии БЛ по данному способу у большинства больных (53%) резко сокращается количество гноя в промывных водах, который исчезает на третьи сутки лечения (отличный результат), у части больных (33%) небольшое количество гноя в промывных водах наблюдается до четвертого дня лечения (хороший результат), и у части пациентов (14%) на фоне уменьшения количества выделений из пазух сохраняются прожилки гноя и имеет место отек и гиперемия слизистой оболочки носа (удовлетворительный результат). Таким образом, эффект терапии отличается у разных больных.
Однако в данном способе отсутствует прогностический критерий, определяющий индивидуальную восприимчивость и побочный эффект терапии БЛ, что является недостатком этого способа.
Технический результат изобретения заключается в выборе тактики лечения больных с воспалительными и инфекционными заболеваниями с применением рекомбинантного цитокина, регулирующего воспаление, на основании генетически обусловленной индивидуальной восприимчивости больного к этому цитокину.
Для достижения указанного технического результата в способе прогнозирования эффективности лечения рекомбинантным цитокином, регулирующим воспаление, посредством генотипирования по признакам аллельного полиморфизма гена цитокина, согласно изобретению, при наличии у больного гомозиготного по низкопродуцирующему аллелю гена цитокина прогнозируют высокую эффективность лечения и отсутствие выраженного побочного эффекта, при наличии гетерозиготного по высокопродуцирующему аллелю гена цитокина прогнозируют среднюю эффективность лечения и средне выраженный побочный эффект, при наличии гомозиготного по высокопродуцирующему аллелю гена цитокина прогнозируют низкую эффективность лечения и высокий побочный эффект.
Также, согласно изобретению, при наличии у больного гомозиготного по высокопродуцирующему аллелю гена цитокина-антагониста прогнозируют высокую эффективность лечения цитокином-агонистом, а при наличии у больного гомозиготного по высокопродуцирующему аллелю гена цитокина-агониста прогнозируют высокую эффективность лечения цитокином-антагонистом.
Наличие вышеуказанных отличительных признаков свидетельствует о соответствии заявляемого технического решения критерию патентоспособности «новизна».
Известен метод диагностического использования полиморфизма гена, кодирующего рецептор к TNF типа II для выявления пациентов, не отвечающих на анти-TNF терапию, в котором в качестве прогностического фактора неэффективности терапии антителами к TNFa выявляют полиморфизм гена рецептора для этого цитокина [12].
Данный способ позволяет выявить респондентов, не отвечающих на терапию антителами к TNFa, однако он не прогнозирует степень ее эффективности и побочный эффект у носителей гомо- и гетерозиготного по не несущему мутацию варианту гена рецептора к TNF типа II.
Кроме того, способ основан на определении полиморфизма гена рецептора, участвующего в реализации активности TNFa и не учитывает характер носительства нормальных и высокопродуцирующих вариантов гена TNFa, оказывающих непосредственное влияние на уровень выработки этого белка. В качестве терапевтического агента рассматривается не рекомбинантный аналог цитокина, а антитела к этому цитокину.
Таким образом, в данном способе не раскрывается зависимость степени эффективности и побочного эффекта терапии рекомбинантным цитокином и полиморфизмом его гена.
Известен также способ: функциональный полиморфизм локуса с измененной транскрипцией гена интерлейкина-1 и предрасположенность к воспалительным и инфекционным заболеваниям, включающий выявление высокопродуцирующего варианта гена IL-1b путем использования в качестве маркера замен нуклеотидов в позициях (-3737), (-1469), (-999) [13].
В данном способе устанавливают реагенты и методы для детекции полиморфизма IL-1b(-3737), связь этого варианта с измененной транскрипцией гена IL-1b и предрасположенность к воспалительным и инфекционным заболеваниям, таким как периодонтит и болезнь Альцгеймера, а также признак присутствия высокопродуцирующего варианта гена IL-1b(-3737) у пациента как фактор, определяющий необходимость применения терапевтических методов.
Однако данный способ не дает возможность прогнозировать степень эффективности и побочный эффект какой-либо терапии у носителей высокопродуцирующего варианта гена IL-1b(-3737), в частности, неэффективность определенной терапии при таком носительстве, а также не учитывает характер терапии, степень ее эффективности и побочный эффект при носительстве нормального варианта этого гена.
Данный способ предполагает выявление заболеваний, ассоциированных с неадекватно высокой продукцией IL-1b, однако не позволяет обнаружить заболевания, при которых наблюдается дисрегуляция воспалительного ответа вследствие носительства нормального варианта гена IL-1b и высокопродуцирующего варианта гена IL-1Ra и возможна коррекция введением рекомбинантного аналога IL-1b.
В заявляемом способе выявление гомозиготного высокопродуцирующего варианта гена цитокина, регулирующего воспаление, определяет неэффективность и побочный эффект терапии рекомбинантным аналогом этого цитокина, а выявление гомозиготного по нормальному варианту гена цитокина определяет высокую эффективность и отсутствие побочного эффекта при такой терапии, что в свою очередь позволяет выбрать тактику лечения больных с воспалительными и инфекционными заболеваниями на основании индивидуальной генетически обусловленной восприимчивости больного к такой терапии.
Из вышесказанного следует, что технический результат изобретения достигается новой совокупностью существенных признаков, следовательно, заявляемый способ соответствует критерию патентоспособности «изобретательский уровень».
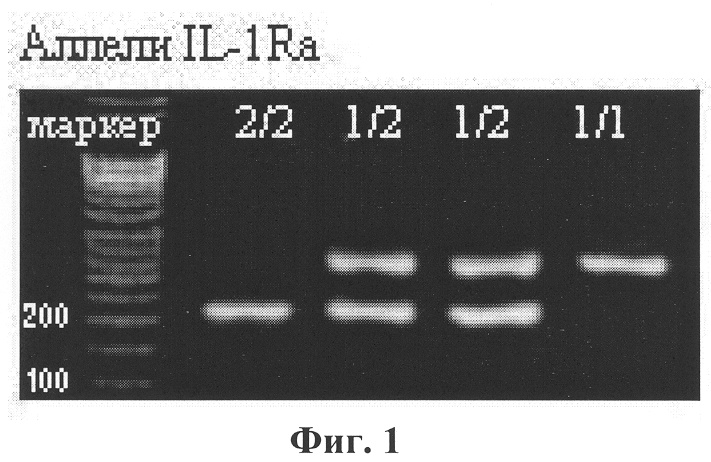
Способ иллюстрируется чертежами, где: на фиг.1 представлена фотография агарозного геля с вариантами полос, визуально наблюдаемых при аллелях 1 и 2 гена IL-1Ra (VNTR), - 1/1 - ген, гомозиготный по варианту IL-1Ra*1, 1/2 - гетерозиготный ген, 2/2 - ген, гомозиготный по варианту IL-1Ra*2;
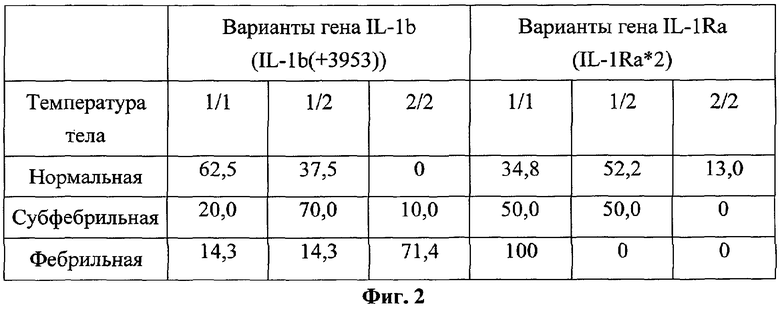
на фиг.2 представлена таблица частоты встречаемости лихорадки у пациентов с ХГС после первой инъекции БЛ (%);
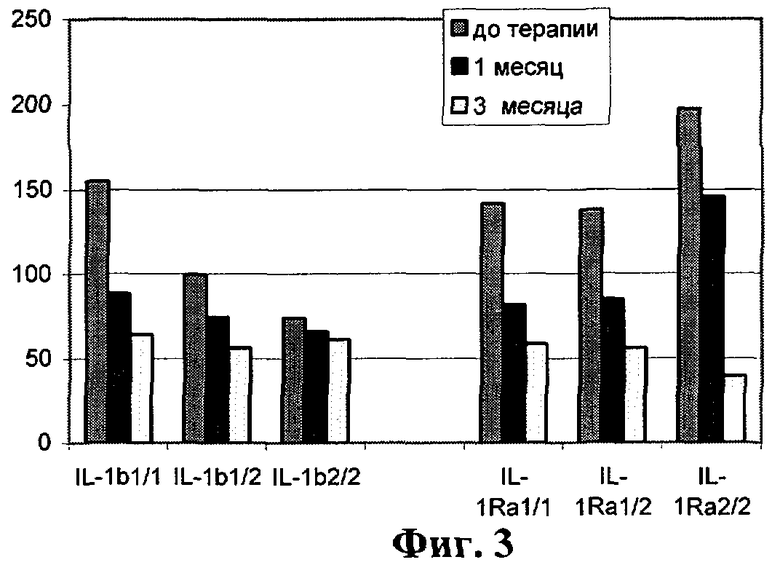
на фиг.3 показан график уровней АЛТ у больных ХГС с различными сочетаниями генов IL-1b и IL-1Ra до и через 1 и 3 месяца после терапии БЛ (медианы значений);
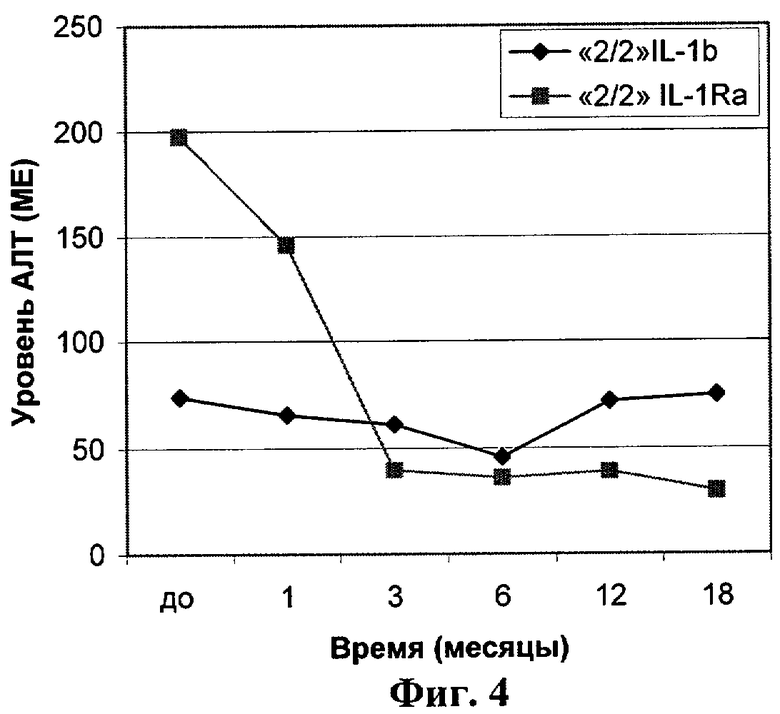
на фиг.4 показан график динамики изменения уровней АЛТ (медианы значений) в течение 1,5 лет после курса инъекций БЛ у носителей генов гомозиготных по вариантам IL-1b(+3953) и IL-1Ra*2.
Способ осуществляется следующим образом.
До проведения терапии рекомбинантным цитокином, регулирующим воспаление, у пациента берут материал, содержащий клетки (кровь, смывы и др.), и проводят молекулярно-генетическое определение вариантов генов цитокинов. Из клеток одним из известных методов, например с помощью фенол/хлороформ-экстракции по Хомчинскому, получают образцы высокомолекулярной ДНК.
Варианты аллелей генов, нормальные и несущие точечные замены нуклеотидов SNP, определяют, например, методом ПДРФ-анализа продуктов ПЦР-амплификации специфических участков генома (RELF-PCR). ПЦР-реакцию проводят с использованием праймеров (библиотека Gene Bank), ограничивающих участок гена IL-1b, могущий содержать указанную замену нуклеотидов, а на этапе рестрикации полученный амплификат инкубируют с индивидуально подобранными ферментами рестрикции.
Продукты рестрикции разделяют, например, электрофоретически в агарозном геле, окрашивают ДНК-красителем и визуализируют. В качестве маркера размера фрагментов ДНК используют, например, набор маркеров молекулярного веса.
При наличии в геноме полиморфной мутации продукт амплификации остается целым, у гетерозиготных индивидов выявляют как целый, так и фрагментированный продукт.
Наличие тандемных повторов частей гена (VNTR) определяют, например, методом ПЦР (PCR): амплифицируют участок ДНК, содержащий разное число тандемных повторов, аллельный тип определяют по длине получаемого продукта амплификации при разделении и визуализации (фиг.1).
Для краткого обозначения аллелей генов IL-1b и IL-1Ra приняты следующие сокращения: нормальный, не несущий выявляемую мутацию, аллель обозначается цифрой 1, полиморфный - 2, соответственно, гомозиготный нормальный ген - «1/1», гомозиготный высокопродуцирующий ген - «2/2», гетерозиготный - «1/2».
При выявлении у больного варианта «1/1» гена цитокина прогнозируют высокую эффективность и отсутствие выраженного побочного эффекта после введения в организм его рекомбинантного аналога.
При выявлении у больного варианта «1/2» гена цитокина прогнозируют среднюю эффективность терапии и средне выраженный побочный эффект.
При выявлении у больного варианта «2/2» гена прогнозируют неэффективность терапии и высокий побочный эффект.
При наличии у цитокина (агониста) медиатора-антагониста, подавляющего функции агониста, для более точного прогноза определяют характер носительства сочетаний генов агониста и антагониста.
При выявлении у пациента сочетаний «1/1» гена агониста и «1/1», «1/2» или «2/2» гена антагониста предсказывают высокую эффективность терапии и отсутствие побочного эффекта.
При выявлении у пациента сочетаний «2/2» гена агониста и «1/1» или «1/2» антагониста предсказывают неэффективность терапии и высокий побочный эффект.
Верно и обратное: при проведении терапии с использованием рекомбинантного аналога цитокина, являющегося антагонистом другого цитокина, для более точного прогноза определяют характер носительства сочетаний генов антагониста и агониста.
При выявлении у пациента сочетаний «1/1» гена антагониста и «1/1», «1/2» или «2/2» гена агониста предсказывают высокую эффективность терапии и отсутствие побочного эффекта, а при сочетаниях «2/2» гена антагониста и «1/1» - низкую эффективность терапии и высокий побочный эффект.
Например, при выявлении у больного варианта «1/1» гена IL-1b прогнозируют высокую эффективность терапии и отсутствие выраженного побочного эффекта - лихорадки после введения рекомбинантного IL-1b; варианта «1/2» IL-1b(SNP) - среднюю эффективность терапии и субфебрильные значения лихорадки; варианта «2/2» IL-1b(SNP) - низкую эффективность терапии и фебрильные значения лихорадки. Для более точного прогноза определяют характер носительства сочетаний генов IL-1b и IL-1Ra. При выявлении у пациента сочетаний «1/1» IL-1b и «1/1», «1/2», «2/2» гена IL-1Ra предсказывают высокую эффективность терапии и отсутствие выраженной лихорадки; «2/2» IL-1b и «1/1» IL-1Ra - низкую эффективность терапии и фебрильные значения лихорадки.
Результаты, подтверждающие эффективность использования данного способа, получены при генотипировании 273 человек.
169 пациентов с инфекционными (вирусными и бактериальными инфекциями) и воспалительными заболеваниями, проходивших курс лечения БЛ: 60 больных хроническим гепатитом С (далее ХГС), 56 больных туберкулезом легких, 53 пациента с хроническим гнойным риносинуситом (далее ХГР).
Контрольную группу составили 104 донора. В качестве маркера высокопродуцирующего варианта гена IL-1b определялась замена нуклеотидов С/Т в позиции (+3953) методом ОТ-ПЦР (RELF-PCR), в качестве маркера IL-1Ra - наличие тандемных повторов по 86 п.о. (VNTR) методом ПЦР (PCR).
Пациентам с ХГС препарат БЛ назначался внутривенно капельно в дозе 6 нг/кг в течение 20 дней (10 инъекций через день). При терапии у ряда больных отмечался ожидаемый подъем температуры тела, который появлялся непосредственно после инъекции препарата и держался в течение 2-3 часов после прекращения его введения, что не являлось осложнением, вызвавшим отмену препарата.
Температурную реакцию организма в ответ на первое введение БЛ, не превышающую 36,9°С, классифицировали как нормальную, субфебрильную - в интервале 37-37,9°С, фебрильную - свыше 38°С.
Уровень репликации вируса гепатита С и его генотипы определяли с помощью тест-систем Amplicor (Швейцария). Уровень экспрессии генов IL-1b и IL-1Ra на уровне мРНК в клетках крови больных до и после введения БЛ оценивался методом ОТ-ПЦР (RT-PCR).
Статистическую обработку результатов осуществляли с использованием точного метода Фишера, критериев Манна-Уитни и Крускала-Уоллеса, регрессии Кокса.
Следует отметить, что совместное носительство гомозиготных вариантов «2/2» генов IL-1b и IL-1Ra у больных и доноров в наших исследованиях не встречалось.
Известно, что IL-1 является основным медиатором в механизме развития лихорадки, благодаря чему в литературных источниках часто обозначается как эндогенный или лейкоцитарный пироген. В нормальных условиях он не проникает через гематоэнцефалический барьер.
Однако при нарушении иммунного гомеостаза IL-1 достигает преоптической области передней части гипоталамуса и взаимодействует с рецепторами нейронов центра терморегуляции.
Посредством активации циклооксигеназы, синтеза простагландинов, повышения внутриклеточного уровня циклического аденозинмонофосфата происходит перестройка активности центров теплопродукции и теплоотдачи с повышением образования тепловой энергии и снижением тепловыделения, что и обусловливает повышение температуры тела [14].
Фебрильные температурные значения наблюдались более чем у 70% носителей гомозиготного по высокопродуцирующему варианту гена IL-1b(+3953) (фиг.2).
Среди лиц с таким аллельным типом не встречались пациенты с отсутствием лихорадки после введения БЛ. С другой стороны, у носителей гомозиготного по высокопродуцирующему варианту гена IL-1Ra*2 температурный скачок после инъекции БЛ в 100% случаев отсутствовал.
При рассмотрении полученных данных с точки зрения носительства сочетаний этих генов, наблюдалась та же тенденция: лица, имеющие генотип IL-1b(+3953)+/IL-1Ra*2-, в 85,7% случаев имели высокие температурные значения после введения экзогенного IL-lb, у носителей генотипа IL-1b(+3953)-/IL-1Ra*2+RA+ фебрильная температура в 100% случаев отсутствовала.
При анализе связи носительства полиморфных вариантов генов семейства IL-1 с показателями эффективности терапии БЛ при ХГС (уровень аланиновой трансаминазы (АЛТ), репликативная активность вируса гепатита С в сыворотке крови) выявлено, что у носителей высокопродуцирующего варианта «2/2» гена IL-1b(+3953) до терапии БЛ уровень АЛТ был в 1,7-2 раза ниже, чем у лиц, имеющих нормальный вариант этого гена (фиг.3). Носительство гомозиготного высокопродуцирующего варианта гена IL-1b(+3953) ассоциировалось с более низкими значениями АЛТ при ХГС.
Согласно представленным результатам, носительство варианта IL-1Ra*2 и сочетаний генов IL-1b и IL-1Ra, определяющих перевес в сторону выработки IL-1Ra, ассоциируется с более высоким уровнем АЛТ и, таким образом, является одним из прогностически неблагоприятных условий для течения ХГС.
У пациентов с генотипом IL-1b(+3953)-/IL-1Ra*2+ наблюдался более высокий уровень АЛТ до лечения, чем у больных с генотипом IL-1b(+3953)+/IL-1Ra*2. Значительное (в 2,5 раза) снижение уровня АЛТ через 1-3 месяца после терапии БЛ отмечалось у носителей генотипов IL-1b(+3953)-/IL-1Ra*2- и IL-1b(+3953)-/IL-1Ra*2+.
При сравнении значений лихорадки на введение БЛ и уровня АЛТ через месяц после начала терапии отмечалась обратная корреляция этих показателей (r=-0,32, р<0,05). Наиболее значимо эта разница проявлялась у носителей полярных генотипов IL-1b(+3953)-/IL-1Ra*2+ и IL-1b(+3953)+/IL-1Ra*2-.
При носительстве гомозиготного по высокопродуцирующему варианту гена IL-1Ra*2 введение БЛ приводило к наибольшему уменьшению уровня АЛТ. У носителей гомозиготного по высокопродуцирующему варианту гена IL-1b(+3953) уровень АЛТ до терапии БЛ был в 2,5 раза ниже, чем у лиц, имеющих гомозиготный высокопродуцирующий вариант «2/2» IL-1Ra*2 (фиг.4).
При ретроспективном наблюдении в течение 1,5 лет после курса инъекций БЛ у носителей варианта «2/2» IL-1Rа*2, ассоциированного с более высоким уровнем цитолитического синдрома, введение рекомбинантного IL-1b приводило к значительному уменьшению уровня АЛТ после терапии.
Кроме того, этот показатель не увеличивался в течение всего срока наблюдения. У носителей гомозиготного варианта гена IL-1b(+3953) терапия БЛ не оказывала достоверное влияние на уровень АЛТ в течение всего срока наблюдения.
С другой стороны, несмотря на более низкие значения АЛТ, носители гомозиготного высокопродуцирующего варианта гена IL-1b(+3953) имели достоверно (р<0,05) в 5 раз более высокий уровень репликации вируса гепатита С в сыворотке крови, чем носители высокопродуцирующего гомозиготного гена IL-1Ra*2.
Известно, что поражение печени при ХГС может являться результатом не только прямого цитопатического действия вируса гепатита С, но и иммуноопосредованно [15].
Дисрегуляция воспаления, ассоциированная с генотипом IL-1Ra*2, может являться одним из ключевых факторов иммунологически опосредованного поражения печени при ХГС, тогда как генотип IL-1b(+3953), связанный с высокой продукцией этого белка, способствует большей защите печени при этом заболевании, но ассоциируется с большей репликативной активностью вируса в крови.
Однако, терапия БЛ у носителей гомозиготного гена IL-1b(+3953) не приводила к достоверному снижению репликативной активности вируса гепатита С в сыворотке крови после курса БЛ.
Через 1 месяц и через 12 месяцев после введения БЛ вирусологический ответ на терапию (снижение количества копий вируса гепатита С до неопределяемого (нулевого) уровня) у носителей нормального гена IL-1b составлял, соответственно, 6 и 46,7%, у носителей «2/2» IL-1b(+3953) - 0% и 10%.
Как показал анализ данных количественного ПЦР-обнаружения вирусных частиц гепатита С в сыворотке крови, при ретроспективном 1,5-годовом наблюдении после курса инъекций БЛ наиболее значимо и достоверно (р<0,05) этот показатель снижался у носителей гомозиготного по низкопродуцирующему варианту «1/1» гена IL-1b. У пациентов с генетически обусловленным перевесом в сторону выработки IL-1Ra отмечалась та же тенденция.
Тогда как у носителей варианта «2/2» гена IL-1b(+3953) терапия БЛ не вызывала достоверного снижения репликативной активности вируса гепатита С в сыворотке крови в течение всего срока наблюдения.
Частота встречаемости генотипов вируса гепатита С у пациентов была (%): 1b - 25,8; 1b2 - 1,6; 1a - 4,8; 1b3a - 11,3; 2а - 1,6; 3а - 54,8. Не наблюдалось достоверной зависимости показателей эффективности БЛ от варианта генотипа вируса гепатита С.
В целом, носители гомозиготного по высокопродуцирующему варианту гена IL-1b(+3953) наряду с относительно низкими показателями АЛТ и более высоким уровнем репликации вируса гепатита С в сыворотке крови отвечали высокой и обязательной температурной реакцией на первое введение рекомбинантного IL-1, сопровождающееся индукцией в лимфоцитах крови экспрессии эндогенного IL-1b. Однако терапия БЛ в указанных дозах у таких лиц была неэффективна.
У больных, имеющих гомозиготный нормальный вариант этого гена, а также у пациентов с генотипом, определяющим перевес в сторону выработки IL-1Ra, выявлена обратная ситуация. А именно, более высокие показатели АЛТ и более низкие - репликативной активности вируса в сыворотке крови до лечения ассоциировались с низкими значениями лихорадки вплоть до ее отсутствия при введении пациентам БЛ.
Первое введение препарата вызывало у этих лиц снижение интенсивности экспрессии гена IL-1b и повышение экспрессии IL-1Ra. И терапия БЛ для носителей этих вариантов генов была высокоэффективна, так как позволяла значительно снизить уровни АЛТ и репликации вируса гепатита С в сыворотке крови. Кроме того, эффект терапии сохранялся в течение всего срока наблюдения.
Таким образом, выявление аллелей IL-1b(+3953)+, IL-1Ra*2 и функционально полярных генотипов в отношении выработки соответствующих белков позволяет со значительной долей вероятности предсказать наличие лихорадки при введении препарата БЛ и предсказать степень эффективности этого препарата.
Анализ представленных данных показывает, что введение экзогенного IL-1b регулирует описанный дисбаланс воспалительного ответа у носителей сочетаний генов IL-1b и IL-1Ra, определяющих перевес в сторону выработки IL-1Ra, и несмотря на характер генотипа вируса гепатита С, высокоэффективно при ХГС, так как способствует адекватной реализации и завершению воспаления печени и мобилизации противовирусной защиты при ХГС-инфекции.
Таким образом, носительство высокопродуцирующих вариантов генов IL-1b(+3953) и IL-1Ra*2 достоверно влияет на эффективность иммунотерапии терапии рекомбинантным IL-1b больных с ХГС и может быть применено для прогнозирования степени эффективности и побочного эффекта (лихорадки) при терапии препаратом БЛ хронической вирусной инфекции.
Результаты, полученные при анализе эффективности терапии пациентов с бактериальной инфекцией (туберкулез легких) препаратом БЛ, совпадают с результатами, полученными при терапии больных с ХГС. Носительство вариантов генов IL-1b и IL-1Ra определялось у 56 пациентов с туберкулезом легких.
Терапия БЛ осуществлялась путем подкожной инъекции в физиологическом растворе в дозе 6 нг/кг 5-кратно с интервалом через день. По данным рентгенологического обследования легких у носителей гомозиготного гена IL-1b(+3953) не отмечалось достоверных изменений размеров полостей инфильтрата.
Тогда как у больных с нормальным вариантом этого гена, а также у носителей варианта IL-1Ra*2 в 64% случаев регистрировалось исчезновение полостей инфильтрата в легких уже через 1 месяц после проведения терапии БЛ.
Носители гомозиготного гена IL-1b(+3953) в 87% случаев отвечали фебрильной температурой тела на первое введение БЛ, тогда как у пациентов с гомозиготным геном IL-1Ra*2 лихорадка на введение в 100% случаев отсутствовала.
Технический результат, достигаемый заявляемым способом, подтверждают и результаты, полученные при терапии рекомбинантным IL-1 пациентов с воспалительным заболеванием.
53 больным (в возрасте от 22 до 60 лет) с хроническим гнойным риносинуситом (гаймороэтмоидитом), лечение которых не поддавалось традиционной терапии антибиотиками, определялась частота носительства вариантов IL-1b(+3953) и IL-1Ra (IL-1R*2).
Длительность заболевания у всех пациентов составляла более 10 лет, с возникновением рецидивов 5-6 раз в год. В исследуемую группу входили только пациенты с вовлечением в патологический процесс гайморовых и этмоидальных пазух с двух сторон. Больным с диагностической и лечебной целью производили пункцию верхнечелюстных пазух. Продукция цитокинов в сыворотке крови определялась методом ИФА с помощью тест-систем ООО «Цитокин» (Санкт-Петербург). Генотипирование IL-1b и IL-1Ra осуществляли по описанной выше схеме.
Терапия рекомбинантным IL-1b (БЛ) проводилась пациентам с ХГР местно (10-15 нг в 1-1,5 мл физиологического раствора). Лечение осуществлялось путем промывания раз в день раствором БЛ пунктированных верхнечелюстных пазух до исчезновения гнойного отделяемого.
Анализ экспрессии и продукции белков IL-1b и IL-1Ra у носителей разных сочетаний этих генов при ХГР показал, что указанный полиморфизм является одной из главных причин дисрегуляции и хронизации воспалительного ответа на системном уровне и в очаге воспаления у больных ХГР.
Применение БЛ в лечении больных ХГР показало, что этот препарат высокоэффективен для носителей нормального и гетерозиготного варианта гена IL-1b и варианта IL-1Ra*2. В течение 2-5 дней терапия больных, являющихся носителями таких генотипов, приводила к полному исчезновению гнойного отделяемого и прекращению воспалительного процесса в верхнечелюстных пазухах.
Введение экзогенного IL-1b оказывало стимулирующее воздействие на функции иммунной системы таких пациентов, регулировало соотношение IL-1Ra и IL-1b в сыворотке крови и очаге воспаления, активировало функциональное состояние иммунного ответа непосредственно в очаге воспаления и способствовало ускоренному завершению воспалительного процесса.
После терапии БЛ у большинства больных возврата заболевания в течение 1,5 лет не наблюдалось. С рецидивом через год обратились только два пациента с вариантом («1/2» IL-1b и «2/2» IL-1Ra). Однако повторное одно-двукратное местное применение БЛ привело к их излечению.
Таким образом, при рецидивировании заболевания у лиц, чувствительных к терапии рекомбинантным IL-b после первого применения, повторное купирование воспалительного процесса было также успешным и потребовало однократного введения препарата.
Отрицательный результат терапии наблюдался у больных с гомозиготным полиморфным геном IL-1b(+3953): после 5-6 промывок с БЛ усиливался отек слизистой, увеличивалось слизисто-гнойное отделяемое. Практически у всех пациентов ХГР протекал без повышения температуры тела, однако у таких пациентов наблюдалась повышенная температура (37-37,5°С) на фоне заболевания, в ряде случаев повышающаяся до фебрильных значений на фоне введения БЛ.
Таким образом, для пациентов с ХГР, являющихся, согласно проведенному генотипированию, носителями полиморфного варианта гена IL-1Ra*2, терапия БЛ являлась высокоэффективным способом иммунокоррекции.
Кроме того, для лиц, чувствительных к терапии БЛ после первого применения, этот препарат является одним из эффективных средств при рецидивировании заболевания.
Пациентам с гомозиготным высокопродуцирующим вариантом гена IL-1b(+3953) местная терапия рекомбинантным аналогом IL-1b не помогает.
В настоящее время выявлены высокопродуцирующие варианты, как генов семейства IL-1, так и многих других про-и противовоспалительных цитокинов, например TNFa (-308), IL-6 (-174), IL-4 (-590), IL-10 (-1082), IFNgamma (+874), IL-2 (-330).
Также получены рекомбинантыные аналоги этих цитокинов, часть из которых уже разрешена к клиническому применению. Осуществляются попытки иммунокоррекции воспалительного и противоинфекционного ответа с помощью этих препаратов.
Так как активность всех цитокинов, участвующих в реализации воспаления, регулируется по сходному механизму, то результаты, полученные нами на примере генов семейства IL-1, позволяют утверждать: присутствие в генотипе высокопродуцирующего варианта гена про- или противовоспалительного цитокина является фактором, определяющим неэффективность дополнительного введения в организм с целью иммунотерапии, иммунокоррекциии и иммунопрофилактики рекомбинантного аналога этого цитокина, и может вызывать выраженный побочный эффект.
Способ поясняется следующими конкретными примерами.
Пример 1.
Больной Москалев Н.Г. обратился в НИИ ЛОР с жалобами на гнойное отделяемое из носа, слабость. Больным себя считает с детства. Число рецидивов заболевания - 5-6 раз в год. До обращения период обострения в течение 2-х недель. Лечился в поликлинике по месту жительства, где проводилось лечение антибиотиками широкого спектра действия путем внутримышечных инъекций и промывание верхнечелюстных пазух раствором диоксидина. Однако улучшения состояния не наблюдалось.
По данным генотипирования является носителем гомозиготного по нормальному варианту гена IL-1b и гомозиготного по высокопродуцирующему варианту гена IL-1Ra*2 («1/1»IL-1b+«2/2»IL-1Ra). При обследовании компьютерная томография выявила картину двухстороннего гаймороэтмоидита с наличием жидкостного содержимого в верхнечелюстных пазухах.
Объективно: слизистая застойная с синюшным оттенком. В общих носовых ходах гнойное отделяемое. Под средненосовой раковиной гнойные полоски. Произведена пункция, получен вязкий гной в количестве 3 мл. Поставлен диагноз двусторонний гнойный гаймороэтмоидит.
Назначено лечение: БЛ в дозе 10 нг в 1 мл физиологического раствора однократно ежедневно после промывания пазух физиологическим раствором. После первого введения препарата больной отметил улучшение состояния, уменьшилось гнойное отделяемое. После второго (и последнего) применения БЛ промывная жидкость не содержит патологических примесей. Самочувствие хорошее. Через пять дней после двукратного применения БЛ произведена контрольная пункция - промывная жидкость чистая, соустья функционируют.
Таким образом, наблюдалась положительная динамика за короткий срок. С рецидивом в течение 1,5 лет не обращался.
Пример 2.
Больной Воробьев Д.К. обратился в НИИ ЛОР после обострения в течение 2,5 недель с жалобами на гнойное отделяемое из носа, слабость. Больным себя считает с детства. Число рецидивов заболевания - 5-6 раз в год. При обследовании компьютерная томография выявила картину двустороннего гаймороэтмоидита с наличием жидкостного содержимого в верхнечелюстных пазухах.
Объективно: слизистая застойная с синюшным оттенком. В общих носовых ходах гнойное отделяемое. Под средненосовой раковиной гнойные полоски. Произведена пункция, получен вязкий гной в количестве 4 мл. Поставлен диагноз двусторонний гнойный гаймороэтмоидит.
Назначено лечение: БЛ в дозе 10 нг в 1 мл физиологического раствора однократно ежедневно после промывания пазух физиологическим раствором.
По данным генотипирования является носителем гетерозиготного гена IL-1b и гомозиготного по высокопродуцирующему варианту гена IL-1Ra*2 («1/2»IL-1b+«2/2»IL-1Ra). Только после третьего введения препарата больной отметил улучшение состояния, уменьшилось гнойное отделяемое. После четвертого (и последнего) применения БЛ промывная жидкость не содержит патологических примесей. Самочувствие хорошее. Через пять дней после окончания терапии БЛ произведена контрольная пункция - промывная жидкость чистая, соустья функционируют.
С рецидивом обратился через 1 год после проведения терапии рекомбинантным IL-1b. Объективно: слизистые розовые, влажные. В носовых ходах обилие слизи без примеси гноя. Произведена пункция. В верхнечелюстных пазухах - слизь с прожилками гноя. После промывания пазух физиологическим раствором дважды с интервалом в сутки введен БЛ. После второго введения промывная жидкость не содержит слизи, соустья функционируют, слизистая носа розовая, влажная. Носовые ходы широкие, свободные.
Таким образом, купирование рецидива наступило быстрее, чем при первичном применении БЛ.
Пример 3.
Больная Падога К.В. обратилась в ЛОР НИИ с жалобами на умеренную болезненность в области переносицы и в проекции верхнечелюстных пазух, увеличивающуюся при наклоне головы вниз. Постоянное гнойное отделяемое из носа зеленого цвета сливкообразной консистенции, слабость, утомляемость, ломота во всем теле, повышенная температура 37,5°С на фоне заболевания. Больной себя считает с детства. Периоды обострения каждые 3 месяца. В короткие периоды ремиссии слизисто-гнойное отделяемое легко эвакуируется из носа, но всегда присутствует в небольшом количестве. Период обострения начался (со слов пациентки) с переохлаждения. При обследовании компьютерная томография выявила картину двустороннего гаймороэтмоидита с наличием жидкостного содержимого в верхнечелюстных пазухах.
Объективно: слизистая носа застойная с синюшным оттенком. В общих носовых ходах обильное гнойное отделяемое. Дыхание носом умеренно затруднено. Произведена пункция, получен вязкий гной в количестве 4 мл. Поставлен диагноз двусторонний гнойный гаймороэтмоидит.
Назначено лечение: БЛ в дозе 10 нг в 1 мл физиологического раствора однократно ежедневно после промывания пазух физиологическим раствором.
По данным генотипирования является носителем гомозиготного высокопродуцирующего гена IL-1b и гомозиготного по нормальному варианту гена IL-1Ra («2/2»IL-1b+«1/1»IL-1Ra). После 6 промывок с БЛ усиливался отек слизистой, увеличивалось слизисто-гнойное отделяемое.
Отмечались фебрильные значения лихорадки. Наблюдался отрицательный результат терапии.
Данные исследования проведены и прошли апробацию на базе:
- ГНЦ НИИ особо чистых биопрепаратов, Санкт-Петербург;
- Городская инфекционная больница №30 им. С.П.Боткина, Санкт-Петербург;
- Медицинская академия последипломного образования, Санкт-Петербург;
- НИИ ЛОР, Санкт-Петербург;
- Военно-медицинская академия, Санкт-Петербург.
Из вышесказанного следует, что предлагаемый способ обеспечивает технический результат, не вызывает затруднений, предполагает использование освоенных материалов и стандартного оборудования, что свидетельствует о соответствии заявляемого технического решения критерию патентоспособности «промышленная применимость».
Источники информации:
1. Новиков Д.К., Новикова В.И. «Оценка иммунного статуса», М.: 1996.
2. Володин Н.Н., Дегтярева М.В., Димитрюк С.В. и др. «Справочник по иммунотерапии для практического врача», С.-Петербург: Диалог, 2002.
3. Симбирцев А.С. «Цитокины - новая система регуляции защитных реакций организма. Цитокины и воспаление» T.1, №1, 2002, стр.9-16.
4. Симбирцев А.С. «Биология семейства интерлейкина-1 человека», Иммунология, 1998, №2, стр.9-17.
5. Arend W.P. The balance between IL-1 and IL-1Ra in disease // Cytokine Growth Factor Rev. - 2002. - Vol.13. - P.323-340.
6. Witkin S.S., Gerber S., Ledger W.J. Influence of interleukin-1 receptor antagonist gene polymorphism on disease // Clin. Infect. Dis. - 2002. - Vol.15. - P.204-209.
7. Pociot F., Molvig J., Wogensen L., Worsaae H., Nerup J. A TaqI polymorphism in the human interleukin-1 beta (IL-1 beta) gene correlates with IL-1 beta secretion in vitro // Eur. J. Clin. Invest. - 1992. - Vol.22. - P.396-402.
8. Hurme M., Santtila S. IL-1 receptor antagonist (IL-1Ra) plasma levels are coordinately regulated by both IL-1Ra and IL-1beta genes// Eur. J. Immunol. - 1998. - Vol.28. - P.2598-2602.
9. Патент US №5723117, A 61 K 38/20, 1998.
10. Патент RU №2204409, A 61 K 38/20, А 61 Р 11/00, 2003.
11. Патент US 6 706 478, A 61 K 38/20, 2004.
12. Патент ЕР №1172444, C 12 Q 1/68, 2002.
13. 3аявка US №2003235890, C 12 Q 1/68, 2003-12-25.
14. Saper C.B., Breder C.D. Endogenous pyrogens in the CNS: role in the febrile response // Prog. Brain Res. - 1992. - Vol.93. - P.419-428.
15. Tassopoulos N.C., Papatheodoridis G.V., Katsoulidou A. at al. Factors associated with severity and disease progression in chronic hepatitis C // Hepatogastroenterology. - 1998. - Vol.45. - P.1678-83.
16. Witkin S.S., Gerber S., Ledger W.J. Influence of interleukin-1 receptor antagonist gene polymorphism on disease // Clin. Infect. Dis. - 2002. - Vol.15. - P.204-209.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗИРОВАНИЯ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ ИНТЕРЛЕЙКИНОМ-1 | 2005 |
|
RU2301012C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ ХРОНИЧЕСКОГО ГНОЙНОГО РИНОСИНУСИТА | 2008 |
|
RU2379050C2 |
| СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКОГО РИНОСИНУСИТА | 2011 |
|
RU2469737C1 |
| СПОСОБ ИММУНОТЕРАПИИ ГНОЙНОГО РИНОСИНУСИТА | 2010 |
|
RU2457789C2 |
| СПОСОБ ИММУНОТЕРАПИИ ГНОЙНОГО РИНОСИНУСИТА | 2009 |
|
RU2408385C1 |
| СПОСОБ ДИАГНОСТИКИ ЗАБОЛЕВАНИЯ ПАРКИНСОНА У БОЛЬНЫХ С НАРУШЕНИЕМ ФУНКЦИИ ОБОНЯНИЯ | 2011 |
|
RU2478209C1 |
| СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКОГО АДЕНОИДИТА У ДЕТЕЙ | 2011 |
|
RU2488399C1 |
| ЦИТОКИНСОДЕРЖАЩАЯ КОМПОЗИЦИЯ ДЛЯ ЛЕЧЕНИЯ ВИРУСНЫХ ЗАБОЛЕВАНИЙ | 2009 |
|
RU2447897C2 |
| СПОСОБ РЕАБИЛИТАЦИИ БОЛЬНЫХ ПОСЛЕ ТИМПАНОПЛАСТИКИ | 2007 |
|
RU2355416C2 |
| СПОСОБ РАННЕЙ ДИАГНОСТИКИ ЯЗВЕННОЙ БОЛЕЗНИ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ У ЕВРОПЕОИДОВ ХАКАСИИ НА ОСНОВЕ МОЛЕКУЛЯРНО-ГЕНЕТИЧЕСКОГО ТЕСТИРОВАНИЯ | 2013 |
|
RU2542459C1 |
Изобретение относится к области медицины, а именно к способу прогнозирования эффективности лечения инфекционных и воспалительных заболеваний рекомбинантными цитокинами, и может быть использовано при иммунотерапии, иммунокоррекции, иммунореабилитации или иммунопрофилактики различных заболеваний, в частности, заболеваний ЛОР-органов, хронического гепатита С и туберкулеза легких. Сущность способа заключается в том, что используют определение функционального полиморфизма гена цитокина в качестве прогностического критерия степени эффективности и побочного эффекта терапии рекомбинантным аналогом цитокина. Преимущество изобретения заключается в возможности прогнозирования эффективности лечения рекомбинантным цитокином, регулирующим воспаление, в зависимости от генетических особенностей. 2 з.п.ф-лы, 4 ил.
| US 6706478 В2, 16.03.2004 | |||
| US 6268142 B1, 31.08.2001 | |||
| US 6558905 А, 06.05.2003. |
Авторы
Даты
2006-03-20—Публикация
2004-09-28—Подача