Предлагаемое изобретение относится к медицине, а именно к офтальмологии, и предназначено для прогноза возникновения и прогрессирования диабетической ретинопатии у больных инсулинзависимым сахарным диабетом.
Инсулинзависимый сахарный диабет (ИЗСД) рассматривается в настоящее время как генетически обусловленное аутоиммунное заболевание с дисбалансом системных иммунорегуляторных механизмов, тесно связанных с изменениями гомеостаза.
Одним из самых тяжелых и распространенных осложнений сахарного диабета (СД) является диабетическая ретинопатия (ДР).
Известно, что ИЗСД в 30-40% случае сопровождается развитием диабетической ретинопатии, в 10-15% приводящей к тяжелым нарушениям зрительных функций, а в дальнейшем к слепоте. С помощью электрофизиологических исследований и флуоресцентной ангиографии показано, что у 70-90% больных ИЗСД отмечаются начальные признаки поражения сетчатки, выявить которые при офтальмоскопическом обследовании практически невозможно. Эта "доклиническая" фаза может сохраняться несколько лет. Факторы, способствующие переходу ее в клинически явную и затем пролиферативную стадию ДР, остаются недостаточно ясными.
Прогноз развития этого заболевания еще до появления явных клинических признаков, а также прогноз прогрессирования патологического процесса в сетчатке является весьма важной задачей.
Известен способ прогнозирования ретинопатии путем исследования в слезной жидкости больного сахарным диабетом уровня антител к S-антигену сетчатки в реакции пассивной гемагглютинации (SU 1573420, 23.09.1991) (ближайший аналог). Данный способ позволяет осуществлять иммунологическое прогнозирование развития и прогрессирования диабетической ретинопатии до появления клинических проявлений соответствующей стадии заболевания. Однако этот способ имеет ряд недостатков. Необходим стойкий эритроцитарный диагностикум (стабилизированные эритроциты, нагруженные высокоочищенным препаратом S-антигена, полученного из сетчатки крупного рогатого скота), который необходимо готовить в лабораторных условиях, так как в коммерческой форме он отсутствует. Кроме того, осуществление способа предполагает дополнительное электрофизиологическое исследование (ЭФИ) состояния сетчатки, что в связи с необходимостью дорогостоящего оборудования еще более затруднит проведение скрининговых обследований, особенно у больных ИЗСД без клинически явных признаков глазных заболеваний. Все это существенно снижает информативность и прогностическую значимость способа.
Предлагаемый нами способ, в отличие от описанного выше, не требует трудоемкого лабораторного исследования (приготовления стойкого эритроцитарного диагностикума, проведения РПГА и ЭФИ), а ограничивается лишь измерением суммарной слезопродукции при помощи теста Ширмера. Основанием для разработки этого способа явилось наблюдение о значительных изменениях суммарной слезопродукции у больных ИЗСД, полученных в ходе проведения иммунологических исследований. Тест Ширмера является неинвазивным, простым и широкодоступным тестом, пригодным для массовых обследований. Постановка ТШ не представляет особых организационно-методических трудностей, не требует больших дополнительных затрат, таким образом он может быть применен как при массовых скрининговых исследованиях, так и для мониторинговых наблюдений.
Патогенетическим обоснованием предлагаемого способа послужили данные, полученные при обследовании 99 больных ИЗСД без диабетической ретинопатии и с разными стадиями ДР (всего 198 глаз). Возраст пациентов от 13 до 56 лет; возраст начала заболевания от 2 до 39 лет, длительность ИЗСД - от впервые выявленного до 35 лет. Диагноз диабетической ритинопатии устанавливался после проведения прямой офтальмоскопии и верифицировался на ранних стадиях ДР (и по показаниям - на поздних) ангиографическими методами исследования.
Состояние глазного дна оценивалось по Международной классификации (Е.Coner, Porta., 1989).
В группу больных без клинически явной ДР вошли пациенты с отсутствием видимых изменений на глазном дне.
Наличие микроаневризм, единичных точечных кровоизлияний, ограниченных отложений твердого экссудата, видимых офтальмоскопически, являлось признаками манифестной ДР (ДР1).
При препролиферативной ДР (ДР2) на глазном дне выявлялись различной степени выраженности экссудативные и геморрагические компоненты ретинопатии, более выраженные, чем на предыдущей стадии.
Пролиферативная стадия (ДР3) характеризовалась неоваскуляризацией сетчатки и диска зрительного нерва, развитием пролиферации и грубого глиоза, а также выявлением ишемических зон на флуоресцентной ангиограмме.
Всем больным проводилось определение ССП с помощью ТШ. Учитывая выраженное повышение ССП у части больных ИЗСД (стандартные тест-полоски фирмы «Alcon» длиной 35 мм, шириной 5 мм смачивались за 2,5 мин при норме 23,3±3,1 мм за 5 мин), использовались изготовленные из одной и той же лабораторной обеззоленной фильтровальной бумаге полоски длиной 50 мм, шириной 5 мм (предварительно подвергнутые сухожаровой обработке).
Предварительно проведенные исследования позволили установить, что у здоровых людей соответствующего пола и возраста (56 чел., 112 глаз) смачиваемость изготовленных полосок составила 20,5 мм ± 5,5 мм за 5 мин (разница со смачиваемостью стандартных полосок фирмы «Alcon» незначительна (р>0,05).
Методика постановки теста Ширмера состоит в следующем: концы (5 мм) используемых тест-полосок (шириной 5 мм, длиной 50 мм) сгибаются под углом 40-45°. Больному предлагают посмотреть вверх и одновременно пальцем одной руки оттягивают нижнее веко немного вниз, а второй рукой аккуратно вставляют короткий загнутый конец фильтровальной бумаги за нижнее веко в латеральной трети глазной щели. При этом загнутая часть полоски своим концом должна достигать дна нижнюю свода конъюнктивы (не касаясь роговицы), а перегиб - края века. Проба на обоих глазах проводится одновременно. Тотчас после введения тестовых полосок включают секундомер. Пациента просят закрыть глаза и через 5 минут полоски извлекают, причем сразу же (пока жидкость не продвинулась по ним дальше) точно измеряют (от места перегиба) длину увлажненной их части.
Результаты проведенных исследований показали, что у подавляющего большинства больных ИЗСД наблюдались нарушения нормальной слезопродукции (у 77 из 99 человек; 77,7%). Характер их был различным и имел свои особенности при разных стадиях ДР.
На основании статистического анализа было выделено 5 типов ССП у больных ИЗСД.
1. Нормальная величина ССП - от 15 мм до 26 мм 48 глаз (24,2%).
2. Резкое повышение ССП - 38 и более мм - 43 глаза (21,7%).
3. Умеренное повышение ССП - 27 мм - 37 мм - 37 глаз (18,7%).
4. Умеренное снижение ССП - от 4 мм до 14 мм - 52 глаза (26,3%).
5. Резкое снижение ССП - менее 4 мм - 18 глаз (9,1%).
Оценка ССП проводилась в зависимости от степени различия по сравнению со средними показателями ССП в контрольной группе, где М - средняя арифметическая контрольной группы, m - среднее линейное отклонение.
ССП считалась нормальной, когда значения ТШ находились в пределах значений от М-m до М+m; резко повышенной, когда значение ТШ превышали значение М-3m; умеренно повышенной - при значениях ТШ в пределах М+m до М-3m; умеренно пониженной - при значениях ТШ от М-3m до М-m; резко пониженной - при значениях ТШ ниже М-3m.
Нарушения ССП у больных ИЗСД, не имевших клинических признаков ДР, наблюдались в 80% случаев. С максимальной частотой они обнаруживались в период манифестации ДР (95,3%), тогда как нормальные значения ТШ, встречавшиеся на всех стадиях ДР, превалировали у пациентов с ДР3. Выраженное повышение или выраженное снижение ССП было характерно для начальных стадий ДР и не встречалось у больных с ДР2 и ДР3. Умеренное снижение ССП у больных без клинически явной ДР не выявлялось и чаще всего встречалось у больных с ДР3 (см. чертеж).
Всего выраженное повышение ССП было выявлено у 15 чел., умеренное повышение ССП - у 12 чел., нормальная ССП - у 22 чел., умеренное снижение ССП - у 24 чел., выраженное снижение ССП - у 9 чел.
У 82 из 99 больных (82,8%) разница в значении ССП на правом и левом глазах не превышала 2 мм, что находится в пределах погрешности метода.
У 17 из 99 человек (17,17%) была выявлена выраженная асимметрия слезопродукции - разница в цифровом значении ССП на правом и левом глазах была 7 и более мм, что превышало величину среднего квадратичного отклонения показателей ССП в контрольной группе, которая составила 7 мм. Практически у всех больных с асимметричной слезопродукцией основная тенденция ее изменения на обоих глазах совпадала. Не было выявлено полярно противоположных изменений ССП на глазах у одного и того же больного. Существенных различий в картине глазного дна у пациентов с асимметричной ССП не наблюдалась.
Подтверждением эффективности предлагаемого способа прогнозирования ДР явились результаты мониторинга 22 больных ИЗСД (44 глаза) при сроках наблюдения от 3 мес до 2 лет (см. табл.).
Ретроспективный анализ показал, что при резком снижении ССП (ниже 4 мм) у больных без клинически явных признаков ДР или с начальными проявлениями ДР (ДР1) в 100% случаев наблюдались соответственно манифестация или прогрессирование ДР. Асимметрия ССП (даже при сохранении нормальных или высоких значений ТШ на одном или обоих глазах) также во всех случаях ассоциировалась с прогрессированием ДР. При сохранении стабильно высокой ССП (в течение 1,5 лет ТШ более 50 мм) случаев манифестации ДР не наблюдалась. Это позволяет предложить, что выраженная гиперпродукция слезной жидкости у пациентов без ДР, вероятно, является компенсаторной реакцией глаза на системный патологический процесс. Во всех случаях, когда в динамике наблюдения исходно повышенные показатели ТШ значительно снижались, отмечалось появление изменений на глазном дне, свидетельствующих о прогрессировании процесса. В целом это подтверждает необходимость мониторинга.
Таким образом, исследование суммарной слезопродукции у больных ИЗСД является простым и доступным тестом, облегчающим прогнозирование развития и течения ДР. Минимальный срок, при котором после изменения ССП отмечалось появление или прогрессирование ДР, составил 3 месяца. Исходя из этого можно заключить, что исследование суммарной слезопродукции у больных ИЗСД следует проводить один раз в 3 месяца.
Приведем ряд клинических примеров, иллюстрирующих возможность прогнозирования ДР по ССП.
Пример 1. Больной М., 17 лет. Диагноз: Инсулинзависимый сахарный диабет, тяжелая форма, лабильное течение. Длительность заболевания 4 года.
При первичном обследовании - ДР1. На глазном дне обоих глаз: инъекция вен. единичные микроаневризмы и мелкие геморрагии.
ССП на обоих глазах резко снижена - ТШ OD - 2 мм, OS - 2 мм.
При повторном обследовании через 8 мес. - ДР3. На глазном дне обоих глаз появилась неоваскуляризация возле диска зрительного нерва.
ССП по сравнению с первичным исследованием незначительно увеличилась, но осталась ниже нормы - ТШ OD - 8 мм, OS - 8 мм.
Данный пример показывает, что прогрессированию ДР предшествовало резкое снижение ССП, а появление пролиферативных изменений ассоциировалось с некоторым повышением ССП, но показатели ТШ на обоих глазах оставались значительно ниже нормы.
Пример 2. Больная Д., 49 лет. Диагноз: Инсулинзависимый сахарный диабет средней тяжести в стадии декомпенсации, лабильное течение. Длительность заболевания 29 лет. Болеет ИЗСД с 20 лет.
При первичном обследовании - ДР1. На глазном дне обоих глаз: инъекция вен. единичные микроаневризмы и/или мелкие геморрагии.
ССП умеренно снижена - ТШ OD - 5 мм, OS - 5 мм.
При повторном осмотре через 11 мес. - ДРЗ. На глазном дне обоих глаз инъекция вен. единичные мелкие геморрагии; появились очаги «твердого эксудата» и участки начальной неоваскуляризации на диске зрительного нерва.
ССП повысилась, но осталась ниже нормы - ТШ OD - 12 мм, OS - 9 мм.
Данный пример показывает, что возникновение ДР ассоциировалось с выраженным снижением ССП, а появление пролиферативных изменений - с тенденцией к его повышению, но без достижения нормальных показателей ТШ.
Пример 3. Больная Ц., 20 лет. Длительность заболевания 7 лет. Болеет ИЗСД с 13 лет. Диагноз: Инсулинзависимый сахарный диабет средней тяжести в стадии декомпенсации, лабильное течение.
При первичном обследовании - ДР1. На глазном дне обоих глаз инъекция вен. единичные микроаневризмы и или мелкие геморрагии.
ССП на обоих глазах резко повышена - ТШ OD - 50 мм, OS - 50 мм.
При повторном обследовании через 12 мес - ДР1. OD сост. гл. дна status iden); на глазном дне OS выявлены признаки прогрессирования ретинопатии - появились очаги твердого экссудата, увеличилось количество мелких геморрагии в обоих глазах.
Показатели ТШ OD - 50 мм, OS - 35 мм, т.е. выявлена асимметрия (15 мм).
При третьем обследовании - еще через год - ДР2. На глазном дне обоих глаз увеличилось количество геморрагии, микроаневризм, очагов «твердого экссудата», появились единичные плазморрагии.
Значения ССП на обоих глазах снизились - ТШ OD - 29 мм, OS - 25 мм, при этом сохранилась асимметрия ССП, хотя показатель ее по сравнению с предыдущим обследованием уменьшился и составил 4 мм.
Данный пример показывает прогрессирование ДР на обоих глазах, которому предшествовало появление асимметрии ССП со снижением исходно высокого показателя ТШ сначала на одном - худшем глазу - OS. По мере прогрессирования ДР наблюдалось дальнейшее снижение ССП, при этом произошло «выравнивание» значений ТШ на обоих глазах. Таким образом, опережающее снижение ССП на одном из глаз отражало общую тенденцию к снижению ССП, которая ассоциировалась с прогрессированием ДР.
Пример 4. Больная Л., 25 лет. Диагноз: Инсулинзависимый сахарный диабет в стадии декомпенсации, тяжелая форма, лабильное течение. Длительность заболевания 4 года. Частые гипогликемические комы.
При первичном обследовании - ДР1. На глазном дне обоих глаз: размытость границ диска зрительного нерва с носовой стороны, инъекция вен, единичные мелкие геморрагии и/или микроаневризмы.
ССП умеренно повышена - ТШ OD - 40 мм, OS - 40 мм.
При повторном обследовании через 18 мес. - ДР2. На глазном дне увеличилось количество мелких геморрагий, появились плазморрагии, макулярный отек.
ССП снизилась: на OD до 30 мм, т.е. оставаясь умеренно повышенной, на OS 22 мм (т.е. до нормы). При этом появилась значительная асимметрия ССП, составившая 8 мм.
Данный пример показывает, что прогрессирование ДР ассоциировалось со снижением исходно повышенной ССП и появлением асимметрии ССП при сохранении показа гелей ТШ выше (OD) или в пределах нормы (OS).
Пример 5. Больная Л., 22 года. Длительность заболевания ИЗСД 7 лет.
Диагноз: Инсулинзависимый сахарный диабет в стадии декомпенсации, тяжелая форма, лабильное течение.
При первичном обследовании - ДР1. На глазном дне обоих глаз инъекция вен, единичные микроаневризмы, мелкие геморрагии.
Выявлена выраженная асимметрия ССП (20 мм): OD - 30 мм, OS - 50 мм.
При повторном осмотре через 11 мес. - ДР2. На глазном дне обоих глаз увеличилось количество мелких геморрагий, появились плазморрагии.
ТШ OD - 28 мм, OS - 32 мм, асимметрия ССП составила 4 мм.
Данный пример иллюстрирует: 1) появление асимметрии ССП при повышенных показателях ТШ на обоих глазах и практически одинаковой картине глазного дна, перед прогрессированием ДР на обоих глазах; 2) снижение ССП в динамике с «выравниванием» значений ТШ правого и левого глаз (при сохранении умеренно повышенных показателей ССП) при усугублении течения ДР на обоих глазах.
Пример 6. Больная Р., 18 лет. Заболела в 14 лет, больна ИЗСД в течение 4 лет. Диагноз: Инсулинзависимый сахарный диабет средней тяжести в стадии субкомпенсации, лабильное течение.
При первичном обследовании: (ДР1?). На глазном дне обоих глаз: инъекция вен, единичные точечные геморрагии и или микроаневризмы. ТШ на уровне нижней границы нормы: OD - 15 мм, OS - 17 мм (асимметрия незначительна - 2 мм, в пределах погрешности теста).
При повторном осмотре через 3 месяца: ДР1; на обоих глазах увеличилось количество геморрагий, на OD - появились ограниченные отложения твердого экссудата (ДР1-ДР2?).
ТШ: OD - 8 мм, OS - 14 мм (асимметрия составила 4 мм).
Данный пример иллюстрирует: 1) усугубление изменений на глазном дне обоих глаз на фоне явного ослабления ССП, наиболее выраженного в худшем глазу.
Пример 7. Больной М., 17 лет. Заболел в 15 лет, болен ИЗСД в течение 2 лет. Диагноз: Инсулинзависимый сахарный диабет в стадии субкомпенсации, тяжелая форма, лабильное течение.
При первичном обследовании на глазном дне обоих глаз незначительная инъекция вен. единичные микроаневризмы, точечные геморрагии.
Выявлено выраженное повышение ССП на обоих глазах - ТШ более 50 мм.
При повторном осмотре через 18 мес: глазное дно обоих глаз - status idem.
ССП на обоих глазах остается стабильно высокой - ТШ более 50 мм.
Данный пример иллюстрирует стабилизацию процесса на стадии ДР0-ДР1 на фоне стабильно высокой ССП (при сроке наблюдения в течение 1,5 лет).
Таким образом, предлагаемый способ позволяет осуществлять раннюю доклиническую диагностику возникновения и или прогрессирования диабетической ретинопатиии у больных ИЗСД, что важно для выделения группы риска и целенаправленного лечения у офтальмолога.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗИРОВАНИЯ СТЕПЕНИ РИСКА РАЗВИТИЯ ДИАБЕТИЧЕСКОГО МАКУЛЯРНОГО ОТЕКА У БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМ II ТИПА | 2007 |
|
RU2334469C1 |
| СПОСОБ ДИАГНОСТИКИ РАННИХ СТАДИЙ ДИАБЕТИЧЕСКОЙ РЕТИНОПАТИИ | 2000 |
|
RU2203500C2 |
| СПОСОБ ЛЕЧЕНИЯ ДИАБЕТИЧЕСКОЙ МИКРОАНГИОПАТИИ СЕТЧАТКИ И ДИАБЕТИЧЕСКОЙ РЕТИНОПАТИИ | 2008 |
|
RU2392982C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ КЛИНИЧЕСКОЙ МАНИФЕСТАЦИИ ДИАБЕТИЧЕСКОЙ РЕТИНОПАТИИ У БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМ II ТИПА | 2005 |
|
RU2292549C1 |
| СПОСОБ КОМБИНИРОВАННОГО ЛЕЧЕНИЯ ДИАБЕТИЧЕСКОГО ДИФФУЗНОГО МАКУЛЯРНОГО ОТЕКА | 2011 |
|
RU2486878C1 |
| Способ прогнозирования риска прогрессии диабетической ретинопатии у беременных с сахарным диабетом | 2023 |
|
RU2809639C1 |
| Способ профилактики прогрессии диабетической ретинопатии у беременных с сахарным диабетом | 2023 |
|
RU2814772C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ДИАБЕТИЧЕСКОЙ РЕТИНОПАТИИ | 2009 |
|
RU2387362C1 |
| СПОСОБ ДИАГНОСТИКИ СТАДИЙ ДИАБЕТИЧЕСКОЙ РЕТИНОПАТИИ ПРИ НЕПРОЗРАЧНЫХ СРЕДАХ ГЛАЗА | 2004 |
|
RU2274419C1 |
| СПОСОБ ДИАГНОСТИКИ НЕОВАСКУЛЯРИЗАЦИИ СЕТЧАТКИ ПРИ ДИАБЕТИЧЕСКОЙ РЕТИНОПАТИИ | 2004 |
|
RU2263462C1 |
Изобретение относится к медицине, а именно к офтальмологии, и предназначено для прогнозирования возникновения и/или прогрессирования диабетической ретинопатии у больных инсулинзависимым сахарным диабетом (ИЗСД). У больных ИЗСД исследуют величину суммарной слезопродукции (ССИ) по Ширмеру и при значении ССП 14 мм и менее на обоих глазах и или при разнице в значениях ССП на правом и левом глазу более 7 мм прогнозируют возникновение и/или прогрессирование диабетической ретинопатии. При величине ССП более 14 мм, равной на обоих глазах, проводят дополнительное исследование в динамике и при снижении ССП на обоих или на одном глазу прогнозируют возникновение или прогрессирование диабетической ретинопатии. Способ позволяет осуществлять раннюю доклиническую диагностику возникновения и/или прогрессирования диабетической ретинопатии, что важно для выделения группы риска и целенаправленного лечения больного у офтальмолога. 1 з.п. ф-лы, 1 ил., 1 табл.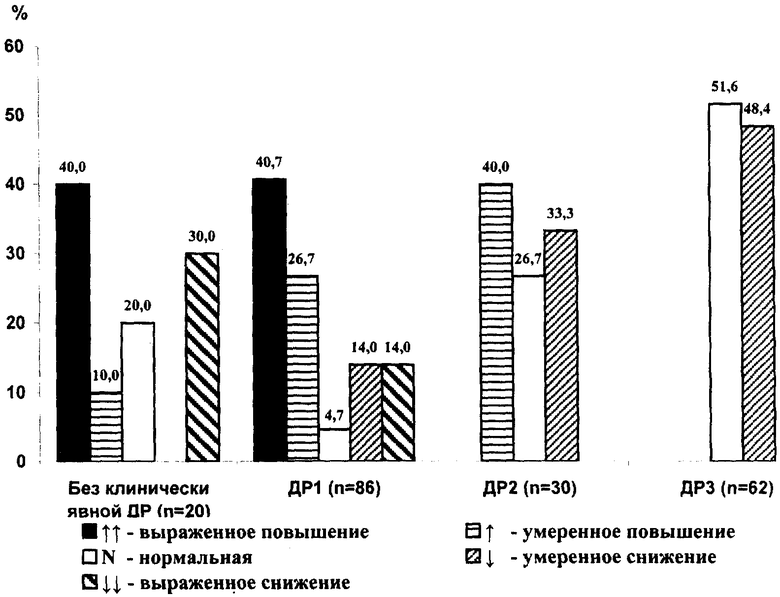
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАЗВИТИЯ ДИАБЕТИЧЕСКОЙ РЕТИНОПАТИИ | 1996 |
|
RU2124727C1 |
| БЕСХМЕЛЬНИЦИНА Н.Б | |||
| и др | |||
| Прогностическая ценность определения уровня гликозилированного гемоглобина у больных диабетической ретинопатией | |||
| Актуальные проблемы офтальмологии | |||
| Материалы научно-практической конференции офтальмологов | |||
| Красноярск, 1997, с.193-195 | |||
| КУГОЕВА Е.Э., СОКОЛОВСКИЙ Г.А | |||
| К методике исследования | |||
Авторы
Даты
2006-07-20—Публикация
2002-07-09—Подача