Изобретение относится к медицине, а именно к сосудистой хирургии, и может быть использовано для восстановления магистральных сосудов любой локализации при их атеросклеротическом поражении.
Известны различные способы восстановления кровотока по магистральным сосудам при нарушении проходимости в результате сужения просвета атеросклеротическим процессом:
1. Физиотерапевтические:
- воздействие лазерным излучением на область проекции сосудов шеи и задней группы мышц голени [1]. Предварительно с помощью стандартизированной лазерной доплеровской флоуметрии у больного выявляют частоту вазомоций, синхронизируют с ней режим лазерного воздействия, которое осуществляют последовательно. Сначала на область сосудов шеи воздействуют сочетанным инфракрасным импульсным и красным модулированным лазерным излечением, а на область задней группы мышц голени - инфракрасным импульсным излучением с частотой подачи пакетов импульсов с частотой следования импульсов в пакете 10 и 80 Гц без перерыва между ними и одинаковой длительностью их экспозиции;
- воздействие магнитным полем на область проекции сосудов [2]. Лечение проводят путем одновременной комбинации локального магнитотерапевтического воздействия в виде бегущего импульсного магнитного поля, осуществляемого по ходу сосудисто-нервного пучка пораженной конечности, и локально магнитовиброакустического воздействия, осуществляемого на область симпатических нервных узлов поясничного отдела позвоночника.
Однако указанные способы лечения позволяют увеличить кровоток путем локального расширения сосудистого просвета за счет остаточного тонуса, но не осуществляют реконструкции сосудистой стенки при атеросклерозе путем извлечения из нее холестеринсодержащих липидов и требуют неоднократного проведения сеансов облучения.
2. Медикаментозные:
- лечение облитерирующего атеросклероза сосудов нижних конечностей, включающее внутривенное применение антиагрегантов, антикоагулянтов, вазодилататоров [3]. Эти препараты применяют в течение 10 дней совместно с 2-этил-6-метил-3-оксипиридин сукцинатом путем внутривенного введения два раза в сутки на 200 мл 0,9% раствора натрия хлорида;
- лечение атеросклероза путем использования препаратов группы статинов [4, 5]. Применяют препараты перорально в течение длительного времени, желательно в максимальных дозах.
При применении антиагрегантов, антикоагулянтов и вазодилататоров происходит увеличение размера сосудистого просвета и изменяются реологические свойства (текучесть) крови, однако в стенках сосуда не изменяется уровень холестеринсодержащих липидов, что является отрицательным моментом в лечении пораженных атеросклеротическим процессом артерий, временное увеличение диаметра просвета сосуда происходит за счет их сократительного резерва.
Применение статинов снижает уровень холестерина в плазме крови, предотвращает развитие таких осложнений атеросклероза, как инфаркт миокарда и инсульт, обладает антиишемическим действием, благоприятно влияет на функцию эндотелия, маркеров и медиаторов воспалительной реакции, но далеко не всегда удается достичь желаемого уровня целевых липидов в плазме, прежде всего, атерогенных фракций, не говоря уже о локальном извлечении липидов из сосудистой стенки. Отсутствуют знания, подтверждающие, что статины участвуют в реконструкции стенки артериальных сосудов путем снижения в них содержания атерогенных липидов.
3. Хирургические:
- чрескожная баллонная ангиопластика [6]. Согласно этому методу проводится внутрисосудистое разрушение атеросклеротических бляшек за счет механического воздействия на них баллона, расширяющегося под давлением;
- применение стентов [7]. Средство для поддержания просвета сосудов, содержащее каркас для размещения в просвете сосуда, выполненный в виде пластины с прорезями, закрученной в виде цилиндра из эластического биосовместимого материала с возможностью уменьшения диаметра при введении через трубку или подводящий катетер;
- протезирование сосудов [8]. Конструкция представляет собой внутрисосудистый протез для восстановления и/или сохранения просвета кровеносного сосуда, выполненный в виде перфорированной цилиндрической трубки с прорезями узорчато-ячеестой формы;
- удаление интимной оболочки артериального сосуда без тромба или вместе с тромбом [9] сопровождается инвазией в просвет сосуда и обнажением его стенки на большом протяжении, что относит метод лечения к высоко травматичным;
- протезирование с помощью биоискусственных сосудов, созданных с помощью клеточной инженерии на основе собственных эндотелиальных, гладкомышечных и соединительнотканных клеток человека [10]. Эта технология требует иссечения пораженного сосуда и замены его искусственной стационарной подложкой из синтетического плетеного (вязаного) материала, покрытого биодеградируемым полимером (альгинат натрия, хитин, хитозан, полиэтиленгликоль, полиэтиленоксид и другие) с нанесенными последовательно и послойно на него гладкомышечных клеток среднего слоя аутососуда, эндотелиальных клеток внутреннего слоя аутососуда и соединительнотканных клеток адвентициального (наружного) слоя аутососуда после их предварительного выделения, идентификации и культивирования. Технология длительная, весьма трудоемкая, высокоинвазивная, требует широкого вскрытия поверхности артериального ствола, его иссечения, вскрытия просвета сосуда;
- шунтирование сосудов [11, 12]. При такой операции производят кожный разрез в проекции большой подкожной вены, выделяют подколенную или любую другую артерию, разрушают клапанный аппарат большой подкожной вены, формируют артериовенозный анастомоз и перевязывают прямые перфорантные и коммуникантные вены.
Однако применение чрескожной баллонной ангиопластики является высокоинвазивным методом, приводит к разрушению бляшек и восстановлению просвета сосудов механическим способом. Однако способ лечения не сопровождается снижением содержания атерогенных липидов в стенке сосуда. Кроме того, способ отличается высокой частотой рестенозов.
Использование стентов и протезов сосудов ведет к восстановлению кровотока на пораженном участке непосредственно в месте их расположения. При применении шунтирования восстановления кровотока на пораженном участке добиваются добавлением обходных коллатералей. Однако при применении вышеперечисленных способов лечения выполняется открытая операция (высокоинвазивные способы), сопровождающаяся значительной частотой ранних послеоперационных осложнений, среди которых наиболее опасным является острый тромбоз.
Таким образом, указанные хирургические способы лечения технически сложны и трудоемки, не преследуют цель восстановления поврежденной стенки сосуда путем извлечения из нее холестеринсодержащих липидов, сопровождаются широким вскрытием просвета сосуда.
Задача, решаемая изобретением, - восстановление просвета артериального сосуда при атеросклеротическом процессе путем реконструкции сосудистой стенки, не сопровождающейся ее широким открытием и вскрытием просвета сосуда.
Поставленную задачу осуществляют за счет того, что увеличение диаметра просвета сосуда и перестройку его сосудистой стенки производят с помощью введения биополимеров на основе модифицированного хитозана через малый разрез в фасциальное влагалище артерии или сосудисто-нервного пучка при любой локализации сосудов и на любом их протяжении, причем в качестве модифицированного хитозана используют его водорастворимые соли неорганической и органической кислот, водорастворимые сульфатированные производные хитозана, биополимеры с анионными или катионными свойствами.
Способ осуществляют следующим образом. Белым беспородным крысам массой 250-300 г в течение 60 дней назначают холестериновую диету, содержащую отруби, холестерин, витамин D2, холевую кислоту, нерафинированное растительное масло, 2-метил-6-меркаптоэтанол при свободном доступе к воде. Через 40 дней холестериновой диеты крысам под эфирным наркозом или нейролептанальгезией в асептическим условиях выполняют разрез кожи в области внутренней поверхности голеностопного сустава длиной 0,5 см. Тонкой иглой с помощью инсулинового шприца субфасциально (в фасциальное влагалище артериального ствола, фиг.1, позиция а) под контролем зрения по направлению к пахово-бедренной складке вводят один из следующих хитозановых биополимеров (фиг.1, позиция б - слой биополимера) в виде 1% водорастворимого геля (фиг.1, позиция в - стенка сосуда, фиг.1, позиция г - просвет сосуда):
1. Хитозан хлоргидрат молекулярной массы 100 kDa и степени дезацетилирования 87%.
2. Хитозан аскорбат молекулярной массы 700 kDa и степени дезацетилирования 98%.
3. Сульфатированное производное хитозана (N-сульфометилхитозан) на основе хитозана молекулярной массы 250 kDa и степени дезацетилирования 85%.
Одна из конечностей животного остается в качестве контроля (без имплантации биополимера). Гелевую массу вводят в объеме, достаточном для заполнения околососудистого фасциального влагалища от места инъекции до пахово-бедренной складки (около 1-1,5 мл).
Холестериновую диету продолжают назначать еще 20 дней после имплантации биополимеров (всего 60 дней). Через 60 дней животных под общим обезболиванием выводят из опыта. У одной части крыс выделяют (скелетируют) брюшной отдел аорты, правые и левые подвздошные и бедренные артерии для определения в них уровня экстрагированной общей фракции липидов и триглицеридов после гомогенизирования сосудистой стенки. У другой части животных извлекают комплекс мягких тканей правого и левого бедра в виде единого мышечно-сосудисто-нервного блока, помещают в раствор забуференного нейтрального формалина, осуществляют гистологическую проводку по общепринятой методике. Гистологическую проводку мягких тканей правого и левого бедра и выполнение серийных срезов проводят на автоматизированной системе Leica (Германия). Гистологические срезы для обзорного микроскопического анализа окрашивают гематоксилином и эозином, для выявления коллагеновых волокон - по методике Ван-Гизона. На микроскопе марки Leica DMLB с применением программы цифровой технологии Image Tool определяют: площадь сосудистой стенки (мкм2), диаметр просвета артериального сосуда (мкм), средний диаметр гладкомышечных клеток среднего слоя артерии (мкм), плотность распределения этих ядер (отношение их количества в поперечном срезе сосуда к площади сосудистой стенки), подсчитывают количество микрососудов в околоартериальном пространстве и площадь, занимаемую их просветами.
Результаты. Холестериновая диета у беспородных крыс массой 250-300 г в течение 60 дней приводит к состоянию гиперлипидемии, повышая в плазме крови в несколько раз уровни общих липидов, триглицеридов и неэстерифицированных жирных кислот. Состояние гиперлипидемии сопровождается повышенным уровнем общей фракции липидов и триглицеридов в стенках артериальных сосудов.
Имплантация хитозановых биополимеров в околоартериальное пространство нижней конечности в течение 20 дней приводит в зависимости от вида биополимера к локальному снижению уровня холестеринсодержащей фракции общих липидов в сосудистой стенке артерии в 1,8-2,6 раза по сравнению с противоположной конечностью. Близость артериального сегмента подвздошной артерии к бедренному сегменту с содержащимся в нем биополимером формирует тенденцию к снижению уровня липидов в этом сегменте сосуда.
Снижение инфильтрации липидами и триглицеридами артериальной стенки, локально контактирующей с биополимерами, сопровождается как снижением площади сосудистой стенки, так и увеличением среднего диаметра сосуда по сравнению с контрольной конечностью. Такая морфологическая картина связана с эффектом устранения признаков атерогенной воспалительной реакции сосудистой стенки на фоне гиперлипидемии, проявляющейся в упорядоченном расположении ядер гладкомышечных клеток, их форме и размерах, в формировании признаков ликвидации отека ткани в виде разнокалиберных клеточных вакуолей, в снижении плотности ядер гладкомышечных клеток как признака устранения не только процесса альтерации, но и признака пролиферации на начальном этапе формирования атеросклеротической бляшки.
Введение биополимеров в фасциальное влагалище сосудисто-нервного пучка увеличивает на стороне имплантации число микрососудов в околососудистом пространстве, площадь просветов этих микрососудов.
Пример эксперимента. Для подтверждения эффекта реконструкции артериальных сосудов при их атеросклеротическом поражении в исследование взято 24 белых беспородных крысы массой 300 г, из них 6 животных находились на обычном рационе вивария (группа интактных животных). Группа животных в количестве 18 особей при свободном доступе к воде получала холестериновую диету в течение 60 дней, содержащую на 100 г комбикорма: 30% нерафинированного подсолнечного растительного масла, 15 мл масляного раствора витамина D2, 17 г холевой кислоты, 0,17 г 2-метил-6-меркаптоэтанола, 30 г холестерина. Через 40 дней кормления указанной диетой опытные животные были разделены на 3 группы по 6 животных в каждой группе.
1. Группа опытных животных, в левую конечность которых вводили 1% водорастворимый гель хитозана хлоргидрата молекулярной массы 100 kDa и степени дезацетилирования 87%.
2. Группа опытных животных, в левую конечность которых вводили 1% водорастворимый гель хитозана аскорбата молекулярной массы 700 kDa и степени дезацетилирования 98%.
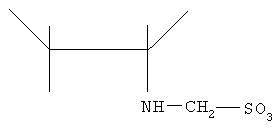
3. Группа опытных животных, в левую конечность которых вводили 1% водорастворимый гель N-сульфометилхитозан на основе хитозана молекулярной массы 250 kDa и степени дезацетилирования 85% (в положении С6 50% звеньев глюкозамина ко вторичной аминогруппе (NH2) ковалентно присоединена группа СН2-SO3):
Животным (6 особей) первой группы под нейролептанальгезией после удаления волосяного покрова с передневнутренней поверхности левой нижней конечности в асептических условиях через разрез кожи длиной 0,5 см в области внутренней поверхности левого голеностопного сустава обнажали магистральный сосудисто-нервный пучок. С помощью тонкой иглы и инсулинового шприца в пространство фасциального влагалища сосудисто-нервного пучка вводили 1% водорастворимый гель хитозана хлоргидрата в объеме 1 мл до уровня пахового-бедренной складки (визуальный контроль продвижения инфильтрата под кожным покровом). Идентичную методику введения полимера использовали во 2 и 3 группах животных, только в качестве полимеров служили соответственно хитозан аскорбат (2 группа) и N-сульфометилхитозан (3 группа). После введения биополимеров рану в области голеностопного сустава закрывали с помощью 1 отдельного узлового шелкового шва, шов обрабатывали настойкой йода и накладывали асептическую повязку. Через 20 дней после имплантации биополимеров и продолжающейся холестериновой диеты под нейролептанальгезией животных вывели из опыта. Каждую группу из 6 животных разделили на 2 подгруппы по 3 животных. У одной подгруппы извлекали скелетированные сегменты артериальных сосудов: брюшной отдел аорты, правую и левую подвздошные и бедренные артерии. У другой подгруппы извлекали единым блоком мышечно-сосудистый комплекс правого и левого бедра, содержащий магистральную артерию. Сегменты скелетированных сосудов гомогенизировали, экстрагировали из них липиды и определяли по общепринятой методике уровни фракций общих липидов и триглицеридов. У всех групп животных определяли уровни общих липидов, триглицеридов и неэстерифицированных жирных кислот в плазме крови.
Мышечно-сосудистые комплексы правого и левого бедра помещали на 24 часа в 10% раствор забуференного нейтрального формалина и выполняли гистологическую проводку тканей и серийные срезы на автоматизированной системе Leica (Германия). Гистологические срезы для обзорного анализа окрашивали гематоксилином и эозином, для анализа новообразованных сосудов в околоартериальном пространстве и выявления коллагеновых волокон в их составе использовали окраску по Ван-Гизону. Расчет площади сосудистой стенки, диаметра просвета сосуда, число ядер гладкомышечных клеток и их средний диаметр, число новообразованных сосудов и размеры их просветов в околососудистом пространстве производили с помощью микроскопа марки Leica DMLB с применением программы цифровой технологии Image Tool.
Результаты анализа плазмы крови показали, что холестериновая диета в течение 60 дней формирует состояние гиперлипидемии, повышая в несколько раз уровни холестеринсодержащей фракции липидов (общие липиды), триглицеридов и неэстерифицированных жирных кислот (НЭЖК) (табл.1).
Анализ содержания фракций общих липидов в различных сегментах артериальных сосудов правой конечности и аорты указывает на высокий уровень инфильтрации сосудистой стенки по сравнению с бедренным сегментом левой конечности в месте дислокации биополимеров (табл.2).
Таблица 2 указывает на то, что содержание фракции общих липидов в сегменте левой бедренной артерии по сравнению с правым бедренным сегментом снижено в 2,25 раза при имплантации 1% геля хитозана хлоргидрата, в 2,54 раза при имплантации 1% геля хитозана аскорбата, в 1,92 раза при имплантации 1% геля N-сульфометилхитозана. При этом уровни содержания общих липидов в сегментах левой бедренной артерии соответствуют или даже ниже уровня у интактных животных: 2,21±0,70 г/л (хитозан хлоргидрат), 1,96±0,07 г/л (хитозан аскорбат), 2,60±0,24 г/л (N-сульфометилхитозан) против 2,68±0,10 г/л (интактные животные) (табл.2).
В сегментах левых подвздошных артерий, находящихся в непосредственной близости к дислокации биополимеров в левых бедренных сегментах по сравнению с правыми подвздошными сегментами, наблюдается снижение или тенденция к снижению фракции общих липидов.
Анализ фракции триглицеридов в сосудистых сегментах артерий при имплантации биополимеров указывает на существенное локальное снижение ее уровня в левых бедренных сегментах (табл.3).
При сравнительном анализе эффективности локального извлечения холестеринсодержащей фракции липидов из сосудистой стенки левых бедренных артерий выявлено, что действие хитозана хлоргидрата распространяется и на вышележащий фрагмент левой артерии - подвздошную артерию (табл.4).
N-Сульфометилхитозан
n=3
n=3
n=6
n=6
n=6
N-Сульфометилхитозан
n=3
n=3
В сравнении с группой контроля площадь, занимаемая стенкой бедренных артерий крыс, находившихся на холестериновой диете, имела достоверно большую величину (табл.5).
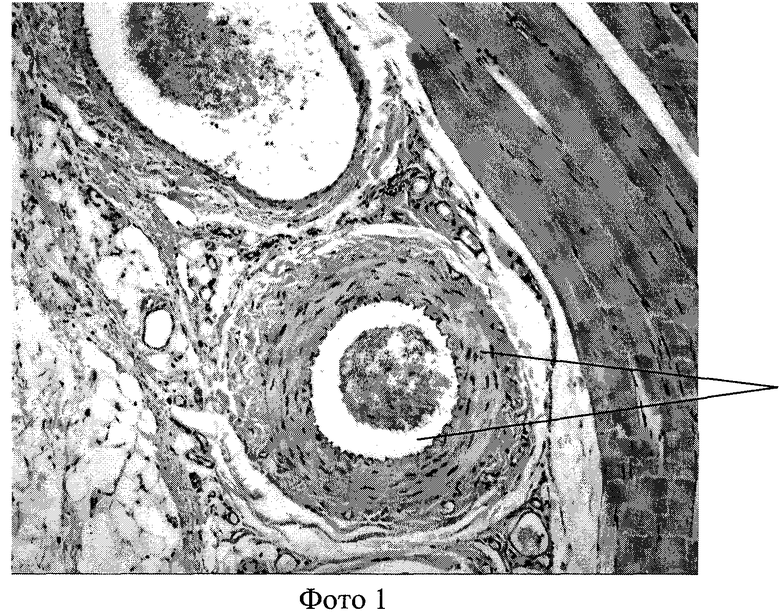
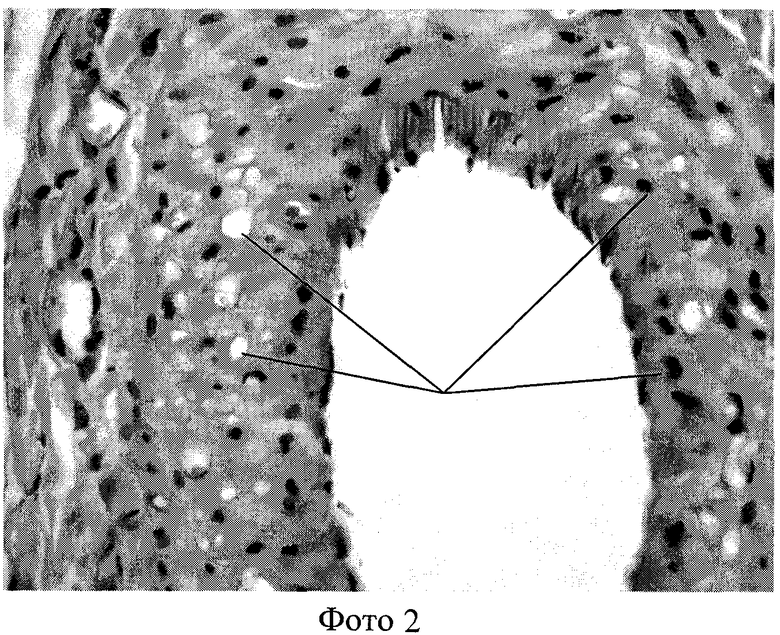
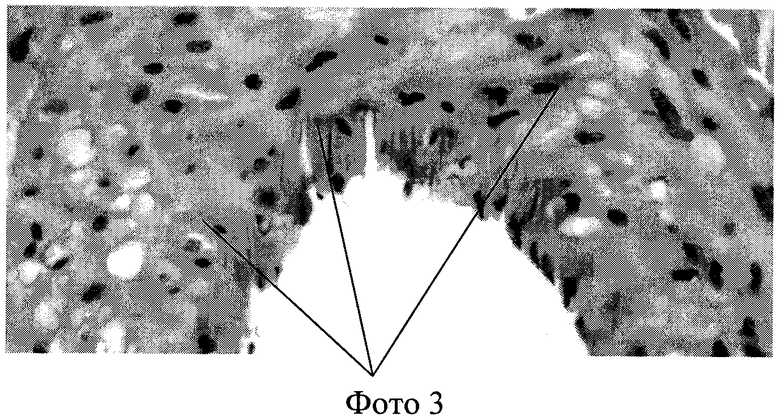
По сравнению с нормой (фото 1) ядра гладкомышечных клеток в среднем слое пораженной артерии располагались неравномерно, хаотично, имели различные размеры и форму. Вокруг некоторых ядер, а также вне связи с ними определялись разнокалиберные вакуоли, что расценивается как воспалительный отек среднего слоя сосуда (фото 2). Плотность распределения ядер миоцитов также достоверно превышала соответствующий показатель в группе сравнения. Цитоплазма гладкомышечных клеток обладала неравномерной эозинофилией (фото 3). Определение среднего диаметра гладкомышечных клеток среднего слоя артерии выявляет статистически достоверные отличия от крыс группы сравнения.
Условные обозначения: АО - аорта; ПП - правая подвздошная артерия; ЛП - левая подвздошная артерия; ПБ - правая бедренная артерия; ЛБ - левая бедренная артерия.
Периваскулярные инфильтраты у интактных крыс не выявлялись. У животных, находившихся на холестериновой диете, в околососудистой клетчатке обнаружены единичные рассеянные лимфоидные клетки.
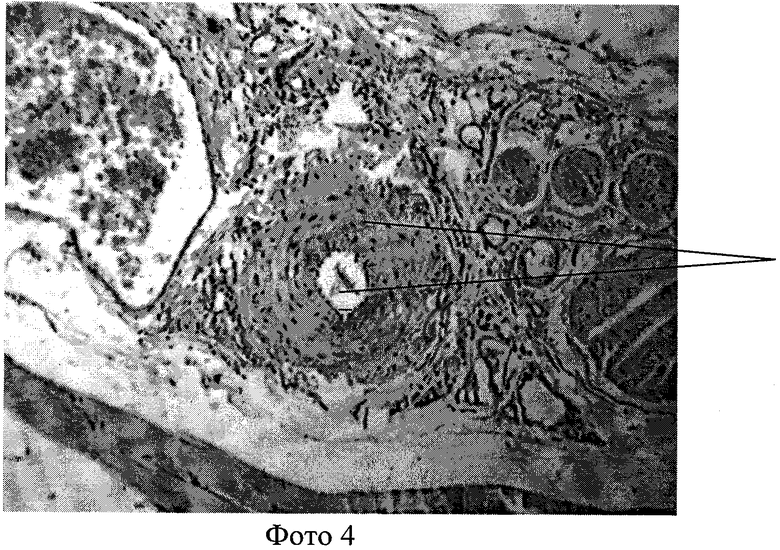
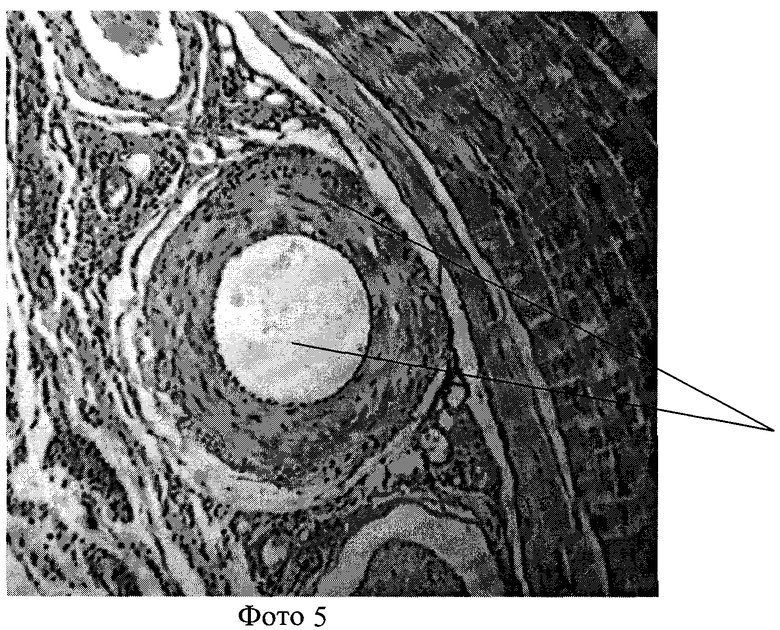
Все использованные биополимеры уменьшали площадь стенки левой бедренной артерии (фото 5) по сравнению с противоположным сегментом правой артерии (фото 4).
При определении плотности распределения ядер гладкомышечных клеток сосудов установлено, что после введения в периваскулярное пространство любого из указанных полимеров имеет место статистически достоверное снижение этого показателя (табл.6).
Это обстоятельство указывает на снижение активности пролиферации гладкомышечных клеток, возникающей в условиях холестериновой диеты.
При использовании всех полимеров выявлено достоверное увеличение количества микрососудов в клетчатке, окружающей левую бедренную артерию. Эта находка сопровождалась достоверным увеличением общей площади, приходящейся на их просветы (табл.7).
и пролиферации гладкомышечных клеток в среднем слое артерии, увеличения числа и диаметра новообразованных микрососудов в околоартериальном пространстве.
Таким образом, имплантация хитозановых биополимеров в околососудистое пространство приводит к локальной перестройке стенки магистрального сосуда при атеросклеротическом процессе в результате снижения уровня холестеринсодержащей фракции липидов и триглицеридов в сосудистой стенке, к снижению клеточной воспалительной реакции и пролиферации гладкомышечных клеток среднего слоя артерии, к снижению площади сосудистой стенки, к увеличению диаметра просвета сосуда и увеличению образования вновь сформированных микрососудов в околоадвентициальном пространстве, что является морфологическим признаком улучшения коллатеральной гемодинамики конечности при развитии атеросклероза.
Литература
1. Патент РФ №2162356, А61N 5/067, БИМП №3 от 27.01.2001.
2. Патент РФ №2261734, А61N 2/00, БИМП №28 от 10.10.2005.
3. Патент РФ №2190404, А61К 31/4412, БИМП №28 от 10.10.2002.
4. Патент РФ №2243767, А61К 31/402, 31/198, 31/08, 31/787, 31/4178, А61Р 9/10, А61М 1/38, БИМП №1 от 10.01.2005.
5. Карпов Ю.А., Сорокин Е.В. Интенсивное медикаментозное лечение больных с атеросклерозом. Кардиология, 2005, №8. - С.4-7.
6. Мрочек А.Г., Стельмашок В.И., Адзерихо И.Э., Савчук А.И., Авдей П.П. Ангиология и сосудистая хирургия, 2002. - Т.8, №1. - С.100-104.
7. Патент РФ №2169544, А61F 2/00, 2/02, 2/04, 2/06, БИМП №18 от 27.06.2001.
8. Патент РФ №2253410, А61F 2/02, 2/06, А61М 29/00, БИМП №16 от 10.06.2005.
9. Jack V. Tu, Hua Wang, Beverley Bowyer, Lawrence Green, Jiming Fang, Daryl Kucey, Risk Factors for Death or Stroke After Carotid Endarterectomy, Stroke. 2003; 34:2568.
10. Nicolas L'Heureux, Nathalie Dusserre, Gerhardt Konig, Braden Victor, Paul Keire, Thomas N Wight, Nicolas A F Chronos, Andrew E Kyles, Clare R Gregory, Grant Hoyt, Robert С Robbins (Todd N McAllister, Human tissue-engineered blood vessels for adult arterial revascularization. Nature Medicine 12, 361-365 (2006).
11. Патент РФ №2206274, А61В 17/00, 17/11, БИМП №17 от 20.06.2003.
12. Троцкий А.В., Лысенко Е.Р., Хабазов Р.И., Орехов П.Ю., Паршин П.Ю., Королев В.И., Устянцева Н.В., Малютина Е.Д., Нищенко А.В. Результаты реконструктивных операций у больных с поражением артерий голени. Ангиология и сосудистая хирургия, 2003. - Т.9, №1. - С.102-108.
Изобретение относится к медицине, а именно к сосудистой хирургии. Выполняют хирургическую коррекцию просвета сосуда или слоев сосудистой стенки при их обнажении. При этом увеличение диаметра просвета сосуда и перестройку его сосудистой стенки производят с помощью введения биополимеров на основе модифицированного хитозана через малый разрез в околососудистое пространство артерии или фасциальное влагалище сосудисто-нервного пучка при любой локализации сосудов и на любом их протяжении. В качестве модифицированного хитозана используют его водорастворимые соли неорганической и органической кислот, водорастворимые сульфатированные производные хитозана, биополимеры с анионными или катионными свойствами. Способ позволяет восстановить просвет артериального сосуда при атеросклеротическом процессе путем реконструкции сосудистой стенки, не сопровождающимся ее широким открытием и вскрытием просвета сосуда. 1 з.п.ф-лы, 1 ил., 5 фото, 7 табл.
| БЕЛОВ Ю.В | |||
| Руководство по сосудистой хирургии с атласом опреативной техники | |||
| - М.: ДеНово, 2000, с.127-133 | |||
| ТРАНСПЛАНТИРУЕМЫЕ СТЕНТЫ С БИОАКТИВНЫМИ ПОКРЫТИЯМИ | 1999 |
|
RU2242251C2 |
| СРЕДСТВО ДЛЯ ПОДДЕРЖАНИЯ ПРОСВЕТА СОСУДА ИЛИ ПОЛОГО ОРГАНА | 2000 |
|
RU2169544C1 |
| СПОСОБ ЛЕЧЕНИЯ АТЕРОСКЛЕРОТИЧЕСКИХ ПОРАЖЕНИЙ СОСУДОВ НИЖНИХ КОНЕЧНОСТЕЙ | 2004 |
|
RU2261734C1 |
| Троцкий А.В., Лысенко Е.Р., Хабазов Р.И., Орехов П.Ю., Паршин П.Ю., Королев В.И., Устянцева Н.В., Малютина Е.Д., Нищенко А.В | |||
| Результаты реконструктивных операций | |||
Авторы
Даты
2007-11-27—Публикация
2006-08-10—Подача