УРОВЕНЬ ТЕХНИКИ ИЗОБРЕТЕНИЯ
Область техники, к которой относится изобретение
Настоящее изобретение относится к локальному введению лекарства/комбинации лекарств для предотвращения и лечения сердечно-сосудистого заболевания и, в частности, к внутрипросветным медицинским устройствам для локальной доставки лекарства/комбинации лекарств для предотвращения и лечения сердечно-сосудистого заболевания, вызванного повреждением, и способам и устройствам для удерживания лекарства/комбинации лекарств на внутрипросветных медицинских устройствах, а также предотвращения повреждения медицинского устройства. Настоящее изобретение относится также к медицинским устройствам, в том числе стентам, трансплантатам, анастомотическим устройствам, периваскулярным оболочкам, лигатурам и скобкам, содержащим лекарства, активные вещества и/или соединения, присоединенные к ним, для лечения и предотвращения заболевания и минимизации или, по существу, исключения реакции биологического организма на введение медицинского устройства в организм. Кроме того, лекарства, активные вещества и/или соединения можно применять для стимулирования заживления и эндотелиализации. Настоящее изобретение относится также к покрытиям для контроля скоростей элюирования лекарств, активных веществ и/или соединений из имплантируемых медицинских устройств. Настоящее изобретение относится также к лекарствам и системам до доставки лекарств для регионарной доставки лекарств для лечения сердечно-сосудистого заболевания, а также жидких препаратов лекарств. Настоящее изобретение относится также к медицинским устройствам, содержащим лекарства, активные вещества и/или соединения, присоединенные к ним, для лечения уязвимых бляшек и других сердечно-сосудистых заболеваний.
Обзор состояния техники
Многие лица страдают заболеванием органов кровообращения, обусловленным нарастающей закупоркой кровеносных сосудов, которые питают кровью сердце и другие основные органы.
Более тяжелая закупорка кровеносных сосудов у подобных лиц часто приводит к гипертензии, ишемическому нарушению, инсульту или инфаркту миокарда. Атеросклеротические патологические изменения, которые ограничивают или закупоривают коронарный кровоток, являются основной причиной коронарной болезни. Чрескожная транслюминальная коронарная ангиопластика является медицинской процедурой, целью которой является усиление кровотока по артерии. Чрескожная транслюминальная коронарная ангиопластика является преобладающим способом лечения стеноза коронарных сосудов. Возрастающее применение данной операции связано с ее сравнительно высокой частотой благоприятных исходов и минимальной инвазивностью по сравнению с операцией коронарного шунтирования. Ограничение, связанное с чрескожной транслюминальной коронарной ангиопластикой, состоит в резком закупоривании сосуда, которое может случиться немедленно после операции, и рестенозе, который развивается постепенно после операции. Кроме того, рестеноз является хронической проблемой для пациентов, которым сделано обходное шунтирование поверхностных вен. Как представляется, механизм острой закупорки включает в себя несколько факторов и может быть следствием повторного свертывания сосуда с вытекающей закупоркой артерии и/или отложением тромбоцитов и фибрина на поврежденном участке длины недавно раскупоренного кровеносного сосуда.
Рестеноз после чрескожной транслюминальной коронарной ангиопластики является более постепенным процессом, побуждаемым повреждением сосуда. Несколько процессов, включая тромбоз, воспаление, фактор роста и выброс цитокина, пролиферацию клеток, миграцию клеток и синтез внеклеточного матрикса, вносят свой вклад в процесс рестеноза.
Хотя точный механизм не совсем понятен, общие аспекты процесса рестеноза выявлены. В нормальной артериальной стенке гладкомышечные клетки пролиферируют с небольшой скоростью, приблизительно, менее, чем 0,1 процент в сутки. Гладкомышечные клетки в стенках сосуда имеют сократительный фенотип, отличающийся тем, что от восьмидесяти до девяноста процентов цитоплазматического объема клетки занято сократительным аппаратом. Эндоплазматическая сеть, тельца Гольджи и свободные рибосомы немногочисленны и расположены в перинуклеарном пространстве. Внеклеточный матрикс окружает гладкомышечные клетки и изобилует гепариноподобными гликозиламиногликанами, которые, как полагают, ответственны за поддержание сократительного фенотипического состояния гладкомышечных клеток (Campbell and Campbell, 1985).
После расширения под давлением внутрикоронарного баллонного катетера во время ангиопластики, гладкомышечные клетки и эндотелиальные клетки внутри сосудистой стенки становятся поврежденными, что запускает тромботическую и воспалительную реакции. Клеточные факторы роста, например тромбоцитарный фактор роста, основной фактор роста фибробластов, фактор роста эпидермиса, тромбин и т.п., выделяемые из тромбоцитов, внедряющихся макрофагов и/или лейкоцитов, или непосредственно из гладкомышечных клеток, вызывают пролиферативную и миграционную реакцию в медиальных гладкомышечных клетках. Эти клетки претерпевают переход от сократительного фенотипа к синтетическому фенотипу, отличающемуся присутствием только немногих сократительных пучков волокон, обширной гранулярной эндоплазматической сети, тельцами Гольджи и свободными рибосомами. Пролиферация/миграция обычно начинаются в течение от одних до двух суток после повреждения и достигают максимума через несколько суток (Campbell and Campbell, 1987; Clowes and Schwartz, 1985).
Дочерние клетки мигрируют в интимальный слой артериальной гладкой мышцы и продолжают пролиферировать и секретировать значительные количества белков внеклеточного матрикса. Пролиферация, миграция и синтез внеклеточного матрикса продолжаются, пока поврежденный эндотелиальный слой не восстанавливается, и, с этого момента, пролиферация замедляется внутри интимы, обычно в течение от семи до четырнадцати суток после повреждения. Свежеобразованная ткань называется неоинтимой. Дальнейшее сужение сосудов, которое происходит в следующий период от трех до шести месяцев, вызвано, в основном, негативной или стенозирующей перестройкой.
Одновременно с локальными пролиферацией и миграцией к месту повреждения сосудов прилипают клетки воспаления. В течение от трех до семи суток после повреждения клетки воспаления мигрировали в более глубокие слои стенки сосуда. При моделировании на животных, с использованием либо повреждения баллоном, либо имплантации стента, клетки воспаления могут удерживаться в месте повреждения сосудов в течение, по меньшей мере, тридцати суток (Tanaka et al., 1993; Edelman et al., 1998). Поэтому клетки воспаления присутствуют и могут вносить вклад как в острую, так и в затяжную фазы рестеноза.
Многие вещества изучены на предполагаемые антипролиферативные действия при рестенозе и показали некоторую активность при экспериментальном моделировании на животных. Некоторые из веществ, которые, как показано, успешно понижают распространение интимальной гиперплазии при моделировании на животных, включают в себя: гепарин и гепариновые фрагменты (Clowes, A.W. and Karnovsky M., Nature 265: 25-26, 1977; Guyton, J.R. et al., Circ. Res., 46: 625-634, 1980; Clowes, A.W. and Clowes, M.M, Lab. Invest. 52: 611-616, 1985; Clowes, A.W. and Clowes, M.M., Circ. Res. 58: 839-845, 1986; Majesky et al., Circ. Res. 61: 296-300, 1987; Snow et al., Am. J. Pathol. 137: 313-330, 1990; Okada, T. et al., Neurosurgery 25: 92-98, 1989), колхицин (Currier, J.W. et al., Circ. 80: 11-66, 1989), таксол (Sollot, S.J. et al., J. Clin. Invest. 95: 1869-1876, 1995), ингибиторы ангиотензин-конвертирующего фермента (ACE) (Powell, J.S. et al., Science, 245: 186-188, 1989), ангиопептин (Lundergan, C.F. et al., Am. J. Cardiol. 17(Suppl. B):132B-136B, 1991), циклоспорин A (Jonasson, L. et al., Proc. Natl., Acad. Sci, 85: 2303, 1988), козьи антикроличьи антитела к PDGF (тромбоцитарному фактору роста) (Ferns, G.A.A., et al., Science 253: 1129-1132, 1991), тербинафин (Nemecek, G.M. et al., J. Pharmacol. Exp. Thera. 248: 1167-1174, 1989), трапедил (Liu, M.W. et al., Circ. 81: 1089-1093, 1990), траниласт (Fukuyama. J. et at., Eur. J. Pharmacol. 318: 327-332, 1996), интерферон гамма (Hansson, G.K. and Holm, J., Circ. 84: 1266-1272, 1991), рапамицин (Marx, S.O. et al., Circ. Res. 76: 412-417, 1995), стероиды (Colburn, M.D. et al., J. Vasc. Surg. 15: 510-518, 1992), см. также (Berk, B.C. et al., J. Am. Coll. Cardiol. 17: 111B-117B, 1991), ионизирующее излучение (Weinberger, J. et al., Int. J. Rad. Onc. Biol. Phys. 36: 767-775, 1996), слитые токсины (Farb, A. et al., Circ. Res. 80: 542-550, 1997), антисмысловые олигонуклеотиды (Simons, M. et al., Nature 359: 67-70, 1992) и генные вектора (Chang, M.W. et al., J. Clin. Invest. 96: 2260-2268, 1995). Антипролиферативное действие на гладкомышечные клетки показано in vitro для многих из данных веществ, включая гепарин и гепариновые конъюгаты, таксол, траниласт, колхицин, ингибиторы ACE, слитые токсины, антисмысловые олигонуклеотиды, рапамицин и ионизирующее излучение. Следовательно, вещества с различающимися механизмами ингибирования гладкомышечных клеток могут находить лечебное применение при ослаблении интимальной гиперплазии. Однако, в противоположность моделированию на животных, попытки предотвращения рестеноза у людей, которым сделана ангиопластика, с помощью системных фармакологических активных веществ до сих пор были безуспешными. Ни аспирин-дипиридамол, ни тиклопидин, ни антикоагулянтная терапия (в острых случаях, гепарином, в хронических случаях, варфарином, хирудином или хирулогом), ни антагонисты рецепторов тромбоксана, ни стероиды не проявляли эффективность в отношении предотвращения рестеноза, хотя ингибиторы тромбоцитов эффективно предотвращали острую реокклюзию после ангиопластики (Mak and Topol, 1997; Lang et al., 1991; Popma et al., 1991). Антагонист GP IIb/IIIa рецепторов тромбоцитов, Reopro®, по прежнему находится в стадии исследования, но Reopro® не показал точно определенных результатов в отношении ослабления рестеноза после ангиопластики и стентирования. Другие вещества, которые также оказались бесполезными в отношении ослабления рестеноза, включают в себя антагонисты кальциевых каналов, простациклин-подобные вещества, ингибиторы ангиотензин-конвертирующего фермента, антагонисты рецепторов серотонина и антипролиферативные вещества. Однако данные вещества требуется давать системно, и достижение терапевтически эффективной дозы невозможно; антипролиферативные (или антирестенозные) концентрации могут превосходить известные токсичные концентрации данных веществ, так что невозможно достичь уровней, достаточных для создания гладкомышечного ингибирования (Mak and Topol, 1997; Lang et al., 1991; Popma et al., 1991).
Дополнительные клинические испытания, в ходе которых исследована эффективность предотвращения рестеноза с использованием диетической добавки рыбьего жира или снижающих холестерин веществ, показали либо противоречивые, либо отрицательные результаты, так что в клинической практике пока еще нет фармакологических веществ для предотвращения рестеноза после ангиопластики (Mak and Topol, 1997; Franklin and Faxon, 1993: Serruys, P.W. et al., 1993). Недавние наблюдения предполагают, что антилипидное/антиоксидантное вещество, пробукол, может быть полезным для предотвращения рестеноза, но работа нуждается в подтверждении (Tardif et al., 1997; Yokoi, et al., 1997). Пробукол в настоящее время не одобрен для применения в Соединенных Штатах и тридцатисуточный период подготовки к лечению препятствовал бы его применению в экстренной ангиопластике. Кроме того, применение ионизирующего излучения представилось очень перспективным в отношении ослабления или предотвращения рестеноза после ангиопластики у пациентов со стентами (Teirstein et al., 1997). Однако, в настоящее время, наиболее эффективными лечебными процедурами после рестеноза являются повторные ангиопластика, атерэктомия или обходное шунтирование коронарной артерии, поскольку в настоящее время ни одно терапевтическое активное вещество не имеет одобрения Управления по контролю за продуктами и лекарствами для применения с целью предотвращения рестеноза после ангиопластики.
В отличие от системной фармакологической терапии, стенты оказались полезными для значительного ослабления рестеноза. Обычно стенты представляют собой расширяемые баллоном разрезные металлические трубки (обычно, но без ограничения, из нержавеющей стали), которые, при расширении внутри просвета подвергнутой ангиопластике коронарной артерии, обеспечивают конструктивную опору путем жесткого поддерживания артериальной стенки. Данная опора способствует поддержанию открытого состояния просвета сосуда. В ходе двух рандомизированных клинических испытаний стенты повышали благоприятный исход ангиографии после чрескожной транслюминальной коронарной ангиопластики посредством увеличения минимального диаметра просвета и ослабления, но не исключения, появления рестеноза через шесть месяцев (Serruys et al., 1994; Fischman et al., 1994).
Кроме того, представляется, что гепариновое покрытие стентов дает дополнительное преимущество ослабления подострого тромбоза после имплантации стента (Serruys et al., 1996). Следовательно, как показано, долговременное механическое расширение стенозированной коронарной артерии посредством стента обеспечивает, до некоторой степени, предотвращение рестеноза, и покрытие стента гепарином продемонстрировало как осуществимость, так и клиническую пользу локальной доставки лекарств в место поврежденной ткани.
Как изложено выше, применение покрытых гепарином стентов демонстрирует осуществимость и клиническую пользу локальной доставки лекарств; однако способ, посредством которого конкретное лекарство или комбинация лекарств присоединено(на) к устройству для локальной доставки, будет влиять на эффективность лечения данного типа. Например, процессы и материалы, используемые для присоединения лекарства/комбинаций лекарств к устройству для локальной доставки, не должны мешать действию лекарства или комбинаций лекарств. Кроме того, используемые процессы и материалы должны быть биосовместимыми и должны удерживать лекарство или комбинации лекарств на устройстве для локальной доставки во время доставки и в течение заданного периода времени. Например, стирание лекарства или комбинации лекарств во время доставки устройства для локальной доставки, в принципе, может привести к невыполнению устройством его функций.
Соответственно, существует потребность в лекарстве/комбинациях лекарств и соответствующих устройствах для локальной доставки для предотвращения и лечения повреждения сосудов, вызывающего утолщение интимального слоя, которое либо вызвано биологически, например, атеросклерозом, либо вызвано механически, например, в результате чрескожной транслюминальной коронарной ангиопластики. Кроме того, существует потребность удерживания лекарства/комбинаций лекарств на устройстве для локальной доставки во время его доставки и постановки, а также обеспечения того, чтобы лекарство/комбинация лекарств высвобождались в лечебных дозах в течение заданного периода времени.
Множество стентовых покрытий и композиций предложено для предотвращения и лечения повреждения, вызывающего утолщение интимального слоя. Покрытия могут быть сами по себе способны ослаблять раздражение, которое оказывает стент на поврежденную стенку просвета и, тем самым, ослаблять склонность к тромбозу или рестенозу. В альтернативном варианте, покрытие может доставлять в просвет фармакологическое/терапевтическое вещество или лекарство, которое ослабляет пролиферацию гладкомышечной ткани или рестеноз. Механизм для доставки вещества состоит в диффузии вещества либо сквозь блок-полимер, либо через поры, которые созданы в структуре полимера, либо посредством разрушения биоразлагаемого покрытия.
Сообщалось о биорассасывающихся и биостабильных композициях в качестве покрытий для стентов. Данные покрытия были, в общем, полимерными покрытиями, которые либо инкапсулируют фармакологическое/терапевтическое активное вещество или лекарство, например рапамицин, таксол и т.п., либо прикрепляют подобное вещество к поверхности, например, покрытых гепарином стентов. Данные покрытия наносят на стент множеством способов, включая, но без ограничения, технологии окунания, напыления или центрифугирования.
Один класс биостабильных материалов, о которых сообщалось как о покрытиях для стентов, представлен полифторированными гомополимерами. Многие годы, в качестве имплантатов применяли политетрафторэтиленовые (PTFE) гомополимеры. Данные гомополимеры не растворимы ни в одном растворителе при нормальных температурах и поэтому представляют сложности с точки зрения нанесения на небольшие медицинские устройства, при сохранении важных особенностей устройств (например, пазов в стентах).
Стенты с покрытиями, выполненными из поливинилиденфторидных гомополимеров и содержащими фармакологические/терапевтические активные вещества или лекарства для высвобождения, уже предложены. Однако, как большинство кристаллических полифторированных гомополимеров, их трудно наносить в виде высококачественных пленок на поверхности, без воздействия на них относительно высоких температур, которые соответствуют температуре плавления полимера.
Возможно, полезно было бы создание покрытий для имплантируемых медицинских устройств, которые будут ослаблять тромбоз, рестеноз или другие нежелательные реакции, которые могут включать в себя, но не обязательно, применение фармакологических или терапевтических активных веществ или лекарств для достижения подобных результатов и которые обладают физическими и механическими свойствами, пригодными для применения в подобных устройствах, даже когда на подобные устройства с покрытиями действуют относительно низкие температуры. Возможно, полезно было бы также создание имплантируемых медицинских устройств в комбинации с различными лекарствами, активными веществами и/или соединениями, которые лечат заболевание и минимизируют или, по существу, исключают реакцию живых организмов на имплантацию медицинского устройства. В некоторых обстоятельствах, возможно, полезно было бы создание имплантируемых медицинских устройств в комбинации с различными лекарствами, активными веществами и/или соединениями, которые стимулируют заживление раны и эндотелиализацию медицинского устройства.
Возможно, полезно было бы также создание устройств для доставки, которые обеспечивают доставку имплантируемых медицинских устройств с покрытиями, без отрицательного воздействия на покрытие или само медицинское устройство. Кроме того, подобные устройства для доставки должны снабжать врача средством для удобной и точной постановки медицинского устройства в намеченной зоне.
Возможно, полезно было бы также создание покрытий для имплантируемых медицинских устройств, которые допускают точный контроль скорости элюирования лекарств, активных веществ и/или соединений из имплантируемых медицинских устройств.
Возможно, полезно было бы также создание устройств для доставки, которые предусматривают высвобождение, по меньшей мере, одного или более веществ, которые выполняют функцию подавления пролиферации клеток посредством отличающихся молекулярных механизмов.
Возможно, полезно было бы также создание устройств для доставки, которые предусматривают регионарное введение, по меньшей мере, одного вещества для лечения атеросклеротических бляшек.
Возможно, полезно было бы также создание жидких препаратов из лекарств для повышения их эффективности и возможности доставки. В частности, создание в виде жидких растворов лекарственных форм из нерастворимых в воде и липофильных лекарств является сложной задачей без применения существенных количеств поверхностно-активных веществ, дополнительных растворителей и подобных веществ.
Другим типом сердечно-сосудистого заболевания, вызывающего серьезное беспокойство, является атеросклероз. Атеросклероз выражается в утолщении и затвердении артерий и, в общем, считается обусловленным постепенным нарастание жировых веществ, например холестерина, клетки воспаления, продукты жизнедеятельности клеток, кальций и другие вещества во внутренней выстилке или интиме артерий. Нарастание данных раздражающих веществ может, в свою очередь, стимулировать клетки на стенках затронутых артерий к выработке дополнительных веществ, которые вызывают дополнительное нарастание клеток, приводящее к развитию патологического изменения. Данное нарастание или патологическое изменение получило общее наименование бляшек.
Недавние исследования привели к изменению понимания атеросклероза и вскрыли другую серьезную проблему, ранее еще не рассмотренную. Ученые теоретически полагали, что, по меньшей мере, какое-то коронарное заболевание является воспалительным процессом, в ходе которого воспаление вызывает дестабилизацию и отрыв бляшек. Упомянутая воспаленная бляшка известна как атеросклеротическая уязвимая бляшка.
Уязвимая бляшка состоит из насыщенной липидами сердцевины, покрытой тонким слоем гладкомышечных клеток. Данные уязвимые бляшки имеют склонность к отрыву и разрушению и могут вызывать значительные инфаркты, если тонкий клеточный слой отрывается или изъязвляется. Когда клетки воспаления разрушаются или отрываются, липидная сердцевина приходит в контакт с кровотоком, с формированием тромбов в артерии. Данные тромбы могут быстро расти и закупоривать артерию или отделяться и двигаться с потоком, что приводит к эмболическим инсультам, нестабильной стенокардии, инфаркту миокарда, и/или внезапной смерти. Фактически, некоторые недавние исследования натолкнули на предположение, что отрыв бляшек может быть механизмом запуска от шестидесяти до семидесяти процентов всех фатальных инфарктов миокарда. Дополнительные описания уязвимых бляшек можно найти в патенте США № 5924997, выданном Кэмбеллу (Campbell) и патенте США № 6245026, выданном Кэмбеллу с соавторами (Campbell et al.).
Прежние способы, применяемые для обнаружения атеросклероза, нуждались в диагностических инструментах для визуализации и идентификации уязвимых бляшек у сердечников. Однако сейчас в стадии разработки находятся новые диагностические технологии для идентификации местоположения уязвимых бляшек в коронарных артериях. Данные новые устройства применяют усовершенствованную магнитно-резонансную визуализацию (MRI), тепловые датчики, которые измеряют температуру артериальной стенки в предпосылке, что воспалительный процесс выделяет тепло, датчики упругости, внутрисосудистую ультразвуковую визуализацию, оптическую когерентную томографию (OCT), контрастные вещества и ближний инфракрасный и инфракрасный свет. Однако, уже понятно, как лечить данные уязвимые бляшки, как только они обнаружены.
Лечение уязвимых бляшек с помощью баллонной ангиопластики с последующим стентированием давало бы менее, чем удовлетворительные результаты. Баллонная ангиопластика, сама по себе, может отрывать уязвимые бляшки с обнажением подлежащих новых тканевых клеток, коллагена или поврежденного эндотелия для контакта с кровотоком. Такое состояние приводит, в конечном счете, к образованию тромбов или сгустков крови, которые могут частично или полностью закупоривать сосуд. Кроме того, при том, что пустые или непокрытые стенты будут вызывать неоинтимальную гиперплазию, которая обеспечивает защитную оболочку над уязвимыми бляшками, рестеноз остается основной проблемой, которая может создавать больший риск для пациента, чем исходные уязвимые бляшки.
Соответственно, полезно было создание стента, элюирующего лекарство, или другого медицинского устройства, которое эффективно справляется с уязвимыми бляшками и связанными сердечно-сосудистыми заболеваниями, например, рестенозом, аневризмой брюшной аорты и инсультом.
СУЩНОСТЬ ИЗОБРЕТЕНИЯ
Медицинские устройства в комбинации с лечебными дозами, по меньшей мере, одного лекарства, активного вещества, и/или соединения в соответствии с настоящим изобретением обеспечивают средство для преодоления затруднений, сопутствующих способам и устройствам, применяемым в настоящее время для лечения рестеноза, агрегации тромбоцитов, уязвимых бляшек и других сопутствующих сердечно-сосудистых заболеваний, кратко упомянутых выше.
В соответствии с одним аспектом, настоящее изобретение относится к медицинскому устройству. Медицинское устройство содержит имплантируемую конструкцию, первое покрытие, содержащее комбинацию из рапамицина и пробукола в лечебных дозах, заключенных в первом полимерном материале, при этом первое покрытие присоединено к поверхности имплантируемой конструкции, и второе покрытие, содержащее второй полимерный материал, присоединенное к первому покрытию, для регулирования скорости элюирования рапамицина и пробукола.
В соответствии с другим аспектом, настоящее изобретение относится к медицинскому устройству. Медицинское устройство содержит имплантируемую конструкцию, первое покрытие, содержащее лечебную дозу рапамицина и первый полимерный материал, при этом первое покрытие присоединено к поверхности имплантируемой конструкции, второе покрытие, содержащее лечебную дозу пробукола и второй полимерный материал, причем второе покрытие присоединено к первому покрытию, и третье покрытие, содержащее третий полимерный материал, присоединенное ко второму покрытию, для регулирования скорости элюирования рапамицина и пробукола.
В соответствии с другим аспектом, настоящее изобретение относится к медицинскому устройству. Медицинское устройство содержит имплантируемую конструкцию, первое покрытие, содержащее комбинацию из лечебной дозы антирестенозного активного вещества и лечебной дозы пробукола, заключенную в первом полимерном материале, при этом первое покрытие присоединено к поверхности имплантируемой конструкции, и второе покрытие, содержащее второй полимерный материал, присоединенное к первому покрытию, для регулирования скорости элюирования антирестенозного активного вещества и пробукола.
В соответствии с другим аспектом, настоящее изобретение относится к медицинскому устройству. Медицинское устройство содержит имплантируемую конструкцию, первое покрытие, содержащее лечебную дозу антирестенозного активного вещества и первый полимерный материал, при этом первое покрытие присоединено к поверхности имплантируемой конструкции, второе покрытие, содержащее лечебную дозу пробукола и второй полимерный материал, причем второе покрытие присоединено к первому покрытию, и третье покрытие, содержащее третий полимерный материал, присоединенное ко второму покрытию, для регулирования скорости элюирования антирестенозного активного вещества и пробукола.
В соответствии с другим аспектом, настоящее изобретение относится к медицинскому устройству. Медицинское устройство содержит имплантируемую конструкцию, первое покрытие, содержащее комбинацию из лечебной дозы антирестенозного активного вещества и лечебной дозы пробукола, заключенную в первом полимерном материале, при этом первое покрытие присоединено к поверхности имплантируемой конструкции, и второе покрытие, содержащее второй полимерный материал, присоединенное к первому покрытию, причем второе покрытие выполнено с возможностью высвобождения антирестенозного активного вещества и пробукола в течение периода, по меньшей мере, семи суток.
В соответствии с другим аспектом, настоящее изобретение относится к медицинскому устройству. Медицинское устройство содержит имплантируемую конструкцию и первое покрытие, содержащее лечебную дозу антирестенозного активного вещества и первый полимерный материал, при этом первое покрытие присоединено к поверхности имплантируемой конструкции, второе покрытие, содержащее лечебную дозу пробукола и второй полимерный материал, причем второе покрытие присоединено к первому покрытию, и третье покрытие, содержащее третий полимерный материал, присоединенное ко второму покрытию, причем третье покрытие выполнено с возможностью высвобождения антирестенозного активного вещества и пробукола в течение периода, по меньшей мере, семи суток.
В соответствии с другим аспектом, настоящее изобретение относится к способу лечения сердечно-сосудистого заболевания, содержащего этап локального введения лечебной дозы комбинации из антирестенозного активного вещества и пробукола.
В соответствии с другим аспектом, настоящее изобретение относится к медицинскому устройству. Медицинское устройство содержит имплантируемую конструкцию и комбинацию из рапамицина и пробукола, присоединенную к имплантируемой конструкции.
Для лечения различных состояний можно использовать различные комбинации лекарств, активных веществ и/или соединений. Например, рапамицин и трихостатин A можно использовать для лечения или предотвращения рестеноза после повреждения сосуда. Поскольку рапамицин и трихостатин A используют в действии разные молекулярные механизмы, оказывающие влияние на пролиферацию клеток, то существует возможность, что упомянутые активные вещества, при объединении на элюирующем лекарство стенте, могут взаимно потенцировать антирестенозную активность каждого путем понижающей регуляции пролиферации как гладкомышечных, так и иммунных клеток (пролиферации клеток воспаления) с помощью нескольких различающихся механизмов. Такое потенцирование антипролиферативной активности сиролимуса посредством трихостатина A может трансформироваться в повышение антирестенозной эффективности после повреждения сосудов во время реваскуляризации и других хирургических операций на сосудах и уменьшение необходимого количества каждого активного вещества для достижения антирестенозного эффекта.
Трихостатин A может блокировать неоинтимальное образование при локальном сосудистом применении (например, путем доставки из стента или через катетер) посредством полной и мощной блокады пролиферации гладкомышечных клеток коронарных артерий человека. Комбинация сиролимуса и трихостатина A (и других активных веществ его фармакологического класса) представляет собой новую лечебную комбинацию, которая может быть более эффективной против рестеноза/неоинтимального утолщения, чем один рапамицин. Разные дозы комбинации могут приводить к дополнительному усилению ингибирования неоинтимального роста по сравнению с простыми аддитивными действиями рапамицина с трихостатином A. Комбинация рапамицина с трихостатином A может быть эффективной против других сердечно-сосудистых заболеваний, например, уязвимых атеросклеротических бляшек.
В альтернативном примерном варианте осуществления рапамицин можно применять в комбинации с микофенольной кислотой. Поскольку рапамицин и микофенольная кислота используют в действии разные молекулярные механизмы, оказывающие влияние на пролиферацию клеток в разных фазах клеточного цикла, то существует возможность, что упомянутые активные вещества, при объединении на элюирующем лекарство стенте или любом другом медицинском устройстве, описанном в настоящей заявке, могут взаимно потенцировать антирестенозную активность каждого путем понижающей регуляции пролиферации как гладкомышечных, так и иммунных клеток с помощью нескольких различающихся механизмов.
В еще одном альтернативном примерном варианте осуществления рапамицин можно применять в комбинации с кладрибином. Поскольку рапамицин и кладрибин используют в действии разные молекулярные механизмы, угнетающие пролиферацию клеток в разных фазах клеточного цикла, то существует возможность, что упомянутые активные вещества, при объединении на элюирующем лекарство стенте или любом другом медицинском устройстве, описанном в настоящей заявке, смогут взаимно потенцировать антирестенозную активность каждого путем понижающей регуляции пролиферации как гладкомышечных, так и иммунных клеток с помощью различающихся механизмов. По существу, комбинация из рапамицина и кладрибина представляет собой лечебную комбинацию, которая может быть более эффективной, чем любое одно активное вещество или простая сумма эффективностей двух активных веществ. Кроме того, разные дозы комбинации могут приводить к дополнительному усилению ингибирования неоинтимального роста по сравнению с рапамицином или кладрибином по отдельности.
В еще одном альтернативном примерном варианте осуществления рапамицин можно применять в комбинации с топотеканом или другими ингибиторами топоизомеразы I, включая иринотекан, камптотецин, камптосар и DX-8951f. Поскольку рапамицин и топотекан используют в действии разные молекулярные механизмы, угнетающие пролиферацию клеток в разных фазах клеточного цикла, то существует возможность, что упомянутые активные вещества, при объединении на элюирующем лекарство стенте или любом другом медицинском устройстве, описанном в настоящей заявке, могут взаимно потенцировать антирестенозную активность каждого путем понижающей регуляции пролиферации как гладкомышечных, так и иммунных клеток (пролиферации клеток воспаления) с помощью нескольких различающихся механизмов. По существу, комбинация из рапамицина и топотекана или других ингибиторов топоизомеразы I представляет собой лечебную комбинацию, которая может быть более эффективной, чем любое одно активное вещество или простая сумма двух активных веществ. Кроме того, разные дозы комбинации могут приводить к дополнительному усилению ингибирования неоинтимального роста по сравнению с рапамицином или топотеканом по отдельности.
В еще одном альтернативном примерном варианте осуществления рапамицин можно применять в комбинации с этопозидом или другими глюкозидами цитостатического действия, включая подофиллотоксин и его производные и тенипозид. Поскольку рапамицин и этопозид используют в действии разные молекулярные механизмы, угнетающие пролиферацию клеток в разных фазах клеточного цикла, то существует возможность, что упомянутые активные вещества, при объединении на элюирующем лекарство стенте или любом другом медицинском устройстве, описанном в настоящей заявке, могут взаимно потенцировать антирестенозную активность каждого путем понижающей регуляции пролиферации как гладкомышечных, так и иммунных клеток (пролиферации клеток воспаления) с помощью нескольких различающихся механизмов. По существу, комбинация из рапамицина и этопозида или других глюкозидов цитостатического действия, включая подофиллотоксин и его производные и тенипозид, представляет собой лечебную комбинацию, которая может быть более эффективной, чем любое одно активное вещество или простая сумма двух активных веществ. Кроме того, разные дозы комбинации могут приводить к дополнительному усилению ингибирования неоинтимального роста по сравнению с рапамицином или этопозидом по отдельности.
В еще одном альтернативном примерном варианте осуществления, для предотвращения рестеноза после повреждения сосуда можно применять 2-метоксиэстрадиол или Панзем® отдельно или в комбинации с рапамицином. Поскольку рапамицин или сиролимус и Панзем® используют в действии разные молекулярные механизмы ингибирования пролиферации клеток, то существует возможность, что упомянутые активные вещества, при объединении на элюирующем лекарство стенте или любом другом медицинском устройстве, описанном в настоящей заявке, могут взаимно потенцировать антирестенозную активность каждого путем понижающей регуляции пролиферации как гладкомышечных, так и иммунных клеток с помощью нескольких различающихся механизмов. По существу, комбинация из рапамицина и Панзема® или других модуляторов рецепторов эстрогенов представляет собой лечебную комбинацию, которая может быть более эффективной, чем любое одно активное вещество или простая сумма двух активных веществ. Кроме того, разные дозы комбинации могут приводить к дополнительному усилению ингибирования неоинтимального роста по сравнению с рапамицином или Панземом® по отдельности.
В еще одном альтернативном примерном варианте осуществления рапамицин можно применять в комбинации с цилостазолом. Комбинация из рапамицина и цилостазола может эффективнее, чем любое одно лекарство, ослаблять как пролиферацию, так и миграцию гладкомышечных клеток. Кроме того, высвобождение цитостазола из комбинированного покрытия может быть регулируемым в стабильном режиме для обеспечения пролонгированного противодействия отложению тромбоцитов и образованию тромбов на поверхности медицинских устройств, контактирующих с кровью. Цитостазол, заключенный в комбинированном покрытии, может располагаться либо в одном слое с рапамицином, либо в отдельном слое снаружи содержащего рапамицин слоя.
В еще одном альтернативном примерном варианте осуществления рапамицин можно применять в комбинации с ингибитором PI3 киназы. Настоящее изобретение предлагает применение ингибитора PI3 киназы (например, PX867) отдельно или в комбинации с сиролимусом для предотвращения неоинтимальной гиперплазии при повреждениях сосудов. Поскольку сиролимус и ингибиторы PI3 киназы действуют с использованием расходящихся антипролиферативных механизмов, то существует возможность, что упомянутые активные вещества, при объединении на элюирующем лекарство стенте, могут взаимно потенцировать антирестенозную активность каждого путем понижающей регуляции пролиферации как гладкомышечных, так и иммунных клеток (пролиферации клеток воспаления) с помощью нескольких различающихся механизмов. Такое потенцирование антипролиферативной активности сиролимуса посредством ингибиторов PI3 киназы может трансформироваться в повышение антирестенозной эффективности после повреждения сосудов во время реваскуляризации и других хирургических операций на сосудах и уменьшение необходимого количества каждого активного вещества для достижения антирестенозного эффекта.
Медицинские устройства, лекарственные покрытия, устройства для доставки и способы удерживания на них лекарственных покрытий или связующих веществ в соответствии с настоящим изобретением используют комбинацию материалов для лечения заболевания и реакций живых организмов на имплантацию медицинских устройств для лечения заболевания или других состояний. Локальная доставка лекарств, активных веществ или соединений обычно, по существу, уменьшает потенциальную токсичность лекарств, активных веществ или соединений, по сравнению с системной доставкой, при увеличении их эффективности.
Лекарства, активные вещества или соединения могут быть присоединены к любому числу медицинских устройств для лечения различных заболеваний. Лекарства, активные вещества или соединения можно также присоединять для минимизации или, по существу, исключения реакции биологического организма на введение медицинского устройства, используемого для лечения отдельного болезненного состояния. Например, можно вводить стенты для раскрытия коронарных артерий или других просветов в теле, например, желчных протоков. Введение упомянутых стентов вызывает эффект пролиферации гладкомышечных клеток, а также воспаление. Соответственно, стенты можно покрывать лекарствами, активными веществами или соединениями против упомянутых реакций. Анастомотические устройства, широко применяемые при некоторых видах хирургических вмешательств, также могут вызывать эффект пролиферации гладкомышечных клеток, а также воспаление. Стенты - трансплантаты и системы, использующие стенты - трансплантаты, например, системы шунтирования аневризмы, можно покрывать лекарствами, активными веществами или соединениями, которые предотвращают вредные последствия, вызываемые введением упомянутых устройств, а также способствуют заживлению и инкорпорированию. Поэтому устройства можно также покрывать лекарствами, активными веществами или соединениями против упомянутых реакций. Кроме того, такие устройства, как системы шунтирования аневризмы, можно покрывать лекарствами, активными веществами или соединениями, которые стимулировали бы заживление и эндотелиализацию и, тем самым, снижали бы риск эндоподтеканий или других сходных явлений.
Лекарства, активные вещества или соединения будут различаться в зависимости от типа медицинского устройства, реакции на введение медицинского устройства и/или заболевания, подлежащего лечению. Тип покрытия или связующего вещества, применяемого для иммобилизации лекарств, активных веществ или соединений на медицинском устройстве, также может изменяться в зависимости от ряда факторов, включая тип медицинского устройства, тип лекарства, активного вещества или соединения и скорости их высвобождения.
Для эффективного действия, лекарства, активные вещества или соединения должны предпочтительно оставаться на медицинских устройствах во время доставки и имплантации. Соответственно, можно применять разнообразные технологии покрытия для создания прочных связей между лекарствами, активными веществами или соединениями. Кроме того, можно применять различные материалы как средства модификации поверхностей для предотвращения преждевременного отделения лекарств, активных веществ или соединений.
В альтернативном варианте устройства для доставки имплантируемых медицинских устройств с покрытиями можно модифицировать для минимизации потенциального риска повреждения покрытия или самого устройства. Например, можно внести разнообразные модификации в устройства для доставки стентов, чтобы ослабить силы трения, сопряженные с развертыванием саморасширяющихся стентов. В частности, устройства для доставки можно покрывать различными веществами или снабжать встроенными в них возможностями для ослабления сил, действующих на конкретные зоны стента с покрытием.
Система для доставки саморасширяющихся стентов в соответствии с настоящим изобретением содержит оболочку, покрытую слоем пиролитического графита или аналогичного вещества. Слой пиролитического графита может быть прикреплен к внутренней поверхности просвета оболочки в области стента или вдоль всей длины оболочки. Пиролитический графит является достаточно твердым для предотвращения внедрения саморасширяющегося стента в более мягкую полимерную оболочку. Кроме того, пиролитический графит является смазочным материалом. Два данных свойства снижают вероятность повреждения стента во время развертывания, уменьшают усилия, необходимые для развертывания стента, что облегчает врачу выполнение постановки, и обеспечивают более точное развертывание стента.
Пиролитический графит может быть прикреплен непосредственно к внутренней поверхности просвета оболочки или к подложке, которую затем прикрепляют к внутренней поверхности просвета оболочки. В процессе изготовления можно использовать множество различных известных методов. Пиролитический графит является биосовместимым и в настоящее время применяется во многих имплантируемых медицинских устройствах. Слой пиролитического графита является достаточно толстым для обеспечения вышеописанных возможностей и достаточно тонким для сохранения общего профиля и гибкости системы для доставки.
Смазочные свойства пиролитического графита особенно полезны при использовании со стентами с лекарственными покрытиями. Лекарственные покрытия и полимеры, содержащие лекарства, активные вещества или соединения, предпочтительно должны оставаться на стенте для обеспечения оптимальных результатов. Смазывающее покрытие на оболочке существенно снижает риск стирания лекарства или полимера во время доставки.
Система для доставки саморасширяющихся стентов в соответствии с настоящим изобретением может также содержать модифицированный стержень. Модифицированный стержень может содержать множество элементов, которые выступают из стержня в зазоры между элементами стента. Данные элементы могут значительно ослаблять усилия, действующие на стент во время развертывания, посредством предотвращения или существенного уменьшения сжатия стента. Без упомянутого множества элементов, стент может перемещаться и сжиматься при упоре в стопор на внутреннем стержне системы для доставки. Сжатие стента приводит к возрастанию усилий развертывания. Соответственно, стержень, содержащий множество элементов, исключает или существенно уменьшает продольное перемещение стента и, тем самым, исключает или существенно уменьшает сжатие. Кроме того, выступающие элементы распределяют суммарное усилие, действующее на стент через множество элементов так, что нажим на стент и любое его покрытие оказывается менее локализованным.
В композиции для покрытия поверхности имплантируемого медицинского устройства в соответствии с настоящим изобретением применяется комбинация двух химически различных полимеров для создания покрытия, которое обеспечивает химический и физический барьер высвобождению лекарства. Данная комбинация является износостойкой, скользкой и обеспечивает контроль над скоростью элюирования любых лекарств, активных веществ и/или соединений, содержащихся в покрытии.
Микроиглы или другие катетерные системы доставки, например перфузионные баллоны, можно использовать для доставки, по меньшей мере, одного лекарства, активного вещества и/или соединения, включая рапамицин, к месту атеросклеротических бляшек. Регионарную доставку данного типа можно использовать отдельно или в комбинации с имплантируемым медицинским устройством с такими же или отличающимися лекарствами, присоединенными к упомянутому устройству. По меньшей мере, одно лекарство, активное вещество и/или соединение предпочтительно доставляют в адвентициальное пространство вблизи патологического изменения.
Локально или регионарно доставляемый раствор сильнодействующего терапевтического активного вещества, например рапамицина, обеспечивает множество преимуществ по сравнению с системно доставляемым веществом или веществом, доставляемым посредством имплантируемого медицинского устройства. Например, относительно высокую концентрацию в ткани можно обеспечить непосредственным отложением фармакологического вещества в артериальную стенку. В зависимости от локализации отложения можно обеспечить профиль концентрации лекарства, отличающийся от профиля, достигаемого с элюирующим лекарство стентом. Кроме того, в случае с локально или регионарно доставляемым раствором отсутствует необходимость в долговременно имплантируемом устройстве, например, стенте, что исключает связанные с ним возможные побочные эффекты, например, воспалительную реакцию и долговременное повреждение тканей. Однако важно отметить, что локально или регионарно доставляемый раствор можно использовать в комбинации с элюирующими лекарства стентами или другими имплантируемыми медицинскими устройствами с покрытиями. Другое преимущество препаратов в форме растворов или жидкостей связано с тем фактом, что поправка инертных сред в препаратах в форме жидкостей будет легко изменять профили распределения лекарства и удерживания. Кроме того, препарат в форме жидкости можно смешивать непосредственно перед инъекцией посредством ранее упакованного многокамерного инъекционного устройства, чтобы улучшить сохранность и увеличить срок хранения лекарственных форм.
Уязвимые бляшки являются сердечно-сосудистым заболеванием, при котором имеется насыщенная липидами сердцевина, покрытая тонким слоем гладкомышечных клеток. Данные уязвимые бляшки имеют склонность к отрыву и разрушению и могут вызывать значительные инфаркты, если отрывается или изъязвляется тонкий слой клеток воспаления. Когда клетки воспаления разрушаются или отрываются, липидная сердцевина приходит в контакт с кровотоком, с формированием тромбов в артерии. Данные тромбы могут быстро расти и закупоривать артерию или отделяться и двигаться с потоком, что приводит к эмболическим инсультам, нестабильной стенокардии, инфаркту миокарда, и/или внезапной смерти. Настоящее изобретение относится к каркасной конструкции, предназначенной для поддержания проходимости сосудов и которая содержит архитектуру полимерного покрытия, содержащую, по меньшей мере, одно лекарство, активное вещество и/или соединение для лечения воспаления и других болезненных состояний, связанных с отрывом уязвимых бляшек и метаболизмом липидной сердцевины. Противовоспалительные лекарства, терапевтические активные вещества и/или соединения могут быть включены в архитектуру покрытия с расчетом на быстрое высвобождение для облегчения острой воспалительной фазы заболевания, и гиполипидемические лекарства, активные вещества и/или соединения могут быть включены в архитектуру покрытия с расчетом на медленное высвобождение для лечения хронической фазы заболевания. Кроме того, можно комбинировать несколько лекарств для обеспечения синергического эффекта. Разные лекарства действуют с использованием разных механизмов воздействия на разные аспекты заболевания.
КРАТКОЕ ОПИСАНИЕ ЧЕРТЕЖЕЙ
Вышеописанные и другие признаки и преимущества изобретения очевидны из нижеприведенного подробного описания предпочтительных вариантов осуществления изобретения, представленных на прилагаемых чертежах.
Фигура 1 - вид отрезка длины стента (концы не показаны) перед расширением, где показаны внешняя поверхность стента и характерный полосчатый узор.
Фигура 2 - вид в перспективе отрезка длины стента, показанного на фигуре 1, содержащего емкости в соответствии с настоящим изобретением.
Фигура 3 - график, показывающий временную зависимость коэффициента высвобождения лекарства из покрытий в соответствии с настоящим изобретением, не содержащих покрывного слоя.
Фигура 4 - график, показывающий временную зависимость коэффициента высвобождения лекарства из покрытий в соответствии с настоящим изобретением, содержащих покрывной слой.
Фигура 5 - график, показывающий временную зависимость коэффициента высвобождения лекарства из покрытий в соответствии с настоящим изобретением, по которым не нанесен покрывной слой.
Фигура 6 - график, показывающий кинетику высвобождения стентом рапамицина in vivo из поли(VDF (винилиденфторида)/HFP (гексафторпропилена)).
Фигура 7 - сечение полоски стента, показанного на фигуре 1, где на полоске содержатся лекарственные покрытия в соответствии с первым примерным вариантом осуществления настоящего изобретения.
Фигура 8 - сечение полоски стента, показанного на фигуре 1, где на полоске содержатся лекарственные покрытия в соответствии со вторым примерным вариантом осуществления настоящего изобретения.
Фигура 9 - сечение полоски стента, показанного на фигуре 1, где на полоске содержатся лекарственные покрытия в соответствии с третьим примерным вариантом осуществления настоящего изобретения.
Фигуры 10-13 - изображения примерного варианта осуществления одной деталью устройства для анастомоза, содержащего крепежный пояс и присоединенные скобочные элементы в соответствии с настоящим изобретением.
Фигура 14 - вид сбоку устройства для соединения анатомических структур, в соответствии с примерным вариантом осуществления настоящего изобретения.
Фигура 15 - сечение, показывающее участок иглы устройства, представленного на фигуре 14, проходящий сквозь края анатомических структур, в соответствии с примерным вариантом осуществления изобретения.
Фигура 16 - сечение, показывающее устройство, представленное на фигуре 14, протянутое сквозь анастомоз, в соответствии с примерным вариантом осуществления изобретения.
Фигура 17 - сечение, показывающее скобку устройства, представленного на фигуре 14, размещенную вблизи анатомических структур, в соответствии с примерным вариантом осуществления изобретения.
Фигура 18 - сечение, показывающее скобку устройства, представленного на фигуре 14, находящуюся в зацеплении по обеим сторонам анастомоза, в соответствии с примерным вариантом осуществления изобретения.
Фигура 19 - сечение, показывающее скобку после того, как скобка обжата для соединения анатомических структур, в соответствии с примерным вариантом осуществления изобретения.
Фигура 20 - сечение, показывающее баллон, содержащий смазывающее покрытие, нанесенное на него, в соответствии с настоящим изобретением.
Фигура 21 - сечение полоски стента, показанного на фигуре 1, содержащей смазывающее покрытие, нанесенное на полоску, в соответствии с настоящим изобретением.
Фигура 22 - вид с частичным разрезом саморасширяющегося стента в устройстве доставки, содержащем смазывающее покрытие в соответствии с настоящим изобретением.
Фигура 23 - сечение полоски стента, показанного на фигуре 1, содержащей модифицированное полимерное покрытие в соответствии с настоящим изобретением.
Фигура 24 - вид сбоку примерного стента-трансплантата в соответствии с настоящим изобретением.
Фигура 25 - фрагмент местного сечения другого альтернативного примерного варианта осуществления стента-трансплантата в соответствии с настоящим изобретением.
Фигура 26 - местное сечение другого альтернативного примерного варианта осуществления стента-трансплантата в соответствии с настоящим изобретением.
Фигура 27 - вид сбоку полностью развернутой системы восстановления аорты в соответствии с настоящим изобретением.
Фигура 28 - вид в перспективе стента для первого протеза, показанного для ясности в развернутом состоянии, в соответствии с настоящим изобретением.
Фигура 29 - вид перспективе первого протеза, содержащего стент, покрытый прокладочным материалом в соответствии с настоящим изобретением.
Фигура 30 - схематичное представление непокрытой хирургической скобки в соответствии с настоящим изобретением.
Фигура 31 - схематичное представление хирургической скобки, содержащей множество сквозных отверстий в соответствии с настоящим изобретением.
Фигура 32 - схематичное представление хирургической скобки, содержащей покрытие на ее внешней поверхности в соответствии с настоящим изобретением.
Фигура 33 - схематичное представление секции шовного материала, содержащего на нем покрытие в соответствии с настоящим изобретением.
Фигура 34 - схематичное представление секции шовного материала, содержащего покрытие, импрегнированное в его поверхность, в соответствии с настоящим изобретением.
Фигура 35 - упрощенный вид сбоку устройства для доставки стента, выполненного в соответствии с настоящим изобретением.
Фигура 36 - вид, аналогичный виду на фигуре 35, но представляющий увеличенный вид дистального конца устройства с секцией, вырезанной для демонстрации стента, заправленного в устройство.
Фигура 37 - упрощенный вид сбоку дистального конца внутреннего стержня, выполненного в соответствии с настоящим изобретением.
Фигура 38 - сечение, взятое на фигуре 37 по линии 38-38.
Фигуры 39-43 - виды с частичным разрезом устройства в соответствии с настоящим изобретением, последовательно представляющие развертывание саморасширяющегося стента внутри сосудистой сети.
Фигура 44 - упрощенный вид сбоку стержня для устройства для доставки стента, выполненного в соответствии с настоящим изобретением.
Фигура 45 - вид с частичным разрезом стержня и оболочки устройства для доставки стента в соответствии с настоящим изобретением.
Фигура 46 - вид с частичным разрезом стержня и модифицированной оболочки системы для доставки стента в соответствии с настоящим изобретением.
Фигура 47 - вид с частичным разрезом стержня и модифицированной оболочки системы для доставки стента в соответствии с настоящим изобретением.
Фигура 48 - вид с частичным разрезом модифицированного стержня системы для доставки стента в соответствии с настоящим изобретением.
Фигура 49 - график, показывающий относительное или процентное содержание рапамицина, высвобождаемого с течением времени из различных полимерных покрытий во время тестирования in vivo в соответствии с настоящим изобретением.
Фигура 50 - график, показывающий относительное или процентное содержание рапамицина, высвобождаемого с течением времени из различных полимерных покрытий во время тестирования in vitro в соответствии с настоящим изобретением.
Фигура 51 - графическое представление ингибирования пролиферации гладкомышечных клеток коронарных артерий с использованием трихостатина A при исследовании in vitro клеточной культуры.
Фигура 52 - графическое представление антипролиферативной активности рапамицина при изменении концентраций микофенольной кислоты в несинхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой, в соответствии с настоящим изобретением.
Фигура 53 - графическое представление кинетики высвобождения in vivo рапамицина из комбинации рапамицина, микофенольной кислоты и полимера в ходе исследований фармакокинетики на свиньях в соответствии с настоящим изобретением.
Фигура 54 - графическое представление кинетики высвобождения in vivo микофенольной кислоты из комбинации рапамицина, микофенольной кислоты и полимера в ходе исследований фармакокинетики на свиньях в соответствии с настоящим изобретением.
Фигура 55 - графическое представление кинетики высвобождения in vitro рапамицина из комбинации рапамицина и микофенольной кислоты в соответствии с настоящим изобретением.
Фигура 56 - графическое представление кинетики высвобождения in vivo как рапамицина, так и микофенольной кислоты в ходе исследований фармакокинетики на свиньях в соответствии с настоящим изобретением.
Фигура 57 - графическое представление антипролиферативной активности рапамицина, при изменении концентраций кладрибина, в несинхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой, в соответствии с настоящим изобретением.
Фигура 58 - графическое представление антипролиферативной активности кладрибина в несинхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой, в соответствии с настоящим изобретением.
Фигура 59 - графическое представление кинетики высвобождения in vitro кладрибина из нестерильных кладрибиновых покрытий в основном слое из PVDF/HFP, заключенном в среду для высвобождения в виде двадцатипроцентной смеси этанола с водой при комнатной температуре, в соответствии с настоящим изобретением.
Фигура 60 - графическое представление кинетики высвобождения in vitro кладрибина из стерильных кладрибиновых покрытий в основном слое из PVDF/HFP, заключенном в среду для высвобождения в виде двадцатипроцентной смеси этанола с водой при комнатной температуре, в соответствии с настоящим изобретением.
Фигура 61 - графическое представление кинетики высвобождения in vivo кладрибина из полимерного покрытия в ходе исследований фармакокинетики на свиньях, в соответствии с настоящим изобретением.
Фигура 62 - графическое представление кинетики высвобождения in vivo рапамицина из комбинации рапамицина, кладрибина и полимера в ходе исследований фармакокинетики на свиньях, в соответствии с настоящим изобретением.
Фигура 63 - графическое представление кинетики высвобождения in vivo кладрибина из комбинации рапамицина, кладрибина и полимера в ходе исследований фармакокинетики на свиньях, в соответствии с настоящим изобретением.
Фигура 64 - графическое представление антипролиферативной активности рапамицина, при изменении концентраций топотекана в синхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой, в соответствии с настоящим изобретением.
Фигура 65 - графическое представление антипролиферативной активности рапамицина при изменении концентраций этопозида в синхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой, в соответствии с настоящим изобретением.
Фигура 66 - графическое представление антипролиферативной активности Панзема® в синхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой, в соответствии с настоящим изобретением.
Фигура 67 - графическое представление антипролиферативной активности рапамицина в синхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой, в соответствии с настоящим изобретением.
Фигура 68 - графическое представление антипролиферативной активности рапамицина, при изменении концентраций Панзема® в синхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой, в соответствии с настоящим изобретением.
Фигура 69 - графическое представление анализа MTS Панзема® в соответствии с настоящим изобретением.
Фигура 70 - графическое представление кинетики высвобождения in vitro рапамицина из многослойного покрытия из рапамицина, Панзема® и полимера в соответствии с настоящим изобретением.
Фигура 71 - графическое представление кинетики высвобождения in vitro Панзема® из многослойного покрытия из рапамицина, Панзема® и полимера в соответствии с настоящим изобретением.
Фигура 72A - схематичный вид в перспективе изготовленного микрообработкой хирургического устройства для инвазивных процедур в недействующем состоянии в соответствии с настоящим изобретением.
Фигура 72B - схематичный вид по линии 72B-72B, показанной на фигуре 72A.
Фигура 72C - схематичный вид по линии 72C-72C, показанной на фигуре 72A.
Фигура 73A - схематичный вид в перспективе изготовленного микрообработкой хирургического устройства для инвазивных процедур в действующем состоянии в соответствии с настоящим изобретением.
Фигура 73B - схематичный вид по линии 73B-73B, показанной на фигуре 73A.
Фигура 74 - схематичный вид в перспективе изготовленного микрообработкой хирургического устройства в соответствии с настоящим изобретением, введенного в сосудистую сеть пациента.
Фигура 75 - графическое представление первого примерного варианта осуществления стента с покрытием в виде комбинации из сиролимуса и цилостазола в соответствии с настоящим изобретением.
Фигура 76 - графическое представление кинетики высвобождения in vitro для первого примерного стентового покрытия из комбинации сиролимуса и цилостазола в соответствии с настоящим изобретением.
Фигура 77 - графическое представление второго примерного варианта осуществления стента с покрытием в виде комбинации из сиролимуса и цилостазола в соответствии с настоящим изобретением.
Фигура 78 - графическое представление кинетики высвобождения in vitro для второго примерного стентового покрытия из комбинации сиролимуса и цилостазола в соответствии с настоящим изобретением.
Фигура 79 - графическое представление третьего примерного варианта осуществления стента с покрытием в виде комбинации из сиролимуса и цилостазола в соответствии с настоящим изобретением.
Фигура 80 - графическое представление антитромбоцитарной активности стента, элюирующего лекарственную комбинацию из сиролимуса и цилостазола в модели in vitro с циркуляцией бычьей крови в соответствии с настоящим изобретением.
Фигура 81 - графическое представление кинетики высвобождения in vivo сиролимуса и цилостазола из стента, показанного на фигуре 83.
Фигура 82 - графическое представление кинетики высвобождения in vitro сиролимуса и цилостазола из стента, показанного на фигуре 83.
Фигура 83 - графическое представление четвертого примерного варианта осуществления стента с покрытием в виде комбинации из сиролимуса и цилостазола в соответствии с настоящим изобретением.
Фигура 84 - графическое представление кинетики высвобождения in vivo сиролимуса и цилостазола из стента, показанного на фигуре 75.
Фигура 85 - графическое представление кинетики высвобождения in vitro сиролимуса и цилостазола из стента, показанного на фигуре 75.
Фигура 86 - структурная формула ингибитора PI3 киназы, PX-867, в соответствии с настоящим изобретением.
Фигура 87 - графическое представление процентного коэффициента ингибирования гладкомышечных клеток коронарных артерий в зависимости от концентрации PX-867 в соответствии с настоящим изобретением.
Фигура 88 - графическое представление процентного коэффициента ингибирования гладкомышечных клеток коронарных артерий в зависимости от концентрации PX-867 и сиролимуса в соответствии с настоящим изобретением.
Фигуры 89a и b - структурные формулы пробукола и бутилированного окситолуола в соответствии с настоящим изобретением.
Фигура 90 - томографический срез коронарной артерии (один кадр исследования методом IVUS (внутрисосудистой ультразвуковой визуализации)). Обозначены зона просвета, зона стенки или бляшек и внешняя эластичная мембрана.
Фигура 91 - кумулятивные кривые распределения просвета и площади EEM (внешней эластичной мембраны), полученные методом IVUS во всех исследуемых группах.
Фигура 92 - изображения соотношения частей для каждой проходящей лечение группы, указывающие на увеличение площади поверхности внешней эластичной мембраны для исходных и последующих состояний. Столбики меньшей высоты иллюстрируют соотношение частей, указывающие на рост свыше или равный 1 мм2.
Фигура 93 - изображение латентной фазы для переокисления LDL (липопротеина низкой плотности) для всех четырех проходящих лечение групп в исходном состоянии, через один месяц и семь месяцев после начала лечения.
ПОДРОБНОЕ ОПИСАНИЕ ПРЕДПОЧТИТЕЛЬНЫХ ВАРИАНТОВ ОСУЩЕСТВЛЕНИЯ
Лекарства/комбинации лекарств и устройства доставки в соответствии с настоящим изобретением можно использовать для эффективного предотвращения и лечения сердечно-сосудистого заболевания и, в частности, сердечно-сосудистого заболевания, вызванного повреждением. Различные лечебные устройства, используемые при лечении сердечно-сосудистого заболевания, могут, в конечном счете, вызывать дополнительные осложнения. Например, баллонная ангиопластика является операцией, применяемой для усиления кровотока через артерию, и является преобладающим лечением стеноза коронарных сосудов. Однако, как указано выше, данная операция обычно приводит к некоторому повреждению сосудистой стенки, что потенциально обостряет проблему в последующее время. Хотя другие операции и заболевания могут становиться причиной сходного повреждения, примерные варианты осуществления настоящего изобретения будут описаны со ссылкой на лечение рестеноза и связанных осложнений после чрескожной транслюминальной коронарной ангиопластики и других сходных операций на артериях/венах, включая соединение артерий, вен и других протоков для жидкостей. Кроме того, будут описаны различные способы и устройства для эффективной доставки медицинских устройств с покрытиями.
Хотя примерные варианты осуществления изобретения описаны ниже со ссылкой на лечение рестеноза и связанных осложнений после чрескожной транслюминальной коронарной ангиопластики, важно отметить, что локальную доставку лекарства/комбинаций лекарств можно применять для лечения широкого спектра состояний, с использованием любого числа медицинских устройств, или для совершенствования функции и/или срока службы устройства. Например, искусственные хрусталики, устанавливаемые для восстановления зрения после операции по поводу катаракты, часто перестают выполнять свою функцию вследствие образования вторичной катаракты. Последняя часто обусловлена нарастанием клеток на поверхности хрусталика и может быть, в принципе, минимизирована объединением лекарства или лекарств с устройством. Другие медицинские устройства, которые часто перестают выполнять свои функции из-за врастания ткани или нарастание белкового материала в устройство или вокруг него, например шунты при гидроцефалии, трансплантаты для диализа, крепежные приспособления для калоприемников, ушные дренажные трубки, провода для водителей ритма и имплантируемых дефибрилляторов, также могут извлекать пользу из комбинированного подхода с устройством-лекарством. Устройства, которые служат для усовершенствования структуры и функционирования ткани или органа, также могут показывать более высокие характеристики, при сочетании с соответствующим веществом или веществами. Например, в принципе, можно улучшить остеоинтеграцию ортопедических устройств для усиления стабилизации имплантированного устройства путем его сочетания с такими веществами как костно-морфогенетический белок. Аналогично, другие хирургические устройства, лигатуры, скобки, анастомотические устройства, межпозвонковые диски, костные стержни, фиксаторы лигатуры, кровоостанавливающие средства, зажимы, винты, пластины, клипсы, сосудистые имплантаты, клея и пломбировочные материалы для тканей, каркасы для тканей, перевязочные материалы разных типов, заменителей костей, внутрипросветные устройства и опоры для сосудов также могут обеспечивать большие преимущества для пациента при применении упомянутого комбинированного подхода с устройством-лекарством. Периваскулярные оболочки могут быть особенно полезны по отдельности или в сочетании с другими медицинскими устройствами. Периваскулярные оболочки могут доставлять дополнительные лекарства к месту лечения. По существу, медицинское устройство любого типа можно любым способом покрыть лекарством или комбинацией лекарств, что улучшает лечение по сравнению с одиночным использованием устройства или фармакологического вещества.
В дополнение к различным медицинским устройствам, покрытия на данных устройствах можно использовать для доставки терапевтических и фармакологических веществ, включая: антипролиферативные/антимитотические активные вещества, содержащие натуральные продукты, например алкалоиды барвинка (Vinca) (т.е. винбластин, винкристин и винорелбин), паклитаксель, эпидиподофилотоксины (т.е. этопозид, тенипозид), антибиотики (дактиномицин (актиномицин D), даунорубицин, доксорубицин и идарубицин), антрациклины, митоксантрон, блеомицины, пликамицин (митрамицин) и митомицин, ферменты (L-аспарагиназу, которая системно гидролизует L-аспарагин и отнимает его у клеток, которые не обладают способностью синтезировать собственный аспарагин); антитромбоцитарные активные вещества, например, ингибиторы G(GP) IIb/IIIa и антагонисты рецептора витронектина; антипролиферативные/антимитотические алкилирующие активные вещества, например, нитроиприты (мехлорэтамин, циклофосфамид и аналоги, мелфалан, хлорамбуцил), этиленимины и метилмеламины (гексаметилмеламин и тиотепа), алкил-сульфонаты - бусульфан, нитрозомочевины (кармустин (BCNU) и аналоги, стрептозоцин), тразены - дакарбазин (DTIC); антипролиферативные/антимитотические антиметаболиты, например, аналоги фолиевой кислоты (метотрексат), аналоги пиримидина (флуороурацил, флоксуридин и цитарабин), аналоги пурина и связанные ингибиторы (меркаптопурин, тиогуанин, пентостатин и 2-хлордеоксиаденозин {кладрибин}); координационные комплексы платиновых металлов (цисплатин, карбоплатин), прокарбазин, оксимочевину, митотан, аминоглютетимид; гормоны (т.е. эстроген); антикоагулянты (гепарин, синтетические соли гепарина и другие ингибиторы тромбина); фибринолитические вещества (например, активаторы плазминогена ткани, стрептокиназу и урокиназу), аспирин, дипиридамол, тиклопидин, клопидогрель, абциксимаб; антимиграционные вещества; антисекреторные вещества (бревелдин (breveldin)); противовоспалительные вещества: например, адренокортикальные стероиды (кортизол, кортизон, флудрокортизон, преднизон, преднизолон, 6α-метилпреднизолон, триамцинолон, бетаметазон и дексаметазон), нестероидные вещества (производные салициловой кислоты, т.е. аспирин; производные пара-аминофенола, т.е. ацетаминофен; индол- и инден-уксусные кислоты (индометацин, сулиндак и этодалак), гетероарилуксусные кислоты (толметин, диклофенак и кеторолак), арилпропионовые кислоты (ибупрофен и производные), антраниловые кислоты (мефенаминовую кислоту и меклофенаминовую кислоту), эноловые кислоты (пироксикам, теноксикам, фенилбутазон и оксифентатразон (oxyphenthatrazone)), набуметон, соединения золота (ауранофин, ауротиоглюкоза, тиомалат золота-натрия); иммунодепрессанты: (циклоспорин, такролимус (FK-506), сиролимус (рапамицин), азатиоприн, микофенолат мофетил); ангиогенные вещества: васкулярный эндотелиальный фактор роста (VEGF), фибробластовый фактор роста (FGF); блокираторы ангиотензиновых рецепторов; доноры оксидов азота; антисмысловые олигонуклеотиды и их комбинации; ингибиторы клеточного цикла, ингибиторы mTOR (мишени рапамицина у млекопитающих) и ингибиторы киназы в трансдукции сигнала рецептора фактора роста; ретеноиды; ингибиторы циклина/CDK; ингибиторы редуктазы коферментов HMG (статины); и ингибиторы протеазы.
Как упоминалось выше, имплантация коронарного стента в связи с баллонной ангиопластикой очень эффективна при лечении острой закупорки сосуда и может снижать риск рестеноза. Внутрисосудистые ультразвуковые исследования (Mintz et al., 1996) показывают, что коронарное стентирование эффективно предотвращает сужение сосудов и что большая часть позднего уменьшения просвета после имплантации стента обусловлена нарастанием бляшек, вероятно, связанных с неоинтимальной гиперплазией. Позднее уменьшение просвета после коронарного стентирования почти в два раза превосходит то, которое наблюдалось после обычной баллонной ангиопластики. Таким образом, поскольку стенты, по меньшей мере, частично предотвращают процесс рестеноза, то сочетание лекарств, веществ или соединений, которое предотвращает пролиферацию гладкомышечных клеток, ослабляет воспаление и уменьшает коагуляцию или предотвращает пролиферацию гладкомышечных клеток с использованием нескольких механизмов, ослабляет воспаление и уменьшает коагуляцию в сочетании со стентом, может обеспечить наиболее эффективное лечение при рестенозе после ангиопластики. Системное применение лекарств, веществ или соединений в сочетании с локальной доставкой того же или другого лекарства/комбинаций лекарств также может обеспечивать полезный вариант лечения.
Локальная доставка лекарства/комбинаций лекарств из стента дает следующие преимущества; а именно предотвращение повторного свертывания и перестройки сосуда благодаря каркасному действию стента и предотвращение нескольких составляющих неоинтимальной гиперплазии или рестеноза, а также ослабление воспаления и тромбоза. Подобное локальное введение лекарств, веществ или соединений в стентированные коронарные артерии может также обеспечивать дополнительные преимущества при лечении. Например, высокие концентрации лекарств, веществ или соединений в тканях можно обеспечивать с использованием локальной доставки вместо системного введения. Кроме того, при использовании локальной доставки вместо системного введения можно обеспечить снижение системной токсичности, при поддержании повышенных концентраций в тканях. Кроме того, при использовании локальной доставки из стента вместо системного введения может быть достаточно одной процедуры с лучшей адаптацией к пациенту. Дополнительным преимуществом комбинированной терапии лекарствами, веществами и/или соединениями может быть уменьшение дозы каждого из применяемых для лечения лекарств, веществ или соединений, что ограничивает их токсичность, при обеспечении ослабления рестеноза, воспаления и тромбоза. Поэтому локальная терапия на основе стента является средством повышения терапевтического отношения (эффективность/токсичность) лекарств, веществ или соединений против рестеноза, воспалений и тромбозов.
Существует множество разных стентов, которые можно использовать после чрескожной транслюминальной коронарной ангиопластики. В соответствии с настоящим изобретением можно использовать множество стентов, но далее, для простоты, в примерных вариантах осуществления настоящего изобретения описано ограниченное число стентов. Специалисту очевидно, что в связи с настоящим изобретением можно использовать множество стентов. Кроме того, как указано выше, можно применять другие медицинские устройства.
Стент широко применяют как трубчатую конструкцию, оставляемую внутри просвета протока для избавления от закупорки. Стенты обычно вводятся в просвет в нерасширенной форме и затем in situ расширяются автономно или с помощью второго устройства. Типичный способ расширения реализуется с помощью смонтированного на катетере баллона для ангиопластики, который накачивают внутри стенозированного сосуда или протока в организме, чтобы рассечь или разрушить закупорки, связанные с компонентами стенки сосуда, и получить расширенный просвет.
На фигуре 1 изображен примерный стент 100, который можно использовать в соответствии с примерным вариантом осуществления настоящего изобретения. Расширяемый цилиндрический стент 100 содержит ячеистую конструкцию для постановки в кровеносный сосуд, проток или просвет для фиксации сосуда, протока или просвета в открытом состоянии, в частности, для защиты сегмента артерии от рестеноза после ангиопластики. Стент 100 может расширяться по окружности и удерживаться в расширенной конфигурации, которая является жесткой в окружном или радиальном направлении. Стент 100 является гибким по оси, и, при сгибании в некоторой зоне, стент 100 не содержит никаких выступающих наружу деталей.
Стент 100 обычно содержит первый и второй концы с промежуточной секцией между ними. Стент 100 имеет продольную ось и содержит множество продольно расположенных полосок 102, при этом каждая полоска 102 задает, в общем, непрерывную волну вдоль линейного сегмента, параллельного продольной оси. Множество соединительных звеньев 104, расположенных по окружности, поддерживают полоски 102 в виде, по существу, трубчатой конструкции. По существу, каждая продольно расположенная полоска 102 соединена во множестве регулярных мест коротким, расположенным по окружности, соединительным звеном 104 с соседней полоской 102. Волна, соответствующая каждой из полосок 102, имеет, приблизительно, одинаковую основную пространственную частоту в промежуточной секции, и полоски 102 расположены так, чтобы волны, соответствующие им, были выставлены, в общем, для совпадения, в основном, по фазе между собой. Как видно на фигуре, каждая продольно расположенная полоска 102 волнисто изогнута вдоль, приблизительно, двух периодов до соединительного звена к соседней полоске 102.
Стент 100 может быть выполнен с использованием любого числа способов. Например, стент 100 может быть изготовлен из полой или формовочной трубки из нержавеющей стали, которую можно обрабатывать резанием с использованием лазеров, электроискрового фрезерования, химического травления или других средств. Стент 100 вводят в тело и ставят в требуемом месте в нерасширенной форме. В одном примерном варианте осуществления расширение можно производить в кровеносном сосуде посредством баллонного катетера, при этом окончательный диаметр стента 100 является функцией диаметра используемого баллонного катетера.
Следует понимать, что стент 100 в соответствии с настоящим изобретением может быть выполнен из материала с памятью формы, включая, например, подходящий сплав из никеля и титана или нержавеющей стали. Конструкции, сформированные из нержавеющей стали, могут быть сделаны саморасширяющимися путем формирования конфигурации нержавеющей стали заданным образом, например, скручиванием ее в плетеную конфигурацию. В данном варианте осуществления, после того как стент 100 сформирован, его можно сжать так, чтобы занимаемое им пространство было достаточно малым для создания возможности его введения в кровеносный сосуд или другую ткань при помощи средства для введения, при этом средство для введения содержит подходящий катетер или гибкий стержень. Стент может иметь конфигурацию для расширения, после выхода из катетера, до требуемой конфигурации, когда расширение является автоматическим или запускаемым изменением давления или температуры, или электрическим возбуждением.
На фигуре 2 изображен примерный вариант осуществления настоящего изобретения с использованием стента 100, показанного на фигуре 1. Как показано, стент 100 можно модифицировать, чтобы он содержал, по меньшей мере, одну емкость 106. Каждая из емкостей 106 может быть открытой или закрытой, при желании. Данные емкости 106 могут быть, в частности, предназначены для вмещения лекарства/комбинаций лекарств, подлежащих доставке. Независимо от конструкции стента 100, предпочтительно требуется применять дозу лекарства/комбинации лекарств с достаточной специфичностью и в достаточной концентрации для обеспечения эффективной дозы в зоне патологического изменения. В этом отношении, размер емкости в полосках 102 предпочтительно задают таким, чтобы подавать соответствующую дозу лекарства/комбинации лекарств в требуемом месте и в требуемом количестве.
В альтернативном примерном варианте осуществления, вся внутренняя и внешняя поверхность стента 100 может быть покрыта лекарством/комбинациями лекарств в количествах, соответствующих лечебным дозам. Подробное описание лекарства для лечения рестеноза, а также примерных методов покрытия приведено ниже. Однако важно отметить, что методы покрытия могут изменяться в зависимости от лекарства/комбинаций лекарств. Кроме того, методы покрытия могут изменяться в зависимости от материала, содержащего стент или другое внутрипросветное медицинское устройство.
Рапамицин является макроциклическим триеновым антибиотиком, продуцируемым видом бактерий Streptomyces hygroscopicus, как изложено в патенте США № 3929992. Как оказалось, рапамицин, помимо прочего, ингибирует пролиферацию in vivo гладкомышечных клеток сосудов. Соответственно, рапамицин можно использовать при лечении интимальной гиперплазии гладкомышечных клеток, рестеноза и окклюзии сосуда у млекопитающих, в частности, после биологически или механически вызванного повреждения сосуда, или в условиях, которые предрасполагают к нанесению млекопитающему подобного повреждения сосудов. Рапамицин выполняет функции ингибирования пролиферации гладкомышечных клеток и не препятствует восстановительной эндотелиализации стенок сосудов.
Рапамицин замедляет сосудистую гиперплазию путем противодействия пролиферации гладкомышечных клеток в ответ на митогенные факторы, которые испускаются во время повреждения ангиопластикой. Ингибирование фактора роста и цитокино-вызванной пролиферации гладкомышечных клеток в поздней фазе G1 клеточного цикла считается доминирующим механизмом действия рапамицина. Однако известно также, что рапамицин предотвращает T-клеточную пролиферацию и дифференциацию при системном введении. Это является основой его иммунодепрессивной активности и его способности предотвращать отторжение трансплантата.
В контексте настоящей заявки, термин рапамицин охватывает рапамицин и его аналоги, производные и конъюгаты, которые связываются с FKBP12 и другими иммунофилинами и обладают такими же фармакологическими свойствами, как рапамицин, включая ингибирование TOR.
Хотя антипролиферативные действия рапамицина можно обеспечить при системном применении, более высокие результаты можно получить при локальной доставке соединения. По существу, рапамицин работает в тканях, которые находятся вблизи соединения, и его действие ослабляется действие по мере того, как увеличивается расстояние от устройства для доставки. Чтобы воспользоваться преимуществами такого действия, было бы желательно приводить рапамицин в непосредственный контакт со стенками просвета. Соответственно, в предпочтительном варианте осуществления рапамицин включен в состав поверхности стента или его участков. По существу, рапамицин предпочтительно введен в стент 100, показанный на фигуре 1, где стент 100 контактирует со стенкой просвета.
Рапамицин может вводить в стент или присоединять к нему множеством способов. В примерном варианте осуществления рапамицин непосредственно заключен в полимерной матрице и распылен по внешней поверхности стента. Рапамицин элюирует из полимерной матрицы с течением времени и поступает в окружающую ткань. Рапамицин предпочтительно остается на стенте в течение от, по меньшей мере, трех суток до приблизительно шести месяцев и, предпочтительнее, от семи до тридцати суток.
В сочетании с рапамицином можно использовать множество неразрушаемых полимеров. В одном примерном варианте осуществления рапамицин или другое терапевтическое активное вещество можно вводить в пленкообразующий полифтористый сополимер, содержащий некоторое количество первого компонента, выбранного из группы, состоящей из полимеризуемого винилиденфторида и полимеризуемого тетрафторэтилена, и некоторое количество второго компонента, отличающегося от первого компонента, и который сополимеризован с первым компонентом с созданием полифтористого сополимера, при этом вторая группа способна придавать вязкие или эластомерные свойства полифтористому сополимеру, причем относительные количества первой группы и второй группы эффективно обеспечивают покрытие и пленку, создаваемые ими, со свойствами, полезными при использовании для обработки имплантируемых медицинских устройств.
Настоящее изобретение обеспечивает полимерные покрытия, содержащие полифтористый сополимер, и имплантируемые медицинские устройства, например, стенты, покрытые пленкой полимерного покрытия в количествах, эффективных для ослабления тромбоза и/или рестеноза, когда подобные стенты применяют, например, в ходе операций ангиопластики. В контексте настоящей заявки, термин полифтористые сополимеры означает сополимеры, содержащие некоторое количество первого компонента, выбранного из группы, состоящей из полимеризуемого винилиденфторида и полимеризуемого тетрафторэтилена, и некоторое количество второго компонента, отличающегося от первого компонента, и который сополимеризован с первым компонентом с созданием полифтористого сополимера, при этом вторая группа способна придавать вязкие или эластомерные свойства полифтористому сополимеру, причем относительные количества первой группы и второй группы эффективно обеспечивают покрытия и пленку, создаваемые из подобных полифтористых сополимеров, со свойствами, полезными для применения при покрытии имплантируемых медицинских устройств.
Покрытия могут содержать фармакологические или терапевтические активные вещества для ослабления рестеноза, воспаления и/или тромбоза, и стенты, покрытые подобными покрытиями, могут обеспечивать замедленное высвобождение веществ. Пленки, приготовленные из некоторых полифтористых сополимерных покрытий в соответствии с настоящим изобретением, обеспечивают физические и механические свойства, требуемые от обычных медицинских устройств с покрытиями, даже если максимальная температура, которая воздействует на покрытия и пленки на устройствах, ограничена относительно низкими температурами. Это особенно важно, при использовании покрытия/пленки для доставки фармакологических/терапевтических активных веществ или лекарств, которые чувствительны к высокой температуре, или при нанесении покрытия на температурно-чувствительные устройства, например катетеры. Когда максимальная воздействующая температура не ограничена, например, если в покрытие введены термостабильные вещества, например, итраконазол, можно применять термопластические полифтористые сополимеры с более высокой температурой плавления, и, если требуется очень высокое относительное удлинение и очень прочная адгезия, то можно применять эластомеры. При желании или необходимости, полифтористые сополимеры можно сшивать стандартными способами, описанными, например, в Modern Fluoropolymers, (J. Shires ed.), John Wiley & Sons, New York, 1997, pp. 77-87.
Настоящее изобретение содержит полифтористые сополимеры, которые обеспечивают усовершенствованные биосовместимые покрытия или связующие вещества для медицинских устройств. Данные покрытия обеспечивают инертные биосовместимые поверхности, которые должны достаточно контактировать с тканями тела млекопитающего, например человека, для ослабления рестеноза или тромбоза, или других нежелательных реакций. Хотя многие описанные покрытия, выполненные из полифтористых сополимеров, являются нерастворимыми и/или нуждаются в сильном нагреве, например, до температур выше, чем приблизительно сто двадцать пять градусов Цельсия, для получения пленок с соответствующими физическими и механическими свойствами для применения на имплантируемых устройствах, например стентах, или не являются особенно вязкими или упругими, пленки, приготовленные из полифтористых сополимеров в соответствии с настоящим изобретением обеспечивают подходящую адгезию, вязкость или упругость и сопротивление растрескиванию, при формировании на медицинских устройствах. В некоторых примерных вариантах осуществления, вышеизложенное справедливо, даже когда устройства подвергаются воздействию относительно низких максимальных температур.
Полифтористые сополимеры, используемые для покрытий в соответствии с настоящим изобретением, являются предпочтительно пленкообразующими полимерами, которые обладают молекулярной массой, достаточно высокой для отсутствия восковых свойств или липкости. Полимеры и сформированные из них пленки предпочтительно должны сцепляться со стентом и не должны легко деформироваться после отложения на стенте, чтобы не допускать смещения гемодинамическими нагрузками. Молекулярная масса полимера должна быть предпочтительно достаточно высокой для обеспечения достаточной вязкости, чтобы пленки, содержащие полимеры, не стирались во время обращения или развертывания стента. В некоторых примерных вариантах осуществления покрытие не будет растрескиваться, когда будет происходить расширение стента или других медицинских устройств.
Покрытия в соответствии с настоящим изобретением содержат вышеописанные полифтористые сополимеры. Вторая группа, полимеризуемая с первой группой для приготовления полифтористого сополимера, может быть выбрана из таких полимеризуемых биосовместимых мономеров, которые обеспечат биосовместимые полимеры, подходящие для имплантации в млекопитающих, при сохранении достаточных свойств эластомерных пленок для применения на медицинских устройствах, являющихся предметом настоящего изобретения. Подобные мономеры включают в себя, но без ограничения, гексафторпропилен (HFP), тетрафторэтилен (TFE), винилиденфторид, 1-гидропентафторпропилен, перфтор(метилвиниловый эфир), хлортрифторэтилен (CTFE), пентафторпропилен, трифторэтилен, гексафторацетон и гексафторизобутилен.
Полифтористые сополимеры, используемые в настоящем изобретении, обычно содержат винилиденфторид, сополимеризованный с гексафторпропиленом в массовом отношении в диапазоне от приблизительно пятидесяти до приблизительно девяносто двух массовых процентов винилиденфторида к от приблизительно пятидесяти до приблизительно восьми массовым процентам HFP (гексафторпропилена). В предпочтительном варианте, полифтористые сополимеры, используемые в настоящем изобретении, содержат от приблизительно пятидесяти до приблизительно восьмидесяти пяти массовых процентов винилиденфторида, сополимеризованного с от приблизительно пятидесятью до приблизительно пятнадцатью массовыми процентами HFP. В более предпочтительном варианте, полифтористые сополимеры будут содержать от приблизительно пятидесяти пяти до приблизительно семидесяти массовых процентов винилиденфторида, сополимеризованного с от приблизительно сорока пятью до приблизительно тридцатью массовыми процентами HFP. В еще более предпочтительном варианте, полифтористые сополимеры содержат от приблизительно пятидесяти пяти до приблизительно шестидесяти пяти массовых процентов винилиденфторида, сополимеризованного с от приблизительно сорока пятью до приблизительно тридцатью пятью массовыми процентами HFP. Данные полифтористые сополимеры растворимы, в разной степени, в таких растворителях, как диметилацетамид (DMAc), тетрагидрофуран, диметилформамид, диметилсульфоксид и N-метилпирролидон. Некоторые растворимы в метилэтилкетоне (MEK), ацетоне, метаноле и других растворителях, широко используемых при нанесении покрытий на обычные имплантируемые медицинские устройства.
Обычные полифтористые гомополимеры являются кристаллическими структурами и с трудом наносимы в виде высококачественных пленок на металлические поверхности без воздействия на покрытия относительно высоких температур, которые соответствуют температуре плавления (Tm) полимера. Повышенные температуры служат для обеспечения пленок, приготовленных из таких PVDF (поливинилиденфтористых) гомополимерных покрытий, которые показывают достаточную адгезию пленки к устройству, и, в то же время, предпочтительно сохраняют гибкость, достаточную для сопротивления растрескиванию пленки при расширении/сжатии медицинского устройства с покрытием. Некоторые пленки и покрытия в соответствии с настоящим изобретением обеспечивают такие же физические и механические свойства или, по существу, такие же свойства, даже когда максимальные температуры, которыми воздействуют на покрытия и пленки, меньше, чем приблизительно максимальная заданная температура. Это особенно важно, когда покрытия/пленки содержат фармакологические или терапевтические активные вещества или лекарства, которые являются чувствительными к высокой температуре, например, подвергаются химическому или физическому разрушению или другим вызываемым нагреванием негативным изменениям, или когда температурно-чувствительные подложки под покрытия медицинских устройств, например, подвергаются вызываемому нагреванием композиционному или структурному разложению.
В зависимости от конкретного устройства, на которое предполагается наносить покрытия и пленки в соответствии с настоящим изобретением, и конкретного применения/результата, требуемого от устройства, полифтористые сополимеры, применяемые для приготовления подобных устройств, могут быть кристаллическими, полукристаллическими или аморфными.
Если устройства свободны от особых требований или ограничений в отношении воздействия на них повышенных температур, то можно воспользоваться кристаллическими полифтористыми сополимерами. Кристаллические полифтористые сополимеры обычно не поддаются тенденции к течению под действием прилагаемой нагрузки или силы тяжести, когда испытывают воздействие температур выше их температур перехода в стеклообразное состояние (Tg). Кристаллические полифтористые сополимеры обеспечивают более вязкие покрытия и пленки, чем их полностью аморфные эквиваленты. Кроме того, кристаллические полимеры являются более скользкими и более удобны для манипулирования в ходе процессов обжима и переноса, используемых для постановки саморасширяющихся стентов, например, стентов из нитинола.
Полукристаллические и аморфные полифтористые сополимеры полезны, когда воздействие повышенных температур не желательно, например, если в покрытия или пленки введены фармакологические или терапевтические активные вещества, чувствительные к высоким температурам, или если конструкция, структура и/или применение устройства исключают воздействие подобных повышенных температур. Полукристаллические полифтористые сополимерные эластомеры, содержащие относительно высокие концентрации, например, от приблизительно тридцати до приблизительно сорока пяти массовых процентов второго компонента, например, HFP, сополимеризованного с первым компонентом, например, VDF, обеспечивают преимущество снижения коэффициента трения и самоблокирование сравнительно с аморфными полифтористыми сополимерными эластомерами. Подобные характеристики могут иметь большое значение при обработке, упаковке и доставке медицинских устройств с покрытиями из упомянутых полифтористых сополимеров. Кроме того, упомянутые полифтористые сополимеры, содержащие упомянутую относительно высокую долю второй группы, служат для регулирования растворимости некоторых веществ, например, рапамицина, в полимере и поэтому регулируют растворимость вещества сквозь матрицу.
Полифтористые сополимеры, применяемые в настоящем изобретении, можно изготавливать различными широко известными способами полимеризации. Например, методы полимеризации под высоким давлением, свободнорадикальной, полунепрерывной эмульсионной полимеризации, например, методы, описанные в работе Fluoroelastomers-dependence of relaxation phenomena on compositions, POLYMER 30, 2180, 1989, Ajroldi, et al., можно применять для изготовления аморфных полифтористых сополимеров, некоторых из которых могут быть эластомеры. Кроме того, методы свободнорадикальной периодической эмульсионной полимеризации, описанные в настоящей заявке, можно использовать для получения полимеров, которые являются полукристаллическими, даже если в составе содержатся относительно высокие доли второй группы.
Как описано выше, стенты могут содержать широкий спектр материалов и обладать самыми разными геометриями. Стенты могут быть выполнены из биосовместимых материалов, включая биостабильные и биорассасывающие материалы. Подходящие биосовместимые металлы включают в себя, но без ограничения, нержавеющую сталь, тантал, титановые сплавы (включая нитинол) и кобальтовые сплавы (включая кобальтохромоникелевые сплавы). Подходящие неметаллические биосовместимые материалы включают в себя, но без ограничения, полиамиды, полиолефины (т.е. полипропилен, полиэтилен и т.п.), нерассасывающиеся полиэфиры (т.е. полиэтилентерефталат) и биорассасывающие алифатические полиэфиры (т.е. гомополимеры и сополимеры молочной кислоты, гликолевой кислоты, лактида, гликолида, парадиоксанона, триметиленкарбоната, эпсилон-капролактона и их смесей).
Пленкообразующие биосовместимые полимерные покрытия обычно наносят на стент для ослабления локальной турбуленции кровотока вдоль стента, а также неблагоприятных реакций тканей. Покрытия и пленки, сформированные из упомянутых полимеров, также можно использовать для введения фармакологически активного материала в место постановки стента. Как правило, количественный показатель полимерного покрытия, подлежащего нанесению на стент, будет зависеть от, помимо прочих возможных параметров, конкретного полифтористого сополимера, используемого для изготовления покрытия, конструкции стента и требуемого действия покрытия. Как правило, стент с покрытием будет содержать от приблизительно 0,1 до приблизительно пятнадцати массовых процентов покрытия, предпочтительно от приблизительно 0,4 до приблизительно десяти массовых процентов. Покрытия из полифтористых сополимеров можно наносить, за один или более этапов покрытия, в зависимости от количества полифтористого сополимера, подлежащего нанесению. Различные полифтористые сополимеры можно применять в разных слоях стентового покрытия. Фактически, в некоторых примерных вариантах осуществления, очень полезно применять разбавленный раствор первого покрытия, содержащий полифтористый сополимер в качестве грунтовки для промотирования адгезии последующего слоя покрытия из полифтористого сополимера, который может содержать фармакологически активные материалы. Отдельные покрытия могут быть изготовлены из разных полифтористых сополимеров.
Кроме того, покрывной слой можно наносить для замедления высвобождения фармакологически активного вещества, или его можно использовать в качестве матрицы для доставки отличающегося фармакологически активного материала. Послойное нанесение покрытие можно применять для организации поэтапного высвобождения лекарства или для контроля высвобождения разных активных веществ, расположенных в разных слоях.
Смеси полифтористых сополимеров также можно применять для контроля скорости высвобождения разных активных веществ или обеспечения требуемого баланса свойств покрытий, т.е. упругости, твердости и т.п., и характеристик доставки лекарств, например, профиля высвобождения. Полифтористые сополимеры с разными растворимостями в растворителях можно применять для наращивания разных полимерных слоев, которые можно использовать для доставки разных лекарств или регулирования профиля высвобождения лекарства. Например, в DMAc растворимы полифтористые сополимеры, содержащие как 85,5/14,5 (в массовом отношении) поли(винилиденфторида/HFP), так и 60,6/39,4 (в массовом отношении) поли(винилиденфторида/HFP). Однако в метаноле растворим только полифтористый сополимер PVDF с отношением 60,6/39,4. Поэтому первый слой полифтористого сополимера PVDF с отношением 85,5/14,5, содержащий лекарство, можно покрывать покрывным слоем полифтористого сополимера PVDF с отношением 60,6/39,4, составленным с метанолом в качестве растворителя. Покрывной слой можно применять для замедления доставки лекарства, содержащегося в первом слое. В качестве альтернативы, второй слой может содержать отличающее лекарство для обеспечения последовательной доставки лекарств. Несколько слоев с разными лекарствами можно обеспечить чередованием слоев из одного первого полифтористого сополимера, затем другого. Специалистам в данной области техники должно быть очевидно, что можно воспользоваться множеством способов послойного нанесения для обеспечения требуемой доставки лекарств.
Покрытия можно составлять смешением, по меньшей мере, одного терапевтического активного вещества с полифтористыми сополимерами покрытий в смеси покрытия. Терапевтическое активное вещество может присутствовать в форме жидкости, тонкоизмельченного твердого вещества или любой другой подходящей физической форме. При желании, смесь покрытия может содержать, по меньшей мере, одну добавку, например, нетоксичные вспомогательные вещества, например, разбавители, носители, инертные наполнители, стабилизаторы или что-то подобное. Другие подходящие добавки могут быть составлены с полимером и фармакологически активным веществом или соединением. Например, гидрофильный полимер можно добавлять в биосовместимое гидрофобное покрытие для модификации профиля высвобождения, или гидрофобный полимер можно добавлять в гидрофильное покрытие для модификации профиля высвобождения. Одним примером было бы введение гидрофильного полимера, выбранного из группы, состоящей из полиэтиленоксида, поливинилпирролидона, полиэтиленгликоля, карбоксиметилцеллюлозы и гидроксиметилцеллюлозы, в покрытие из полифтористого сополимера для модификации профиля высвобождения. Подходящие относительные количества можно устанавливать посредством контроля профилей высвобождения in vitro и/или in vivo терапевтических активных веществ.
Наилучшие условия для нанесения покрытия существуют, когда полифтористый сополимер и фармакологически активное вещество имеют общий растворитель. Это обеспечивает влажное покрытие, которое является молекулярным раствором. Менее желательны, но все же применимы покрытия, которые содержат фармакологически активное вещество в виде дисперсии твердого вещества в растворе полимера в растворителе. В случае дисперсии, особое внимание следует уделять обеспечению того, чтобы размеры частиц диспергированного фармакологического порошка, причем размеры как первичного порошка, так и его скоплений и агломератов, были достаточно малыми, чтобы не приводить к нерегулярности поверхности покрытия или не закупоривать прорези в стенте, которые должны оставаться, по существу, свободными от покрытия. В случаях, когда на стент наносят дисперсию, и гладкость поверхности пленки покрытия нуждается в улучшении, или требуется обеспечить, чтобы все частицы лекарства были целиком инкапсулированы в полимер, или, в случаях, когда требуется снизить скорость высвобождения лекарства, можно нанести чистый покрывной слой (одного только полифтористого сополимера) покрытия из того же самого полифтористого сополимера, использованного для обеспечения долговременного высвобождения лекарства, или другого полифтористого сополимера, который дополнительно сдерживает диффузию лекарства из покрытия. Покрывной слой можно наносить методом покрытия окунанием с использованием оправки для очистки прорезей. Данный способ описан в патенте США № 6153252. Другие способы для нанесения покрывного слоя включают в себя покрытие центрифугированием и покрытие распылением. Нанесение покрывного слоя методом окунания может быть проблематичным, если лекарство является высокорастворимым в растворителе для покрытия, который размачивает полифтористый полимер, и раствор чистого покрытия действует как поглотитель с нулевой концентрацией и повторно растворяет ранее отложенное лекарство. Возможно, время выдержки в ванне для покрытия окунанием потребуется ограничить, чтобы лекарство не экстрагировалось в ванну, не содержащую лекарство. Сушка должна быть ускоренной, чтобы ранее отложенное лекарство не диффундировало полностью в покрывной слой.
Количество терапевтически активного вещества будет зависеть от используемого конкретного лекарства и медицинского состояния, подлежащего лечению. Доля лекарства составляет обычно от приблизительно 0,001 процентов до приблизительно семидесяти процентов от общей массы покрытия, а, как правило, от приблизительно 0,001 процентов до приблизительно шестидесяти процентов от общей массы покрытия. Возможен вариант, в котором лекарство может составлять всего 0,0001 процентов от общей массы покрытия.
Доля и тип полифтористых сополимеров в пленке покрытия, содержащей фармакологически активное вещество, будет изменяться в зависимости от требуемого профиля высвобождения и количество используемого лекарства. Продукт может содержать смеси одинаковых или разных полифтористых сополимеров с разными молекулярными массами для обеспечения требуемого профиля высвобождения или соответствия данному препарату.
Полифтористые сополимеры могут высвобождать диспергированное лекарство посредством диффузии. Это может приводить к пролонгированной доставке (в течение, например, от приблизительно одного до двух тысяч часов, предпочтительно, от двух до восьмисот часов) эффективных доз (от 0,001 мкг/см2·мин до 1000 мкг/см2·мин) лекарства. Дозировку можно подбирать соответственно субъекту, проходящему лечение, тяжести заболевания, мнению назначающего врача и т.п.
Отдельные препараты из лекарств и полифторичтых полимеров можно испытывать на соответствующих моделях in vitro и in vivo для достижения требуемых профилей высвобождения лекарств. Например, лекарство можно составлять с полифтористым полимером или смесью полифтористых полимеров, наносить на стент и помещать в систему с перемешиваемой или циркулирующей жидкой средой, например, двадцати пяти процентным водным раствором этанола. Образцы циркулирующей жидкой среды можно подбирать для определения профиля высвобождения (например, путем анализа методом HPLC (высокоэффективной жидкостной хроматографии), УФ-анализа или с использованием меченных изотопами молекул). Высвобождение фармакологического соединения из стентового покрытия во внутреннюю стенку просвета можно смоделировать в соответствующей системе животного. Затем профиль высвобождения лекарства можно контролировать соответствующими средствами, например, отбором проб через характерные отрезки времени и проведением количественного анализа проб на концентрацию лекарства (с использованием HPLC для определения концентрации лекарства). Тромбообразование можно моделировать на животных моделях с использованием способов визуализации тромбоцитов, описанных в работе Hanson and Marker, Proc. Natt. Acad. Sci. USA 85:3184-3188 (1988). С применением данной или аналогичных методик, специалисты в данной области техники смогут составить множество разнообразных препаратов для стентовых покрытий.
Покрытия и пленки можно сшивать поперечными связями после нанесения на медицинские устройства, хотя, настоящее изобретение не предусматривает такого требования. Поперечную сшивку можно вызывать любым из известных механизмов поперечной сшивки, например, химических, тепловых или светоактивирующих. Кроме того, если практически возможно или требуется, можно применять активаторы и промоторы поперечной сшивки. В примерных вариантах осуществления, использующих поперечно сшитые пленки, содержащие фармакологические активные вещества, отверждение может влиять на скорость, с которой лекарство диффундирует из покрытия. Поперечно сшитые пленки и покрытия из полифтористых сополимеров в соответствии с настоящим изобретением можно также применять без лекарства для модификации поверхности имплантируемых медицинских устройств.
ПРИМЕРЫ
Пример 1
В качестве возможных покрытий для стентов исследовали гомополимер PVDF (Solef® 1008, компании Solvay Advanced Polymers, Houston, TX, с Tm около 175°C) и полифтористые сополимеры поли(винилиденфторида/HFP), с процентным соотношением 92/8 и 91/9 по массе винилиденфторида/HFP, найденным методом ЯМР для изотопа F19, соответственно (например: Solef® 11010 и 11008, компании Solvay Advanced Polymers, Houston, TX, с Tm около 159 градусов C и 160 градусов C, соответственно). Данные полимеры растворимы в таких растворителях, как, но без ограничения нижеперечисленным, DMAc, N,N-диметилформамид (DMF), диметилсульфоксид (DMSO), N-метилпирролидон (NMP), тетрагидрофуран (THF) и ацетон. Полимерные покрытия изготавливали растворением полимеров в ацетоне, в пятипроцентной концентрации по массе для грунтовки или растворением полимеров в 50/50 смеси DMAc/ацетона, в тридцатипроцентной концентрации по массе для покрывного слоя. Покрытия, которые наносили на стенты окунанием и сушкой при 60 градусах C на воздухе в течение нескольких часов и затем при 60 градусах C в течение трех часов под вакуумом <100 мм рт.ст., имели в результате вид белых пенообразных пленок. После нанесения данные пленки имели слабую адгезию к стенту и отшелушивались, что указывает на их излишнюю хрупкость. Когда стенты с покрытием, нанесенным подобным образом, нагревали до температуры выше 175 градусов C, т.е. выше температуры плавления полимера, то формировалась прозрачная, высокоадгезионная пленка. Таким образом, покрытия требуют высоких температур, например, выше температуры плавления полимера, для обеспечения высококачественных пленок. Как упоминалось выше, высокотемпературная тепловая обработка неприемлема для большинства лекарственных соединений по причине их термочувствительности.
Пример 2
Выполнена оценка полифтористого сополимера (Solef® 21508), содержащего 85,5 массовых процентов винилиденфторида, сополимеризованного с 14,5 массовыми процентами HFP, как показал анализ ЯМР для изотопа F19. Данный полимер имеет степень кристалличности ниже, чем полифтористый гомополимер и сополимеры, описанные в примере 1. Данный полимер имеет также сниженную температуру плавления, согласно отчету, приблизительно равную 133 градусам C. И вновь, покрытие, содержащее около двадцати массовых процентов полифтористого сополимера, наносили из раствора полимера в 50/50 смеси DMAc/MEK. После сушки (на воздухе) при 60 градусах C в течение нескольких часов и последующей сушке при 60 грудасах C в течение трех часов под вакуумом <100 мм рт.ст., получали прозрачные высокоадгезионные пленки. Тем самым исключали потребность в высокотемпературной тепловой обработке для обеспечения высококачественных пленок. Покрытия были более гладкими и более адгезионными, чем покрытия в примере 1. Некоторые стенты с покрытиями, которые подвергались расширению, показывали некоторое ослабление адгезии и «деформацию», так как пленка отрывалась от металла. При необходимости возможна модификация покрытий, содержащих подобные полимеры, например, добавлением пластификаторов или чего-то подобного в композиции покрытий. Пленки, изготовленные из подобных покрытий, можно применять для покрытия стентов или других медицинских устройств, в частности, если данные устройства не испытывают расширения в такой степени, как стенты.
Вышеописанный процесс покрытия повторяли, но, на этот раз, с покрытием, содержащим сополимер с 85,5/14,6 (по массе) (винилиденфторида/HFP) и около тридцати массовых процентов рапамицина (Wyeth-Ayerst Laboratories, Philadelphia, PA), в пересчете на общую массу сухого вещества покрытия. Получали прозрачные пленки, которые время от времени растрескивались или отрывались при расширении стентов с покрытиями. Полагают, что введение пластификаторов и т.п. в композицию покрытия будет обеспечивать покрытия и пленки, которые не подвержены подобному растрескиванию и отрыву, для применения на стентах и других медицинских устройствах.
Пример 3
Затем исследовали полифтористые сополимеры с еще более высоким содержанием HFP. Полимеры данной серии не были полукристаллическими, а, наоборот, выпускались на рынок как эластомеры. Одним подобным сополимером является Fluorel™ FC2261Q (компании Dyneon, отделения 3M-Hoechst Enterprise, Oakdale, MN), сополимер с 60,6/39,4 (по массе) винилиденфторида/HFP. Хотя данный сополимер имеет Tg значительно ниже комнатной температуры (Tg составляет около минус двадцати градусов C), он является нелипким при комнатной температуре, ни даже при шестидесяти градусах C. Данный полимер не обладает определимой кристалличностью, при измерении методом дифференциальной сканирующей калориметрии (DSC) или широкоугольной рентгеновской дифракции. Пленки, сформированные на стентах вышеописанным образом, были нелипкими, прозрачными и расширялись без нарушения, когда расширяли стенты.
Вышеописанный процесс покрытия повторяли, но, на этот раз, с покрытиями, содержащими сополимер с 60,6/39,4 (по массе) (винилиденфторида/HFP) и около девяти, тридцати и пятидесяти массовых процентов рапамицина (Wyeth-Ayerst Laboratories, Philadelphia, PA), в пересчете на общую массу сухого вещества покрытия, соответственно. Покрытия, содержащие около девяти и тридцати массовых процентов рапамицина обеспечивали белые высокоадгезионные вязкие пленки, которые расширялись без нарушения на стенте. Введение пятидесяти процентов лекарства, таким же образом, приводило к некоторому снижению адгезии после расширения.
Изменения композиции сомономера полифтористого сополимера также может отрицательно сказаться на качестве твердого покрытия после сушки. Например, полукристаллический сополимер Solef® 21508, содержащий 85,5 процентов винилиденфторида, полимеризованного с 14,5 массовыми процентами HFP, формирует гомогенные растворы с приблизительно 30 процентами рапамицина (масса лекарства, деленная на общую массу сухого вещества, например, лекарства с сополимером) в DMAc и 50/50 DMAc/MEK. Когда пленку высушивают (60 градусов C/16 часов и затем 60 градусов C/3 часа под вакуумом 100 мм рт.ст.), получают прозрачное покрытие, являющееся признаком твердого раствора лекарства в полимере. И, наоборот, когда аморфный сополимер, Fluorel™ FC2261Q, из PDVF/HFP в отношении 60,6/39,5 (по массе) формирует аналогичный тридцатипроцентный раствор рапамицина в DMAc/MEK и аналогично высушивается, образуется белая пленка, являющаяся признаком разделения фаз лекарства и полимера. Упомянутая вторая содержащая лекарство пленка намного медленнее высвобождает лекарство в двадцати пятипроцентный тест-раствор этанола в воде для анализа in vitro, чем вышеупомянутая прозрачная пленка из кристаллического сополимера Solef® 21508. Рентгеновский анализ обеих пленок показывает, что лекарство присутствует в некристаллической форме. Низкая или очень низкая растворимость лекарства в сополимере с высоким содержанием HFP обуславливает медленное проникание лекарства сквозь тонкую пленку покрытия. Проницаемость является произведением скорости диффузии диффундирующих частиц (в настоящем случае, лекарства) сквозь пленку (сополимер) и растворимости лекарства в пленке.
Пример 4: Результаты высвобождения in vitro рапамицина из покрытия.
На фигуре 3 представлен график данных для полифтористого сополимера винилиденфторида/HFP в отношении 85,5/14,5, показывающий коэффициент высвобождения лекарства в зависимости от времени в отсутствие покрывного слоя. На фигуре 4 представлен график данных для того же полифтористого сополимера, по которому нанесен покрывной слой, из графика видно, что наибольшее влияние на скорость высвобождения оказывает прозрачный покрывной слой. Как показано в настоящей заявке, TC150 означает устройство, содержащее сто пятьдесят микрограмм покрывного слоя, TC235 означает двести тридцать пять микрограмм покрывного слоя и т.п. Стенты перед нанесением покрыного слоя содержали, в среднем, семьсот пятьдесят микрограмм покрытия, содержащего тридцать процентов рапамицина. На фигуре 5 представлен график для полифтористого сополимера винилиденфторида/HFP в отношении 60,6/39,4, показывающий коэффициент высвобождения лекарства в зависимости от времени и заметное регулирование скорости высвобождения из покрытия без применения покрывного слоя. Высвобождение регулируется закладкой лекарства в пленку.
Пример 5: Кинетика высвобождения стентом рапамицина in vivo из поли(VDF/HFP).
Девяти новозеландским белым кроликам (2,5-3,0 кг), получавшим нормальное питание, дали аспирин за двадцать четыре часа до операции и снова непосредственно перед операцией и давали в остальное время исследования. Во время операции животных подготавливали путем премедикации ацепромазином (0,1-0,2 мг/кг) и анестезировали смесью кетамина/ксилазина (40 мг/кг и 5 мг/кг, соответственно). Животным давали одну внутриоперационную дозу гепарина (150 lU (международных единиц)/кг, внутривенно).
Выполняли атерэктомию правой общей сонной артерии, и в сосуд ставили интродуктор 5 F катетера (компании Cordis, Inc.) и фиксировали лигатурами. Впрыскивали йодсодержащее контрастное вещество для визуализации правой общей сонной артерии, плечеголовного ствола и дуги аорты. Регулируемый проволочный проводник (0,014 дюймов/180 см, компании Cordis, Inc.) вводили через интродуктор и продвигали последовательно в каждую подвздошную артерию до места, где диаметр артерии наиболее приближается к 2 мм, с использованием сделанного ранее ангиографического картирования. Два стента, покрытые пленкой, сделанной из поли(VDF/HFP):(60,6/39,4) с тридцатью процентами рапамицина, поставили в каждое животное, где возможно, по одному в каждую подвздошную артерию, с использованием 3,0-мм баллона и путем его накачивания до 8-10 атм в течение тридцати секунд и затем, через одноминутный интервал, второго накачивания до 8-10 атм в течение тридцати секунд. Для подтверждения точного места развертывания стента получали контрольные ангиограммы, визуализирующие обе подвздошные артерии.
В конце операции сонную артерию лигировали и кожу смыкали 3/0 викриловым швом с использованием однорядного узлового шва. Животным давали буторопанол (0,4 мг/кг, подкожно) и гентамицин (4 мг/кг, внутримышечно). После восстановления животных возвращали в их клетки, и предоставляли им свободный доступ к пищи и воде.
Из-за преждевременной смерти и хирургических осложнений два животных не использовались в ходе данного анализа. Стентированные сосуды изымались из остальных семи животных в следующие моменты времени: один сосуд (из одного животного) через десять минут после имплантации; шесть сосудов (из трех животных) в промежутке от сорока минут до двух часов после имплантации (в среднем, через 1,2 часов); два сосуда (из двух животных) через трое суток после имплантации; и два сосуда (из одного животного) через семь суток после имплантации. Из одного животного, через два часа, стент изымали из аорты, а не из подвздошной артерии. После изъятия артерии аккуратно обрезали как на проксимальном, так и на дистальном концах стента. Затем сосуды аккуратно рассекали для освобождения от стента, промывали для удаления любых остатков крови, и как стент, так и сосуд немедленно замораживали, по отдельности обертывали в фольгу, маркировали и хранили в замороженном состоянии при минус восьмидесяти градусах C. Когда все образцы были собраны, сосуды и стенты замораживали, переносили и последовательно анализировали на содержание рапамицина в ткани, и результаты представлены на фигуре 6.
Пример 6: Очистка полимера.
Сополимер Fluorel™ FC2261Q растворяли в MEK в концентрации около десяти массовых процентов и промывали в смеси 50/50 этанола/воды при отношении 14:1 смеси этанола/воды к раствору MEK. Полимер выпадал в осадок, и его разделяли с фазой растворителя центрифугированием. Полимер снова растворяли в MEK, и повторяли промывочную процедуру. Полимер сушили после каждого этапа промывки при шестидесяти градусах C в вакуумной печи (<200 мТорр) на протяжении ночи.
Пример 7: Испытание in vivo стентов с покрытиями в коронарных артериях свиней.
Стенты из материала CrossFlex® (выпускаемого компанией Cordis, отделением компании Johnson & Johnson Company) покрывали «в состоянии после получения» сополимером PVDF марки Fluorel™ FC2261Q и очищенным полифтористым сополимером из примера 6, с использованием способа окунания и обтирания. Стенты с покрытиями стерилизовали с использованием этиленоксида по стандартному циклу. Стенты с покрытиями и непокрытые (контрольные) стенты имплантировали в коронарные артерии свиней, где их оставляли в течение двадцати восьми суток.
Ангиографию свиней делали при имплантации и на двадцать восьмые сутки. Ангиография показала, что с контрольным непокрытым стентом отмечается рестеноз величиной двадцать один процент. Полифтористый сополимер «в состоянии после получения» показывал рестеноз около двадцати шести процентов (эквивалентный контрольному), и промытый сополимер показывал приблизительно 12,5-процентный рестеноз.
Гистологические результаты показали, что площадь неоинтимального слоя на двадцать восьмые сутки составляла 2,89±0,2, 3,57±0,4 и 2,75±0,3, соответственно, для непокрытого металлического контрольного образца, неочищенного сополимера и очищенного сополимера.
Поскольку рапамицин действует при поступлении в окружающую ткань, то его предпочтительно присоединяют к стенту только по поверхности, приходящей в контакт с одной тканью. Обычно, только внешняя поверхность стента приходит в контакт с тканью. Соответственно, в одном примерном варианте осуществления только внешняя поверхность стента покрыта рапамицином.
Система кровообращения в нормальных условиях должна быть самозатягивающейся, иначе непрерывная потеря крови из раны представляла бы угрозу жизни. Обычно, любое кровотечение, кроме самого катастрофического, быстро останавливается благодаря процессу, известному как гемостаз. Гемостаз происходит в виде последовательности этапов. При высоких скоростях течения гемостаз является комбинацией событий, включающих в себя агрегацию тромбоцитов и образование фибрина. Агрегация тромбоцитов приводит к ослаблению кровотока из-за образования закупоривающей клеточной массы, а каскад биохимических этапов ведет к скоплению фибрина.
Фибриновые скопления, как упоминалось выше, образуются в ответ на повреждение. Существуют некоторые обстоятельства, в которых образование сгустков крови или скоплений в определенной зоне может создать риск здоровью. Например, во время чрескожной транслюминальной коронарной ангиопластики обычно повреждаются эндотелиальные клетки артериальных стенок, вследствие чего обнажаются субэндотелиальные клетки. Тромбоциты прилипают к данным обнаженным клеткам. Агрегирование тромбоцитов и поврежденной ткани запускает дальнейший биохимический процесс, приводящий к коагуляции крови. Сгустки тромбоцитов и фибрина крови могут препятствовать нормальному кровотоку в критические зоны. Соответственно, существует потребность в регулировании свертывания крови во ходе различных медицинских процедур. Соединения, которые не дают крови свертываться, называются антикоагулянтами. По существу, антикоагулянт является ингибитором тромбинообразования или функции тромбина. Данные соединения содержат такие лекарства, как гепарин и гирудин. В контексте настоящей заявки, термин гепарин включает в себя все непосредственные или косвенные ингибиторы тромбина или фактора Xa.
Гепарин является не только эффективным антикоагулянтом, но также, как выяснилось, ингибирует рост in vivo гладкомышечных клеток. Следовательно, гепарин можно эффективно использовать в сочетании с рапамицином при лечении сердечно-сосудистого заболевания. По существу, комбинация из рапамицина и гепарином может ингибировать рост гладкомышечных клеток посредством двух разных механизмов в дополнение к выполнению гепарином функции антикоагулянта.
Благодаря своим многофункциональным химическим свойствам, гепарин можно иммобилизовать на стенте или присоединять к нему несколькими способами. Например, гепарин можно иммобилизовывать на множестве разнообразных поверхностей различными способами, включая способы фотосшивания, описанные в патентах США №№ 3959078 и 4722906, выданных Гайру с соавторами (Guire et al.) и патентах США №№ 5229172; 5308641; 5350800 и 5415938, выданных Кэхелану с соавторами (Cahalan et al). Гепаринизированные поверхности получали также посредством регулируемого высвобождения из полимерной матрицы, например, силиконового каучука, как сообщается в патентах США №№ 5837313; 6099562 и 6120536, выданных Дингу с соавторами (Ding et al.).
В отличие от рапамицина, гепарин действует на белки, циркулирующие в крови, и, чтобы действовать, гепарину требуется всего лишь прийти в контакт с кровью. Соответственно, при использовании в связи с медицинским устройством, например, стентом, было бы предпочтительно, чтобы гепарин находился только на той стороне, которая приходит в контакт с кровью. Например, если гепарин предполагалось вводить из стента, то, чтобы действовать, гепарин должен был бы находиться только на внуренней поверхности стента.
В примерном варианте осуществления изобретения стент можно применять в сочетании с рапамицином и гепарином для лечения сердечно-сосудистого заболевания. В данном примерном варианте осуществления гепарин иммобилизуют на внутренней поверхности стента так, чтобы гепарин находился в контакте с кровью, и рапамицин иммобилизуют на внешней поверхности стента так, чтобы рапамицин находился в контакте с окружающей тканью. На фигуре 7 представлено сечение полоски 102 стента 100, представленного на фигуре 1. Как показано, полоска 102 покрыта гепарином 108 по внутренней поверхности 110 полоски и рапамицином 112 по внешней поверхности 114 полоски.
В альтернативном примерном варианте осуществления стент может содержать гепариновый слой, иммобилизованный на внутренней поверхности стента, и рапамицин и гепарин на внешней поверхности стента. При применении современных методов покрытия гепарин обычно формирует более прочные связи с поверхностью, на которой он иммобилизован, чем рапамицин. Соответственно, сначала можно иммобилизовывать рапамицин на внешней поверхности стента и затем иммобилизовать слой гепарина на слое рапамицина. В данном варианте осуществления рапамицин может быть надежно присоединен к стенту, при прежнем эффективном элюировании из полимерной матрицы для рапамицина сквозь гепарин и в окружающую ткань. На фигуре 8 представлено сечение полоски 102 стента 100, показанного на фигуре 1. Как показано, полоска 102 покрыта гепарином 108 на ее внутренней поверхности 110 рапамицином 112 и гепарином 108 на ее внешней поверхности 114.
Существует ряд возможных способов иммобилизации, т.е., улавливания или ковалентного связывания с разрушающейся связью, гепаринового слоя на рапамициновом слое. Например, гепарин сожно вводить в верхний слой полимерной матрицы. В других вариантах осуществления разные формы гепарина можно непосредственно иммобилизовать на покрывном слое полимерной матрицы, например, как показано на фигуре 9. Как можно видеть, гидрофобный гепариновый слой 116 можно иммобилизовать на покрывном слое 118 рапамицинового слоя 112. Гидрофобную форму гепарина используют потому, что рапамициновые и гепариновые покрытия представлены несовместимыми технологиями нанесения покрытия. Рапамицин является покрытием на основе органического растворителя, и гепарин в его нативной форме является водоосновным покрытием.
Как изложено выше, рапамициновое покрытие можно наносить на стенты способом покрытия окунанием, распылением или центрифугированием и/или любым способом скомбинированным из упомянутых способов. Применимы разнообразные полимеры. Например, как изложено выше, можно использовать сополимер этилена с винилацетатом и полибутилметакрилатными смесями. Кроме того, можно применять другие полимеры, например, но без ограничения, сополимер винилиденфторида с гексафторпропиленом и сополимер этил-бутилметакрилата с гексилметакрилатом. Как изложено выше, барьерное покрытие или покрывной слой можно также наносить для плавного регулирования растворения рапамицина из полимерной матрицы. В вышеописанном примерном варианте осуществления тонкий слой гепарина нанесен на поверхность полимерной матрицы. Так как данные полимерные системы являются гидрофобными и не совместимыми с гидрофильным гепарином, то могут потребоваться соответствующие модификации поверхности.
Нанесение гепарина на поверхность полимерной матрицы можно производить различными способами и с использованием различных биосовместимых материалов. Например, в одном варианте осуществления, на стенты можно наносить полиэтиленимин в водных или спиртовых растворах, причем аккуратно, чтобы не навредить рапамицину (например, при pH<7, низкой температуре), с последующим нанесением гепарината натрия в водных или спиртовых растворах. В дополнение к упомянутой модификации поверхности ковалентный гепарин можно связывать на полиэтиленимине с использованием химии амидов (с помощью карбодиимидного активатора, например, EDC (этилендихлорида)) или химии восстановительного аминирования (с использованием CBAS-гепарина и цианоборогидрида натрия для связи). В другом примерном варианте осуществления гепарин можно поперечно сшивать методом фотосшивки на поверхности, если он соответствующим образом привит компонентами фотоинициирования. После нанесения такого модифицированного гепаринового препарата на ковалентную поверхность стента, облучение светом вызывает сшивание поперечными связями и иммобилизацию гепарина на поверхности покрытия. В еще одном примерном варианте осуществления гепарин может быть объединен в комплекс с гидрофобными четвертичными аммониевыми солями, с образованием молекулы, растворимой в органических растворителях (например, бензалконии гепаринате, тридодецилметиламмонии гепаринате). Такой препарат гепарина может быть совместимым с гидрофобным рапамициновым покрытием и может быть нанесен непосредственно на поверхность покрытия или в препарате из рапамицина/гидрофобного полимера.
Важно отметить, что стент, как изложено выше, можно сформировать из многих материалов, включая различные металлы, полимерные материалы и керамические материалы. Соответственно, можно использовать различные технологии для иммобилизации на них различных комбинаций из лекарств, активных веществ, соединений. В частности, в дополнение к вышеописанным полимерным матрицам можно использовать биополимеры. Биополимеры можно, в общем, отнести к классу природных полимеров, тогда как вышеописанные полимеры можно считать синтетическими полимерами. Примерные биополимеры, которыми можно воспользоваться, включают в себя агарозу, альгинат, желатин, коллаген и волокнистый белок эластин. Кроме того, лекарства, активные вещества или соединения можно использовать в сочетании с другими подкожно доставляемыми медицинскими устройствами, например, трансплантатами и перфузионными баллонами.
Кроме использования антипролиферативного лекарства и антикоагулянта, в комбинации с ними можно также применить противовоспалительное лекарство. Одним примером подобной комбинации было бы дополнение противовоспалительного кортикостероида, например, дексаметазона, антипролиферативным веществом, например, рапамицином, кладрибином, винкристином, таксолом или донором оксидов азота, и антикоагулянтом, например, гепарином. Подобные методы комбинированной терапии могут обеспечить, в результате, более высокую терапевтическую эффективность, например, снижение пролиферации, а также ослабление воспаления, раздражителя, вызывающего пролиферацию, по сравнению с вариантом применения только одного из обоих активных веществ. Доставка стента, содержащего антипролиферативное, антикоагулирующее и противовоспалительное активные вещества в поврежденный сосуд обеспечило бы, как дополнительное лечебное действие, ограничение степени локальной пролиферации гладкомышечных клеток, ослабление раздражителя, вызывающего пролиферацию, т.е. воспаления, и ослабление эффектов коагуляции, что усиливало бы эффект ограничения рестеноза стентом.
В других примерных вариантах осуществления изобретения ингибитор фактора роста или ингибитор трансдукции цитокиновых сигналов, например, ингибитор ras-онкогенов, R115777, или ингибитор киназы P38, RWJ67657, или ингибитор тирозин-киназы, например, тирфостин, можно объединять с антипролиферативным активным веществом, например, таксолом, винкристином или рапамицином, чтобы пролиферацию гладкомышечных клеток можно было подавлять разными механизмами. В альтернативном варианте антипролиферативное активное вещество, например, таксол, винкристин или рапамицин можно объединять с ингибитором синтеза внеклеточного матрикса, например, галофугинона. В вышеуказанных случаях активные вещества, действующие с помощью разных механизмов, могут действовать синергически при ослаблении пролиферации гладкомышечных клеток и сосудистой гиперплазии. В соответствии с настоящим изобретением предполагается также охватить другие комбинации из, по меньшей мере, двух подобных лекарственных активных веществ. Как упоминалось выше, подобные лекарства, активные вещества или соединения можно вводить системно, доставлять локально посредством катетера для доставки лекарств или составлять для доставки с поверхности стента, или использовать для комбинированной системной и локальной терапии.
В дополнение к антипролиферативным, противовоспалительным и антикоагулирующим веществам, в сочетании с медицинскими устройствами можно использовать другие лекарства, активные вещества или соединения. Например, можно применить иммунодепрессанты, одни или в комбинации с другими лекарствами, активными веществами или соединениями. Кроме того, через медицинское устройство можно также локально внедрять механизмы, обеспечивающие исправление генетических дефектов методами генной инженерии, например, модифицированные генны (нуклеиновые кислоты, содержащие рекомбинантные ДНК) в вирусных векторах генов и невирусных векторах генов, например, плазмидах. Кроме того, настоящее изобретение можно использовать вместе с клеточной терапией.
В дополнение ко всем вышеописанным лекарствам, активным веществам, соединениям и модифицированным генам, в связи с настоящим изобретением можно использовать активные вещества, которые обычно не являются терапевтически или биологически активными. Данные химические вещества, обычно именуемые пролекарствами, являются веществами, которые становятся биологически активными после их введения в живой организм при посредстве, по меньшей мере, одного механизма. Данные механизмы включают в себя дополнение соединениями, вырабатываемыми организмом, или отрыв соединений от активных веществ, вызванный другим активным веществом, вырабатываемым организмом. Пролекарства обычно быстрее рассасываются организмом. Кроме того, пролекарства могут также обеспечивать некоторую дополнительную меру замедленного высвобождения.
Как изложено выше, рапамицин можно использовать в одиночку или в комбинации с, по меньшей мере, одним лекарством, активным веществом и/или соединением для предотвращения рестеноза после повреждения сосуда.
Гистоновые белки являются частью клеточного хроматина, который помогает упаковке ДНК и транскрипции генов. Существуют несколько гистоновых белков, и каждый экспрессирует положительные суммарные заряды, способные к взаимодействию с анионной ДНК. Данные гистоновые белки формируют нуклеосомные структуры, вокруг которых закручивается ДНК. Химическая модификация гистонов путем ацетилирования/деацетилирования при посредстве ферментов ацетилтрансферазы и деацетилазы, а также другие посттрансляционные модификации помогают регулировать форму гистоновых белков и, впоследствии, доступность ДНК ферментам транскрипции. В дремлющих клетках транскрипция генов, по меньшей мере, частично регулируется балансом между ацетилированием (включающей транскрипцией) и деацетилированием (выключающей транскрипцией) гистоновых белков, которые связываются с ДНК. Поэтому, нарушение баланса между ацетилированием и деацетилированием может, в конечном счете, повлиять на генную транскрипцию, и, впоследствии, пролиферацию клеток, так как пути пролиферации в существенной степени зависят от генной транскрипции. Деацетилазы гистонов подразделяются на два общих класса, RPd3-подобные и Hda1-подобные белки.
Другие лекарства, активные вещества и/или соединения, которыми можно воспользоваться, соедержат другие ингибиторы деацетилаз гистонов, которые включают в себя трихостатин A, его аналоги и производные, а также аналогичные активные вещества. Данные активные вещества включают в себя короткоцепные жирные кислоты, например, бутират, фенилбутират и валпроат, гидроксамовые кислоты, например, трихостатины, SAHA и его производные, оксамфлатин (oxamflatin), ABHA, скриптаид (scriptaid), пироксамид (pyroxamide) и пропенамиды, содержащие эпоксикетон циклические тетрапептиды, например, трапоксины, HC-токсин, хламидоцин chlamydocin, дигетеропептин diheteropeptin, WF-3161 и Cyl-1 и Cyl-2, не содержащие эпоксикетон циклические тетрапептиды, например, FR901228 и апицидин (apicidin), бензамиды, например, MS-275 (MS-27-275), Cl-994 и другие аналоги бензамидов, и различные смешанные структуры, например, депудецин (depudecin) и органосульфидные соединения.
Трихостатин A является ингибитором деацетилаз гистонов, который угнетает пролиферацию опухолевых клеток, преимущественно, в фазах G1 и G2 клеточного цикла. Фазы G1 и G2 клеточного цикла являются фазами, характеризуемыми генной транскрипцией. Характеристики антипролиферативной активности и точки профиля угнетения клеточного цикла для трихостатина A определены, в основном, на линиях опухолевых клеток с антипролиферативным 50% ингибированием (IC50) в диапазоне низких nM (Woo et al., J. Med Chem, 45: 2877-2885, 2002). Кроме того, показано, что трихостатин A обладает антиангиогенной активностью (Deroanne et al., Oncogene 21 (3): 427-436, 2002).
Исследования in vitro культур клеток показали, что трихостатин A полностью ингибирует пролиферацию гладкомышечных клеток коронарных артерий человека и обладает антиролиферативным 50% ингибированием (IC50) около 6 nM. На фигуре 51 приведен график ингибирования гладкомышечных клеток коронарных артерий трихостатином A при исследовании культур клеток. Поэтому возможно, что трихостатин A, при локальной доставке, мог бы, по существу, ингибировать неоинтимальное образование после повреждения сосуда.
Рапамицин является, как упоминалось выше, макроциклическим триеновым антибиотиком, продуцируемым видом бактерий Streptomyces hygroscopicus, как изложено в патенте США № 3929992. Как оказалось, рапамицин ингибирует пролиферацию in vivo гладкомышечных клеток сосудов. Соответственно, рапамицин можно использовать при лечении интимальной гиперплазии гладкомышечных клеток, рестеноза и окклюзии сосуда у млекопитающих, в частности, после биологически или механически вызванного повреждения сосуда, или в условиях, которые предрасполагают к нанесению млекопитающему подобного повреждения сосудов. Рапамицин выполняет функции ингибирования пролиферации гладкомышечных клеток и не препятствует восстановительной эндотелиализации стенок сосудов.
Рапамицин выполняет функцию ингибирования пролиферации гладкомышечных клеток с использованием ряда механизмов. Кроме того, рапамицин ослабляет другие последствия, обусловленные повреждением сосуда, например, воспаление. Механизмы действия и различные функции рапамицина подробнее описаны ниже. Термин рапамицин, применяемый в настоящей заявке, должен охватывать рапамицин, аналоги, производные рапамицина и его родственные вещества, которые связывают FKBP12 и имеют такие же фармакологические свойства, как рапамицин, подробно описанные ниже.
Рапамицин замедляет сосудистую гиперплазию путем противодействия пролиферации гладкомышечных клеток в ответ на митогенные факторы, которые испускаются во время повреждения ангиопластикой. Ингибирование фактора роста и цитокино-вызванной пролиферации гладкомышечных клеток в поздней фазе G1 клеточного цикла считается доминирующим механизмом действия рапамицина. Однако известно также, что рапамицин предотвращает T-клеточную пролиферацию и дифференциацию при системном введении. Это является основой его иммунодепрессивной активности и его способности предотвращать отторжение трансплантата.
Пока еще продолжают выяснять молекулярные акты, которые определяют действие рапамицина, известного антипролиферативного средства, которое уменьшает величину и длительность неоинтимальной гиперплазии. Однако известно, что рапамицин поступает в клетки и связывается с высокоаффинным цитозольным белком, именуемым FKBP12. Комплекс из рапамицина и FKPB12, в свою очередь, связывает и ингибирует фосфоинозитид (PI)-3 киназу, называемую «мишенью для рапамицина у млекопитающих» или TOR. Данная TOR является протеинкиназой, которая играет ключевую роль при переносе в прямом направлении сигнализирующих событий, связанных с митогенными факторами роста и цитокинами в гладкомышечных клетках и T-лимфоцитах. Упомянутые события включают в себя фосфорилирование p27, фосфорилирование киназы p70 s6 и фосфорилирование 4BP-1, важного регулятора трансляции белков.
Принято считать, что рапамицин ослабляет рестеноз ингибированием неоинтимальной гиперплазии. Однако есть свидетельство, что рапамицин может также ингибировать другую важную составляющую рестеноза, а именно, негативную перестройку. Перестройка представляет собой процесс, механизм которого еще не совсем понятен, но который приводит к сжатию внешней эластичной мембраны и сокращению площади просвета со временем, обычно, для людей, в приблизительный период от трех до шести месяцев.
Негативную или стенозирующую перестройку сосудов можно определить ангиографическими методами в количественном отношении как процентный диаметральный стеноз в месте поражения, в котором отсутствует стент для блокирования данного процесса. При прекращении последующего уменьшения просвета в месте поражения, можно сделать вывод, что негативная перестройка ингибирована. Другой способ определения степени перестройки включает в себя измерение площади внешней эластичной мембраны в месте поражения с использованием внутрисосудистой ультразвуковой визуализации (IVUS). Внутрисосудистая ультразвуковая визуализация представляет собой метод, с помощью которого можно визуализировать внешнюю эластичную мембрану, а также просвет сосуда. Изменения внешней эластичной мембраны с проксимальной и дистальной стороны от стента с послеоперационного момента времени за последующие четыре месяца и двенадцать месяцев характеризуют обусловленные перестройкой изменения.
Признаки того, что рапамицин оказывает влияние на перестройку, получают из исследований имплантатов на людях, при этом стенты с покрытиями, содержащими рапамицин, демонстрируют очень низкую степень рестеноза в месте поражения, а также в месте стента. Параметры в месте поражения обычно измеряют на участках длиной около пяти миллиметров по каждую сторону от стента, т.е. с проксимальной и дистальной сторон. Поскольку стент отсутствует и не контролирует перестройку в данных зонах, которые, тем не менее, испытали воздействие баллонного расширения, то можно сделать вывод, что рапамицин предотвращает перестройку сосуда.
Данные в нижеследующей таблице 1 показывают, что, даже через двенадцать месяцев, процентный диаметральный стеноз в месте поражения остается низким в группах с лечением рапамицином. Соответственно, данные результаты поддерживают гипотезу, что рапамицин ослабляет перестройку.
Дополнительное свидетельство, поддерживающее вывод об ослаблении негативной перестройки с помощью рапамицина, представляют данные внутрисосудистой ультразвуковой визуализации, которые получены в ходе первой клинической программы на людях и представлены ниже в таблице 2.
Согласованные данные IVUS (внутрисосудистой ультразвуковой визуализации) для пациентов, которым поставлен стент с рапамициновым покрытием
Данные показывают, что существует минимальное уменьшение площади сосуда с проксимальной или дистальной стороны, что свидетельствует об ингибировании негативной перестройки в сосудах, излечиваемых с помощью стентов с рапамициновым покрытием.
Кроме самого стента, не найдено никаких эффективных решений проблемы перестройки сосудов. Соответственно, рапамицин может представлять собой биологическое решение задачи контроля явления перестройки сосуда.
Можно гипотетически предположить, что рапамицин выполняет функцию ослабления негативной перестройки разными путями. В частности, путем блокирования пролиферации фибробластов в сосудистой стенке в ответ на повреждение, рапамицин может уменьшить образование рубцовой ткани в сосуде. Рапамицин может также влиять на трансляцию основных белков, участвующих в образовании или метаболизме коллагена.
Термин рапамицин в контексте настоящей заявки охватывает рапамицин и все его аналоги, производные и родственные вещества, которые связывают FKBP12 и обладают такими же фармакологическими свойствами, как рапамицин.
В предпочтительном варианте осуществления рапамицин доставляется устройством для локальной доставки, чтобы контролировать негативную перестройку артериального сегмента после баллонной ангиопластики, в качестве средства ослабления или предотвращения рестеноза. Хотя можно использовать любое устройство доставки, желательно, чтобы устройство доставки содержало стент, который содержит покрытие или оболочку, которая элюирует или высвобождает рапамицин. Система доставки для данного устройства может содержать катетер локальной инфузии, который доставляет рапамицин со скоростью, контролируемой лицом, выполняющим введение. В других вариантах осуществления можно использовать инъекционную иглу.
Рапамицин можно также доставлять системно, с использованием лекарственной формы для перорального приема или лекарственной формы-депо для постоянного впрыскивания, или пластыря для доставки рапамицина в течение периода в пределах от приблизительно семи до сорока пяти суток, чтобы обеспечивать в сосудистых тканях концентрации, которые достаточны для ингибирования негативной перестройки. Подобное лечение следует применять для ослабления или предотвращения рестеноза, с введением за несколько суток до элективной ангиопластики со стентом или без него.
Данные, полученные моделированием на свиньях и кроликах, показывают, что высвобождение рапамицина в сосудистую стенку из неразрушаемого полимерного стентового покрытия в диапазоне доз (35-430 мкг/15-18 мм коронарного стента) создает максимальное ослабление неоинтимальной гиперплазии от пятидесяти до пятидесяти пяти процентов, как показано ниже в таблице 3. Данное ослабление, которое является максимальным на приблизительно двадцать девятые - тридцатые сутки, обычно не выдерживается в пределах от девяноста до ста восьмидесяти суток, при моделировании свиньях, как показано ниже в таблице 4.
Исследования на животных со стентами с рапамициновым покрытием. Значения являются средними ± среднеквадратичная погрешность среднего
* p<0,05 из контрольного образца из EVA/BMA. ** p<0,05 из металлического образца;
# Оценка воспаления (0 = интима, по существу, не вовлечена; 1=<25% степень вовлечения интимы; 2=≥25% степень вовлечения интимы; 3=>50% степень вовлечения интимы).
302233-P)
Высвобождение рапамицина в сосудистую стенку человека из неразрушаемого полимерного стентового покрытия обеспечивает более высокие результаты, что касается величины и сроков ослабления неоинтимальной гиперплазии внутри стента, по сравнению с сосудистыми стенками животных, как изложено выше.
Люди, которым имплантировали стент с рапамициновым покрытием, содержащим рапамицин в диапазоне доз, идентичном исследованному при моделировании на животных, с использованием полимерной матрицы, идентичной вышеописанной, показывали намного более значительное ослабление неоинтимальной гиперплазии, чем наблюдавшееся при моделировании на животных, исходя из величины и срока ослабления неоинтимы. Человеческая клиническая реакция на рапамицин характеризуется, по существу, полным исключением неоинтимальной гиперплазии внутри стента, по данным как ангиографических, так и внутрисосудистых ультразвуковых измерений. Такие результаты выдерживались в течение, по меньшей мере, одного года, как представлено ниже в таблице 5.
SD = Среднеквадратичное отклонение
IVUS = Внутрисосудистая ультразвуковая визуализация
Рапамицин дает неожиданно эффективный результат на людях, при доставке из стента, благодаря тому, что вызывает заметное ослабление неоинтимальной гиперплазии внутри стента, которое стабильно выдерживается в течение, по меньшей мере, одного года. Величина и длительность упомянутого полезного результата на людях не прогнозировалось данными моделирования на животных. Термин рапамицин в настоящем контексте охватывает рапамицин и все его аналоги, производные и родственные вещества, которые связывают FKBP12 и обладают такими же фармакологическими свойствами, как рапамицин.
Упомянутые результаты могут быть обусловлены рядом факторов. Например, повышенная эффективность действия рапамицина на людях обусловлена большей чувствительностью его механизма(ов) действия по отношению к патофизиологии патологический изменений сосудов человека по сравнению с патофизиологией животных моделей ангиопластики. Кроме того, комбинация дозы, нанесенной на стент, и полимерного покрытия, которое контролирует высвобождение лекарства, имеет большое значение для эффективности лекарства.
Как изложено выше, рапамицин ослабляет сосудистую гиперплазию путем противодействия пролиферации гладкомышечных клеток в ответ на митогенные факторы, которые испускаются во время повреждения ангиопластикой. Кроме того, известно, что рапамицин предотвращает пролиферацию и дифференциацию T-клеток, при системном введении. Ранее также находили, что рапамицин оказывает локальное воспалительное действие в стенке сосуда, при введении из стента в малых дозах в течение продолжительного периода времени (приблизительно, от двух до шести недель). Локальное благоприятное противовоспалительное действие является сильным и неожиданным. В комбинации с антипролиферативным действием на гладкомышечные клетки, именно упомянутое двойное действие рапамицина может обуславливать его исключительную эффективность.
Соответственно, рапамицин, доставляемый из основы локального устройства, ослабляет неоинтимальную гиперплазию благодаря сочетанию противовоспалительного действия и антипролиферативного действия на гладкомышечные клетки. Термин рапамицин в настоящем контексте означает рапамицин и все его аналоги, производные и родственные вещества, которые связывают FKBP12 и обладают такими же фармакологическими свойствами, как рапамицин. Основы локальных устройств включают в себя стентовые покрытия, оболочки стентов, трансплантаты и катетеры для локальной инфузии лекарств или пористые баллоны, или любые другие подходящие средства для доставки in situ или локально лекарств, активных веществ или соединений.
Противовоспалительное действие рапамицина очевидно из данных, представленных в таблице 6 для эксперимента, в ходе которого рапамицин доставляемый из стента, сравнивали с дексаметазоном, доставляемым из стента. Дексаметазон, сильнодействующее стероидное противовоспалительное активное вещество, использовали как образец для сравнения. Хотя дексаметазон способен снизить оценку воспаления, рапамицин оказался намного более эффективным, чем дексаметазон, в отношении снижения оценок воспаления. Кроме того, рапамицин значительно ослабляет неоинтимальную гиперплазию в отличие от дексаметазона.
ТАБЛИЦА 6.0
Как оказалось, рапамицин снижает также уровни цитокинов в сосудистой ткани, при доставке из стента. Данные на фигуре 1 иллюстрируют, что рапамицин обладает высокой эффективностью в отношении снижения уровней моноцитарного тимотаксина (MCP-1) в сосудистой стенке. MCP-1 является примером провоспалительного/хемотаксического цитокина, который вырабатывается во время повреждения сосуда. Снижение уровней MCP-1 демонстрирует полезное действие рапамицина по снижению экспрессии провоспалительных медиаторов и усилению противовоспалительного действия рапамицина, локально доставляемого из стента. Принято считать, что воспаление сосуда в ответ на повреждение является главным фактором развития неоинтимальной гиперплазии.
Поскольку можно показать, что рапамицин ингибирует явления локального воспаления в сосуде, то полагают, что это может объяснить неожиданное преимущество рапамицина как ингибитора неоинтимы.
Как изложено выше, рапамицин функционирует на нескольких уровнях для получения таких требуемых эффектов, как предотвращение T-клеточной пролиферации, ингибирование негативной перестройки, ослабление воспаления и предотвращение пролиферации гладкомышечных клеток. Хотя точные механизмы данных функций не известны в полном объеме, на них можно распространить механизмы, которые уже выявлены.
Исследования с рапамицином предполагают, что предотвращение пролиферации гладкомышечных клеток посредством блокады клеточного цикла является обоснованной стратегией ослабления неоинтимальной гиперплазии. У пациентов, получающих рапамицин, локально доставляемый из стента, наблюдалось резкое и стабильное снижение степени позднего уменьшения просвета и объема неоинтимальных бляшек. Настоящее изобретение расширяет механизм рапамицина включением в него дополнительных подходов к ингибированию клеточного цикла и ослаблению неоинтимальной гиперплазии без получения токсичности.
Клеточный цикл является строго контролируемой биохимической последовательностью событий, которые регулируют процесс репликации клеток. Когда клетки возбуждаются соответствующими факторами роста, они переходят из фазы G0 (покоя) в фазу G1 клеточного цикла. Селективное ингибирование клеточного цикла в фазе G1, до репликации ДНК (фазы S), может предлагать терапевтические преимущества стабилизации и живучести клеток, при сохранении антипролиферативной эффективности по сравнению с лекарственными веществами, которые действует позднее в клеточном цикле, т.е. в фазе S, G2 или M.
Соответственно, предотвращение интимальной гиперплазии в кровеносных сосудах и других протоках тела можно обеспечить с использованием ингибиторов клеточного цикла, которые действуют селективно в фазе G1 клеточного цикла. Данные ингибиторы фазы G1 клеточного цикла могут быть небольшими молекулами, пептидами, белками, олигонуклеотидами или последовательностями ДНК. В частности, данные лекарства или активные вещества содержат ингибиторы циклин-зависимых киназ (cdk), участвующих в последовательности клеточного цикла через фазу G1, в частности, cdk2 и cdk4.
Примеры лекарств, активных веществ или соединений, которые селективно действуют в фазе G1 клеточного цикла, включают в себя небольшие молекулы, например флавопиридол и его структурные аналоги, которые, как выяснилось, ингибируют клеточный цикл в конце фазы G1 посредством антагонизма циклин-зависимых киназ. Можно применять терапевтические активные вещества, которые повышают эндогенный ингибирующий киназы белокkip, называемый P27, иногда обозначаемый P27kip1, который селективно ингибирует циклин-зависимые киназы. Данный белок содержит небольшие молекулы, пептиды и белки, которые либо блокируют разрушение P27, либо усиливают клеточную выработку P27, включая вектора генов, которые могут преобразовать ген для получения P27. Можно воспользоваться стауроспорином и родственными небольшими молекулами, которые блокируют клеточный цикл ингибированием протеинкиназ. Можно также воспользоваться ингибиторами протеинкиназ, включая класс тирфостинов, которые селективно ингибируют протеинкиназы для противодействия сигнальной трансдукции в гладкой мышце в ответ на широкий спектр факторов роста, например, PDGF и FGF.
Любые из вышеописанных лекарств, активных веществ или соединений можно вводить либо системно, например, перорально, внутривенно, внутримышечно, подкожно, назально или внутрикожно, или локально, например, из стентового покрытия, оболочки стента или катетера для локальной доставки. Кроме того, вышеописанные лекарства или активные вещества могут быть составлены для быстрого высвобождения или медленного высвобождения с целью поддерживания лекарств или активных веществ в контакте с заданными тканями в течение периода в пределах от трех суток до восьми недель.
Как изложено выше, комплекс из рапамицина и FKPB12 связывает и ингибирует фосфоинозитид (PI)-3 киназу, называемую «мишенью для рапамицина у млекопитающих» или TOR. Антагонист каталитической активности TOR, функционирующий либо как ингибитор активного центра, либо как аллостерический модулятор, т.е. косвенный ингибитор, который модулирует аллостерически, имитировал бы действия рапамицина, но обходил бы требование к FKBP12. Потенциальные преимущества косвенного ингибитора TOR заключаются в более эффективном проникновении в ткань и более высокой физико-химической стабильности. Кроме того, другие потенциальные преимущества заключаются в более высокой чувствительности и специфичности действия благодаря специфичности антагониста к одной из нескольких изоформ TOR, которая может существовать в разных тканях, и потенциально отличающемуся спектру последующих эффектов, приводящих к повышению эффективности и/или безопасности лекарства.
Ингибитор может быть небольшой органической молекулой (с приблизительной молекулярной массой <1000), которая является молекулой вещества либо синтетического, либо натурального происхождения. Вортманнин может быть веществом, которое ингибирует функцию белков данного класса. Таким веществом может быть также пептидная или олигонуклеотидная последовательность. Ингибитор можно вводить либо системно (перорально, внутривенно, внутримышечно, подкожно, назально или внутрикожно), либо локально (из стентового покрытия, оболочки стента, катетером для локальной доставки лекарства). Например, ингибитор может высвобождаться в сосудистую стенку человека из не разрушаемого полимерного стентового покрытия. Кроме того, ингибитор может быть составлен для быстрого высвобождения или медленного высвобождения с целью поддерживания рапамицина или другого лекарства, активного вещества или соединения в контакте с заданными тканями в течение периода в пределах от трех суток до восьми недель.
Как изложено выше, имплантация коронарного стента в связи с баллонной ангиопластикой является очень эффективной при лечении острой закупорпки сосудов и может снизить риск рестеноза. Внутрисосудистые ультразвуковые исследования (Mintz et al., 1996) предполагают, что коронарное стентирование эффективно предотвращает сужение сосудов, и что большая часть позднего уменьшения просвета после имплантации стента обусловлена нарастанием бляшек, вероятно, связанных с неоинтимальной гиперплазией. Позднее уменьшение просвета после коронарного стентирования почти в два раза превосходит то, которое наблюдалось после обычной баллонной ангиопластики. Таким образом, поскольку стенты, по меньшей мере, частично предотвращают процесс рестеноза, то применение лекарств, веществ или соединений, которые предотвращают воспаление и пролиферацию, или предотвращают пролиферацию с использованием нескольких механизмов, в сочетании со стентом, может обеспечить наиболее эффективное лечение рестеноза после ангиопластики.
Кроме того, больные диабетом инсулинозависимые пациенты с поставленными элюирующими рапамицин сосудистыми устройствами, например, стентами, могут сталкиваться с рестенозом чаще, чем нормальные или больные диабетом инсулинонезависимые пациенты. Соответственно, возможно, полезнее применять комбинации лекарств.
Локальная доставка лекарств, активных веществ или соединений из стента обеспечивает следующие преимущества; а именно, предотвращение свертывания и перестройки сосудов благодаря каркасному действию стента и лекарств, активных веществ или соединений и предотвращение нескольких составляющих неоинтимальной гиперплазии. Упомянутое локальное введение лекарств, активных веществ или соединений в стентированные коронарные артерии позволяет также получать дополнительную терапевтическую выгоду. Например, можно обеспечить более высокие концентрации в тканях, чем концентрации, которые получали бы при системном введении, сниженную системную токсичность и одноразовое лечение, и удобство введения. Дополнительным полезным эффектом лекарственной терапии может быть снижение дозы терапевтических соединений и, тем самым, ограничение их токсичности, при достижении, по-прежнему, ослабления рестеноза.
Поскольку рапамицин и трихостатин A используют в действии разные молекулярные механизмы, оказывающие влияние на пролиферацию клеток, то существует возможность, что упомянутые активные вещества, при объединении на медицинском устройстве, например, элюирующем лекарство стенте, могут взаимно потенцировать антирестенозную активность каждого путем понижающей регуляции пролиферации как гладкомышечных, так и иммунных клеток (пролиферации клеток воспаления) с помощью нескольких различающихся механизмов. Такое потенцирование антипролиферативной активности парамицина посредством трихостатина A может трансформироваться в повышение антирестенозной эффективности после повреждения сосудов во время реваскуляризации и других хирургических операций на сосудах и уменьшение необходимого количества каждого активного вещества для достижения антирестенозного эффекта.
Трихостатин A можно присоединять к любому из медицинских устройств, описанных в настоящей заявке, с использованием любого из методов и материалов, описанных в настоящей заявке. Например, трихостатин A можно присоединять к стенту с помощью или без помощи полимеров, или доставлять локально посредством катетерной системы для доставки. Трихостатин A может, по существу, блокировать неоинтимальное образование при локальном сосудистом применении благодаря, по существу, полному и мощному блокированию пролиферации гладкомышечных клеток коронарных артерий человека. Комбинация рапамицина и трихостатина A, а также других активных веществ его фармакологического класса представляет собой новую терапевтическую комбинацию, которая может быть более эффективной против рестеноза/неоинтимального утолщения, чем один рапамицин. Кроме того, разные дозы комбинации могут обеспечивать добавочное усиление ингибирования неоинтимального роста по сравнению с простыми аддитивными действиями рапамицина с трихостатином A. Комбинация рапамицина и трихостатина A может быть эффективной против других сердечно-сосудистых заболеваний, например, уязвимых атеросклеротических бляшек.
В еще одном альтернативном варианте осуществления рапамицин можно использовать в комбинации с микофенольной кислотой. Аналогично рапамицину, микофенольная кислота является антибиотическим, противовоспалительным и иммунодепрессивным веществом. Рапамицин, как изложено выше, выполняет функцию подавления пролиферации лимфоцитов благодаря задержке клеток в фазе G1 клеточного цикла посредством ингибирования мишени рапамицина у млекопитающих. Дальнейшие результаты действия рапамицина на мишень рапамицина у млекопитающих блокируют последующую активность протеинкиназ, соответствующих клеточному циклу. Напротив, микофенольная кислота ингибирует пролиферацию иммунных клеток в фазе S клеточного цикла посредством ингибирования инозин-монофосфат-дегидрогеназы, фермента, необходимого для биосинтеза пурина. В дополнение к их иммунодепрессивному и противовоспалительному действиям как рапамицин, так и микофенольная кислота являются эффективными ингибиторами пролиферации гладкомышечных клеток коронарных артерий человека.
Так как рапамицин и микофенольная кислота действуют с использованием разных молекулярных механизмов, подавляющих пролиферацию клеток в разных фазах клеточного цикла, то, возможно, данные активные вещества, при сочетании на элюирующем лекарство стенте или любом другом медицинском устройстве, описанном в настоящей заявке, могут взаимно потенцировать антирестенозную активность друг друга путем понижающей регуляции пролиферации как гладкомышечных, так и иммунных клеток с использованием разных механизмов.
На фигуре 52 графически показана антипролиферативная активность рапамицина, при изменении концентраций микофенольной кислоты в несинхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой. Несколько кривых представляют различные концентрации микофенольной кислоты в пределах изменения наномолярных концентраций от нуля до одной тысячи. Как видно из фигуры 52, добавление микофенольной кислоты в клетки, обрабатываемые рапамицином, приводило к сдвигу влево и вверх кривой дозовой зависимости антипролиферативного действия рапамицина, а это означает, что микофенольная кислота потенцирует антипролиферативную активность рапамицина в гладкомышечных клетках коронарных артерий. Данное потенцирование, наблюдаемое в культивируемых гладкомышечных клетках коронарных артерий, предпочтительно трансформируется в усиление антирестенозной эффективности после повреждения сосудов и в уменьшение необходимого количества каждого активного вещества для обеспечения требуемого антирестенозного эффекта.
На фигуре 53 графически представлена кинетика высвобождения in vivo рапамицина из комбинации рапамицина, микофенольной кислоты и полимера в ходе исследований фармакокинетики на свиньях. В ходе исследования рапамицин и микофенольную кислоту внедряли в основной слой из полимера EVA/BMA. Общая масса основного слоя составляет шестьсот микрограмм, при этом как рапамицин, так и микофенольная кислота составляют тридцать процентов, по массе, от основного слоя (сто восемьдесят микрограмм рапамицина, сто восемьдесят микрограмм микофенольной кислоты и двести сорок микрограмм EVA/BMA). Кривая 5302 характеризует высвобождение рапамицина из основного слоя, когда покрывной слой отсутствует. Кривая 5304 характеризует высвобождение рапамицина из основного слоя, когда применяется покрывной слой из BMA массой сто микрограмм. Кривая 5306 характеризует высвобождение рапамицина из основного слоя, когда применяется покрывной слой из BMA массой двести микрограмм. Покрывной слой BMA замедляет высвобождение рапамицина из основного слоя, что, в свою очередь, обеспечивает механизм для более уверенного контроля высвобождения лекарства.
На фигуре 54 графически представлена кинетика высвобождения in vivo микофенольной кислоты из комбинации рапамицина, микофенольной кислоты и полимера в ходе исследований фармакокинетики на свиньях. В ходе исследования рапамицин и микофенольную кислоту внедряли в основной слой из полимера EVA/BMA. Общая масса основного слоя составляет шестьсот микрограмм, при этом как рапамицин, так и микофенольная кислота составляют тридцать процентов, по массе, от основного слоя (сто восемьдесят микрограмм рапамицина, сто восемьдесят микрограмм микофенольной кислоты и двести сорок микрограмм EVA/BMA). Кривая 5402 характеризует высвобождение микофенольной кислоты из основного слоя, когда покрывной слой отсутствует. Кривая 5404 характеризует высвобождение микофенольной кислоты из основного слоя, когда применяется покрывной слой из BMA массой сто микрограмм. Кривая 5406 характеризует высвобождение микофенольной кислоты из основного слоя, когда применяется покрывной слой из BMA массой двести микрограмм. Аналогично фармакокинетике рапамицина, покрывной слой BMA замедляет высвобождение микофенольной кислоты из основного слоя, что, в свою очередь, обеспечивает механизм для более уверенного контроля высвобождения лекарства. Однако микофенольная кислота элюирует более полно за меньшее время, чем рапамицин.
На фигуре 55 графически представлена кинетика высвобождения in vitro рапамицина из комбинации рапамицина и микофенольной кислоты. В ходе исследования рапамицин и микофенольную кислоту внедряли в основной слой из полимера EVA/BMA. Общая масса основного слоя составляет шестьсот микрограмм, при этом как рапамицин, так и микофенольная кислота составляют тридцать процентов, по массе, от основного слоя (сто восемьдесят микрограмм рапамицина, сто восемьдесят микрограмм микофенольной кислоты и двести сорок микрограмм EVA/BMA). Испытания in vitro проводили дважды для каждого сценария покрытия. Кривая 5502 характеризует высвобождение рапамицина из основного слоя, когда покрывной слой отсутствует. Кривая 5504 характеризует высвобождение рапамицина из основного слоя, когда применяется покрывной слой из BMA массой сто микрограмм. Кривая 5506 характеризует высвобождение рапамицина из основного слоя, когда применяется покрывной слой из BMA массой двести микрограмм. Покрывной слой BMA замедляет высвобождение рапамицина из основного слоя, при испытаниях in vitro; однако, скорости высвобождения выше, чем при испытаниях in vivo.
На фигуре 56 графически представлена кинетика высвобождения in vivo как рапамицина, так и микофенольной кислоты в ходе исследований фармакокинетики на свиньях. В ходе данного исследования рапамицин и микофенольную кислоту внедряли в основной слой из полимера PVDF, с покрывным слоем из PVDF. Общая масса основного слоя составляет шестьсот микрограмм, при этом рапамицин и микофенольная кислота поровну составляют две трети, по массе, от основного слоя. Покрывной слой составляет двести микрограмм. Кривая 5602 характеризует скорость высвобождения микофенольной кислоты, и кривая 5604 характеризует скорость высвобождения рапамицина. Как легко заметить на фигуре, рапамицин характеризуется скоростью высвобождения ниже, чем скорость высвобождения микофенольной кислоты, что согласуется с результатами, полученными с основным слоем из EVA/BMA и покрывным слоем из BMA. Однако представляется, что основной слой из EVA/BMA с покрывным слоем из BMA замедляет скорость высвобождения и, тем самым, обеспечивает дополнительный контроль скорости высвобождения или скорости элюирования по сравнению с основным слоем из PVDF и покрывным слоем из PVDF.
В еще одном альтернативном примерном варианте осуществления рапамицин можно применять в комбинации с кладрибином. Кладрибин (2-хлордезоксиаденозин или 2-CdA) является 2-хлор-2'-дезоксипроизводной пуринового нуклеозида - аденозина. Кладрибин устойчив к расщеплению аденозиндезаминазой, одним из двух внутриклеточных ферментов, регулирующих аденозинфосфорную кислоту, находящихся в большинстве клеток. Другой фермент, 5'-нуклеотидаза, присутствует в переменных количествах в клетках разных типов (Carson et al., 1983). После начального фосфорилирования до его монофосфатной производной внутриклеточным ферментом, дезоксицитидин киназой, 2-CdA превращается в 5'-трифосфат (2-CdATP), который накапливается в концентрациях, которые могут быть в пятьдесят раз выше, чем нормальные уровни dATP. Таким образом, в клетках типа лейкоцитов, которые отличаются высоким отношением (>0,04) дезоксицитидин-киназы к 5'-нуклеотидазе, 2-CdA и его последующие метаболиты будут иметь тенденцию к накапливанию в фармакологических концентрациях (Carson et al., 1983). Известно, что столь высокие уровни нуклеозид-трифосфата ингибируют фермент рибонуклеотид-редуктазу в быстроделящихся клетках, что предотвращает синтез дезоксинуклеотидов, необходимых для синтеза ДНК.
В покоящихся клетках, 2-CdATP включается в ДНК, что приводит к однонитевым разрывам. Разрывы в ДНК приводят к активизации поли(АДФ-рибоза)-полимеразы, что, в свою очередь, ведет к истощению никотинамид-аденин-динуклеотида (НАД), аденозинтрифосфата (АТФ) и нарушению клеточного метаболизма (Carson et al., 1986; Seto et al., 1985). Дополнительная активизация Ca2+/Mg2+-зависимой эндонуклеазы приводит к расколу поврежденной ДНК на фрагменты, что ведет к, так называемой, запрограммированной гибели клеток (апоптозу). Следовательно, 2-CdA может обладать цитотоксичностью в отношении как покоящихся, так и делящихся клеток (Beutler, 1992). Кладрибин показал активность в клетках других типов, которые, как известно, имеют отношение к воспалительному процессу, которые сопровождает рестеноз. Кроме того, данные, представленные в настоящей заявке, показали, что кладрибин обладает также способностью к ингибированию пролиферации гладкомышечных клеток, т.е. к ранее не известному действию кладрибина (смотри Пример применения кладрибина). Поэтому кладрибин может обладать уникальным спектром лечебного действия, включая предотвращение накопления лейкоцитов, которое, как известно, происходит в местах повреждения артерий и воспаления, и предотвращение гладкомышечной гиперплазии, которая происходит в результате ангиопластики и имплантации стента.
ПРИМЕР ПРИМЕНЕНИЯ КЛАДРИБИНА
Для оценки способности кладрибина к предотвращению пролиферации клеток, гладкомышечные или эндотелиальные клетки человека (Clonetics, Waikersville, MD) рассевали с плотностью 2000 клеток/см2 (около 3600 клеток/лунка) в каждую лунку 12-луночных планшетов и культивировали с 1,5 мл питательной среды, содержащей пятипроцентную фетальную телячью сыворотку (FCS). Через двадцать четыре часа меняли питательную среду и добавляли свежую среду, содержащую 10 нг/мл тромбоцитарного фактора роста AB (PDGF AB; компания LIFE Technologies), а также кладрибин в различных концентрациях (0,001-10000 нМ), по одной концентрации в три лунки. Среду заменяли свежей, содержащей кладрибин средой через трое суток. На шестые сутки клетки отделяли трипсинизацией для получения клеточной суспензии, подвергали слабому центрифугированию для гранулирования и затем подсчитывали вручную с использованием гемоцитометрической системы Neubauer. Жизнеспособность клеток оценивали методом исключения по трипановому синему.
В таблице 7 показано в процентах ингибирующее действие разных тестированных концентраций кладрибина на гладкомышечные или эндотелиальные клетки человека в культуре. Кладрибин производил связанное с концентрацией ослабление пролиферации как гладкомышечных, так и эндотелиальных клеток в данной моделируемой системе. Значения IC50 (концентрации, необходимой для ослабления пролиферации до 50 процентов от числа клеток в связующем веществе) для ингибирования роста гладкомышечной клетки и эндотелиальной клетки составляли 23 наномолярных единицы и 40 наномолярных единиц, соответственно. Следовательно, кладрибин в качестве ингибитора гладкомышечных клеток был, приблизительно, вдвое мощнее, чем в качестве ингибитора эндотелиальных клеток. Оба значения IC50 находятся в диапазоне ингибиторных концентраций, известных из испытаний кладрибина на человеческих моноцитах (Carrera et al., J. Clin. Invest. 86:1480-1488, 1990) и нормальных костномозговых, лимфоцитарных и лимфобластных клеточных линиях (Carson, D.A. et al., Blood 62: 737-743, 1983). Таким образом, концентрации кладрибина, известные как эффективно ингибирующие пролиферацию лейкозных клеток периферической крови и костномозговых клеток, также эффективно ингибируют пролиферацию сосудистых гладкомышечных и эндотелиальных клеток. Поэтому кладрибин можно применять в терапии для ингибирования пролиферации интимальных гладкомышечных клеток, которая сопровождает имплантацию стента.
Значения представляют % от PDGF-стимулированного возрастания числа сосчитанных клеток. Каждый % является средним значением по трехкратным определениям. Сокращение SMC означает гладкомышечные клетки; сокращение EC означает эндотелиальные клетки.
Кладрибин или 2-хлордеоксиаденозин служит пролекарством, направленным против метаболизма пуриновых тел, которое испытывает внутриклеточное фосфорилирование и внедряется в ДНК пролиферирующих клеток. Это приводит к разрыву нитей ДНК и ингибированию синтеза ДНК. Крадрибин может задерживать клетки на границе фаз G1/S. Поэтому, вероятно, кладрибин сможет ингибровать пролиферацию сосудистых гладкомышечных клеток и ингибировать функцию клеток воспаления, вторичную по отношению к процедурам реваскуляризации.
На фигуре 58 графически представлена антипролиферативная активность кладрибина в несинхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой. Как показано, кладрибин полностью ингибирует пролиферацию гладкомышечных клеток коронарных артерий человека и имеет антипролиферативную концентрацию IC50 около 241 наномолярных единиц. Поэтому возможно, что кладрибин сам по себе, при локальной доставке, сможет, по существу, ингибировать неоинтимальное образование после повреждения сосуда.
Поскольку рапамицин и кладрибин используют в действии разные молекулярные механизмы, угнетающие пролиферацию клеток в разных фазах клеточного цикла, то существует возможность, что упомянутые активные вещества, при объединении на элюирующем лекарство стенте или любом другом медицинском устройстве, описанном в настоящей заявке, смогут взаимно потенцировать антирестенозную активность каждого путем понижающей регуляции пролиферации как гладкомышечных, так и иммунных клеток с помощью различающихся механизмов. В ходе исследований на несинхронизированных культивированных гладкомышечных клетках коронарных артерий человека, введение кладрибина в клетки, обрабатываемые рапамицином, приводило к сдвигу влево и вверх кривых дозовых зависимостей антипролиферативного действия рапамицина, как подробно описано ниже, а это означает, что кладрибин фактически потенцирует антипролиферативную активность рапамицина в гладкомышечных клетках коронарных артерий. Комбинацию из рапамицина и кладрибина можно использовать для повышения антирестенозной эффективности после повреждения сосуда и уменьшения требуемого количества каждого активного вещества для достижения антирестенозного действия. Комбинация может, в частности, подходить к подгруппам пациентов, которые не поддаются лечению в режимах с одним лекарством, например, при использовании стентов с покрытиями, содержащими рапамицин или паклитаксель.
На фигуре 57 графически представлена антипролиферативная активность рапамицина, при изменении концентраций кладрибина, в несинхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой. Несколько кривых отражают различные концентрации кладрибина в пределах изменения наномолекулярных концентраций от нуля до девятисот. Как показано на фигуре 57, введение кладрибина в клетки, обрабатываемые рапамицином, повышает процент ингибирования одним рапамицином. Кривая 5702 характеризует реакцию одного рапамицина. Кривая 5704 характеризует реакцию рапамицина в комбинации с кладрибином в 56,25 наномолярной концентрации. Кривая 5706 характеризует реакцию рапамицина в комбинации с кладрибином в 112,5 наномолярной концентрации. Кривая 5708 характеризует реакцию рапамицина в комбинации с кладрибином в 225 наномолярной концентрации. Кривая 5710 характеризует реакцию рапамицина в комбинации с кладрибином в 450 наномолярной концентрации. Кривая 5712 характеризует реакцию рапамицина в комбинации с кладрибином в 900 наномолярной концентрации. Как показано, процент ингибирования повышается, по существу, с повышением дозы кладрибина.
На фигуре 59 графически представлена кинетика высвобождения in vitro кладрибина из нестерильных кладрибиновых покрытий в основном слое из PVDF/HFP, заключенном в среду для высвобождения в виде двадцатипроцентной смеси этанола с водой при комнатной температуре. Основной слой содержит PVDF/HFP в пропорции (85/15) и кладрибин. Кладрибин составляет тридцать процентов основного слоя. Покрывной слой также содержит PVDF и HFP в пропорции 85/15, но без кладрибина. Кривая 5902 характеризует кинетику высвобождения кладрибина, когда масса основного слоя составляет шестьсот микрограмм (сто восемьдесят микрограмм кладрибина). Кривая 5904 характеризует кинетику высвобождения кладрибина, когда масса основного слоя составляет одну тысячу восемьсот микрограмм (пятьсот сорок микрограмм кладрибина). Кривая 5906 характеризует кинетику высвобождения кладрибина, когда масса основного слоя составляет шестьсот микрограмм (сто восемьдесят микрограмм кладрибина), и масса покрывного слоя составляет сто микрограмм. Кривая 5908 характеризует кинетику высвобождения кладрибина, когда масса основного слоя составляет одну тысячу восемьсот микрограмм (пятьсот сорок микрограмм кладрибина), и масса покрывного слоя составляет триста микрограмм. Кривая 5910 характеризует кинетику высвобождения кладрибина, когда масса основного слоя составляет шестьсот микрограмм (сто восемьдесят микрограмм кладрибина), и масса покрывного слоя составляет триста микрограмм. Как можно видеть из различных кривых, увеличение массы или толщины покрывного слоя приводило к снижению скорости высвобождения кладрибина из покрытия.
На фигуре 60 графически представлена кинетика высвобождения in vitro кладрибина из стерильного покрытия из PVDF/HFP, заключенного в среду для высвобождения в виде двадцатипроцентной смеси этанола с водой при комнатной температуре. Кривая 6002 характеризует кинетику высвобождения, когда покрывной слой отсутствует, и кривая 6004 характеризует кинетику высвобождения, когда покрывной слой применяется. Как видно из фигуры, трехкратный покрывной слой обеспечивает резкое снижение скорости высвобождения кладрибина.
На фигуре 61 графически представлена кинетика высвобождения in vivo кладрибина из полимерного покрытия на стентах Bx Velocity®, поставляемых компанией Cordis Corporation, имплантированных в свинью йоркширской породы. Основной слой содержит PVDF и HFP в пропорции 85/15 и кладрибин, при этом общая масса комбинации составляет одну тысячу восемьсот микрограмм (кладрибин составляет тридцать процентов от общей массы). Покрывной слой содержит PVDF/HFP в пропорции 85/15, но без кладрибина. Общая масса покрывного слоя составляет триста микрограмм. Как можно видеть из кривой 6102, после первых суток элюирование кладрибина заметно стабилизируется.
На фигуре 62 графически представлена кинетика высвобождения in vivo рапамицина из комбинации рапамицина, кладрибина и полимера в ходе исследований фармакокинетики на свиньях. В ходе исследования рапамицин и кладрибин внедряют в основной слой из полимера EVA/BMA (50/50). Основной слой наносят на стенты Bx Velocity®, и имплантируют их в свиней йоркширской породы. Кривая 6202 характеризует кинетику высвобождения рапамицина из основного слоя массой шестьсот микрограмм, содержащего сто восемьдесят микрограмм рапамицина, сто восемьдесят микрограмм кладрибина и двести сорок микрограмм EVA/BMA, при покрывном слое из BMA массой двести микрограмм. Кривая 6204 характеризует кинетику высвобождения рапамицина из основного слоя массой шестьсот микрограмм, содержащего сто двадцать микрограмм рапамицина, сто двадцать микрограмм кладрибина и триста шестьдесят микрограмм EVA/BMA, при покрывном слое из BMA массой двести микрограмм. Кривая 6206 характеризует кинетику высвобождения рапамицина из основного слоя массой шестьсот микрограмм, содержащего сто восемьдесят микрограмм рапамицина, девяносто микрограмм кладрибина и триста тридцать микрограмм EVA/BMA, при покрывном слое из BMA массой двести микрограмм. Скорости высвобождения рапамицина из полимерного покрытия, по существу, сходны между собой.
На фигуре 63 графически представлена кинетика высвобождения in vivo кладрибина из комбинации рапамицина, кладрибина и полимера в ходе исследований фармакокинетики на свиньях. В ходе исследования, рапамицин и кладрибин внедряют в основной слой из полимера EVA/BMA. Основной слой наносят на стенты Bx Velocity®, и имплантируют их в свиней йоркширской породы. Кривая 6302 характеризует кинетику высвобождения кладрибина из основного слоя массой шестьсот микрограмм, содержащего сто восемьдесят микрограмм рапамицина, сто восемьдесят микрограмм кладрибина и двести сорок микрограмм EVA/BMA, при покрывном слое из BMA массой двести микрограмм. Кривая 6304 характеризует кинетику высвобождения кладрибина из основного слоя массой шестьсот микрограмм, содержащего сто двадцать микрограмм рапамицина, сто двадцать микрограмм кладрибина и триста шестьдесят микрограмм EVA/BMA, при покрывном слое из BMA массой двести микрограмм. Кривая 6306 характеризует кинетику высвобождения кладрибина из основного слоя массой шестьсот микрограмм, содержащего сто восемьдесят микрограмм рапамицина, девяносто микрограмм кладрибина и триста тридцать микрограмм EVA/BMA, при покрывном слое из BMA массой двести микрограмм. Кривая 6308 характеризует кинетику высвобождения кладрибина из основного слоя массой шестьсот микрограмм, не содержащего рапамицина, содержащего сто восемьдесят микрограмм кладрибина и четыреста микрограмм EVA/BMA, при покрывном слое из BMA массой двести микрограмм. Как показано на фигуре 63, очевидно наличие какой-то степени контроля элюирования кладрибина из полимерного покрытия стента; однако можно сделать общий вывод, что кладрибин элюирует быстрее, чем рапамицин, что заметно из сравнения с результатами, представленными на фигуре 62. В общем, представляется, что, независимо от активного вещества, чем толще или тяжелее покрывной слой, тем ниже скорость элюирования.
В еще одном альтернативном примерном варианте осуществления для предотвращения рестеноза после повреждения сосуда можно воспользоваться топотеканом в комбинации с рапамицином. Рапамицин выполняет функцию подавления пролиферации лимфоцитов и гладкомышечных клеток благодаря задержке клеток в фазе G1 клеточного цикла посредством ингибирования мишени для рапамицина у млекопитающих. Последующая активность протеинкиназ, связанных с клеточным циклом, блокируется вторичными воздействиями рапамицина на мишень для рапамицина у млекопитающих. Топотекан является аналогом камптотецина, который связан с синтезом ДНК через ингибирование топоизомеразы I. Данное ингибирование приводит к накоплению двухнитевых обрывов ДНК и прекращению деления клеток в фазе S клеточного цикла. Как было показано, топотекан ингибирует пролиферацию гладкомышечных клеток коронарных артерий человека (Brehm et al., 2000).
Камптотецина является алкалоидом на основе хинолина, находящимся в коре китайского дерева Camptotheca и азиатского дерева Nothapodytes. Камптотецин, аминокамптотецин, амерогентин, CPT-11 (иринотекан), DX-8951f и топотекан, все являются ингибиторами топоизомеразы I ДНК. Топотекан, иринотекан и камптотецин относятся к группе лекарственных средств или активных веществ, именуемых, в общем, противоопухолевыми средствами и используемых для лечения различных форм рака, включая рак яичников и некоторых типов рака легких. Камптотецин может быть особенно полезным при локальной доставке благодаря его высокой жирорастворимости и низкой водорастворимости. Низкая водорастворимость может способствовать удерживанию лекарства вблизи места высвобождения для пролонгирования периода времени действия, с возможностью охвата большего количества клеток в процессе их цикла. Высокая жирорастворимость может приводить к усилению проникания лекарства сквозь липидные клеточные мембраны, что обеспечивает повышение эффективности.
Поскольку рапамицин и топотекан (и аналоги, камптотецин и иринотекан) используют в действии разные молекулярные механизмы, угнетающие пролиферацию клеток в разных фазах клеточного цикла, то существует возможность, что упомянутые активные вещества, при объединении на элюирующем лекарство стенте или любом другом медицинском устройстве, описанном в настоящей заявке, могут взаимно потенцировать антирестенозную активность каждого путем понижающей регуляции пролиферации как гладкомышечных, так и иммунных клеток (пролиферации клеток воспаления) с помощью нескольких различающихся механизмов. В ходе исследований на синхронизированных культивированных гладкомышечных клетках коронарных артерий человека введение топотекана в клетки, обрабатываемые рапамицином, приводило к сдвигу влево и вверх кривых дозовых зависимостей антипролиферативного действия рапамицина, как подробно описано ниже, а это означает, что топотекан и, по аналогии, другие активные вещества класса ингибиторов топоизомеразы I фактически потенцируют антипролиферативную активность рапамицина в гладкомышечных клетках коронарных артерий. Комбинацию из рапамицина и топотекана можно использовать для повышения антирестенозной эффективности после повреждения сосуда и уменьшения требуемого количества каждого активного вещества для достижения антирестенозного действия. Комбинация может, в частности, подходить к подгруппам пациентов, которые не поддаются лечению в режимах с одним лекарством, например, при использовании стентов с покрытиями, содержащими рапамицин или паклитаксель.
На фигуре 64 графически представлена антипролиферативная активность рапамицина при изменении концентраций топотекана в синхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой. Несколько кривых отражают различные концентрации топотекана в пределах изменения наномолекулярных концентраций от нуля до трехсот. Топотекан оказался не обладающим цитотоксичностью при отдельном анализе жизнеспособности клеток в концентрациях до одного микромоля. Как показано на фигуре 64, введение топотекана в клетки, обрабатываемые рапамицином, повышает процент ингибирования одним рапамицином. Кривая 6402 характеризует реакцию одного рапамицина. Кривая 6404 характеризует реакцию рапамицина в комбинации с топотеканом в 18,8 наномолярной концентрации. Кривая 6406 характеризует реакцию рапамицина в комбинации с топотеканом в 37,5 наномолярной концентрации. Кривая 6408 характеризует реакцию рапамицина в комбинации с топотеканом 75 наномолярной концентрации. Кривая 6410 характеризует реакцию рапамицина в комбинации с топотеканом в 150 наномолярной концентрации. Кривая 6412 характеризует реакцию рапамицина в комбинации с топотеканом в 300 наномолярной концентрации.
Комбинация из рапамицина и топотекана, а также других ингибиторов топоизомеразы I может обеспечивать новую терапевтическую комбинацию, которая может быть более эффективной против рестеноза/неоинтимального утолщения, чем один рапамицин. Разные дозы рапамицина и топотекана, а также других ингибиторов топоизомеразы I могут обеспечивать добавочное усиление ингибирования неоинтимального роста по сравнению с простыми аддитивными действиями рапамицина и топотекана. Кроме того, комбинация топотекана, а также других ингибиторов топоизомеразы I может быть эффективной при лечении других сердечно-сосудистых заболеваний, например уязвимых атеросклеротических бляшек.
Комбинацию рапамицина и топотекана, а также других ингибиторов топоизомеразы I можно доставлять в намеченную ткань с помощью любого числа средств, включая стенты и катетеры. Доставку комбинации лекарств можно обеспечивать с разными мощностями дозы для достижения требуемого эффекта, и, как подробнее изложено в дальнейшем, каждое лекарство можно закладывать на разных уровнях полимерной матрицы.
В еще одном альтернативном примерном варианте осуществления для предотвращения рестеноза после повреждения сосуда можно воспользоваться этопозидами в комбинации с рапамицином. Рапамицин выполняет функцию подавления пролиферации гладкомышечных клеток и пролиферации лимфоцитов благодаря задержке клеток в фазе G1 клеточного цикла посредством ингибирования мишени для рапамицина у млекопитающих. Последующая активность протеинкиназ, связанных с клеточным циклом, блокируется вторичными воздействиями рапамицина на мишень для рапамицина у млекопитающих. Этопозид является цитостатически действующим глюкозидным производным подофиллотоксина, который препятствует синтезу ДНК посредством ингибирования топоизомеразы II. Данное ингибирование приводит к обрывам нитей ДНК и накоплению клеток в фазе G2/M клеточного цикла, дисрегуляции в контрольной точке G2/M и последующему апоптозу.
Подофиллотоксин (подофилокс) и его производные, этопозид и тенипозид, все являются глюкозидами цитотоксического (антимитотического) действия. Подофилокс является экстрактом из подофила. Пролиферирующие клетки особенно чувствительны к подофилоксу. Этопозид используют для лечения рака яичек, легких и других видов рака. Как этопозид, так и тенипозид блокируют клеточный цикл в двух конкретных местах. Этопозид и тенипозид блокируют фазу между последним делением и началом репликации ДНК, а также блокируют репликацию ДНК.
Поскольку рапамицин и этопозид используют в действии разные молекулярные механизмы, угнетающие пролиферацию клеток в разных фазах клеточного цикла, то существует возможность, что упомянутые активные вещества, при объединении на элюирующем лекарство стенте или любом другом медицинском устройстве, описанном в настоящей заявке, могут взаимно потенцировать антирестенозную активность каждого путем понижающей регуляции пролиферации как гладкомышечных, так и иммунных клеток (пролиферации клеток воспаления) с помощью нескольких различающихся механизмов. В ходе исследований на несинхронизированных культивированных гладкомышечных клетках коронарных артерий человека добавление этопозида в клетки, подвергаемые лечению рапамицином, приводило к сдвигу влево и вверх кривых дозовой зависимости антипролиферативного действия рапамицина, как подробно описано ниже, а это означает, что этопозид и, по аналогии, другие активные вещества из класса ингибиторов топоизомеразы II потенцируют антипролиферативную активность рапамицина в гладкомышечных клетках коронарных артерий. Комбинацию рапамицина и этопозида можно использовать для усиления антирестенозной эффективности после повреждения сосудов и для уменьшения необходимого количества каждого активного вещества для обеспечения требуемого антирестенозного эффекта. Комбинация может, в частности, подходить к подгруппам пациентов, которые не поддаются лечению в режимах с одним лекарством, например, при использовании стентов с покрытиями, содержащими рапамицин или паклитаксель.
На фигуре 65 графически представлена антипролиферативная активность рапамицина при изменении концентраций этопозида в синхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой. Несколько кривых отражают различные концентрации этопозида в пределах изменения наномолекулярных концентраций от нуля до восьмисот. Этопозид оказался не обладающим цитотоксичностью при анализе жизнеспособности клеток в концентрациях до десяти микромолей. Как видно из фигуры 65, введение этопозида в клетки, обрабатываемые рапамицином, повышает процент ингибирования одним рапамицином. Кривая 6502 характеризует реакцию одного рапамицина. Кривая 6504 характеризует реакцию рапамицина в комбинации с этопозидом в 255,7 наномолярной концентрации. Кривая 6506 характеризует реакцию рапамицина в комбинации с этопозидом в 340,04 наномолярной концентрации. Кривая 6508 характеризует реакцию рапамицина в комбинации с этопозидом в 452,3 наномолярной концентрации. Кривая 6510 характеризует реакцию рапамицина в комбинации с этопозидом в 601,5 наномолярной концентрации. Кривая 6512 характеризует реакцию рапамицина в комбинации с этопозидом в концентрации восемьсот наномолей.
Комбинация из рапамицина и этопозида, а также других глюкозидов цитостатического действия, включая подофиллотоксин, его производные и тенипозид, может обеспечивать новую терапевтическую комбинацию, которая может быть более эффективной против рестеноза/неоинтимального утолщения, чем один рапамицин. Разные дозы рапамицина и этопозида, а также других глюкозидов цитотаксического действия, включая подофиллотоксин, его производные и тенипозид, могут обеспечивать добавочное усиление ингибирования неоинтимального роста по сравнению с простыми аддитивными действиями рапамицина и этопозида. Кроме того, комбинация этопозида, а также других глюкозидов цитотаксического действия, включая подофиллотоксин, его производные и тенипозид, может быть эффективной при лечении других сердечно-сосудистых заболеваний, например уязвимых атеросклеротических бляшек.
Комбинацию рапамицина и этопозида, а также других глюкозидов цитотаксического действия, включая подофиллотоксин, его производные и тенипозид, можно доставлять в намеченную ткань с помощью любого числа средств, включая стенты и катетеры. Доставку комбинации лекарств можно обеспечивать с разными мощностями дозы для достижения требуемого эффекта, и, как подробнее изложено в дальнейшем, каждое лекарство можно закладывать на разных уровнях полимерной матрицы.
В еще одном альтернативном примерном варианте осуществления для предотвращения рестеноза после повреждения сосуда можно применять Панзем® отдельно или в комбинации с рапамицином. Рапамицин или сиролимус своим действием подавляет пролиферацию лимфоцитов и гладкомышечных клеток благодаря задержке клеток в фазе G1 клеточного цикла посредством ингибирования мишени рапамицина у млекопитающих (mTOR). Рапамицин или сиролимус проявил эффективное антирестенозное действие, при его введении во время процедур реваскуляризации с использованием элюирующих лекарства стентов. В ходе недавних клинических испытаний стент Cypher®, выпускаемый компанией Cordis Corporation, который содержит рапамицин или сиролимус в полимерном покрытии, уверенно демонстрировал более высокую эффективность против рестеноза после имплантации стента по сравнению с непокрытым металлическим стентом. Хотя локальная доставка рапамицина из элюирующего лекарство стента или другого медицинского устройства эффективно ослабляет рестеноз, дополнительное ослабление неоинтимальной гиперплазии принесло бы пользу пациентам некоторых подгрупп. Следовательно, комбинация из рапамицина с другим активным веществом, например другим антипролиферативным активным веществом из стента или другого медицинского устройства, может дополнительно ослабить фибропролиферативные сосудистые реакции, вторичные по отношению к операциям, связанным с повреждением сосудов.
Панзем® или 2-метоксиэстрадиол (2ME2) является естественным метаболитом эндогенного эстрогена. Многие его свойства обеспечивают широкий спектр потенциальных препаратов для доставки с целью лечения многочисленных симптомов. Как было показано, Панзем® проявляет противоопухолевую активность при лечении пациентов с раком молочной железы, раком предстательной железы и множественной миеломой. Панзем® является побочным продуктом метаболизма эстрогена и обычно присутствует в теле в небольших количествах. Однако Панзем® не действует как гормон. Панзем® является эффективным ингибитором ангиогенеза, и именно это делает его столь эффективным противоопухолевым активным веществом. По существу, Панзем® ингибирует образование новых кровеносных сосудов, которые снабжают кислородом и питательными веществами опухолевые клетки. Представляется, что Панзем® оказывает также множественные прямые и косвенные действия против миеломы, как кратко описано выше.
Панзем®, 2-метоксиэстрадиол (2ME2) или метокси-п-эстрадиол, является, как указано выше, продуктом метаболизма эстрогена и в настоящее время проходит клиническую оценку по множеству онкологических симптомов. Панзем® обладает анти-ангиогенной активностью, блокирует образование фактора роста сосудистого эндотелия и непосредственно ингибирует рост опухолевых клеток ряда типов. Панзем® является также проапоптическим (программирует гибель клеток) в отношении миеломных клеток. Как установлено, Панзем® оказывает повышающее регулирующее действие на количество рецепторов DR-5 (семейство рецепторов TNF (фактора некроза опухолевых клеток)), ответственное за TRAlL-индуцированный апоптоз (AACR, 2003), обладает свойствами стабилизации микротрубок и понижает индуцируемый гипоксией фактор-1 (AACR, 2003). Кроме того, как подробно показано ниже, Панзем® ослабляет пролиферацию гладкомышечных клеток коронарных артерий человека без негативного воздействия на жизнеспособность гладкомышечных клеток коронарных артерий.
На фигуре 66 графически представлена антипролиферативная активность Панзема® в синхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой. Как изображено кривой 6600, в условиях in vitro Панзем® является очень эффективным ингибитором пролиферации гладкомышечных клеток коронарных артерий человека. На фигуре 67 графически представлена антипролиферативная активность рапамицина или сиролимуса в синхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой. Как можно видеть из сравнения кривых 6700 и 6600, оба активных вещества эффективны в ходе исследований in vitro.
Поскольку рапамицин или сиролимус и Панзем® или другие модуляторы рецепторов эстрогена используют в действии разные молекулярные механизмы ингибирования пролиферации клеток, то существует возможность, что упомянутые активные вещества, при объединении на элюирующем лекарство стенте или любом другом медицинском устройстве, описанном в настоящей заявке, могут взаимно потенцировать антирестенозную активность каждого путем понижающей регуляции пролиферации как гладкомышечных, так и иммунных клеток (пролиферации клеток воспаления) с помощью нескольких различающихся механизмов. На фигуре 68 показано усиление действия рапамицина посредством Панзема® в отношении антипролиферативных действий рапамицина в гладкомышечных клетках коронарных артерий. Данное усиление антипролиферативной активности рапамицина посредством Панзема® и родственных соединений может трансформироваться в повышение антирестенозной эффективности после повреждения сосуда во время реваскуляризации и других хирургических операций на сосудах и в уменьшение требуемого количества каждого активного вещества для достижения антирестенозного действия. Кроме того, локальное применение Панзема® и родственных соединений, в одиночку или в комбинации с рапамицином, может быть терапевтически полезным при лечении уязвимых бляшек.
На фигуре 68 графически представлена антипролиферативная активность рапамицина при изменении концентраций Панзема® в синхронизированных культивированных гладкомышечных клетках коронарных артерий человека, раздражаемых двухпроцентной фетальной бычьей сывороткой. Несколько кривых представляют различные концентрации Панзема® в пределах изменения микромолярных концентраций от нуля до 100. Как видно из фигуры 68, добавление Панзема® в клетки, обрабатываемые рапамицином, повышает процент ингибирования одним рапамицином. Кривая 6802 характеризует реакцию одного рапамицина. Кривая 6804 характеризует реакцию рапамицина в комбинации с Панземом® в 0,813 микромолярной концентрации. Кривая 6806 характеризует реакцию рапамицина в комбинации с Панземом® в 2,71 микромолярной концентрации. Кривая 6808 характеризует реакцию рапамицина в комбинации с Панземом® в 9,018 микромолярной концентрации. Кривая 6810 характеризует реакцию рапамицина в комбинации с Панземом® в 30,03 микромолярной концентрации. Кривая 6812 характеризует реакцию рапамицина в комбинации с Панземом® в 100 микромолярной концентрации.
Тесты или анализы in vitro на цитотоксичность можно применить для определения, не являются ли лекарства, активные вещества и/или соединения потенциально токсичными, и уровня токсичности. По существу, анализы in vitro на цитотоксичность определяют острые некротические воздействия лекарства, вызывающие непосредственное поражение клеток. Принцип данных анализов заключается в том, что токсичные химические вещества негативно влияют на основные функции клеток, которые являются общими для всех клеток. Для определения исходной токсичности обычно используют контрольный образец. Существует несколько разных анализов, которые можно применить. В настоящем изобретении использовали анализ на цитотоксичность, основанный на измерении клеточной метаболической активности. Снижение метаболической активности является показателем повреждения клеток. Тесты, в которых можно измерять метаболическую функцию, измеряют клеточные уровни АТФ или митохондриальную активность через метаболизм MTS. На фигуре 69 графически представлены результаты анализа MTS для Панзема®. Как показано, концентрации Панзема® в пределах изменения от 6,6 наномолярной до 30000,00 наномолярной концентраций испытаны без сколько-нибудь существенных флуктуаций цитотоксичности. Результаты анализа показывают, что Панзем® в концентрациях вплоть до 30000,00 наномолей не снижает жизнеспособность гладкомышечных клеток коронарных артерий человека.
На фигуре 70 графически представлена кинетика высвобождения in vitro рапамицина или сиролимуса из комбинации рапамицина и Панзема®. В ходе исследования рапамицин и Панзем® внедряют в разные слои полимерного покрытия. В ходе данного исследования стент Bx Velocity покрывают внутренним слоем массой четыреста микрограмм и внешним слоем массой триста микрограмм. Внутренний слой содержит сорок пять процентов Панзема® и пятьдесят пять процентов EVA/BMA (50/50). Внешний слой содержит сорок процентов рапамицина и шестьдесят процентов EVA/BMA (50/50). При данном исследовании покрывной слой из чистого полимера отсутствует. Кривая 7000 представляет кинетику высвобождения рапамицина из комбинации.
На фигуре 71 графически представлена кинетика высвобождения in vitro Панзема® из комбинации рапамицина или сиролимуса и Панзема®. В ходе исследования, рапамицин и Панзем® внедряют в разные слои полимерного покрытия. В ходе данного исследования стент Bx Velocity покрывают внутренним слоем массой четыреста микрограмм и внешним слоем массой триста микрограмм. Внутренний слой содержит сорок пять процентов Панзема® и пятьдесят пять процентов EVA/BMA (50/50). Внешний слой содержит сорок процентов рапамицина и шестьдесят процентов EVA/BMA (50/50). При данном исследовании покрывной слой из чистого полимера отсутствует. Кривая 7100 представляет кинетику высвобождения Панзема® из покрытия. Как можно видеть из сравнения фигур 70 и 71, рапамицин элюирует медленнее, чем Панзем® в режиме испытаний.
В еще одном альтернативном примерном варианте осуществления рапамицин можно применять в комбинации с цилостазолом. Цилостазол {6[4-(1-циклогексил-1H-тетразол-5-ил)-бутокси]-3,4-дигидро-2-(1H)-хинолинон} является ингибитором фосфодиэстеразы типа III (ингибируемой циклическим ГМФ (гуанозинмонофосфатом)) и обладает антитромбоцитарными и сосудорасширяющими свойствами. Цилостазол первоначально создавали как селективный ингибитор фосфодиэстеразы 3 циклических нуклеотидов. Предполагалось, что ингибирование фосфодиэстеразы 3 в тромбоцитах и гладкомышечных клетках сосудов должно обеспечивать антитромбоцитарный эффект и расширение сосудов; однако, недавние предклинические исследования показали, что цилостазол обладает также способностью к ингибированию поглощения аденозина различными клетками, т.е. свойством, которое отличает цилостазол от других ингибиторов фосфодиэстеразы 3, например милринона. Соответственно, было показано, что цилостазол обладает своеобразными антитромбоцитарными и сосудорасширяющими свойствами, основанными на ряде новых механизмов действия.
Исследования показали также эффективность цилостазола в отношении ослабления рестеноза после имплантации стента. См., например, Matsutani M., Ueda H. et al.: Effect of cilostazol in preventing restenosis after percutaneous transluminal coronary angioplast, Am. J. Cardiol 1997, 79:1097-1099, Kunishima T., Musha H., Eto F., et al.: A randomized trial of aspirin versus cilostazot therapy after successful coronary stent implantation, Clin Thor 1997, 19:1058-1066, and Tsuchikane E., Fukuhara A., Kobayashi T., et al.: Impact of cilostazol on restenosis after percutaneous coronary balloon angioplasty, Circulation 1999, 100:21-26.
В соответствии с настоящим изобретением цилостазол можно структурно скомпоновать для долговременного высвобождения из медицинского устройства или покрытия медицинского устройства, чтобы помогать уменьшению отложения тромбоцитов и тромбообразования на поверхности медицинского устройства. Как изложено в настоящей заявке, подобные медицинские устройства содержат любой кратковременный и долговременный имплантат в постоянном контакте с кровью, например сердечно-сосудистый периферический и внутричерепной стенты. При желании цилостазол можно внедрить в соответствующее полимерное покрытие или матрицу в комбинации с рапамицином или другими сильнодействующими антирестенозными активными веществами.
Внедрение и последующее долговременное высвобождение цилостазола из медицинского устройства или покрытия медицинского устройства будет предпочтительно уменьшать отложение тромбоцитов и тромбообразование на поверхности медицинского устройства. Как сообщалось выше, существуют предклинические и клинические данные, которые указывают, что цилостазол обладает также антирестенозным действием, частично благодаря его сосудорасширяющему действию. Соответственно, цилостазол эффективно влияет на, по меньшей мере, два аспекта контактирующих с кровью устройств, например элюирующих лекарства стентов. Поэтому комбинацию цилостазола с другим сильнодействующим антирестенозным активным веществом, содержащим рапамицин, например сиролимусом, его аналоги, производные, родственные вещества и конъюгаты или паклитоксель, его аналоги, производные, родственные вещества и конъюгаты, можно применять для локального лечения сердечно-сосудистых заболеваний и уменьшения отложения тромбоцитов и тромбообразования на поверхности медицинского устройства. Хотя описание приведено применительно к стентам, важно отметить, что комбинации лекарств, описанные по отношению к настоящему примерному варианту осуществления, можно применять в связи с любым числом медицинских устройств, некоторые из которых описаны в настоящей заявке.
На фигуре 75 представлена первая примерная конфигурация комбинации из цилостазола и рапамицина на стенте. В данном примерном варианте осуществления стент представляет собой стент Bx Velocity®, выпускаемый компанией Cordis Corporation. В данной конкретной конфигурации на стент 7500 нанесено покрытие из трех слоев. Первый слой или внутренний слой 7502 содержит сто восемьдесят (180 мкг) микрограмм сиролимуса, что эквивалентно сорока пяти (45) массовым процентам от общей массы внутреннего слоя 7502, и сополимерную матрицу из сополимера этилена и винилацетата и полибутилметакрилата, EVA/BMA, которая эквивалентна пятидесяти пяти (55) массовым процентам от общей массы внутреннего слоя 7502. Второй слой или внешний слой 7504 содержит сто (100 мкг) микрограмм цилостазола, что эквивалентно сорока пяти (45) массовым процентам от общей массы внешнего слоя 7504, и сополимерную матрицу из EVA/BMA, которая эквивалентна пятидесяти пяти (55) массовым процентам от общей массы внешнего слоя 7504. Третий слой или диффузионное верхнее покрытие 7506 содержит двести (200 мкг) микрограмм BMA. Пределы извлечения содержимого составляли восемьдесят пять (85) процентов от номинального содержания лекарства для сиролимуса и девяносто восемь (98) процентов от номинального содержания лекарства для цилостазола. Кинетика высвобождения in vitro как для цилостазола, так и для сиролимуса показана на фигуре 76 и более подробно описана ниже.
На фигуре 77 представлена вторая примерная конфигурация комбинации из цилостазола и рапамицина на стенте. Как описано выше, стент представляет собой стент Bx Velocity®, выпускаемый компанией Cordis Corporation. В данном примерном варианте осуществления на стент 7700 нанесено покрытие из трех слоев. Первый слой или внутренний слой 7702 содержит сто восемьдесят (180 мкг) микрограмм сиролимуса, что эквивалентно сорока пяти (45) массовым процентам от общей массы внутреннего слоя 7702, и сополимерную матрицу из EVA/BMA, которая эквивалентна пятидесяти пяти (55) массовым процентам от общей массы внутреннего слоя 7702. Второй слой или внешний слой 7704 содержит сто (100 мкг) микрограмм цилостазола, что эквивалентно сорока пяти (45) массовым процентам от общей массы внешнего слоя 7704, и сополимерную матрицу из EVA/BMA, которая эквивалентна пятидесяти пяти (55) массовым процентам от общей массы внешнего слоя 7704. Третий слой или диффузионное верхнее покрытие 7706 содержит сто (100 мкг) микрограмм BMA. И здесь также пределы извлечения содержимого составляли восемьдесят пять (85) процентов от номинального содержания лекарства для сиролимуса и девяносто восемь (98) процентов от номинального содержания лекарства для цилостазола. Кинетика высвобождения in vitro как для цилостазола, так и для сиролимуса показана на фигуре 78 и более подробно описана ниже.
Как легко заметить из сравнения фигур 76 и 78, скорость высвобождения лекарства как сиролимуса, так и цилостазола, была сравнительно ниже для конфигурации, содержащей более толстое диффузионное верхнее покрытие из BMA, т.е. массой двести микрограмм, а не сто микрограмм. Соответственно, путем селективного подбора диффузионных верхних покрытий можно обеспечить дополнительный контроль над скоростями элюирования лекарства для обоих лекарств, как более полно поясняется в настоящей заявке. Селективное применение диффузионных верхних покрытий заключается в подборе толщины, а также других особенностей, включая химическую несовместимость.
На фигуре 79 показана третья примерная конфигурация комбинации из цилостазола и рапамицина на стенте. Данная конфигурация структурно идентична конфигурации, показанной на фигуре 75, но с количеством цилостазола, уменьшенным до пятидесяти (50 мкг) микрограммов. Аналогично предыдущему примерному варианту осуществления имеется стент 7900 и три дополнительных слоя 7902, 7904 и 7906. Однако процентное содержание по массе остается неизменным.
Антитромбоцитарная эффективность трех вышеописанных конфигураций показана на фигуре 80. На фигуре 80 изображены антитромбоцитарные свойства вышеописанных покрытий из комбинаций сиролимус/цилостазол в модели in vitro с циркуляцией бычьей крови. В модели in vitro с циркуляцией бычьей крови свежую бычью кровь гепаринизируют для настройки на время острого свертывания (ACT) около двухсот (200) секунд. Содержание тромбоцитов в крови помечают с помощью индия-111. В ходе исследования стент ставили в силиконовой трубке, которая является составной частью системы замкнутого контура для циркуляции крови. Гепаринизированную кровь прокачивают в системе замкнутого контура с помощью циркуляционного насоса. Кровь свертывается, и тромб нарастает со временем на поверхности стента и снижает скорость кровотока через стентированный контур. Течение прекращается, когда скорость течения снижается до пятидесяти (50) процентов от начального значения, или через девяносто (90) минут, если ни один из тестируемых стентов не ослабляет поток на пятьдесят (50) процентов. Суммарная радиоактивность (In-111) на поверхности стента считается счетчиком бета-частиц и нормируется блоком управления, при установке как сто (100) процентов на диаграмме. Меньшее число указывает, что поверхность является менее тромбогенной. Все три группы лекарственных покрытий со сдвоенными сиролимусом/цилостазолом уменьшали отложение тромбоцитов и тромбообразование на поверхности стента более чем на девяносто (90) процентов, по сравнению с контрольным элюирующим лекарство стентом без дополнительного цилостазолового соединения. Столбик 8002 характеризует контрольный элюирующий лекарство стент, который был нормирован к ста (100) процентам. Контрольный элюирующий лекарство стент представляет собой элюирующий сиролимус коронарный стент Cypher®, выпускаемый компанией Cordis Corporation. Столбик 8004 характеризует стент с гепариновым покрытием, выпускаемый компанией Cordis Corporation под торговым названием HEPACOAT® на товарном знаке коронарного стента Bx Velocity®. Столбик 8006 характеризует стент, выполненный согласно описанию, представленному для архитектуры, показанной на фигуре 75. Столбик 8008 характеризует стент, выполненный согласно описанию, представленному для архитектуры, показанной на фигуре 77. Столбик 8010 характеризует стент, выполненный согласно описанию, представленному для архитектуры, показанной на фигуре 79. Как можно легко представить из фигуры 80, цилостазол заметно ослабляет тромбообразование.
Другим критическим параметром для выполнения функции сопротивления тромбообразованию устройством с покрытием, содержащим цилостазол, является длительность высвобождения лекарства из покрытия. Это особенно важно в течение двух недель после имплантации устройства. В ходе исследований PK (фармакокинетики) элюирования лекарства на свиньях для покрытий, элюирующих сдвоенное лекарство, как цилостазол, так и сиролимус высвобождались из покрытия медленно, что обеспечивало профиль с замедленным высвобождением лекарства. Целью исследования PK на свиньях является оценка локальной фармакокинетики элюирующего лекарство стента через заданное время после имплантации. Обычно, три стента имплантируют в три разных коронарных артерии свиньи на заданное время и затем извлекают для полного анализа извлечения лекарства. Стенты извлекают в заданные моменты времени, а именно на 1, 3 и 8 сутки. Стенты извлекают, и общее количество лекарства, остающегося на стентах, определяют анализом с использованием HPLC (высокоэффективной жидкостной хроматографии) для общего количества лекарства. Разность между исходным количеством лекарства на стенте и количеством лекарства, извлеченным в заданное время, представляет количество лекарства, высвободившееся в данный период. Непрерывное высвобождение лекарства в окружающую артериальную ткань является фактором, который предотвращает неоинтимальный рост и рестеноз в коронарной артерии. Нормальный график представляет процентную долю всего высвободившегося лекарства (%, ось y) в зависимости от времени после имплантации (сутки, ось x). Как показано на фигуре 81, приблизительно восемьдесят процентов (80%) от двух лекарств оставалось в лекарственном покрытии через восемь (8) суток имплантации. Кроме того, оба лекарства высвобождались с одинаковой скоростью, несмотря на относительно большую разность между соответствующими им значениями logP и водорастворимостями. Кривая 8102 характеризует цилостазол, и кривая 8104 характеризует сиролимус. Их соответствующие профили высвобождения in vitro изображены на фигуре 82. Сходно с профилем высвобождения in vivo, как сиролимус, представленный квадратиками, так и цилостазол, представленный ромбиками, высвобождались несколько замедленно, причем, только около тридцати пяти (35) процентов высвободилось из обоих лекарств. На фигурах 81 и 82 представлены скорости высвобождения, соответственно, in vivo и in vitro из стента с покрытием в соответствии с конфигурацией, показанной на фигуре 83, где сиролимус и цилостазол содержатся в одном слое, а не в двух раздельных слоях. В данной примерной конфигуцации стент 8300 несет два слоя покрытия. Первый слой 8302 содержит комбинацию из сиролимуса, цилостазола и сополимерной матрицы из EVA/BMA. Второй слой или диффузионное верхнее покрытие 8304 содержит только BMA. В частности, в данном варианте осуществления первый слой 8302 содержит комбинацию из сиролимуса и цилостазола, которая составляет сорок пять (45) массовых процентов от общей массы первого слоя 8302 и сополимерную матрицу из EVA/BMA, которая составляет пятьдесят пять (55) массовых процентов от общей массы первого слоя 8302. Диффузионное верхнее покрытие содержит сто (100 мкг) микрограмм BMA.
На фигурах 84 и 85 представлены скорости высвобождения, соответственно, in vivo и in vitro из стента с покрытием в соответствии с конфигурацией, показанной на фигуре 75. Многослойное покрытие, элюирующее сдвоенное лекарство, характеризовалось относительно большей скоростью высвобождения в той же самой модели PK на свиньях, по сравнению с основным слоем, содержащим сдвоенное лекарство, что заметно из сравнения фигур 84 и 81. На фигуре 84 кривая 8402 характеризует цилостазол, и кривая 8404 характеризует сиролимус. Однако процентные доли высвобождения обоих лекарств были сравнимы в каждый момент времени. Соответствующие профили скоростей высвобождения in vitro показаны на фигуре 84, где ромбики означают цилостазол, и квадратики означают сиролимус. По сравнению с основным слоем, содержащим сдвоенное лекарство, оба лекарства высвобождались с намного большей скоростью, соответствующей профилям быстрого высвобождения, показанным в ходе исследования PK in vivo. Соответственно, объединение лекарств в одном слое приводит к повышению степени контроля над скоростью элюирования.
Комбинация рапамицина, например сиролимуса, и цилостазола, как описано выше, может быть более эффективной, чем любое одно лекарство, в отношении ослабления как пролиферации, так и миграции гладкомышечных клеток. Кроме того, как показано в настоящей заявке, высвобождение цилостазола из комбинированного покрытия можно контролировать в замедленном режиме для обеспечения пролонгированного предотвращения отложения тромбоцитов и тромбообразования на поверхности стента или поверхности других контактирующих с кровью медицинских устройств. Включение цилостазола в комбинированное покрытие можно организовать либо в одном слое с сиролимусом, либо в отдельном слое снаружи слоя, содержащего сиролимус. При его относительно низкой растворимости в воде, цилостазол обладает возможностью удерживаться в покрытии в течение относительно длительного периода времени пребывания в теле после развертывания стента или другого медицинского устройства. Относительно замедленное элюирование in vitro по сравнению с сиролимусом во внутреннем слое предполагает данную возможность. Цилостазол является стабильным, растворимым в обычных органических растворителях и соместимым с различными методиками нанесения покрытий, описанными в настоящей заявке. Важно также отметить, что как сиролимус, так и цилостазол можно включать в нерассасываемую полимерную матрицу или рассасываемую матрицу.
В еще одном альтернативном примерном варианте осуществления рапамицин можно применять в комбинации с активными веществами класса веществ, которые ингибируют фосфоинозитид-3 киназы. Семейство фосфоинозитид-3 киназ (PI3 киназ) повсеместно экспрессируется в клетках, и их активизация играет основную роль во внутриклеточной сигнальной трансдукции. Активаторы данного фермента включают в себя многие рецепторы клеточной поверхности, особенно такие, которые связаны с тирозин-киназами. PI3 киназа катализирует фосфорилирование инозитсодержащие липиды мембран, при этом разные члены семейства продуцируют разные липидные продукты. Два из данных продуктов, фосфатидилинозитол (3,4)-бифосфат [Ptdlns (3,4)P2] и фосфатидилинозитол (3,4,5)-трифосфат [Ptdlns (3,4,5)P3] действуют как вторичные мессенджеры, которые оказывают влияние на множество различных клеточных процессов и событий.
PI3 киназа первоначально была выделена как гетеромерный комплекс из двух субъединиц: каталитической субъединицы с массой 110 килоДальтон (p110α) и регуляторной субъединицы с массой 85 килоДальтон (p85α). С тех пор выделено восемь дополнительных PI3 киназ. Данные PI3 киназы разбиты на три основных класса на основании различий структур их субъединиц и предпочтение субстрата in vitro, при этом p110α относится к классу I и дополнительно отнесена к классу la с учетом механизма ее действия in vivo. Двумя другими близкими членами в группе являются p110β и p110δ. Переходная субъединиц p85 содержит два домента SH2, которые позволяют PI3 киназе связываться с рецепторами клеточной поверхности семейства тирозин-киназ и, следовательно, являются очень важными для активизации фермента, хотя подробный механизм действия неизвестен.
После того, как PI3 киназа активизирована, она генерирует липидные продукты, которые своим действием стимулирует множество разных клеточных путей. Многие из данных путей описаны для группы класса la во множестве клеток разных типов. Очевидно, что клеточные эффекты, наблюдаемые после активизации PI3 киназы, являются результатом последующих мишеней данного фермента. Например, протеин-киназа B (PKB) или AKT и родственные киназы, протеин-киназы A и C (PKA и PKC), активизируются двумя событиями фосфорилирования, катализируемыми посредством PDK1, ферментом, который активизируется PI3 киназой.
Ряд наблюдений, которые связывают функцию PI3 киназы с пролиферацией и воспалением клеток, указывают на терапевтическую роль ингибиторов PI3 киназы. В области онкологии результаты показывают, что субъединица p110α PI3K (PI3 киназы) амплифицируется в овариальных опухолях (L. Shayesteh et al., Nature Genetics (1999) 21:99-102). Дополнительные исследования показали также, что активность PI3 киназы повышается в клеточных линиях рака яичника, и лечение известным ингибитором PI3 киназы, LY 294002, уменьшает пролиферацию и усиливает апоптоз. Данные исследования наводят на мысль, что PI3K является онкогеном с важной функцией при раке яичников.
Злокачественная опухоль центральной нервной системы, глиобластома, обладает высокой резистентностью к лучевой терапии и химиотерапии (S. A. Leibel et al., J Neurosurg (1987) 66:1-22). Путь сигнальной трансдукции PI3 киназы ингибирует апоптоз, индуцируемый выводом цитокинов и отрывом клеток из внеклеточного матрикса (T. F. Franke et al., Cell (1997) 88:4S5-S7). D. Haas-Kogan et al., Curr Biol (1998) 8:1195-98 показал, что клетки глиобластомы, в противоположность первичным астроцитам человека, обладают высокой активностью PKB/AKT и, впоследствии, высокими уровнями липидных вторичных мессенджеров, продуцируемых активностью PI3 киназы. Введение известного ингибитора PI3 киназы, LY 294002, снижало уровни липидных продуктов и подавляло активность PKB/AKT в клетках глиобластомы. Кроме того, имеются данные, свидетельствующие о поддержке разрегулирования пути PI 3-киназы-PKB в этих клетках. Клетки глиобластомы содержат мутантную копию предполагаемой 3' фосфолипидфосфатазы PTEN. Данная фосфатаза обычно удаляет фосфатную группу из липидного продукта и, таким образом, регулирует сигналы по путям PI3 киназы. Когда в опухолевых клетках экспрессировались PTEN исходного типа, активность PKB/AKT подавлялась. Эти эксперименты предполагают, что PTEN поддерживает регулирование активности пути PI3 киназы в злокачественных клетках человека. В последующей работе те же авторы наблюдали, что ингибирование PDK1 снижало активность PKB/AKT. Как изложено выше, PDK1 является протеинкиназой, активизируемой PI3 киназой, и, видимо, отвечает за индуцирование событий, которые вызывают включение активности PKB/AKT. Кроме того, выживаемость клеток резко снижалась при лечении антисмысловыми олигонуклеотидами против PDK1. Следовательно, все ингибиторы пути PI3 киназы, содержащего PI 3-киназу, PDK1 и PKB/AKT являются потенциальными мишенями терапевтического воздействия по поводу глиобластомы.
Другой потенциальной областью терапевтического воздействия для ингибиторов PI3K является юношеская миеломоноцитарная лейкемия. Ген NF1 кодирует белок нейрофибромин, активирующий ГТФазу белок («GAP») для небольшого гена Ras ГТФазы. Получены иммортализованные незрелые миеломоноцитарные клетки из NF1 мышей, которые прекращали регулирование сигналов по пути Ras, включая путь PI3 киназы /PKB. Данные клетки претерпевают апоптоз при инкубировании с известными ингибиторами PI3 киназы, LY294002 и вортманнином, что указывает на нормальную роль белка в выживании клеток.
Вортманнин и другие ингибиторы PI3 киназы ингибируют путь сигнальной трансдукции фосфатидилинозитол-3-киназа-(PI3 киназа)-FKBP-рапамицин-ассоциированного белка (FRAP). Факторы и гормоны роста активизируют PI3 киназу для доставки сигналов пролиферации и выживаемости клеток. После активизации PI3 киназа фосфорилирует позицию D3 в Pis, которые затем действуют как вторичные мессенджеры для выполнения разных функций Pl3 киназы. Вортманнин ингибирует PI3 киназу посредством необратимого связывания с ее каталитической субъединицей. Иммунодепрессивное лекарство рапамицин является эффективным ингибитором FRAP (mTOR/RAFT), членом семейства, родственного PI3 киназе, который считают следующей мишенью PI3 киназы.
Вортманнин был выделен в 1957 г. Брайаном с соавторами из бульона вида Penicilium wortmani (Frank, T.F.D.R. Kaplan, and L.C. Cantley, 1997, PI3K; downstream AKT ion blocks apoptosis, Cell 88: 435-437). Впоследствии было показано, что вортманнин является сильнодействующим противогрибковым соединением. Вортманнин является членом структурно-родственного класса стероидных фураноидов, которые включают в себя виридиан (viridian), виридиол (viridiol), деметоксивиридин (demethoxyviridin), деметоксивиридиол (demethoxyviridiol) и вортманнолон (wortmannolon). Другие соединения, например галенахинол (Halenaquinol), галенахинон (halenaquinone) и ксестохинон (xestoquinone) и их аналоги также включены по причине аналогичных функций ингибирования PI3 киназы. В 1998 г. получили ноэлахинон (noelaquinone) из вида Indonesian Xestopongia: данное соединение является, несомненно, родственным с галенахинонами (halenaquinones), но его конкретные показатели биологической активности не сообщались. Вортманнин взаимодействует со многими биологическими мишенями, но in vitro наиболее сильно связывается с Pl3 киназой. Поэтому вортманнин является сильнодействующим антипролиферативным активным веществом, особенно важным для лечения сосудистого рестеноза, который, как полагают, вызывается миграцией и пролиферацией SMC (гладкомышечных клеток). Еще до выявления свойств ингибирования Pl3 киназы было показано, что вортманнин ингибирует другие киназы в семействе Pl3 киназ, например mTOR.
Вортманнин и большинство его производных являются сильнодействующими ингибиторами Pl3 киназы. Клинические применения вортманнина и его производных ограничены его значительной токсичностью. Средство PX867 является модифицированным вортманнином, который оказался сильнодействующим ингибитором пролиферации гладкомышечных клеток (SMC), которая имеет большое значение в контексте артериального рестеноза после оперативного вмешательства.
Как изложено в настоящей заявке, сиролимус, рапамицин выполняет функцию ослабления пролиферации лимфоцитов и гладкомышечных клеток благодаря задержке клеток в фазе G1 клеточного цикла путем ингибирования мишени рапамицина у млекопитающих или mTOR. Последующая активность протеинкиназ, ассоциированных с клеточным циклом, блокируется дальнейшим воздействием сиролимуса на mTOR. Сиролимус показал сильное антирестенозное действие при введении во время процедур реваскуляризации с использованием элюирующих лекарства стентов. Хотя локальная доставка сиролимуса эффективно ослабляет рестеноз, дополнительное подавление неоинтимальной гиперплазии, возможно, было бы полезно для некоторых категорий пациентов. Соответственно, комбинация сиролимуса с другим антипролиферативным активным веществом внутри стентового покрытия или с другими методами локальной доставки лекарств может дополнительно ослабить фибропролиферативные сосудистые реакции, вторичные по отношению к процедурам, сопровождающимся повреждением сосудов.
Настоящее изобретение относится к применению ингибитора PI3 киназы, например PX867, одного или в комбинации с сиролимусом для предотвращения неоинтимальной гиперплазии при повреждении сосудов. Ингибитор PX867 является прототипом ингибитора PI3 киназы, структура которого показана на фигуре 86. Поскольку сиролимус и ингибиторы PI3 киназы действуют с помощью дивергентных антипролиферативных механизмов, то существует возможность, что данные активные вещества, при объединении на элюирующем лекарство стенте или другом внутрипросветном устройстве, могут взаимно потенцировать антирестенозную активность каждого путем понижающей регуляции пролиферации как гладкомышечных, так и иммунных клеток (пролиферации клеток воспаления) с помощью нескольких различающихся механизмов. Такое потенцирование антипролиферативной активности сиролимуса посредством ингибиторов PI3 киназ может трансформироваться в повышение антирестенозной эффективности после повреждения сосудов во время реваскуляризации и других хирургических операций на сосудах и уменьшение необходимого количества каждого активного вещества для достижения антирестенозного эффекта.
Ингибитор PI3 киназы может оказывать воздействие на рестеноз, при его введении одного или в комбинации с сиролимусом методом локальной или системной доставки. На фигурах 87 и 88 показаны антипролиферативные действия одного PX867 на культивированные гладкомышечные клетки коронарных артерий человека (фигура 87) или в кобинации с сиролимусом (фигура 88). Как показано в частности на фигуре 87, можно видеть, что, при концентрации около 10-6, имеет место приближающееся к ста процентам ингибирование пролиферации гладкомышечных клеток коронарных артерий при применении одного PX867. Кривая 8702 показывает процентный коэффициент ингибирования при разных концентрациях. На фигуре 88 шесть кривых 8802, 8804, 8806, 8808, 8810 и 8812 отражают различные концентрации PX867 при различных концентрациях сиролимуса. На фигуре 88 показано, что, при повышении концентраций сиролимуса и снижении концентраций PX867, можно обеспечить более высокий процентный коэффициент ингибирования. Другими словами, происходит синергическое объединение действий PX867 и сиролимуса. В частности, кривая 8812 показывает процентный коэффициент ингибирования при 240-нМ концентрации PX-867. Как можно видеть из данной кривой, повышение концентрации сиролимуса не оказывает значимого действия. Данный эффект можно сравнить с кривой 8804, которая характеризует 15-нМ концентрацию PX-867. Как можно видеть, процентный коэффициент ингибирования возрастает с повышением концентрации сиролимуса. Соответственно, сильнодействующий ингибитор PI3 киназы, например PX-867, может усиливать ингибирование пролиферации гладкомышечных клеток коронарных артерий при лечении либо только ингибитором, либо в комбинации с другим антирестенозным активным веществом, например сиролимусом. Кроме того, как видно из фигур, происходит сильное синергическое взаимодействие между PX-867 и сиролимусом.
Данные в нижеприведенной таблице 8 указывают, что процентный коэффициент извлечения PX-867 превышает восемьдесят процентов. По существу, это означает, что, после того, как лекарство заложено в полимерное покрытие и нанесено на стент или другое медицинское устройство, описанное в настоящей заявке, и обработано, как изложено в настоящей заявке, по меньшей мере, восемьдесят процентов лекарства в покрытие на стенте остается доступным как терапевтическое активное вещество. Аналогичные результаты получены после стерилизации, что указывает на высокую надежность лекарства.
2. Исследование по элюированию лекарства выполняли на фирменном устройстве Sotax 4.
Таблица 8.0
Комбинация сиролимуса и ингибитора PI3 киназы может быть скомпонована аналогично комбинации сиролимуса и цилостазола и/или любого лекарства или любых комбинаций лекарств, описанных в настоящей заявке. Например, как сиролимус, так и ингибитор PI3 киназы можно непосредственно присоединять к медицинскому устройству в виде однослойной или многослойной архитектуры. В другом альтернативном варианте осуществления оба лекарства можно объединять с полимером и затем присоединять к медицинскому устройству. В данных вариантах осуществления как сиролимус, так и ингибитор PI3 киназы можно внедрять в единственный полимерный слой, в разные полимерные слои, при наличии покрывного слоя или контролирующего элюирование слоя или без покрывного слоя или контролирующего элюирование слоя. Применимы полимеры любых типов. Для контроля скоростей элюирования можно использовать разные и/или разнородные полимеры. По существу, можно применить архитектуру любого типа для эффективного высвобождения обоих активных веществ за соответствующие периоды времени.
Важно повторить, что, в контексте настоящей заявки, термин рапамицин охватывает рапамицин и все его аналоги, производные, родственные вещества и конъюгаты, которые связывают FKBP12 и другие иммунофиллины и имеют такие же фармакологические свойства, как рапамицин, включая ингибирование mTOR.
Как подробнее поясняется ниже, комбинацию несовместимых полимеров можно применять в комбинации с рапамицином и микофенольной кислотой, рапамицином и трихостатином A, рапамицином и кладрибином, рапамицином и топотеканом, рапамицином и этопозидом, рапамицином и Панземом, рапамицином и цилостазолом и/или любыми из лекарств, активных веществ и/или соединений, описанных в настоящей заявке, чтобы обеспечивать контролируемую локальную доставку данных лекарств, активных веществ и/или соединений, или их комбинаций из медицинского устройства. Кроме того, упомянутые несовместимые полимеры можно использовать в различных комбинациях для контроля скоростей высвобождения отдельных активных веществ из комбинаций активных веществ. Например, из вышеописанных тестов видно, что микофенольные кислоты элюируются быстрее, чем рапамицин. Соответственно, можно воспользоваться надлежащей комбинацией несовместимых полимеров для обеспечения элюирования обоих активных веществ с одинаковой скоростью, при необходимости.
Вышеописанные покрытия и лекарства, активные вещества и/или соединения можно использовать в комбинации с любым числом медицинских устройств и, в частности, с имплантируемыми медицинскими устройствами, например стентами и стентами-трансплантатами. Другие устройства, например фильтры для полой вены и анастомотические устройства, можно использовать с покрытиями, с внедренными в них лекарствами, активными веществами и/или соединениями. Примерный стент, показанный на фигурах 1 и 2, представляет собой расширяемый баллоном стент. Расширяемые баллонами стенты применимы в любом числе сосудов или протоков и особенно подходят для применения в коронарных артериях. Саморасширяющиеся стенты, с другой строны, особенно пригодны для применения в сосудах, для которых важнейшим фактором является восстановление после смятия, например, в сонной артерии. Соответственно, важно отметить, что любое из вышеописанных лекарств, активных веществ или соединений, а также покрытий можно применять в комбинации с саморасширяющимися стентами, которые известны в данной области.
Хирургическим анастомозом называется хирургическое соединение структур, в частности соединение трубчатых органов, для создания канала сообщения между ними. Сосудистая хирургия часто сопряжена с созданием анастомоза между кровеносными сосудами или между кровеносным сосудом и сосудистым трансплантатом с целью создания или восстановления пути для кровотока в жизненно важные ткани. Хирургическая постановка обходного сосудистого шунта коронарной артерии (CABG) является хирургической операцией для восстановления кровотока в ишемическую сердечную мышцу, кровоснабжение которой нарушено закупоркой или стенозом, по меньшей мере, одной из коронарных артерий. Один способ выполнения хирургической постановки CABG заключается в заготовке подкожной вены ноги или другого венозного или артериального протока из любой части тела или использовании искусственного протока, например протока, изготавливаемого из трубок из материалов Dacron® или GoreTex®, и подсоединении данного протока в виде обходного сосудистого шунта от жизнеспособной артерии, например аорты, к коронарной артерии в месте ниже по кровотоку от закупорки или сужения. Предпочтительно использование естественных трансплантатов, а не синтетических трансплантатов. Трансплантат с отделенным как проксимальным, так и дистальным концами трансплантата известен как «свободный трансплантат». Второй способ включает в себя изменение направления менее жизненно важной артерии, например, внутренней грудной артерии, из ее естественного положения так, чтобы ее можно было подсоединить к коронарной артерии в месте ниже по кровотоку от закупорки. Проксимальный конец сосуда-трансплантата остается закрепленным в его естественном положении. Трансплантат данного типа называется «трансплантатом на ножке». В первом случае обходной сосудистый шунт следует присоединять к естественным артериям методом анастомоза «конец в бок» как на проксимальном, так и на дистальном концах трансплантата. В случае второго метода, по меньшей мере, один анастомоз «конец в бок» должен быть выполнен на дистальном конце артерии, применяемой для шунтирования. В приведенном ниже описании примерного варианта осуществления анастомозы на свободном трансплантате будут именовать как проксимальный анастомоз и дистальный анастомоз. Проксимальный анастомоз является анастомозом на конце трансплантируемого сосуда, присоединяемом к источнику крови, например аорте, и дистальный анастомоз является анастомозом на конце трансплантируемого сосуда, присоединяемом к месту назначения крови, протекающей по трансплантату, например коронарной артерии. Данные анастомозы будут также иногда именоваться первым аностомозом или вторым анастомозом в том порядке, в котором анастомозы выполняются, независимо от того, выполняется ли анастомоз на проксимальном или дистальном конце трансплантата.
В настоящее время, по существу, все сосудистые анастомозы выполняются методом традиционного ручного сшивания. Сшивание анастомоза является продолжительной и сложной задачей и требует от хирурга высокой квалификации и большого опыта практической работы. Важно, чтобы каждый анастомоз обеспечивал плавный свободный путь для кровотока, и чтобы присоединение совершенно не оставляло подтеканий. Полностью исключающий подтекания шов не всегда достижим с первой попытки. Следовательно, часто требуется накладывать повторное сшивание анастомоза для перекрывания любых подтеканий, которые обнаружены.
Времязатратный характер ручного анастомоза вызывает особое беспокойство в хирургии по поводу CABG по нескольким причинам. Во-первых, пациента требуется держать на искусственном кровообращении (CPB) в течение большей части хирургической операции, сердце должно быть изолировано от большого круга кровообращения (т.е. «пережато»), и сердце, как правило, должно быть остановлено, обычно, вливанием раствора для холодовой кардиоплегии, чтобы место анастомоза на сердце находилось в покое и без крови во время сшивания анастомоза. Искусственное кровообращение, изоляция от большого круга кровообращения и остановка сердца сами по себе являются очень травматичными, и, как установлено, частота некоторых послеоперационных осложнений изменяется в прямой зависимости от продолжительности периода, в течение которого сердце находилось в состояние кардиоплегической остановки (часто называемого «временем пережатия»). Во-вторых, из-за высокой стоимости времени использования сердечной операционной, любое пролонгирование хирургической операции может значительно повысить стоимость операции шунтирования для больницы и пациента. Следовательно, желательно сокращать длительность времени пережатия и всей хирургической операции путем ускорения анастомотической операции, без снижения качества или эффективности анастомозов.
Уже высокую степень квалификации, необходимую для традиционных ручных анастомозов, требуется еще более повысить для операции шунтирования с торакоскопическим контролем без вскрытия грудной клетки или с доступом через отверстие вновь разработанной хирургической операции, предназначенной для снижения процента смертности при хирургии по поводу CABG, по сравнению со стандартной операцией постановки CABG со вскрытием грудной клетки. В ходе операции без вскрытия грудной клетки операционный доступ к сердцу осуществляется через узкие отверстия доступа, выполненные в межреберных пространствах груди пациента, и операция выполняется с торакоскопическим наблюдением. Поскольку грудная клетка пациента не вскрывается, сшивание анастомозов требуется выполнять с некоторым удалением, с использованием удлиненных инструментов, располагаемых сквозь отверстия для доступа для сведения тканей и для фиксации и манипулирования иглами и лигатурой, используемыми для выполнения анастомозов. Это требует еще большей квалификации, чем и так сложная операция сшивания анастомозов во время хирургической операции постановки CABG с вскрытием грудной клетки.
Для снижения степени сложности создания сосудистых анастомозов во время хирургической операции постановки CABG либо со вскрытием, либо без вскрытия грудной клетки, было бы желательно обеспечить средство для ускоренного выполнения надежного анастомоза «конец в бок» между обходным сосудистым шунтом или артерией и аортой или собственными сосудами сердца. Первый способ ускорения и усовершенствования операций анастомоза использовал технологию сшивания скобками. Технология сшивания скобками успешно применялась во многих разных областях хирургии для ускорения и повышения надежности выполнения скреплений тканей. Наибольшего прогресса технология сшивания скобками достигла в области хирургии желудочно-кишечного тракта. Разработаны различные хирургические сшивающие скобками инструменты для анастомозов «конец в конец», «бок в бок» и «конец в бок» полых или трубчатых органов, например кишки. К сожалению, данные инструменты не просто приспособить для применения в создании сосудистых анастомозов. Это частично обусловлено сложностью миниатюризации инструментов для превращения их в пригодные для органов меньшего размера, например кровеносных сосудов. Возможно, еще большее значение имеет необходимость обеспечения плавного свободного пути для кровотока. Известные инструменты для сшивания скобками органов желудочно-кишечного тракта при анастомозе «конец в бок» или «конец в конец» трубчатых органов предназначены для создания ввернутого анастомоза, то есть анастомоза, при котором ткань складывается вовнутрь просвета органа, который соединяют. Это приемлемо для хирургии желудочно-кишечного тракта, когда наибольшее значение имеет сведение внешних слоев желудочно-кишечного тракта (серозных оболочек). Данные слои являются тканью, которая срастается с формированием прочного долговременного соединения. Однако в сосудистой хирургии упомянутая геометрия не допустима по ряду причин. Во-первых, ввернутые сосудистые стенки будут создавать дезинтеграцию кровотока. Это может вызвать разрыв кровотока и ишемию за разрывом, или, хуже того, создаваемые разрыв потока или вихри могут стать очагом тромбоза, который может отслаивать эмболы или закупорить сосуд в месте анастомоза. Во-вторых, в отличие от желудочно-кишечного тракта, внешние поверхности кровеносных сосудов (адвентициальные оболочки) не будут срастаться при сведении. Поэтому постоянно могут требоваться лигатуры, скобки или другое соединительное устройство для поддержания структурной целостности сосудистого анастомоза. В-третьих, для создания долговременного нетромбогенного сосуда внутренний слой (эндотелий) должен срастаться для плавного непрерывного выстилания всего сосуда. Поэтому целесообразно применить сшивающий скобками инструмент, который создавал бы сосудистые анастомозы, которые являются вывернутыми, то есть сложенными наружу, или который создавал бы сближение непосредственно встык, без вворачивания.
По меньшей мере, один сшивающий скобками инструмент применяли для выполнения сосудистого анастомоза во время хирургической операции постановки CABG. Данное устройство, сначала приспособленное для применения в хирургии по поводу CABG д-ром Василием И. Колесовым и затем улучшенное д-ром Евгением В. Колесовым (патент США № 4350160), применяли для создания анастомоза «конец в конец» между внутренней грудной артерией (IMA) или венозным трансплантатом и одной из коронарных артерий, в основном левой передней нисходящей коронарной артерией (LAD). Так как устройство может выполнять анастомоз только «конец в конец», коронарную артерию сначала приходилось пересекать и отсекать от окружающего миокарда, и ее открытый конец выворачивать для соединения. Данный метод ограничивал показания для применения устройства только случаями, когда коронарная артерия являлась полностью закупоренной, и потому не было кровопотери при полном отсечении коронарной артерии ниже закупорки для выполнения анастомоза. Следовательно, данное устройство не применимо, когда коронарная артерия закупорена частично и совсем не применимо для выполнения анастомоза «бок в конец» между обходным сосудистым шунтом и аортой.
Другая попытка создания устройства для сшивания скобками сосудов для сосудистого анастомоза «конец в бок» описана в патенте США № 5234447, выданном Кастеру с соавторами (Kaster et al.) на устройство для сшивания скобками сосудистого анастомоза «бок в конец». Кастер с соавторами предлагает кольцеобразную скобку с лапками скобки, продолжающимися из проксимального и дистального концов кольца для соединения между собой двух кровеносных сосудов с созданием анастомоза «конец в бок». Однако Кастер с соавторами не предложил полной системы для быстрого и автоматического выполнения анастомоза. Способ наложения сшивающей анастомоз скобки, описанный Кастером с соавторами, сопряжен с большими затратами времени на ручное манипулирование скобкой, с использованием ручных инструментов для деформирования по отдельности дистальных зубцов скобки после того, как трансплантат присоединен, и до того, как он введен в отверстие, выполненное в аортальной стенке. Одна из наиболее сложных манипуляций при наложении скобки, предложенной Кастером с соавторами, сопряжена с аккуратным вывертыванием сосуда-транспланта над заостренными концами лапок скобки, затем с прокалыванием выровненного края сосуда лапками скобки. Экспериментальные попытки применения данного метода оказались очень проблематичными из-за сложности манипулирования сосудом-трансплантатом и опасности повреждения стенки сосуда-трансплантата. Для ускорения, надежности и удобства целесообразно исключить потребность в сложных манипуляциях при выполнении анастомоза. Затем дальнейшие операции сгибания должны выполняться на лапках скобки. После того, как дистальные зубцы скобки деформированы, возможно, будет трудно вводить скобку через отверстие разреза аорты. Другой недостаток устройства Кастера с соавторами состоит в том, что дистальные зубцы скобки прокалывают стенку сосуда-трансплантата в точке, в которой он выровнен над скобкой. Прокалывание стенки сосуда-трансплантата потенциально вызывает подтекание анастомоза и может навредить структурной целостности стенки сосуда-трансплантата, так как служит точкой начала рассечения или даже отрыва, которые могут привести к катастрофическому разрушению. Поскольку лапки скобки, предложенной Кастером с соавторами, оказывают давление на анастомоз только в выбранных точках, то существует возможность подтекания между лапками скобки. Дистальные зубцы лапки также обнажены в путь кровотока в месте анастомоза, где наиболее важной задачей является исключение риска тромбоза. Существует также возможность, что обнажение медиальных слоев сосуда-трансплантата там, где скобка прокалывает стенку, может быть местом начала интимальной гиперплазии, которая помешает долговременному открытому состоянию трансплантата, как изложено выше. Из-за описанных потенциальных недостатков желательно выполнить присоединение сосуда-трансплантата к стенке сосуда как можно менее травматично и, насколько возможно, исключить обнажение любых инородных материалов или любых слоев сосуда, кроме гладкого непрерывного интимального слоя внутри места анастомоза или внутри просвета сосуда-трансплантата.
Второй способ ускорения и усовершенствования операций анастомоза заключается в применении анастомотических стыковочных устройств для соединения кровеносных сосудов. Одна попытка создания сосудистого анастомотического стыковочного устройства для сосудистого анастомоза «конец в бок» описана в патенте США № 4366819, выданном Кастеру (Kaster) на анастомотическое стыковочное устройство. Данное устройство является анастомотическим стыковочным устройством из четырех частей, содержащим трубчатый элемент, над которым выровнен сосуд-трансплантат, кольцевой фланец, который зацепляет аортальную стенку изнутри просвета аорты, и фиксирующее кольцо и запорное кольцо, которые зацепляют внешнюю поверхность аортальной стенки. Другое подобное анастомотическое стыковочное устройство описано в патенте США № 4368736, также выданном Кастеру. Данное устройство является трубчатым стыковочным устройством с фланцевым дистальным концом, который крепится к аортальной стенке соединительным кольцом, и проксимальным концом с кольцевым выступом фиксации трансплантата для присоединения к сосуду-трансплантату. Данные устройства имеют множество недостатков. Во-первых, описанные анастомотическите стыковочные устройства обнажают инородный материал анастомотического устройства в путь кровотока внутри артерий. Это нежелательно потому, что инородные материалы внутри пути кровотока имеют тенденцию вызывать гемолиз, отложение тромбоцитов и тромбоз. Иммунные реакции на инородный материал, например, отторжение инородного материала или аутоиммунные отклики, инициируемые присутствием инородного материала, обычно, бывают сильнее, когда материал обнажен в кровоток. По существу, целесообразно, чтобы как можно большая часть внутренних поверхностей анастомотического стыковочного устройства, которые будут обнажены в путь кровотока, закрывалась сосудистой тканью, либо от заданного сосуда, либо от сосуда-трансплантата, и, благодаря этому, в кровоток выдавался гладкий, непрерывный, гемосовместимый эндотелиальный слой. Анастомотическое стыковочное устройство, описанное Кастером в патенте № 4366819, содержит также потенциальный недостаток в том, что острия, которые фиксируют сосуд-трансплантат на анастомотическом стыковочном устройстве, расположены очень близко к пути кровотока и, тем самым, причиняют травму кровеносному сосуду, которая может привести к подтеканиям в анастомозе или нарушить механическую целостность сосудов. Следовательно, требуется создание анастомотическое стыковочное устройство, которое было бы как можно менее травматичным по отношению к сосуду-трансплантату. Любые острые элементы, например соединительные острия, должны находиться как можно дальше от пути кровотока и места анастомоза, чтобы не навредить уплотнению анастомоза или структурной целостности сосудов.
Другие устройство, устройство 3M-Unilink для анастомоза «конец в конец» (патенты США №№ 4624257; 4917090; 4917091) предназначено для использования в микрохирургии, например для реплантирования сосудов, отсеченных во время несчастных случаев. Данное устройство обеспечивает зажим для анастомоза, имеющий два выворотных кольца, которые соединяются в замок между собой рядом прокалывающих остриев на их противостоящих поверхностях. Однако данное устройство не удобно для применения при анастомозе «конец в бок» и обычно деформирует заданный сосуд, поэтому данное устройство в настоящее время не применяют в хирургии по поводу CABG. Из-за требований к точности процесса ввода сосудов в устройство данное устройство также не пригодно для хирургической операции с доступом через отверстие.
Для решения данных и других проблем желательно создание устройства для анастомоза, которое выполняет аностомоз «конец в бок» между кровеносными сосудами или другими полыми органами и сосудами. Кроме того, желательно создание устройства для анастомоза, которое минимизирует травмирование кровеносных сосудов при выполнении аностомоза, которое минимизирует площадь инородных материалов, открытую в путь кровотока внутри кровеносных сосудов, которое исключает проблемы подтекания и которое стимулирует ускоренные эндотелиализацию и заживление. Желательно также, чтобы изобретение предлагало полную систему для быстрого и автоматического выполнения анастомоза с минимальным объемом ручного манипулирования.
Устройства для аностомоза можно использовать для соединения биологических тканей и, в частности, соединения трубчатых органов для создания канала для жидкостей. Соединения между трубчатыми органами или сосудами можно выполнять «бок в бок», «конец в конец» и/или «конец в бок». Обычно присутствуют сосуд-трансплантат и заданный сосуд. Заданный сосуд может быть артерией, веной или любым другим протоком или несущим жидкость сосудом, например коронарными артериями. Сосуд-трансплантат может содержать синтетический материал, аутологичный сосуд, гомологичный сосуд или гетеротрансплантат. Устройства для анастомоза могут содержать любые подходящие биосовместимые материалы, например металлы, полимеры и эластомеры. Кроме того, существует широкий спектр конструкций и конфигураций устройств для анастомоза, зависящих от типа подлежащего выполнению соединения. Аналогично стентам устройства для анастомоза причиняют некоторое повреждение заданному сосуду, которое, в свою очередь, вызывает реакцию организма. Поэтому, как в случае со стентами, присутствует возможность пролиферации гладкомышечных клеток, которая может приводить к закупорке соединений. Соответственно, существует потребность в минимизации или, по существу, исключении пролиферации и воспаления гладкомышечных клеток в месте анастомоза. Рапамицин и/или другие лекарства, активные вещества или соединения можно использовать аналогично их вышеописанному использованию со стентами. Другими словами, по меньшей мере, на участок устройства для анастомоза можно нанести покрытие с рапамицином или другим лекарством, активным веществом или соединением.
На фигурах 10-13 показано примерное устройство 200 для аностомоза для выполнения анастомоза «конец в бок». Примерное устройство 200 для анастомоза содержит крепежный пояс 202 с присоединенными скобочными элементами 204. Как изложено выше, устройство для анастомоза может содержать любой подходящий биосовместимый материал. В предпочтительном варианте, устройство 200 для анастомоза содержит деформируемый биосовместимый металл, например нержавеющую сталь, титановый сплав или кобальтовый сплав. Также, в соответствии с вышеизложенным, можно применить поверхностное покрытие или поверхностное покрытие, содержащее лекарство, активное вещество и/или соединение для улучшения биосовместимости или других характеристик материала устройства, а также для ослабления или, по существу, исключения реакции организма на постановку в него данного устройства.
В примерном варианте осуществления крепежный пояс 202 находится на внутренней поверхности 206 стенки 208 заданного сосуда, когда выполняется анастомоз. Для значительного снижения риска гемолиза тромбообразования или реакций на инородные тела крепежный пояс 202 предпочтительно имеет как можно меньшую массу для уменьшения количества инородного материала внутри просвета 210 заданного сосуда.
Крепежный пояс 202 имеет форму проволочного кольца с внутренним диаметром, который, при полном расширении, немного больше, чем внешний диаметр стенки 214 сосуда-трансплантата и отверстия 216, выполненного в стенке 208 заданного сосуда. В исходном виде проволочное кольцо крепежного пояса 202 имеет волнистую форму для уменьшения диаметра кольца, чтобы оно легко входило через отверстие 216 в стенке 208 заданного сосуда. Множество скобочных элементов 204 продолжается, по существу, перпендикулярно от проволочного кольца в проксимальном направлении. В наглядном примерном варианте осуществления имеется девять скобочных элементов 204, соединенных с проволочным кольцом крепежного пояса 202. Другие варианты устройства 200 для анастомоза обычно могут содержать от четырех до двенадцати скобочных элементов 204, в зависимости от размера подлежащих соединению сосудов и надежности соединения, необходимого в конкретном случае применения. Скобочные элементы 204 могут быть выполнены в одно целое с проволочным кольцом крепежного пояса 202, или скобочные элементы 204 могут быть соединены с крепежным поясом 202 сваркой, пайкой или любым другим подходящим способом соединения. Проксимальные концы 218 скобочных элементов 204 заострены для легкого прокалывания стенки 208 заданного сосуда и стенки 214 сосуда-трансплантата. В предпочтительном варианте проксимальные концы 218 скобочных элементов 204 содержат зубцы 220 для повышения надежности скрепления, когда развертывают устройство 200 для анастомоза. Устройство 200 для анастомоза готовят к применению путем установки устройства на дистальный конец инструмента 222 для наложения. Крепежный пояс 202 устанавливают на наковальне 224, соединенной с дистальным концом удлиненного стержня 226 инструмента 222 для наложения. Скобочные элементы 204 прижимаются внутрь к конической державке 228, соединенной с инструментом 222 с проксимальной стороны от наковальни 224. Скобочные элементы 204 закрепляют в данном положении колпачком 230, который установлен с возможностью сдвига на удлиненном стержне 226. Колпачок 230 перемещается в дистальном направлении для охвата заостренных, зазубренных проксимальных концов 218 скобочных элементов 204 и для удерживания их на конической державке 228. Затем инструмент 222 для наложения вводят через просвет 232 сосуда-трансплантата 214. Это можно выполнить вводом инструмента 222 для наложения через просвет 232 сосуда-трансплантата от проксимального конца к дистальному концу сосуда-трансплантата 214, или это можно выполнить обратной заправкой удлиненного стержня 226 инструмента 222 для наложения в просвет 232 сосуда-трансплантата со стороны дистального конца к проксимальному концу, в зависимости от того, что удобнее в конкретном случае. Наковальня 224 и коническая державка 228 на дистальном конце инструмента 222 для наложения с присоединенным устройством 200 для анастомоза продолжены через отверстие 216 в просвет 210 заданного сосуда.
Затем дистальный конец 234 стенки 214 сосуда-трансплантата выворачивают на внешней поверхности 236 стенки 208 заданного сосуда, с расположением просвета 232 сосуда-трансплантата по центру над отверстием 216 в стенке 208 заданного сосуда. Колпачок 230 снимают с проксимальных концов 218 скобочных элементов 204, что дает возможность скобочным элементам 204 спружинить наружу в их расширенное положение. Затем инструмент 222 для наложения вытягивают в проксимальном направлении так, чтобы скобочные элементы прокололи стенку 208 заданного сосуда, окружающую отверстие 216 и вывернутый дистальный конец 234 сосуда-трансплантата 214.
Инструмент 222 для наложения содержит кольцевой формирователь 238 скобок, который окружает внешнюю поверхность сосуда-трансплантата 214. Небольшое давление на вывернутую стенку сосуда-трансплантата со стороны кольцевого формирователя 238 скобок на этапе прокалывания помогает протыканию скобочными элементами 204 стенки сосуда-трансплантата 214. Требуется соблюдать осторожность, чтобы в процессе исполнения не оказывать кольцевым формирователем 238 скобок слишком большого давления в данной точке, поскольку скобочные элементы 204 могут деформироваться преждевременно, до того как они полностью пересекут стенки сосудов. При желании на инструменте 222 для наложения можно обеспечить кольцевую поверхность, выполненную из более мягкого материала, например эластомера, чтобы поддерживать стенки сосудов, когда их протыкают скобочные элементы 204.
После того, как скобочные элементы 204 полностью пересекут стенку 208 заданного сосуда и стенку 214 сосуда-трансплантата, формирователь 238 скобок опускают вниз с большим усилием, при поддержке крепежного пояса 202 наковальней 224. Скобочные элементы 204 деформируются наружу так, что заостренные, зазубренные концы 218 прокалывают обратно сквозь вывернутый дистальный конец 234 и в стенку 208 заданного сосуда с формированием постоянного соединения. В завершение анастомоза наковальню 224 выводят через просвет 232 сосуда-трансплантата. Когда наковальня 224 проходит через проволочное кольцо крепежного пояса 202, она распрямляет волнистый профиль так, что проволочное кольцо пояса 202 достигает своего полного расширенного диаметра. В альтернативном варианте проволочное кольцо крепежного пояса 202 может быть выполнено из упругого материала, чтобы пояс 202 можно было сжимать и удерживать в волнистом или сложенном положении, пока он не высвобождается внутри просвета 210 заданного сосуда, после чего пояс достигает своего полного расширенного диаметра. Другая альтернативная конструкция предусматривает, что устройство для анастомоза из сплава с памятью формы перемещают так, что крепежный пояс можно сжать и ввести через отверстие в заданном сосуде, и затем его развертывают обратно до его полного расширенного диаметра нагреванием устройства 200 до температуры выше температуры перехода памяти формы.
В вышеописанном примерном варианте осуществления на скобочные элементы 204 и/или проволочное кольцо крепежного пояса 202 можно наносить покрытие с любым из вышеописанных активных веществ, лекарств или соединений, например рапамицином, для предотвращения или существенного ослабления пролиферации гладкомышечных клеток.
На фигуре 14 изображен альтернативный примерный вариант осуществления устройства для анастомоза. Фигура 14 представляет вид сбоку устройства для соединения, по меньшей мере, двух анатомических структур, в соответствии с другим примерным вариантом осуществления настоящего изобретения. Устройство 300 содержит лигатуру 302, имеющую первый конец 304 и второй конец 306, при этом, лигатура 302 выполнена с возможностью прохода сквозь анатомические структуры таким образом, как описано впоследствии. Лигатура 302 может быть сформирована из самых разных материалов, например, моноволоконных материалов, обладающих минимальной памятью, включая полипропилен или полиамид. Допускается применение любого подходящего по размеру диаметра, например, в диапазоне 8-0. Разумеется, лигатуры других типов и размеров допустимы и в равной степени предполагаются настоящим изобретением.
Игла 308 предпочтительно изогнута и расположена на первом конце 304 лигатуры 302. Острие 310 иглы 308 допускает легкое прокалывание различных анатомических структур и позволяет игле 308 и лигатуре 302 легко проходить сквозь них. Игла 308 может быть соединена с лигатурой 302 различными способами, например обжимом, в предпочтительном варианте, по существу, с как можно более точной подгонкой внешних диаметров иглы 308 и лигатуры 302.
Устройство 300 содержит также закрепляющее устройство 312, расположенное на втором конце 306 лигатуры 302. Закрепляющее устройство 312 содержит первый и второй отгибы 314, 316, в соответствии с показанным примерным вариантом осуществления, и предпочтительно является более жестким, чем лигатура 302. Первый отгиб 314 может быть соединен с лигатурой 302 множеством способов, например обжимом, в предпочтительном варианте, по существу, с как можно более точной подгонкой внешних диаметров лигатуры 302 и закрепляющего устройства 312. Закрепляющее устройство 312 содержит скобочную структуру, содержащую сгибаемый материал, который предпочтительно является достаточно мягким и пластичным для обжима и фиксации своего обжатого положения снаружи анастомоза. Данные материалы могут содержать титан или нержавеющую сталь. Закрепляющее устройство 312 можно именовать скобкой, в соответствии с изображенным вариантом осуществления, и лигатура 302 и игла 308 составляют систему доставки скобки 312.
На фигуре 14 изображена одна из многих возможных начальных конфигураций закрепляющего устройства 312, т.е. конфигурация закрепляющего устройства 312 в состоянии первоначального проведения сквозь анатомические структуры и/или в момент времени перед этим. Как будет показано, закрепляющее устройство 312 можно перевести из начальной конфигурации в конфигурацию закрепления, в которой закрепляющее устройство 312 скрепляет анатомические структуры. В соответствии с изображенными примерными вариантами осуществления закрепляющее устройство 312 принимает конфигурацию закрепления, когда его сгибают или обжимают, как показано на фигуре 19 (см. нижеследующее описание).
Закрепляющее устройство 312 предпочтительно имеет, как показано, по существу, V-образную форму или, по существу, U-образную форму, но может принимать разнообразные формы соответственно конкретным хирургическим операциям и/или предпочтению хирурга. Например, один из отгибов 314, 316 может быть прямым, и другой может быть изогнутым, или отгибы 314, 316 могут быть коллинеарными. Закрепляющее устройство 312 предпочтительно является таким же гладким и круглым в сечении, как игла 308. Кроме того, диаметры иглы 308, лигатуры 302 и закрепляющего устройства 312 предпочтительно являются, по существу, одинаковыми, особенно иглы 308 и закрепляющего устройства 312, чтобы исключить создание отверстий в анатомических структурах, которые больше, чем диаметр скобки 312. Подобные отверстия могли бы стать источником кровотечения и/или подтекания.
Способ применения устройства 300 показан на фигурах 15-19. Во-первых, как показано на фигуре 15, игла 308 проходит сквозь анатомические структуры 318, 320, которые являются, например, сосудистыми структурами. В частности, в соответствии с показанным примерным вариантом осуществления игла 308 проходит сквозь края 322, 324 сосудистых структур 318, 320. Затем, как показано на фигуре 16, игла 308 протягивает лигатуру 302 внутрь и сквозь обе структуры 318, 320. Затем скобку 312 протягивают до требуемого близкого расстояния от структур 318, 320, как показано на фигурах 17-19, так что скобка входит в зацепление по обеим сторонам изображенного анастомоза и соответствующего просвета 326. В соответствии с одним примерным вариантом осуществления лигатуру 302 подтягивают для зацепления скобки 312 в заданном положении.
Как показано на фигуре 19 и упоминалось выше, затем скобку 312 переводят из ее начальной конфигурации в конфигурацию 328 закрепления или обжатую конфигурацию, в которой анатомические структуры 318, 320 соединены для создания между ними анастомоза. Скобка 312 образует, по существу, трехсотшестидесятиградусную петлю на краю анастомоза с обжатым участком 330 снаружи просвета 321. Для обжима скобки 312 в конфигурации закрепления, например, по типу смыкания сосудистого зажима, можно применить множество разнообразных инструментов и/или механизмов. Тот же самый инструмент или альтернативный инструмент можно впоследствии применить для отделения скобки 312 от лигатуры 302, например, отрезанием.
Таким образом, скобка 312 скрепляет сосудистые структуры 318, 320 изнутри сосудистых структур, а также снаружи, в отличие от многих известных скобок, которые скрепляют противолежащие структуры только с внешней стороны. Тем самым обеспечивается ряд вышеописанных преимуществ. Обжим скобки не только обеспечивает более качественное сближение, но и выполняется проще, чем завязывание, по меньшей мере, одного узла, а также, очевидно, является менее травматичным для ткани. Смыкание скобки посредством одного обжима обеспечивает меньшее натяжение, действующее на анастомоз, чем, например, узел, требующий несколько ходов. Варианты осуществления изобретения особенно полезны при минимально инвазивных хирургических операциях, поскольку завязывание узла, например, посредством приспособления для выталкивания узла в минимально инвазивных условиях через небольшое отверстие является особенно трудоемкой задачей и может потребовать до четырех - пяти ходов для предотвращения проскальзывания. Обжим скобки через отверстие в соответствии с вариантами осуществления изобретения выполняется намного проще и исключает большинство затруднений.
В соответствии с одним примерным вариантом осуществления хирург обеспечивает точное сближение сосудистых или других структур посредством, предпочтительно, ограниченного числа скобок или других закрепляющих устройств, и затем завершает выполнение анастомоза биологическим клеем или лазерными методами. Закрепляющие устройства, например, по меньшей мере, два устройства, можно применять для исходного ориентирования или выравнивания структур и, следовательно, можно применять как «контрольное устройство» для направления завершающих этапов анастомоза.
В вышеописанном примерном варианте осуществления на закрепляющее устройство 312 можно нанести покрытие с любым из вышеописанных лекарств, активных веществ или соединений, например рапамицином, для предотвращения или существенного ослабления пролиферации гладкомышечных клеток.
Как изложено выше, различные лекарства, активные вещества или соединения можно доставлять локально посредством медицинских устройств. Например, рапамицин и гепарин можно доставлять посредством стента для ослабления рестеноза, воспаления и свертывания. Различные методы иммобилизации лекарств, активных веществ или соединений описаны выше, однако удерживание лекарств, активных веществ или соединений на медицинских устройствах во время доставки и постановки является особенно важным для результативности операции или лечения. Например, стирание покрытия с лекарством, активным веществом или соединением во время доставки стента может создать опасность невыполнения устройством его функции. В случае с саморасширяющимся стентом отведение удерживающей оболочки может вызвать стирание лекарств, активных веществ или соединений со стента. В случае с расширяемым баллоном стентом расширение баллона может вызвать простое отслаивание лекарств, активных веществ или соединений со стента из-за контакта с баллоном или расширения. Поэтому важно предотвратить данную возможную проблему для получения эффективного лечебного медицинского устройства, например стента.
Существует много способов, которые можно применить для значительного снижения остроты вышеописанной проблемы. В одном примерном варианте осуществления можно применить смазочный материал или смазку для форм. Смазочный материал или смазку для форм может содержать любое подходящее биосовместимое смазывающее покрытие. Примерное смазывающее покрытие может содержать силикон. В данном примерном варианте осуществления раствор покрытия на силиконовой основе можно вносить на поверхность баллона, в полимерную матрицу и/или на внутреннюю поверхность оболочки устройства доставки саморасширяющегося стента и допускать его отверждение на воздухе. В альтернативном варианте покрытие на силиконовой основе можно включать в полимерную матрицу. Однако важно отметить, что можно применять множество смазочных материалов, причем основное требование состоит в том, чтобы материал был биосовместимым, чтобы материал не создавал помех действию/эффективности лекарств, активных веществ или соединений, и чтобы материал не создавал помех материалам, используемым для иммобилизации лекарств, активных веществ или соединений на медицинском устройстве. Важно также отметить, что, по меньшей мере, один или все из вышеописанных способов можно применять в комбинации.
На фигуре 20 изображен баллон 400 баллонного катетера, который можно применять для расширения стента in situ. Как показано, баллон 400 содержит смазывающее покрытие 402. Смазывающее покрытие 402 выполняет функцию минимизации или, по существу, исключения сцепления между баллоном 400 и покрытием на медицинском устройстве. В вышеописанном примерном варианте осуществления смазывающее покрытие 402 будет минимизировать или, по существу, исключать сцепление между баллоном 400 и гепариновым или рапамициновым покрытием. Смазывающее покрытие 402 можно закреплять и сохранять на баллоне 400 множеством способов, включая, но без ограничения, окунание, распыление, нанесение щеткой или нанесение центрифугированием материала покрытия из раствора или суспензии, с последующим выполнением этапа отверждения или отгонки растворителя, при необходимости.
Для составления упомянутых покрытий можно применять такие материалы, как синтетические воски, например, моностеарат диэтиленгликоля, гидрогенизированное касторовое масло, олеиновую кислоту, стеариновую кислоту, стеарат цинка, стеарат кальция, этилен-бис (амид стеариновой кислоты), натуральные продукты, например, парафиновый воск, спермацетовый воск, воск «карнуба», альгинат натрия, аскорбиновую кислоты и пудру, фторированные соединения, например перфторалканы, перфторированные жирные кислоты и спирт, такие синтетические полимеры, как силиконы, например полидиметилсилоксан, политетрафторэтилен, полифторированные простые эфиры, полиалкилгликоль, например полиэтиленгликолевые воски, и неорганические материалы, например тальк, каолин, слюду и диоксид кремния. Для составления упомянутых смазывающих покрытий можно также использовать полимеризацию в слое, конденсированном из паров, например, осаждение парилена-C, или полимеризацию в высокочастотной плазме перфторалкенов и перфторалканов.
На фигуре 21 приведено сечение полоски 102 стента 100, показанного на фигуре 1. В данном примерном варианте осуществления смазывающее покрытие 500 иммобилизовано на внешней поверхности полимерного покрытия. Как изложено выше, лекарства, активные вещества или соединения могут быть включены в полимерную матрицу. Полоска 102 стента, показанная на фигуре 21, содержит основной слой 502, содержащий полимер и рапамицин, и покрывной слой 504 или диффузионный слой 504, также содержащий полимер. Смазывающее покрытие 500 нанесено на покрывной слой 502 с помощью любого подходящего средства, включая, но без ограничения, распыление, нанесение щеткой, окунание или центрифугирование материала покрытия из раствора или суспензии вместе с полимерами, используемыми для создания покрывного слоя, или без них, с последующим выполнением этапа отверждения или отгонки растворителя, при необходимости. Полимеризацию в слое, конденсированном из паров, или полимеризацию в высокочастотной плазме также можно применить для закрепления упомянутых материалов смазывающих покрытий, которые допускают применение данного способа осаждения на покрывной слой. В альтернативном примерном варианте осуществления смазывающее покрытие можно непосредственно включить в состав полимерной матрицы.
Если используют саморасширяющийся стент, то смазывающее покрытие можно наносить на внутреннюю поверхность удерживающей оболочки. На фигуре 22 представлен вид с частичным разрезом саморасширяющегося стента 200 внутри просвета оболочки 14 устройства доставки. Как показано, смазывающее покрытие 600 закреплено на внутренних поверхностях оболочки 14. Соответственно, после развертывания стента 200, смазывающее покрытие 600 предпочтительно минимизирует или, по существу, исключает сцепление между оболочкой 14 и лекарством, активным веществом или соединением стента 200 с покрытием.
В альтернативном случае можно применить способы физической и/или химической поперечной сшивки для повышения прочности связи между полимерным покрытием, содержащим лекарства, активные вещества или соединения и поверхностью медицинского устройства или между полимерным покрытием, содержащим лекарства, активные вещества или соединения и грунтовкой. В альтернативном варианте можно также применять другие грунтовки, наносимые либо традиционными способами покрытия, например окунанием, распылением или центрифугированием, либо полимеризацией в высокочастотной плазме, для усиления прочности связи. Например, как показано на фигуре 23, прочность связи можно усилить сначала осаждением слоя 700 грунтовки, например парилена-C, полимеризованного в слое, конденсированном из паров, на поверхности устройства, и затем нанесением вспомогательного слоя 702, который содержит полимер, который сходен по химическому составу с, по меньшей мере, одним из полимеров, которые составляют содержащую лекарство матрицу 704, например сополимером этилена и винилацетата или полибутилметакрилатом, но модифицирован для содержания поперечно сшивающих компонентов. Затем упомянутый вспомогательный слой 702 сшивают поперечными связями с грунтовкой посредством облучения ультрафиолетовым светом. Следует отметить, что любому специалисту в данной области техники должно быть очевидно, что аналогичный результат можно получить с использованием сшивающих агентов, которые активизируются нагреванием в присутствии или в отсутствие активатора. Затем на вспомогательный слой 702 наносят слой, содержащей лекарство матрицы 704 с использованием растворителя, который размачивает, частично или полностью, вспомогательный слой 702. Это способствует попаданию полимерных цепочек из матрицы во вспомогательный слой 702 и, наоборот, из вспомогательного слоя 702 в содержащую лекарство матрицу 704. После отгонки растворителя из слоев покрытия между слоями формируется взаимно проникающая или взаимосвязывающая сетка полимерных цепочек, что усиливает прочность сцепления между упомянутыми слоями. Покрывной слой 706 применяется, как изложено выше.
Смежная проблема возникает в медицинских устройствах типа стентов. В состоянии обжима стентов с лекарственными покрытиями некоторые распорки находятся в контакте между собой, и, когда стент расширяется, перемещение вынуждает полимерное покрытие, содержащее лекарства, активные вещества или соединения, слипаться и растягиваться. Такой процесс может приводить к отделению покрытия от стента на некоторых участках. Полагают, что основной механизм аутоадгезии покрытия определяется механическими усилиями. Когда полимер приходит в контакт с самим собой, его цепочки могут сплетаться и, тем самым, создавать механическую связь, наподобие сцепления в застежке Velcro®. Некоторые полимеры, например фторполимеры, не образуют связей между собой. Однако для других полимеров можно использовать порошки. Другими словами, порошок можно наносить на, по меньшей мере, один полимер, содержащий лекарства, активные вещества или другие соединения, на поверхностях медицинского устройства, чтобы ослаблять механическую связь. Применим любой подходящий биосовместимый материал, который не препятствует лекарствам, активным веществам, соединениям или материалам, используемым для иммобилизации лекарств, активных веществ, соединений на медицинском устройстве. Например, присыпка водорастворимым порошком может ослабить слипание несущих покрытие поверхностей, что предотвратит слипание одноименных полимеров между собой и, тем самым, снизит вероятность отслоения. Порошок должен быть водорастворимым, чтобы не создавать риска эмболии. Порошок может содержать антиоксидант, например витамин C, или порошок может содержать антикоагулянт, например аспирин или гепарин. Преимущество применения антиоксиданта может состоять в том, что антиоксидант может сохранять другие лекарства, активные вещества или соединения в течение более длительных периодов времени.
Важно отметить, что кристаллические полимеры, в общем, не обладают липкостью или клейкостью. Соответственно, если вместо аморфных полимеров используют кристаллические полимеры, то дополнительные материалы, возможно, не потребуются. Важно также отметить, что полимерные покрытия без лекарств, активных веществ и/или соединений могут повышать рабочие характеристики медицинского устройства. Например, механические свойства медицинского устройства можно улучшить с помощью полимерного покрытия, с содержанием или без лекарств, активных веществ и/или соединений. Стент с покрытием может обладать повышенной гибкостью и износостойкостью. Кроме того, полимерное покрытие может значительно ослаблять или исключать коррозию, обусловленную гальваническим взаимодействием разных металлов, содержащихся в медицинском устройстве. То же самое распространяется на устройства для анастомоза.
Как изложено выше, в случае с саморасширяющимся стентом, отведение удерживающей оболочки может вызвать стирание лекарств, активных веществ или соединений со стента. Соответственно, в альтернативном примерном варианте осуществления, устройство для доставки стента можно модифицировать для снижения вероятности стирания покрытия. Это особенно важно для удлиненных стентов, удлиненных стентов с рапамициновым покрытием. Кроме того, существует также возможность повреждения самого стента, когда оболочку для доставки отводят во время развертывания стента. Соответственно, устройство для доставки стента можно модифицировать для значительного ослабления усилий, действующих на некоторые участки стента, посредством распределения усилий по большему числу участков стента. Стент и система для доставки стента, описанные в настоящей заявке, служат просто для иллюстрации, специалистам в данной области техники должно быть очевидно, что описанные конструкции можно включать в состав множества стентов и систем для доставки стентов.
На фигурах 35 и 36 представлено примерное устройство 5010 для доставки саморасширяющегося стента в соответствии с настоящим изобретением. Устройство 5010 содержит внутреннюю и внешнюю коаксиальные трубки. Внутренняя трубка называется стержнем 5012, и внешняя трубка называется оболочкой 5014. Саморасширяющийся стент 7000 расположен внутри оболочки 5014, при этом стент 7000 находится во фрикционном контакте с оболочкой 5014, и стержень 5012 расположен коаксиально с просветом стента 7000.
Стержень 5012 имеет проксимальный и дистальный концы 5016 и 5018, соответственно. Проксимальный конец 5016 стержня 5012 содержит закрепленную на нем люэровскую втулку 5020 проволочного направителя. Как лучше всего показано на фигуре 44, проксимальный конец 5016 стержня 5012 предпочтительно является пришлифованной фиксирующей трубкой из нержавеющей стали. В одном примерном варианте осуществления фиксирующая трубка выполнена из нержавеющей стали и имеет внешний диаметр 0,042 дюймов на ее проксимальном конце и затем сужается до внешнего диаметра 0,036 дюймов на ее дистальном конце. Внутренний диаметр фиксирующей трубки составляет 0,032 дюймов по всей ее длине. Сужающийся внешний диаметр служит для плавного изменения жесткости фиксирующей трубки по ее длине. Данное изменение жесткости фиксирующей трубки обеспечивает более жесткий проксимальный конец или рукояточный конец, который необходим во время развертывания стента. Если проксимальный конец не достаточно жесткий, то секция фиксирующей трубки, продолжающаяся за клапан Tuohy-Borst, описанный ниже, может выгибаться при передаче усилий развертывания. Дистальный конец фиксирующей трубки является более гибким, что допускает более удобное регулирование в извилистых сосудах. Дистальный конец фиксирующей трубки должен быть гибким также для минимизации перехода между фиксирующей трубкой и нижеописанной спиральной секцией.
Как подробно изложено ниже, стержень 5012 содержит корпусной участок 5022, при этом, по меньшей мере, его секция выполнена из гибкого спирального элемента 5024, которая очень похожа на сжатую или сомкнутую винтовую пружину. Стержень 5012 содержит также дистальный участок 5026, дистальный относительно корпусного участка 5022, который предпочтительно выполнен совместной экструзией из полиэтилена высокой плотности и нейлона®. Два участка 5022 и 5026 соединены между собой с помощью множества средств, известных специалистам со средним уровнем компетентности в данной области техники, включая термическое закрепление, склеивание, химические связи или механическое закрепление.
Как нагляднее всего показано на фигуре 37, дистальный участок 5026 стержня 5012 содержит дистальный наконечник 5028, прикрепленный к нему. Дистальный наконечник 5028 может быть выполнен из множества подходящих материалов, известных в данной области техники, включая полиамид, полиуретан, политетрафторэтилен и полиэтилена, содержащих многослойную или однослойную конструкцию. Дистальный наконечник 5028 имеет проксимальный конец 5030, диаметр которого, по существу, равен внешнему диаметру оболочки 5014, которая находится непосредственно вблизи него. Дистальный наконечник 5028 сужается к меньшему диаметру от его проксимального конца 5030 к его дистальному концу 5032, и дистальный конец 5032 дистального наконечника 5028 имеет диаметр меньше, чем внутренний диаметр оболочки 5014.
Устройство 5010 для доставки стента сдвигается по проволочному направителю 8000 (показанному на фигуре 35) во время проведения к месту развертывания стента. В контексте настоящей заявки, термин проволочный направитель может также относиться к аналогичным направляющим устройствам, которые содержат встроенные в них дистальные защитные устройства. Одно предпочтительное дистальное защитное устройство описано в опубликованной заявке PCT 98/33443 с датой международной подачи 3 февраля 1998 г. Как изложено выше, если дистальный наконечник 5028 является слишком жестким, он будет отжимать траекторию проволочного направителя и прижимать проволочный направитель 8000 к стенке просвета и, в некоторых особо извилистых условиях, устройство 5010 для доставки стента может пролабировать проволоку. Отжатие проволоки и прижатие устройства к стенке просвета может помешать подходу устройства к заданной области, поскольку проволочный направитель больше не будет направлять устройство. Кроме того, когда устройство продвигается и прижимается к стенке просвета, остатки от повреждения могут отделяться и двигаться против течения и создавать осложнения в просветах дистальных сосудов. Дистальный наконечник 5028 выполнен с очень гибким передним краем и плавным переходом к менее гибкому участку. Дистальный наконечник 5028 может быть полым и может быть выполнен из множества подходящих материалов, включая 40D нейлон®. Его гибкость можно изменять плавным увеличением его толщины или диаметра сечения, вследствие чего диаметр меньше на его дистальном конце и больше на его проксимальном конце. То есть, диаметр сечения и толщина стенки дистального наконечника 5028 увеличиваются при перемещении в проксимальном направлении. Тем самым, создается возможность направления дистального конца 5032 дистального наконечника 5028 проволочным направителем до того, как больший диаметр и более толстая стенка менее гибкого участка дистального наконечника 5028 будут отжимать проволочный направитель. Отжатие проволоки, как изложено выше, происходит, когда устройство, вследствие его жесткости, определяет направление устройства вместо следования за проволокой.
Просвет 5034 для проволочного направителя имеет диаметр, который подобран для охвата проволочного направителя рекомендуемого размера, так что существует слабое фрикционное зацепление между проволочным направителем 8000 и просветом 5034 для проволочного направителя дистального наконечника 5028. Дистальный наконечник 5028 содержит закругленную секцию 5036 между его дистальным участок 5032 и его проксимальным участком 5030. Это помогает предотвратить проскальзывание оболочки 5014 в дистальном направлении поверх дистального наконечника 5028 и, тем самым, контакт прямо срезанных краев оболочки 5014 с сосудом, что может причинить им повреждение. Данная конструкция улучшает «проталкиваемость» устройства. Когда дистальный наконечник 5028 встречает сопротивление, его конструкция не позволяет оболочке 5014 продвигаться над ним и, тем самым, обнажать прямо срезанный край оболочки 5014. Вместо этого оболочка 5014 контактирует с закругленной секцией 5036 дистального наконечника 5028 и, следовательно, передает усилия, прилагаемые к дистальному наконечнику 5028. Дистальный наконечник 5028 содержит также проксимально сужающуюся секцию 5038, которая способствует направлению дистального наконечника 5028 через развернутый стент 7000 без создания острой кромки, которая может зацепиться или задержаться за конец распорки стента или другую неровность внутреннего диаметра просвета.
На дистальном участке 5026 стержня 5012 закреплен стопор 5040, который находится проксимально от дистального наконечника 5028 и стента 7000. Стопор 5040 может быть выполнен из множества известных в технике подходящих материалов, включая нержавеющую сталь, и, предпочтительнее, может быть выполнен из высокорентгеноконтрастного материала, например платины, золототанталового сплава или полимера с рентгеноконтрастным наполнением. Стопор 5040 может быть закреплен на стержне 5012 любым подходящим средством, включая механическое или клеевое соединение, или любым другим средством, известным специалистам в данной области техники. В предпочтительном варианте, диаметр стопора 5040 является достаточно большим для создания достаточного контакта с заложенным стентом 7000, без создания фрикционного контакта с оболочкой 5014. Как поясняется далее, стопор 5040 способствует «проталкиванию» стента 7000 или сохранению его относительного положения во время развертывания благодаря предотвращению сдвига стента 7000 в проксимальном направлении внутри оболочки 5014 во время отведения оболочки 5014 при развертывании стента. Рентгеноконтрастный стопор 5040 способствует также постановке стента 7000 внутри заданной области повреждения во время развертывания внутри сосуда, как описано ниже.
Ложе 5042 стента определяется как участок стержня 5012 между дистальным наконечником 5028 и стопором 5040 (фигура 36). Ложе 5042 стента и стент 7000 коаксиальны, и поэтому дистальный участок 5026 стержня 5012, содержащий ложе 5042 стента, расположен внутри просвета стента 7000. Ложе 5042 стента имеет минимальный контакт со стентом 7000 благодаря пространству, которое существует между стержнем 5012 и оболочкой 5014. Поскольку стент 7000 подвергают воздействию температур превращения аустенитной фазы, стент стремится восстановить свою запрограммированную форму перемещением наружу в радиальном направлении внутри оболочки 5014. Оболочка 5014 сдерживает стент 7000, как подробно поясняется ниже. С дистальной стороны от дистального конца заправленного стента 7000, присоединенного к стержню 5012, находится рентгеноконтрастный маркер 5044, который может быть выполнен из платины, платины с иридиевым покрытием, золототанталового сплава, нержавеющей стали, полимера с рентгеноконтрастным наполнением или любого другого подходящего материала, известного в технике.
Как видно из фигур 36, 37 и 44, корпусной участок 5022 стержня 5012 выполнен из гибкого спирального элемента 5024, сходного с сомкнутой спиралью или сжатой пружиной. Во время развертывания стента 7000, передача сжимающих усилий от стопора 5040 к люэровской втулке 5020 проволочного направителя является важным фактором точности развертывания. Более сжимаемый стержень 5012 дает, в результате, менее точное развертывание, так как сжатие стержня 5012 не учитывается при рентгеновской визуализации стента 7000. Однако снижение сжимаемости стержня 5012 обычно означает меньшую гибкость, что уменьшает возможность проведения устройства 5010 через извилистые сосуды. Спиральный узел обеспечивает как гибкость, так и сопротивление сжатию. Когда устройство 5010 проводят по артериям, стержень 5012 не сжат, и поэтому спиральный элемент 5024 свободно изгибается по траектории доставки. При развертывании стента 7000, на оболочку 5014 действует вытягивающее усилие 5014, когда оболочку 5014 отводят по заключенному в оболочку стенту 7000. Поскольку стент 7000 является саморасширяющимся, то он находится в контакте с оболочкой 5014, и усилия передаются вдоль стента 7000 и на стопор 5040 стержня 5012. В результате, на стержень 5012 действуют сжимающие усилия. Когда это происходит, гибкий спиральный элемент 5024, благодаря отсутствию зазоров между спиральными элементами, передает сжимающее усилие от одного витка к следующему.
Гибкий спиральный элемент 5024 дополнительно содержит кожух 5046, который надет на гибкий спиральный элемент 5024 для усиления сопротивления выгибанию гибкого элемента 5024 в режимах как изгиба, так и сжатия. Кожух 5046 представляет собой экструдированную полимерную трубку и является предпочтительно мягким материалом, который может немного удлиняться для приспособления к изгибу гибкого спирального элемента 5024, но не допускает захода витков один на другой. Кожух 5046 может быть выполнен из множества подходящих материалов, включая совместно экструдированные нейлон® и полиэтилен высокой плотности, полиуретан, полиамид, политетрафторэтилен и т.п.
Экструдированная деталь соединяется также со стопором 5040. Гибкий спиральный элемент 5024 может быть выполнен из множества известных в технике материалов, включая нержавеющую сталь, нитинол и жесткие полимеры. В одном примерном варианте осуществления гибкий спиральный элемент 5024 выполнен из ленточной проволоки из нержавеющей стали с толщиной 0,003 дюймов и шириной 0,010 дюймов. Проволока может быть круглой или, в более предпочтительном варианте, плоской для уменьшения профиля гибкого спирального элемента 5024.
Оболочка 5014 предпочтительно является полимерным катетером и имеет проксимальный конец 5048, заканчивающийся на втулке 5050 оболочки (фигура 35). Оболочка 5014 имеет также дистальный конец 5052, который заканчивается на проксимальном конце 5030 дистального наконечника 5028 стержня 5012, когда стент 7000 находится в неразвернутом положении, как показано на фигуре 36. Дистальный конец 5052 оболочки 5014 содержит рентгеноконтрастный маркерный бандаж 5054, расположенный вдоль его внешней поверхности (фигура 35). Как поясняется ниже, стент 7000 полностью развернут, когда маркерный бандаж 5054 расположен проксимально относительно рентгеноконтрастного стопора 5040 и, тем самым, показывает врачу, что в данный момент устройство 5010 для доставки можно безопасно извлечь из тела.
Как подробно показано на фигуре 36, дистальный конец 5052 оболочки 5014 содержит расширенную секцию 5056. Расширенная секция 5056 имеет большие внутренний и внешний диаметры, чем внутренний и внешний диаметры оболочки 5014, проксимальной относительно расширенной секции 5056. Расширенная секция 5056 вмещает предварительно заправленный стент 7000, стопор 5040 и ложе 5042 стента. Внешняя оболочка 5014 сужается в проксимальном направлении на проксимальном конце расширенной секции 5056 до диаметра меньшего размера. Данная конструкция более подробно описана в совместно поданной заявке США № 09/243,750, поданной 3 февраля 1999 г., которая настоящим включена в настоящую заявку путем отсылки. Одно конкретное преимущество уменьшения размера внешнего диаметра оболочки 5014 с проксимальной стороны от расширенной секции 5056 состоит в увеличении просвета между устройством 5010 для доставки и направляющим катетером или оболочкой, через которые проводят устройство 5010 для доставки. С использованием рентгеноскопии, врач будет наблюдать изображение заданного места внутри сосуда до и после развертывания стента, при впрыскивании рентгеноконтрастного раствора через направляющий катетер или оболочку, и с устройством 5010 для доставки, установленным в направляющий катетер. Поскольку просвет между оболочкой 5014 и направляющим катетером увеличен за счет сужения или уменьшения внешнего диаметра оболочки 5014 с проксимальной стороны от расширенной секции 5056, то можно обеспечить более высокие интенсивности впрыскивания, что дает в результате более качественные изображения заданного места для врача. Сужение оболочки 5014 оболочки для обеспечения более высоких интенсивностей впрыскивания рентгеноконтрастной жидкости как до, так и после развертывания стента.
Проблема, возникающая в прежних системах для доставки саморасширяющихся стентов, состоит в том, что стент оказывается внедренным внутрь оболочки, в которой он располагается. На фигуре 45 показана конструкция оболочки, которую можно эффективно использовать для, по существу, предотвращения внедрения стента в оболочку, а также обеспечения других преимуществ, подробно описанных ниже. Как поясняется, оболочка 5014 содержит составную структуру из, по меньшей мере, двух слоев и, предпочтительно, трех слоев. Внешний слой 5060 может быть сформирован из любого подходящего биосовместимого материала. В предпочтительном варианте, внешний слой 5060 сформирован из смазочного материала для облегчения введения и извлечения оболочки 5014. В предпочтительном варианте осуществления внешний слой 5060 содержит полимерный, например, нейлон®. Внутренний слой 5062 может быть также сформирован из любого подходящего биосовместимого материала. Например, внутренний слой 5062 может быть сформирован из множества полимеров, включая полиэтилен, полиамид или политетрафторэтилен. В предпочтительном варианте осуществления внутренний слой 5062 содержит политетрафторэтилен. Политетрафторэтилен также является смазочным материалом, который облегчает доставку стента и, тем самым, предотвращает повреждение стента 7000. На внутренний слой 5062 может быть также нанесено покрытие из другого материала для повышения его смазочной способности и, тем самым, облегчения развертывания стента. Применимо множество подходящих биосовместимых материалов. В примерном варианте осуществления можно использовать покрытия на основе силикона. По существу, раствор покрытия на основе силикона можно нагнетать через устройство, и можно давать ему отверждаться при комнатной температуре. Используемый объем покрытия на основе силикона следует минимизировать для предотвращения переноса покрытия на стент 7000. Между внешним и внутренним слоями 5060 и 5062, соответственно, находится проволочный армирующий слой 5064. Проволочный армирующий слой 5064 может иметь множество конфигураций. В примерном варианте осуществления проволочный армирующий слой 5064 содержит простую нижнюю и верхнюю тканую или плетеную структуру. Проволока, используемая для формирования проволочного армирующего слоя 5064, может содержать любой подходящий материал и иметь любую подходящую форму в сечении. В показанном примерном варианте осуществления проволока, формирующая проволочный армирующий слой 5064, содержит нержавеющую сталь и имеет, по существу, круглое сечение. Для выполнения назначенной функции, подробно описанной ниже, проволока имеет диаметр 0,002 дюйма.
Три слоя 5060, 5062 и 5064, составляющие оболочку 5014, совместно совершенствуют развертывание стента. Внешний слой 5060 облегчает введение и извлечение всего устройства 5010. Внутренний слой 5062 и проволочный армирующий слой 5064 служат препятствием внедрению стента 7000 в оболочку 5014. Саморасширяющиеся стенты, например стент 7000 в соответствии с настоящим изобретением, обычно расширяются до их запрограммированного диаметра при заданной температуре. Поскольку стент стремится к расширению, он оказывает радиально направленное наружу усилие и может внедряться в оболочку 5014, удерживающую его от расширения. Соответственно, проволочный армирующий слой 5064 придает внутреннему слою 5062 радиальную или стягивающую устойчивость и, тем самым, создает достаточное сопротивление против направленного наружу усилия стента 7000 внутри оболочки 5014. Внутренний слой 5062, как изложено выше, обеспечивает низкий коэффициент поверхностного трения для уменьшения усилий, необходимых для развертывания стента 7000 (обычно, в пределах приблизительно от пяти до восьми фунтов силы). Проволочный армирующий слой 5064 придает также оболочке 5014 прочность при растяжении. Другими словами, проволочный армирующий слой 5064 обеспечивает оболочку 5014 с более высокой способностью к проталкиванию, т.е. способность к передаче усилия, оказываемого врачом на проксимальном участке на оболочку 5014, к дистальному наконечнику 5028, что способствует проведению через стойкие стенозные поражения внутри сосудистой сети. Проволочный армирующий слой 5064 обеспечивает также оболочку 5014 с более высоким сопротивлением удлинению и сужающуюся под действием растягивающей нагрузки во время отведения оболочки для развертывания стента.
Оболочка 5014 может содержать все три слоя по всей ее длине или только на некоторых секциях, например вдоль длины стента 7000. В предпочтительном варианте осуществления оболочка 5014 содержит все три слоя по всей ее длине.
Прежние системы для доставки саморасширяющихся стентов не использовали проволочных армирующих слоев. Поскольку размер обычных саморасширяющихся стентов является относительно большим по сравнению с расширяемыми баллонами коронарными стентами, то диаметр или профиль устройств для доставки также должен быть большим. Однако всегда полезно иметь в распоряжении системы для доставки, которые имеют насколько возможно малые размеры. Это желательно для того, чтобы устройства могли входить в сосуды меньшего размера, и чтобы причинять меньше травм пациенту. Однако, как изложено выше, преимущество тонкого армирующего слоя в устройстве для доставки стента перевешивает недостаток небольшого увеличения профиля.
Для минимизации влияния проволочного армирующего слоя на профиль устройства 5010 можно модифицировать конфигурацию проволочного армирующего слоя 5064. Например, упомянутую задачу можно решить множеством способов, включая изменение шага оплетки, изменение формы проволоки, изменение диаметра проволоки и/или изменение числа используемых проволок. В предпочтительном варианте осуществления проволока, используемая для формирования проволочного армирующего слоя, является, по существу, прямоугольной в сечении, как показано на фигуре 46. При использовании проволоки, по существу, прямоугольного сечения, можно сохранить показатели прочности армирующего слоя 5064, при значительном уменьшении профиля устройства для доставки. В данном предпочтительном варианте осуществления проволока прямоугольного сечения имеет ширину 0,003 дюймов и высоту 0,001 дюймов. Соответственно, сплетение проволоки аналогично тому, как показано на фигуре 45 дает, в результате, пятидесятипроцентное уменьшение толщины проволочного армирующего слоя 5064, при сохранении таких же полезных характеристик, как с круглой проволокой диаметром 0,002 дюйма. Плоская проволока может содержать любой подходящий материал и, предпочтительно, содержит нержавеющую сталь.
В другом альтернативном примерном варианте осуществления оболочка системы для доставки может содержать внутренний слой или покрытие на ее внутренней поверхности, который(ое), по существу, предотвращает внедрение стента в оболочку, при одновременном усилении ее смазочной способности. Упомянутый внутренний слой или покрытие можно применять на оболочках, показанных на фигурах 45 и 46, или в виде альтернативного средства для ослабления усилий развертывания стента. С учетом малой толщины покрытия, подробнее описанного ниже, влияние на общий профиль системы для доставки будет минимальным, если вообще будет иметь место. В дополнение к усилению прочности оболочки и повышения ее способности к смазыванию, покрытие обладает высокой биосовместимостью, что является важным фактором, поскольку покрытие контактирует с кровью, хотя и, по меньшей мере, временно.
По существу, в примерном варианте осуществления твердое и скользкое покрытие наносят на внутреннюю поверхность или закрепляют на внутренней поверхности оболочки системы доставки саморасширяющегося стента. Покрытие обеспечивает ряд преимуществ над используемыми в настоящее время системами доставки саморасширяющихся стентов. Например, покрытие обеспечивает твердую поверхность, на которую стент оказывает радиально направленное наружу усилие. Как изложено выше, саморасширяющиеся стенты создают постоянное направленное наружу усилие расширения, при их заправке в систему для доставки. Данное постоянное и относительно высокое радиально направленное наружу усилие может вынуждать деформацию ползучести полимерных материалов, которые образуют оболочку системы для доставки, что дает возможность стенту внедряться в поверхность полимера. По мере того как разрабатывают носители стентов для стентов большего диаметра и, следовательно, с большими радиально направленными наружу усилиями, частота данного явления будет возрастать. Следовательно, внедрение увеличивает усилие, необходимое для развертывания стента, поскольку оно является причиной механического сопротивления перемещению стента внутри системы для доставки и, тем самым, препятствует точному размещению и создает возможность повреждения стента. Кроме того, покрытие является смазывающим, т.е. оно обладает низким коэффициентом трения. Смазывающее покрытие, как изложено выше, выполняет функцию дополнительного ослабления усилия, необходимого для развертывания стента и, тем самым, наращивает возможности приспособления, посредством которого стенты доставляются и развертываются врачами. Это особенно важно в отношении новых конструкций стентов с большими диаметрами и/или конструкций стентов с лекарственными/полимерными покрытиями, которые характеризуются либо большими радиальными усилиями, либо увеличенным профилем, либо большим общим диаметром. Смазывающее покрытие особенно полезно для стентов с лекарственными/полимерными покрытиями. Соответственно, покрытие выполняет функции предотвращения внедрения стента в оболочку системы для доставки до развертывания и ослабления трения между оболочкой и стентом, причем обе данные функции уменьшают усилия развертывания.
Различные лекарства, активные вещества или соединения можно доставлять локально посредством медицинских устройств типа стентов. Например, посредством стента можно доставлять рапамицин и/или гепарин для ослабления рестеноза, воспаления и свертывания. Известны различные методы иммобилизации лекарств, активных веществ или соединений на стенте; однако, сохранение лекарств, активных веществ или соединений на стенте во время его доставки и постановки имеет решающее значение для результативности операции или лечения. Например, стирание лекарства, активного вещества или соединения во время доставки стента может, в принципе, привести к невыполнению устройством его функций. В случае саморасширяющегося стента отведение удерживающей оболочки может привести к стиранию лекарств, активных веществ или соединений со стента. Поэтому предотвращение данной потенциальной проблемы важно для получения эффективных лечебных медицинских устройств, например стентов.
На фигуре 47 представлен вид с частичным разрезом стержня и модифицированной оболочки системы для доставки стента в соответствии с примерным вариантом осуществления настоящего изобретения. Как показано, покрытие или слой материала 5070 присоединено или иначе прикреплено к внутренней окружной поверхности оболочки 5014. Как изложено выше, покрытие или слой материала 5070 содержит твердой и смазывающее вещество. В предпочтительном варианте осуществления покрытие 5070 содержит пиролитический графит. Пиролитический графит является широкоизвестным веществом, которое используют во множестве имплантируемых медицинских протезов и наиболее широко используют в сердечных клапанах, так как он сочетает высокую прочность с высокой совместимостью с тканями и кровью.
Пригодность пиролитического графита для имплантируемых медицинских устройств обусловлена уникальным сочетанием в нем физических и химических характеристик, включая химическую инертность, изотропность, малую массу, компактность и упругость. Пиролитический графит принадлежит к особому семейству турбостратифицированных углеродов, которые аналогичны графиту по структуре. В графите атомы углерода ковалентно связаны в плоские гексагональные решетки, которые составлены в слои с относительно слабой связью между слоями. В турбостратифицированных углеродах последовательность укладки разупорядочена, и внутри каждого из слоев могут быть деформации. Данные структурные деформации в слоях отвечают за очень высокую пластичность и износостойкость пиролитического графита. По существу, микроструктура пиролитического графита делает материал износостойким, прочным и устойчивым к истиранию. Кроме того, пиролитический графит обладает высокой устойчивостью к образованию тромбов и присущей ему биосовместимостью с кровью и мягкими тканями на клеточном уровне.
Слой 5070 пиролитического графита можно осаждать по всей длине оболочки 5014 или только вблизи ложа 5042 стента, показанного на фигурах 36 и 37. В предпочтительном варианте осуществления слой 5070 пиролитического графита присоединяют к оболочке 5014 в области ложа 5042 стента. Слой 5070 пиролитического графита можно осаждать или присоединять к внутренней окружной поверхности с использованием множества методов, которые совместимы или применимы с полимерными материалами, составляющими оболочку 5014. Толщину слоя 5070 пиролитического графита выбирают так, чтобы он предотвращал или существенно снижал вероятность внедрения стента в оболочку 5014, без снижения гибкости оболочки 5014 или увеличения размеров профиля системы для доставки саморасширяющегося стента. Как описано выше, важно, чтобы оболочка одновременно была гибкой и допускала проталкивание для проведения по извилистым путям внутри тела. Кроме того, всегда желательно уменьшение профиля подкожно доставляемых устройств.
Как изложено выше, поверхности пиролитического графита считаются биосовместимыми, в частности, при применении в контакте с кровью. То есть, тем не менее, лишь немного полезны с точки зрения задач доставки стентов, поскольку местоположение слоя 5070 пиролитического графита внутри оболочки 5014 лишь минимально доступно для крови и только внутри тела в течение времени, достаточного для доставки стента.
Слой 5070 пиролитического графита можно присоединять к просвету оболочки множеством вышеупомянутых способов. В одном примерном варианте осуществления слой 5070 пиролитического графита можно присоединять непосредственно к просвету оболочки 5014. В другом примерном варианте осуществления слой 5070 пиролитического графита можно непосредственно присоединять к просвету оболочки 5014 косвенно путем нанесения сначала множества разных подложек, также с использованием множества известных методов. Независимо от того, наносят ли слой 5070 пиролитического графита непосредственно на оболочку 5014 или сначала на подложку, можно применять множество известных методов, например химическое осаждение из паровой фазы. При химическом осаждении из паровой фазы, углеродный материал осаждают из газообразных углеводородных соединений на подходящие подлежащие подложки, например углеродные материалы, металлы, керамику, а также на другие материалы, при температурах от приблизительно 1000 K до приблизительно 2500 K. При данных температурах понятна необходимость возможного применения подложек. Использовать можно любую подходящую биосовместимую, износостойкую и гибкую подложку, и затем прикреплять ее к просвету оболочки 5014 с помощью широкоизвестных методов, например клеями. Как изложено выше, профиль и гибкость являются важными характеристиками; соответственно, следует учитывать тип выбранного материала подложки и/или его толщину. Важно отметить, что в пиролитических графитах могут встречаться множество различных микроструктур, например изотропные, пластинчатые, ядра кристаллизации подложки, и остаточный водород в различных концентрациях, в зависимости от режима осаждения, включая температуру, тип, концентрацию и расходы исходного газа, и площадь поверхности подлежащей подложки.
Другие методы, которые можно использовать для прикрепления слоя 5070 пиролитического графита непосредственно на оболочку 5014 или на подложку, включают в себя осаждение методом испарения импульсным лазером, модификацию в высокочастотной плазме, термовакуумное осаждение из паровой фазы, а также другие известные методы. Кроме пиролитического графита, другие материалы, которые могут быть полезны для обеспечения аналогичных свойств, включают в себя алмазоподобные углеродные покрытия, силановые/силиконовые стеклообразные поверхности и тонкие керамические покрытия, например оксид алюминия, гидроксиапатит и оксид титана.
В альтернативном примерном варианте осуществления покрытие из пиролитического графита можно наносить с контролируемой ограниченной пористостью, как кратко упоминалось выше. Данная контролируемая ограниченная пористость обеспечивает два отдельных преимущества. Во-первых, пористость может служить для уменьшения площади контактной поверхности стента с покрытием 5070 из пиролитического графита и, тем самым, для ослабления трения между стентом и внутренним просветом оболочки 5014. Во-вторых, в пористую поверхность покрытия можно вводить или импрегнировать смазочные материалы, например биосовместимые масла, воски и порошки и, тем самым, обеспечивать источник смазочного материала, дополнительно снижающего коэффициент трения.
На фигурах 35 и 36 показан стент 7000 в его целом неразвернутом положении. В данном положении стент находится, когда устройство 5010 вводят в сосудистую сеть, и его дистальный конец проводят к заданному месту. Стент 7000 расположен вокруг ложа 5042 стента и на дистальном конце 5052 оболочки 5014. Дистальный наконечник 5028 стержня 5012 расположен дистально относительно дистального конца 5052 оболочки 5014. Стент 7000 находится в сжатом состоянии и во фрикционном контакте с внутренней поверхностью оболочки 5014.
В процессе введения в пациента, оболочка 5014 и стержень 5012 соединены на их проксимальных концах клапаном 5058 Tuohy-Borst. Тем самым, предотвращается любое сдвиговое смещение между стержнем 5012 и оболочкой 5014, которое могло бы привести к преждевременному развертыванию или частичному развертыванию стента 7000. Когда стент 100 достигает заданного места и готов к развертыванию, клапан 5058 Tuohy-Borst открывают, чтобы оболочка 5014 и стержень 5012 больше не соединялись.
Способ, по которому устройство 5010 для доставки развертывает стент 7000, лучше всего описать со ссылкой на фигуры 39-43. На фигуре 39 показано, что устройство 5010 для доставки введено в сосуд 9000 так, что ложе 5042 стента находится в заданном месте заболевания. После того как врач определит, что рентгеноконтрастные маркерный бандаж 5054 и стопор 5040 на стержне 5012, указывающие на концы стента 7000, достаточно точно расположены около заданного места заболевания, врач откроет клапан 5058 Tuohy-Borst. Затем врач захватывает люэровскую втулку 5020 проволочного направителя стержня 5012, чтобы удерживать стержень 5012 в фиксированном положении. После этого, врач захватит клапан 5058 Tuohy-Borst, прикрепленный с проксимальной стороны к оболочке 5014, и сдвигает его в проксимальном направлении относительно стержня 5012, как показано на фигурах 40 и 41. Стопор 5040 не дает стенту 7000 сдвигаться обратно с оболочкой 5014, чтобы, когда оболочка 5014 перемещается обратно, стент 7000 эффективно «отталкивался» от дистального конца 5052 оболочки 5014 или удерживался в заданном положении относительно заданного места. Стент 7000 должен развертываться в дистально-проксимальном направлении для минимизации возможности создания эмболов в больном сосуде 9000. Развертывание стента завершается, когда рентгеноконтрастный бандаж 5054 на оболочке 5014 находится проксимально относительно рентгеноконтрастного стопора 5040, как показано на фигуре 42. После этого устройство 5010 можно отвести по стенту 7000 и извлечь из пациента.
На фигурах 36 и 43 показан предпочтительный вариант осуществления стента 7000, который может быть полезен в связи с настоящим изобретением. Стент 7000 показан в его нерасширенном сжатом состоянии до его развертывания на фигуре 36. Стент 7000 предпочтительно выполнен из сверхупругого сплава, например нитинола. В наиболее предпочтительном варианте стент 7000 выполнен из сплава, содержащего от приблизительно 50,5 процентов (в данном случае упомянутые процентные значения относятся к атомным составам) Ni до приблизительно 60 процентов Ni и, в более предпочтительном варианте, до приблизительно 55 процентов Ni, где остальное количество относится к сплаву Ti. В предпочтительном варианте, стент 7000 выполнен так, что он является сверхэластичным при температуре тела и предпочтительно имеет Af в диапазоне от приблизительно двадцати одного градуса C до приблизительно тридцати семи градусов C. Сверэластичная конструкция стента делает его восстанавливаемым после сминания, что, как описано выше, позволяет его использовать в качестве стента или каркаса для множества сосудистых устройств в разных случаях применения.
Стент 7000 является трубчатым элементом, имеющим передний и задний открытые концы и продольную ось, продолжающуюся между ними. Трубчатый элемент имеет первый меньший диаметр, см. фигуру 30, для введения в пациента и проведения по сосудам, и второй больший диаметр для развертывания на заданном участке сосуда. Трубчатый элемент выполнен из множества смежных хомутов 7002, продолжающихся между передним и задним концами. Хомуты 7002 содержат множество продольных распорок 7004 и множество петель 7006, соединяющих смежные распорки, при этом смежные распорки соединены на противоположных концах так, чтобы формировать, по существу, S- или Z-образную структуру. Стент 7000 дополнительно содержит множество изогнутых перемычек 7008, которые соединяют смежные хомуты 7002. Перемычки 7008 соединяют смежные распорки в точках соединения перемычки с петлей, которые смещены от центра петли.
Вышеописанная геометрия помогает лучше распределять деформации по стенту, предотвращает контакт металла по металлу, когда стент изгибается и минимизирует размер отверстия между элементами, распорками, петлями и перемычками. Число и особенности конструкции распорок, петель и перемычек являются важными факторами при определении рабочих характеристик и срока службы до усталости стента. В предпочтительном варианте каждый хомут содержит от двадцати четырех до тридцати шести или более распорок. В предпочтительном варианте стент характеризуется отношением числа распорок на хомут к длине распорки (в дюймах), которое больше двухсот. Длина распорки измеряется в ее сжатом состоянии, параллельном продольной оси стента.
Для минимизации максимальной деформации, испытываемой элементами, в стенте применяют конструктивную геометрию, которая распределяет деформации в области стента, которые менее склонны к разрушению, чем другие. Например, одной уязвимой областью стента является внутренний радиус соединительных петель. Соединительные петли подвергаются наибольшей деформации из всех элементов стента. Внутренний радиус петли обычно является областью максимальной деформации в стенте. Данная область особенно важна потому, что обычно в этом месте стента присутствует наименьший радиус. Концентрации напряжений обычно контролируются или минимизируются выдерживанием как можно больших радиусов. Аналогично, требуется минимизировать локальные концентрации деформаций в перемычках и точках соединения перемычки с петлей. Один метод решения данной задачи заключается в использовании максимально возможных радиусов, при выдерживании значений ширины элементов, которые согласуются с прилагаемыми усилиями. Другая задача состоит в минимизации максимальной открытой области стента. Эффективное использование исходной трубки, из которой вырезают стент, повышает прочность стента и его способность к захвату эмболического материала.
Как изложено выше, стенты, покрытые комбинациями полимеров и лекарств, активных веществ и/или соединений могут, в принципе, увеличивать силы, действующие на стент во время развертывания стента. Данное увеличение усилий может, в свою очередь, повредить стент. Например, как изложено выше, стент во время развертывания прижимается к стопору для противодействия усилию сдвига внешней оболочки обратно. В случае с более длинным стентом, например, длиннее, чем 200 мм, усилия, оказываемые на конец стента во время отведения оболочки, могут быть слишком большими и могут, в принципе, причинять повреждение концу стента или другим секциям стента. Соответственно, было бы полезно устройство для доставки стента, которое распределяет усилия по большей области стента.
На фигуре 48 изображен модифицированный стержень 5012 секции для доставки стента. В данном примерном варианте осуществления стержень 5012 содержит множество приподнятых секций 5200. Приподнятые секции 5200 могут иметь любые подходящий размер и геометрию и могут быть сформированы любым подходящим способом. Приподнятые секции 5200 могут содержать любой подходящий материал, включая материал, формирующий стержень 5012. Число приподнятых секций 5200 также можно изменять. По существу, приподнятые секции 5200 могут занимать открытые пространства между элементами стента 7000. Заполненными могут быть все упомянутые пространства, или заполненными могут быть выбранные пространства. Другими словами, узор и число приподнятых секций 5200 предпочтительно определяются конструкцией стента. В изображенном варианте осуществления приподнятые секции или выступы 5200 расположены так, что они могут занимать пространства, сформированные между смежными петлями 7006 на смежных хомутах 7002 и между перемычками 7008.
Выпуклые секции 5200 могут быть сформированы множеством способов. Например, приподнятые секции 5200 можно формировать с использованием нагреваемой двухстворчатой формы или способа с нагреваемым штампом с вафельной структурой. Каждый способ допускает недорогое массовое изготовление внутренних стержней, содержащих выступы.
Размер, форму и структуру приподнятых секций 5200 можно модифицировать для вмещения стента любой конструкции. Высота каждой из приподнятых секций 5200 предпочтительно является достаточно большой для компенсации небольшого зазора, который существует между внутренним стержнем 5012 и внешней оболочкой 5014. Высота H приподнятых секций или выступов 5200 на стержне 5012 должна быть, предпочтительно, как минимум, больше, чем разность между радиусами, образованными внешним диаметром стержня 5012, IM(r), и внутренним диаметром оболочки 5014, OM(r), за вычетом толщины стенки устройства или стента 7000, WT. Уравнение, отражающее данное соотношение, имеет вид
H>(OM(r)-IM(r))-WT.
Например, если стержень 5012 имеет внешний диаметр 0,08 дюймов, оболочка 5014 имеет внутренний диаметр 0,1 дюймов, и толщина стенки 7000 равна 0,008 дюймов, то высота приподнятых секций или выступов 5200 равна
H>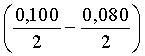 -0,008, или
-0,008, или
H>0,002 дюймов.
Важно отметить, что высота приподнятых секций 5200 должна быть предпочтительно меньше, чем разность между радиусом оболочки и радиусом стержня, если выступы 5200 не являются сжимаемыми.
Хотя каждая приподнятая секция 5200 является небольшой, число приподнятых секций 5200 может быть большим, и каждая из приподнятых секций 5200 прилагает усилие небольшой величины к разным частям стента 7002, и, благодаря этому распределяется усилие развертывания стента 7000 и предотвращается повреждение стента 7000, в частности, на его проксимальном конце. Приподнятые секции 5200 также защищают стент 7000 во время заправки стента 7000 в систему для доставки. По существу, те же самые усилия, которые действуют на стент 7000 во время развертывания, действуют на стент 7000 во время заправки. Продольная гибкость стента требует, чтобы на стент действовало как можно меньшее усилие, когда его высвобождают или развертывают, чтобы гарантировать повторяемое укорачивание и точное размещение. По существу, целесообразно, чтобы продольное перемещение стента 7000 исключалось или существенно уменьшалось во время развертывания, с исключением или существенным уменьшением, тем самым, сжатия стента. Без приподнятых секций 5200, когда стент 7000 развертывают, сжимающие усилия будут сжимать систему для доставки, а также стент 7000. Данная энергия сжатия будет высвобождаться при развертывании и, тем самым, уменьшать вероятность точного размещения стента 7000 и повышать вероятность «скачка» стента. При наличии приподнятых секций 5200, стент 7000 менее подвержен смещению, что исключает или существенно уменьшает сжатие.
В альтернативном примерном варианте осуществления, после того, как стент установлен на стержне устройства для доставки, стент можно нагреть и сжать снаружи для создания зеркальной фиксации во внутреннем стержне системы для доставки. Фиксация обеспечивает трехмерную поверхность, которая позволяет стенту сохранять его положение, когда отводят оболочку. Трехмерную фиксацию можно выполнить с использованием одного нагревания, одного давления или отдельным устройством.
Любое из вышеописанных медицинских устройств можно использовать для локальной доставки лекарств, активных веществ и/или соединений в другие зоны, не поблизости от самого устройства. Для исключения потенциальных осложнений, связанных с системной доставкой лекарств, медицинские устройства в соответствии с настоящим изобретением можно использовать для доставки терапевтических активных веществ в зоны вблизи медицинского устройства. Например, стент с рапамициновым покрытием может доставлять рапамицин в ткани, окружающие стент, а также в зоны впереди и сзади по потоку от стента. Степень проникновения в ткани зависит от ряда факторов, включая лекарство, активное вещество или соединение, концентраций лекарства и скорости высвобождения активного вещества. То же самое относится к устройству для анастомоза с покрытием.
Вышеописанные композиции из лекарства, активного вещества и/или соединения/носителя или связующего вещества можно составлять рядом способом. Например, их можно составлять с использованием дополнительных компонентов или ингредиентов, включая множество различных инертных веществ и/или фармакологических компонентов, для воздействия на технологичность, сплошность покрытия, стерилизуемость, стабильность лекарства и скорость высвобождения лекарства. В примерных вариантах осуществления настоящего изобретения, инертные вещества и/или фармакологические компоненты можно вводить для обеспечения профилей элюирования лекарств как с быстрым, так и с замедленным высвобождением. Подобные инертные вещества могут содержать соли и/или неорганические соединения, например, такие соединения, как кислоты/основания или буферные компоненты, антиоксиданты, поверхностно-активные вещества, полипептиды, белки, углеводы, включая сахарозу, глюкозу или декстрозу, хелирующие агенты, например EDTA (этилендиаминтетраацетат), глютатион или другие инертные вещества или активные вещества.
Важно отметить, что на любое из вышеописанных медицинских устройств можно наносить покрытия, которые содержат лекарства, активные вещества или соединения или просто покрытия, которые не содержат лекарств, активных веществ или соединений. Кроме того, покрытие можно наносить на все медицинское устройство, или покрытие можно наносить только на часть устройства. Покрытие может быть однородным или неоднородным. Покрытие может быть прерывистым.
Как изложено выше, множество лекарств, активных веществ и/или соединений можно доставлять локально посредством множества медицинских устройств. Например, стенты и устройства для анастомоза могут содержать покрытия, содержащие лекарства, активные вещества и/или соединения для лечения различных состояний заболевания и реакций организма, как подробно описано выше. Другие устройства, которые можно покрывать или иначе соединять с терапевтическими дозами лекарств, активных веществ и/или соединений, содержат стенты-трансплантаты, которые кратко описаны выше, и устройства, использующие стенты-трансплантаты, например, устройства для лечения аневризмы брюшной аорты, а также других аневризм, например аневризмы грудной аорты.
Стенты-трансплантаты, как предполагает их название, содержат стент и трансплантационный материал, соединенный с ним. На фигуре 24 изображен примерный стент-трансплантат 800. Стент-трансплантат 800 может содержать стент любого типа и трансплантационный материал любого типа, как подробно описано ниже. В изображенном примерном варианте осуществления стент 802 является саморасширяющимся устройством. Типичный саморасширяющийся стент содержит расширяемую решетчатую конструкцию или сетку взаимно соединенных распорок. В предпочтительных вариантах осуществления изобретения, решетчатая конструкция изготовлена, например, лазерной резкой, из целой трубки материала.
В соответствии с настоящим изобретением стент может иметь разнообразную конфигурацию. Например, стент может иметь конфигурацию с распорками или чем-то подобным, что формирует периодические геометрические формы. Специалисту в данной области техники очевидно, что стент может быть выполнен или приспособлен для содержания некоторых элементов и/или выполнения некоторой(ых) функции(ий), и что можно использовать альтернативные конструкции для поддержки данного элемента или функции.
В примерном варианте осуществления изобретения, показанном на фигуре 24, матрица или распорки стента 802 могут содержать в конфигурации, по меньшей мере, два хомута 804, при этом каждый хомут 804 содержит несколько распорок 806, сформированных в виде ромбов, с приблизительно девятью ромбами. Стент 802 может дополнительно содержать кольцо 808 зигзагообразной формы 808 для соединения соседних хомутов между собой. Зигзагообразные кольца 808 могут быть сформированы из нескольких чередующихся распорок 810, при этом каждое кольцо содержит сорок четыре распорки.
Внутренняя или внешняя поверхность стента 802 может быть покрыта или служить опорой для трансплантационного материала. Трансплантационный материал 812 может быть изготовлен из множества материалов, известных специалистам в данной области, включая тканые или другие конфигурации полиэфира, дакрона®, тефлона®, полиуретана, пористого полиуретана, силикона, полиэтилена, терефталата, пенополитетрафторэтилена (ePTFE) и смесей из различных материалов.
Трансплантационный материал 812 может быть выполнен в различных конфигурациях, предпочтительно, для обеспечения заданных механических свойств. Например, трансплантационный материал может содержать одиночный или многократные тканые и/или складчатые узоры или может быть со складками или без складок. Например, трансплантационный материал может иметь конфигурацию миткалевого переплетения, атласного переплетения, содержать продольные складки, прерывистые складки, кольцевые или спиральные складки, радиально ориентированные складки или их комбинации. В альтернативном варианте трансплантационный материал может быть вязаным или плетеным. В вариантах осуществления изобретения, в которых трансплантационный материал является складчатым, складки могут быть непрерывными или прерывистыми. Кроме того, складки могут быть ориентированы продольно, по окружности или составлять их комбинацию.
Как показано на фигуре 24, трансплантационный материал 812 может содержать множество продольных складок 814, продолжающихся вдоль его поверхности, в общем, параллельно продольной оси стента-трансплатата 800. Складки 814 позволяют стенту-трансплантату 800 сжиматься вокруг его центра, так, как это должно быть, когда стент-трансплантат доставляют в пациента. Тем самым обеспечивается система для доставки с относительно низким профилем и обеспечивается контролируемое и соответствующее развертывание из нее. Полагают, что данная конфигурация минимизирует сморщивание и другие геометрические неровности. После последующего расширения стент-трансплантат 800 принимает его естественную цилиндрическую форму, и складки 814 равномерно и симметрично раскрываются.
Кроме того, складки 814 облегчают изготовление стента-трансплантата тем, что они указывают направление, параллельное продольной оси, что допускает соединение стента с трансплантатом вдоль упомянутых линий и, тем самым, препятствуют случайному скручиванию трансплантата относительно стента после соединения. Усилие, необходимое для выталкивания стента-трансплантата 800 из системы для доставки, также можно уменьшить за счет того, что только кромки складок трансплантата приходят во фрикционный контакт с внутренней поверхностью системы для доставки. Одно дополнительное преимущество складок 814 состоит в том, что кровь имеет тенденцию свертываться, как правило, равномерно в ложбинах складок 814, что препятствует образованию асимметричных или больших сгустков на поверхности трансплантата и, тем самым, снижает риск образования эмболов.
Как показано на фигуре 24, трансплантационный материал 812 может также содержать, по меньшей мере, один и, предпочтительно, множество радиально ориентированных разрывов 816 складок. Разрывы 816 складок обычно являются, по существу, кольцевыми и ориентированы перпендикулярно продольной оси. Разрывы 816 складок позволяют трансплантату и стенду лучше изгибаться в выбранных точках. Данная конструкция обеспечивает трансплантационный материал, который обладает высокой способностью к обжиму и повышенным сопротивлением к перегибанию.
Вышеупомянутые трансплантационные материалы могут быть плетеными, вязаными или ткаными и могут быть изготовлены основовязанием или уточным вязанием. Если материал изготовлен основовязанием, то его можно снабдить бархатной или вафельной поверхностью; что, как полагают, ускоряет образование сгустков крови и, тем самым, стимулирует интеграцию стента-трансплантата или компонента стента-трансплантата в окружающую клеточную структуру.
Трансплантационный материал можно соединять со стентом или другим трансплантационным материалом с помощью множества структур или способов, известных специалистам в данной области, включая клея, например полиуретановый клей; множество обычных лигатур из поливинилиденфторида, полипропилена, дакрона® или любого другого подходящего материала; ультразвуковую сварку; механическую неподвижную посадку; и скобки.
На стент 802 и/или трансплантационный материал 812 можно наносить покрытие с любым из вышеописанных лекарств, активных веществ и/или соединений. В одном примерном варианте осуществления рапамицин можно присоединять к, по меньшей мере, участку трансплантационного материала 812 с использованием любого из вышеописанных материалов или способов. В другом примерном варианте осуществления рапамицин можно присоединять к, по меньшей мере, участку трансплантационного материала 812, и гепарин или другие антитромботические средства можно присоединять к, по меньшей мере, участку стента 802. При данной конфигурации, трансплантационный материал 812 с рапамициновым покрытием можно использовать для минимизации или, по существу, исключения гиперпролиферации гладкомышечных клеток, и стент с гепариновым покрытием может существенно снижать риск тромбоза.
Использование конкретного(ых) полимера(ов) определяется конкретным материалом, к которому их присоединяют. Кроме того, на выбор полимера(ов) могут также влиять конкретные лекарство, активное вещество и/или соединение. Как изложено выше, рапамицин можно присоединять к, по меньшей мере, участку трансплантационного материала 812 с использованием вышеописанных полимера(ов) и способов. В другом альтернативном примерном варианте осуществления рапамицин или любое другое лекарство, активное вещество и/или соединение могут быть непосредственно импрегнированы в трансплантационный материал 812 с использованием множества известных способов.
В еще одном альтернативном примерном варианте осуществления стент-трансплантат может быть сформирован из двух стентов с трансплантационным материалом, помещенным между ними. На фигуре 25 представлено упрощенное изображение стента-трансплантата 900, сформированного из внутреннего стента 902, внешнего стента 904 и трансплантационного материала 906, помещенного между ними. Стенты 902, 904 и трансплантационный материал 906 могут быть сформированы из таких же материалов, которые описаны выше. Так же, как изложено выше, на внутренний стент 902 можно нанести покрытие с антитромботическим или противосвертывающим средством, например гепарином, тогда как на внешний стент 904 можно нанести покрытие с антипролиферативным средством, например рапамицином. В альтернативном варианте, на трансплантационный материал 906 можно нанести покрытие с любым из вышеописанных лекарств, активных веществ и/или соединений, а также их комбинаций, или на все три элемента можно нанести покрытие с одинаковыми или разными лекарствами, активными веществами и/или соединениями.
В еще одном альтернативном примерном варианте осуществления конструкцию стента-трансплантата можно модифицировать для включения в нее манжеты трансплантата. Как показано на фигуре 26, трансплантационный материал 906 можно заворачивать вокруг внешнего стента 904 для формирования манжет 908. В данном примерном варианте осуществления в манжеты 908 могут быть заложены различные лекарства, активные вещества и/или соединения, содержащие рапамицин и гепарин. Лекарства, активные вещества и/или соединения можно присоединять к манжетам 908 с использованием вышеописанных способов и материалов или другими средствами. Например, лекарства, активные вещества и/или соединения можно внедрять в манжеты 908, при этом трансплантационный материал 906 действует как диффузионный барьер, через который элюирует лекарство, активное вещество и/или соединение. Конкретный выбранный материал, а также его физические характеристики будут определять скорость элюирования. В альтернативном варианте, на трансплантационный материал 906, формирующий манжеты 908, можно покрывать, по меньшей мере, одним полимером для контроля скорости элюирования, как описано выше.
Стенты-трансплантаты можно использовать для лечения аневризм. Аневризма представляет собой аномальное расширение слоя или слоев артериальной стенки, обычно, вызываемое системным коллагеновым синтетическим или структурным дефектом. Аневризма брюшной аорты является аневризмой на абдоминальном участке аорты, расположенной, обычно, внутри или вблизи одной или обеих из двух подвздошных артерий или около почечных артерий. Аневризма часто возникает на подпочечном участке болезненной аорты, например ниже почек. Аневризма грудной аорты является аневризмой на торакальном участке аорты. Если данную аневризму оставляют без лечения, аневризма может разорваться, что, обычно, приводит к быстрому фатальному кровотечению.
Аневризмы можно классифицировать или типизировать по их положению, а также по числу аневризм в группе. Обычно, аневризмы брюшной аорты можно разделить на пять типов. Аневризма типа I является единственным расширением, расположенным между почечными артериями и подвздошными артериями. Обычно, при аневризме типа I, аорта является здоровой между почечными артериями и аневризмой и между аневризмой и подвздошными артериями.
Аневризма типа II A является единственным расширением, расположенным между почечными артериями и подвздошными артериями. Обычно, при аневризме типа II A, аорта является здоровой между почечными артериями и аневризмой, но больной между аневризмой и подвздошными артериями. Другими словами, расширение продолжается до раздвоения аорты. Аневризма типа II B содержит три расширения. Одно расширение расположено между почечными артериями и подвздошными артериями. Аналогично аневризме типа II A, аорта является здоровой между аневризмой и почечными артериями, но больной между аневризмой и подвздошными артериями. Два других расширения расположены в подвздошных артериях между раздвоением аорты и бифуркациями между наружными подвздошными артериями и внутренними подвздошными артериями. Подвздошные артерии являются здоровыми между бифуркациями подвздошных артерий и аневризмами. Аневризма типа II C также содержит три расширения. Однако, при аневризме типа II C, расширения в подвздошных артериях продолжаются до бифуркации подвздошных артерий.
Аневризма типа III является единственным расширением, расположенным между почечными артериями и подвздошными артериями. При аневризме типа III, аорта является болезненной между почечными артериями и аневризмой. Другими словами, расширение продолжается до почечных артерий.
Разрыв аневризмы брюшной аорты в настоящее время является тринадцатой по счету лидирующей причиной смертности в США. Обычное лечение аневризм брюшной аорты состояло в хирургическом шунтировании, с постановкой трансплантата в затронутом или расширенном сегменте. Хотя стандартным методом лечения была резекция с постановкой синтетического трансплантата с чрезбрюшинным или забрюшинным доступом, данный метод связан со значительным риском. Например, осложнения включают в себя периоперационную ишемию миокарда, почечную недостаточность, эректильную импотенцию, ишемию кишечника, инфекцию, ишемию нижних конечностей, паралич спинного мозга, аорто-тонкокишечный свищ и смерть. Хирургическое лечение аневризм брюшной аорты связано с общей смертностью пять процентов для бессимптомных пациентов, от шестнадцати до девятнадцати процентов для пациентов с симптомами и достигает пятидесяти процентов для пациентов с разорванными аневризмами брюшной аорты.
Недостатки, связанные с традиционной хирургией, в дополнение к высокой смертности, включают в себя продолжительный восстановительный период, связанный с большим хирургическим разрезом и вскрытием брюшной полости, сложностями сшивания трансплантата с аортой, ослаблением существующего тромбоза для поддержки и укрепления трансплантата, непригодность оперативного лечения для многих пациентов с аневризмами брюшной аорты и проблемы, связанные с выполнением экстренной операции после случившегося разрыва аорты. Кроме того, типичный восстановительный период составляет от одной до двух недель в больнице и период выздоровления в домашних условиях от двух до трех месяцев или более, если случаются осложнения. Поскольку многие пациенты с аневризмами брюшной аорты имеют другие хронические заболевания, например заболевание сердца, легких, печени и/или почек, связанные с тем, что многие из данных пациентов являются пожилыми людьми, то такие пациенты являются далеко не идеальными кандидатами на операцию.
Возникновение аневризм не ограничено абдоминальным отделом. Хотя аневризмы брюшной аорты обычно являются наиболее распространенными, возможны аневризмы в других областях аорты или одной из ее ветвей. Например, аневризмы могут случаться в грудной аорте. Как и в случае аневризм брюшной аорты, общепринятым способом лечения аневризмы в грудной аорте является хирургическое восстановление, включающее в себя замену аневризматического сегмента протезирующим устройством. Данная хирургическая операция, как изложено выше, является обширным вмешательством, с сопряженными высокими рисками и значительной смертностью и травматичностью.
За последние пять лет выполнены крупные исследования с целью разработки менее инвазивных, чрескожных, например, с катетерным наведением, методов лечения аневризм, в частности аневризм брюшной аорты. Данный поиск был ускорен разработкой сосудистых стентов, которые можно было применить и применялись в связи со стандартным или тонкостенным трансплантационным материалом для создания стента-трансплантата или эндотрансплантата. Потенциальные преимущества менее инвазивных методов лечения включали в себя снижение операционных травматизма и смертности вместе с сокращением времени пребывания в больнице и блоках интенсивной терапии.
Стенты-трансплантаты или эндопротезы в настоящее время одобрены организацией FDA и коммерчески доступны. Процедура доставки обычно включает в себя передовые ангиографические методики, исполняемые с сосудистым доступом, получаемым через хирургический разрез удаленной артерии, например общих бедренных или плечевых артерий. По проволочному направителю установят интродуктор соответствующего размера. Катетер и проволочный направитель проводят через аневризму, и, при посредстве интродуктора соответствующего размера, вмещающего стент-трансплантат, стент-трансплантат будут продвигать по проволочному направителю в соответствующее положение. Типичное развертывание устройства стента-трансплантата требует отведения внешней оболочки, с удерживанием положения стента-трансплантата посредством внутреннего стабилизирующего устройства. Большинство стентов-трансплантатов является саморасширяющимися; однако, может потребоваться дополнительная процедура ангиопластики, например баллонной ангиопластики, для обеспечения постановки стента-трансплантата. После размещения стента-трансплантата можно получать стандартные ангиографические изображения.
Из-за большого диаметра вышеописанных устройств, обычно, больше, чем двадцать французских пунктов (3F = 1 мм), смыкание артериотомии требует хирургического восстановления. Некоторые процедуры могут потребовать дополнительных хирургических методов, наприме эмболизации внутренней подвздошной артерии, перевязки сосуда или хирургического шунтирования, для соответствующего лечения аневризмы или поддерживания кровопотока в обе нижние конечности. Аналогичным образом, некоторые процедуры потребуют дополнительных передовых методов с катетерным наведением, например ангиопластики, постановки стента и эмболизации, для успешного исключения аневризмы и эффективного устранения подтекания.
Хотя вышеописанные эндопротезы представляют собой значительное усовершенствование по сравнению с традиционными хирургическими методами, существует потребность в усовершенствовании эндопротезов, способа их применения и их применимости в изменяющихся биологических условиях. Соответственно, чтобы обеспечить безопасное и эффективное альтернативное средство для лечения аневризм, включая аневризмы брюшной аорты и аневризмы грудной аорты, необходимо преодолеть множество сложностей, связанных с известными в настоящее время эндопротезами и системами их доставки. Одна из проблем применения эндопротезов заключается в предотвращении внутренних подтеканий и нарушением нормальной динамики жидкостей в сосудистой сети. Устройства, использующие любую технологию, должны быть предпочтительно просты для постановки и переустановки, при необходимости, должны предпочтительно обеспечивать экстренное непроницаемое для газов и жидкостей уплотнение, и должны предпочтительно фиксироваться для предотвращения миграции, без помех нормальному кровотоку как в аневризматическом сосуде, так и в ответвляющихся сосудах. Кроме того, устройства, использующие технологию, должны быть предпочтительно способны к фиксации, уплотнению и удерживанию в разветвляющихся сосудах, извилистых сосудах, сосудах, изгибающихся под большими углами, частично болезненных сосудах, обызвествленных сосудах, несимметричных сосудах, коротких сосудах и длинных сосудах. Для выполнения данного требования эндопротезы должны быть предпочтительно расширяемыми и с переналаживаемой конфигурацией, с обеспечением, при этом экстренного и долговременного непроницаемых для газов и жидкостей уплотнений и положений фиксации.
Эндопротезы должны также предпочтительно допускать их чрескожную доставку с использованием катетеров, проволочных направителей и других устройств, которые, по существу, исключают потребность в открытом оперативном вмешательстве. Соответственно, диаметр эндопротезов в катетере является важным фактором. Это особенно справедливо в отношении аневризм в крупных сосудах, например грудной аорте.
Как изложено выше, для лечения аневризм можно применить, по меньшей мере, один стент-трансплантат. Данные стенты-трансплантаты или эндопротезы могут содержать множество материалов и конфигураций. На фигуре 27 изображена примерная система для лечения аневризм брюшной аорты. Система 1000 содержит первый протез 1002 и два вторых протеза 1004 и 1006, которые, в комбинации, шунтируют аневризму 1008. В показанном примерном варианте осуществления проксимальный участок системы 1000 можно ставить в секции 1010 артерии, расположенной выше по кровотоку от аневризмы 1008, и дистальный участок системы 1000 можно ставить в секцию артерии, расположенную ниже по кровотоку или другую артерию, например подвздошные артерии 1012 и 1014.
Протез, используемый в системе в соответствии с настоящим изобретением, обычно содержит несущую конструкцию, стент или решетчатую конструкцию взаимно соединенных распорок, ограничивающих внутреннее пространство или просвет, имеющий открытый проксимальный конец и открытый дистальный конец. Решетчатая конструкция образует также внутреннюю поверхность и внешнюю поверхность. Внутренняя и/или внешняя поверхности решетчатой конструкции или участок решетчатой конструкции могут быть покрыты, по меньшей мере, одним прокладочным материалом или трансплантационным материалом или служить им опорой.
В предпочтительных вариантах осуществления изобретения протез является переходящим между расширенным или накаченным положением и нерасширенным или спущенным положением, и любым положением между упомянутыми положениями. В некоторых примерных вариантах осуществления изобретения, возможно, было бы желательно обеспечить протез, который переходит только из полностью сжатого в полностью расширенное положение. В других примерных вариантах осуществления изобретения, возможно, было бы желательно расширять протез, затем сжимать или частично сжимать протез. Такая возможность полезна для хирурга, чтобы правильно поставить или переменить позицию протеза. В соответствии с настоящим изобретением протез может быть саморасширяющимся или может быть расширяемым с использованием пневматического устройства, например баллона или чего-то подобного.
Как показано на фигуре 27, система 1000 развернута в подпочечной шейке 1010 брюшной аорты, выше по кровотоку от места, где артерия раздваивается на первую и вторую общие подвздошные артерии 1012, 1014. На фигуре 27 показан первый протез или стент-прокладка 1002, поставленный в подпочечной шейке 1010; два вторых протеза 1004, 1006, проксимальные концы которых сцепляются с возможностью сопряженной стыковки с проксимальным участком стента-прокладки 1002, и дистальные концы которых продолжаются в общую подвздошную артерию 1012 или 1014. Как показано, корпус каждого второго протеза формирует проходную трубку или путь течения жидкости, который проходит через местоположение аневризмы 1008. В предпочтительных вариантах осуществления изобретения компоненты системы 1000 образуют путь течения жидкости, который шунтирует секцию артерии, в которой расположена аневризма.
Первый протез содержит опорную матрицу или стент, который служит опорой для уплотняющего материала или пеноматериала, по меньшей мере, участок которого расположен поперек пути течения биологической жидкости, например поперек пути кровотока. В предпочтительных вариантах осуществления изобретения первый протез, стент и уплотняющий материал являются радиально расширяемыми и ограничивают незаполненное пространство между проксимальным участком протеза и дистальным участком протеза. Первый протез может также содержать, по меньшей мере, одну конструкцию для постановки и фиксации протеза в артерии и, по меньшей мере, одну конструкцию для зацепления и фиксации, по меньшей мере, одного второго протеза в заданном положении, например протеза-шунта.
Опорная матрица или стент первого протеза может быть сформирована из множества разнообразных материалов, может быть выполнена с приданием ей множества разнообразных форм, и их формы и применения широко известны в данной области. Примерные известные стенты описаны в патенте США 4733665 (Palmaz); патенте США 4739762 (Palmaz); и патенте США 4776337 (Palmaz), каждый из которых включен в настоящую заявку путем отсылки.
В предпочтительных вариантах осуществления изобретения стент первого протеза представляет собой сжимаемую, гибкую и саморасширяющуюся решетчатую конструкцию или матрицу, сформированную из металла или металлического сплава, например, нитинола или нержавеющей стали. Конструкции, формируемые из нержавеющей стали, можно делать саморасширяющимися посредством придания нержавеющей стали конфигурации заданным образом, например скручиванием ее до получения сплетенной конфигурации. В более предпочтительном варианте, стент является трубчатым каркасом, который служит опорой для уплотняющего материала. Термин трубчатый в контексте настоящей заявки относится к любой форме, имеющей боковую стенку или боковые стенки, ограничивающие незаполненное пространство или просвет, продолжающийся между ними; форма в сечении может быть, в общем, цилиндрической, эллиптической, овальной, прямоугольной, треугольной или любой другой. Кроме того, форма может изменяться или допускать деформирование под действием различных усилий, которые могут нажимать на стент или протез.
Уплотняющий материал или прокладочный элемент, поддерживаемый стентом, может быть сформирован из множества разнообразных материалов, может быть выполнен с приданием ему множества разнообразных форм, и их формы и применения широко известны в данной области. Примерные материалы для применения в соответствии с данным аспектом изобретения описаны в патенте США 4739762 (Palmaz) и патенте США 4776337 (Palmaz), каждый из которых включен в настоящую заявку путем отсылки.
Уплотняющий материал или прокладочный элемент может содержать любой подходящий материал. Примерные материалы предпочтительно содержат биостабильный и биосовместимый материал, включая, но без ограничения, пенопластовые материалы с открытыми порами и пенопластовые материалы с закрытыми порами. Примерные материалы включают в себя полиуретан, полиэтилен, политетрафторэтилен; и другие разнообразные полимерные материалы, предпочтительно тканые или плетеные, которые обеспечивают гибкую конструкцию, например дакрон®. Особенно предпочтительными являются высокосжимаемые пеноматериалы, предпочтительно, чтобы сохранять низкий извитой профиль для более совершенной доставки. Уплотняющий материал или пеноматериал предпочтительно является, по существу, непроницаемым для крови, когда находится в сжатом состоянии.
Уплотняющий материал может покрывать, по меньшей мере, одну поверхность стента, т.е. может располагаться вдоль внутренней или внешней стенки или вдоль обеих стенок, и предпочтительно продолжается поперек проксимального конца или проксимального участка стента. Уплотняющий материал помогает воспрепятствовать любой попытке протекания крови вокруг первого протеза, например, между первым протезом и артериальной стенкой, и вокруг, по меньшей мере, одного протеза-шунта после его развертывания в просвете первого протеза (как подробнее описано ниже).
В предпочтительных вариантах осуществления изобретения уплотняющий материал обтягивает или покрывает участок проксимального конца стента и расположен вдоль, по меньшей мере, участка внешней стенки стента.
В некоторых вариантах осуществления изобретения, возможно, было бы желательно, чтобы участок уплотняющего материала, покрывающего проксимальный участок стента, содержал, по меньшей мере, один проем, просвет, прокол, или одну прорезь, втулку, створку, ослабленное место, направляющую или что-то подобное для установки проволочного направителя, для установки компонента системы, например второго протеза, и/или для зацепления, предпочтительно, зацепления с сопряжением, по меньшей мере, одного компонента системы, например второго протеза. Например, уплотняющий материал, выполненный по форме в виде обтяжки или чего-то подобного и содержащий проем, может частично перегораживать просвет стента.
Упомянутым отверстиям можно придавать различную форму, в основном, соответственно их назначению. Упомянутые конструкции способствуют надлежащему расположению бок о бок, по меньшей мере, одного, но, предпочтительно нескольких протезов внутри первого протеза, и, в некоторых вариантах осуществления изобретения, уплотняющий материал может быть сформирован или приспособлен, чтобы способствовать сохранению некоторой формы полностью развернутой системы или компонента. Кроме того, упомянутые отверстия могут существовать до развертывания протеза или могут быть сформированы в протезе в виде составной части процедуры развертывания. Различные функции отверстий становятся очевидными из нижеприведенного описания. В примерных вариантах осуществления изобретения уплотняющий материал представляет собой обтяжку из пеноматериала, которая содержит единственное отверстие.
Уплотняющий материал можно присоединять к стенту любым из множества различных соединительных элементов, включая множество обычных лигатур из поливинилиденфторида, полипропилена, дакрона® или любого другого подходящего материала, и соединенных с ним. Другие способы присоединения уплотняющего материала к стенту включают в себя клея, ультразвуковую сварку, механическую неподвижную посадку и скобки.
При желании, в или на стенте, между проксимальным концом и дистальным концом, можно расположить, по меньшей мере, один маркер. Предпочтительно, по меньшей мере, два маркера выполняют в размер и/или располагают так, чтобы идентифицировать местоположение на протезе или идентифицировать положение протеза или его участка относительно анатомической детали или другого компонента системы.
Первый протез обычно развертывается в артериальном проходе выше по кровотоку от аневризмы и выполняет функцию раскрывания и/или расширения артерии для надлежащей постановки и фиксации различных компонентов системы и, в комбинации с другими компонентами, уплотнения системы или ее участков против подтеканий жидкости. Например, уплотняющий протез можно развернуть внутри подпочечной шейки, между аневризмой брюшной аорты и почечными артериями пациента, для поддержки восстановления аневризмы брюшной аорты.
На фигурах 27-29 изображен примерный уплотняющий протез в соответствии с настоящим изобретением. Уплотняющий протез 1002 содержит цилиндрическую или овальную саморасширяющуюся решетчатую конструкцию, опору или стент 1016, обычно выполненную из множества взаимно соединенных распорок 1018. Стент 1016 образует внутреннее пространство или просвет 1020, имеющий два открытых конца, проксимальный конец 1022 и дистальный конец 1024. По меньшей мере, один маркер 1026 может быть, при желании, расположен в или на стенте между проксимальным концом 1022 и дистальным концом 1024.
Стент 1016 может дополнительно содержать, по меньшей мере, две, но предпочтительно восемь (как показано на фигуре 28) разнесенных между собой продольных лапок 1028. В предпочтительном варианте лапка продолжается от каждой из вершин 1030 ромбов, сформированных распорками 1018. По меньшей мере, одна лапка, но предпочтительно каждая лапка содержит фланец 1032 вблизи ее дистального конца, который обеспечивает возможность возврата стента 1016 в устройство для его доставки после частичного или почти полного развертывания стента, чтобы стент можно было повернуть или иначе переставить для надлежащего совмещения.
На фигуре 29 показан уплотняющий материал 1034, покрывающий проксимальный конец 1022 стента-прокладки 1002. В примерном варианте осуществления, показанном на фигуре 29, уплотняющий протез 1002 содержит уплотняющий материал 1034, содержащий первое отверстие или проем 1036 и второе отвтерстие или прорезь 1038. Прокладочный материал покрывает, по меньшей мере, участок внутренней или внешней поверхности стента, а, в более предпочтительном варианте, покрывает, по существу, всю внешнюю поверхность стента. Например, прокладочный материал 1034 может быть выполнен с возможностью покрытия стента 1016 от проксимального конца 1022 до дистального конца 1024, но, предпочтительно, без покрытия продольных лапок 1028.
Уплотняющий материал 1034 помогает воспрепятствовать любой попытке протекания крови вокруг протезов-шунтов 1004 и 1006 после того, как они развернуты (как показано на фигуре 27), и протекания вокруг самого стента-прокладки 1002. В данном варианте осуществления уплотняющий материал 1034 является сжимаемым элементом или прокладкой, расположенной вдоль внешней поверхности стента 1016 и, по меньшей мере, участка внутренней поверхности стента 1016.
Вторые протезы 1004 и 1006 могут содержать стенты-трансплантаты, например, описанные в связи с фигурой 24, и могут быть покрыты любым из вышеописанных лекарств, активных веществ и/или соединений. Другими словами, стент и/или трансплантационный материал можно покрыть любым из вышеописанных лекарств, активных веществ и/или соединений с использованием любого из вышеописанных полимеров или способов. Стент-прокладку 1002 также можно покрыть любым из вышеописанных лекарств, активных веществ и/или соединений. Другими словами, стент и/или уплотняющий материал можно покрыть любым из вышеописанных лекарств, активных веществ и/или соединений с использованием любого из вышеописанных полимеров или способов. В частности, рапамицин и гепарин могут иметь большое значение для предотвращения гиперпролиферации гладкомышечных клеток и тромбоза. Возможно также применение других лекарств, активных веществ и/или соединений. Например, можно применять лекарства, активные вещества и/или соединения, которые стимулируют восстановительную эндотелиализацию для ускорения встраивания протеза в живой организм. Кроме того, в стент-трансплантат можно включать эмболический материал для снижения вероятности эндоподтеканий.
Важно отметить, что вышеописанная система для восстановления аневризм брюшной аорты представляет собой один пример подобной системы. Множество восстанавливающих аневризмы систем, содержащих стенты-трансплантаты, можно покрывать соответствующими лекарствами, активными веществами и/или соединениями, а также их комбинациями. Например, аналогичным образом можно восстанавливать аневризмы грудной аорты. Независимо от типа аневризмы или ее расположения внутри живого организма, компоненты, составляющие систему для восстановления, можно покрывать соответствующими лекарствами, активными веществами и/или соединениями, как описано выше в отношении стентов-трансплантатов.
Проблема, связанная с лечением аневризм, в частности аневризм брюшных аорт, состоит в эндоподтеканиях. Эндоподтекание обычно определяется как сохранение кровотока снаружи просвета стента-трансплантата, но внутри аневризматического пространства или смежного сегмента сосуда, восстановленного стентом-трансплантатом. По существу, эндоподтекания вызываются одним из двух механизмов, при этом, каждый механизм имеет множество возможных форм. Первый механизм предполагает несовершенное уплотнение или выключение аневризматического пространства или сегмента сосуда. Второй механизм предполагает обратное течение. При данном типе эндоподтекания, кровоток в аневризматическое пространство обращается из-за обратного течения из коллатеральных сосудов пациента, в частности поясничных артерий или нижней брыжеечной артерии. Данный тип эндоподтекания может случаться, даже когда обеспечено совершенное уплотнение вокруг стентов-трансплантатов. Возможно также, что эндоподтекание может развиться из-за повреждения стента-трансплантата, например разрыва в ткани трансплантата.
Эндоподтекания можно классифицировать по типам. Эндоподтекание типа I является подтеканием вокруг трансплантата в местах проксимального или дистального закрепления стентов-трансплантатов. По существу, данный тип эндоподтекания имеет место, когда создается постоянный канал кровотока вокруг трансплантата из-за неэффективного или несовершенного уплотнения на концах стента-трансплантата. Существует множество возможных причин эндоподтекания типа I, включая неточный подбор размера стента-трансплантата, миграцию стента-трансплантата, неполное расширение стента-трансплантата и неправильную форму артериального просвета. Эндоподтекание типа II является постоянным коллатеральным потоком крови в аневризматическое пространство из ветви аорты пациента. По существу, давление в аневризматическом пространстве ниже, чем в коллатеральных ветвях, что вызывает обратный кровоток. Источники эндоподтеканий типа II включают в себя вспомогательные почечные артерии, яичковые артерии, поясничные артерии, срединную крестцовую артерию, нижнюю брыжеечную артерию и спинномозговую артерию. Эндоподтекание типа III может быть вызвано конструктивным повреждением системы восстановления аневризмы брюшной аорты или ее компонентов, например стентов-трансплантатов. Эндоподтекание типа III может быть также вызвано повреждением соединений в системах, использующих модульные компоненты. Источники эндоподтеканий типа III включают в себя разрывы, разрезы или отверстия в ткани стента-трансплантата, неправильный подбор размеров модульных компонентов и ограниченное перекрывание модульных компонентов. Эндоподтекание типа IV является протеканием крови через сам трансплантационный материал. Протекание крови через поры трансплантационного материала или через мелкие отверстия в ткани, созданные скобками или лигатурами, прикрепляющими трансплантационный материал к стенту. Протекание крови через поры обычно происходит при высокопористых тканях трансплантатов. Эндоподтекание типа V или эндодавление является постоянным или периодически повторяющимся повышением давления в аневризматическом пространстве без какого-либо рентгенологически обнаружимого эндоподтекания. Возможные причины эндоподтекания типа V включают в себя передачу давления тромбами, высокопористым трансплантационным материалом или смежным аортальным просветом.
Существует ряд возможных вариантов лечения при эндоподтекании каждого вышеописанного типа. Конкретный вариант лечения зависит, главным образом, от причины эндоподтекания и варианты не всегда успешны. Настоящее изобретение относится к модификации существующих внутрисосудистых систем или устройств для восстановления аневризм брюшной аорты, например, примерным устройствам, описанным в настоящей заявке, которые предназначены для исключения или существенного уменьшения числа случаев эндоподтеканий.
Модификация содержит покрытие, по меньшей мере, участка различных компонентов, составляющих систему для восстановления аневризм брюшной аорты, лекарствами, активными веществами и/или соединениями, которые стимулируют заживление раны, как описано выше. Например, участки примерной системы 1000, показанной на фигуре 27, можно покрыть, по меньшей мере, одним лекарством, активным веществом и/или соединением, которое вызывает или стимулирует процесс заживления раны и, тем самым, снижает или существенно снижает риск эндоподтеканий. Особенно полезным может быть покрытие концов двух вторых протезов 1004 и 1006 и всего первого протеза 1002, поскольку они могут быть наиболее вероятными областями эндоподтеканий. Однако покрытие всего стента-трансплантата, т.е. трансплантационного материала и стента, может оказаться полезным в зависимости от типа эндоподтекания. Поскольку эндоподтекания не всегда можно прекратить с помощью доступных в настоящее время способов, то применение локально доставляемых, заживляющих рану активных веществ, в соответствии с настоящим изобретением, может служить для эффективного прекращения или предотвращения острых и долговременных эндоподтеканий. Важно отметить, что настоящее изобретение можно использовать в комбинации с любой системой для восстановления аневризм брюшной аорты или с компонентом трансплантата любого другого типа, когда подтекание является вероятной проблемой. Настоящее изобретение можно использовать в связи с эндоподтеканиями типа I, III, IV и V.
Нормальное заживление раны, по существу, происходит в три стадии или фазы, которые, в некоторой степени, перекрываются. Первой фазой является миграция и воспаление клеток. Данная фаза длится несколько суток. Второй фазой является пролиферация фибробластов в течение от двух до четырех недель, с синтезом нового коллагена. Третья фаза заключается в перестройке рубца и обычно продолжается от одного месяца до года. Данная третья фаза заключается в поперечной сшивке коллагена и активном обновлении коллагена.
Как изложено выше, существуют некоторые лекарства, активные вещества и/или соединения, которые можно доставлять локально к месту восстановления посредством системы для восстановления, которая стимулирует заживление раны, что, в свою очередь, может исключить или существенно сократить частоту возникновения эндоподтеканий. Например, усиленное продуцирование коллагена в ранней стадии заживления раны приводит к повышению прочности раны. Соответственно, коллаген может, в сочетании с системой для восстановления, повышать прочность раны и стимулировать агрегацию тромбоцитов и образование фибрина. Кроме того, некоторые факторы роста могут, в сочетании с системой для восстановления, стимулировать агрегацию тромбоцитов и образование фибрина, а также повышать прочность раны.
Тромбоцитарный фактор роста индуцирует митотические деления клетки и является главным митогеном в сыворотке для роста в соединительной ткани. Тромбоцитарный фактор 4 является выделяемым тромбоцитами белком, который стимулирует свертывание крови путем нейтрализации гепарина. Тромбоцитарный фактор роста и тромбоцитарный фактор 4 важны при воспалении и восстановлении. Они являются активными в отношении человеческих моноцитов, нейтрофил, гладкомышечных клеток, фибробластов и клеток воспаления. Трансформирующий фактор-β роста является составной частью комплексного семейства полипептидных гормонов или биологических факторов, которые вырабатываются организмом для регулирования роста, деления и доведения до зрелости клеток крови костным мозгом. Трансформирующий фактор-β роста находится в тканях и тромбоцитах и, как известно, стимулирует содержание общего белка, коллагена и ДНК в полостях раны, имплантированных in vivo. Как установлено, трансформирующий фактор-β роста, в сочетании с коллагеном, является высокоэффективным в процессе заживления ран.
В теле происходит последовательность реакций всякий раз, когда начинает формироваться сгусток крови. Главным инициатором данных реакций является ферментная система, называемая комплексом тканевого фактора /VIla. Соответственно, тканевый фактор /VIla можно использовать для стимулирования образования сгустка крови и, тем самым, улучшать заживление ран. Другие активные вещества, которые, как известно, инициируют тромбообразование, включают в себя тромбин, фибрин, инициатор активатора плазминогена, аденозиндифосфат и коллаген.
Применение данных лекарств, активных веществ и/или соединений в связи с различными компонентами системы для восстановления можно использовать для исключения или существенного сокращения частоты возникновения эндоподтеканий посредством образования сгустков крови и заживления раны.
Стент и/или трансплантационный материал, составляющие компоненты системы 1000, можно покрыть любым из вышеописанных лекарств, активных веществ и/или соединений. Вышеописанные лекарства, активные вещества и/или соединения можно присоединять к участку компонентов или ко всем компонентам с использованием любых из вышеописанных материалов и способов. Например, лекарства, активные вещества и/или соединения можно включать в полимерную матрицу или присоединять непосредственно к различным участкам компонентов системы.
Использование конкретного(ных) полимера(ов) зависит от конкретного материала, к которому присоединяют полимер. Кроме того, конкретное лекарство, активное вещество и/или соединение также может влиять на выбор полимера(ов).
Как изложено выше, другие имплантируемые медицинские устройства, которые можно покрывать различными лекарствами, активными веществами и/или соединениями, содержат хирургические скобки и лигатуры. Данные медицинские устройства можно покрывать любым из вышеописанных лекарств, активных веществ и/или соединений для лечения различных состояний и/или минимизации или, по существу, исключения реакции организма на имплантацию устройства.
На фигуре 30 изображена непокрытая или пустая хирургическая скобка 3000. Скобка 3000 может быть сформирована из любого подходящего биосовместимого материала, соответствующего необходимым прочностным требованиям для данного применения. В общем, хирургические скобки содержат нержавеющую сталь. На фигуре 31 изображен примерный вариант осуществления хирургической скобки 3000, содержащей множество сквозных отверстий 3002, которые предпочтительно содержат, по меньшей мере, одно вышеописанное лекарство, активное вещество и/или соединение. По меньшей мере, одно лекарство, активное вещество и/или соединение можно нагнетать в сквозные отверстия 3002 с полимерной смесью или без нее. Например, в одном примерном варианте осуществления сквозные отверстия 3002 могут быть выполнены в размер так, чтобы, по меньшей мере, одно лекарство, активное вещество и/или соединение допускало бы нагнетание непосредственно в них и элюировало с конкретной скоростью, в зависимости от размера сквозных отверстий 3002. В другом примерном варианте осуществления, по меньшей мере, одно лекарство, активное вещество и/или соединение можно смешивать с соответствующим полимером, который контролирует скорость элюирования и нагнетается или закладывается в сквозные отверстия 3002. В еще одном альтернативном примерном варианте осуществления, по меньшей мере, одно лекарство, активное вещество и/или соединение можно нагнетать или закладывать в сквозные отверстия 3002 и затем покрывать полимером для контроля скорости элюирования.
На фигуре 32 изображен примерный вариант осуществления хирургической скобки 3000, содержащей покрытие 3006, покрывающее, по существу, всю поверхность скобки. В данном варианте осуществления, по меньшей мере, одно лекарство, активное вещество и/или соединение можно непосредственно присоединять к скобке 3000 с использованием множества известных методов, включая распыление или окунание, или, по меньшей мере, одно лекарство, активное вещество и/или соединение можно смешивать с полимерной матрицей или заключать в нее и затем присоединять к скобке 3000. В альтернативном варианте, по меньшей мере, одно лекарство, активное вещество и/или соединение можно непосредственно присоединять к поверхности скобки 3000, и затем можно наносить диффузионный барьер поверх слоя из, по меньшей мере, одного лекарства, активного вещества и/или соединения.
Хотя, в связи со скобкой 3000 можно использовать множество лекарств, активных веществ и/или соединений для лечения разнообразных болезненных состояний и/или минимизации или, по существу, исключения реакции организма на имплантацию скобки 3000, в предпочтительном варианте осуществления хирургическая скобка 3000 покрыта антипролиферативным средством. Преимущество данного устройства состоит в том, что антипролиферативное покрытие будет функционировать как профилактическое средство против неоинтимальной гиперплазии. Как изложено выше, неоинтимальная гиперплазия часто происходит в месте, где тело ощущает поражения, например, в местах анастомоза, т.е. сшивания либо ткани с тканью, либо ткани с имплантатом, которые часто являются местами гиперплазических явлений. При использовании скобки, которая содержит антипролиферативное активное вещество, можно существенно сократить частоту возникновения неоинтимальной гиперплазии или исключить ее.
Рапамицин является известным антипролиферативным средством, которое можно использовать на или внутри хирургической скобки 3000 и можно включать в любой из вышеописанных полимерных материалов. Дополнительным преимуществом от использования рапамицина является его действие как противовоспалительного средства. Двойное действие обеспечивает не только ослабление неоинтимальной гиперплазии, но также воспаления. В контексте настоящей заявки, термин рапамицин охватывает рапамицин, сиролимус, эверолимус и его аналоги, производные и конъюгаты, которые связываются с FKBP12 и другими иммунофилинами и обладают такими же фармакологическими свойствами, как рапамицин, включая ингибирование mTOR.
В еще одном альтернативном примерном варианте осуществления хирургическая скобка 3000 может быть изготовлена из материала, например полимерного материала, который включает в себя, по меньшей мере, одно лекарство, активное вещество и/или соединение. Независимо от конкретного варианта осуществления, скорость элюирования, по меньшей мере, одного лекарства, активного вещества и/или соединения можно контролировать как описано выше.
На фигуре 33 представлена секция шовного материала 4000. Лигатура 4000 может содержать любой подходящий материал, обычно применяемый при изготовлении либо рассасывающихся, либо не рассасывающихся лигатур. Как показано, лигатура 4000 содержит покрытие 4002 из, по меньшей мере, одного лекарства, активного вещества и/или соединения. Как и в покрытии на хирургической скобке 3000, по меньшей мере, одно лекарство, активное вещество и/или соединение можно наносить непосредственно на лигатуру 4000, или его можно смешивать с полимерной матрицей или включать в нее и затем присоединять к шовному материалу 4000. Как описано выше, по меньшей мере, одно лекарство, активное вещество и/или соединение можно присоединять к лигатуре 4000, и затем можно присоединять диффузионный барьер или покрывной слой к, по меньшей мере, одному лекарству, активному веществу и/или соединению для контроля скорости элюирования или высвобождения.
На фигуре 34 представлена секция шовного материала 4000 пропитанная, по меньшей мере, одним лекарством, активным веществом и/или соединением 4004. По меньшей мере, одно лекарство, активное вещество и/или соединение можно непосредственно импрегнировать в шовный материал 4000, включать в полимерную матрицу и затем импрегнировать в шовный материал 4000. В альтернативном варианте, по меньшей мере, одно лекарство, активное вещество и/или соединение можно импрегнировать в шовный материал 4000 и затем покрывать полимерным материалом.
В еще одном альтернативном примерном варианте осуществления лигатура 4000 может быть сформирована из материала, например полимерного материала, который включает в себя, по меньшей мере, одно лекарство, активное вещество и/или соединение. Например, по меньшей мере, одно лекарство, активное вещество и/или соединение можно смешивать с полимерной матрицей и затем экструдировать и/или формировать способом окунания для формирования шовного материала.
Использование конкретного(ных) полимера(ов) зависит от конкретного материала, к которому присоединяют полимер. Кроме того, конкретное лекарство, активное вещество и/или соединение также может влиять на выбор полимеров. Рапамицин можно применять с поли(винилиденфторидом)/гексафторпропиленом.
Введение медицинских устройств в живой организм и, в частности, в сосудистую сеть живого организма вызывает реакцию живого организма. Обычно, выгода, обеспечиваемая медицинским устройством, намного превосходит любые осложнения, связанные с реакцией живого организма. Эндотелиализация представляет собой предпочтительный способ или предпочтительное средство, делающее устройства, изготовленные из синтетических материалов, более совместимыми с кровью. Эндотелий является единственным слоем эндотелиальных клеток, который формирует выстилку всех кровеносных сосудов. Эндотелий регулирует обменные процессы между кровью и окружающими тканями и окружен базальной отпадающей оболочкой, т.е. внеклеточным матриксом, который разделяет эпителиальные слои и клетки других типов, включая жировые клетки и мышечные клетки от соединительной ткани.
Эндотелиальные клетки покрывают или выстилают внутреннюю поверхность всей сердечно-сосудистой системы, включая сердце, артерии, вены, капилляры и все между ними. Эндотелиальные клетки контролируют прохождение материалов и транзит лейкоцитов в кровоток и из него. Хотя крупные кровеносные сосуды содержат несколько слоев из разных тканей, самые мелкие кровеносные сосуды состоят, по существу, из эндотелиальных клеток и базальной отпадающей оболочкой. Эндотелиальные клетки обладают повышенной способностью модификации или регулирования их количеств и расположения соответственно локальным требованиям. По существу, если бы не происходило размножения и перестройки эндотелиальных клеток, то отсутствовала бы возможность роста и восстановления сети кровеносных сосудов/тканей.
Даже во взрослых живых организмах, эндотелиальные клетки по всей сердечно-сосудистой системе сохраняют способность клеточного деления и перемещения. Например, если на одном участке вены или артерии эндотелиальные клетки потеряны вследствие повреждения или заболевания, соседние эндотелиальные клетки пролифериют и мигрируют в пораженную зону для покрытия незащищенной поверхности. Эндотелиальные клетки не только восстанавливают зоны с недостатком эндотелиальных клеток, но и способны к созданию новых кровеносных сосудов. Кроме того, и в непосредственной связи с настоящим изобретением, вновь сформированные эндотелиальные клетки будут покрывать имплантируемые медицинские устройства, включая стенты и другие аналогичные устройства.
Как изложено выше, эндотелиализация является средством, делающим устройства, изготовленные из синтетических материалов, более совместимыми с кровью и, следовательно, более приемлемыми для живого организма. При введении некоторых медицинских устройств в любое место в сосудистой сети, одна цель состоит в снижении тромбогенности медицинского устройства. Данное требование определяется устройством, например, некоторые устройства нуждались бы в тромбообразовании для заживления и фиксации. Поэтому, предпочтительной была бы эндотелиализация данных особых медицинских устройств. Решающим фактором является источник аутологических эндотелиальных клеток, и, следовательно, предпочтительным был бы этап амплификации, чтобы получать клетки в достаточном количестве для покрытия всей незащищенной поверхности медицинского устройства, независимо от сложности конструкции медицинского устройства. Соответственно, предпочтительным было бы покрытие медицинского устройства или обеспечение некоторого локализованного средства для введения химического вещества, активного вещества, лекарства, соединения и/или биологического элемента для стимулирования или пролиферации эндотелиальных клеток в месте расположения имплантата.
В соответствии с одним примерным вариантом осуществления, имплантируемые внутрипросветные медицинские устройства, например стенты, могут быть соединены, любым из вышеописанных способов, с васкулярным эндотелиальным фактором роста, VEGF, который селективно действует на эндотелиальные клетки. Васкулярный эндотелиальный фактор роста и его разнообразные родственные изоформы можно присоединять к любому из медицинских устройств, показанных и описанных в настоящей заявке, любым из средств, описанных в настоящей заявке. Например, VEGF можно включать в полимерную матрицу или присоединять непосредственно к медицинскому устройству.
Другие факторы, которые способствуют стимуляции эндотелиальных клеток, включают в себя элементы семейства факторов роста фибробластов. Различные активные вещества, которые ускоряют клеточную миграцию, могут усиливать эндотелиализацию, в том числе активные вещества, которые осуществляют повышающую регуляцию интегринов. Эндотелиализацию может стимулировать оксид азота. Кроме того, эндотелиализацию могут стимулировать pro-angiogenic активные вещества.
В альтернативном варианте медицинское устройство может быть изготовлено из материала, который, благодаря физическим характеристикам материала, стимулирует миграцию эндотелиальных клеток к устройству. По существу, поскольку живой организм создает эндотелиальные клетки, то предпочтительными были бы любой материал или покрытие, которые притягивают эндотелиальные клетки.
В технике общеизвестно, что нанесение покрывного слоя из биосовместимого материала, например полимера, можно применять для контроля элюирования лечебной дозы фармакологического лекарства, активного вещества и/или соединения, или их комбинаций из основного слоя покрытия медицинского устройства, например основного слоя покрытия стента. Основной слой обычно содержит матрицу из, по меньшей мере, одного лекарства, активного вещества и/или соединения и биосовместимого материала, например полимера. Контроль над элюированием является результатом действия либо физического барьера, либо химического барьера, либо комбинированного химико-физического барьера, обеспечиваемого материалом покрывного слоя. Когда материал покрывного слоя действует как физический барьер, элюирование контролируется изменением толщины покрывного слоя, что изменяет длину пути диффузии лекарств, активных веществ и/или соединений при диффузионном выходе из матрицы основного слоя. По существу, лекарства, активные вещества и/или соединения в матрице основного слоя диффундируют через междуузлия в покрывном слое. Соответственно, чем толще покрывной слой, тем длиннее путь диффузии, и, наоборот, чем тоньше покрывной слой, тем короче путь диффузии. Важно отметить, что толщина как основного слоя, так и покрывного слоя может быть ограничена требуемым общим профилем медицинского устройства. Для функционирования в качестве химического барьера, покрывной слой предпочтительно содержит материал, который менее совместим с лекарствами, активными веществами и/или соединениями, чтобы, по существу, предотвращать или замедлять диффузию, или менее совместим с матрицей основного слоя, чтобы обеспечивать химический барьер, который лекарства, активные вещества и/или соединения должны пересекать до высвобождения. Важно отметить, что концентрация лекарств, активных веществ и/или соединений может влиять на скорость диффузии; однако, концентрация лекарств, активных веществ и/или соединений обусловлена, в некоторой степени, требуемой лечебной дозой, как описано в настоящей заявке.
В одном примерном варианте осуществления медицинское устройство, например стент, может использовать полимерный материал, который действует, в основном, как химический барьер для контроля элюирования рапамицина из стента. В контексте настоящей заявки, термин рапамицин охватывает рапамицин, сиролимус, эверолимус и все аналоги, производные и конъюгаты, которые связывают FKBP12 и другие иммунофиллины и имеют такие же фармакологические свойства, как рапамицин, включая ингибирование mTOR. В данном примерном варианте осуществления покрытие содержит лекарство, активное вещество и/или соединение и полимерную матрицу основного слоя с покрывным слоем, который содержит только полимер. Полимер покрывного слоя и полимер основного слоя являются не смешиваемыми или несовместимыми, и, тем самым, создается химический барьер. Однако проводятся сравнения с основным слоем и покрывными слоями, содержащими в точности одинаковые полимеры или с полимерами, содержащими одинаковые составляющие в разных отношениях. Хотя первичный механизм регулирования представляет собой химический барьер, покрывной слой обеспечивает также органический физический барьер, как описано далее.
В данном примерном варианте осуществления основной слой может содержать любой подходящий фторполимер, и покрывной слой может содержать любой подходящий акрилат или метакрилат. В предпочтительных вариантах осуществления лекарство, активное вещество и/или соединение/полимерная матрица основного слоя содержит сополимер поливинилиденфторид-ко-гексафторпропилен (PVDF/HFP), подробно описанный выше. Сополимеры, используемые в настоящем варианте осуществления основного слоя, содержат винилиденфторид, сополимеризованный с гексафторпропиленом в массовом отношении шестидесяти массовых процентов винилиденфторида к сорока массовым процентам гексафторпропилена. Полимер покрывного слоя может, как описано выше, содержать любой подходящий акрилат или метакрилат. В предпочтительном варианте осуществления полимер покрывного слоя содержит поли(н-бутилметакрилат) или BMA.
PVDF/HFP и BMA являются не смешиваемыми или несовместимыми полимерами, которые, при смешении осаждении из раствора с использованием известных методов, будут претерпевать фазовое разделение. Именно данная несовместимость позволяет покрывному слою из акрилового полимера действовать одновременно как химический барьер (основной механизм) и физический барьер (вспомогательный механизм) для высвобождения лекарства, активного вещества и/или соединения, например рапамицина, из матрицы основного слоя.
Комбинация основного слоя из PVDF/HFP и покрывного слоя из BMA предлагает ряд преимуществ над другими комбинациями, включая повышенную износостойкость, повышенное скольжение и улучшенный контроль скорости элюирования. PVDF/HFP является гибким полимером. Гибкие полимеры дают, в результате, износостойкие покрытия медицинских приборов, поскольку они обычно двигаются или гнутся, когда стент или другое устройство претерпевает деформации. Поли(н-бутилметакрилат) или BMA является больше термопластичным полимером, а не более высокоупругим полимером, и потому более жестким, чем PVDF/HFP. Более жесткому полимеру соответствует более жесткая поверхность, а более жесткая поверхность является более скользкой поверхностью. Скользящие свойства полимерного покрывного слоя важны во время доставки и развертывания устройства, как подробно описано в настоящей заявке. Скользкое покрытие особенно полезно при доставке саморасширяющихся стентов, которые обычно требуют отведения оболочки для доставки. Если бы покрытия были нескользкими, то отведение оболочки для доставки могло бы стереть место покрытия, включая содержащиеся в нем лекарства, активные вещества и/или соединения. Скользкие покрытия также полезны для расширяемых баллонами стентов, в которых разделения стента/баллона во время развертывания также могло быть стереть покрытие. Акриловые полимеры, используемые в сочетании с фторполимерами, являются высококачественными вышеописанными химическими и физическими барьерами и, следовательно, обеспечивают улучшенное регулирование скорости элюирования.
Хотя покрытия в настоящем примерном варианте осуществления можно использовать во множестве имплантируемых медицинских устройств, описанных в настоящей заявке, нижеописанные примерные варианты осуществления покрытий применяются в связи с никель-титановыми саморасширяющимися стентами.
На фигуре 49 представлены кривые высвобождения лекарства in vivo для нескольких рецептур фторполимер/фторполимерных и фторполимер/акриловых покрытий. Процедура in vivo заключается в оценке характеристик элюирования элюирующих рапамицин стентов с несколькими рецептурами полимерных покрытий как в основном слое, так и в покрывном слое. Свиньи являются видом животных, которые признаны подходящими для исследований внутрисосудистых стентов и разрешены для таких исследований соответствующими разрешительными органами. В настоящих исследованиях in vivo применялись особи свиней мужского пола рода Sus Scrota и породы йоркширских свиней. Стенты S.M.A.R.T.™, выпускаемые компанией Cordis Corporation, ставили в подвздошную и бедренную артерии, стенты PALMAZ® GENESIS™, выпускаемые компанией Cordis Corporation, ставили в почечные артерии, и стенты CYPHER™, выпускаемые компанией Cordis Corporation, ставили в коронарные артерии. Одну треть свиней умертвляли на каждые из 2-х, 4-х и 8-х суток, и стенты и окружающие сосуды эксплантировали или анализировали на содержание лекарства.
Данные, представленные на фигуре 49, характеризуют высвобождение рапамицина in vivo из стентов S.M.A.R.T.™ с покрытиями, которые, как здесь упоминалось, являются никель-титановыми стентами с длиной двадцать миллиметров. Отношение по массе рапамицина к полимеру составляет тридцать/семьдесят для каждого основного слоя из PVDF/HFP и тридцать три/шестьдесят семь для основного слоя из сополимера полиэтилена и винилацетата/поли(н-бутилметакрилата) (EVA/BMA). Кривая 4902 характеризует скорость высвобождения/элюирования для стента, покрытого основным слоем из PVDF/HFP (с массовым отношением VDF:HFP шестьдесят/сорок) и рапамицина, с покрывным слоем массой сто шестьдесят семь микрограмм из PVDF/HFP (с массовым отношением VDF:HFP шестьдесят/сорок). Кривая 4904 характеризует скорость высвобождения/элюирования для стента, покрытого основным слоем из PVDF/HFP (с массовым отношением VDF:HFP шестьдесят/сорок) и рапамицина, с покрывным слоем массой триста пятьдесят микрограмм из PVDF/HFP (с массовым отношением VDF:HFP восемьдесят пять/пятнадцать). Кривая 4906 характеризует скорость высвобождения/элюирования для стента, покрытого основным слоем из EVA/BMA и рапамицина (тридцать три процента EVA, тридцать три процента BMA и тридцать три процента рапамицина), с покрывным слоем массой триста пятьдесят микрограмм из BMA. Кривая 4908 характеризует скорость высвобождения/элюирования для стента, покрытого основным слоем из PVDF/HFP (с массовым отношением VDF:HFP шестьдесят/сорок) и рапамицина, с покрывным слоем массой сто пятьдесят микрограмм из BMA. Кривая 4910 характеризует скорость высвобождения/элюирования для стента, покрытого основным слоем из PVDF/HFP (с массовым отношением VDF:HFP шестьдесят/сорок) и рапамицина, с покрывным слоем массой триста пятьдесят микрограмм из BMA. Кривая 4912 характеризует скорость высвобождения/элюирования для стента, покрытого основным слоем из PVDF/HFP (с массовым отношением VDF:HFP шестьдесят/сорок) и рапамицина, с покрывным слоем массой четыреста девяносто микрограмм из BMA.
Данные, представленные на фигуре 49, обеспечивают понимание скорости элюирования рапамицина из различных комбинаций покрытий. Основной слой PVDF/HFP с покрывным слоем PVDF/HFP обеспечивает малосущественный физический барьер для элюирования лекарства и минимальный химический барьер, так как основной слой и покрывной слой являются химически идентичными. Покрывной слой из BMA на основном слое из EVA/BMA обеспечивает физический барьер благодаря совместимости между химическими составами матрицы для лекарства из EVA/BMA и покрывного слоя из BMA. Покрывной слой из BMA обеспечивает немного более эффективный барьер элюированию благодаря разности химических составов матрицы основного слоя (EVA/BMA) и покрывного слоя (только BMA). Однако наиболее значительный барьер элюированию рапамицина наблюдается с матрицей основного слоя из PVDF/HFP и покрывном слое из BMA благодаря химическому барьеру, который является результатом несовместимости химических составов полимеров. Однако, даже в рамках химического барьера, изменения толщины или плотности покрывного слоя продолжают обеспечивать дополнительные уровни физических барьеров элюированию лекарства, что дает, в результате, систему покрытия, которая обеспечивает как химический, так и физический барьер для контроля высвобождения фармакологического соединения, как показано кривыми 4908, 4910 и 4912.
Идея использования несовместимых химических составов полимеров в сочетании с изменением толщины покрывного слоя в соответствии с настоящим изобретением использует преимущество фактора, который обычно можно считать негативным аспектом химической несовместимости, для достижения требуемого эффекта. Как показано кривой 4912, максимальное элюирование/высвобождение на третьи сутки существенно меньше, чем пятьдесят процентов, тогда как максимальное элюирование/высвобождение на третьи сутки для основного слоя из PVDF/HFP и покрывного слоя из PVDF/HFP существенно больше, чем семьдесят пять процентов, как показано кривой 4902.
В данном случае, концепция продемонстрирована на конкретных примерах сополимера PVDF/HFP (с массовым отношением VDF:HFP шестьдесят/сорок) и сополимера BMA, однако концепция применима к любому полимеру из семейства фторполимеров в комбинации с любым полимером из семейства акриловых полимеров (поли(алкил)акрилатов и поли(алкил)мет)акрилатов).
На фигуре 50 представлены кривые высвобождения лекарств in vitro для таких же рецептур фторполимерных/акриловых покрытий, описанных выше со ссылкой на фигуру 49. В ходе процедур тестирования in vitro, стенды подвергали воздействию непрерывного потока сред с поверхностно-активными веществами в течение двадцатичетырехчасового периода. Воздействие сред вызывает элюирование лекарства, активного вещества и/или соединения (в данном случае, рапамицина) из стента. Поток сред направляли через спектрометр ультрафиолетового/видимого света, и концентрацию рапамицина, элюируемого из стента, определяли в зависимости от времени. Вычисления выполняли по высвобожденной фракции рапамицина, в сравнении с общим содержанием лекарства, определяемым из анализа содержания лекарства на стентах из той же партии.
Результаты тестирования in vitro аналогичны результатам тестирования in vivo. По существу, рассмотрение кривых 5002, 5004, 5006, 5008, 5010 и 5012 показывает, что, и в данном случае, наиболее значительный барьер элюированию рапамицина наблюдается с матрицей основного слоя из PVDF/HFP и покрывным слоем из BMA благодаря химическому барьеру, который образуется в результате несовместимости химических составов полимеров, и физическому барьеру, обеспечиваемому более толстым покрывным слоем, как показано кривой 5012.
Важно также отметить, что стент, покрытый матрицей основного слоя из PVDF/HFP (с массовым отношением VDF:HFP шестьдесят/сорок) и покрывным слоем из BMA, является более износостойким, чем стент, покрытый матрицей основного слоя из PVDF/HFP (с массовым отношением VDF:HFP шестьдесят/сорок) и покрывным слоем из PVDF/HFP (с массовым отношением VDF:HFP шестьдесят/сорок).
Конструкция имплантируемого медицинского устройства с покрытием, которое элюирует терапевтическое лекарство, активное вещество и/или соединение, требует согласования ряда конструктивных параметров. Например, присоединение покрытия к имплантируемому медицинскому устройству изменяет профиль устройства, который, в свою очередь, может оказывать влияние на доставку устройства. В частности, нанесение покрытия на стент увеличивает диаметр стента, который, в свою очередь, может затруднить доставку. Соответственно, возможно, предпочтительно было бы минимизировать толщину покрытия, при одновременном повышении концентрации терапевтического лекарства, активного вещества и/или соединения. Повышение концентрации терапевтического лекарства, активного вещества и/или соединения может повысить скорость его элюирования в окружающую ткань или кровоток. Повышение скорости элюирования может, в свою очередь, привести к преждевременному истощению лекарства, активного вещества и/или соединения. Поэтому настоящее изобретение обеспечивает механизм, посредством которого можно повысить концентрации лекарств, активных веществ и/или соединений, при сохранении контроля над скоростью элюирования и выдерживании низкого профиля. По существу, химический и физический барьер, обеспечиваемый покрывным слоем в двухслойной системе, обеспечивает средства для повышения концентраций лекарств, активных веществ и/или соединений в предпочтительных случаях, при выдерживании низкого профиля в предпочтительных случаях, и сохранении более точного контроля над скоростями элюирования.
Кроме того, важно подчеркнуть особое значение нескольких слоев; многополимерный способ обеспечивает преимущества износостойкости, гибкости и скольжения, которые, возможно, не в состоянии обеспечить способ с единственным слоем.
Сосудистые заболевания включают в себя заболевания, которые поражают зоны, содержащие кровеносные сосуды. Например, стеноз является сужением или уменьшением артериального просвета в живом организме (например, человеческом), обычно обусловленным атеросклерозом/коронарным заболеванием сердца (CHD). Рестеноз является рецидивом стеноза после чрескожного вмешательства, например ангиопластики и стентирования. Основополагающие механизмы рестеноза включают в себя сочетание эффектов свертывания сосудов, негативной сосудистой перестройки, тромбообразования и неоинтимальной гиперплазии. Уже доказано, что рестеноз после баллонной ангиопластики обусловлен перестройкой сосудов и неоинтимальной гиперплазией, и после стентирования обусловлен, главным образом, неоинтимальной гиперплазией.
Лечение стеноза и рестеноза различается. Стеноз, вызванный CHD, часто снижает качество жизни и может приводить к инсульту, инфаркту, внезапной смерти и потере конечностей или функции конечности, происходящим вследствие стеноза. Для лечения лиц, страдающих от стеноза и рестеноза, может также потребоваться реканализация кровеносных сосудов. Для реваскуляризации сердца и восстановления нормального кровотока можно применить коронарный шунт. В других случаях, для увеличения размера просвета пораженных зон можно проводить баллонную ангиопластику. В целом, упомянутые способы лечения направлены на решение проблем, связанных со стенозом, но они могут также создавать проблему рестеноза, который приводит к рецидиву симптомов сердечных заболеваний и смертельному исходу. Кроме того, упомянутые способы лечения не являются исцеляющими по своему характеру и поэтому, в основном, не применяются, пока не произойдет заметного прогрессирования заболевания.
Одним из типов стеноза является атеросклероз. Атеросклероз поражает средние и крупные артерии и характеризуется очаговым интрамуральным утолщением, которое захватывает артериальный просвет и, в самой тяжелой форме, вызывает закупорку. Атеросклеротическая бляшка состоит из скопления внутриклеточных и внеклеточных липидов, гладкомышечных клеток и соединительнотканного матрикса. Самое раннее патологическое изменение при атеросклерозе представляет собой жировую полоску, которая развивается в покрытие артерии фиброзными бляшками. Атеросклеротические сосуды уменьшали систолическое расширение и аномальное распространение перистальтических волн. Лечение атеросклероза обычно направлено на его осложнения, например аритмию, сердечную недостаточность, почечную недостаточность, инсульт и закупорку периферических артерий.
В частности, атеросклероз представляет собой утолщение и отвердевание артерий и, как полагают, обычно вызывается прогрессивным нарастанием жировых веществ, например холестерина, клеточных остатков, клеток воспаления, кальция и других веществ во внутренней выстилке или интиме артерий. Нарастание упомянутых веществ может, в свою очередь, стимулировать клетки в стенках пораженных артерий к продуцированию дополнительных веществ, которые вызывают дальнейшее вовлечение клеток.
Атеросклероз является замедленным комплексным процессом заболевания, который обычно начинается в детстве и прогрессирует со старением человека. Скорость прогрессирования может определяться рядом факторов, включая уровни холестерина в крови, диабет, ожирение, физическую бездеятельность, высокое артериальное давление и курение табака. Данное нарастание обычно называется бляшкой и может вырастать до достаточно большого размера, чтобы существенно ослабить кровоток через пораженные артерии.
По существу, отложения различных вышеописанных веществ и вызываемая ими пролиферация дополнительных клеточных веществ или составляющих элементов, значительно увеличивают интиму, которая, в свою очередь, уменьшает площадь поперечного сечения просвета пораженных артерий, что, в свою очередь, уменьшает питание кислородом, по меньшей мере, органа. Отложения или бляшка могут также отрываться и формировать тромбы, которые могут полностью закупорить кровоток в пораженной артерии или проскакивать и создавать эмболизацию в другой части тела. Если происходит любой из данных случаев, то человек может испытать инфаркт миокарда, если пораженная артерия отвечает за перфузию сердца, или инсульт, если пораженная артерия питает кровью мозг. Если пораженная артерия питает кровью конечность или придаток, то, в результате, возможна гангрена.
В соответствии со здравым смыслом, инфаркт миокарда начинается с тяжелых закупорок, создаваемых атеросклерозом. Увеличение отложения липидов в артериях и вызванная этим реакция тканей приводит к сужению пораженной артерии или артерий, что, в свою очередь, может приводить к стенокардии и возможной коронарной окклюзии, внезапной сердечной смерти или тромботическому инсульту. Самое последнее исследование, однако, приводит к изменению понимания атеросклероза. В настоящее время, исследователи полагают, что, по меньшей мере, какое-то заболевание коронарных артерий является воспалительным процессом, при котором воспаление вызывает нарастание или прогрессирование и отрыв бляшек. Данные бляшки, которые склонны к отрыву, обычно называют уязвимыми бляшками, сами по себе не закупоривают кровоток в пораженной артерии или артериях, а вместо этого, совсем как абсцесс, они могут вкрапливаться в артериальную стенку так, что их трудно обнаружить. По существу, данные уязвимые бляшки нельзя наблюдать методами традиционной ангиографии и/или рентгеноскопии, и они обычно не вызывают симптомов ишемии. Однако, как изложено далее в описании, методы определения присутствия уязвимых бляшек совершенствуются.
По множеству причин, упомянутые, так называемые, уязвимые бляшки, скорее всего, должны разрушаться или отрываться, с созданием эмболов и незащищенных поверхностей ткани, которые являются высокотромбогенными. Соответственно, в настоящее время принято считать, что большинство случаев острого инфаркта миокарда, внезапной сердечной смерти и тромботического инсульта вызвано разрушением уязвимых атеросклеротических бляшек, приводящим к тромбозу. Поэтому данные уязвимые бляшки, представляют большую угрозу жизни, чем другие бляшки и могут быть ответственными за не менее чем от шестидесяти до восьмидесяти процентов всех инфарктов миокарда.
В частности, нестабильные или уязвимые бляшки являются воспалительными сосудистыми поражениями, которые развиваются в атеросклеротических кровеносных сосудах. Уязвимые бляшки характеризуются активным воспалением, клеточной гиперплазией и закупоркой просвета разных степеней. Морфологически, уязвимые бляшки содержат фиброзный колпачок, находящийся в контакте с просветом сосуда, покрывающий сердцевину из липидного и клеточного материала. Поражения уязвимыми бляшками обычно не являются закупоривающими по сравнению с хроническими стабильными бляшками, которые создают ишемические симптомы. По этой причине они не просто обнаружимы.
Отличительным признаком уязвимых бляшек является активное воспаление с значительной инфильтрацией клеток воспаления, преимущественно, T-лимфоцитов и макрофагов, что вызывает генерацию протеолитических ферментов, которые, по существу, переваривают стенку фиброзного колпачка и, тем самым, индуцируют нестабильность бляшек и, в конечном счете, отрыв бляшек. Отрыв бляшек открывает высокотромбогенный материал в липидной сердцевине для контакта с кровотоком, что приводит к быстрому развитию закупоривающих тромбов. Отрыв уязвимой бляшки, как изложено выше, является основной причиной острых синдромов закупорки коронарных и мозговых артерий. Данные синдромы включают в себя нестабильную стенокардию, инфаркт миокарда, инфаркт миокарда как с зубцом Q, и без зубца Q, мозговой инсульт и преходящую ишемию головного мозга. Другими словами, отрыв уязвимой бляшки является причиной большого процента сердечно-сосудистых заболеваний и смертности от них.
При отсутствии доступных в настоящее время эффективных технологий для обнаружения уязвимой бляшки лечение по поводу уязвимой бляшки обычно начинают только после того, как бляшка оторвалась, и развились клинические симптомы. Технологии обнаружения, находящиеся в настоящее время в стадии исследования, включают в себя усовершенствованную магнитно-резонансную визуализацию, термические датчики, которые измеряют температуру артериальной стенки в предположении, что воспалительный процесс выделяет тепло, датчики эластичности, внутрисосудистую ультразвуковую визуализацию, оптическую когерентную томографию, контрастные вещества и ближний инфракрасный и инфракрасный свет. По мере того как развиваются усовершенствованные диагностические способы идентификации поражений уязвимыми бляшками до их отрыва, появляется возможность лечения дискретных поражений перед появлением опасных клинических симптомов. Однако лечение уязвимой бляшки предпочтительно проводят, как описано ниже.
В активной уязвимой бляшке происходят два фундаментальных физиологических процесса, воспаление и накопление и метаболизм липидов. Воспаление является непрерывным процессом, который заключается в воспалении фиброзного колпачка и создании колпачка, уязвимого для отрыва. Липидный метаболизм состоит в образовании активного липидного депо или сердцевины, содержащей мягкий холестеринемический липидный материал, склонный к отрыву. Воспалительный процесс является острой фазой, и липидный метаболизм является хронической фазой поражения уязвимыми бляшками.
Стент или другую каркасную конструкцию, предназначенную для поддержания проходимости сосуда и содержащую архитектуру многослойного покрытия, которая содержит, по меньшей мере, одно терапевтическое активное вещество, лекарство и/или соединение для лечения как воспаления, так и процессов липидного метаболизма, можно использовать для эффективного лечения уязвимых бляшек. В одном примерном варианте осуществления, для лечения как острой, так и хронической фаз уязвимых бляшек можно использовать стент, содержащий покрытие с двухуровневым профилем высвобождения. Например, противовоспалительные терапевтические активные вещества, например кортикостероиды, нестероидальные противовоспалительные активные вещества, ацетилсалициловую кислоту, ацетаминофен и ибупрофен можно включать в архитектуру покрытия для «быстрого высвобождения» и укороченной общей продолжительности, чтобы влиять на острую фазу поражения уязвимыми бляшками, и гиполипидемические или модифицирующие липиды активные вещества можно включать в архитектуру покрытия для «медленного высвобождения» и увеличенной общей продолжительности, чтобы влиять на хроническую фазу поражения уязвимыми бляшками. В архитектуре стента/лекарства можно использовать множество нерассасывающихся или рассасывающихся полимеров для контроля, регулирования и/или оптимизации профиля доставки для оптимального физиологического эффекта. Другими словами, в связи со стентом можно использовать специальные профили доставки терапевтических лекарств и/или соединений для лечения всех аспектов уязвимых бляшек, например противовоспалительных лекарств, активных веществ и/или соединений для быстрого высвобождения с целью влияния на воспалительный отрыв фиброзного колпачка и гиполипидемических или модифицирующих липиды лекарств, активных веществ и/или соединений для медленного высвобождения с целью влияния на размер и состав липидного депо уязвимых бляшек.
Стент может содержать любую подходящую каркасную конструкцию, включая расширяемые баллонами стенты, изготовленные из нержавеющей стали или других металлических сплавов, и/или саморасширяющиеся стенты, изготовленные из нитинола или металлических сплавов с памятью формы. В альтернативном варианте стент может быть изготовлен из неметаллических материалов, например керамики и/или полимеров, которые могут быть биоразлагаемыми. Биоразлагаемый стент будет служить в качестве временного каркаса и, в конечном счете, будет растворяться в течение периода времени в пределах от скольких-то суток или недель до скольких-то месяцев или лет. Стент будет устанавливаться на катетер для доставки и доставляться чрескожно через просвет кровеносного сосуда к месту поражения уязвимыми бляшками, как подробно описано выше в отношении лечения рестеноза. Стент, как описано выше, предназначен для поддержания проходимости сосуда, а также обеспечения структурной поддержки ослабленного или потенциально ослабленного фиброзного колпачка и предотвращения его отрыва. Стент обеспечивает также средство для предотвращения дальнейшего постепенного внедрения поражения.
Недавнее исследование показало, что разные половые гормоны могут по-разному воздействовать на функцию сосудов. Например, различия сердечно-сосудистых заболеваний между полами относили, главным образом, на счет защитного действия эстрогена у женщин; женщины в предклимактерическом возрасте реже страдают коронарной болезнью. В частности, эстроген оказывает широко известное положительное воздействие на липидный профиль. Еще более важен тот факт, что эстроген может непосредственно влиять на сосудистую реактивность, которая является важной составляющей атеросклероза. Недавние эпидемиологические исследования наводят на мысль, что заместительная гормональная терапия (HRT) может снизить риск коронарной болезни у женщин в постклимактерическом возрасте. В частности, многие эпидемиологические исследования наводят на мысль, что заместительная терапия эстрогенами (ERT) может давать кардиозащитный эффект у женщин в постклимактерическом возрасте. Положительное воздействие упомянутых методов гормональной терапии можно также применить на мужчинах. К сожалению, системное применение эстрогена ограничено из-за возможных гиперпластических воздействий эстрогена на матку и грудную железу у женщин и эффектов феминизации у мужчин.
Механизмы упомянутых положительных воздействий, вероятно, являются многофакторными. Как известно, эстроген благоприятно изменяет атерогенный липидный профиль и может также оказывать непосредственное воздействие на стенки кровеносных сосудов. Эстроген может оказывать как быстрое, так и долговременные воздействия на сосудистую сеть, включая локальное продуцирование фактора свертывания крови и фибринолитического фактора, антиоксидантов и продуцирование других вазоактивных молекул, например оксида азота и простагландинов, которые, как известно, все влияют на развитие сосудистого заболевания.
Экспериментальная работа наводит на мысль, что эстроген может также воздействовать на эндотелий и гладкомышечные клетки либо прямо, либо через рецепторы эстрогенов, как у мужчин, так и у женщин. Представляется, что указанное свойство оказывает ингибирующее воздействие на многие этапы атеросклеротического процесса. Что касается инвазивной кардиологии, то представляется, что эстроген ингибирует реакцию на повреждение баллоном сосудистой стенки. Эстроген может восстанавливать и ускорять рост эндотелиальных клеток in vitro и in vivo. Своевременное восстановление целостности слоя эндотелиальных клеток может вносить вклад в ослабление реакции на повреждение путем повышения доступности оксида азота. Это, в свою очередь, может непосредственно ингибировать пролиферацию гладкомышечных клеток. В ходе экспериментальных исследований было показано, что эстроген ингибирует пролиферацию и миграцию гладкомышечных клеток в ответ на повреждение баллоном. Доказано также, что эстроген ингибирует адвентициальную миграцию фибробластов, что может, в свою очередь, подавлять негативную перестройку.
Соответственно, в дополнение к лекарствам, описанным в настоящей заявке, локальное или регионарное введение эстрогена, рапамицина и/или их комбинации можно использовать для лечения или стабилизации поражений уязвимыми бляшками. В контексте настоящего описания, термин эстроген должен включать в себя 17-бета-эстрадиол (с химическим названием 1,3,5(10)-эстрадиен-3,17-бета-диол, имеющий химическое обозначение C18N24O2), синтетические или естественные аналоги или производные 17-бета-эстрадиола с эстрогенной активностью или биологические активные метаболиты 17-бета-эстрадиола, например 2-метоксиэстрадиол. 17-бета-эстрадиол является естественным эстрагеном, вырабатываемым в самом организме. Соответственно, не должно быть никаких проблем биосовместимости, когда 17-бета-эстрадиол вводят локально, регионарно или системно.
17-бета-эстрадиол обычно считается самым мощным женским гормоном. Общеизвестно, что женщины в предклимактерическом возрасте реже страдают коронарной болезнью, чем другие лица, и что упомянутые женщины вырабатывают 17-бета-эстрадиол в высоких концентрациях. 17-бета-эстрадиол стали называть естественным сосудозащитным средством, обеспечивающим опосредованное сосудозащитное действие через ряд клеточных механизмов. Установлено, что 17-бета-эстрадиол может ингибировать пролиферацию и миграцию гладкомышечных клеток, стимулировать реэндотелиализацию и восстанавливать нормальную эндотелиальную функцию, после сосудистого повреждения. Кроме того, известно, что 17-бета-эстрадиол обладает плеоморфными свойствами, т.е. способностью возникать в разнообразных отличающихся формах, антиатерогенными свойствами, противовоспалительными свойствами и антиоксидантными свойствами.
Соответственно, 17-бета-эстрадиол можно сочетать с рапамицином для лечения уязвимых бляшек. Лечение уязвимых бляшек можно обеспечивать комбинированным воздействием двух терапевтических активных веществ, действующих синергически посредством разных механизмов, для ослабления пролиферации гладкомышечных клеток, воспаления и атеросклероза.
По меньшей мере, одно терапевтическое лекарство, активное вещество и/или соединение, используемое в комбинации со стентом, предпочтительно будет предотвращать неоинтимальную гиперплазию, которая обычно возникает при стентировании, и которая может приводить к рестенозу и невыполнению устройством его функций, как подробно описано выше. Кроме того, такие же или дополнительные терапевтические лекарства, активные вещества и/или соединения будут предпочтительно стабилизировать или пассивировать поражение путем ослабления локального воспаления и предотвращения дополнительного разрушения фиброзного колпачка. По меньшей мере, одно терапевтическое лекарство, активное вещество и/или соединение можно доставлять в полимерной матрице покрытия, наносимого на распорки стента, или внедрить в материал, формирующий сам стент, для высвобождения в стенку сосуда в течение заданного периода времени, предпочтительно с использованием двойного профиля для скорости высвобождения, как кратко описано выше.
Как при лечении рестеноза после повреждения сосуда, так и при лечении уязвимых бляшек, возможно, было бы полезно обеспечить регионарную доставку различных лекарств, активных веществ и/или соединений в дополнение к локальной доставке различных лекарств, активных веществ и/или соединений, как описано в настоящей заявке. Лекарства, активные вещества и/или соединения, доставляемые регионарно, могут быть идентичными тем, которые доставляются локально или могут отличаться. В контексте настоящей заявки, регионарная доставка должна означать доставку в зону, большую, чем зона, охватываемая устройствами для локальной доставки, например устройствами, описанными в настоящей заявке, включая стенты и другие имплантируемые медицинские устройства. Например, можно воспользоваться инфузионным катетером для введения заданной терапевтической дозы или серии доз, по меньшей мере, одного лекарства, активного вещества и/или соединения в несколько мест, находящихся вблизи места поражения, например поражений стенозом или уязвимыми бляшками. По существу, лекарство или лекарства можно вводить вблизи поражения, с дистальной стороны от поражения, непосредственно в поражение или в данные места в любой комбинации. Лекарство или лекарства можно вводить множеством способов, включая адвентициальную инъекцию. Доза и число мест инъекции зависят от ряда факторов, включая тип лекарства, активного вещества и/или соединения, характеристик диффузии лекарства, активного вещества и/или соединения и зоны в теле, которую следует лечить. На практике, лекарство, активное вещество и/или соединение вводится инъекцией в адвентициальную ткань вблизи и/или с дистальной стороны от поражения, а также в адвентициальную ткань, окружающую поражение, и затем распределяется по оси и продольно от места инъекции.
Как изложено в настоящей заявке, стенты с лекарственными покрытиями можно использовать для лечения и/или предотвращения рестеноза и уязвимых бляшек. Стенты можно покрывать множество лекарств или комбинаций лекарств, как описано в настоящей заявке. Например, рапамицин, один или в комбинации, можно локально доставлять из стента или других имплантируемых медицинских устройств. В данном примерном варианте осуществления идентичные или отличающиеся лекарства можно также доставлять регионарно посредством катетерного устройства. По существу, катетерное устройство можно использовать для доставки дополнительных количеств лекарства или лекарств, связанных с устройством для локальной доставки, или совершенно других лекарств. Регионарная доставка лекарств может быть полезной по ряду причин, включая более высокие количества доз и более широкие зоны охвата. Кроме того, некоторые лекарства могут быть более эффективными в инъецируемой форме, чем в растворенной или взвешенной форме в полимерном покрытии. Кроме того, методы лекарственной терапии можно адаптировать для отдельного пациента.
В дополнение к рапамицину, другие лекарства, которые можно вводить регионарно для лечения уязвимых бляшек, содержат нестероидные противовоспалительные средства, например аспирин, целекоксиб, стероидные активные вещества, например эстроген, метаболические активные вещества, например троглитазон, и антикоагулянты, например эноксапарин, пробукол, хирудин и apo-A1MILANO. Соответственно, данные лекарства можно использовать по одному или в комбинации с рапамицином.
Для регионарной доставки лекарств можно использовать множество катетерных устройств. В одном примерном варианте осуществления устройство для доставки лекарств содержит изготовленное микрообработкой хирургическое устройство для инвазивных процедур или микроиглу. Устройство представляет собой инфузионный катетер EndoBionics MicroSyringe™, выпускаемый компанией EndoBionics, Inc., San Leandros, California, и имеет нижеописанные общие характеристики.
Микроиглу вводят, по существу, нормально к стенке сосуда (артерии или вене) для максимально возможного исключения травмирования пациента. Пока микроигла не находится в месте инъекции, она расположена в стороне так, что не задевает артериальных или венозных стенок своим острием. В частности, микроигла остается заключенной в стенки исполнительного элемента или оболочки, присоединенной к катетеру так, что не будет ранить пациента во время вмешательства или врача во время манипулирования. После подхода к месту инъекции перемещение исполнительного элемента вдоль сосуда прекращается, и исполнительным элементом управляют, чтобы вызвать выталкивание микроиглы наружу, по существу, перпендикулярно центральной оси сосуда, например, в который введен катетер.
Как показано на фигурах 72A-73B, изготовленное микрообработкой хирургическое устройство 7210 содержит исполнительный элемент 7212 с корпусом 7212a исполнительного элемента и центральной продольной осью 7212b. Корпус исполнительного элемента, приблизительно, образует C-образный контур с отверстием или пазом 7212d, продолжающимся, по существу, вдоль его длины. Микроигла 7214 расположена внутри корпуса исполнительного элемента, как подробно описано ниже, когда исполнительный элемент находится в его недействующем состоянии (убранном состоянии), как показано на фигуре 72B. Микроигла перемещается наружу из корпуса исполнительного элемента, когда исполнительный элемент приводят в действие для перевода в его действующее состояние (выдвинутое состояние), как показано на фигуре 73B.
Исполнительный элемент может быть закрыт на его проксимальном конце 7212e и дистальном конце 7212f вводным концом 7216 и головным концом 7218, соответственно, лечебного катетера 7220. Головной конец катетера служит средством позиционирования исполнительного элемента внутри кровеносного сосуда при использовании рентгеноконтрастных покрытий или маркеров. Головка катетера образует также уплотнение на дистальном конце 7212f исполнительного элемента. Вводный конец катетера обеспечивает необходимые межкомпонентные соединения (пневмогидравлические, механические, электрические или оптические) на проксимальном конце 7212e исполнительного элемента.
Фиксирующие кольца 7222a и 7222b расположены, соответственно, на дистальном и проксимальном концах исполнительного элемента. Головка катетера присоединена к фиксирующему кольцу 7222a, а ввод катетера присоединен к фиксирующему кольцу 7222b. Фиксирующие кольца выполнены из тонкого, приблизительно от десяти до ста микрометров, по существу, жесткого материала, например парилена (типов C, D или N), или металла, например алюминия, нержавеющей стали, золота, титана или вольфрама. Фиксирующие кольца формируют жесткую, по существу, C-образную конструкцию на каждом конце исполнительного элемента. Катетер можно присоединить к фиксирующим кольцам, например, сваркой встык, ультразвуковой сваркой, заключением в сплошную полимерную оболочку или клеем, например эпоксидным.
Корпус исполнительного элемента дополнительно содержит центральную расширяемую секцию 7224, расположенную между фиксирующими кольцами 7222a и 7222b. Расширяемая секция 7224 содержит внутреннюю свободную зону 7226 для быстрого расширения, когда активизирующую текучую среду подают в данную зону. Центральная секция 7224 из тонкого, полужесткого или жесткого расширяемого материала типа полимера, например парилена (типов C, D или N), силикона, полиуретана или полимида. Центральная секция 7224, после активизации, может быть расширена наподобие баллонного устройства.
Центральная секция может выдерживать давления до приблизительно ста атмосфер при подаче активизирующей текучей среды в свободную зону 7226. Материал, из которого выполнена центральная секция, является жестким или полужестким, чтобы центральная секция возвращалась, по существу, в ее исходную конфигурацию и ориентацию (недействующее состояние), когда активизирующую текучую среду отводят из свободной зоны 7226. Поэтому, в этом отношении, центральная секция совсем не похожа на баллон, который не имеет собственной стабильной конструкции.
Свободная зона 7226 исполнительного элемента подсоединена к нагнетательному каналу, трубке или пневмогидравлической магистрали 7228, которая продолжается от вводного конца катетера к проксимальному концу исполнительного элемента. Активизирующую текучую среду подают в свободную зону по нагнетательной трубке. Нагнетательная трубка может быть выполнена из тефлона® или других инертных пластиков. Активизирующая текучая среда может быть физиологическим раствором или рентгеноконтрастным красителем.
Микроигла 7214 может находиться приблизительно в середине центральной секции 7224. Однако, как изложено ниже, это не обязательно, особенно, когда применяется несколько микроигл. Микроигла присоединена к внешней поверхности 7224a центральной секции. Микроигла присоединена к поверхности 7224a клеем, например цианоакрилатом. В альтернативном варианте, микроиглу можно присоединять к поверхности 7224a металлической или полимерной сеткообразной конструкцией 7230, которая сама присоединена к поверхности 7224a клеем. Сеткообразная конструкция может быть выполнена из, например, стали или нейлона.
Микроигла содержит острие 7214a и стержень 7214b. Острие микроиглы может обеспечивать кромку или точку введения. Стержень 7214b может быть полым, и острие может содержать выпускной канал 7214c, допускающий введение фармакологического средства или лекарства в пациента. Однако микроигла не обязательно должна быть полой, так как ее можно выполнить по форме, сходной с нейрозондом, для выполнения других задач. Как показано, микроигла продолжается приблизительно перпендикулярно от поверхности 7224a. Следовательно, как поясняется, микроигла будет перемещаться, по существу, перпендикулярно оси сосуда или артерии, в которую игла введена, чтобы допускать непосредственное прокалывание или прорыв сосудистых стенок.
Микроигла дополнительно содержит нагнетательный канал, трубку или пневмогидравлическую магистраль 7214d для подачи фармакологического средства или лекарства, который(ая) представляет канал пневмогидравлического сообщения микроиглы с соответствующим пневмогидравлическим соединителем на вводном конце катетера. Упомянутая нагнетательная трубка может быть сформирована в одно целое со стержнем 7214b, или упомянутая трубка может быть сформирована отдельной деталью, которую впоследствии соединяют со стержнем, например, клеем типа эпоксидного клея.
Игла 7214 может быть стальной иглой с калибром не более 30. В альтернативном варианте микроигла может быть выполнена методом микрообработки из полимеров, других металлов, металлических сплавов или полупроводниковых материалов. Игла, например, может быть выполнена из парилена, кремния или стекла.
Применяемый катетер 7220 вводят по артерии или вене и перемещают внутри сосудистой сети пациента, например вены 7232, пока не достигается конкретная заданная область 7234, как показано на фигуре 74. Как хорошо известно в области инвазивных процедур с использованием катетеров, катетер 7220 может следовать по проволочному направителю 7236, который перед этим введен в пациента. При желании, катетер 7220 может также следовать по пути ранее введенного направляющего катетера (не показанного), который охватывает проволочный направитель. В каждом случае исполнительный элемент является полым и имеет низкий профиль, и надет на проволочный направитель.
Во время проведения катетера 7220 можно использовать общеизвестные способы рентгеноскопии или магниторезонансной визуализации (MRI) для формирования изображения катетера и поддержки установки исполнительного элемента 7212 и микроиглы 7214 в заданной области. Когда катетер направляют внутри тела пациента, микроигла остается в убранном положении или вмещается внутри корпуса исполнительного элемента, чтобы не причинить никаких травм стенкам сосуда.
После установки в заданную область 7234, перемещение катетера прекращают, и в свободную зону 7226 исполнительного элемента подается активизирующая текучая среда, что вынуждает расширяемую секции 7224 быстро выдвинуться с перемещением микроиглы 7214 в, по существу, перпендикулярном направлении относительно продольной центральной оси 7212b корпуса 7212a исполнительного элемента, чтобы проколоть сосудистую стенку 7232a. Для перемещения микроиглы из ее убранного состояния в ее выдвинутое состояние, требуется всего лишь приблизительно от ста миллисекунд до двух секунд.
Концы исполнительного элемента на фиксирующих кольцах 7222a и 7222b остаются жестко закрепленными к катетеру 7220. Следовательно, они не деформируются во время срабатывания. Поскольку исполнительный элемент в начальном состоянии является свернутой конструкцией, данная, так называемая, ждущая форма существует как нестабильная свернутая мода. Упомянутая нестабильность, после приведения в действие, создает широкое движение микроиглы, приблизительно, перпендикулярное центральной оси корпуса исполнительного элемента, что вызывает быстрый прокол сосудистой стенки без сообщения большого импульса. В результате, создается микромасштабное отверстие с самым минимальным повреждением окружающей ткани. Кроме того, поскольку передаваемый импульс относительно мал, то, для удерживания катетера и исполнительного элемента в заданном месте во время приведения в действии и прокалывания, требуется лишь ничтожно малое поджимное усилие.
Микроигла фактически двигается настолько быстро и с таким усилием, что она может внедриться в периваскулярную ткань 7232b, а также в сосудистую ткань. Кроме того, поскольку исполнительный элемент «паркуют» или останавливают перед приведением в действие, то обеспечиваются более точные размещение и контроль над прокалыванием сосудистой стенки.
После приведения в действие микроиглы и доставки фармакологического средства в заданную область микроиглой активизирующую текучую среду откачивают из свободной зоны 7226 исполнительного элемента, что вынуждает расширяемую секцию 7224 вернуться в ее исходное убранное состояние. Это также вызывает отвод микроиглы из сосудистой стенки. При отведении, микроигла снова заключается в исполнительный элемент.
Как изложено выше, микроиглу или другие катетерные системы доставки можно использовать для доставки, по меньшей мере, одного лекарства, активного вещества и/или соединения, включая рапамицин, в место атеросклеротической бляшки. Данный тип регионарной доставки можно применять сам по себе или в комбинации с имплантируемым медицинским устройством с идентичными или другими лекарствами, присоединенными к нему. По меньшей мере, одно лекарство, активное вещество и/или соединение предпочтительно доставляют в адвентициальное пространство вблизи поражения.
Как изложено в настоящем описании, существует ряд преимуществ, которые дает локальная или регионарная доставка некоторых лекарств, активных веществ и/или соединений с помощью средства, иная, чем доставка из имплантируемого медицинского устройства или дополнительная к ней. Однако эффективность лекарств, активных веществ и/или соединений может, в некоторой степени, зависеть от их рецептуры.
Обычно очень сложно создавать жидкие лекарственные формы нерастворимых в воде и липофильных (обладающих сродством к липидам и/или склонных к сочетанию с липидами) лекарств, например, рапамицина, без прибегания к существенным количествам поверхностно-активных веществ, вспомогательных растворителей и т.п. Очень часто, упомянутые инертные среды (инертные вещества, которые выполняют функцию связующих веществ-носителей), например Tween 20 и 80, Cremophor и полиэтиленгликоль (PEG), характеризуются, в форме поставки, различными степенями токсичности по отношению к окружающей ткани. Соответственно, применение органических вспомогательных растворителей, например диметилсульфоксида (DMSO), N-метилпирролидона (NMP) и этанола, требуется свести к минимуму для снижения токсичности растворителя. По существу, ключом к созданию жидкого препарата нерастворимого в воде лекарства является определение хорошей комбинации инертной среды и вспомогательного растворителя и оптимальных пределов содержания добавок в конечной лекарственной форме, чтобы сбалансировать повышение растворимости лекарства с необходимыми запасами безопасности.
Как показали отличные результаты клинических испытаний новейших элюирующих лекарства стентов, например элюирующих лекарства стентов Cypher® и Taxus®, пролонгированная высокая локальная концентрация и удерживание тканью сильнодействующего противовоспалительного и противоопухолевого активного вещества, высвобождаемого из покрытия стента, может, по существу, исключить неоинтимальное новообразование после процедуры ангиопластики. Рапамицин, высвобождаемый из стента Cypher®, стабильно демонстрировал более высокую эффективность против рестеноза после имплантации стента, по сравнению с непокрытым металлическим стентом. Однако, существуют клинические ситуации, когда, возможно, полезнее был бы способ, обходящийся без стента для локальной доставки или регионарной доставки, включая ситуации с раздвоенными соединениями, мелкими артериями и рестенозом ранее имплантированных стентов. Соответственно, может существовать потребность в сильнодействующих терапевстических средствах, которые необходимо депонировать только локально или регионарно, и лекарстве, которое будет выполнять свои фармакологические функции, в основном, благодаря его сильно выраженной липофильной природе и способности продолжительно удерживаться в ткани.
Локально или регионарно доставляемый раствор сильнодействующего терапевтического активного вещества, например рапамицина, обеспечивает ряд преимуществ по сравнению с системно доставляемым активным веществом или активным веществом, доставляемым посредством имплантируемого медицинского устройства. Например, относительно высокая концентрация в ткани может достигаться непосредственным отложением фармацевтического активного вещества в артериальной стенке. В зависимости от местоположения отложения, можно обеспечить иной профиль концентрации лекарства, чем при использовании элюирующего лекарство стента. Кроме того, с локально или регионарно доставляемым раствором, отсутствует потребность в постоянно имплантированном устройстве, например стенте, что исключает потенциальные побочные эффекты, связанные с ним, например воспалительную реакцию и долговременное повреждение ткани. Однако, важно отметить, что локально или регионарно доставляемый раствор можно использовать в комбинации с элюирующими лекарства стентами или другими имплантируемыми медицинскими устройствами с покрытиями. Другое преимущество растворов или жидких препаратов состоит в том, что корректировка инертных сред в жидком препарате будет легко изменять профили распределения и удерживания лекарства. Кроме того, жидкий препарат можно смешивать непосредственно перед инъекцией посредством предварительно упакованного многокамерного инъекционного устройства, чтобы улучшить хранение и увеличить срок хранения лекарственных форм.
В соответствии с примерными вариантами осуществления настоящего изобретения, разработан ряд жидких препаратов для локальной или регионарной доставки нерастворимых в воде соединений, например сиролимуса и его аналогов, включая CCI-779, ABT-578 и эверолимус, посредством просачивающихся баллонов и катетерных инъекционных игл. Сиролимус и его аналоги являются рапамицинами, и, в контексте настоящей заявки, термин рапамицин охватывает рапамицин и его аналоги, производные и родственные вещества, которые связываются с FKBP12 и обладают такими же фармакологическими свойствами, как рапамицин. Данные жидкие препараты повышают кажущуюся растворимость фармакологически активных, но нерастворимых в воде соединений в два-четыре раза по сравнению с предельными растворимостями соединений в воде. Данные жидкие препараты основаны на применении очень малого количества органических растворителей, например, этанола, (обычно, меньше двух процентов) и большого количества безопасных амфифильных (из молекул или родственных молекулам, содержащим полярную водорастворимую группу, соединенную с неполярной, нерастворимой в воде гидратированной цепочкой) инертных сред, например полиэтиленгликоля (PEG 200, PEG 400) и витамина E TPGS, для повышения растворимости соединений. Данные жидкие препараты из практически нерастворимых в воде соединений являются стабильными и легко текучими при комнатной температуре. Некоторые инертные среды, например витамин E TPGS и BHT, можно использовать для повышения стойкости при хранении соединений сиролимуса, благодаря их антиокислительным свойствам.
В нижеприведенной таблице 9 представлены концентрации инертных сред, вспомогательных растворителей и лекарства для четырех разных жидких рецептур в соответствии с примерным вариантом осуществления настоящего изобретения. Концентрации каждой составляющей определены методом жидкостной хроматографии и представлены значениями массы на объем. Как можно видеть из таблицы 9, 4-мг/мл концентрация сиролимуса обеспечивалась при концентрации этанола два процента, концентрации воды двадцать пять процентов и концентрации PEG 200 семьдесят пять процентов. Концентрация этанола, предпочтительно, составляет не более двух процентов, чтобы исключить превращение этанола в активный ингредиент препарата.
Как изложено выше, жидкий препарат, содержащий 4 мг/мл сиролимуса, можно получить с использованием PEG 200 в качестве инертной среды и этанола и воды в качестве вспомогательных растворителей. Данная концентрация сиролимуса выше, чем растворимость сиролимуса в воде, в от приблизительно четырехсот до приблизительно тысячу раз. Введение эффективного вспомогательного растворителя, PEG 200, обеспечивает, сиролимус в высокой концентрации не начинает выпадать в осадок из раствора, пока не разбавляется водой в пять-десять раз. Высокая концентрация сиролимуса необходима для поддерживания эффективной и высокой локальной концентрации сиролимуса после доставки к месту. Жидкие препараты являются текучими при комнатной температуре и совместимыми с рядом устройств для доставки. В частности, каждый из данных препаратов успешно вводили посредством инфузионного катетера, обозначаемого фирменным названием CRESCENDO™, выпускаемым компанией Cordis Corporation, Miami, Florida, как подробнее описано в последующем, и инфузионным катетером EndoBionics Micro Syringe™, выпускаемым компанией EndoBionics, Inc., San Leandros, California, как подробнее описано в последующем, в ходе исследований на свиньях.
В другом примерном варианте осуществления жидкий препарат сиролимуса содержит воду и этанол в качестве вспомогательных растворителей и витамин E TPGS в качестве инертной среды. Жидкий препарат составляли с использованием следующего процесса. Двести миллиграммов сиролимуса и два грамма этанола добавляли в предварительно взвешенный двухсот-миллилитровый сцинтилляционный флакон. Флакон встряхивали и подвергали воздействию ультразвука, пока сиролимус не растворялся полностью. Затем в раствор этанола и сиролимуса добавляли около шестисот миллиграммов витамина E TPGS. Флакон встряхивали снова, пока не получали прозрачный желтоватый раствор. Затем использовали газообразный азот для уменьшения количества этанола во флаконе до, приблизительно, двухсот девяносто девяти миллиграммов. В отдельном флаконе растворяли триста миллиграммов витамина E TPGS в одиннадцати миллилитрах очищенной воды, с одновременным встряхиванием. Затем раствор витамина E TPGS и воды добавляли в первый флакон, содержащий сиролимус, витамин E TPGS и этанол. Затем первый флакон интенсивно и непрерывно встряхивали в течение трех минут. Полученный раствор сиролимуса был прозрачным, с пеной сверху. Пена постепенно исчезла после выдерживания при комнатной температуре. Анализ методом HPLC (высокоэффективной жидкостной хроматографии) на содержание сиролимуса показал, что концентрация сиролимуса в конечном растворе составляла 15 мг/мл. Конечный раствор содержал этанол в концентрации менее чем два процента, что, как упоминалось выше, важно для выдерживания этанола в качестве неактивного ингредиента. Соответственно, использование витамина E TPGS в качестве инертной среды вместо PEG обеспечивало, в результате, более высокую концентрацию сиролимуса в конечном препарате.
В нижеприведенной таблице 10 представлены составы и визуальные характеристики водных препаратов сиролимуса с использованием этанола, витамина E TPGS и воды в разных соотношениях. Растворы, характеризуемые данными, содержащимися в таблице 10, составлялись с использованием процедуры, по существу, аналогичной вышеописанной процедуре, за тем исключением, что изменялись соотношения между сиролимусом и витамином E TPGS.
Все вышеприведенные препараты, кроме номера пятого, сохранялись в виде стабильных растворов как при комнатной температуре, так и в охлажденном состоянии. Результаты, приведенные в таблице 10, указывают, что витамин E TPGS можно использовать в широких пределах изменения концентрации для повышения растворимости сиролимуса в водном растворе.
В другом примерном варианте осуществления составляли жидкий препарат CCI-779, аналога сиролимуса, с использованием этанола, витамина E TPGS и воды. Данный жидкий препарат составляли в режиме, аналогичном вышеописанному режиму. Благодаря его более высокой растворимости в этаноле, только 0,8 граммов этанола использовали для растворения двухсот миллиграммов CCI-779, в противоположность двум граммам сиролимуса. После того, как количество этанола уменьшили до приблизительно двухсот тридцати миллиграммов, во флакон с этанолом и CCI-779 добавили одиннадцать миллилитров очищенной воды, содержащей триста миллиграммов витамина E TPGS. Комбинированный раствор встряхивали в течение трех минут и, в результате, получали прозрачный раствор. Анализ методом HPLC на содержание CCI-779 показал, что концентрация CCI-779 в конечном растворе составила 15 мг/мл. Концентрация этанола в конечном растворе была меньше двух процентов. Соответственно, результаты, по существу, идентичны результатам, полученным для сиролимуса.
Как изложено выше, для доставки вышеописанных жидких препаратов можно использовать несколько катетерных систем для доставки. Одной подобной катетерной системой является инфузионный катетер CRESCENDO™. Инфузионный катетер CRESCENDO™ предназначен для селективной доставки растворов, например гепаринизированного физиологического раствора и тромболитических активных веществ, в коронарную сосудистую сеть. Инфузионный катетер можно также использовать для доставки жидких препаратов, включая жидкий раствор сиролимуса, описанный в настоящей заявке. Инфузионная область содержит зону, состоящую из двух накачиваемых баллонов с несколькими отверстиями, на дистальной оконечности катетера. Инфузионная область непрерывно продолжает просвет, который продолжается через катетер и заканчивается у люэровского присоединительного отверстия в проксимальной втулке. Инфузия растворов обеспечивается ручным нагнетанием через инфузионное отверстие. Катетер содержит также просвет для проволочного направителя и рентгеноконтрастный маркерный пояс, расположенный в центре инфузионной области для маркировки ее относительного положения при использовании рентгеноскопии.
В еще одном альтернативном варианте осуществления можно использовать пробукол, один или в комбинации с другими лекарствами, например рапамицином, для лечения рестеноза, уязвимых бляшек, аневризм брюшной аорты и инсульта. Как было продемонстрировано, рапамицин, его аналоги, производные и конъюгаты характеризуются высокой эффективностью лечения рестеноза после ангиопластики. Рапамицин может также эффективно воздействовать на процессы других сосудистых заболеваний, например уязвимую бляшку и аневризмы. Рапамицин выполняет функцию ослабления пролиферации лимфоцитов и гладкомышечных клеток благодаря задержке клеток в фазе G1 клеточного цикла посредством ингибирования мишени рапамицина у млекопитающих. Последующая активность протеинкиназ, соответствующих клеточному циклу, блокируется дальнейшими воздействиями рапамицина на мишень рапамицина у млекопитающих. Хотя локальная доставка рапамицина является высокоэффективной при ослаблении рестеноза, дополнительное подавление неоинтимальной гиперплазии принесло бы пользу некоторым группам пациентов. Поэтому сочетание рапамицина с другим антипролиферативным активным веществом внутри покрытия стента или с использованием других методов локальной доставки лекарств может ослабить дополнительные фибропролиферативные сосудистые реакции, вторичные по отношению к процедурам, вызывающим повреждение сосудов.
Пробукол оказывает положительное действие на перестройку сосудов. С использованием пробукола для стимулирования перестройки сосудов, в соответствии с настоящим изобретением, можно получить благоприятные результаты при лечении таких заболеваний и состояний, как рестеноз после транслюминальной коронарной ангиопластики, гиперплазия интимальных гладкомышечных клеток, окклюзия сосуда или рестеноз после процедур транслюминальной ангиопластики или атерэктомии, выполненных на коронарных, подвздошных, бедренных, почечных или сонной артериях.
Пробукол остается, по существу, единственным обычным лекарством, которое ослабляет рестеноз после коронарной ангиопластики. Пробукол обладает слабым гипохолестеринемическим действием и антиокисляющими свойствами. Недавние исследования показали, что пробукол оказывает антирестенозное действие посредством стимулирования функциональной реэндотелиализации. В большой степени ожидаемыми являются антиоксидирующие действия пробукола, поскольку он структурно эквивалентен двум молекулам известных антиоксидантов; а именно бутилированного окситолуола (BHT), как показано на фигурах 89a и b. Антиоксидирующие свойства пробукола потенциально полезны в случае сосудистых заболеваний широкого диапазона, при которых предполагаются процессы оксидирования. Подобные окислительные процессы включают в себя уязвимую бляшку, инфаркт миокарда, инсульт и аневризмы.
С учетом «гипотезы окисления», окисление LDL (липопротеина низкой плотности) в артерии является начальным инициирующим событием и вносит вклад в атеросклероз. Пробукол может выполнять его защитную функцию благодаря его антиокислительным функциям, независимо от снижения холестерина. Несколько исследований показали, что пробукол ингибирует атеросклероз, и индуцирование медью ex vivo оксиления LDL в приматах, не принадлежащих к человеческому роду, гиперлипидемических кроликах Ватанабе в условиях фиксированного холестерина. Пробукол может также уменьшать продукцию супероксида в сосудах, что приводит к совершенствованию эндотелиальных функций.
Кроме того, пробукол ингибирует пролиферацию сосудистых гладкомышечных клеток (VSMC) in vivo и in vitro и стимулирует пролиферацию эндотелиальных клеток in vitro. Как было показано, пробукол является также противовоспалительным средством благодаря понижающей регуляции эндотелиальной экспрессии адгезионных молекул и уменьшения количества тканевых макрофагов, секреции интерлейкина-1 макрофагами и экспрессии фактора-альфа некроза опухолей в стенке сосуда.
Все упомянутые свойства делают пробукол потенциально идеальным вариантом лекарства для лечения широкого спектра сосудистых заболеваний, предпочтительно, когда его локально доставляют в течение продолжительного периода времени. Поскольку рапамицин и пробукол используют в действии разные антипролиферативные механизмы, то существует возможность, что упомянутые активные вещества, при объединении на одном механизме для доставки, например элюирующем лекарство стенте, могут взаимно потенцировать антирестенозную активность каждого. Пробукол может также повышать стабильность рапамицина во время хранения и применения in vivo благодаря его мощному антиокисляющему действию.
Настоящее изобретение относится к способам и устройствам для стимулирования перестройки сосудов. С помощью настоящего изобретения перестройка сосудов достигается системным или локальным введением лекарства, пробукола; 4,4'-([1-метилэтилиден)-бис-(тио)]бис-[2,6-бис(1,1-диметилэтил)фенола], одного или в комбинации с, по меньшей мере, одним другим терапевтическим активным веществом. Составление пробукола описано в патенте США № 3576883, и его применение в качестве гипохолестеринемического активного вещества также описано в патенте США № 3862332. Его применение для ингибирования ангиографического и клинического рестеноза, т.е. смерти по причине, связанной с сердцем, острого инфаркта миокарда, рецидива или обострения стенокардии, и потребность в реваскуляризации (операция коронарного шунтирования или повторная ангиопластика) после коронарной ангиопластики посредством стимулирования позицитивной перестройки сосудов ранее не описаны. При использовании пробукола для стимулирования перестройки сосудов с помощью способа в соответствии с настоящим изобретением можно получать благоприятные результаты при лечении таких заболеваний и состояний, как рестеноз, после баллонной ангиопластики, направленной или поворотной атерэктомии, лазерной ангиопластики и после имплантации стента. Стимулирование позитивной перестройки сосудов может быть полезно не только при вмешательствах, выполняемых на коронарных артериях, но также когда упомянутые процедуры выполняются на любой сосудистой структуре, т.е. периферических сосудах (подвздошных, бедренных и т.п.), почечных, брыжеечных или сонной артериях и т.п. Кроме того, стимулирование позитивной перестройки сосудов было бы полезно при долговременном лечении пациентов с ишемическими синдромами, как показано при коронарном заболевании, заболевании периферических сосудов, заболевании брыжеечных сосудов, заболевании мозговых сосудов и т.п. Преимущество средства, активизирующего позитивную перестройку сосудов, было бы также желательно для лечения таких состояний, как хроническая артериальная гипертензия, состояние после пересадки сердца, состояние после операции шунтирования и т.п.
Пять непродолжительных клинических исследований навели на предположение, что пробукол, с началом применения до ангиопластики, может предотвратить рестеноз (Circulation 1991; 84: II-299 (реферат), Clin Ther 1993; 15:374-382, Jpn Heart J 1996; 37:327-32, Am Heart J 1996; 132:23-29, J Am Coll Cardiol 1997; 30:855-62). Недавно авторы настоящей заявки продемонстрировали в ходе рандомизированного клинического исследования мультивитаминов и пробукола (MVP), что пробукол, лекарство с выраженными антиокисляющими свойствами, при применении в одиночку, уменьшало снижение ангиографического просвета на шестьдесят восемь процентов, скорость рестеноза на сегмент на сорок семь процентов и потребность в повторной ангиопластике через 6 месяцев на пятьдесят восемь процентов, по сравнению с плацебо. Данные результаты были недавно опубликованы (Multivitamins and probucol in the prevention of restenosis after coronary angioplasty: Results of the MVP randomized trial. N EngI J Med 1997; 365-372), и публикация включена в настоящую заявку путем отсылки. С помощью одной ангиографии нельзя было определить, действовал ли пробукол путем ингибирования гиперплазии тканей или совершения перестройки сосуда. Исследование данного механистического вопроса необходимо было для выявления соответствующих мишеней в периангиопластический период и, как показывает настоящее изобретение, разработке более эффективных стратегий для предотвращения рестеноза. Кроме того, изобретение дает возможность специалисту-практику применять пробукол в связи с другими чрескожными коронарными вмешательствами, например стентированием, если его полагают подходящим.
Сериальные внутрисосудистые ультразвуковые (IVUS) исследования выполнены на последовательных группах пациентов, участвовавших в исследовании MVP. Благодаря получению томографических изображений коронарных артерий с высоким разрешением, IVUS позволяет количественно оценить изменения артериального просвета и размеров стенок. Поэтому авторы смогли в ходе данного исследования определить патофизиологию коронарного рестеноза после баллонной ангиопластики у пациентов, систематически проходящих вторичное исследование IVUS, и определить воздействие пробукола на гиперплазию тканей и перестройку сосудов после коронарной ангиопластики.
Схема исследования и обследуемая группа
Настоящее изобретение относится к вспомогательному исследованию IVUS в рамках исследования MVP рестеноза. MVP проводилось по схеме двойного контрольного рандомизированного клинического исследования с контролем на основе плацебо на четырех обследуемых группах. Протокол был одобрен комиссией по биомедицинской этике Монреальского института сердца. Схема исследования MVP, критерии включения и исключения были описаны ранее (N EngI J Med 1997; 365-372). Вкратце, пациентов, направленных на плановую коронарную ангиопластику, оценивали, по меньшей мере, за 30 дней до их плановой операции. Подходящих пациентов просили предоставить письменное согласие на основе полученной информации. Пациенты считались подходящими, если они планировались для проведения стандартной баллонной ангиопластики на, по меньшей мере, одной естественной коронарной артерии и имели, по меньшей мере, одно de novo намеченное поражение, при сужении просвета, по меньшей мере, пятьдесят процентов по данным измерения диаметра.
Начиная с тридцати суток до запланированной ангиопластики, пациентам случайным образом назначали получение либо одного пробукола, либо одних мультивитаминов, либо комбинации пробукола или мультивитаминов, либо плацебо. 500 мг пробукола или подобранное плацебо вводили дважды в сутки. Мультивитаминный комплекс, состоящий из витамина E 700 IU, 500 мг витамина C и 30000 IU (международных единиц) бета-каротина, или подобранного плацебо, также давали по одной таблетке дважды в сутки. Все пациенты получали повышенную дозу 1000 мг пробукола и/или 2000 IU витамина E, и/или подобранных плацебо за двенадцать часов до ангиопластики, в соответствии с рандомизированными назначениями. После ангиопластики всех пациентов, которым успешно выполнили расширение, и у которых не было осложнения непосредственно после операции, поддерживали на назначенном им режиме исследования, пока не выполняли контрольное ангиографическое исследование. Все пациенты получали по 325 мг аспирина ежедневно, по меньшей мере, за тридцать суток до операции и продолжали получать в течение периода исследования. Баллонную ангиопластику выполняли в соответствии со стандартными методами. Нитроглицерин (0,3 мг) давали внутрикоронарно для каждой намеченной артерии при ангиографии как до, так и после расширения и при контрольном исследовании. Последовательность введений контрастного вещества с точным значением угла в градусах записывали и использовали для каждой ангиограммы. Коронарные ангиограммы (до, после операции и при окончательном контрольном исследовании) анализировали совместно, с использованием системы коронарных измерений (CMS), как сообщалось ранее. Контрольные исследования пациентов включали в себя клиническую оценку, пробу с физической нагрузкой на испытательном стенде, химическое исследование крови, счет пилюль и измерения уровней лекарства, и оценку режима питания и вмешательство. Пациентов повторно помещали в клинику для проведения контрольной коронарной ангиографии в период между пятым и седьмым месяцами. Пациентам, которым артериографию выполняли по клиническим причинам до пятого месяца, повторно выполняли ангиографическое исследование в период между пятым и седьмым месяцами, если несомненный ангиографический рестеноз отсутствовал в, по меньшей мере, одном расширенном месте. Во время контрольных исследований пациентов с рецидивом или обострением симптомов стенокардии лечили методом лекарственной терапии или реваскуляризации (проведением повторной ангиопластики или операции коронарного шунтирования), в зависимости от клинических показаний. Пациентов с ангиографическим рестенозом (поражение > 50% при контрольном исследовании), но без клинических признаков ишемии не подвергали дальнейшим инвазивным операциям.
Исследование MVP было прекращено преждевременно независимым контрольным советом после того, как триста семнадцать пациентов были охвачены исследованием, так как одно лечение оказало значительное влияние на окончательное значение основной (ангиографической) эффективности. Сто одиннадцать пациентов прошли исследование IVUS места ангиопластики после окончательного расширения баллоном в исходном состоянии и составили начальную группу для исследования IVUS.
Инструментарий и исследование IVUS
Исследования IVUS выполняли с использованием 30-МГц механических (1800 об/мин) ультразвуковых катетеров с размером 3,5 французских пунктов (Boston Scientific, Natick, Mass.) и специализированного визуализирующего операторского пульта (Hewlett Packard, Andover, Mass.) (Curr Opin Cardiol 1994; 9:627-633). На шести пациентах оба исследования выполняли с использованием 20-МГц, 64-элементных катетеров для IVUS с размером 3,5 французских пунктов (Endosonics, Pleasanton, Calif.). Исследования IVUS сначала выполняли после коронарной ангиопластики (после окончательного расширения баллоном) и затем после контрольной ангиографии (перед любым последующим вмешательством) и всегда выполняли после внутрикоронарного введения нитроглицерина (0,3 мг). Визуализация в ходе IVUS контролировалась опытным кардиологом, но исполнителя ангиопластики не информировали о результатах ультразвукового исследования, чтобы исключить изменения стандартных практических приемов баллонной ангиопластики. Катетер для IVUS продвигали в положение, дистальное от расширенного места, до легко распознаваемого ориентира, чаще всего бокового ответвления, которое отмечалось и применялось для контрольного исследования IVUS. Одно ангиографическое изображение записывали на видеопленку до начала отведения катетера для IVUS. Медленное ручное отведение (со скоростью около 0,5 мм/с) выполняли вплоть до направляющего катетера, и ультразвуковые изображения записывали на 0,5-дюймовую видеопленку стандарта S-VHS для независимого анализа, с подробным сопровождающим аудиокомментарием, описывающим местоположение проводимого IVUS-зондирования, включая место ангиопластики. Одновременные высокоразрешающие рентгеновские изображения записывали на экране IVUS-визуализации во время отведения, чтобы постоянно располагать информацией о местоположении преобразователя для IVUS. Оператор имел возможность останавливаться в представляющих интерес местах (например, месте ангиопластики, местах боковых ответвлений), и, при необходимости, выполняли введения контрастного вещества для идентификации главной и выбранных мелких боковых ветвей, чтобы точно определять положение катетера для IVUS относительно места ангиопластики и совершенствовать определение границы между просветом и интимой. Установочные параметры усиления тщательно оптимизировали во время начальной оценки и изменяли, только если требовалось из-за недостаточного качества изображения.
Количественные измерения методом IVUS
Все изображения при IVUS интепретировались опытными техниками под руководством кардиолога, не имеющего информации о назначенном лечении. Результаты исследований после ангиопластики и последующие контрольные исследования анализировали параллельно. Особое внимание уделялось обеспечению того, что один и тот же и надлежащий анатомический срез измерялся в ходе обоих исследований IVUS. Рентгеновские и ангиографические изображения и аудиокомментарий использовали для определения аксиального местоположения ультразвукового преобразователя и ориентиров для IVUS относительно места ангиопластики и относительно боковых ветвей. Ориентиры для IVUS (боковые ветви, вены, обызвествления, фиброзные отложения) применяли для обеспечения согласования анатомических срезов в ходе обоих исследований, с использованием покадрового просмотра изображений. Анатомическое сечение, выбираемое для последовательного анализа, было сечением в месте ангиопластики, с наименьшей площадью просвета при контрольном исследовании. Затем соответствующий анатомический срез идентифицировали на изображениях исследования после ангиопластики. Изображения оцифровывали, и количественный анализ выполняли с использованием специализированного программного обеспечения (NIH Image 1.59) для геометрических вычислений. Количественный анализ состоял в измерениях площади просвета и площади внутри внешней эластичной мембраны (EEM) (фигура 90). Внешнюю эластичную мембрану определяли как границу между зоной гипоэхогенной среды и окружающей адвентициальной оболочкой, яркой на эхограмме. Площадь стенки вычисляли как разность между площадями EEM и просвета. Когда катетер для IVUS охватывала бляшка, то площадь просвета считалась равной размеру катетера.
Измерение площади EEM может осложняться в присутствии интенсивных обызвествлений из-за акустического затенения более глубоких структур. Для обхода данной проблемы использовали две стратегии (J Am Coll Cardiol 1997; 29:268-274). В предположении, что сечения коронарных артерий являются сравнительно круглыми, выполнялась непосредственная экстраполяция уровня EEM, когда каждая дуга обызвествления в выбранном месте не затеняла более, чем 60 градусов окружности адвентициальной оболочки. Кроме того, выполнялись также исследования анатомических срезов немного проксимально и немного дистально от выбранного обызвествленного места, когда требуется избавиться от затенения и точно идентифицировать EEM.
Статистические способы
Для всех пациентов, которые проходили как исходное, так и контрольное исследования, выполняли статистический анализ. Аналогичные анализы выполняли только для согласных пациентов (анализ эффективности). Измерения приведены в отчете как средние значения ± среднеквадратичное отклонение. Связи между изменениями площадей просветов, стенок и EEM внутри исследуемых групп проверяли с использованием линейного регрессионного анализа методом наименьших квадратов и корреляционных коэффициентов Пирсона. Измерения IVUS анализировали между группами методом двухфакторного дисперсионного анализа (Fleiss JL. The design and analysis of clinical experiments. New York: John Wiley and Sons, 1986; 186-194) по площадям из последующих контрольных исследований, с контролем по площади после ангиопластики и по потенциальным прогностическим факторам и выделением эффектов лечения и взаимосвязей. Измерения IVUS анализировали посегментно методом обобщенных уравнений оценки (GEE) (Biometrika 1986; 73:13-22), которые учитывают потенциальную зависимость между сегментами для одного и того же пациента.
Результаты
Из ста семи пациентов, которые прошли исследование IVUS места ангиопластики сразу после вмешательства, одиннадцать не проходили последующего контрольного исследования по разным причинам. Два пациента проходили оба исследования IVUS, но обширные обызвествления помешали количественным измерениям IVUS в выбранном месте ангиопластики. Следовательно, девяносто четыре пациента составляли обследуемую группу и были распределены на четыре группы следующим образом: двадцать один пациент получал один пробукол, двадцать пять получали одни мультивитамины, двадцать получали пробукол плюс мультивитамины, и двадцать восемь получали только плацебо. Выбранные демографические, клинические и ангиографические характеристики четырех групп показаны в нижеприведенной таблице 11. В исходном состоянии отсутствовали статистически значимые различия между исследуемыми группами. Шесть пациентов не дали соответствующего согласия на исследование лекарственных средств (1, 2, 2 и 1 в группах пробукола, витаминов, комбинированного лечения и плацебо). Когда оценивали только согласных пациентов, также не было никаких различий исходных состояний между группами.
История естественного развития рестеноза: Результаты IVUS в группе плацебо
В нижеследующей таблице 12 представлены результаты IVUS для одной группы плацебо и для групп активного лечения 3. В исходном состоянии (непосредственно после ангиопластики) в группе плацебо, площади просвета, стенки и EEM составляли 4,52±1,39 мм2, 8,85±3,01 мм2 и 13,37±3,45 мм2, соответственно. При последующем контрольном исследовании, данные значения составляли 3,31±1,44 мм2, 10,35±3,95 мм2 и 13,66±4,18 мм2. Следовательно, площадь просвета при последующем контрольном исследовании уменьшилась на -1,21±1,88 мм2, и площади стенки и EEM увеличились на 1,50±2,50 мм2 и 0,29±2,93 мм2. Изменение площади просвета сильнее коррелировали с изменением площади EEM r=0,53, p=0,002, чем изменение площади стенки r=-0,13, p=0,49.
Воздействие пробукола и витаминов на гиперплазию ткани и перестройку сосудов: результаты IVUS в четырех исследуемых группах
Площадь просвета при последующем контрольном исследовании составляла 3,31±1,44 мм2 в группе плацебо, 3,24±1,58 мм2 только для витаминов, 3,85±1,39 мм2 при комбинированном лечении и 4,47±1,93 мм2 для одного пробукола (p=0,002 для пробукола в сравнении с вариантом без пробукола; p=0,84 для витаминов в сравнении с вариантом без витаминов). При последующем контрольном исследовании площадь стенки составляла 10,35±3,95 мм2 в группе плацебо, 10,02±3,40 мм2 в группе только витаминов, 8,52±3,49 мм2 для комбинированного лечения и 9,46±4,36 мм2 для одного пробукола (p=0,27 для пробукола в сравнении с вариантом без пробукола и 0,18 для витаминов в сравнении с вариантом без витаминов). Площадь EEM при последующем контрольном исследовании составляла 13,66±4,18 мм2 у пациентов, получающих одно плацебо, 13,26±3,80 мм2 только для витаминов, 12,37±3,70 мм2 для комбинированного лечения и 13,93±4,74 мм2 для пациентов, получавших только пробукол (p=0,005 для пробукола в сравнении с вариантом без пробукола; p=0,36 для витаминов в сравнении с вариантом без витаминов). На фигуре 91 представлены интегральные кривые распределения площадей просвета и EEM, наблюдаемые на изображениях IVUS во всех исследуемых группах.
Снижение просвета составляло 1,21±1,88 мм2 в группе плацебо, 0,83±1,22 мм2 для одних витаминов, 0,25±1,17 мм2 для комбинированного лечения и 0,15±1,70 мм2 для пациентов, получающих один пробукол (p=0,002 для пробукола в сравнении с вариантом без пробукола и p=0,84 для витаминов в сравнении с вариантом без витаминов). Изменение площади стенки составляло 1,50±2,50 мм2, 0,93±2,26 мм2, 1,41±1,45 мм2 и 1,89±1,87 мм2, соответственно (p=NS (незначимо)). Площадь EEM увеличилась при последующем контрольном исследовании на 0,29±2,93 мм2 в группе плацебо, 0,09±2,33 мм2 в группе только витаминов, 1,17±1,61 мм2 для комбинированного лечения и 1,74±1,80 мм2 для группы одного пробукола (p=0,005 для пробукола в сравнении с вариантом без пробукола и p=0,36 для витаминов в сравнении с вариантом без витаминов). Увеличение площади EEM, по меньшей мере, на 1 mm.sup.2 при последующем контрольном исследовании происходило у 38,7% пациентов, получавших одно плацебо, у 23,3% в группе только витаминов, у 44,0% в группе комбинированного лечения, и у 72,0% пациентов, принимающих пробукол (фигура 92). В таблице 13 представлены изменения площадей просвета, стенки и EEM для только согласных пациентов.
Ml: Инфаркт миокарда
PTCA: Чрескожная транслюминальная коронарная ангиопластика
*p = 0,042 по критерию хи-квадрат
В плане факторного эксперимента не было статистически значимого взаимодействия лекарств. Однако, с учетом потенциально низкой производительности для обнаружения подобного взаимодействия, проводили последующие анализы, сравнивающие каждую группу отдельно и скорректированные на возможное взаимодействие. Результаты оставались значимыми для всех окончательных значений ультразвуковых измерений в группах от одного пробукола до плацебо.
Пробукол является одним из первых фармакологических средств для инвазивного вмешательства, зарекомендовавшего себя как средство для предотвращения коронарного рестеноза после баллонной ангиопластики. Однако механизм его действия и его эффективность как активного вещества, влияющего на перестройку сосудов, еще не исследованы. В ходе исследования MVP, терапия пробуколом, начатая за тридцать суток до ангиопластики и проводимая без применения других средств в течение шести месяцев после нее, приводила к уменьшению на шестьдесят восемь процентов ангиографической сокращения просвета, на сорок семь процентов скорости рестеноза на сегмент и на пятьдесят восемь процентов необходимость повторной ангиопластики, по сравнению с плацебо. Действовал ли пробукол путем предотвращения гиперплазии тканей, совершенствования ли перестройки сосудов, или обоими путями, нельзя правильно определить с помощью ангиографии и требовало использования IVUS. Механизм действия пробукола требовалось определить, чтобы разработать более совершенные стратегии против рестеноза. Данные стратегии несомненно необходимы. Действительно, хотя пробукол резко снижал ангиографическое сокращение просвета при исследовании MVP, рестеноз все еще встречался у более чем двадцати процентов пациентов, получавших один пробукол. Кроме того, положительные результаты, полученные со стентами, получали преимущественно для пациентов с крупными коронарными артериями, т.е. с диаметром не менее 3,0 мм (N Engi J Med 1994; 331:489-495, N Engi J Med 1994; 331:496-5). При анализе подгруппы пациентов, случайно распределенных для испытания BENESTENT и подвернутых вмешательству, выполненному на мелких сосудах (<3,0 мм), преимущества, отмеченные для пациентов с более крупными сосудами (>3,0 мм), не замечены (Semin Intervent Cardiol 1996; 1:255-262). В группе стентированных пациентов меньший размер сосудов соответствовал более высокому отношению стент/сосуд, повышению относительного выигрыша и повышению показателя последующих потерь, и росту риска неблагоприятных явлений с сердцем в течение шести месяцев после операции.
Перед изучением, как пробукол действовал в ходе исследования MVP, сначала было бы желательно выяснить механизмы сокращения просвета и рестеноза после баллонной ангиопластики в группе плацебо. У данных контрольных пациентов увеличение площади стенки (среднее: 1,50 мм2) было больше, чем уменьшение площади просвета (-1,21 мм2), при небольшом увеличении площади EEM (0,29 мм2). Однако изменение площади просвета лучше коррелировалось с изменением площади EEM, чем с изменением площади стенки. Вместе взятые, данные результаты указывали, что направление (увеличение [позитивность] или сужение [негативность]) и степень (например, неадекватное или адекватное компенсаторное увеличение) перестройки сосудов в ответ на гиперплазию тканей, которая происходит после баллонной ангиопластики, определяет величину сокращения просвета при последующем контрольном исследовании. Исследования на животных дали различные результаты по относительной значимости перестройки и гиперплазии тканей при патогенезе рестеноза. Однако животные модели обладали другими пролиферативными и тромбогенными реакциями на травмирование артерий, и содержание бляшки часто значительно отличалось от того, что встречалось в атеросклеротических стенозах человека, требующих ангиопластики. Одно дополнительное ограничение состоит в том, что площади стенки и EEM (или внутренняя эластичная мембрана) никогда не измеряли сериально одним и тем же способом в данной артерии животного.
Хотя клинические исследования показали, что перестройка происходит у людей после разных вмешательств, относительные изменения площадей стенки и EEM изменялись. Минц с соавторами выяснил, что семьдесят три процента последующего сокращения просвета после вмешательства объяснялось уменьшением площади EEM (Circulation 1996; 94:35-43). Однако, как подтвердили авторы, исследование охватывало смесь первичных и рестенотических поражений, на которых выполнялись разные вмешательства. Баллонная ангиопластика выполнялась в одиночку только у очень небольшого числа пациентов, и последующее контрольное исследование выполняли, в основном, из-за присутствия симптомов. Заниженную оценку увеличения площади бляшки можно было также получать из-за большого акустического размера (т.е. физического размера катетера + центрального артефакта) катетеров, которые применялись в данном исследовании. Предварительные данные исследования SURE представляются в настоящее время доказательством того, что большая часть сокращения просвета в период с непосредственно после до шести месяцев после баллонной ангиопластики (-1,51 мм2) вызвалась не уменьшением площади EEM (-0,46 мм2) (J Am Coll Cardiol 1996; 27:41A).
Поскольку данные упомянутого и других исследований поддерживали вывод, что сокращение просвета после баллонной ангиопластики вызывается комбинацией неадекватной или вредной перестройки сосудов и гиперплазией тканей, то пробукол в ходе исследования MVP существенно уменьшал сокращение просвета благодаря улучшению перестройки сосудов, но пробукол не модифицировал увеличение площади стенки после ангиопластики. При сравнении с пациентами, получающими лечение не пробуколом, пациенты, получающие пробукол, демонстрировали уменьшение сокращения просвета на восемьдесят процентов или 0,79 мм2 по результатам оценки методом IVUS. При сравнении с группой, получавшей одно только плацебо, уменьшение сокращения просвета одним получаемым пробуколом составляло восемьдесят восемь процентов или 1,06 мм2. Благоприятное действие пробукола на сокращение просвета объясняется значительным улучшением компенсаторного увеличения сосудов. Отмечалось увеличение площади EEM на 1,74 мм2 с момента непосредственно после ангиопластики до последующего контрольного исследования пациентов, получавших лечение одним пробуколом, по сравнению с увеличением 0,29 мм2 у пациентов, получавших плацебо. Это отражает прирост семьсот тридцати процентов для увеличения сосуда пациентов, получавших только пробукол. Пять других клинических исследований, менее масштабных, чем MVP, также показали антирестенозное действие пробукола, с использованием ангиографии (Circulation 1991; 84:II-299 (реферат), Clin Ther 1993; 15:374-382, Jpn Heart J 1996; 37:327-32, Am Heart J 1996; 132:23-29, J Am Coll Cardiol 1997; 30:855-62). Кроме того, в ходе исследований пробукола на животных была показана более благоприятная реакция после повреждения баллоном (Circulation 1993; 88:628-637, Proc Natl Acad Sci 1992; 89:11312-11316). На животных были специально продемонстрированы также другие антиоксиданты как средства улучшения перестройки сосудов после ангиопластики (Arterioscle Thromb Vase Biol 1995; 15:156-165). Таким образом, результаты исследования MVP и упомянутых других исследований обеспечивают прочную поддержку в пользу главного значения окислительных процессов в патофизиологии рестеноза. Кислородные свободные радикалы, создаваемые поврежденным эндотелием, активизированные тромбоциты и нейтрофилы в месте ангиопластики (Mayo Clin Proc 1988; 63:381-389) могут индуцировать цепные реакции, которые приводят к дисфункции эндотелия (Nature 1990; 344:160-162) и окислению LDL (N EngI J Med 1989; 320:915-924). Затем макрофаги, активизируемые окисленными LDL и дисфункциональным эндотелием, могут высвобождать некоторые цитокины и факторы роста, стимулирующие перестройку и пролиферацию гладкомышечных клеток. Деградация матрикса металлопротеиназами предшествует или сопровождает ранее образование нового внеклеточного матрикса (Circ Res 1994; 75:650-658) после ангиопластики, а также является важным этапом перед миграцией и пролиферацией гладкомышечных клеток (Circ Res 1994; 75:539-545, Biochem J 1992; 288:93-99). Интересно, что недавно показали, что кислородные свободные радикалы могут регулировать перестройку матрикса активизацией металлопротеиназ (J Clin Invest 1996; 98:2572-2579). Те же события, которые ведут к увеличению площади стенки после ангиопластики, т.е. формированию матрикса и пролиферации гладкомышечных клеток, вероятно, участвуют в процессе перестройки сосудов. Сжатие гладкомышечных клеток (Crit Care Med 1988; 16:899-908), вместе со сшивкой коллагеновых волокон (J Am Coll Cardiol 1995; 25:516-520), может ограничивать компенсаторное увеличение сосудов в ответ на гиперплазию ткани и может даже приводить к сужению сосуда. И вновь, неферментная сшивка коллагена обычно включает в себя окислительные процессы (FASEB J 1992; 6:2439-2449). Кроме того, хронические, обусловленные поток изменения размера сосудов могут быть ограничены дисфункцией эндотелия (Science 1986; 231:405-407).
Без связывания какой-либо теорией, мощное, разрывающее цепи антиокисляющее действие пробукола (Am J Cardiol 1986; 57:16H-21) могло предотвращать дисфункцию эндотелия (J Lipid Res 1991; 32:197-204, N EngI J Med 1995; 332:488-493), окисление LDL (J Clin Invest 1986; 77:641-644) и активизацию макрофагов и металлопротеиназ в ходе исследования MVP. Это могло ограничивать активизацию, миграцию, пролиферацию и уплотнение гладкомышечных клеток и деградацию матрикса, и отложение нового коллагена и других волокон. При ограничении, в конечном счете, уплотнения гладкомышечных клеток, образования и сшивки коллагена и дисфункции эндотелия при посредстве его антиокисляющего действия, пробукол может модифицировать перестройку сосудов и обеспечивать возможность большего увеличения сосудов. Гипохолестеринемическое действие пробукола является слабым и, само по себе, с малой вероятностью может отвечать позитивные результаты MVP. Однако специфическое ингибирование пробуколом секреции интерлейкина-1 (Am J Cardiol 1988; 62:77B-81 B) могло уменьшить секрецию металлопротеиназ (Circ Res 1994; 75:181-189) и модифицировать перестройку матрикса.
Аналогично тому, что наблюдалось клинически и ангиографически, мультивитамины не оказывали значимого эффекта на конечные результаты IVUS. Не ясно, почему мультивитамины не предотвращали рестеноз, тогда как пробукол предотвращал. Регулирование режима питания и привычки к курению были одинаковыми во всех группах. Пробукол мог быть просто более мощным антиоксидантом, чем комбинация витаминов. В этом отношении, имеет смысл отметить предварительные результаты непрерывного спектрофотометрического контроля диеновых конъюгатов в LDL после введения ионов меди в выделенный липопротеин ex vivo (Free Radic Res Commun 1989; 6:67-75) из пациентов, участвовавших в MVP. На фигуре 93 показана латентная фаза для переокисления LDL для всех четырех проходящих лечение групп в исходном состоянии, через один месяц и семь месяцев после начала лечения. Хотя LDL, захватываемые в артериальную интиму, попадают в очень сложную окружающую среду по сравнению с простой установкой для анализов сопротивления окислению, результаты авторов предполагают, что лечение пробуколом в течение одного месяца обеспечивало значительно более сильную защиту против окисления LDL, чем одни витамины или комбинация пробукола и витаминов. Хотя описанные (Science 1984; 224:569-73) ускоряющие окисление действия высоких доз мультивитаминов не было очевидным ex vivo в группе одних витаминов, это не исключало возможность, что упомянутое действие могло играть роль in vivo. В альтернативном варианте, воздействие пробукола на интерлейкин-1 и на обратный перенос холестерина могло способствовать данному результату.
Сокращение просвета после баллонной ангиопластики, как установлено, обусловлено неадекватной перестройкой сосудов в ответ на гиперплазию ткани. Авторы настоящей заявки показали с помощью IVUS, что пробукол оказывает свое антирестерозное действие на людей путем совершенствования перестройки сосудов после ангиопластики. В описании, действие пробукола по позитивной перестройке сосудов поясняется на примере процедуры баллонной ангипластики. Пробукол, первое фармакологическое активное вещество, обладающее подтвержденной способностью к позитивной перестройке сосудов, или любое другое аналогичное активное вещество, которое будет описано в последующем с данной целью, было бы полезным во многих различных клинических состояниях, связанных с повреждением артериальной стенки. Подобные состояния могут иметь естественное происхождение или быть ятрогенными. В частности, естественные состояния могут включать в себя расстройства, связанные с гипертензией, сосудистые расстройства, оказывающие влияние на коронарные артерии, периферические артерии, артерии большого мозга, легочные артерии, сосудистое снабжение почек и любой другой орган в брюшной полости и т.п. Ятрогенные состояния, при которых мог бы быть полезен пробукол или активное вещество для позитивной перестройки сосудов, могут включать в себя, например, состояния после коронарного вмешательства, т.е. баллонной ангиопластики, направленной или поворотной атерэктомии, лазерной ангиопластики, пострадиационной терапии или коронарного стентирования, или любого другого вмешательства, которое может быть связано с повреждением сосудов, которое приведет к интимальной пролиферации или негативной перестройке сосудов (сужению). Потенциальное полезное воздействие активного вещества для позитивной перестройки сосудов не ограничивалось бы системой коронарных сосудов. Аналогичное повреждение сосуда в почечном, каротидном, позвоночном, брыжеечном, периферическом сосудистом ложе также выигрывало бы от благотворного действия подобного активного вещества. В других состояниях, например после операции шунтирования, проходная трубка, используемая для шунтирования (вены или артерии) также выигрывала бы от применения активного вещества для перестройки сосудов. Подобное вещество может благотворно влиять на развитие (рост) трансплантата непосредственно после операции и/или предотвращать его окклюзию из-за интимальной гиперплазии или атеросклеротического процесса. У пациентов с почечной недостаточностью, находящихся на гемодиализе через артериовенозную фистулу, часто наблюдается интимальная пролиферация и прогрессивное заболевание их шунта, который, в конечном счете, будет закупориваться. Активное вещество для перестройки сосудов может быть полезным и увеличивать срок службы шунта. После пересадки органа, повреждение сосуда и интимальная пролиферация, которые могут привести к закупорке сосуда и повреждению трансплантата, представляют собой часто встречающуюся проблему, которую также можно решать путем применения активного вещества для перестройки сосудов. Кроме того, активное вещество для перестройки сосудов может выполнять функции лечения пациентов с таким состоянием, как первичная легочная гипертензия.
До сих пор настоящее изобретение и его применения описаны только применительно к сердечно-сосудистой системе. Данной формулой изобретения предполагается охватить применение подобного активного вещества для любого состояния, в котором структура, окруженная мышечной стенкой, будет получать пользу от перестройки (расширения) ее стенки, в процессе которой создается проходной канал или полость большего размера.
Пробукол или активное вещество со способностью к позитивной перестройке сосудов можно вводить системно или локально. Системное введение можно выполнять внутривенным/внутриартериальным введением (инъекцией ударной дозы или продолжительной перфузией), перорально (любыми формами систем для пероральной доставки), подкожно (инъекцией, закладкой, с медленным высвобождением и т.п.), чрескожно (пластырем, кремом, гелем и т.п.), с кратковременным или долговременным (медленным высвобождением) профилем доставки. Система для локальной доставки будет содержать любое устройство, предназначенное для локальной доставки пробукола или аналогичного активного вещества (т.е. катетер для локальной доставки, стент с покрытием или пропиткой, устройство для локальной инфузии и т.п.).
Пробукол, один или в комбинации с любым из лекарств и/или активных веществ, описанных в настоящей заявке, можно использовать с любым из устройств, описанных в настоящей заявке.
Выше показаны и описаны варианты осуществления, которые считаются наиболее целесообразными и предпочтительными, однако, должно быть понятно, что отклонения от конкретных показанных и описанных конструкций и способов станут очевидными для специалистов в данной области и могут быть применены без выхода за пределы существа и объема изобретения. Настоящее изобретение не ограничено конкретными описанными и показанными на фигурах конструкциями, но подлежит истолкованию как объединенное со всеми модификациями, которые могут находиться в пределах объема притязаний прилагаемой формулы изобретения.

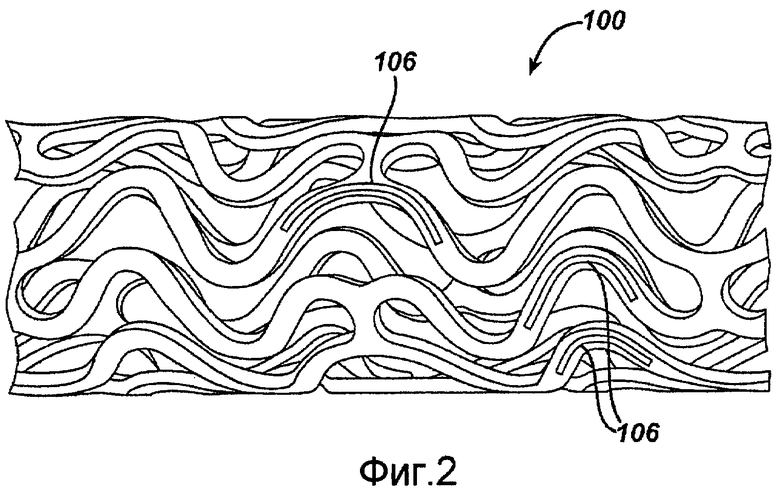
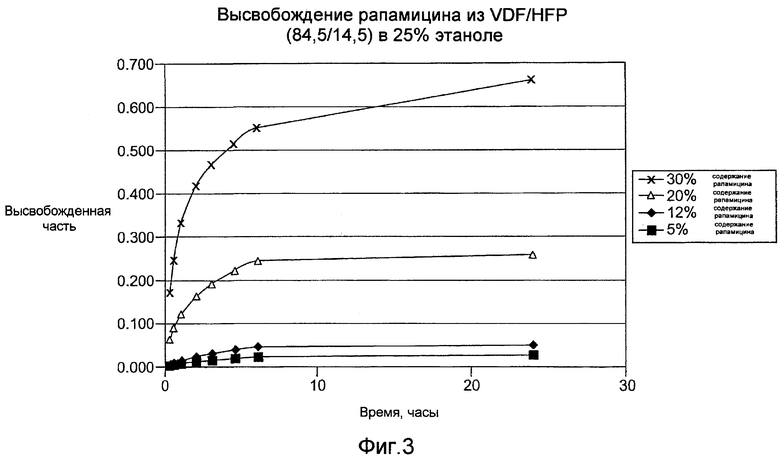
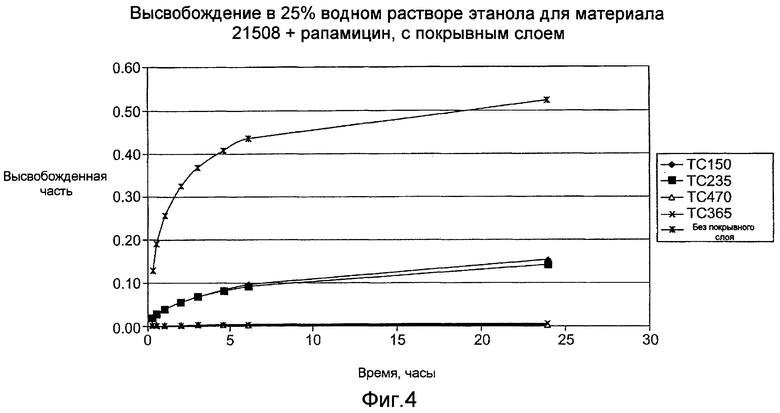
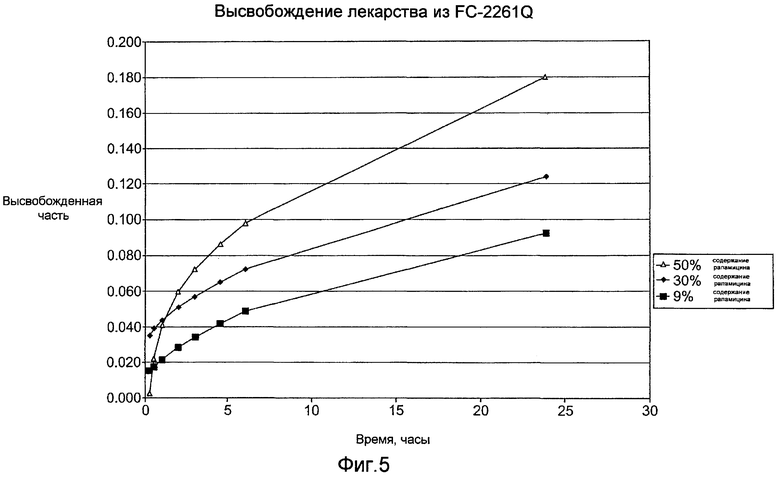

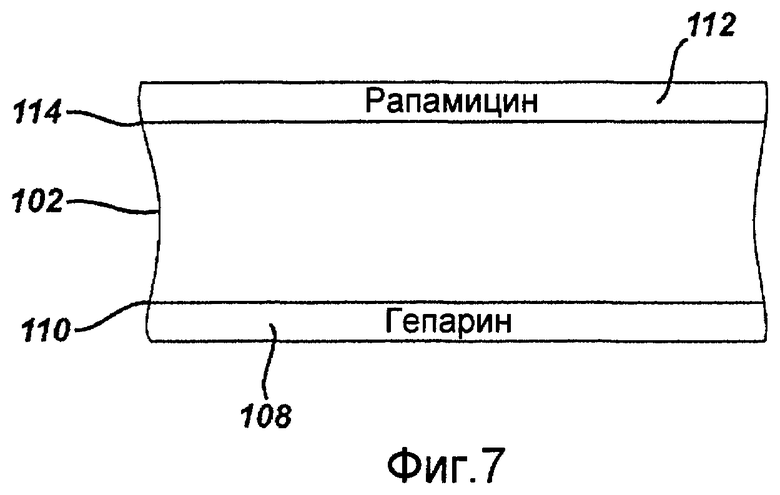
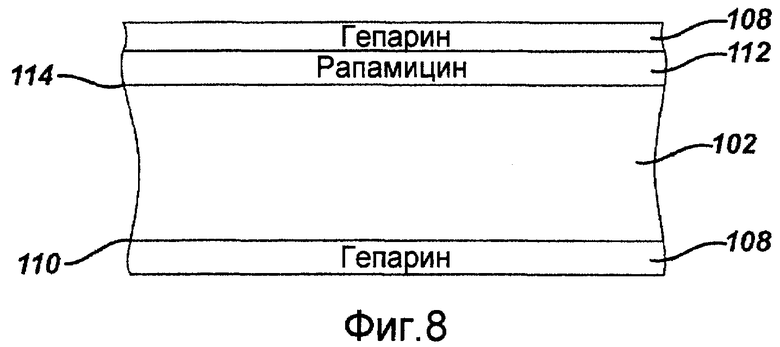
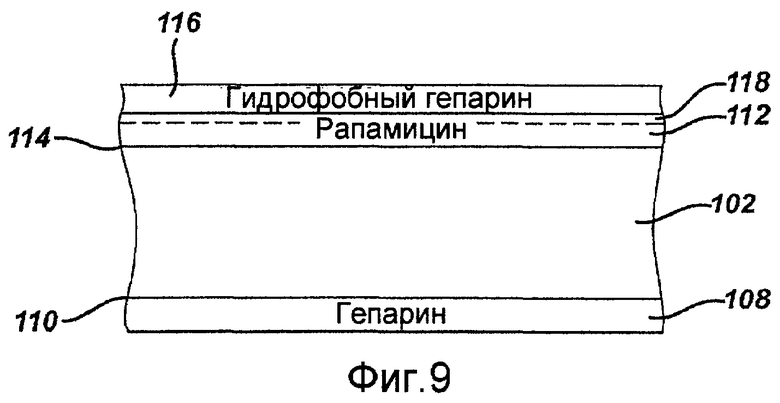
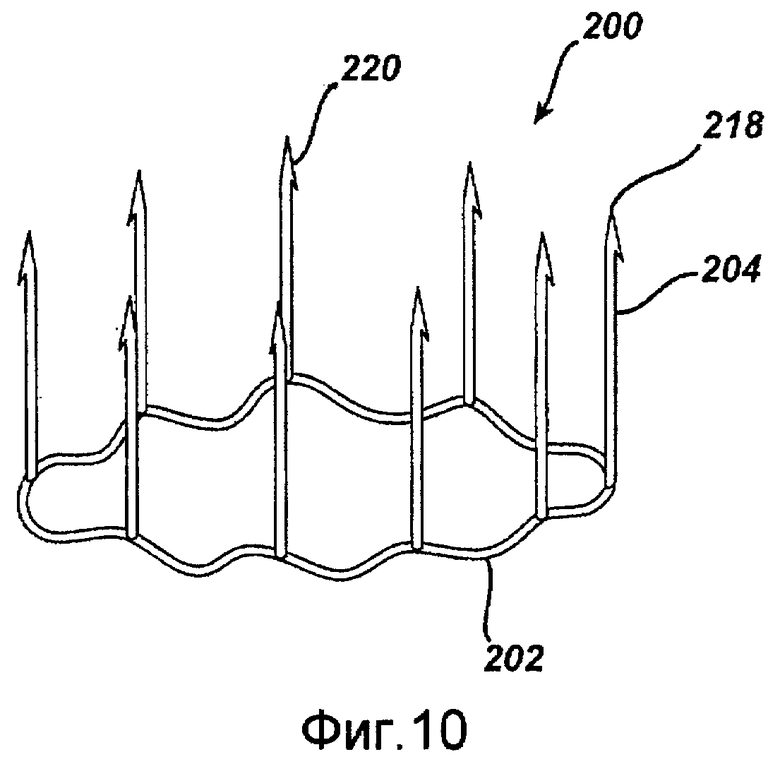
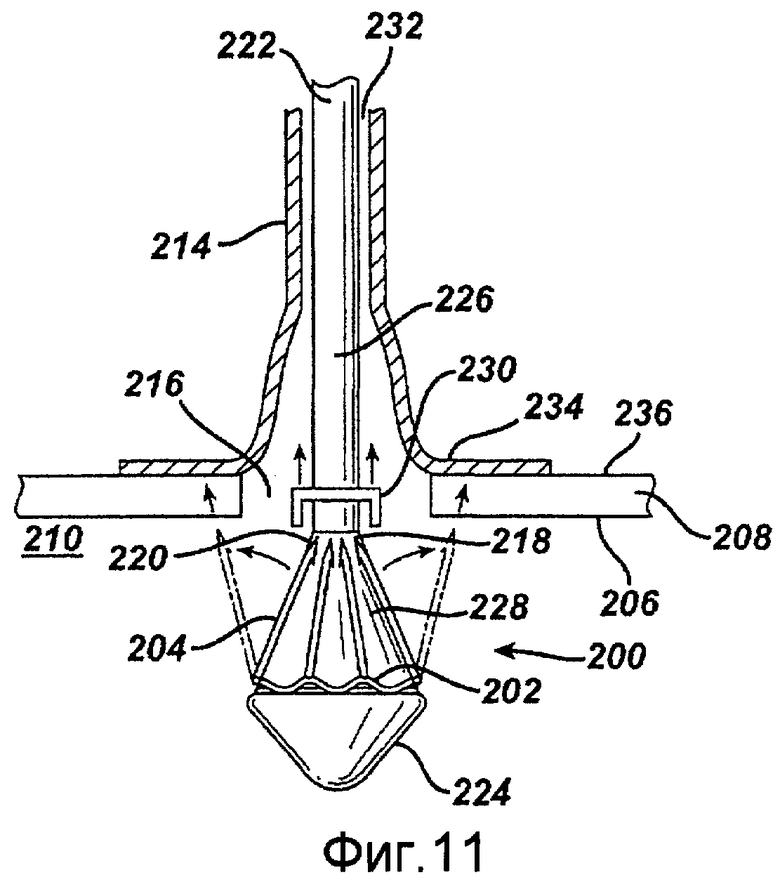
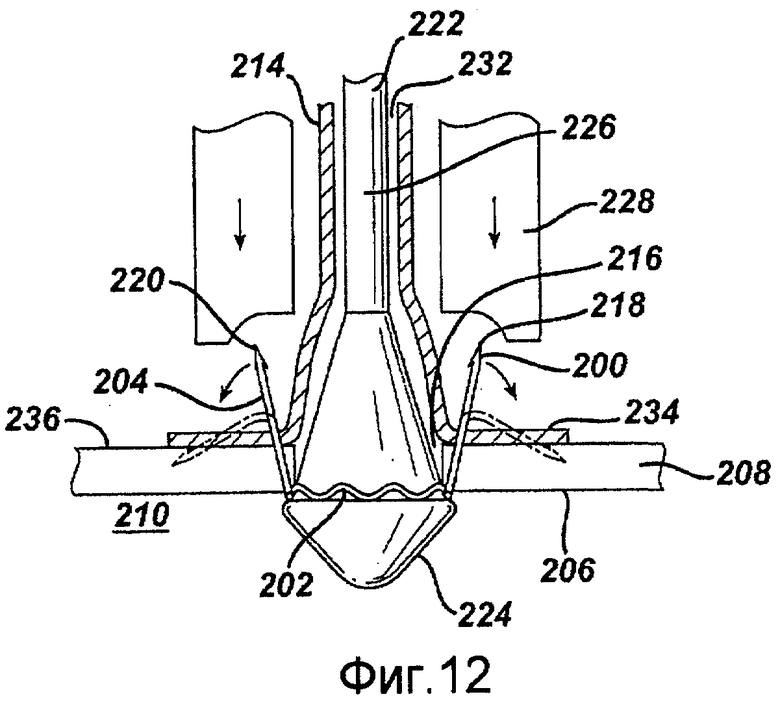
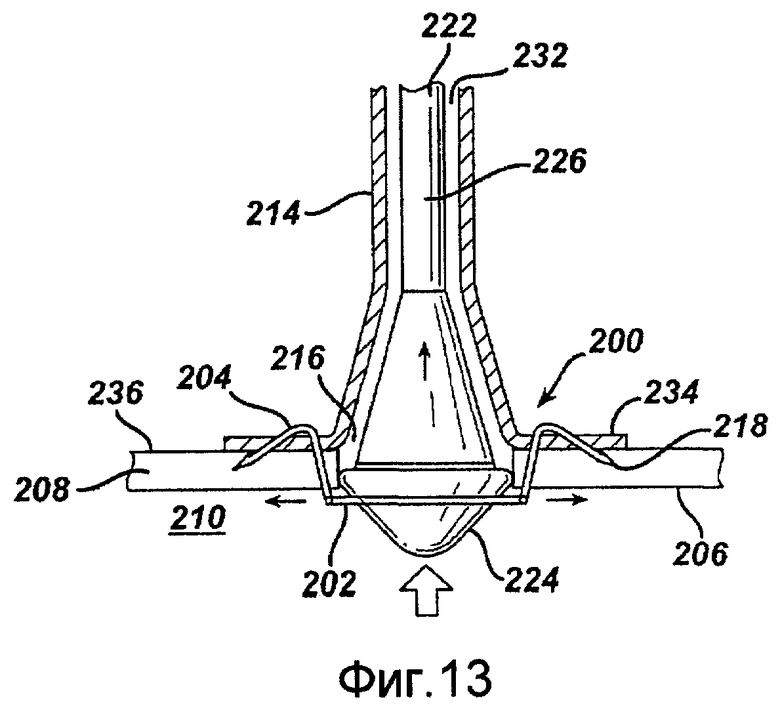
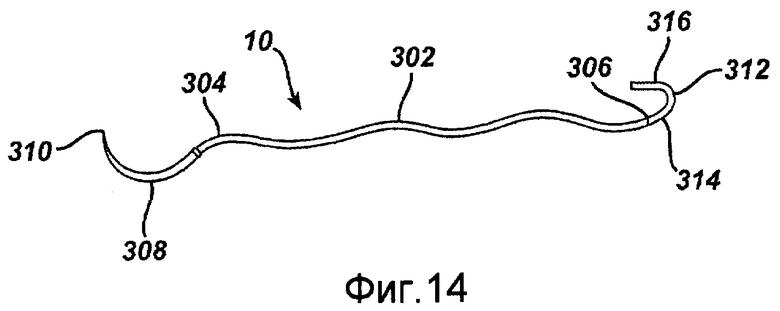
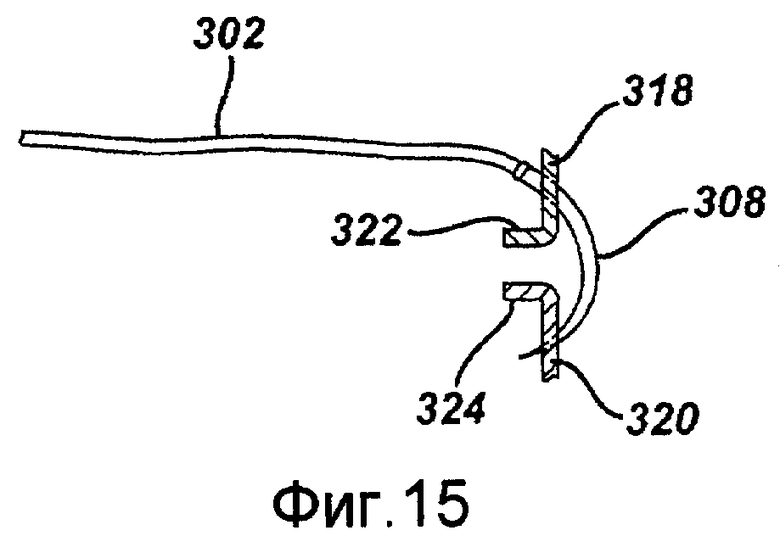
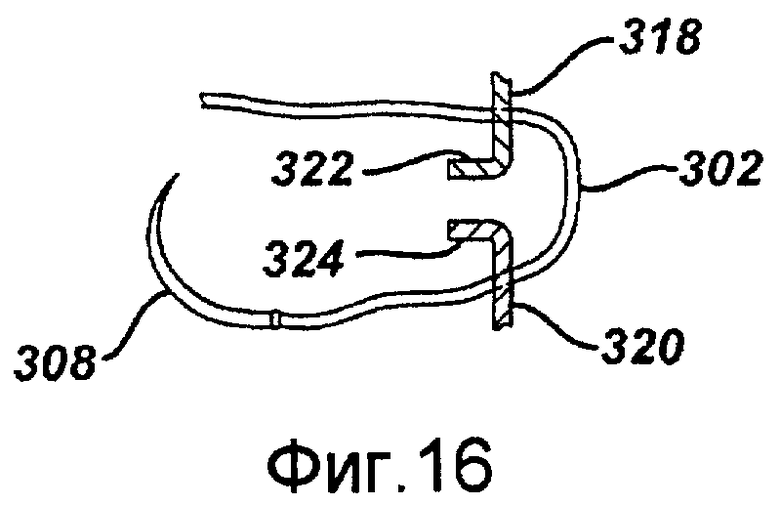
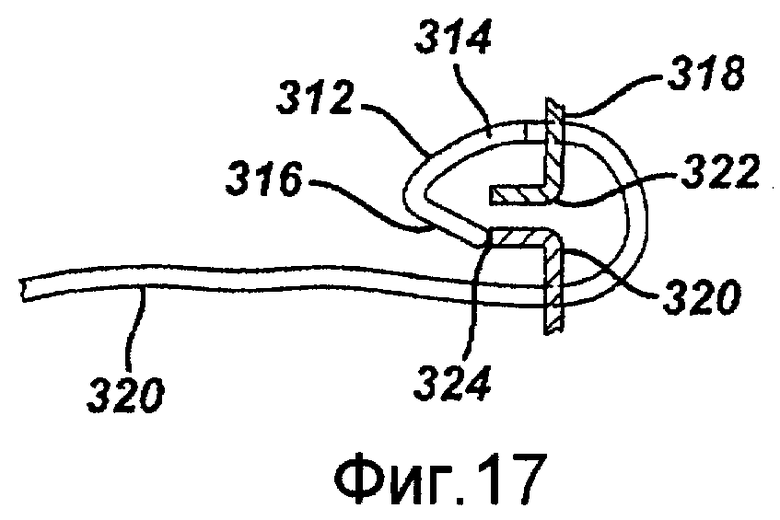
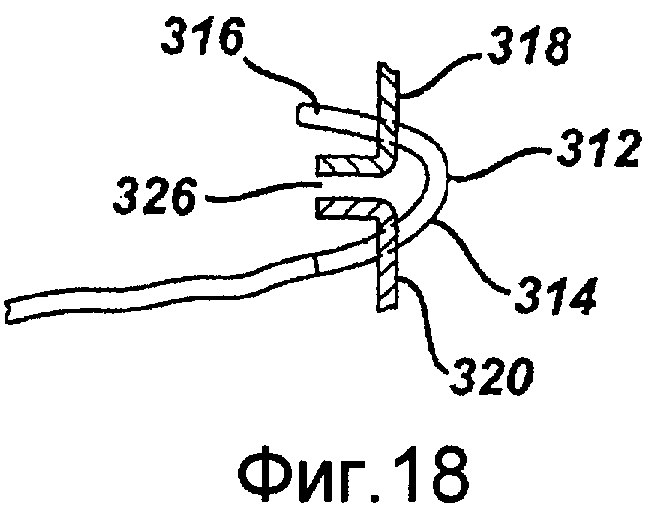
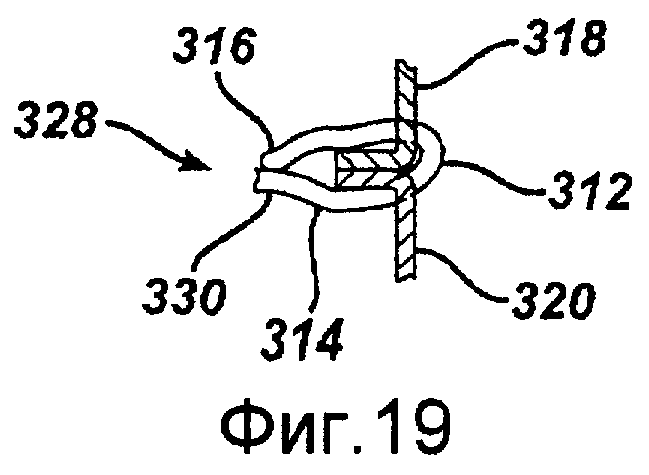
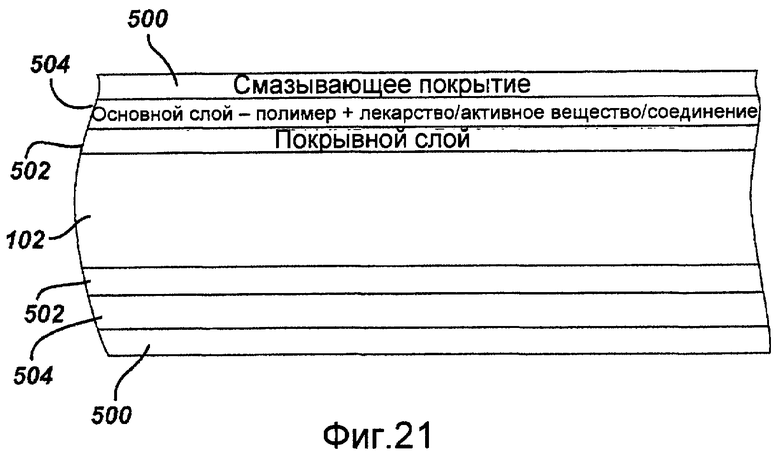
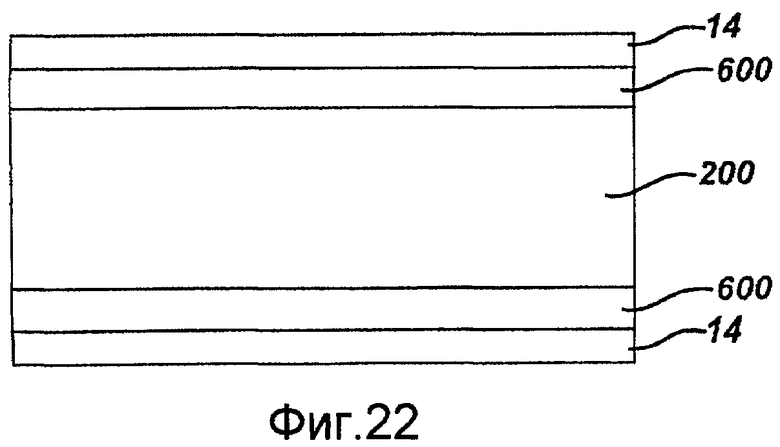
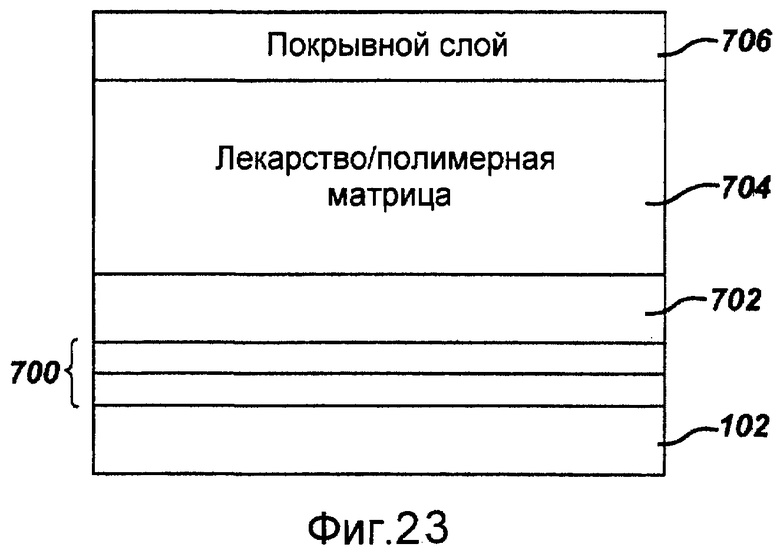
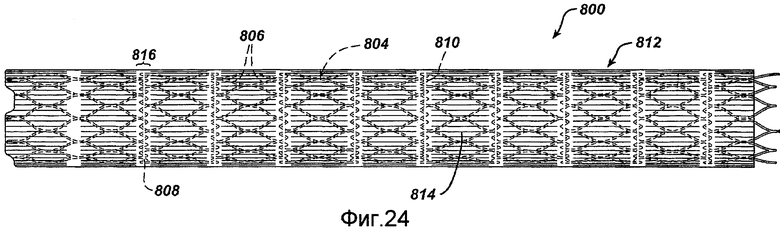
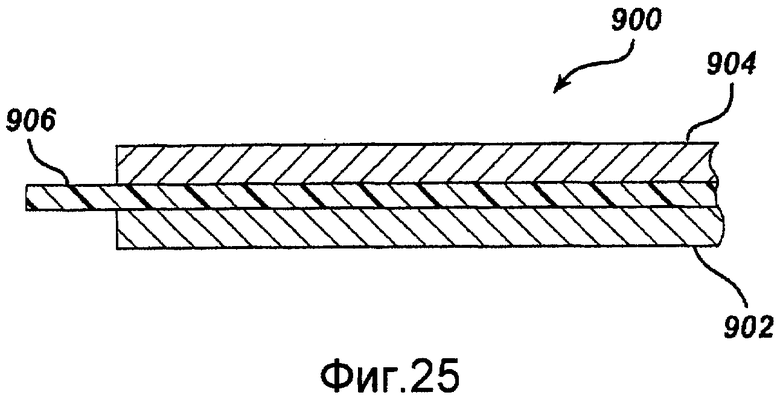
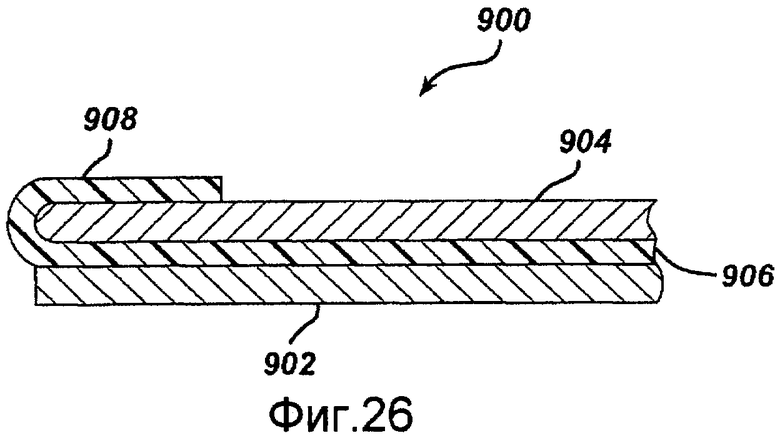
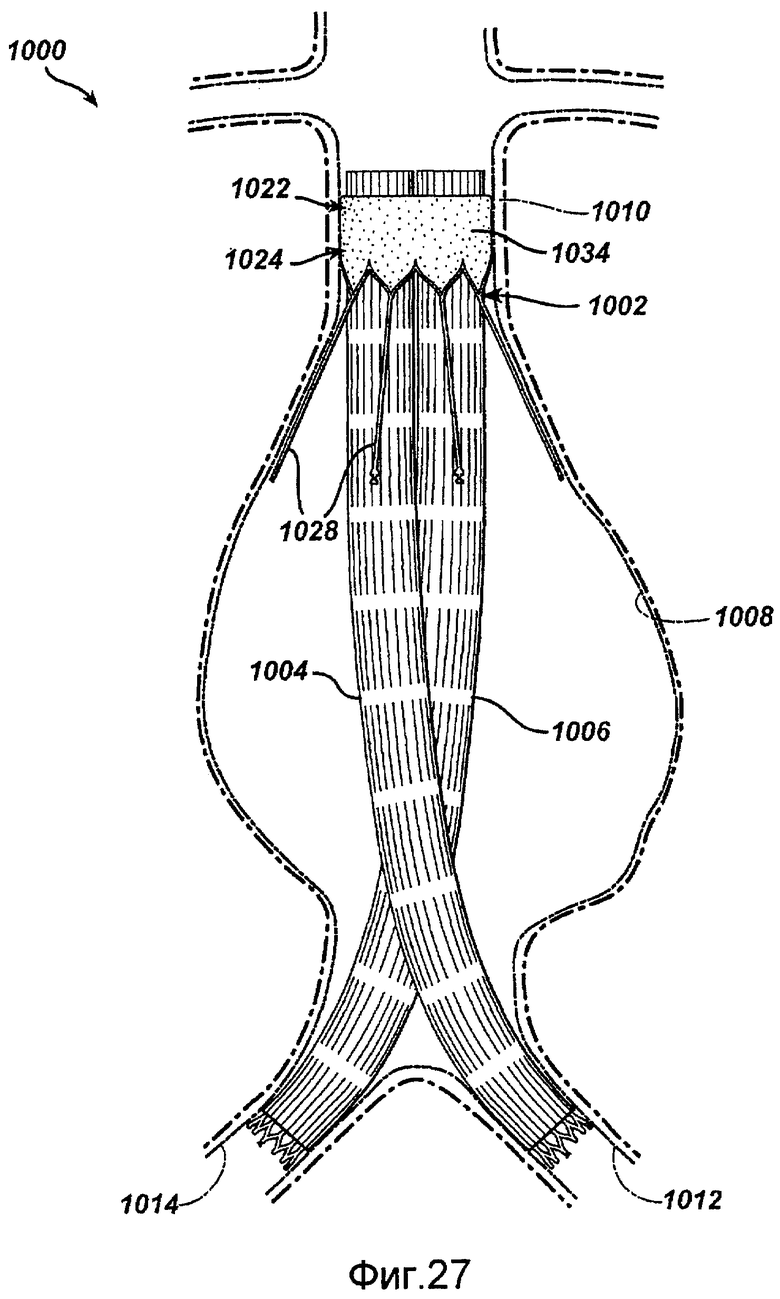
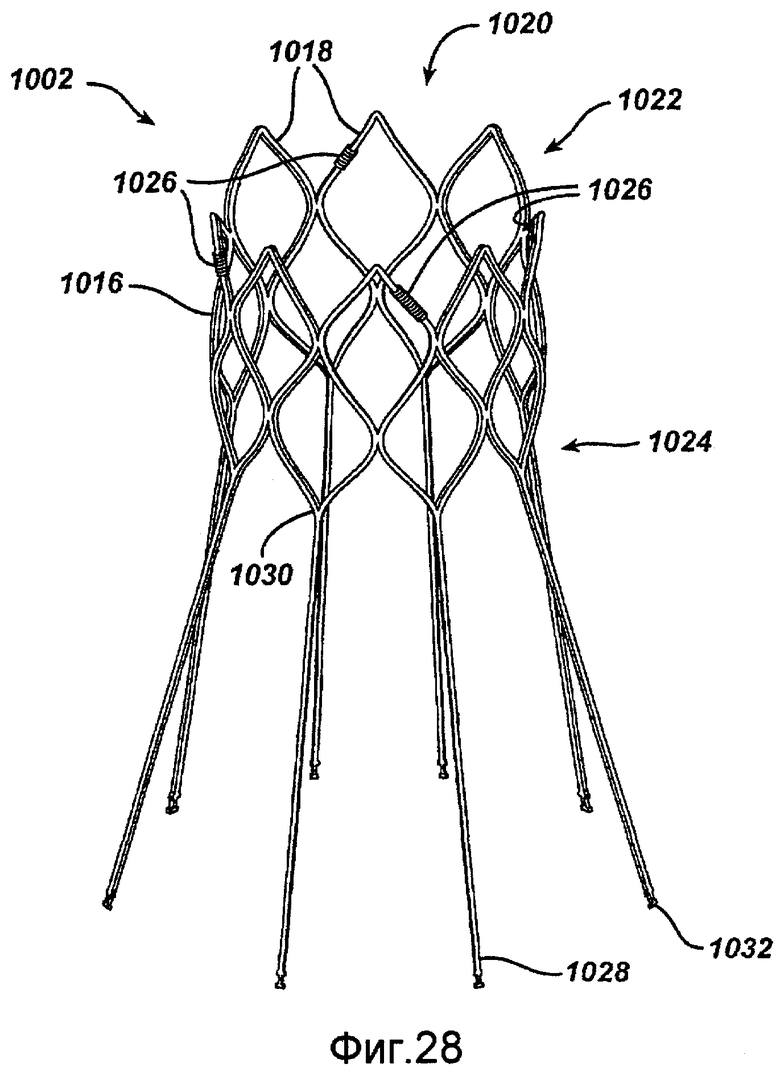
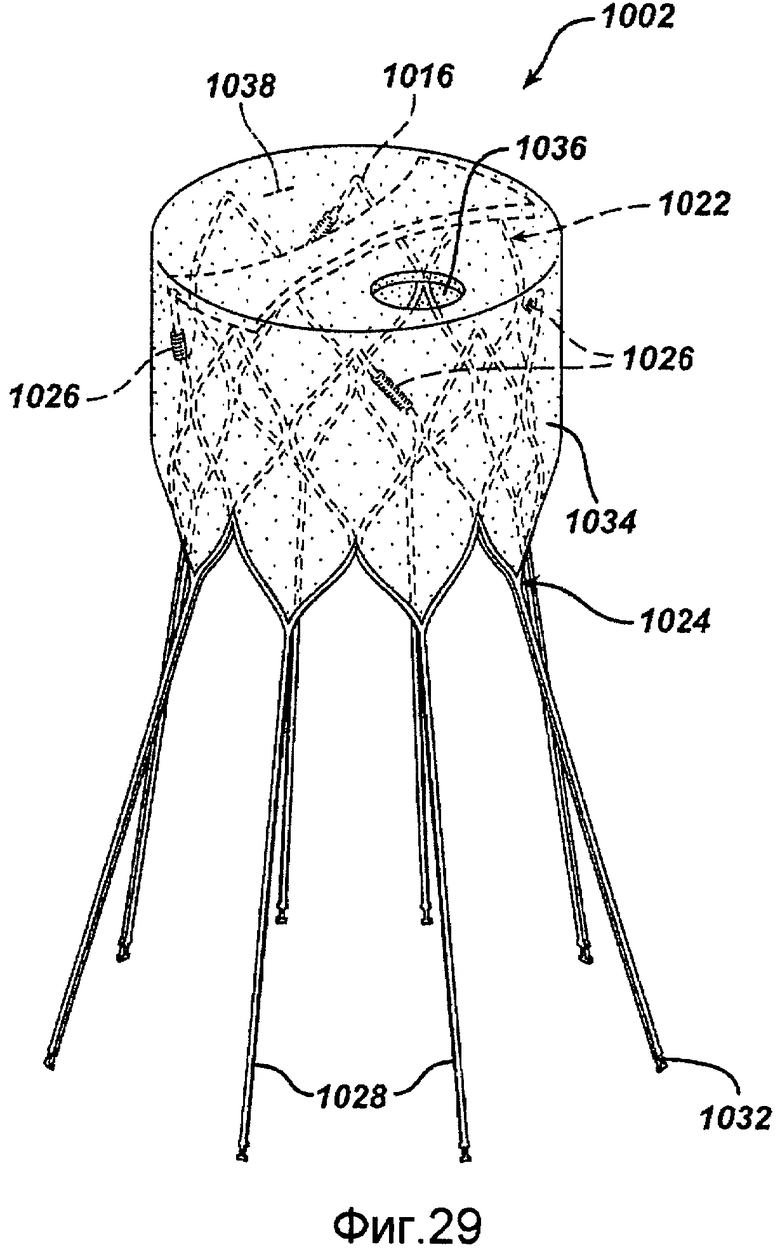
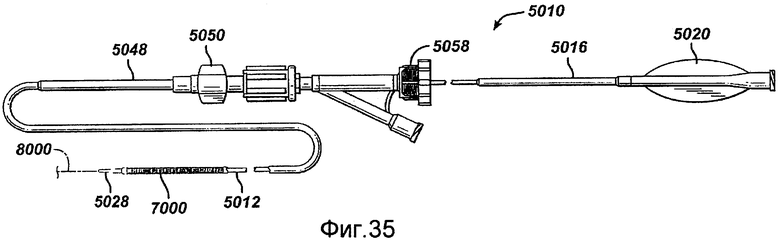
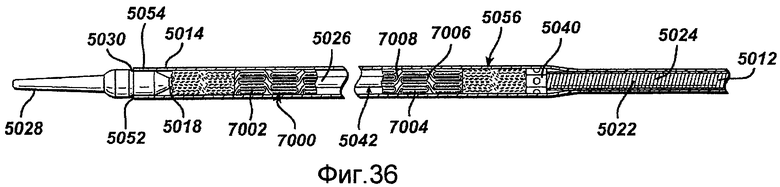
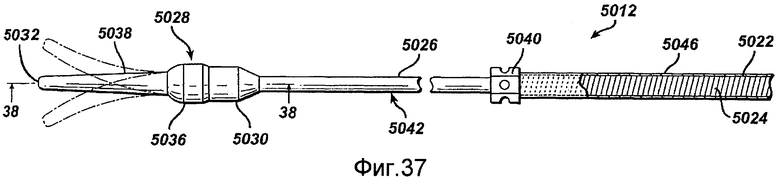
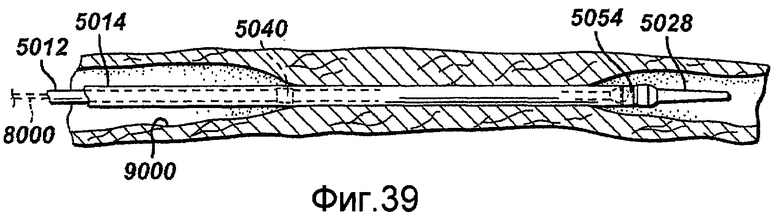
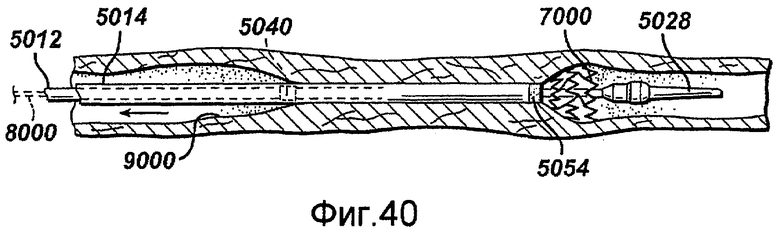
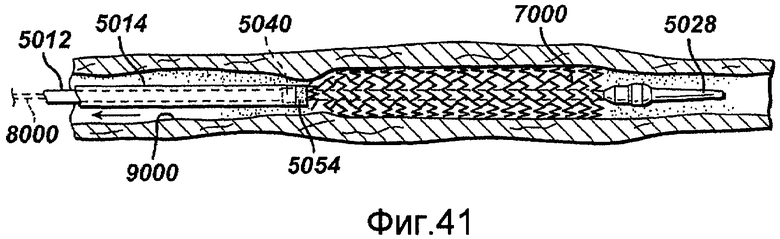
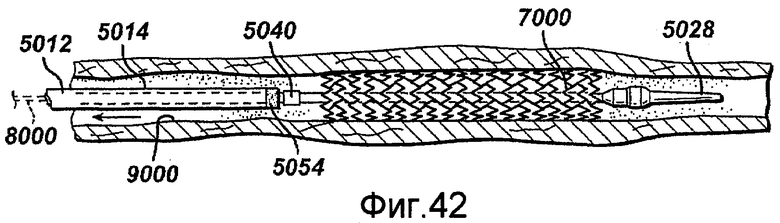
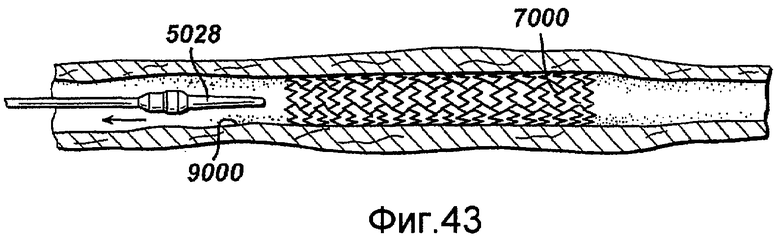
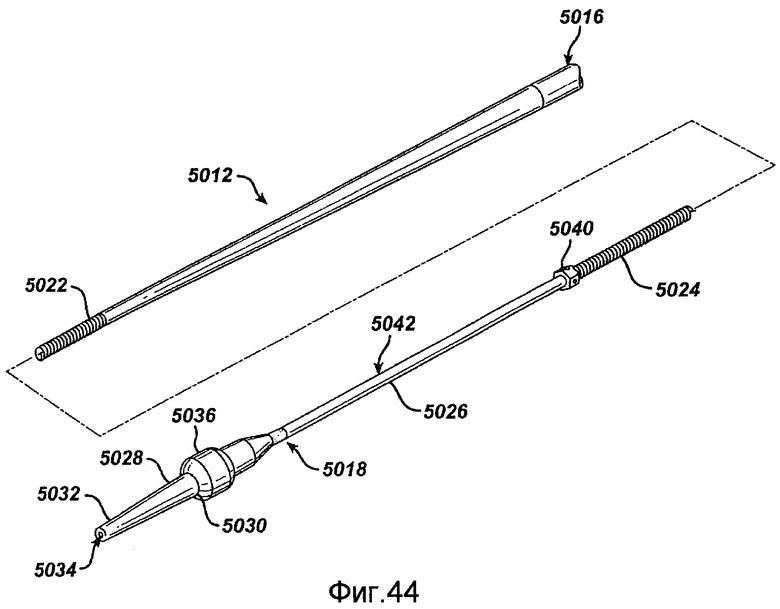
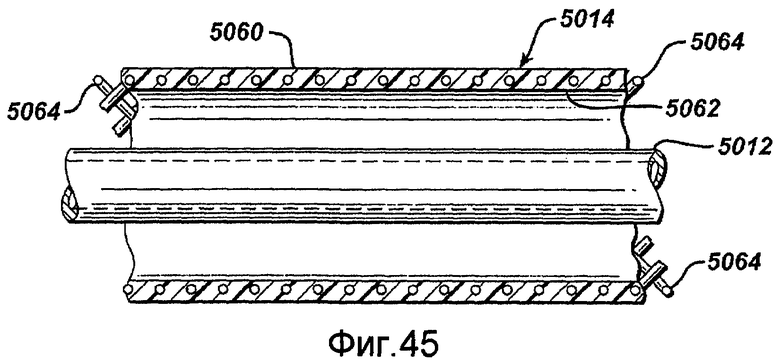

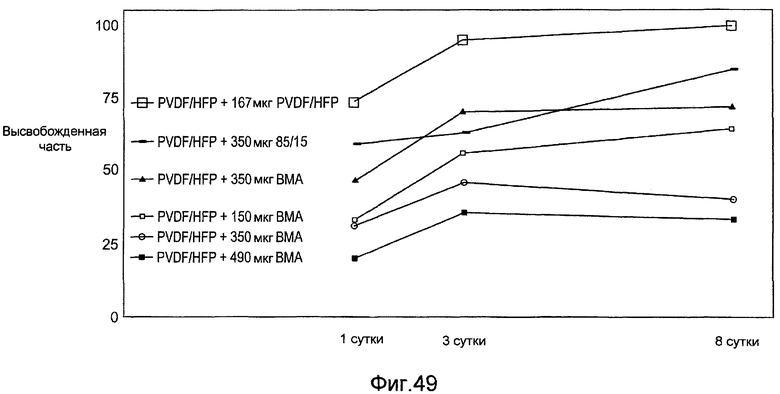
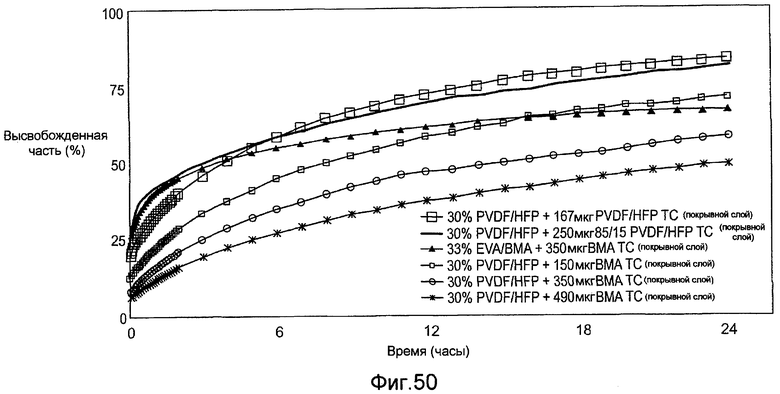
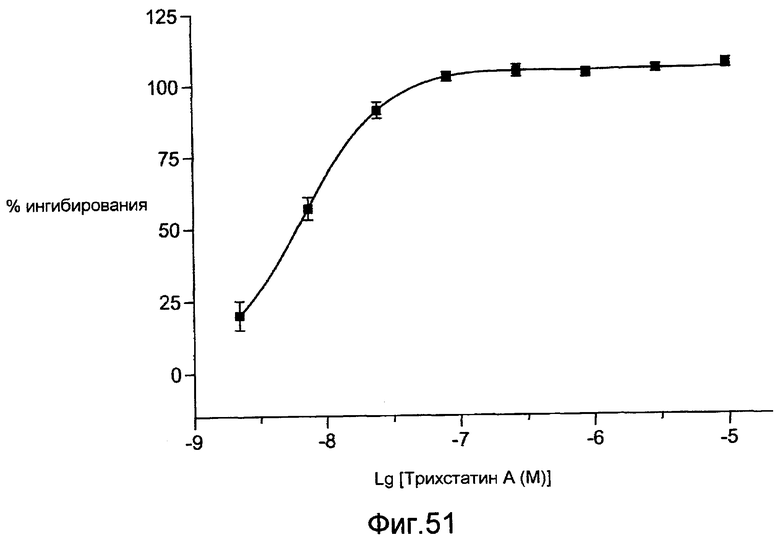
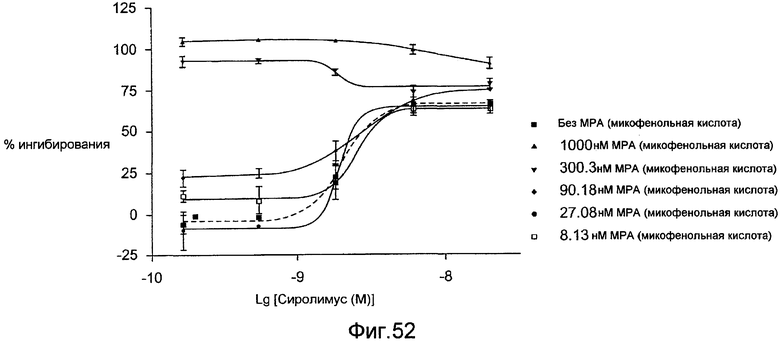
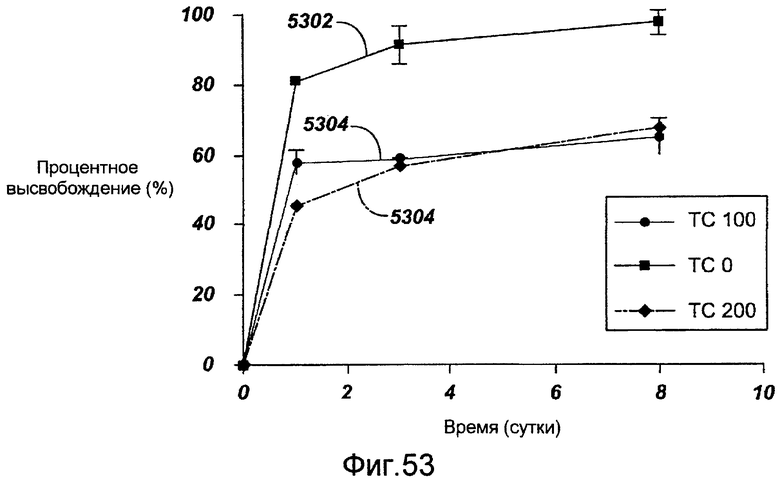
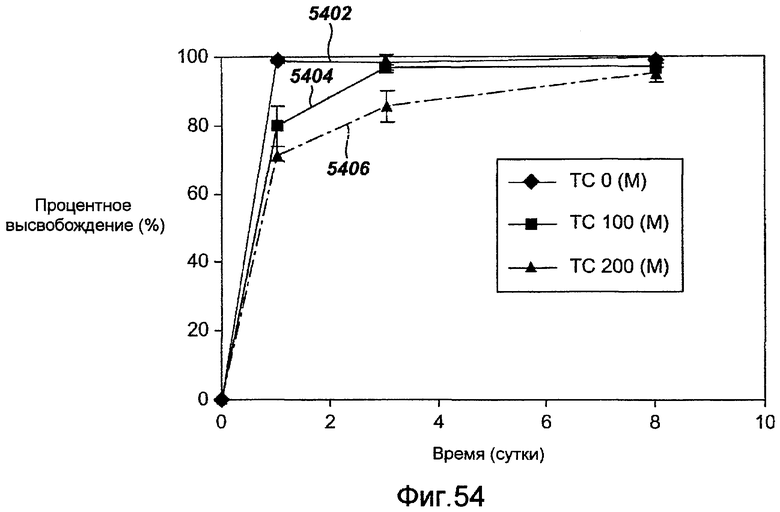
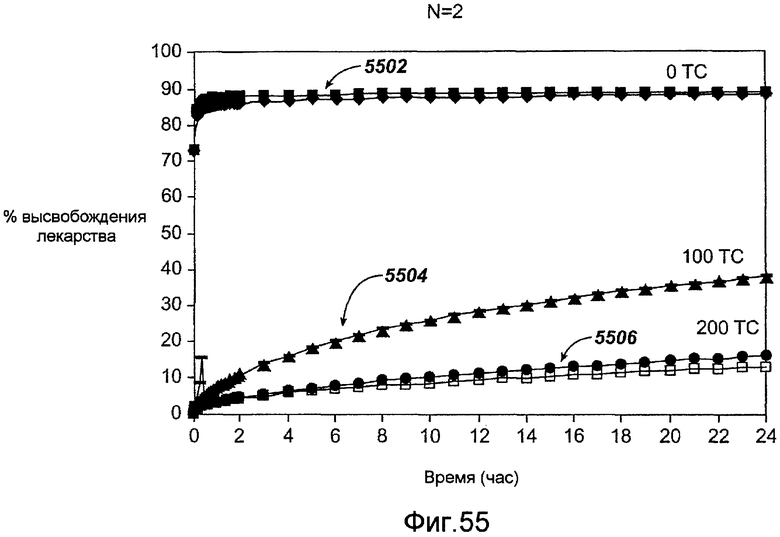
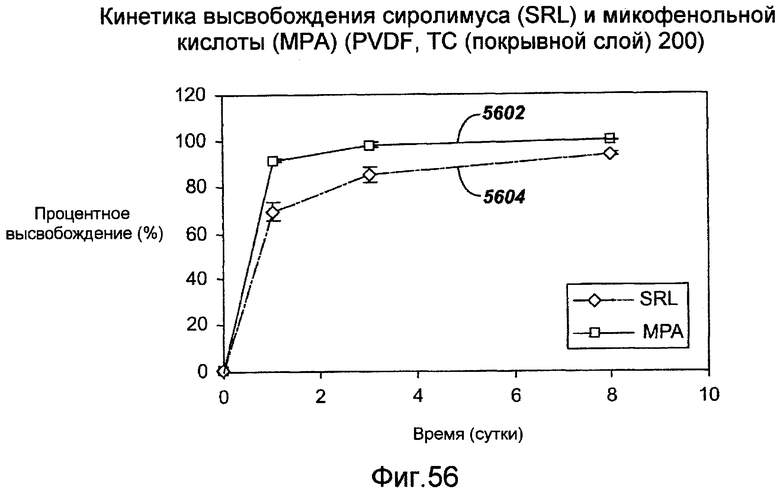
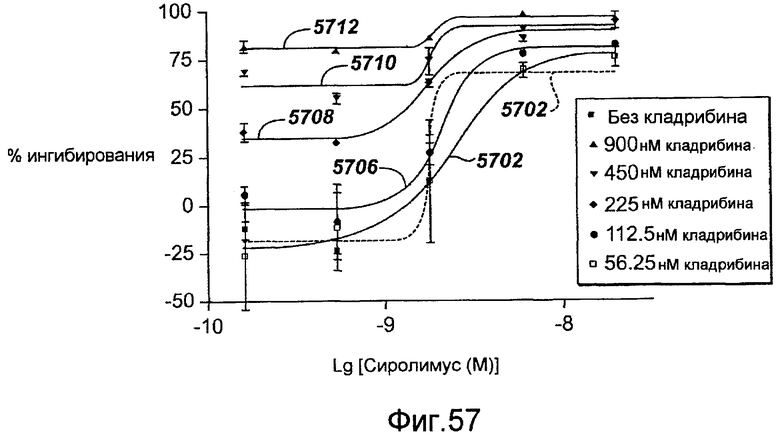
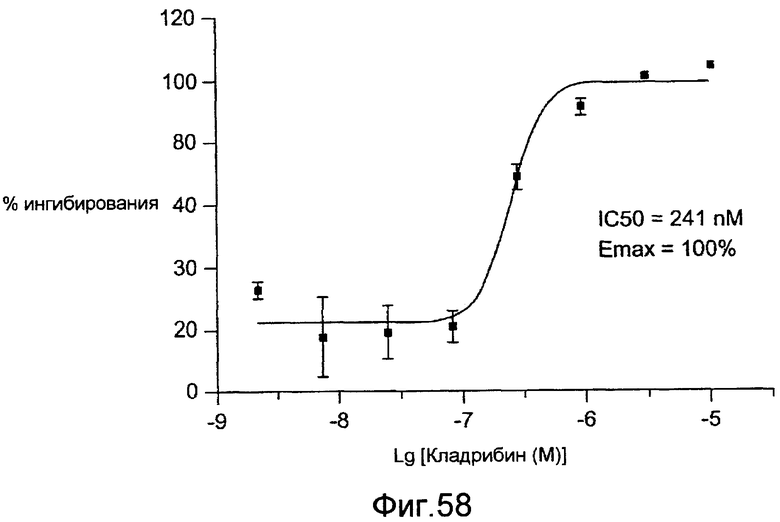
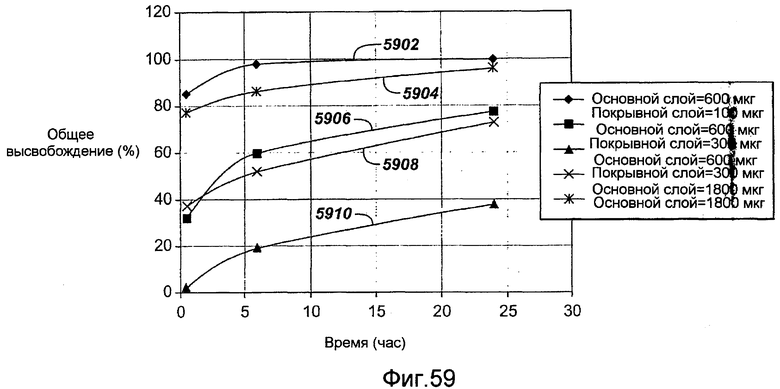
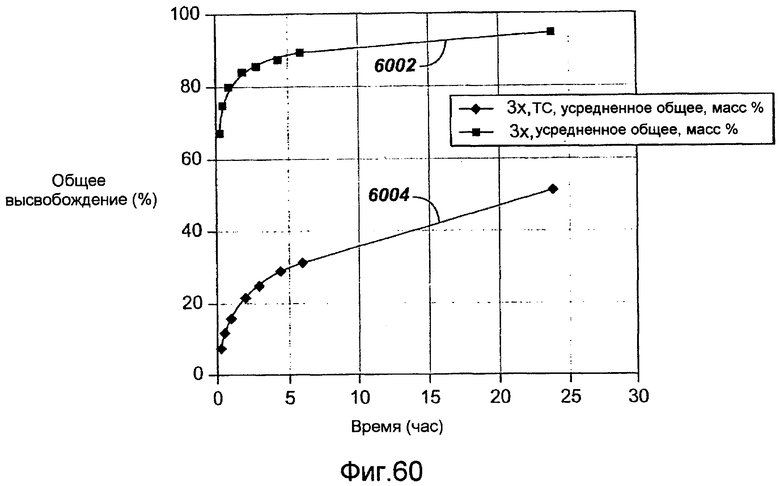
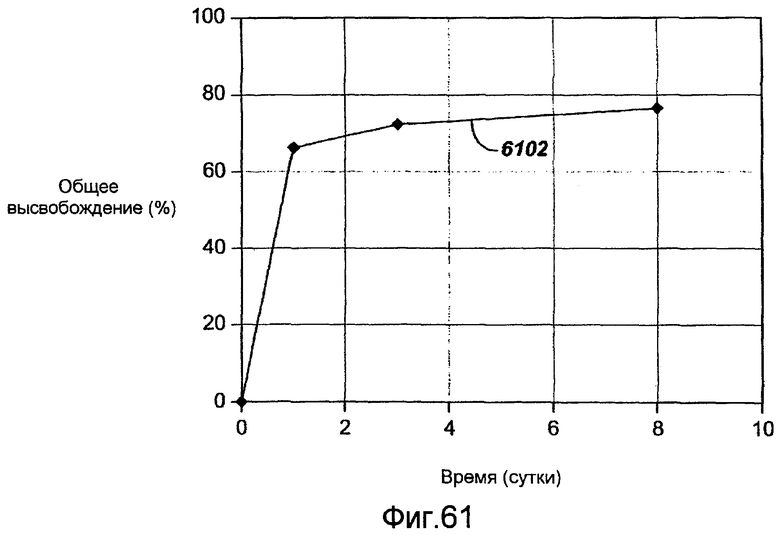
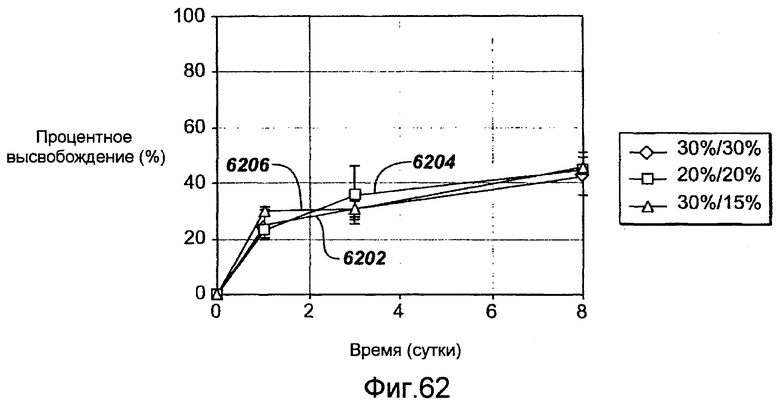
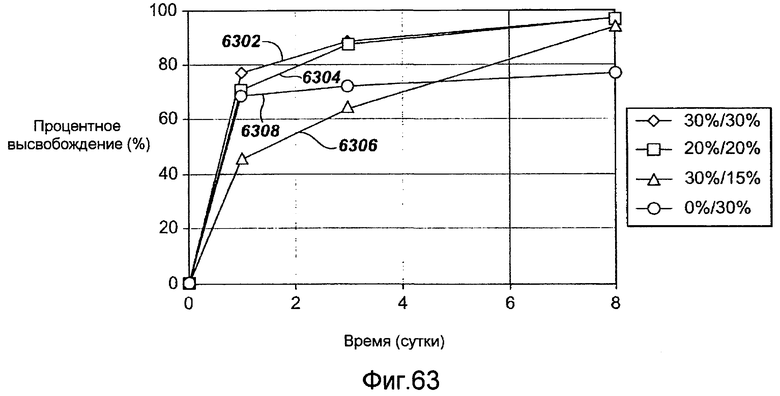
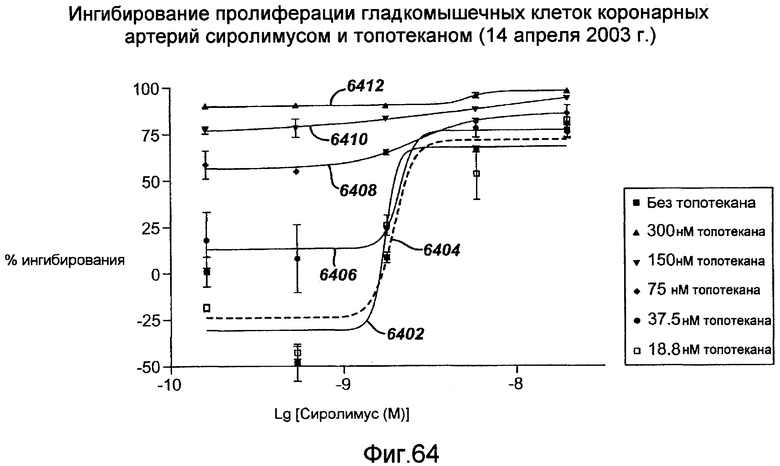
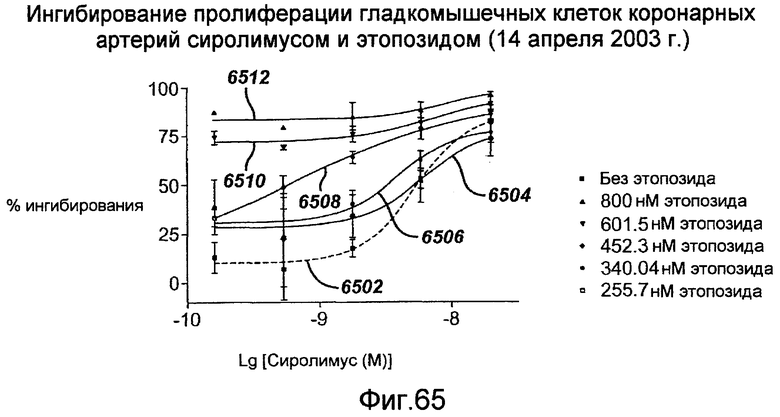
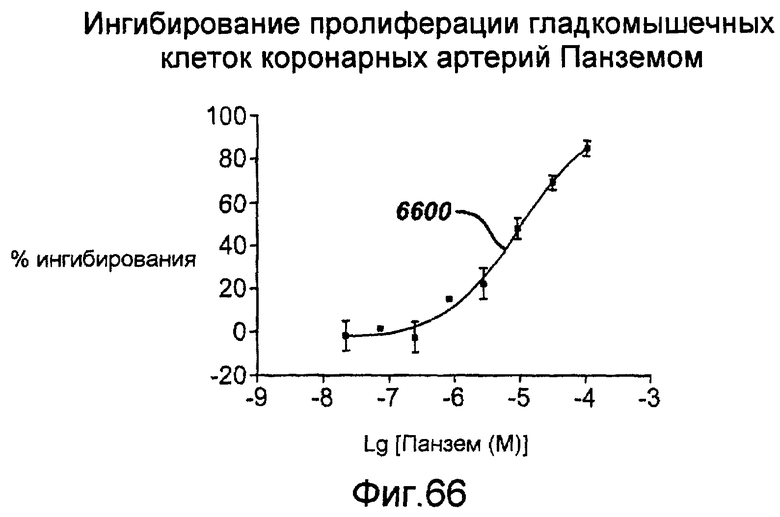
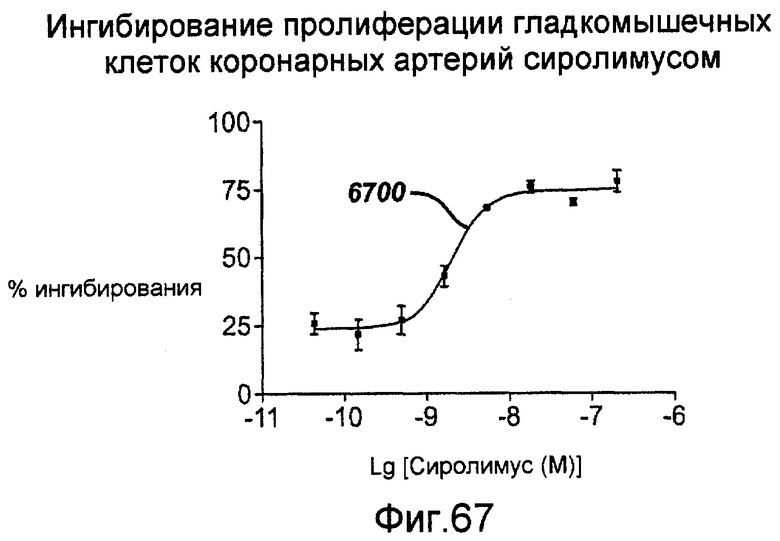

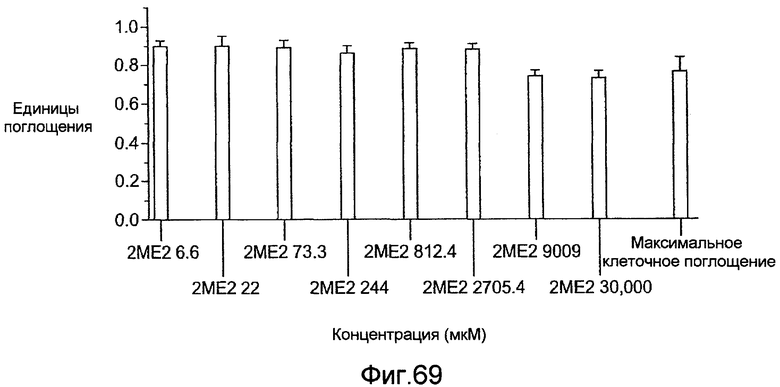
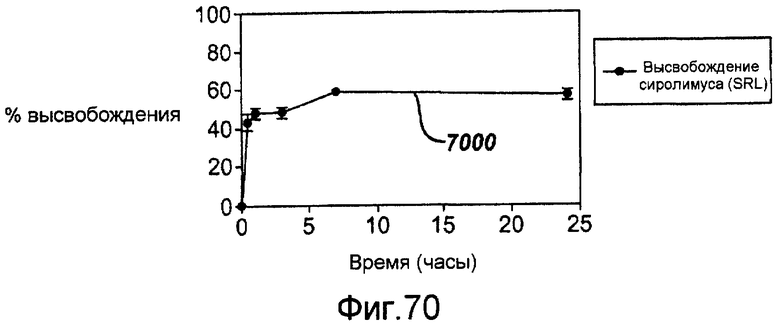

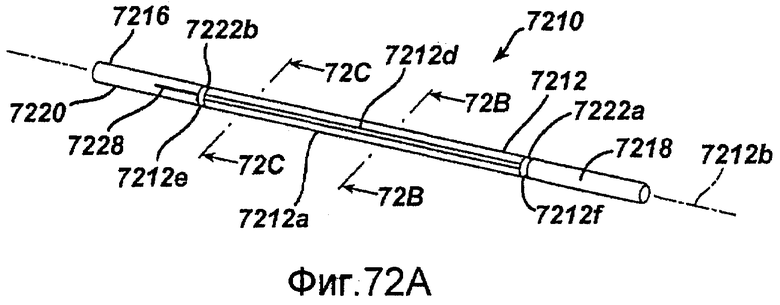
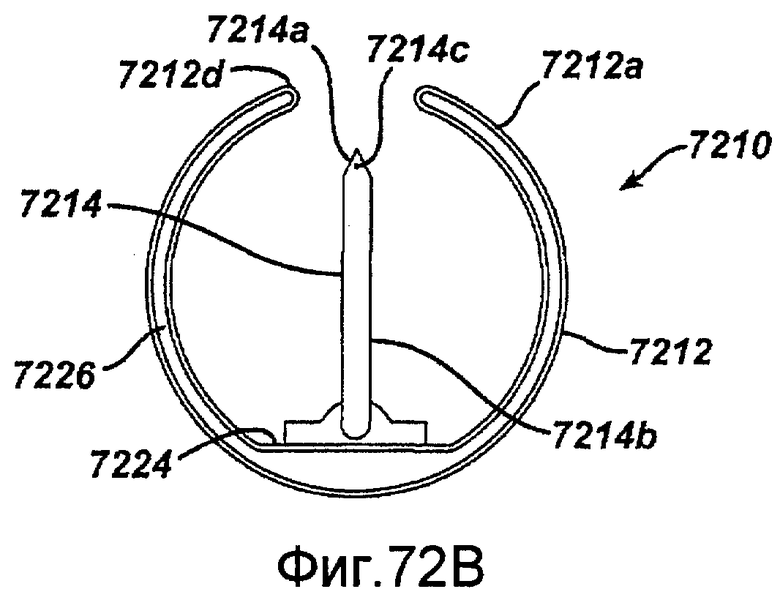
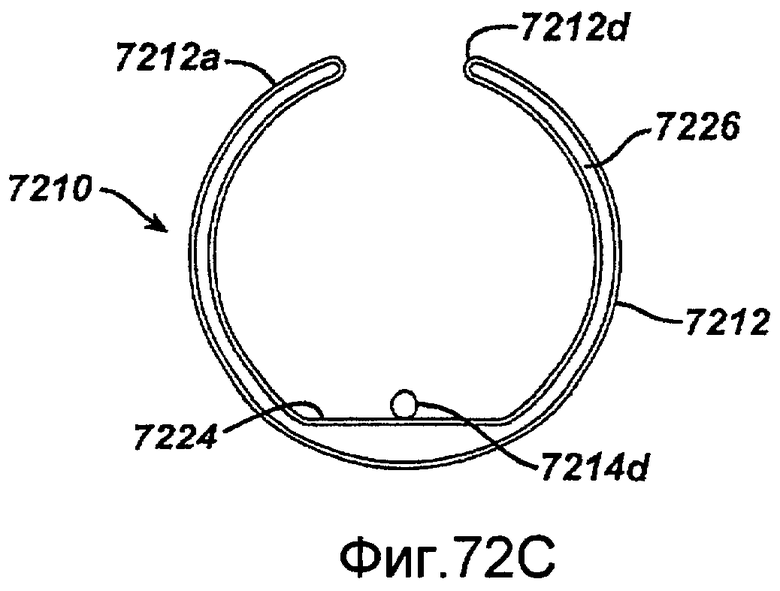
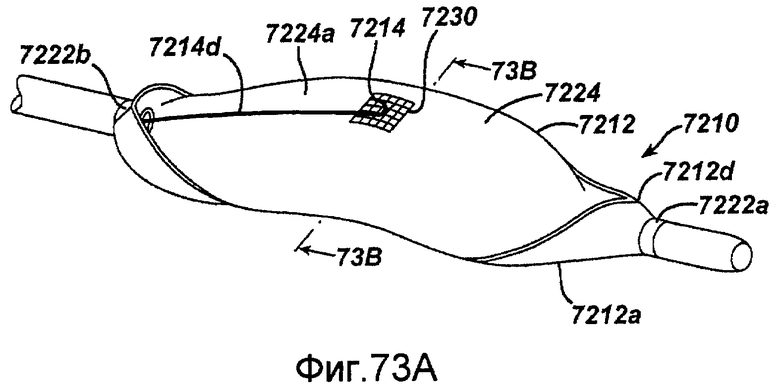
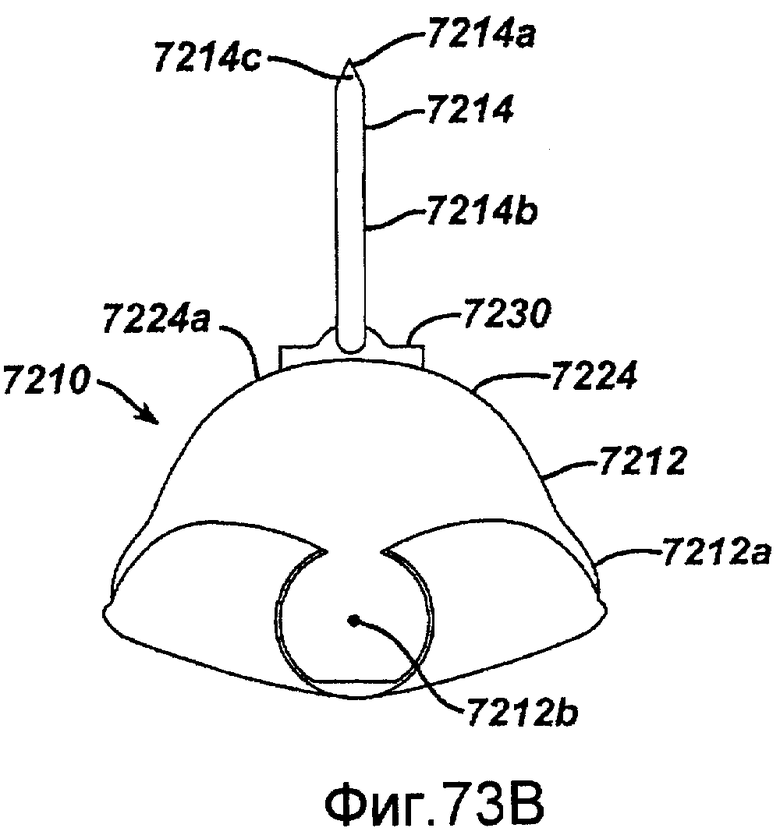
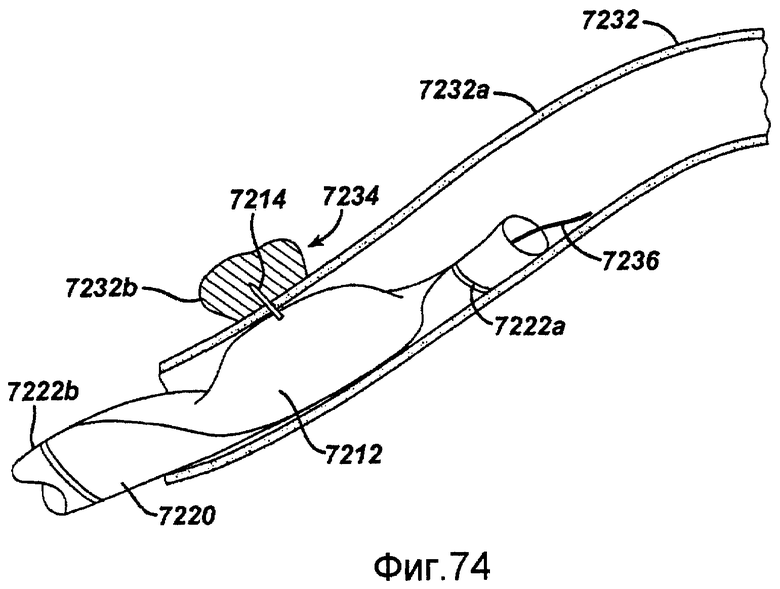
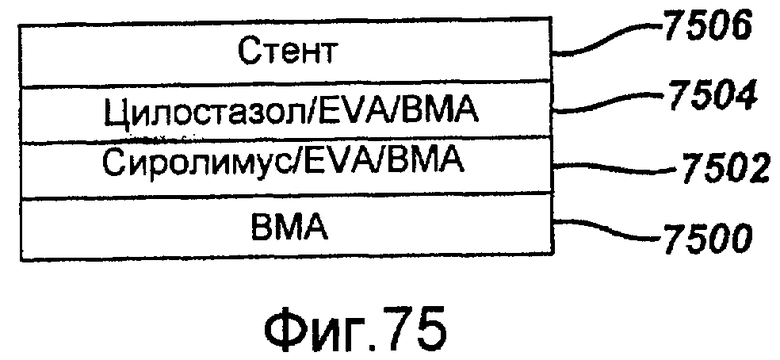
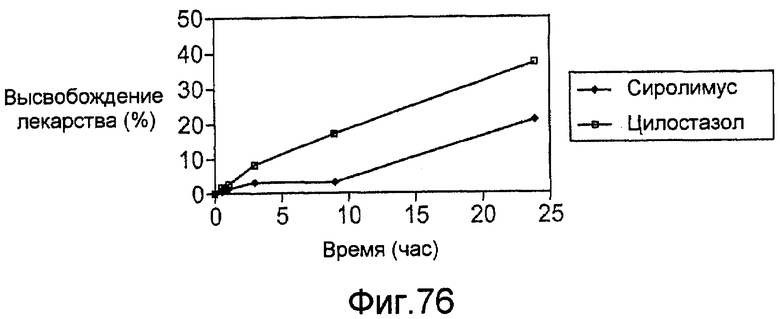
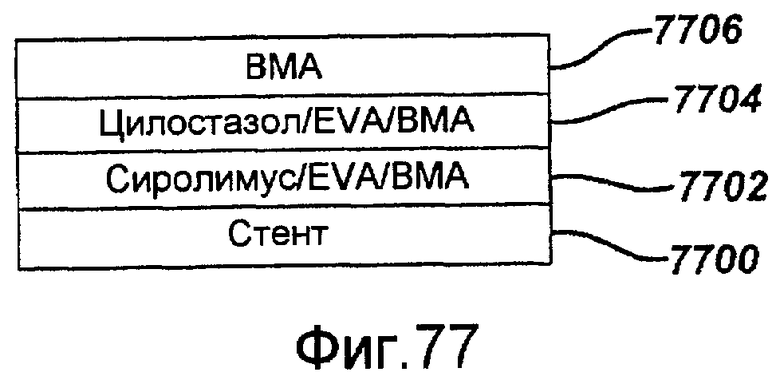
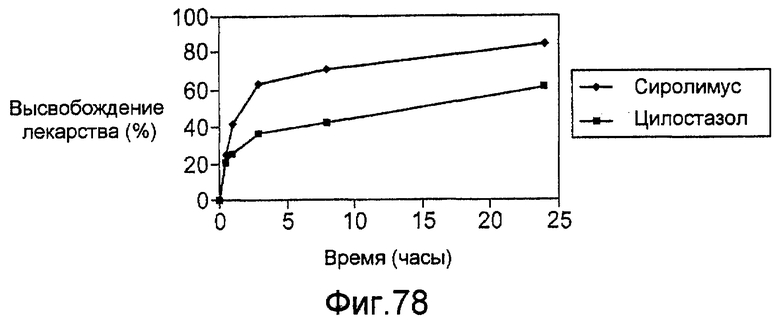
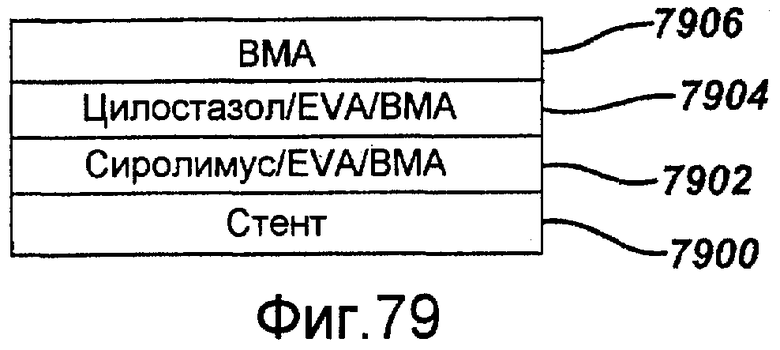
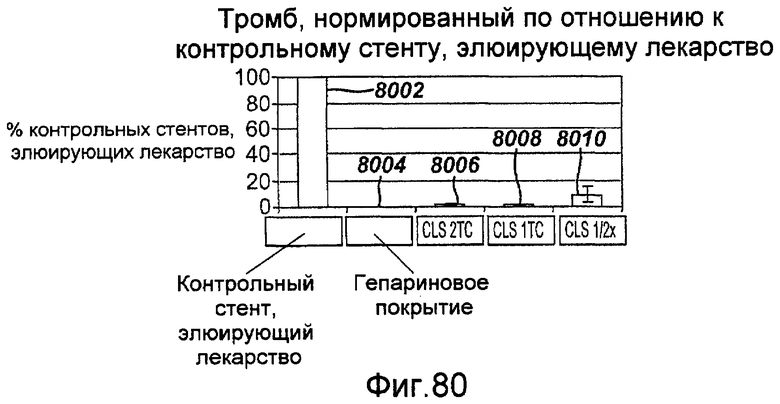
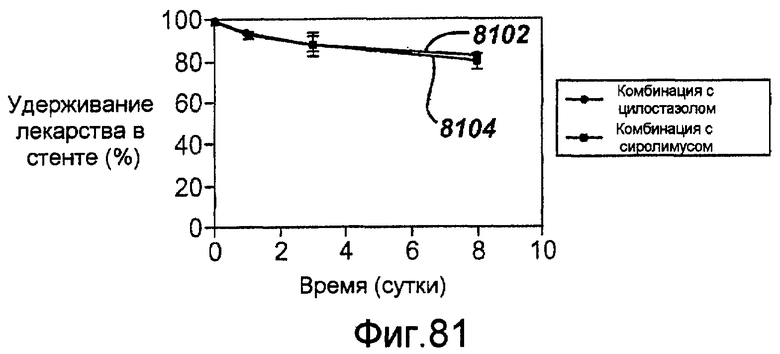
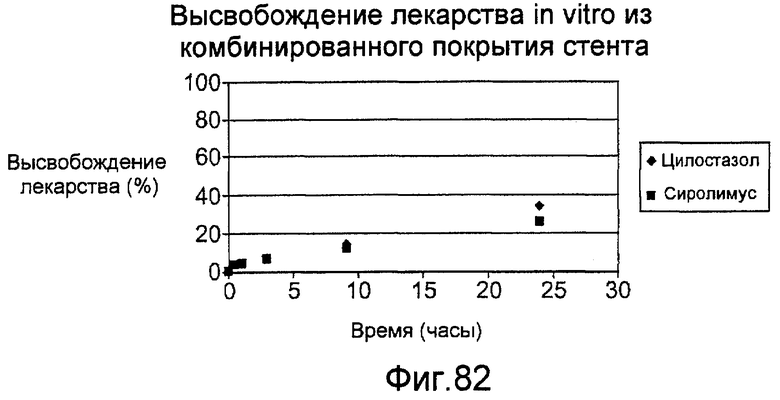
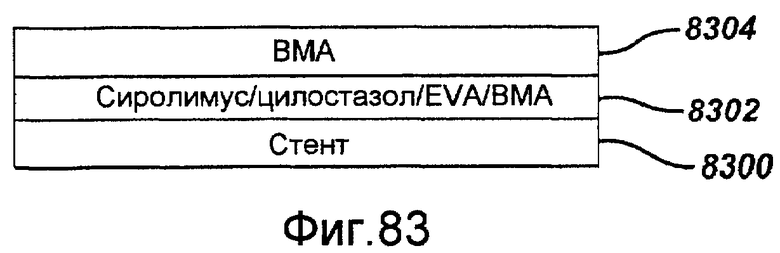
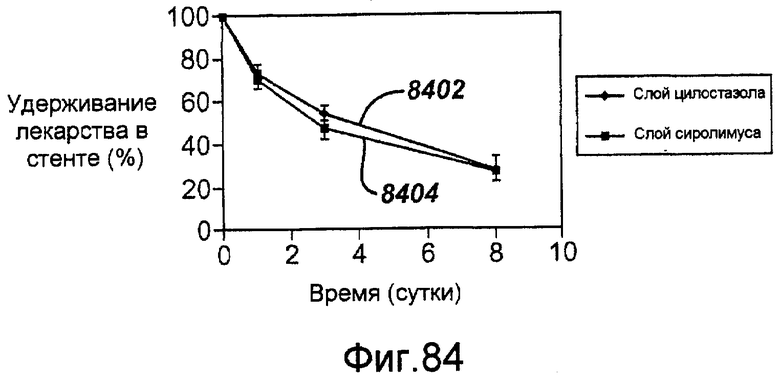
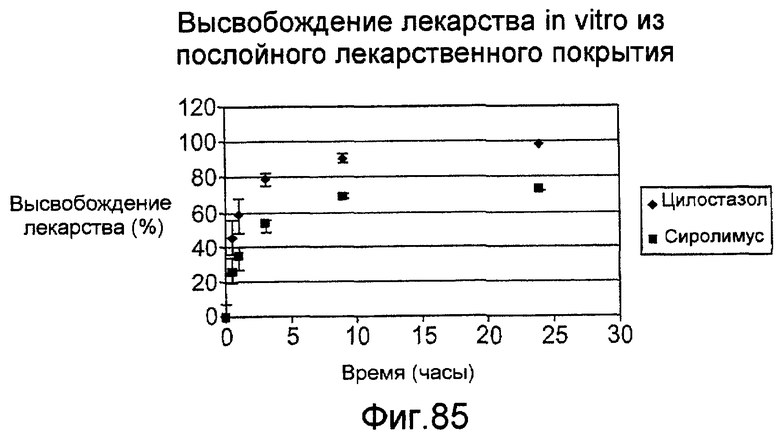
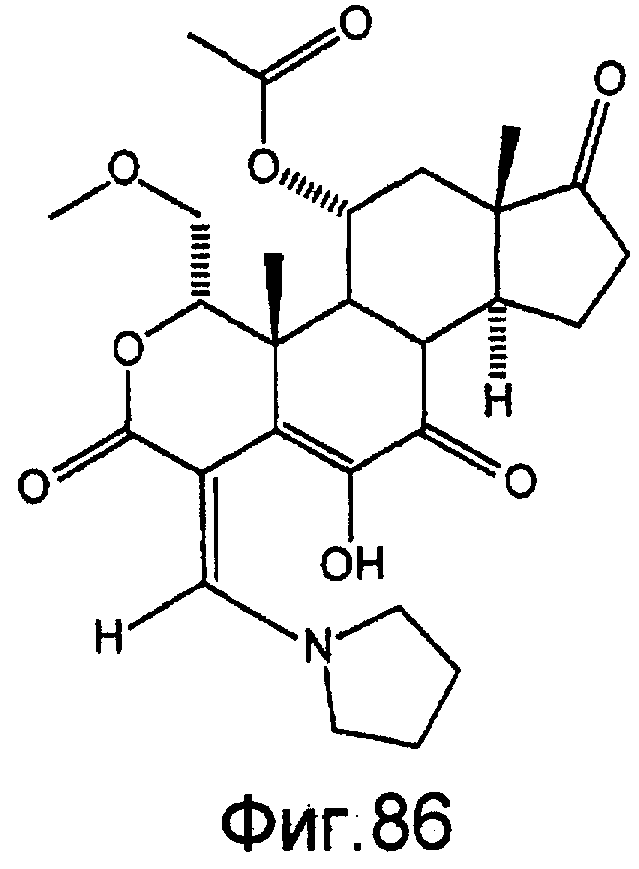
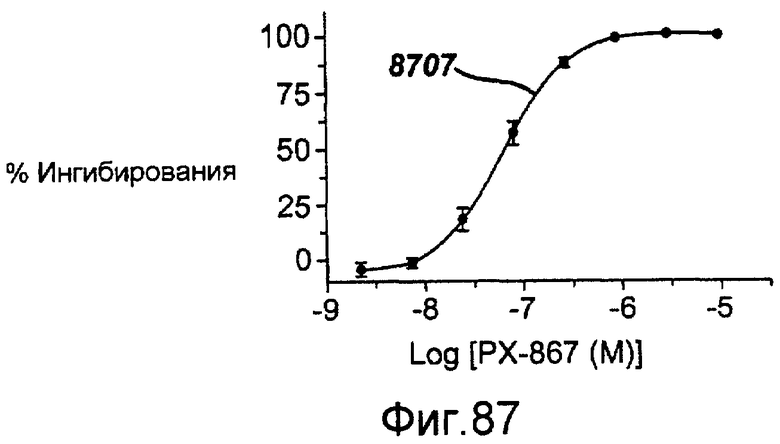
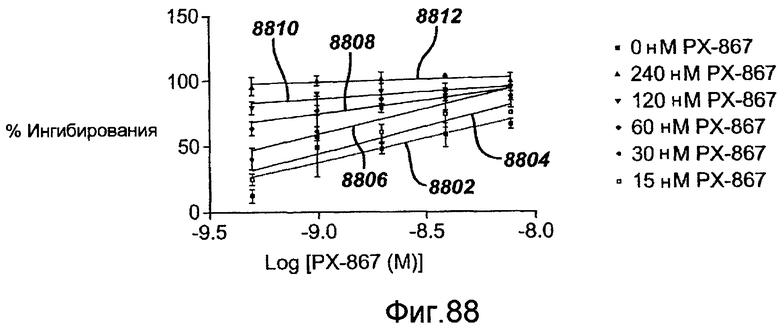
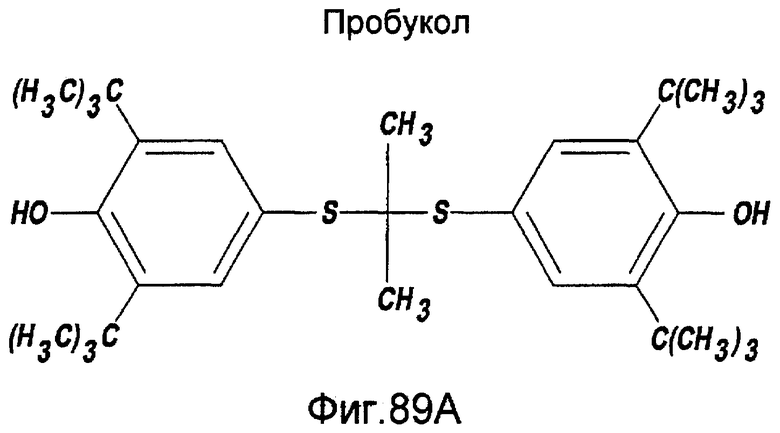
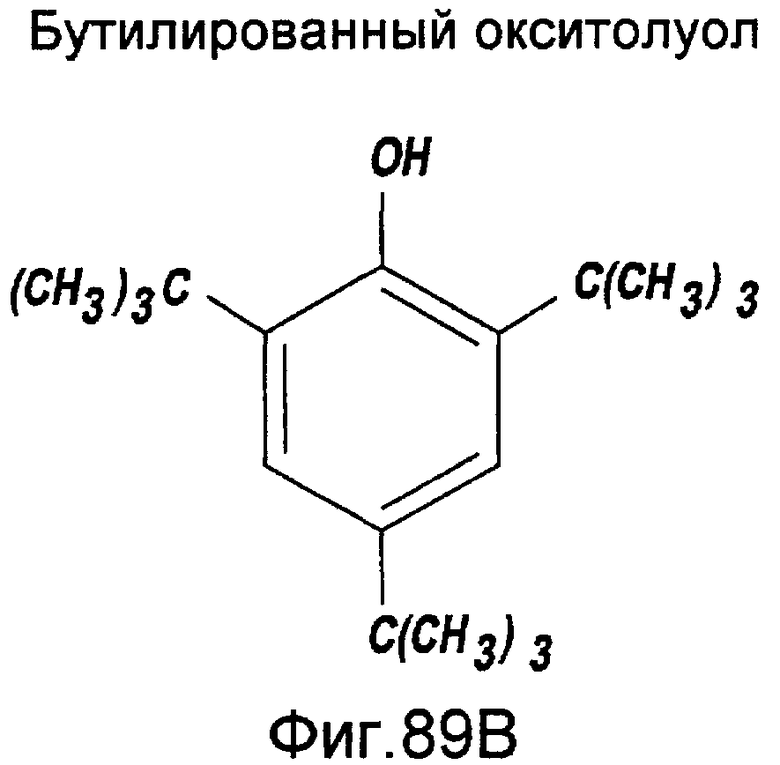
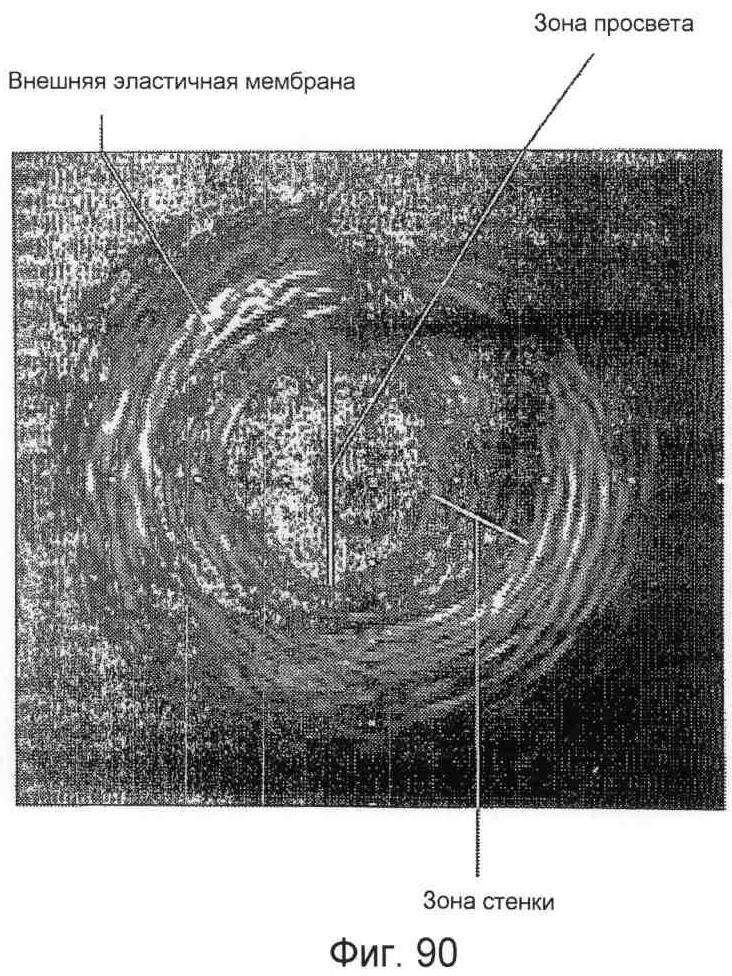
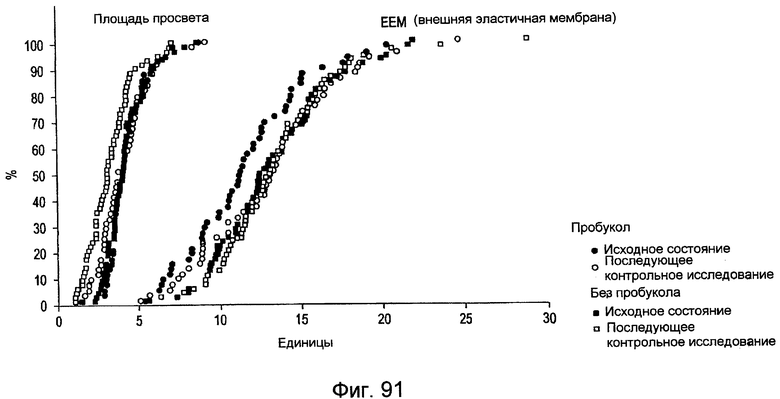
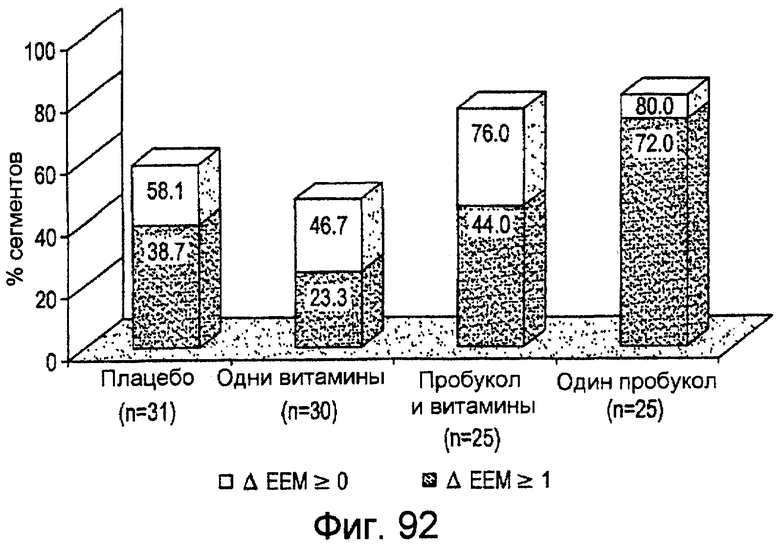
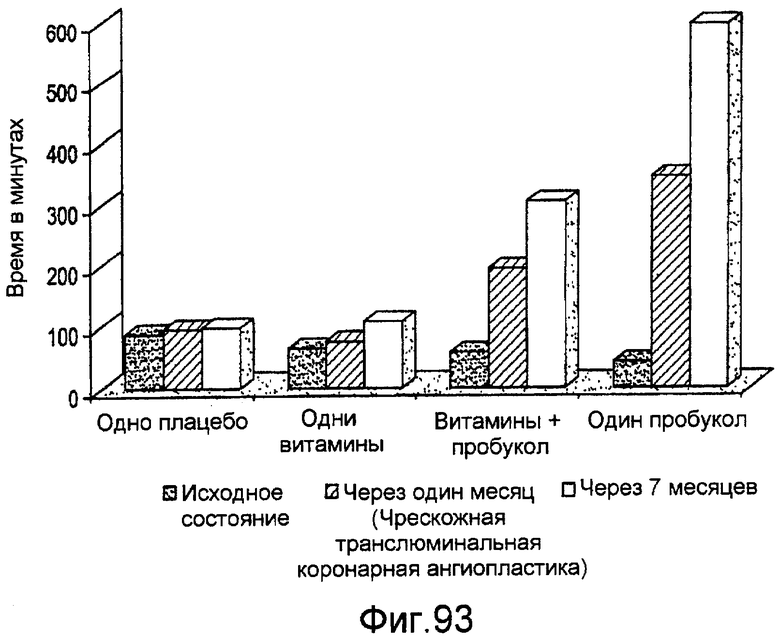
Изобретение относится к химико-фармацевтической промышленности и представляет собой имплантируемое медицинское устройство, содержащее внутрипросветную имплантируемую конструкцию; первое покрытие, содержащее комбинацию из рапамицина и пробукола в лечебных дозах, заключенных в первом полимерном материале, при этом первое покрытие присоединено к поверхности внутрипросветной имплантируемой конструкции; и второе покрытие, содержащее второй полимерный материал, присоединенное к первому покрытию, для регулирования скорости элюирования рапамицина и пробукола, при этом второй полимерный материал содержит фторполимер. Изобретение обеспечивает лечение и предотвращение заболевания и минимизацию реакции организма на введение медицинского устройства, стимулирует заживление и эндотелиализацию, а также обеспечивает контроль скоростей элюирования лекарств из имплантируемых медицинских устройств и предотвращает рестеноз. 7 н. и 42 з.п. ф-лы, 7 пр., 97 ил.
1. Имплантируемое медицинское устройство, содержащее:
внутрипросветную имплантируемую конструкцию;
первое покрытие, содержащее комбинацию из рапамицина и пробукола в лечебных дозах, заключенных в первом полимерном материале, при этом первое покрытие присоединено к поверхности внутрипросветной имплантируемой конструкции; и
второе покрытие, содержащее второй полимерный материал, присоединенное к первому покрытию, для регулирования скорости элюирования рапамицина и пробукола, при этом второй полимерный материал содержит фторполимер.
2. Медицинское устройство по п.1, в котором имплантируемая конструкция содержит стент.
3. Медицинское устройство по п.1, в котором имплантируемая конструкция содержит стент-трансплантат.
4. Медицинское устройство по п.1, в котором имплантируемая конструкция содержит устройство для анастомоза.
5. Медицинское устройство по п.1, в котором первый полимерный материал содержит, по меньшей мере, один нерассасывающийся полимер.
6. Медицинское устройство по п.1, в котором первый полимерный материал содержит, по меньшей мере, один рассасывающийся полимер.
7. Медицинское устройство по п.1, в котором второй полимерный материал содержит, по меньшей мере, один нерассасывающийся полимер.
8. Медицинское устройство по п.1, в котором второй полимерный материал содержит, по меньшей мере, один рассасывающийся полимер.
9. Имплантируемое медицинское устройство, содержащее:
внутрипросветную имплантируемую конструкцию;
первое покрытие, содержащее лечебную дозу рапамицина и первый полимерный материал, при этом первое покрытие присоединено к поверхности имплантируемой конструкции и первый полимерный материал содержит фторполимер;
второе покрытие, содержащее лечебную дозу пробукола и второй полимерный материал, причем второе покрытие присоединено к первому покрытию и второй полимерный материал содержит фторполимер; и третье покрытие, содержащее третий полимерный материал, присоединенное ко второму покрытию, для регулирования скорости элюирования рапамицина и пробукола, при этом третий полимерный материал содержит акрилат, акрилат и фторполимер содержат разнородные химические составы и выполнен как химический и физический барьеры для элюирования.
10. Медицинское устройство по п.9, в котором имплантируемая конструкция содержит стент.
11. Медицинское устройство по п.9, в котором имплантируемая конструкция содержит стент-трансплантат.
12. Медицинское устройство по п.9, в котором имплантируемая конструкция содержит устройство для анастомоза.
13. Медицинское устройство по п.9, в котором первый полимерный материал содержит, по меньшей мере, один нерассасывающийся полимер.
14. Медицинское устройство по п.9, в котором первый полимерный материал содержит, по меньшей мере, один рассасывающийся полимер.
15. Медицинское устройство по п.9, в котором второй полимерный материал содержит, по меньшей мере, один нерассасывающийся полимер.
16. Медицинское устройство по п.9, в котором второй полимерный материал содержит, по меньшей мере, один рассасывающийся полимер.
17. Медицинское устройство по п.9, в котором третий полимерный материал содержит, по меньшей мере, один нерассасывающийся полимер.
18. Медицинское устройство по п.9, в котором третий полимерный материал содержит, по меньшей мере, один рассасывающийся полимер.
19. Имплантируемое медицинское устройство, содержащее:
внутрипросветную имплантируемую конструкцию;
первое покрытие, содержащее комбинацию из лечебной дозы антирестенозного активного вещества и лечебной дозы пробукола, заключенную в первом полимерном материале, при этом первое покрытие присоединено к поверхности имплантируемой конструкции и первый полимерный материал содержит фторполимер; и второе покрытие, содержащее второй полимерный материал, присоединенное к первому покрытию, для регулирования скорости элюирования антирестенозного активного вещества и пробукола, причем второй полимерный материал содержит фторполимер.
20. Медицинское устройство по п.19, в котором имплантируемая конструкция содержит стент.
21. Медицинское устройство по п.19, в котором имплантируемая конструкция содержит стент-трансплантат.
22. Медицинское устройство по п.19, в котором имплантируемая конструкция содержит устройство для анастомоза.
23. Медицинское устройство по п.19, в котором антирестенозное активное вещество содержит рапамицин.
24. Медицинское устройство по п.19, в котором антирестенозное активное вещество содержит аналоги, производные, родственные вещества и конъюгаты рапамицина.
25. Медицинское устройство по п.19, в котором антирестенозное активное вещество содержит аналоги, производные, родственные вещества и конъюгаты, которые связывают высокоаффинный цитозольный белок FKBP12.
26. Медицинское устройство по п.19, в котором антирестенозное активное вещество содержит паклитаксель.
27. Медицинское устройство по п.19, в котором антирестенозное активное вещество содержит аналоги, производные, родственные вещества и конъюгаты паклитакселя.
28. Медицинское устройство по п.19, в котором первый полимерный материал содержит, по меньшей мере, один нерассасывающийся полимер.
29. Медицинское устройство по п.19, в котором первый полимерный материал содержит, по меньшей мере, один рассасывающийся полимер.
30. Медицинское устройство по п.19, в котором второй полимерный материал содержит, по меньшей мере, один нерассасывающийся полимер.
31. Медицинское устройство по п.19, в котором второй полимерный материал содержит, по меньшей мере, один рассасывающийся полимер.
32. Имплантируемое медицинское устройство, содержащее:
внутрипросветную имплантируемую конструкцию;
первое покрытие, содержащее лечебную дозу антирестенозного активного вещества и первый полимерный материал, при этом первое покрытие присоединено к поверхности имплантируемой конструкции и первый полимерный материал содержит фторполимер;
второе покрытие, содержащее лечебную дозу пробукола и второй полимерный материал, причем, второе покрытие присоединено к первому покрытию и второй полимерный материал содержит фторполимер; и
третье покрытие, содержащее третий полимерный материал, присоединенное ко второму покрытию, для регулирования скорости элюирования антирестенозного активного вещества и пробукола, при этом третий полимерный материал содержит акрилат, акрилат и фторполимер содержат разнородные химические составы и выполнен как химический и физический барьеры для элюирования.
33. Медицинское устройство по п.32, в котором имплантируемая конструкция содержит стент.
34. Медицинское устройство по п.32, в котором имплантируемая конструкция содержит стент-трансплантат.
35. Медицинское устройство по п.32, в котором имплантируемая конструкция содержит устройство для анастомоза.
36. Медицинское устройство по п.32, в котором антирестенозное активное вещество содержит рапамицин.
37. Медицинское устройство по п.32, в котором антирестенозное активное вещество содержит аналоги, производные, родственные вещества и конъюгаты рапамицина.
38. Медицинское устройство по п.32, в котором антирестенозное активное вещество содержит аналоги, производные, родственные вещества и конъюгаты, которые связывают высокоаффинный цитозольный белок FKBP12.
39. Медицинское устройство по п.32, в котором антирестенозное активное вещество содержит паклитаксель.
40. Медицинское устройство по п.32, в котором антирестенозное активное вещество содержит аналоги, производные, родственные вещества и конъюгаты паклитакселя.
41. Медицинское устройство по п.32, в котором первый полимерный материал содержит, по меньшей мере, один нерассасывающийся полимер.
42. Медицинское устройство по п.32, в котором первый полимерный материал содержит, по меньшей мере, один рассасывающийся полимер.
43. Медицинское устройство по п.32, в котором второй полимерный материал содержит, по меньшей мере, один нерассасывающийся полимер.
44. Медицинское устройство по п.32, в котором второй полимерный материал содержит, по меньшей мере, один рассасывающийся полимер.
45. Медицинское устройство по п.32, в котором третий полимерный материал содержит, по меньшей мере, один нерассасывающийся полимер.
46. Медицинское устройство по п.32, в котором третий полимерный материал содержит, по меньшей мере, один рассасывающийся полимер.
47. Имплантируемое медицинское устройство, содержащее:
имплантируемую конструкцию;
первое покрытие, содержащее комбинацию из лечебной дозы антирестенозного активного вещества и лечебной дозы пробукола, заключенную в первом полимерном материале, при этом первое покрытие присоединено к поверхности имплантируемой конструкции и первый полимерный материал содержит фторполимер; и второе покрытие, содержащее второй полимерный материал, присоединенное к первому покрытию, причем второе покрытие выполнено с возможностью высвобождения антирестенозного активного вещества и пробукола в течение периода, по меньшей мере, семь суток, и первый полимерный материал содержит фторполимер.
48. Имплантируемое медицинское устройство, содержащее:
имплантируемую конструкцию и
первое покрытие, содержащее лечебную дозу антирестенозного активного вещества и первый полимерный материал, при этом первое покрытие присоединено к поверхности имплантируемой конструкции и первый полимерный материал содержит фторполимер;
второе покрытие, содержащее лечебную дозу пробукола и второй полимерный материал, причем второе покрытие присоединено к первому покрытию и второй полимерный материал содержит фторполимер; и
третье покрытие, содержащее третий полимерный материал, присоединенное ко второму покрытию, причем третье покрытие выполнено с возможностью высвобождения антирестенозного активного вещества и пробукола в течение периода, по меньшей мере, семь суток, при этом третий полимерный материал содержит акрилат, акрилат и фторполимер содержат разнородные химические составы и выполнены как химический и физический барьеры для элюирования.
49. Способ лечения сердечно-сосудистого заболевания, заключающийся в том, что локально вводят лечебную дозу комбинации из антирестенозного активного вещества и пробукола с использованием имплантируемого медицинского устройства по любому из пп.1-48.
| US 2003060877 A1, 27.03.2003 | |||
| Переносная печь для варки пищи и отопления в окопах, походных помещениях и т.п. | 1921 |
|
SU3A1 |
| RU 2003127837 A, 10.03.2005 | |||
| СРЕДСТВО ДЛЯ ПОДДЕРЖАНИЯ ПРОСВЕТА СОСУДА ИЛИ ПОЛОГО ОРГАНА | 2000 |
|
RU2169544C1 |
| Шихта для плавки сульфидных медных материалов в жидкой ванне | 1988 |
|
SU1557183A1 |
Авторы
Даты
2013-05-10—Публикация
2008-03-27—Подача