Предлагаемое изобретение относится к медицине, а именно к хирургии и трансплантологии, и может быть использовано в лечении инсулинрезистентного сахарного диабета.
Количество заболеваний поджелудочной железы (ПЖ) на протяжении последних десятилетий продолжает неуклонно увеличиваться (Gruessner A.C., Sutherland D.E., 2001). Помимо роста общей заболеваемости резко возросла и продолжает повышаться выявляемость прогрессирующих форм сахарного диабета. Длительное течение сахарного диабета характеризуется неминуемой манифестацией ряда жизнеугрожающих и инвалидизирующих состояний: диабетическая нефропатия, ретинопатия, нейропатия и др, а также способствует прогрессированию мультифокального атеросклероза, злокачественных гипертоний, которые резко увеличивают вероятность инсульта, инфаркта миокарда, внезапной коронарной или мозговой смерти. У 50% больных с I типом сахарного диабета с анамнезом заболевания 20 лет и более развивается некупируемая резистентность к инсулинотерапии, а наличие тяжелых осложнений диабета диктует трансформацию лечебной тактики в сторону единственно эффективного в данной ситуации лечебного пособия - трансплантации ПЖ (Reddy K.S. et al., 2002). Наиболее прогрессивным и эффективным направлением в лечении терминальных осложненных форм инсулинзависимого инсулинрезистентного сахарного диабета признается сегментарная трансплантация ПЖ (Reddy K.S. et al., 2002; Gu Y. Et al., 2002). Реваскуляризацию трансплантата при сегментарной трансплантации поджелудочной железы наиболее часто осуществляют на наружные подвздошные сосуды (Константинов Б.А., Дземешкевич С.Л., 1993; Федоров В.Д., Буриев И.М., Икрамов Р.З., 1999). Следствием чего является низкое расположение трансплантата на входе в малый таз или в малом тазу, что не позволяет сформировать панкреатоэнтероанастомоз с проксимальными отделами тонкой кишки, с которых осуществляется саморегуляция панкреатической секреции, что приводит к постепенному угасанию внешнесекреторной, а затем и инкреторной функции трансплантированной поджелудочной железы.
Все вышесказанное обусловливает актуальность исследований по разработке высокоэффективных хирургических технологий сегментарной трансплантации поджелудочной железы при инсулинрезистентном сахарном диабете.
Известен способ сегментарной трансплантации поджелудочной железы на подвздошные сосуды реципиента [Молитвословов А.Б., Тимошин А.Д. Пересадка поджелудочной железы. - в кн.: Введение в клиническую трансплантологию, под ред. Константинова А.Б., Дземешкевича С.Л. - М. - 1993. - С.162-166.]. Способ заключается в заборе дистального сегмента (хвоста и тела) поджелудочной железы у донора, его консервацию и трансплантацию реципиенту. Реваскуляризацию трансплантата осуществляют последовательным формированием артериального и венозного анастомозов между проксимальными культями селезеночной артерии и вены трансплантата и общими подвздошными артерией и веной реципиента по типу «конец в бок».
Недостатки:
а) Способ не предполагает естественного портального оттока венозной крови от трансплантированной поджелудочной железы, что нарушает физиологический метаболизм инсулина и углеводов в печени, может привести к выраженной гиперинсулинемии. В результате ухудшаются показатели компенсации углеводного обмена в посттрансплантационном периоде и уменьшается сроки функционирования трансплантата.
б) Вследствие трансплантации поджелудочной железы на подвздошные сосуды невозможно впоследствии осуществить формирование панкреатоэнтероанастомоза с проксимальными отделами тонкой кишки, что существенно нарушает механизмы регуляции внешнесекреторной функции пересаженной поджелудочной железы, способствуя быстрой функциональной деградации экзокринной, а затем и эндокринной паренхимы трансплантата.
в) Способ предполагает полное отключение кровотока по подвздошным сосудам на период реваскуляризации трансплантата, что может привести к манифестации реперфузионного синдрома и тромбозу сосудов, существенно ухудшающих непосредственные результаты трансплантации.
В качестве ближайшего аналога взят способ сегментарной трансплантации поджелудочной железы на нижние брыжеечные сосуды [Федоров В.Д., Буриев И.М., Икрамов Р.З. Хирургическая панкреатология. - М.: Медицина. - 1999. - С.196-197]. Способ заключается в заборе дистального сегмента (хвоста и тела) поджелудочной железы у донора, его консервацию и трансплантацию реципиенту. Реваскуляризацию трансплантата осуществляют последовательным формированием артериального и венозного анастомозов между проксимальными культями селезеночной артерии и вены трансплантата и проксимальной и дистальной культями нижних брыжеечных артерии и вены реципиента по типу «конец в конец».
Недостатки
а) Способ предполагает полное прекращение кровотока по системе нижней брыжеечной артерии, что при недостаточном развитии ободочных межсосудистых аркад и коллатералей может привести к острым нарушениям кровоснабжения части толстой кишки и ее некрозу.
б) Ретроперитонеальное расположение трансплантированного сегмента поджелудочной железы при данном способе реваскуляризации также оказывается достаточно низким для адекватного формирования панкреатоэнтероанастомоза с проксимальными отделами тонкой кишки, а тем более двенадцатиперстной кишкой. Это существенно нарушает механизмы регуляции внешнесекреторной функции пересаженной поджелудочной железы, способствуя быстрой функциональной деградации экзокринной, а затем и эндокринной паренхимы трансплантата.
в) Как правило, после реваскуляризации отмечается практически вертикальное положение панкреатического трансплантата, что резко ухудшает гидродинамику секрета в протоковой системе, способствует застою его в протоках, развитию острого или хронического панкреатита трансплантата, осложняет формирование надежного панкреатоэнтероанастомоза. Это существенно ухудшает непосредственные и отдаленные результаты трансплантации поджелудочной железы. Попытки придать более или менее горизонтальное положение сегменту поджелудочной железы при данном способе ее трансплантации либо невыполнимы вовсе, либо могут привести к перегибу его сосудов, что чревато острому некрозу трансплантата в раннем послеоперационном периоде.
Задачи
1. Разработать способ, обеспечивающий сохранение кровотока по системе нижней брыжеечной артерии.
2. Обеспечить оптимальное расположение трансплантированного сегмента поджелудочной железы для адекватного формирования панкреатоэнтероанастомоза с проксимальными отделами тонкой кишки.
3. Обеспечить физиологическое дренажное расположение трансплантированного сегмента поджелудочной железы.
Для решения поставленных задач формируют венозный анастомоз с нижней брыжеечной веной на уровне нижней горизонтальной ветви двенадцатиперстной кишки, а артериальную реваскуляризацию трансплантата осуществляют путем анастомозирования дистального конца селезеночной артерии с левой ободочной артерией реципиента по типу конец в конец, при этом проксимальный конец селезеночной артерии трансплантата лигируют.
По отношению к ближайшему аналогу заявляемый способ имеет следующий технический результат.
В результате использования для артериального анастомоза левой ободочной артерии, а не основного ствола нижней брыжеечной артерии, как в ближайшем аналоге, нивелируется риск острого нарушения кровоснабжения левой половины толстой кишки и ее некроза в послеоперационном периоде за счет сохранения сосудистых аркад между системами сигмовидных и левой ободочной артерии. Формирование венозного анастомоза с нижней брыжеечной веной как можно более краниально, то есть на уровне нижней горизонтальной ветви двенадцатиперстной кишки позволяет добиться максимально высокого расположения трансплантата, что делает технологически выполнимым формирование панкреатоэнтероанастомоза с первой петлей тощей кишки или двенадцатиперстной кишкой. Формирование артериального анастомоза с дистальным концом селезеночной артерии трансплантата (а не проксимальным как в ближайшем аналоге) позволяет придать сегменту поджелудочной железы физиологическое дренажное горизонтальное положение, что снижает риск послеоперационных осложнений и улучшает функцию железы в посттрансплантационном периоде. Кроме того, горизонтальное положение панкреатического трансплантата позволяет адекватно укрыть его брыжейкой сигмовидной кишки и изолировать от окружающих тканей, что уменьшает риск послеоперационных осложнений и способствует ускорению реиннервации поджелудочной железы.
Способ поясняется чертежом,
где 1 - основной ствол нижней брыжеечной артерии; 2 - левая ободочная артерия; 3 - краниальная часть нижней брыжеечной вены; 4 - анастомоз между селезеночной веной трансплантата и культей нижней брыжеечной вены; 5 - дистальный конец селезеночной артерии панкреатического трансплантата; 6 - анастомоз между дистальным концом селезеночной артерии панкреатического трансплантата и левой ободочной артерией "конец в конец"; 7 - проксимальный конец селезеночной артерии; 8 - сегмент поджелудочной железы.
Способ осуществляют следующим образом.
После традиционных этапов забора дистального сегмента (хвоста и тела) поджелудочной железы у трупа или живого родственного донора и его консервации, осуществления доступа в брюшную полость реципиента вскрывают париетальную брюшину от дуоденоеюнального угла до бифуркации аорты. Визуализируют основной ствол нижней брыжеечной артерии (1), в корне брыжейки сигмовидной кишки выделяют левую ободочную артерию (2). Мобилизуют верхнюю часть брыжейки сигмовидной кишки от предпочечной фасции. Выделяют дистальную (краниальную) часть нижней брыжеечной вены (3), пересекают ее на уровне нижней горизонтальной ветви двенадцатиперстной кишки, проксимальный (каудальный) конец вены лигируют. Пересекают основной ствол левой ободочной артерии на 2-3 см дистальнее отхождения ее от нижней брыжеечной артерии, проверяют кровоток по проксимальному концу артерии, дистальный ее конец лигируют. Трансплантат укладывают забрюшинно в сформированное ложе между предпочечной фасцией и брыжейкой сигмовидной кишки. Формируют концевой сосудистый анастомоз между селезеночной веной трансплантата и культей нижней брыжеечной вены (4), после чего формируют анастомоз (6) между дистальным концом селезеночной артерии панкреатического трансплантата (5) и левой ободочной артерией конец в конец. Снимают зажим с нижней брыжеечной вены, затем с левой ободочной артерии, восстанавливают кровоснабжение панкреатического трансплантата. При этом по интенсивности кровотечения из проксимального конца селезеночной артерии (7) трансплантата проверяют адекватность артериального кровоснабжения сегмента поджелудочной железы (8), после чего проксимальную культю селезеночной артерии лигируют. Формируют панкреатоэнтероанастомоз с первой петлей тощей кишки традиционной техникой. Панкреатический трансплантат укрывают сверху брыжейкой сигмовидной кишки, которую фиксируют отдельными швами по верхнему и нижнему краю поджелудочной железы к предпочечной фасции.
Заявляемый способ сегментарной трансплантации поджелудочной железы апробирован у 7 больных инсулинрезистентным сахарным диабетом. Во всех случаях выполнена близкородственная трансплантация дистального сегмента (тело и хвост) поджелудочной железы. Группу сравнения составили 10 больных, у которых осуществлялась традиционная реваскуляризация панкреатического трансплантата на общие или наружные подвздошные сосуды.
В группе пациентов, на которых был апробирован заявляемый способ сегментарной трансплантации поджелудочной железы, летальных исходов не отмечено, частота послеоперационных осложнений составила 28,6%, функция трансплантата - первичная, полная коррекция углеводного обмена с отказом от приема экзогенного инсулина отмечена у всех больных, отмечена 100% 3-летняя выживаемость трансплантата и реципиентов, случаев гиперинсулинемии не отмечено. У всех пациентов основной группы был сформирован панкреатоэнтероанастомоз с У-образно отключенной первой петлей тощей кишки.
В группе сравнения летальных исходов не было, общая послеоперационных осложнений составила 40,0%. Полная компенсация углеводного обмена с отказом от экзогенного инсулина достигнута только у 60,0%. 3-летняя выживаемость трансплантата составила 70,0%, 3-летняя выживаемость реципиентов - 80,0%. При применении традиционной технологии сегментарной трансплантации поджелудочной железы возможность формирования панкреатоэнтероанастомоза имелась только 4 (40,0%) больных, в остальных случаях был сформирован панкреатоцистоанастомоз. Гиперинсулинемия в посттрансплантационном периоде отмечена у 3 (30,0%) больных.
Возможность практического использования заявляемого способа иллюстрируется примером его выполнения в клинической практике.
Пример. Больная К., 40 лет, поступила в клинику 15.01.2002 г. с диагнозом: Инсулинрезистентный сахарный диабет, осложненное течение, диабетическая ретинопатия, диабетическая нефропатия легкой степени, гипертоническая болезнь 3 степени. Анамнез заболевания 22 года. Инсулинзависимость - 18 лет. Инсулинрезистентность - 1,5 года. Уровень глюкозы натощак при поступлении 19,2 ммоль/л. После обследования и подготовки больной 10.02.02 г. выполнена близкородственная сегментарная трансплантация поджелудочной железы заявляемым способом (донор - сестра больной). Послеоперационный период протекал без осложнений. Полная компенсация углеводного обмена с отказом от использования экзогенного инсулина достигнута на 4-е сутки послеоперационного периода. Уровень глюкозы крови натощак при выписке - 6,5 ммоль/л. Больная выписана из клиники в относительно удовлетворительном состоянии на 10-е сутки после операции (20.02.2002 г.). После трансплантации больная неоднократно обследована. Выявлено: компенсация углеводного обмена адекватная, стойкая, необходимости в приеме экзогенного инсулина нет, достигнута ремиссия диабетической нефропатии, больная придерживается рекомендованной диеты. Через 3 года после операции - функция трансплантата удовлетворительная.
Таким образом, применение заявляемого способа позволяет осуществить адекватную реваскуляризацию панкреатического трансплантата, обеспечить физиологический отток венозной крови от него в портальную систему, избежать нарушения кровоснабжения толстой кишки, добиться оптимального положения трансплантата в брюшной полости, обеспечить оптимальные условия для формирования панкреатоэнтероанастомоза с проксимальными отделами тонкой кишки. Изобретение практически осуществимо, является доступным и высокоэффективным способом радикального лечения инсулинрезистентного сахарного диабета.
Социально-экономическое значение. Разработанный способ позволяет уменьшить частоту ранних послеоперационных осложнений, увеличить сроки функционирования панкреатического трансплантата, повысить отдаленную выживаемость больных после сегментарной трансплантации поджелудочной железы.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ СЕГМЕНТАРНОЙ ТРАНСПЛАНТАЦИИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2006 |
|
RU2316264C1 |
| СПОСОБ СЕГМЕНТАРНОЙ ТРАНСПЛАНТАЦИИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2006 |
|
RU2325121C2 |
| СПОСОБ СЕГМЕНТАРНОЙ ТРАНСПЛАНТАЦИИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2006 |
|
RU2311135C1 |
| СПОСОБ СЕГМЕНТАРНОЙ ТРАНСПЛАНТАЦИИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2006 |
|
RU2316265C1 |
| СПОСОБ СЕГМЕНТАРНОЙ ТРАНСПЛАНТАЦИИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2006 |
|
RU2311880C1 |
| СПОСОБ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ ПРИ МЕСТНОРАСПРОСТРАНЕННОМ РАКЕ ПЕРИАМПУЛЯРНОЙ ОБЛАСТИ С ОПУХОЛЕВОЙ ИНВАЗИЕЙ УСТЬЯ ВОРОТНОЙ ВЕНЫ | 2006 |
|
RU2311875C1 |
| Способ трансплантации поджелудочной железы | 2021 |
|
RU2757632C1 |
| СПОСОБ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ ПРИ МЕСТНОРАСПРОСТРАНЕННОМ РАКЕ ПЕРИАМПУЛЯРНОЙ ОБЛАСТИ С ОБШИРНОЙ ОПУХОЛЕВОЙ ИНВАЗИЕЙ МАГИСТРАЛЬНЫХ ВЕН МЕЗЕНТЕРИКО-ПОРТАЛЬНОЙ СИСТЕМЫ | 2006 |
|
RU2312608C1 |
| СПОСОБ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ ПРИ МЕСТНОРАСПРОСТРАНЕННОМ РАКЕ ПЕРИАМПУЛЯРНОЙ ОБЛАСТИ С ОПУХОЛЕВОЙ ИНВАЗИЕЙ ВЕРХНЕЙ БРЫЖЕЕЧНОЙ ВЕНЫ | 2006 |
|
RU2316270C1 |
| СПОСОБ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ ПРИ МЕСТНОРАСПРОСТРАНЕННОМ РАКЕ ПЕРИАМПУЛЯРНОЙ ОБЛАСТИ С ОБШИРНОЙ ОПУХОЛЕВОЙ ИНВАЗИЕЙ МАГИСТРАЛЬНЫХ ВЕН МЕЗЕНТЕРИКО-ПОРТАЛЬНОЙ СИСТЕМЫ И НАЛИЧИЕМ ДВУХ ОСНОВНЫХ СТВОЛОВ ВЕРХНЕЙ БРЫЖЕЕЧНОЙ ВЕНЫ | 2006 |
|
RU2317018C1 |
Изобретение относится к медицине, а именно к хирургии и трансплантологии, и может быть использовано в лечении инсулинрезистентного сахарного диабета. Для этого формируют венозный анастомоз нижней брыжеечной вены с селезеночной веной трансплантата на уровне горизонтальной ветви двенадцатиперстной кишки. Артериальную реваскуляризацию трансплантата осуществляют путем анастомозирования дистального конца селезеночной артерии с левой ободочной артерией реципиента по типу «конец в конец». Причем проксимальный конец селезеночной артерии трансплантата лигируют. Способ позволяет нивелировать риск острого нарушения кровоснабжения левой половины толстой кишки и ее некроз в послеоперационном периоде за счет сохранения сосудистых аркад между системами сигмовидных и левой ободочной артерии, добиться максимально высокого расположения трансплантата, придать сегменту поджелудочной железы физиологическое дренажное горизонтальное положение, что снижает риск послеоперационных осложнений и улучшает функцию железы в посттрансплантационном периоде. Кроме того, горизонтальное положение панкреатического трансплантата позволяет адекватно укрыть его брыжейкой сигмовидной кишки и изолировать от окружающих тканей, что уменьшает риск послеоперационных осложнений и способствует ускорению реиннервации поджелудочной железы. 1 ил.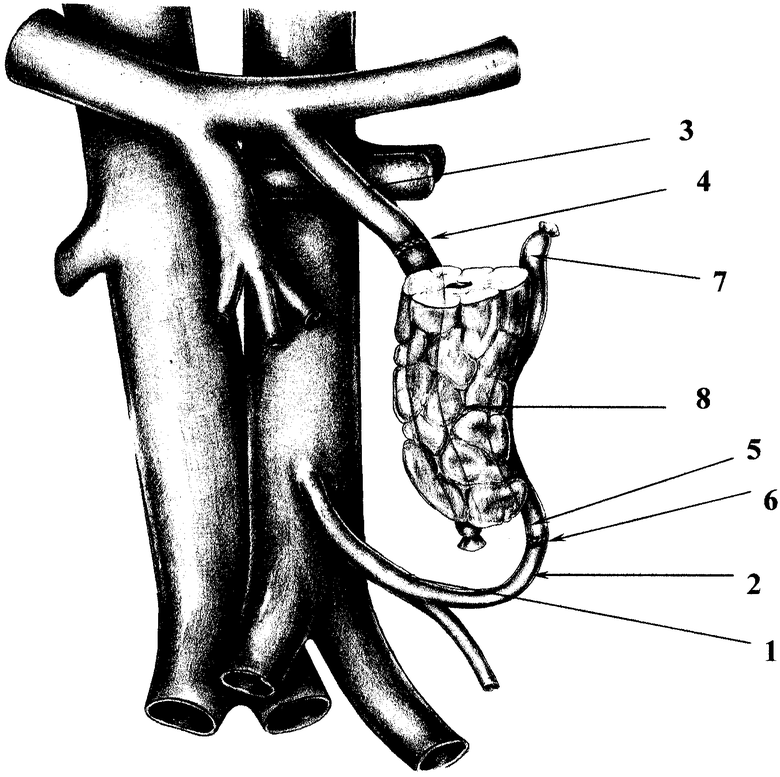
Способ сегментарной трансплантации поджелудочной железы, включающий забор дистального сегмента поджелудочной железы у донора, его консервацию и трансплантацию реципиенту, отличающийся тем, что формируют венозный анастомоз нижней брыжеечной вены с селезеночной веной трансплантата на уровне горизонтальной ветви двенадцатиперстной кишки, а артериальную реваскуляризацию трансплантата осуществляют путем анастомозирования дистального конца селезеночной артерии с левой ободочной артерией реципиента по типу «конец в конец», при этом проксимальный конец селезеночной артерии трансплантата лигируют.
| ФЕДОРОВ В.Д | |||
| и др | |||
| Хирургическая панкреатология | |||
| - М.: Медицина, 1999, с.193-203 | |||
| Способ пересадки поджелудочной железы | 1983 |
|
SU1147364A1 |
| Способ трансплантации поджелудочной железы | 1986 |
|
SU1456105A1 |
| ПОТАШЕВ Л.В | |||
| и др | |||
| Трансплантация поджелудочной железы | |||
| Вестник хирургии им | |||
| И.И.Грекова, 2000, №2, с.123-126 | |||
| Рекламный прибор | 1925 |
|
SU3001A1 |
| SHAPIRA Z | |||
| et al., Pancreas transplantation, J.Pediatr Endocrinol Metab, 1999 Jan-Feb; 12(1):3-15. | |||
Авторы
Даты
2008-02-10—Публикация
2006-04-07—Подача