Изобретение относится к медицине, а именно к оториноларингологии, и может найти применение при выполнении хирургического этапа кохлеарной имплантации.
Кохлеарная имплантация или электродное протезирование слуха является одним из наиболее перспективных направлений реабилитации людей с тугоухостью высокой степени и глухотой, особенно детей с врожденной потерей слуха раннего (до 3-х лет) возраста.
При кохлеарной имплантации производят операцию, в процессе которой во внутреннее ухо пациента вводят систему электродов, обеспечивающую восприятие звуковой информации посредством электрической стимуляции сохранившихся волокон слухового нерва. При этом обычно формируют костное ложе под корпус импланта в височно-теменной области и дополнительно фиксируют его различными материалами.
Известен способ фиксации кохлеарного импланта викриловыми погружными швами [1].
При таком способе производят обширный (10-12 см) эндауральный разрез и кожный лоскут вместе с ушной раковиной мобилизуют в направлении книзу. Затем выполняют разрез фасциально-мышечного слоя вблизи верхушки сосцевидного отростка и формируют мышечно-надкостничный лоскут с основанием вверху. Костное ложе под имплант высверливают с применением специального шаблона. Затем имплант фиксируют викриловыми погружными швами через боковые отверстия, наложенные по краям костного ложа.
Известен также способ фиксации кохлеарного импланта титановыми шурупами с широкой шляпкой или пропиленовыми петлями [2].
При таком способе производят S-образный ретроауральный разрез и формируют мышечно-надкостничный лоскут, который отводят кзади и книзу. Костное ложе под имплант высверливают с помощью режущих и алмазных фрез. Имплант фиксируют титановыми шурупами с широкой шляпкой, которые вкручивают в кость по периферии устройства. Также возможна фиксация пропиленовыми петлями.
Недостатком известных способов является их высокая травматичность. Кохлеарная имплантация выполняется преимущественно у детей раннего детского возраста, то есть в период интенсивного роста и развития костей черепа, поэтому формирование костного ложа может негативно отразиться на развитии височной кости. К тому же кости черепа у детей в этот период достаточно тонкие и для формирования костного ложа под имплант достаточного размера приходится частично или полностью обнажать твердую мозговую оболочку, при этом достаточно высока вероятность ее фиброзирования.
Недостатком также является то, что формирование костного ложа и фиксация импланта требует больших разрезов кожи с формированием обширных мышечно-надкостничных лоскутов, широкая мобилизация тканей неизбежно повышает риск инфицирования, атрофии тканей над корпусом импланта и его экструзии, так как увеличивается зона ишемии лоскута, изменяется венозный и лимфатический отток.
Следует также отметить значительную кровоточивость из костных вен-выпускников, продолжительность операции и соответственно, длительность наркоза, что создает дополнительную медикаментозную нагрузку на организм ребенка.
Наиболее близким по технической сущности к заявляемому решению является способ фиксации кохлеарного импланта мягкими тканями [3].
Данный способ менее травматичен, он позволяет оперировать детей младше 18 месяцев, при этом производят небольшой заушный разрез. Имплант устанавливают в подготовленное костное ложе вровень с кортикальным слоем костей свода черепа и сверху фиксируют мягкими тканями (мышечно-периостальным лоскутом и кожей, после послойного ушивания раны).
Недостатками данного способа являются пассивная подвижность импланта, узкое поле зрения при формировании костного ложа под имплант, что создает угрозу кровотечения, гематомы, возможность повреждения твердой мозговой оболочки с последующей ликвореей. Кроме того, при таком контакте импланта с твердой мозговой оболочкой возможен пролежень последней и развитие в ней рубцового процесса. Все вышеперечисленное может негативно сказаться на результате кохлеарной имплантации.
Технический результат изобретения состоит в снижении травматичности проводимой операции при установке кохлеарного импланта с одновременным повышением надежности его фиксации.
Для достижения указанного технического результата в способе фиксации кохлеарного импланта мягкими тканями при его установке в ложе, выполненное через заушный разрез. Согласно предложению сначала выполняют ретроаурикулярный разрез кожи длинной 4-5 см по заушной складке, затем производят разрез надкостницы кзади от разреза кожи на расстоянии в верхнем углу раны вдвое больше расстояния в нижнем углу, ложе формируют под надкостницей из верхнего угла заушной раны в косом направлении назад и вниз под углом 35-40° от линии разреза надкостницы, причем верхняя граница ложа расположена выше условной линии, идущей к скуловой дуге, а кохлеарный имплант устанавливают в сформированный субпериостальный карман и фиксируют мышечно-периостальным пластом тканей. При этом разрез надкостницы производят на расстоянии от разреза кожи в нижнем углу раны не менее 1,0 см, а от корпуса импланта не более 0,5 см, причем ширина ложа превышает ширину импланта не более чем на 0,5-0,7 см.
Наличие отличительных признаков свидетельствует о соответствии заявляемого технического решения критерию патентоспособности «новизна».
Заявляемый способ позволяет сформировать тесный карман, стабильность которого обеспечивается с трех сторон немобилизованными тканями, целостность височной мышцы и апоневроза вообще не нарушается и естественный тонус этих тканей удерживает имплант сверху после послойного ушивания заушной раны. При этом выполнение ложа наклонным под углом 35-40° от линии разреза надкостницы позволяет не мобилизовать надкостницу в верхнем углу раны, обеспечить доступ к слуховому проходу и предупредить выскальзывание или смещение импланта в сторону ушной раковины. Надежная фиксация импланта обеспечивается мышечно-периостальным массивом тканей.
Поскольку костное ложе в височно-теменной области черепа не высверливается, то данный способ является менее травматичным по сравнению с известными способами.
Из вышесказанного следует, что технический результат изобретения достигается новой совокупностью существенных признаков, как вновь введенных, так и известных, следовательно, заявляемый способ соответствует критерию патентоспособности «изобретательский уровень».
Способ иллюстрируется чертежом, где представлена схема формирования ложа под кохлеарный имплант (правое ухо).
На чертеже использованы следующие позиции: 1 - заушный разрез кожи; 2 - разрез надкостницы; 3 - ложе под имплант (субпериостальный карман).
Способ осуществляют следующим образом.
Используют общую анестезию. Производят антисептическую обработку кожи заушной области, ушной раковины и наружного слухового прохода.
Выполняют ретроаурикулярный разрез кожи, длиной 4-5 см по заушной складке. Затем производят разрез надкостницы кзади от разреза кожи на расстоянии в верхнем углу раны вдвое больше расстояния в нижнем углу. После чего надкостницу в средней и нижней области раны отслаивают по направлению к слуховому проходу, производят поперечный разрез кожи задней стенки наружного слухового прохода. Затем выполняют тимпанотомию, ревизию барабанной полости и угловым бором формируют кохлеостому в области передневерхнего края круглого окна над тимпанальной лестницей улитки. Ложе под имплант формируют костным распатором под надкостницей из верхнего угла заушной раны, выше условной линии, идущей к скуловой дуге, в косом направлении назад и вниз, располагаясь под углом 35-40° от линии разреза надкостницы.
При этом учитывают, что ширина ложа должна превышать ширину импланта, но не более чем на 5-7 мм, так как высота импланта составляет 5 мм. Таким образом, формируют тесный карман, стабильность которого обеспечена с трех сторон немобилизованными тканями. Спереди надкостницу ушивают отступив 0,5 см от корпуса импланта, при этом приближение разреза надкостницы к корпусу импланта обеспечивает наиболее стабильную его фиксацию. Целостность височной мышцы и апоневроза не нарушается, и естественный тонус этих тканей удерживает имплант сверху, после ушивания кожи в заушной складке.
Способ поясняется следующими примерами. Способ предназначен для импланта с плоским корпусом.
Пример 1. Больная К., 29.08.2004 года рождения (на момент операции возраст 1 год и 4 мес.), история болезни №6624, поступила в III клинику ГУ «Санкт-Петербургский НИИ уха, горла, носа и речи» 19.12.05 с диагнозом: хроническая двусторонняя сенсоневральная тугоухость IV степени, неясной этиологии. Вторичное расстройство рецептивной и экспрессивной речи.
При поступлении родители пациентки предъявляли жалобы на отсутствие слуха на оба уха, отсутствие развития речи, неэффективность бинаурального протезирования цифровыми слуховыми аппаратами сверхмощного типа. Из анамнеза известно, что беременность и роды протекали без патологии, до 8 месяцев ребенок развивался в соответствии с возрастом, в 1,5 месяца пациентка начала гулить, лепет появился в 8 месяцев. После чего родители начали замечать регрес речевого развития. Впервые в сурдологический кабинет обратились в июле 2005 года, ребенку было проведено клиническое и аудиологическое обследование. Департаментом здравоохранения Краснодарского края ребенок направлен в наше учреждение для решения вопроса о возможности проведения кохлеарной имплантации.
При поступлении: слизистая оболочка носа розовая. Перегородка носа - по средней линии. Носовые ходы свободные. Свод носоглотки свободный. Носовое дыхание удовлетворительное. Слизистая оболочка глотки розовая. AD, AS - наружные слуховые проходы свободны, барабанные перепонки серые, световой рефлекс сохранен. Речь не воспринимает.
По данным КСВП восприятие левым и правым ухом более 103 Дб. Игровая аудиометрия и промонториальный тест не показаны по возрасту ребенка По данным компьютерной томографии спиральные каналы обеих улиток проходимы, однако просветы базальных завитков обеих улиток с тенденцией к оссификации, справа сужен до 0,6 мм, слева 0,8 мм.
Заключение комиссии: кохлеарная имплантация показана, слухоречевая реабилитация перспективна. Учитывая данные компьютерной томографии, принято решение кохлеарную имплантацию не откладывать, в связи с угрозой заращения просветов улиток
22.12.2005. выполнена операция - кохлеарная имплантация на правом ухе с использованием импланта Combi 40+.
В условиях эндотрахеального наркоза выполнен разрез кожи по заушной складке, разрез надкостницы выполнен кзади от разреза кожи, в косом направлении, в верхнем углу раны на 2 см, а в нижнем - на 1 см. Надкостница в средней и нижней области раны отслоена по направлению к слуховому проходу. Произведен поперечный разрез кожи задней стенки наружного слухового прохода, отслоена кожа задней стенки слухового прохода, выделена барабанная перепонка и вместе с кожным лоскутом отодвинута кпереди, после ревизии барабанной полости угловым бором сформирована кохлеостома в области передневерхнего края круглого окна над тимпанальной лестницей улитки.
Ложе под корпус импланта, а именно под его преобразователь, сформировано костным распатором под апоневрозом из верхнего угла заушной раны, в косом направлении назад и вниз, под углом 35° от линии разреза надкостницы. Ширина ложа при этом составила 3 см, длина - 4 см. Под височной мышцей по направлению вверх сформирован узкий туннель длиной 3 см и шириной 5 мм для укладки пассивного электрода кохлеарного импланта, которую обычно выполняют после укладки корпуса преобразователя в подготовленное ложе. Активный электрод проведен через костную бороздку, выемку для избытка электрода, костный туннель под кортикальным слоем задней стенки наружного слухового прохода и через кохлеостому введен в тимпанальную лестницу улитки.
Когда после телеметрии импланта получены рефлексы стременной мышцы, меато-тимпанальный лоскут уложен на место с дополнительной фиксацией полоской стерильного латекса и гемостатической губкой. Далее, наложены швы на надкостницу (на 0,5 см кпереди от края корпуса преобразователя импланта), на заушную рану наложен непрерывный шов шелком. Рана закрыта асептической ватно-марлевой повязкой.
На 7-е сутки швы сняты и удалена тампонада из слухового прохода, заживление произошло первичным натяжением.
Послеоперационный период протекал без осложнений. При выписке на 12-е сутки после операции: AD - наружный слуховой проход свободный, выделений нет. Барабанная перепонка розовая, несколько отечная.
Контрольный осмотр через один месяц после операции 23.01.2006:
AD - наружный слуховой проход свободный, выделений нет. Барабанная перепонка в норме, без дефектов. Разрешено подключение импланта.
Девочка прошла первичный курс слухоречевой реабилитации с настройкой импланта в нашем учреждении, далее - занятия с сурдопедагогом индивидуально на дому. Через один год после операции по результатам тестирования специалистами речевой клиники «Санкт-Петербургского НИИ уха, горла, носа и речи», итог реабилитации оценен как «отличный».
Пример 2. Больная З., 1999 года рождения (на момент операции возраст 6 лет), история болезни №7584, поступила в III клинику ГУ «Санкт-Петербургский НИИ уха, горла, носа и речи» 04.04.06 с диагнозом: хроническая двусторонняя сенсоневральная тугоухость IV степени, постинфекционной этиологии. Вторичное расстройство рецептивной и экспрессивной речи.
Из анамнеза известно, что пациентка в возрасте 1,5 лет перенесла тяжелую форму гриппа и через 1 месяц краснуху, после чего развилась прогрессирующая двусторонняя сенсоневральная тугоухость. Впервые в наше учреждение пациентка обратилась в декабре 2005 года, ей было проведено обследование по программе кохлеарной имплантации. Заключение комиссии: кохлеарная имплантация показана, слухоречевая реабилитация перспективна. По мере поступления бюджетных средств ребенок был вызван на операцию.
При осмотре: Слизистая оболочка носа розовая. Перегородка носа - по средней линии. Носовые ходы свободные. Свод носоглотки свободный. Носовое дыхание удовлетворительное. Слизистая оболочка глотки розовая, Миндалины - I степени. Слизистая оболочка гортани розовая, влажная. Голосовые складки подвижны - в полном объеме. Голосовая щель правильной формы. AD, AS - наружные слуховые проходы свободны. Речь не воспринимает.
Результаты тональной пороговой аудиометрии свидетельствовали о двусторонней тугоухости высокой степени с порогами звукопроведения справа 70-110 дБ, в диапазоне от 125 до 2000 Гц, левым ухом пациентка тоны не воспринимает. По данным КСВП восприятие левым и правым ухом равно 103 Дб. Тимпанограмма типа А. По результатам промонтериального теста справа электровозбудимость слухового нерва сохранена, слева - отсутствует. По данным компьютерной томографии спиральные каналы обеих улиток проходимы.
10.04.2006. выполнена операция - кохлеарная имплантация на правом ухе, с использованием импланта Combi 40+.
В условиях эндотрахеального наркоза был выполнен разрез кожи по заушной складке. Произведен разрез надкостницы кзади от разреза кожи в косом направлении в верхнем углу раны на 3 см, а в нижнем - на 1,5 см.
Надкостница в средней и нижней области раны была отслоена по направлению к слуховому проходу. Затем произведен поперечный разрез кожи задней стенки наружного слухового прохода, отслоена кожа задней стенки слухового прохода, выделена барабанная перепонка и вместе с кожным лоскутом откинута кпереди. После чего произведена ревизия барабанной полости и угловым бором сформирована кохлеостома в типичном месте, отступив 1 мм от края ниши окна улитки над тимпанальной мембраной.
Ложе для преобразователя импланта было сформировано костным распатором под апоневрозом из верхнего угла заушной раны, в косом направлении назад и вниз, располагаясь под углом 40° от линии разреза надкостницы, причем верхний край ложа соответствует условной линии, идущей к скуловой дуге. Ширина ложа составила 3 см, длина - 4 см. Под височной мышцей по направлению вверх сформирован узкий туннель, длиной 3 см и шириной 5 мм, для укладки пассивного электрода, которая была выполнена после укладки корпуса преобразователя в подготовленное ложе.
Активный электрод был проведен через костную бороздку, выемку для избытка электрода, костный туннель под кортикальным слоем задней стенки наружного слухового прохода и через кохлеостому введен в тимпанальную лестницу улитки. После телеметрии импланта произведена визуальная рефлексометрия стременной мышцы, после чего меато-тимпанальный лоскут уложен на место и зафиксирован полоской стерильного латекса и гемостатической губкой. Швы были наложены на надкостницу (на 0,5 см кпереди от края корпуса преобразователя импланта), на заушную рану наложен непрерывный шов. Наложена асептическая ватно-марлевая повязка.
На 7-е сутки были сняты швы и удалена тампонада из слухового прохода, заживление первичным натяжением. Послеоперационный период протекал без осложнений. При выписке на 9-е сутки после операции: AD - наружный слуховой проход свободный. Барабанная перепонка розовая, световой рефлекс сохранен.
Контрольный осмотр через 3 недели после операции 02.05.2006: AD - наружный слуховой проход свободный, выделений нет. Барабанная перепонка серая, блестящая; дефектов нет. Разрешено подключение импланта. Девочка дважды прошла курс слухоречевой реабилитации в нашем учреждении, через один год после операции по результатам тестирования специалистами речевой клиники, итог реабилитации оценен как «отличный».
Заявляемый способ прошел апробацию в детской клинике и отделе патофизиологии уха ФГУ «Санкт-Петербургский НИИ уха, горла, носа и речи» с 2005 по 2006 гг., проведено 54 операции. У всех пациентов достигнут отличный функциональный результат, этим пациентам не потребовалось повторного хирургического вмешательства, связанного со смещением преобразователя импланта, его экструзией и другими осложнениями операции.
Заявляемый способ также позволяет сократить длительность операции и, соответственно, длительность наркоза, а низкая травматичность операции позволяет ускорить заживление тканей и сократить длительность пребывания в стационаре.
Из вышесказанного следует, что предлагаемый способ обеспечивает технический результат, не вызывает затруднений, предполагает использование освоенных материалов и стандартного оборудования, что свидетельствует о соответствии заявляемого технического решения критерию патентоспособности «промышленная применимость».
Источники информации:
1. T.Kiratzidis, W.Arnold, T.Iliades, «Veria Operation Updated», ORL, 2002, v 64, p.406-412;
2. B.Davis, R.Labadie, S.Mc Memong, D.Haynes, «Cohlear Implant fixation using propulene mesh and titanium screws», Laryngoscope, 2004, №114, v12, p.2116-2118;
3. J.Roberson, L.Kunda, K.Stidham, M.Inserra, W.Choe, L.Tonokawa, «Modifications of standard cochlear implantation techniques for children under 18 months of age», Cochlear implants international, 2006, vol.7, N 4, p.207-213.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ФИКСАЦИИ АКТИВНОГО ЭЛЕКТРОДА ПРИ ОПЕРАЦИИ КОХЛЕАРНОЙ ИМПЛАНТАЦИИ | 2012 |
|
RU2479296C1 |
| Способ ведения электродной решетки кохлеарного импланта в тимпанальную лестницу при оссификации основного завитка улитки более 5 мм | 2019 |
|
RU2707835C1 |
| Способ кохлеарной имплантации пациентов с риском стимуляции лицевого нерва | 2023 |
|
RU2795951C1 |
| Способ кохлеарной имплантации у пациентов с цитомегаловирусной инфекцией | 2020 |
|
RU2739276C1 |
| Способ кохлеарной имплантации у пациентов с резидуальным слухом | 2023 |
|
RU2820387C1 |
| Способ операции при хроническом эпитимпаноантральном гнойном среднем отите | 2023 |
|
RU2813661C1 |
| СПОСОБ УСТАНОВКИ ИМПЛАНТА СРЕДНЕГО УХА | 2013 |
|
RU2535792C2 |
| СПОСОБ ОПЕРАЦИИ КОХЛЕАРНОЙ ИМПЛАНТАЦИИ | 2011 |
|
RU2469692C1 |
| Способ установки импланта среднего уха в сочетании с мониторингом лицевого нерва | 2016 |
|
RU2616174C1 |
| Способ хирургического лечения хронического туботимпанального гнойного среднего отита | 2022 |
|
RU2799916C1 |
Изобретение относится к медицине, а именно к оториноларингологии. Сущность способа состоит в том, что выполняют ретроаурикулярный разрез кожи длиной 4-5 см по заушной складке. Затем производят разрез надкостницы кзади от разреза кожи на расстоянии в верхнем углу раны вдвое больше расстояния в нижнем углу. Ложе формируют под надкостницей из верхнего угла заушной раны в косом направлении назад и вниз под углом 35-40° от линии разреза надкостницы. При этом верхняя граница ложа расположена выше условной линии, идущей к скуловой дуге. Устанавливают имплант в сформированный субпериостальный карман, затем фиксируют его мышечно-периостальным пластом тканей. Использование данного изобретения позволяет снизить травматичность проводимой операции и одновременно повысить надежность фиксации импланта. 2 з.п. ф-лы, 1 ил.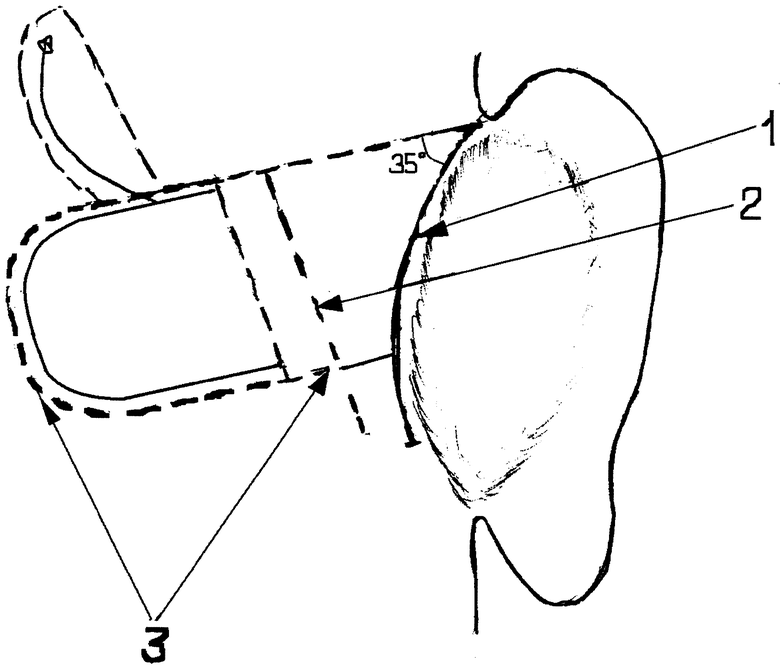
1. Способ фиксации кохлеарного импланта мягкими тканями при его установке в ложе, выполненное через заушный разрез, отличающийся тем, что сначала выполняют ретроаурикулярный разрез кожи длиной 4-5 см по заушной складке, затем производят разрез надкостницы кзади от разреза кожи на расстоянии в верхнем углу раны вдвое больше расстояния в нижнем углу, ложе формируют под надкостницей из верхнего угла заушной раны в косом направлении назад и вниз под углом 35-40° от линии разреза надкостницы, причем верхняя граница ложа расположена выше условной линии, идущей к скуловой дуге, а кохлеарный имплант устанавливают в сформированный субпериостальный карман и фиксируют мышечно-периостальным пластом тканей.
2. Способ по п.1, отличающийся тем, что разрез надкостницы производят на расстоянии от разреза кожи в нижнем углу раны не менее 1,0 см, а от корпуса импланта не более 0,5 см.
3.Способ по п.1, отличающийся тем, что ширина ложа превышает ширину импланта не более чем на 0,5-0,7 см.
| ROBERSON J | |||
| et al | |||
| Способ использования делительного аппарата ровничных (чесальных) машин, предназначенных для мериносовой шерсти, с целью переработки на них грубых шерстей | 1921 |
|
SU18A1 |
| Cochlear implants international, 2006, vol.7, №4, p.207-213 | |||
| СПОСОБ СТИМУЛИРОВАНИЯ ФУНКЦИИ УЛИТКИ | 1997 |
|
RU2134092C1 |
| СПОСОБ ФИКСАЦИИ КОХЛЕАРНОГО ИМПЛАНТА НА ПОВЕРХНОСТИ ЧЕРЕПА | 2004 |
|
RU2282426C1 |
| ЕР 1741466, 10.01.2007 | |||
| ПАЛЬЧУН В.Т | |||
| и др | |||
| Оториноларингология | |||
| - М.: Медицина, 2002, с.467-469 | |||
| ADUNKA O.F | |||
| et | |||
Авторы
Даты
2009-05-10—Публикация
2007-12-21—Подача