Изобретение относится к медицине, а именно к оториноларингологии и может найти применение при проведении кохлеарной имплантации у пациентов с остаточным слухом на низких частотах.
Для сохранения остаточного слуха, как правило, применяют щадящую хирургическую технику (soft-surgery technique), используют специальные электродные решетки (перимодиолярные со стилетом; укороченные; ультратонкие). Под щадящей хирургической техникой понимают:
- совершенствование хирургических навыков с целью уменьшения времени воздействия силового оборудования, времени оперативного вмешательства;
- тщательный гемостаз, а также промывание антромастоидальной и барабанной полостей перед вскрытием улитки с целью полного удаления накопленных за время операции кровяных сгустков и фрагментов костной стружки для предупреждения попадания последних в улитку;
- сокращение временного промежутка между вскрытием спирального канала улитки и введением электрода;
- ограничение работы аспиратором в области вскрытой мембраны окна улитки с целью предупреждения аспирации перилимфы;
- медленное введение электрода.
При использовании специальных электродных решеток применяют один из видов электродов: перимодиолярного электрода, укороченного электрода, ультратонкого электрода.
Также одним из направлений, обеспечивающих сохранение остаточного слуха при проведении кохлеарной имплантации и в раннем послеоперационном периоде, является консервативное лечение с использованием лекарственных препаратов разных фармакологических групп (антиапоптозные препараты, нейтротрофины, глюкокортикостероиды).
Использование глюкокортикостероидов в послеоперационном периоде направлено на уменьшение местного реактивного процесса в улитке.
Парентеральное введение глюкокортикостероидов имеет существенный недостаток из-за системного воздействия лекарственного препарата высоких дозировок (с целью преодоления гемато-лабиринтного барьера), в связи с этим оптимальным является местное введение препарата (интратимпанальное, интракохлеарное).
Интракохлеарное введение лекарственных препаратов на сегодняшний день является предметом исследований. Выполнен ряд успешных опытов на животных-моделях, кроме того, разработаны прототипы для применения на человеке и проведены единичные экспериментальные установки. Однако, ввиду малого количества проведенных исследований и технической сложности создания прототипов, интракохлеарный способ доставки на данный момент не нашел широкого применения в повседневной клинической практике.
Интратимпанальное введение является наиболее перспективным способом доставки лекарственных средств в улитку. Исследования, проведенные на животных-моделях показали высокую эффективность глюкокортикостероидов в отношении развития местного воспаления после введения кохлеарного импланта в спиральный канал улитки. Снижение воспаления было достигнуто путем интратимпанального введения глюкокортикостероидов, что привело к проникновению последнего в спиральный канал улитки, уменьшению выработки воспалительных цитокинов, сохранения внутренних волосковидных клеток, а также предупредило развитие оссификации улитки через 2 месяца после проведения имплантации.
Известен способ оценки сохранения остаточного слуха с помощью электрода Nucleus Contour Advance, включающий в себя заушный разрез, выполнение антромастоидотомии, задней тимпанотомии, создание доступа в внутреннее ухо, введение электрода через среду лекарственного вещества во внутреннее ухо (Garcia-Ibanez, L., Macias, A. R., Morera, C., Rodriguez, M. M., Szyfter, W., Skarszynski, H., Emamdjomeh, H., & Baumgartner, W. D. «An evaluation of the preservation of residual hearing with the Nucleus Contour Advance electrode», Acta otolaryngologica, 2009, №129(6), p. 651 - 664). При осуществлении данного способа производят заушный разрез, выполняют широкую антромастоидотомию, после чего осуществляют подготовку ложа для корпуса импланта, а после выполнения задней тимпанотомии визуализируют круглое окно. Выполняют кохлеостому кпереди и ниже от края круглого окна до оголения эндоста улитки голубоватого цвета диаметром 1,0 - 1,2 мм, помещают каплю Healon (гиалуроновая кислота), через которую производят вскрытие эндоста непосредственно перед введением электродной решетки импланта. Вскрытие эндоста через Healon обеспечивает сохранение механического барьера для внутреннего уха, предупреждает потерю перилимфы и контакт вскрытого спирального канала улитки с окружающей средой. После укладки корпуса импланта в ложе электродную решетку через антромастоидальную полость, заднюю тимпанотомию, Healon и кохлеостому вводят в барабанную лестницу внутреннего уха. Введение электрода через Healon обеспечивает плавное введение, а также сокращает риск повреждения структур внутреннего уха за счет смазывающего эффекта гиалуроновой кислоты. Заушную рану послойно ушивают. В послеоперационном периоде пациенты получают системную терапию с использованием глюкокортикостероидов.
Недостатками данного способа являются:
- риск повреждения спиральной пластинки, спиральной связки и сосудистой полоски внутреннего уха при выполнении кохлеостомы;
- риск акустической травмы при выполнении кохлеостомы из-за длительной работы силовым оборудованием;
- риск смещения частиц геля в спиральный канал улитки и, как следствие, повреждения чувствительных клеток органа Корти (волосковидных клеток), обеспечивающие остаточный слух на низких частотах;
- риск развития системных осложнений вследствие длительного системного использования глюкокортикостероидов.
Наиболее близким к заявляемому изобретению является способ сохранения низкочастотного слуха при частичной глухоте кохлеарной имплантацией (PDCI), включающий в себя заушный разрез, выполнение антромастоидотомии, задней тимпанотомии, создание доступа в внутреннее ухо и введение в него электрода, фиксацию электрода (Skarzynski, H., Lorens, A., Piotrowska, A., Anderson, I. «Preservation of low frequency hearing in partial deafness cochlear implantation (PDCI) using the round window surgical approach», Acta Oto-Laryngologica, № 127(1), p. 41-48). При осуществлении данного способа производят заушный разрез, выполняют широкую антромастоидотомию, после чего осуществляют подготовку ложа для корпуса импланта. Осуществляют широкую заднюю тимпанотомию. Производят отслойку мягких тканей наружного слухового прохода до барабанной перепонки, которую вместе с фиброзным кольцом отслаивают на промежутке с 6 до 12 часов, сформированный меатотимпанальный лоскут смещают кпереди. Далее бором снимают навес окна улитки для визуализации мембраны круглого окна, выполняют ее вскрытие, после чего укладывают корпус импланта в ложе. Затем электродную решетку через антромастоидальную полость, заднюю тимпанотомию, вскрытую мембрану окна улитки вводят в барабанную лестницу внутреннего уха. Время между вскрытием мембраны окна улитки и введением электрода сводят к минимуму для уменьшения времени контакта, вскрытого спирального канала улитки, с окружающей средой. Электрод фиксируют в нише окна улитки при помощи фибринового клея (Fibrin), предупреждающий смещение электрода в послеоперационном периоде, а также герметизирующего область окна улитки. Герметизация области окна улитки предупреждает проникновение инфекционных агентов в улитку, а также является профилактикой потери перилимфы в послеоперационном периоде. Меатотимпанальный лоскут укладывают на место, заушную рану послойно ушивают. В послеоперационном периоде пациенты получают системную терапию с использованием глюкокортикостероидов.
Недостатками данного способа являются:
- риск смещения частиц клея в спиральный канал улитки и, как следствие, повреждение чувствительных клеток органа Корти;
- риск повреждения барабанной перепонки и, как следствие, экструзии электрода импланта через поврежденную барабанную перепонку в наружный слуховой проход;
- риск усиления местных воспалительных реакций в улитке в ответ на введение электрода, вследствие потери перилимфы, а также контакта спирального канала улитки с внешней средой через вскрытую мембрану круглого окна;
- риск развития системных осложнений вследствие системного использования глюкокортикостероидов.
Технической проблемой является необходимость разработки эффективного способа кохлеарной имплантации у пациентов с резидуальным слухом, лишенного вышеприведенных недостатков.
Технический результат состоит в сохранении у пациентов остаточной слуховой функции при выполнении кохлеарной имплантации путем снижения местных воспалительных реакций в улитке за счет формирования защиты для вскрытого спирального канала улитки от внешней среды, использования местной глюкокортикостероидной терапии.
Технический результат достигается тем, что в способе кохлеарной имплантации у пациентов с резидуальным слухом, в ходе которого осуществляют заушный разрез, выполняют антромастоидотомию, заднюю тимпанотомию, затем вскрывают мембрану окна улитки, вводят электрод во внутреннее ухо, ушивают рану и проводят терапию с использованием глюкокортикостероидов, согласно изобретению проводят задневерхнюю и задненижнюю тимпанотомии, кроме того, перед вскрытием мембраны окна улитки барабанную полость заполняют раствором дексаметазона, а в послеоперационном периоде осуществляют местную глюкокортикостероидную терапию путем интратимпанального введения гормонов.
Создание раздельных тимпанотомий (задневерхней и задненижней) позволяет надежно фиксировать силиконовую трубку и электрод импланта за счет меньшего размера доступов. Фиксация электрода импланта позволяет предупредить смещение последнего из спирального канала улитки, потерю перилимфы, проникновение инфекционных агентов в улитку и, как следствие, усиление местных воспалительных реакций. Также фиксация электрода позволяет предупредить смещение электрода импланта и выведение активных электродов из спирального канала улитки, отвечающих за формирование слухового ощущения у пациента. Пространственное разделение, обеспечиваемое путем сохранения костной перемычки между задневерхней и задненижней тимпанотомиями, позволяет предупредить смещение электрода импланта при удалении силоконовой трубки в послеоперационном периоде.
Заполнение барабанной полости раствором дексаметазона перед вскрытием мембраны окна улитки позволяет предупредить контакт вскрытого спирального канала улитки с окружающей средой. Кроме того, заполнение предупреждает потерю перилимфы, что, в совокупности, профилактирует развитие местных воспалительных реакций в улитке. Также интракохлеарное введение дексаметазона, которое происходит при проведении электрода в спиральный канал улитки через раствор дексаметазона, позволяет уменьшить местные воспалительные реакции.
Интратимпанальное введение гормонов в послеоперационном периоде обеспечивает уменьшение местных воспалительных реакций в улитке и сохранение структур внутреннего уха, отвечающих за остаточный слух на низких частотах, путем диффузии через медиальную стенку барабанной полости, а также сохранные участки мембраны окна улитки, которые не прикрыты проксимальным кольцом электрода кохлеарного импланта. Кроме того, местная терапия гормонами предупреждает развитие системных осложнений глюкокортикостероидной терапии.
Введение раствора дексаметазона в объеме 2,0 мл по силиконовой трубке в положении сидя позволяет достичь длительного нахождения дексаметазона в барабанной полости, увеличивая время для диффузии дексаметазона во внутреннее ухо.
Способ иллюстрируется чертежами, где на фиг. 1 показана сформированная антромастоидальная полость, с визуализацией основных ориентиров, на фиг. 2 представлен этап создания доступа в барабанную полость с формированием задневерхней тимпанотомии и задненижней тимпанотомии, на фиг. 3 представлен этап проведения кохлеарной имплантации с введенным электродом в круглое окно и установленной силиконовой трубкой.
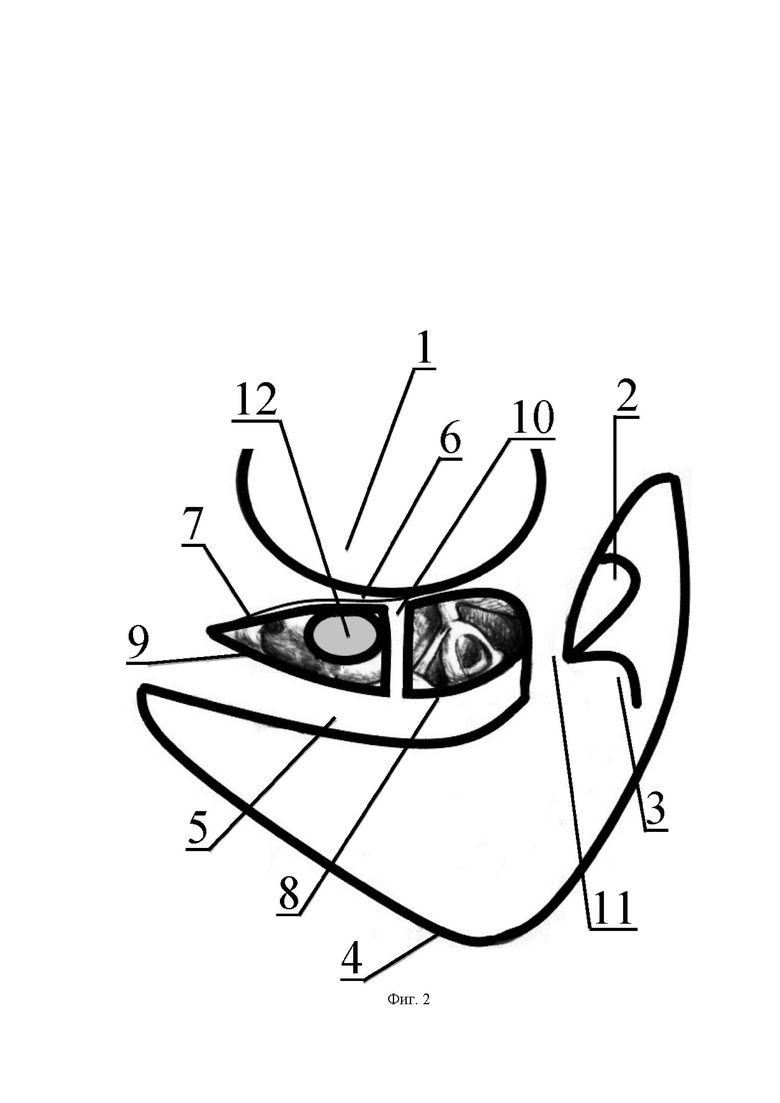
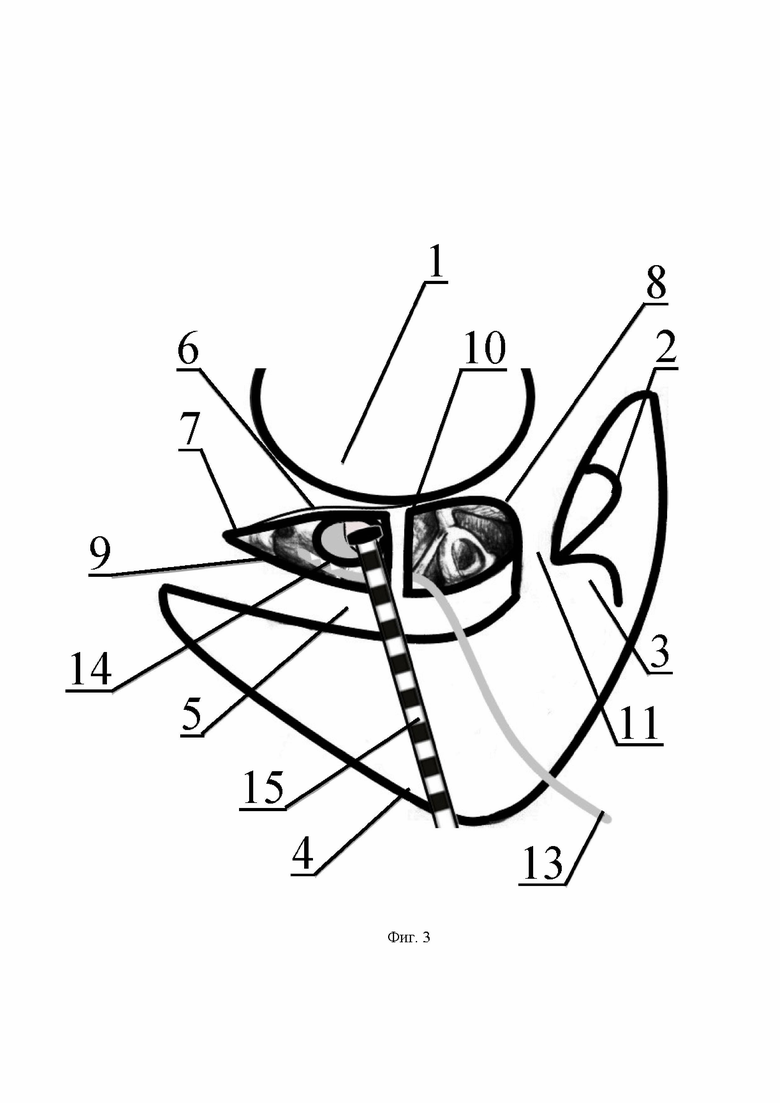
На чертежах использованы следующие позиции: 1 - наружный слуховой проход; 2 - короткий отросток наковальни; 3 - выступ горизонтального полукружного канала; 4 - сигмовидный синус; 5 - мастоидальный сегмент канала лицевого нерва; 6 - барабанная струна; 7 - место отхождения барабанной струны от лицевого нерва; 8 - задневерхняя тимпанотомия; 9 - задненижняя тимпанотомия; 10 - костная перемычка; 11 - костный мостик над задней связкой наковальни; 12 - мембрана круглого окна, после снятия навеса круглого окна; 13 - сформированный канал доставки лекарственных средств в барабанную полость; 14 - насечки; 15 - электрод кохлеарного импланта, введенный в спиральный канал улитки до проксимального кольца.
Заявляемый способ осуществляют следующим образом.
Хирургическое вмешательство проводят под эндотрахеальным наркозом. Ориентацию осуществляют по данным компьютерной томографии височной кости. Производят заушный доступ, проводя разрез позади ушной раковины отступя 1,0 см от заушной складки с продолжением на 3,0 см в сторону теменной области. Отсепаровывают мягкие ткани кпереди и кзади от костного массива с выходом на костную часть канала наружного слухового прохода 1 и кортикальную поверхность сосцевидного отростка. С помощью бора выполняют антромастоидотомию до обнаружения ключевых анатомических ориентиров: короткого отростка наковальни 2, выступа горизонтального полукружного канала 3, сигмовидного синуса 4. Далее с помощью алмазного бора диаметром 3,5 мм выполняют истончение задней стенки наружного слухового прохода 1 до визуализации мастоидального сегмента канала лицевого нерва 5 и места отхождения от него барабанной струны 6 и места отхождения 7 от мастоидальный сегмент 5 лицевого нерва. Между последними двумя ориентирами при помощи алмазного бора диаметром 2,3 мм в области выполнения классической задней тимпанотомии формируют задневерхнюю 8 и задненижнюю тимпанотомию 9, так, чтобы между ними сохранялась костная перемычка 10. Задневерхняя тимпанотомия 8 ограничена костным мостиком 11 над задней связкой наковальни, барабанной струной 6, мастоидальным сегментом канала лицевого нерва 5 и костной перемычкой 10. Задненижняя тимпанотомия 9 ограничена костной перемычкой 8, барабанной струной 6, мастоидальным сегментом 5 канала лицевого нерва и костным массивом в области отхождения 7 барабанной струны 6 от канала лицевого нерва 5. Размер задненижней тимпанотомии 9 расширяют книзу, в область отхождения от лицевого нерва барабанной струны 6 до полной визуализации ниши окна улитки. В верхнего углу раны в кортикальной пластинке теменной и височной костей формируют ложе корпуса импланта. Алмазным бором диаметром 2,3 мм выполняют удаление костного навеса над окном улитки вплоть до появления мембраны круглого окна улитки 12. Перед выполнением дальнейших хирургических манипуляций производят тщательное промывание антромастоидальной и барабанной полостей теплым (36 - 37°С) физиологическим раствором (хлорид натрия 0,9 %) с целью полного удаления накопленных на этот момент кровяных сгустков и фрагментов костной стружки. Далее из подключичного катетера (Катетеры подключичные однократного применения, стерильные "Синтез" по ТУ 9398-080-00480201-2006) размерами 1,4 х 150,0 мм формируют одну силиконовую трубку 13 длиной 100 мм, в дальнейшем используемую как путь доставки лекарственных средств в барабанную полость. На одном из концов силиконовой трубки 13 формируют насечки 14 с шагом в 5,0 мм в количестве 3 штук. Изготовленную силиконовую трубку 13 укладывают на предметный столик до момента использования.
Затем устанавливают кохлеарный имплант. Кохлеарный имплант представляет собой электронное устройство, активный электрод которого вводится в барабанную лестницу канала улитки, а внутренний корпус устанавливается под кожей в заушной области), при этом внешняя часть импланта с речевым процессором располагается на поверхности кожи. Принцип работы заключается в том, что микрофон улавливает звуки, процессор преобразует механические колебания мембраны микрофона в колебания электромагнитного поля, которые передаются на кондуктивную катушку внутреннего корпуса импланта, где колебания электромагнитного поля преобразуются в электрический импульс, который по вживленной электродной решетке в спиральном канале улитки достигает афферентных волокон слухового нерва, благодаря чему происходит восстановление слухового ощущения. Корпус импланта укладывают в сформированное ложе и фиксируют. Барабанную полость заполняют раствором дексаметазона так, чтобы ниша окна улитки была покрыта раствором на 0,5 - 1,0 мм. Электрод импланта проводят через антромастоидальную полость, задненижнюю тимпанотомию 9, в барабанную полость. После этого с помощью хирургической микроиглы выполняют вскрытие мембраны окна улитки через раствор дексаметазона для визуализации спирального канала улитки. Далее в просвет спирального канала улитки вводят электрод полностью до проксимального кольца электрода импланта 15. Далее силиконовую трубку 13 длиной 100,0 мм проводят через задневерхнюю тимпанотомию 8 в и, под контролем зрения с использованием операционного микроскопа, вводят в барабанную полость до гипотимпанума. Конец с насечками, для максимального близкого расположения к окну улитки, располагают вдоль медиальной стенки барабанной полости. Заушный разрез послойно ушивают, выводят силиконовую трубку длиной 100,0 мм в верхнем углу раны. Накладывают асептическую повязку. Далее при ежедневных перевязках с соблюдение правил асептики и антисептики через силиконовую трубку в верхнем углу раны вводят раствор дексаметазона в объеме 2 мл в положении сидя. Процедуру выполняют 1 раз в день до 7 суток после операции, после чего силиконовую трубку удаляют, с соблюдением правил асептики и антисептики после предварительной обработки наружной части раствором антисептика с использованием стерильного пинцета и стерильных перчаток в положении пациента сидя, с наложением стерильной повязки на область послеоперационной раны.
В рамках настоящего изобретения все вышеприведенные аспекты представляют собой наиболее предпочтительный вариант реализации изобретения. При этом технический результат может достигаться с помощью альтернативных вариантов при условии осуществления заушного разреза, выполнения антромастоидотомии, задневерхней и задненижней тимпанотомии, а также в заполнении барабанной полости раствором дексаметазона, вскрытии мембраны окна улитки, введении электрода во внутреннее ухо и осуществлении в послеоперационном периоде местной глюкокортикостероидной терапии путем интратимпанального введения гормонов.
Заявляемый способ поясняется следующими примерами:
Пример 1.
Пациентка М., 1961 г. р. поступила с диагнозом двусторонняя хроническая сенсоневральная тугоухость IV степени.
При поступлении пациентка предъявляла жалобы на снижение слуха на оба уха, больше слева. Из анамнеза известно, что снижение слуха пациентка отметила больше 30 лет назад, в течение 16 лет аппаратная реабилитация сверхмощным слуховым аппаратом на левое ухо не эффективна, в течение 2 лет - на правое ухо. Пациентке было проведено комплексное аудиологическое обследование и поставлен диагноз: двусторонняя хроническая сенсоневральная тугоухость IV степени.
Проведено комплексное предоперационное обследование, которое включало: тональную аудиометрию, речевую аудиометрию, импедансометрию, компьютерную томографию височных костей, магнитно-резонансную томографию головного мозга и внутреннего уха и консультацию сурдолога.
Результаты тональной пороговой аудиометрии: двусторонняя хроническая сенсоневральная тугоухость IV степени. Пороги костного звукопроведения на правое ухо на 0.5 кГц составили 45 дБ, на 1.0 кГц составили 80 дБ, на 2.0 кГц - 95 дБ, на 4.0 кГц - не определяется, на левое ухо на 0.5 кГц составили 95 дБ, на 1.0 кГц составили 100 дБ, на 2.0 кГц и 4.0 кГц - не определяется. Порог звукопроведения по воздуху на правое ухо на 0.5 кГц составили 55 дБ, на 1.0 кГц составили 100 дБ, на 2.0 кГц и 4.0 кГц - не определяется, на левое ухо на 0.5 кГц составили 100 дБ, на 1.0 кГц, 2.0 кГц и 4.0 кГц - не определяется.
Результаты КСВП: пороги обнаружения КСВП зарегистрированы справа при интенсивности сигнала 80 дБ нПС, не зарегистрированы слева при интенсивности сигнала 100 дБ нПС.
Данные речевой аудиометрии с интенсивностью 70дБ в оптимально подобранных слуховых аппаратах: разборчивость речи 25% - МС, 20% - ОС на правое ухо, 5% - МС, 0% - ОС на левое ухо. Данные импедансометрии: тип А с двух сторон, акустическо-мышечные рефлексы не зарегистрированы при ипси-/контра стимуляции с обеих сторон. Нарушение слуха по типу нарушения звуковосприятия с обеих сторон
Результаты компьютерной томографии височных костей: Структуры наружного, среднего и внутреннего уха не изменены. Спиральный канал улитки проходим с обеих сторон. Результаты МРТ головного мозга, внутреннего ухо: структура головного мозга, ММУ внутреннего слухового прохода и внутреннего уха без патологии с обеих сторон.
По результатам комплексного обследования, врач-сурдолог рекомендовал проведение КИ на правое ухо, учитывая длительность снижение слуха, наличие резидиуального слуха, неэффективность слуховых аппаратов с двух сторон.
Пациентке было проведено хирургическое вмешательство в объеме - кохлеарная имплантация на правое ухо. Хирургическое вмешательство выполняли в условиях многокомпонентной анестезии с интубацией трахеи. Произвели заушный доступ, проводя разрез позади ушной раковины отступя 1,0 см от заушной складки с продолжением на 3,0 см в сторону теменной области. После отсепаровки мягких тканей кпереди и кзади от костного массива с выходом на костную часть канала наружного слухового прохода и кортикальную поверхность сосцевидного отростка, с помощью бора была выполнена антромастоидотомию до обнаружения ключевых анатомических ориентиров: короткого отростка наковальни, выступа горизонтального полукружного канала, сигмовидного синуса. Далее с помощью алмазного бора диаметром 3,5 мм выполнено истончение задней стенки наружного слухового прохода до визуализации мастоидального сегмента канала лицевого нерва и его бифуркации с барабанной струной. Между последними двумя ориентирами при помощи алмазного бора диаметром 2,3 мм в области задней тимпанотомии были сформированы два отверстия, с сохранением костной перемычки между последними. При этом сторонами первого отверстия стали костный мостик над задней связкой наковальни сверху, спереди барабанная струна, сзади мастоидальный сегмент канала лицевого нерва, снизу - костная перемычка. Сторонами второго отверстия стали костная перемычка сверху, барабанная струна спереди, мастоидальный сегмент канала лицевого нерва сзади, а нижняя граница представлена костным массивом в области угла между каналом лицевого нерва и место отхождения от нее барабанной струны. Размер второго отверстия в области задней тимпанотомии расширен книзу до визуализации ниши окна улитки. В верхнего углу раны в кортикальной пластинке теменной и височной костей сформировано ложе корпуса импланта. Алмазным бором диаметром 2,3 мм выполнено удаление костного навеса над окном улитки вплоть до появления мембраны круглого окна улитки. В антромастоидальной полости, а также барабанной полости обнаружены 3 сгустка крови, а также костная стружка, которые были удалены путем тщательного промывания антромастоидальной и барабанной полостей теплым (36-37С) физиологическим раствором (хлорид натрия 0,9%). Далее из подключичного катетера (Катетеры подключичные однократного применения, стерильные "Синтез" по ТУ 9398-080-00480201-2006) размерами 1,4х150 мм была смоделирована 1 силиконовая трубка длиной 100 мм с формированием на одном из концов насечек с шагом в 5 мм в количестве 3 штук, которая использовалась как канал доставки лекарственных средств в барабанную полость. Корпус импланта был уложен в сформированное ложе и фиксирован, барабанную полость заполнена раствором дексаметазона так, чтобы ниша круглого окна была покрыта раствором на 0,5-1 мм. Электрод импланта был проведен через антромастоидальную полость, второе отверстие в области задней тимпанотомии, в барабанную полость. После этого с помощью хирургической микроиглы выполнено вскрытие мембраны окна улитки через раствор дексаметазона для визуализации спирального канала улитки. Далее в просвет спирального канала улитки введен электрод полностью до проксимального кольца электрода импланта, затем силиконовую трубку длиной 100 мм проводят через первое отверстие в области задней тимпанотомии и под контролем зрения с использованием операционного микроскопа ввели в барабанную полость до гипотимпанума концом с насечками вдоль медиальной стенки барабанной полости. Заушный разрез послойно ушивают, вывели силиконовую трубку длиной 100 мм в верхнем углу раны, после чего наложили асептическую повязку. В послеоперационном периоде была назначена антибиотикотерапия с целью профилактики инфекционных осложнений. Системная терапия глюкокортикостероидами не проводилась. При ежедневных перевязках с соблюдение правил асептики и антисептики через силиконовую трубку в верхнем углу раны производилось введение раствора дексаметазона в объеме 2 мл в положении сидя. Процедуру выполняли 1 раз в день до 7 суток после операции, после чего силиконовая трубка была удалена с соблюдением правил асептики и антисептики после предварительной обработки наружной части раствором антисептика с использованием стерильного пинцета и стерильных перчаток в положении пациента сидя, а также с наложением стерильной повязки на область послеоперационной раны. На 8 сутки при контрольном осмотре после операции: AD - Рана в правой заушной области без признаков воспаления, края раны ровные, патологического отделяемого из раны нет, рана заживает первичным натяжением, без осложнений, пальпация в правой заушной области безболезненная, признаков гематомы над корпусом импланта нет, ушная раковина не изменена, наружный слуховой проход широкий свободный, выделений нет. Барабанная перепонка серая, признаков воспаления нет. Рентгенография височных костей - состояние после операции кохлеарной имплантации на правом ухе. Электрод импланта фиксирован в просвете спирального канала улитки. Проведена оценка качества звука слухового импланта с использованием теста HUSQUI19, результат: 27 баллов (очень плохое качество звука) Пациент выписан на 8 сутки после операции.
Выполнено подключение импланта через 1 месяц после операции, а через 12 месяцев выполнено контрольное аудиологическое исследование.
По результатам тональной пороговой аудиометрии: пороги костного звукопроведения на правое ухо на 0.5 кГц составили 50 дБ, на 1.0 кГц составили 85 дБ, на 2.0 кГц - 95 дБ, на 4.0 кГц - не определяется, на левое ухо на 0.5 кГц составили 95 дБ, на 1.0 кГц составили 100 дБ, на 2.0 кГц и 4.0 кГц - не определяется. Порог звукопроведения по воздуху на правое ухо на 0.5 кГц составили 60 дБ, на 1.0 кГц составили 100 дБ, на 2.0 кГц и 4.0 кГц - не определяется, на левое ухо на 0.5 кГц составили 100 дБ, на 1.0 кГц, 2.0 кГц и 4.0 кГц - не определяется. Результаты КСВП: пороги обнаружения КСВП зарегистрированы справа при интенсивности сигнала 80 дБ нПС, не зарегистрированы слева при интенсивности сигнала 100дБ нПС. Полученные результаты свидетельствуют о сохраненнии резидуального слуха.
Данные речевой аудиометрии с интенсивностью 70дБ разборчивость речи 80% - МС, 70% - ОС на правое ухо, 5% - МС, 0% - ОС на левое ухо. Оценка качества звука слухового импланта с использованием теста HUSQUI19, результат: 85 баллов (умеренно качество звука).
Пример 2.
Пациентка А., 1958 г. р. поступил с диагнозом двусторонняя хроническая сенсоневральная тугоухость IV степени.
При поступлении пациентка предъявляла жалобы на снижение слуха на оба уха, больше справа. Из анамнеза известно, что снижение слуха пациентка отметила больше 40 лет назад, в течение 4 лет аппаратная реабилитация сверхмощным слуховым аппаратом на правое ухо не эффективна, в течение 1 года - на левое ухо. Пациентке было проведено комплексное аудиологическое обследование и поставлен диагноз: двусторонняя хроническая сенсоневральная тугоухость IV степени.
Проведено комплексное предоперационное обследование, которое включало: тональную аудиометрию, речевую аудиометрию, импедансометрию, компьютерную томографию височных костей, магнитно-резонансную томографию головного мозга и внутреннего уха и консультацию сурдолога.
Результаты тональной пороговой аудиометрии: двусторонняя хроническая сенсоневральная тугоухость IV степени. Пороги костного звукопроведения на левое ухо на 0.5 кГц составили 50 дБ, на 1.0 кГц составили 85 дБ, на 2.0 кГц - 95 дБ, на 4.0 кГц - не определяется, на правое ухо на 0.5 кГц составили 90 дБ, на 1.0 кГц составили 95 дБ, на 2.0 кГц и 4.0 кГц - не определяется. Порог звукопроведения по воздуху на левое ухо на 0.5 кГц составили 60 дБ, на 1.0 кГц составили 95 дБ, на 2.0 кГц и 4.0 кГц - не определяется, на правое ухо на 0.5 кГц составили 100 дБ, на 1.0 кГц, 2.0 кГц и 4.0 кГц - не определяется.
Результаты КСВП: пороги обнаружения КСВП зарегистрированы слева при интенсивности сигнала 90 дБ нПС, не зарегистрированы справа при интенсивности сигнала 100 дБ нПС.
Данные речевой аудиометрии с интенсивностью 70дБ в оптимально подобранных слуховых аппаратах: разборчивость речи 20% - МС, 15% - ОС на левое ухо, 5% - МС, 0% - ОС на правое ухо. Данные импедансометрии: тип А с двух сторон, акустическо-мышечные рефлексы не зарегистрированы при ипси-/контра стимуляции с обеих сторон. Нарушение слуха по типу нарушения звуковосприятия с обеих сторон
Результаты компьютерной томографии височных костей: Структуры наружного, среднего и внутреннего уха не изменены. Спиральный канал улитки проходим с обеих сторон. Результаты МРТ головного мозга, внутреннего ухо: структура головного мозга, ММУ внутреннего слухового прохода и внутреннего уха без патологии с обеих сторон.
По результатам комплексного обследования, врач-сурдолог рекомендовал проведение КИ на левое ухо, учитывая длительность снижение слуха, наличие резидиуального слуха, неэффективность слуховых аппаратов с двух сторон.
Пациентке было проведено хирургическое вмешательство в объеме - кохлеарная имплантация на левое ухо. Хирургическое вмешательство выполняли в условиях многокомпонентной анестезии с интубацией трахеи. Произвели заушный доступ, проводя разрез позади ушной раковины отступя 1,0 см от заушной складки с продолжением на 2,5 см в сторону теменной области. После отсепаровки мягких тканей кпереди и кзади от костного массива с выходом на костную часть канала наружного слухового прохода и кортикальную поверхность сосцевидного отростка, с помощью бора была выполнена антромастоидотомию до обнаружения ключевых анатомических ориентиров: короткого отростка наковальни, выступа горизонтального полукружного канала, сигмовидного синуса. Далее с помощью алмазного бора диаметром 3,5 мм выполнено истончение задней стенки наружного слухового прохода до визуализации мастоидального сегмента канала лицевого нерва и его бифуркации с барабанной струной. Между последними двумя ориентирами при помощи алмазного бора диаметром 2,3 мм в области задней тимпанотомии были сформированы два отверстия, с сохранением костной перемычки между последними. При этом сторонами первого отверстия стали костный мостик над задней связкой наковальни сверху, спереди барабанная струна, сзади мастоидальный сегмент канала лицевого нерва, снизу - костная перемычка. Сторонами второго отверстия стали костная перемычка сверху, барабанная струна спереди, мастоидальный сегмент канала лицевого нерва сзади, а нижняя граница представлена костным массивом в области угла между каналом лицевого нерва и место отхождения от нее барабанной струны. Размер второго отверстия в области задней тимпанотомии расширен книзу до визуализации ниши окна улитки. В верхнего углу раны в кортикальной пластинке теменной и височной костей сформировано ложе корпуса импланта. Алмазным бором диаметром 2,3 мм выполнено удаление костного навеса над окном улитки вплоть до появления мембраны круглого окна улитки. В антромастоидальной полости, а также барабанной полости обнаружены 2 сгустка крови, а также костная стружка, которые были удалены путем тщательного промывания антромастоидальной и барабанной полостей теплым (36-37С) физиологическим раствором (хлорид натрия 0,9%). Далее из подключичного катетера (Катетеры подключичные однократного применения, стерильные "Синтез" по ТУ 9398-080-00480201-2006) размерами 1,4х150 мм была смоделирована 1 силиконовая трубка длиной 100 мм с формированием на одном из концов насечек с шагом в 5 мм в количестве 3 штук, которая использовалась как канал доставки лекарственных средств в барабанную полость. Корпус импланта был уложен в сформированное ложе и фиксирован, барабанную полость заполнена раствором дексаметазона так, чтобы ниша круглого окна была покрыта раствором на 0,5-1 мм. Электрод импланта был проведен через антромастоидальную полость, второе отверстие в области задней тимпанотомии, в барабанную полость. После этого с помощью хирургической микроиглы выполнено вскрытие мембраны окна улитки через раствор дексаметазона для визуализации спирального канала улитки. Далее в просвет спирального канала улитки введен электрод полностью до проксимального кольца электрода импланта, затем силиконовую трубку длиной 100мм проводят через первое отверстие в области задней тимпанотомии и под контролем зрения с использованием операционного микроскопа ввели в барабанную полость до гипотимпанума концом с насечками вдоль медиальной стенки барабанной полости. Заушный разрез послойно ушивают, вывели силиконовую трубку длиной 100мм в верхнем углу раны, после чего наложили асептическую повязку. В послеоперационном периоде была назначена антибиотикотерапия с целью профилактики инфекционных осложнений. Системная терапия глюкокортикостероидами не проводилась. При ежедневных перевязках с соблюдение правил асептики и антисептики через силиконовую трубку в верхнем углу раны производилось введение раствора дексаметазона в объеме 2 мл в положении сидя. Процедуру выполняли 1 раз в день до 7 суток после операции, после чего силиконовая трубка была удалена с соблюдением правил асептики и антисептики после предварительной обработки наружной части раствором антисептика с использованием стерильного пинцета и стерильных перчаток в положении пациентки сидя, а также с наложением стерильной повязки на область послеоперационной раны. На 7 сутки при контрольном осмотре после операции: AS - Рана в левой заушной области без признаков воспаления, края раны ровные, патологического отделяемого из раны нет, рана заживает первичным натяжением, без осложнений, пальпация в левой заушной области безболезненная, признаков гематомы над корпусом импланта нет, ушная раковина не изменена, наружный слуховой проход широкий свободный, выделений нет. Барабанная перепонка серая, признаков воспаления нет. Рентгенография височных костей - состояние после операции кохлеарной имплантации на левом ухе. Электрод импланта фиксирован в просвете спирального канала улитки. Проведена оценка качества звука слухового импланта с использованием теста HUSQUI19, результат: 29 баллов (очень плохое качество звука) Пациентка выписана на 7 сутки после операции.
Выполнено подключение импланта через 1 месяц после операции, а через 12 месяцев выполнено контрольное аудиологическое исследование.
По результатам тональной пороговой аудиометрии: пороги костного звукопроведения на левое ухо на 0.5 кГц составили 55 дБ, на 1.0 кГц составили 90 дБ, на 2.0 кГц - 100 дБ, на 4.0 кГц - не определяется, на правое ухо на 0.5 кГц составили 90 дБ, на 1.0 кГц составили 95 дБ, на 2.0 кГц и 4.0 кГц - не определяется. Порог звукопроведения по воздуху на левое ухо на 0.5 кГц составили 65 дБ, на 1.0 кГц составили 105 дБ, на 2.0 кГц и 4.0 кГц - не определяется, на правое ухо на 0.5 кГц составили 105 дБ, на 1.0 кГц, 2.0 кГц и 4.0 кГц - не определяется. Результаты КСВП: пороги обнаружения КСВП зарегистрированы слева при интенсивности сигнала 90 дБ нПС, не зарегистрированы справа при интенсивности сигнала 100дБ нПС. Полученные результаты свидетельствуют о сохранении резидуального слуха.
Данные речевой аудиометрии с интенсивностью 70дБ разборчивость речи 75% - МС, 70% - ОС на левое ухо, 5% - МС, 0% - ОС на правое ухо. Оценка качества звука слухового импланта с использованием теста HUSQUI19, результат: 78 баллов (умеренно качество звука).
Полученные результаты свидетельствуют об достижении хороших функциональных результатов слухоречевой реабилитации, появление разборчивость речи, обеспечивающая социальную адаптацию.
Таким образом, выполнение кохлеарной имплантации пациентам с использованием методик щадящей хирургии, в том числе введением электрода в спиральный канал улитки через раствор дексаметазона, а также интратимпанальным введением дексаметазона в раннем послеоперационном периоде позволяет добиться хороших функциональных результатов слухоречевой реабилитации за счет сохранения структур, обеспечивающих у пациентов резидуальный слух.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ кохлеарной имплантации у пациентов с цитомегаловирусной инфекцией | 2020 |
|
RU2739276C1 |
| Способ хирургического лечения пациентов с отосклерозом | 2017 |
|
RU2669050C1 |
| СПОСОБ ОПЕРАЦИИ КОХЛЕАРНОЙ ИМПЛАНТАЦИИ | 2011 |
|
RU2469692C1 |
| Способ ведения электродной решетки кохлеарного импланта в тимпанальную лестницу при оссификации основного завитка улитки более 5 мм | 2019 |
|
RU2707835C1 |
| Способ настройки параметров кохлеарного импланта у пациентов с отосклерозом | 2019 |
|
RU2729504C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОЙ ВТОРИЧНОЙ СЕНСОНЕВРАЛЬНОЙ ТУГОУХОСТИ | 2016 |
|
RU2651110C1 |
| СПОСОБ КОХЛЕАРНОЙ ИМПЛАНТАЦИИ ПРИ АНОМАЛИЯХ ВНУТРЕННЕГО УХА С НЕПОЛНЫМИ РАЗДЕЛЕНИЯМИ УЛИТКИ | 2019 |
|
RU2707864C1 |
| СПОСОБ УСТАНОВКИ ИМПЛАНТА СРЕДНЕГО УХА | 2013 |
|
RU2535792C2 |
| Способ кохлеарной имплантации пациентов с риском стимуляции лицевого нерва | 2023 |
|
RU2795951C1 |
| СПОСОБ ФИКСАЦИИ АКТИВНОГО ЭЛЕКТРОДА ПРИ ОПЕРАЦИИ КОХЛЕАРНОЙ ИМПЛАНТАЦИИ | 2012 |
|
RU2479296C1 |

Изобретение относится к медицине, а именно к оториноларингологии. Выполняют заушный разрез, антромастоидотомию, заднюю тимпанотомию, При выполнении задней тимпанотомии формируют задневерхнюю и задненижнюю тимпанотомии так, чтобы между ними сохранялась костная перемычка. При этом задневерхнюю тимпанотомию ограничивают костным мостиком над задней связкой наковальни, барабанной струной, мастоидальным сегментом канала лицевого нерва и костной перемычкой. Задненижнюю тимпанотомию ограничивают костной перемычкой, барабанной струной, мастоидальным сегментом канала лицевого нерва и костным массивом в области отхождения барабанной струны от канала лицевого нерва. Затем барабанную полость заполняют раствором дексаметазона так, чтобы ниша окна улитки была покрыта раствором. Далее электрод импланта проводят через антромастоидальную полость, задненижнюю тимпанотомию в барабанную полость. После этого выполняют вскрытие мембраны окна улитки через раствор дексаметазона. Далее в просвет спирального канала улитки вводят электрод до проксимального кольца электрода импланта. Затем через задневерхнюю тимпанотомию в барабанную полость до гипотимпанума вводят силиконовую трубку. Через силиконовую трубку в послеоперационном периоде осуществляют местную глюкокортикостероидную терапию путем интратимпанального введения раствора дексаметазона. Способ позволяет сохранить у пациентов остаточную слуховую функцию при проведении кохлеарной имплантации, снизить местные воспалительные реакции в улитке. 3 ил., 2 пр.
Способ кохлеарной имплантации у пациентов с резидуальным слухом, включающий заушный разрез, антромастоидотомию, заднюю тимпанотомию, вскрытие мембраны окна улитки, введение электрода во внутреннее ухо, ушивание раны и проведение терапии глюкокортикостероидными препаратами, отличающийся тем, что при выполнении задней тимпанотомии формируют задневерхнюю и задненижнюю тимпанотомии так, чтобы между ними сохранялась костная перемычка, при этом задневерхнюю тимпанотомию ограничивают костным мостиком над задней связкой наковальни, барабанной струной, мастоидальным сегментом канала лицевого нерва и костной перемычкой, а задненижнюю тимпанотомию ограничивают костной перемычкой, барабанной струной, мастоидальным сегментом канала лицевого нерва и костным массивом в области отхождения барабанной струны от канала лицевого нерва, затем барабанную полость заполняют раствором дексаметазона так, чтобы ниша окна улитки была покрыта раствором, далее электрод импланта проводят через антромастоидальную полость, задненижнюю тимпанотомию в барабанную полость, после этого выполняют вскрытие мембраны окна улитки через раствор дексаметазона, далее в просвет спирального канала улитки вводят электрод до проксимального кольца электрода импланта, затем через задневерхнюю тимпанотомию в барабанную полость до гипотимпанума вводят силиконовую трубку, через которую в послеоперационном периоде осуществляют местную глюкокортикостероидную терапию путем интратимпанального введения раствора дексаметазона.
| Rajan et al | |||
| he Role of Preoperative, Intratympanic Glucocorticoids for Hearing Preservation in Cochlear Implantation: A Prospective Clinical Study | |||
| Схема обмотки ротора для пуска в ход индукционного двигателя без помощи реостата, с применением принципа противосоединения обмоток при трогании двигателя с места | 1922 |
|
SU122A1 |
| Ускоритель для воздушных тормозов при экстренном торможении | 1921 |
|
SU190A1 |
| СПОСОБ ФИКСАЦИИ КОХЛЕАРНОГО ИМПЛАНТА | 2007 |
|
RU2354344C1 |
| US 20070282395 A1 06.12.2007 | |||
| Федосеев В.И | |||
| и др | |||
| Эволюция хирургического вмешательства при кохлеарной имплантации в Российском | |||
Авторы
Даты
2024-06-03—Публикация
2023-10-17—Подача