Изобретение относится к ортопедии. Используется для замещения (компенсации) дефекта дна вертлужной впадины, увеличения опороспособности тазового компонента эндопротеза тазобедренного сустава при его тотальном эндопротезировании.
При эндопротезировании тазобедренного сустава важнейшим элементом операции является правильная и стабильная установка тазового компонента, т.е. чашки эндопротеза. Это бывает затруднено в случаях протрузии дна вертлужной впадины, выраженном остеопорозе, травматическом дефекте или при последствиях нестабильного остеосинтеза переломов шейки бедренной кости, когда концы металлоконструкций перфорируют дно впадины.
С целью предотвратить нестабильность чашки эндопротеза и укрепления дна вертлужной впадины многие ортопедические клиники используют дорогостоящие опорные кольца для фиксации тазового компонента.
Сущность изобретения заключается в совокупности существенных признаков, обеспечивающих достижение искомого технического результата, как профилактика нестабильности и дислокации чашки эндопротеза в полость малого таза при тотальном эндопротезировании тазобедренного сустава.
Существенные признаки изобретения заключаются в том, что после артротомии, удаления головки и шейки бедренной кости дефект дна вертлужной впадины накрывают фиксированными друг к другу костными пластинами, выложенными в виде «лепестков цветка», причем края костных пластин перекрывают контур дефекта на величину не меньшую толщины самих пластин.
Преимущества данного способа:
- Используется доступный и однородный пластический материал собственной костной ткани, не вызывающий отторжения и аллергии.
- Ускоряется интеграция имплантата в окружающие ткани.
- Обеспечивается закрытие (компенсация) любого по величине, окончатого по форме дефекта дна вертлужной впадины.
- Увеличивается стабильность и опороспособность чашки эндопротеза.
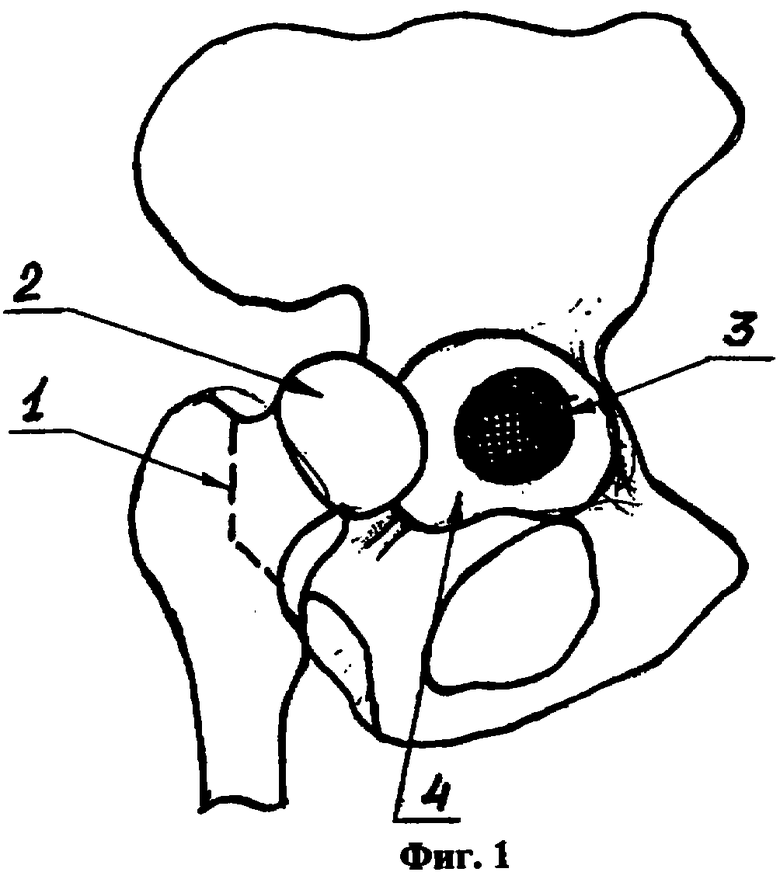
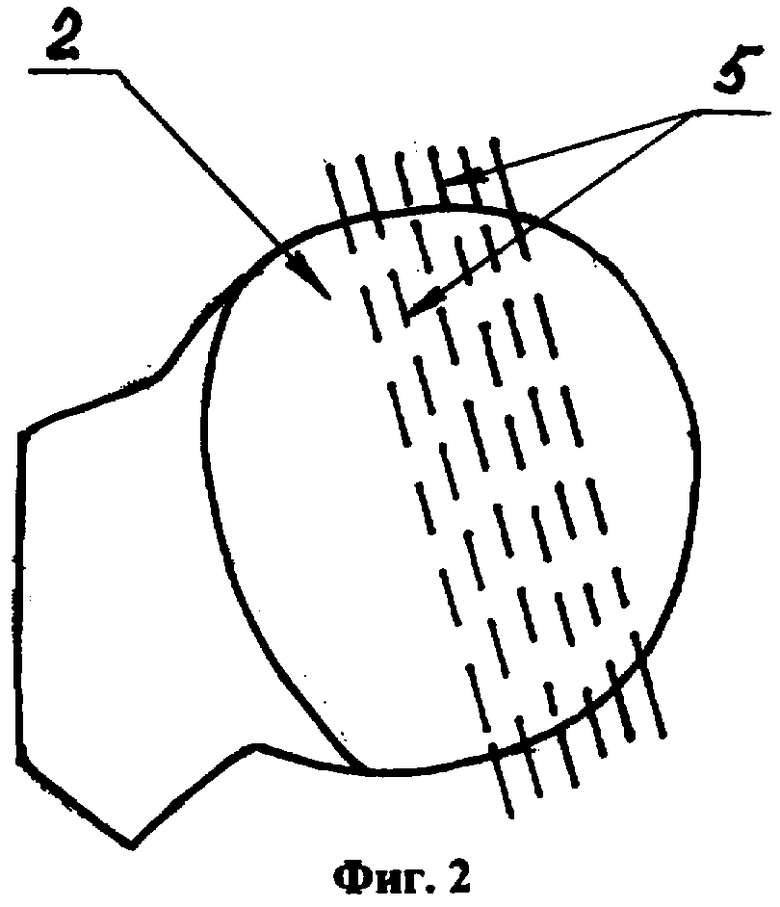
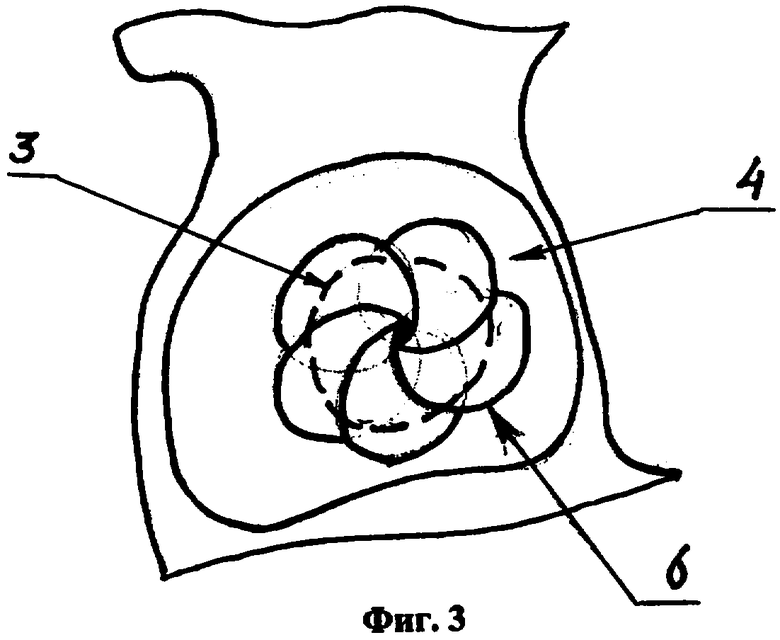
Способ иллюстрируется фиг.1, 2 и 3, где позицией 1 обозначена пунктирная линия остеотомии шейки бедренной кости 2 - головка бедренной кости, 3 - окончатый дефект дна вертлужной впадины, 4 - вертлужная впадина, 5 - плоскости поперечного сечения головки бедренной кости при формировании костных пластин, 6 - пластика дефекта дна вертлужной впадины в виде «лепестков цветка».
Способ осуществляется следующим образом
Заднебоковым разрезом обнажают вертельную область бедренной кости и заднюю стенку капсулы тазобедренного сустава. Рассекают задний край капсулы сустава. Вывихивают головку бедренной кости из вертлужной впадины кзади. Производят остеотомию шейки бедренной кости по линии 1 с удалением головки 2.
На дне вертлужной впадины 5 определяют размеры (диаметр) окончатого дефекта 4. Механической пилой поперечно несколько раз послойно рассекают головку 2 бедренной кости по плоскостям 5 с формированием костных пластин толщиной 3-5 мм.
Округлыми фрезами (обязательно большими по диаметру величины дефекта вертлужной впадины) формируют ложе для вертлужного компонента эндопротеза. Обработка фрезами производится до губчатой кости. После этого окончатый дефект укрывается фиксированными друг к другу в виде «лепестков цветка» костными пластинами. Диаметр трансплантата в зонах перекрытия костных пластин должен быть не менее 3-5 мм диаметра дефекта вертлужной впадины. Это предотвратит его дислокацию в полость малого таза при установке чашки эндопротеза, поскольку трансплантат прогнется по форме впадины.
Вне зависимости от варианта фиксации (цементный и бесцементный) устанавливают чашку эндопротеза. Затем устанавливают бедренный компонент и головку эндопротеза. Вправляют головку во впадину. Восстанавливают целостность капсулы сустава и рану ушивают послойно с установкой дренажной системы. В последующем назначают физиомеханотерапию. Ходьбу разрешают через 2-3 дня с частичной нагрузкой (используют костыли). Срок полной нагрузки зависит от вида установленного эндопротеза.
Клинический пример
Пациент Д., 46 лет, с деформирующим артрозом левого тазобедренного сустава на фоне болезни Бехтерева, оперирован в декабре 2005 года. После артротомии и вывиха головки произведена остеотомия шейки бедренной кости. Во время формирования ложа для чашки эндопротеза фрезой диаметром 46 мм произошла ятрогенная перфорация дна вертлужной впадины. Образовался окончатый дефект дна величиной 46 мм при диаметре вертлужной впадины равном 58 мм. Для снижения риска нестабильности чашки эндопротеза и ее смещения в полость таза вертлужная впадина обработана фрезами 56 и 58 мм до губчатой кости. Механической пилой послойно поперечно пересечена головка бедренной кости с формированием пяти костных пластин округлой формы толщиной 3-5 мм. Костные пластины соединены друг с другом в виде «лепестков цветка» кетгутовыми швами, причем диаметр получившегося трансплантата по зонам перекрытия составил 55 мм. Трансплантат уложен на дефект с равномерным отступом от его краев на 4-5 мм. Далее была установлена бесцементная чашка эндопротеза диаметром 60 мм по системе «пресс-фитт». Завершена установка элементов эндопротеза, рана ушита послойно наглухо. Больному разрешена ходьба с третьего дня на костылях. Через 30 дней разрешена полная нагрузка на оперированную конечность. На контрольном осмотре через 3 месяца жалоб пациент не предъявляет. На рентгенограмме тазобедренного сустава центрация головки эндопротеза правильная, чашка эндопротеза стабильна.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОФИЛАКТИКИ ВЫВИХА ЭНДОПРОТЕЗА | 2005 |
|
RU2294707C2 |
| СПОСОБ ПРОФИЛАКТИКИ ПОСЛЕОПЕРАЦИОННЫХ ОСЛОЖНЕНИЙ ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА | 2006 |
|
RU2367372C2 |
| СПОСОБ ПРОФИЛАКТИКИ ОСЛОЖНЕНИЙ ПРИ ЭНДОПРОТЕЗИРОВАНИИ ТАЗОБЕДРЕННЕГО СУСТАВА | 2005 |
|
RU2290136C2 |
| СПОСОБ КОРРЕКЦИИ ПОЛОЖЕНИЯ ВЕРТЛУЖНОЙ ВПАДИНЫ | 2005 |
|
RU2294709C1 |
| СПОСОБ ПРОФИЛАКТИКИ ВЫВИХА ЭНДОПРОТЕЗА ТАЗОБЕДРЕННОГО СУСТАВА | 2005 |
|
RU2290139C2 |
| СПОСОБ ЭНДОПРОТЕЗИРОВАНИЯ ВЕРТЛУЖНОЙ ВПАДИНЫ | 2005 |
|
RU2290121C2 |
| СПОСОБ ПЛАСТИКИ ДНА ВЕРТЛУЖНОЙ ВПАДИНЫ | 2000 |
|
RU2207075C2 |
| СПОСОБ ПЛАСТИКИ ВЕРТЛУЖНОЙ ВПАДИНЫ ПРИ ЕЕ ДИСПЛАЗИИ | 2000 |
|
RU2207076C2 |
| СПОСОБ ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА ПРИ ДВУСТОРОННЕМ ВЫСОКОМ ВЫВИХЕ БЕДРА | 2005 |
|
RU2290142C2 |
| СПОСОБ ПРОФИЛАКТИКИ ИНТРАОПЕРАЦИОННЫХ ОСЛОЖНЕНИЙ ПРИ ЭНДОПРОТЕЗИРОВАНИИ ТАЗОБЕДРЕННОГО СУСТАВА | 2005 |
|
RU2290138C2 |
Изобретение относится к травматологии и ортопедии и может быть применимо для пластики окончатых дефектов дна вертлужной впадины при эндопротезировании тазобедренного сустава. Производят артротомию и удаление головки бедренной кости. Пересекают головку бедренной кости с формированием костных пластин округлой формы толщиной 3-5 мм. Соединяют костные пластины друг с другом в виде «лепестков цветка». Укладывают полученный таким образом трансплантат на дефект дна вертлужной впадины таким образом, чтобы края костных пластин перекрывали контур дефекта на величину не меньшую толщины пластин. Способ позволяет увеличить опороспособность эндопротеза. 3 ил.
Способ пластики окончатых дефектов дна вертлужной впадины при эндопротезировании тазобедренного сустава, включающий тотальное замещение элементов сустава, формирование трансплантатов из отсеченной головки бедренной кости, отличающийся тем, что после артротомии и удаления головки бедренной кости пересекают головку бедренной кости с формированием костных пластин округлой формы, толщиной 3-5 мм, соединяют костные пластины друг с другом в виде «лепестков цветка», укладывают полученный таким образом трансплантат на дефект дна вертлужной впадины таким образом, чтобы края костных пластин перекрывали контур дефекта на величину не меньшую толщины пластин.
| СПОСОБ ПЛАСТИКИ ДНА ВЕРТЛУЖНОЙ ВПАДИНЫ | 2000 |
|
RU2207075C2 |
| Преобразователь двоичного кода угла в двоично-десятичный код градусов,минут и секунд | 1980 |
|
SU955022A1 |
| Под ред | |||
| Ю.Г | |||
| ШАПОШНИКОВА | |||
| Травматология и ортопедия | |||
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| - М.: Медицина, 1997, с.529-531 | |||
| SWINIARSKI D | |||
| The application of autologous and fresh frozen allogenous bone grafts in uncemented total hip replacement using Parhofer-Mönch endoprosthesis | |||
| Chir Narzadow Ruchu Ortop Pol | |||
| Способ и аппарат для получения гидразобензола или его гомологов | 1922 |
|
SU1998A1 |
Авторы
Даты
2009-09-20—Публикация
2006-05-15—Подача